Опубликовано: 16.04.2012 Обновлено: 08.09.2022 Просмотров: 403720

Никакое другое инфекционное заболевание не вызывает столько вопросов, как клещевой боррелиоз. Причинами этому являются многообразие клинической картины заболевания, различные мнения специалистов относительно диагностики и лечения данного заболевания и низкая информированность населения о данном заболевании. В данном обзоре мы постараемся предоставить наиболее объективную информацию о данном заболевании, насколько это возможно в настоящее время. Этот обзор основан, в основном, на данных Европейских экспертов (EUCALB).
Что такое боррелиоз (болезнь Лайма)
Болезнь Лайма (клещевой системный боррелиоз, лайм-боррелиоз) — трансмиссивное, природно-очаговое заболевание, характеризующееся поражением кожи, суставов, нервной системы, сердца, нередко принимающее хроническое, рецидивирующее течение. Среди инфекционных заболеваний, передающихся клещами, болезнь Лайма (БЛ) — самое частое. Название заболевания произошло от названия маленького городка Old Lyme в Штате Коннектикут (США), где в середине 1970-х годов был описан ряд случаев возникновения артритов после укусов клещей. В Европе боррелиозная инфекция была уже известна в течение долгого времени под различными названиями (мигрирующая эритема, синдром Баннварта), но возбудитель был выделен только в 1982 году.
Возбудители
Возбудителями болезни Лайма являются несколько видов патогенных для человека боррелий — Borrelia burgdorferi, Borrelia garinii и Borrelia afzelii. Боррелии относятся к микроаэрофилам и, как и прочие грамотрицательные спирохеты, чрезвычайно требовательны к условиям культивирования. Инфекции, вызываемые Borrelia burgdorferi, в большинстве случаев проявляются артритом (особенно в Северной Америке, где это — единственный возбудитель боррелиоза), тогда как B. garinii чаще вызывает неврологические расстройства и B. afzelii чаще вызывает хронические заболевания кожи. При всех трех возбудителях возникает мигрирующая эритема.
Эпидемиология
Естественными хозяевами боррелий в природе являются дикие животные (грызуны, птицы, олени), являющиеся прокормителями клещей рода Ixodes — переносчиков боррелий. Во время кровососания боррелии попадают в кишечник клеща, где размножаются и выделяются с фекалиями. Несмотря на высокую зараженность клещей, возможность инфицирования через укус реализуется не всегда, ибо боррелии содержатся в слюнных железах в небольшом количестве или вообще отсутствуют.
В природных очагах циркуляция возбудителя происходит следующим образом: клещи → дикие животные → клещи. Возможно вовлечение в эпидемиологическую цепочку домашних животных — коз, овец, коров. Изучается вероятность других переносчиков боррелий, например, слепней. Человек заражается в природных очагах болезни Лайма. Природные очаги болезни Лайма обнаруживают, главным образом, в лесных ландшафтах умеренного климатического пояса. В последние годы установлено, что область распространения клещевого боррелиоза совпадает с клещевым энцефалитом, и заболевание регистрируется на всей территории Российской Федерации. Однако заболеваемость болезнью Лайма в 2-4 раза выше, чем клещевым энцефалитом, и она занимает одно из первых мест среди природно-очаговых зоонозов. Распространен клещевой боррелиоз в Европе, Азии, Америке. В России боррелиоз широко распространен в лесной и лесостепной зоне от Калининграда до Сахалина. На Европейской территории России боррелиоз является самой частой клещевой инфекцией.
Риск заболеть боррелиозом после укуса клеща значительно выше, чем клещевым энцефалитом. Природные очаги клещевого боррелиоза совпадают с ареалом иксодовых клещей. Заболеваемость боррелиозом имеет сезонный характер и совпадает с активностью клещей. Первых пациентов с укусами клещей обычно регистрируют уже в марте-апреле. Последних, при наличии теплой погоды, регистрируют даже в октябре. Пик активности приходится на май-июнь. Процент инфицированных боррелиозом клещей отличается в разных регионах. Клещ одновременно может быть инфицирован боррелиями, вирусом клещевого энцефалита и другими возбудителями. Поэтому возможно развитие микст-инфекции.
Передача инфекции осуществляется трансмиссивным путем при укусе клеща (инокуляция), хотя не исключается возможность инфицирования и при попадании фекалий клеща на кожу, с последующим их втиранием при расчесах (контаминация). В случае разрыва клеща, при неправильном удалении? возбудитель может попасть в рану. Обсуждается алиментарный путь заражения при употреблении сырого козьего или коровьего молока.
Основные группы риска — работники лесоводческих хозяйств, леспромхозов, охотники, лесники и жители лесистых областей.
Переносчиками боррелий являются клещи рода Ixodes, в нашей стране и Европе — I. ricinus и I. persulcatus, в Америке — I. pacificus и I. scapularis. Жизненный цикл этих клещей (личинка — нимфа — имаго) длится в среднем три года. Клещи заражаются от многочисленных грызунов, а также зайцев, ежей, птиц и др. Местожительство клещей — травы, папоротники и низкие кустарники.
Патогенез
Клинические симптомы, появляющиеся на разных стадиях заболевания, обусловлены совокупностью иммунопатологических реакций и присутствием в тканях возбудителя и его антигенов. Проникая в организм человека, боррелии в месте внедрения вызывают формирование первичного аффекта — папулы, клещевой эритемы, затем гематогенным путем попадают в различные органы и ткани, где адсорбируются на клетках, взаимодействуя наиболее активно с галактоцереброзидами мембран нейроглии. Возникают периваскулярные инфильтраты, состоящие из лимфоцитов, макрофагов, плазмоцитов, и диффузная инфильтрация этими элементами поврежденных тканей. Боррелии и образующиеся иммунные комплексы приводят к развитию васкулитов и окклюзии сосудов. Боррелии способны длительно, до нескольких лет, персистировать в тканях, особенно при отсутствии лечения, с чем связано хроническое рецидивирующее течение болезни.
На поздних сроках заболевания боррелии, играя роль пускового механизма, провоцируют развитие иммунопатологических процессов, имеющих большое значение для патогенеза нейроборрелиоза и хронических артритов. Среди подобного рода больных наиболее часто встречаются лица с генотипом HLA-DR2 и HLA-DR4. Уже на ранних сроках заболевания происходит выработка специфических антител, титр которых нарастает в динамике заболевания. Иммунный ответ наиболее выражен на поздних сроках, особенно при поражении суставов. При эффективной терапии и выздоровлении происходит нормализация уровня антител. Длительное их сохранение или появление в высоких титрах на поздних сроках свидетельствует о персистенции возбудителя даже при отсутствии клинических проявлений.
Боррелиозная инфекция
Инкубационный период от 2 до 30 дней, в среднем 14 дней. Инфекция может протекать бессимптомно, но может также иметь различную клиническую картину заболевания. Инфекция делится на три стадии, но в, принципе, это различные клинические картины заболевания. Деление заболевания на стадии является условным, и клинические проявления всех стадий болезни у одного больного необязательны. В одних случаях может отсутствовать первая стадия, в других — вторая или третья. Иногда болезнь манифестирует только в хронической стадии, поэтому врач общей практики должен помнить, что больных с артритами, полиневропатией, энцефаломиелитом и другими синдромами, характерными для болезни Лайма, необходимо обследовать для исключения боррелиоза.
Стадия 1. Ранняя локальная инфекция
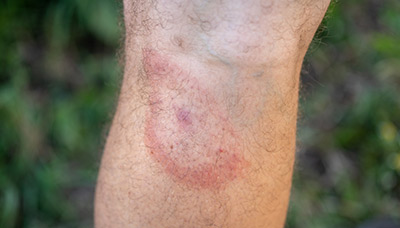
Характеризуется развитием на месте внедрения возбудителя первичного аффекта в виде хронической мигрирующей эритемы Афцелиуса-Липшютца, представляющей собой одиночное (иногда несколько) округлое красное пятно на месте укуса, которое в течение нескольких недель, постепенно центробежно разрастаясь, достигает 15-20 см и более в диаметре.
По мере роста эритемы ее центральная часть подвергается регрессу, в ее зоне может быть четко виден след (в виде красноватой точки) от укуса клеща. Чаще очаг локализуется на туловище, конечностях, но может быть и на лице. Краевая кайма эритемы при ее росте может разрываться, превращаясь в гирляндоподобную полосу, которая иногда проходит через грудь, шею, лицо больного. Эритема на месте укуса клеща — основной клинический признак болезни Лайма. Эритема обычно горячая на ощупь, болезненная, часто сопровождается зудом и жжением, форма ее округлая или овальная, реже — неправильная. Эритема может сохраняться длительное время (месяцы), иногда исчезает без лечения через 2-3 недели, в отдельных случаях быстрее (через 2-3 дня). На фоне этиотропной терапии она быстро регрессирует и к 7-10-му дню полностью исчезает, бесследно или оставляя после себя пигментацию и шелушение.
На месте укуса клеща остается корочка или рубец. У ряда больных не только на месте укуса клеща, но и на других участках кожи возникают «дочерние» эритемы, вследствие гематогенного распространения боррелий. По сравнению с первичным очагом они меньших размеров и не имеют следов укуса клеща и зоны индурации в центре. Эритема может протекать без лихорадки и без интоксикации, являясь единственным симптомом болезни Лайма, однако в 30-60% случаев она может отсутствовать. У больных часто отмечается синдром интоксикации: головная боль, озноб, тошнота, лихорадка от субфебрильной до 40˚С, миалгии и артралгии, выраженная слабость, быстрая утомляемость, сонливость. Нередко определяются регионарный к месту укуса клеща лимфаденит, ригидность мышц затылка. Из общетоксических симптомов наиболее постоянны слабость и сонливость. На 1-й стадии заболевания антитела к боррелиям часто могут не обнаруживаться, но их исследование необходимо для предотвращения более поздних осложнений заболевания.
Стадия 2. Ранний диссеминированный боррелиоз
Для 2-й стадии заболевания, обусловленной лимфогенной и гематогенной диссеминацией возбудителя и развивающейся со 2-й по 21-ю неделю болезни (чаще на 4-5-й неделе), характерны поражения нервной системы (серозный менингит, неврит черепномозговых нервов, радикулоневрит), сердечно-сосудистой системы (миокардит, перикардит, нарушений проводимости (особенно атриовентрикулярной блокады). Нередко возникает гриппоподобный синдром (головная боль, лихорадка, слабость, миалгии). Поражения кожи на этой стадии могут носить характер вторичных кольцевидных элементов диаметром 1-5 см, эритематозной сыпи на ладонях по типу капилляритов, уртикарных высыпаний, а также доброкачественной лимфоцитомы кожи Шпиглера.
Слабые симптомы раздражения мозговых оболочек могут появляться рано, когда еще сохраняется эритема, а выраженная неврологическая симптоматика чаще наблюдается спустя несколько недель от начала болезни, когда эритема — маркер клещевого боррелиоза — уже исчезла. Серозный менингит сопровождается головной болью различной интенсивности, тошнотой, рвотой, светобоязнью, болезненностью глазных яблок, ригидностью затылочных мышц, реже выявляют другие симптомы раздражения мозговых оболочек.
У 1/3 больных обнаруживают умеренные симптомы энцефалита в виде нарушения сна, снижения внимания, расстройства памяти, повышенной возбудимости, эмоциональных расстройств и др. Невриты черепных нервов встречаются более чем у половины больных. Наиболее часто поражается VII пара черепных нервов, нередко с парезом лицевых мышц, онемением и покалыванием пораженной половины лица, болями в области уха или нижней челюсти, без четких нарушений чувствительности. Могут поражаться также глазодвигательные, зрительные, слуховые, редко IX-Х пары черепных нервов. Наблюдается также поражение периферических нервов. Возникают корешковые расстройства чувствительности в шейном, грудном, поясничном отделах позвоночника. Одно из типичных неврологических расстройств — синдром Баннварта, который включает в себя серозный менингит и поражение корешков спинальных нервов с преимущественной локализацией в шейно-грудном отделе позвоночника.
Неврологические нарушения обычно полностью исчезают через 1 месяц, но могут рецидивировать и приобретать хроническое течение. Поражение нервной системы может быть единственным проявлением болезни Лайма, когда общеинфекционный синдром и эритема отсутствуют. На 5-й неделе примерно у 8% больных возникают кардиальные нарушения: боли, неприятные ощущения в области сердца, перебои сердечных сокращений. На ЭКГ регистрируется атриовентрикулярная блокада различной степени, диффузные поражения мышцы сердца. Может развиваться миокардит, перикардит. Продолжительность кардиальных симптомов — от нескольких дней до 6 недель. На протяжении всего периода сохраняется слабость, мигрирующие боли в костях, мышцах, суставах.
Стадия 3. Поздний хронический боррелиоз
3-я стадия заболевания характеризуется поражением суставов. Она начинается через 2 месяца и позже от начала болезни, иногда через 1-2 года. Обычно поражаются крупные суставы, особенно коленные, нередко с односторонней локализацией. В ряде случаев развивается симметричный полиартрит. Артриты, как правило, рецидивируют в течение нескольких лет и приобретают хроническое течение с деструкцией костей и хрящей. На поздней стадии заболевания персистирование возбудителя в организме больного приводит к хроническому течению болезни.
Хроническая болезнь Лайма протекает с чередованием ремиссий и рецидивов, иногда приобретает непрерывно рецидивирующий характер. Наиболее частым синдромом является артрит. Развиваются типичные для хронического воспаления изменения: остеопороз, истончение и утрата хряща, реже — дегенеративные изменения. Нередко встречается поражение кожи в виде доброкачественной лимфоцитомы, которая представляет собой плотный, отечный, ярко-малинового цвета инфильтрат (или узелок), слегка болезненный при пальпации, располагающийся на мочке уха или вокруг соска молочной железы и сохраняющийся от нескольких дней до месяцев и даже лет.
Другое, типичное для поздней стадии поражение — хронический атрофический акродерматит: цианотично-красные пятна на разгибательных поверхностях конечностей, имеющие тенденцию к периферическому росту, слиянию, периодическому воспалению. Постепенно кожа на месте пятен атрофируется и приобретает вид папиросной бумаги. Процесс развивается в течение нескольких месяцев и лет. Неврологические проявления хронической болезни Лайма — нейроборрелиоз, складываются из прогрессирующего хронического энцефаломиелита и полиневропатий. Энцефаломиелит имеет сходство с рассеянным склерозом. Наблюдаются психические нарушения — расстройства памяти, сна, речи. Полиневропатии сопровождаются нарушением чувствительности, дистальными парестезиями, корешковыми болями и пр. Затяжное и хроническое течение болезни иногда приводит к частичной или полной потере трудоспособности.
Диагностика
Ранняя диагностика основывается на клинико-эпидемиологических данных. При классической картине мигрирующей эритемы диагноз ставится по клиническим признакам, диагноз регистрируют даже при отсутствии лабораторного подтверждения и данных об укусе клеща. В остальных случаях диагноз подтверждают лабораторными методами. Посев, выявление антигена возбудителя и гистологическое исследование кожи недостаточно чувствительны и специфичны, гистологическое исследование, кроме того, инвазивно. Поэтому диагноз подтверждают, в основном, серологическими методами — выявлением в крови специфических антител к возбудителю.
ПЦР-тестирование на наличие генетического материала возбудителя в данном случае малоэффективно. Антитела класса IgG могут выявляться на 1-3 неделях после инфицирования, максимальное количество IgG-антител синтезируется через 1,5-3 месяца после инфицирования. Антитела класса IgG часто не выявляются на ранней, локализованной стадии заболевания или при рано назначенной антимикробной терапии. Антитела класса IgG циркулируют в крови длительный срок (от нескольких месяцев до нескольких лет), даже после успешной антимикробной терапии и излечения инфекции. Иммунитет против боррелий не является стерильным. У переболевших людей возможно повторное заражение через несколько лет. Ложноположительные результаты определения антител класса IgG к боррелиям могут быть обусловлены присутствием в крови специфических антител при заболеваниях, вызываемых спирохетами (сифилис, возвратный тиф); низкий уровень антител IgG возможен при инфекционном мононуклеозе, гепатите В, ревматических болезнях (СКВ), заболеваниях периодонта, у 5-15 % здоровых лиц из эпидемической зоны.
В лабораториях Ассоциации «Ситилаб» это исследование — 45-20-109 — Антитела к Borrelia IgG (болезнь Лайма, боррелиоз)
Материал для исследования: сыворотка крови.
Забор материала на исследование: кровь берется в вакуумную пробирку без консервантов.
Подготовка к исследованию: специальной подготовки не требуется.
Исследование проводится иммуноферментным методом (ИФА)
Единицы измерения: качественный результат.
Интерпретация результатов
Положительный результат исследования свидетельствует о текущей или перенесенной в прошлом инфекции. Это может иногда приводить к неверной оценке результатов исследования, если клиническая картина заболевания нетипична.
Отрицательный результат исследования может быть при отсутствии инфицирования, при проведении исследования в ранние сроки заболевания или в отдалённые сроки после перенесенной инфекции. Нужно помнить, что отсутствие антител не исключает раннюю инфекцию, но действительно исключает хронический боррелиоз.
При получении сомнительного результата исследование необходимо повторить через 10-14 дней.
В принципе, на основании только серологических исследований нельзя определить необходимость назначения лечения и нельзя оценить эффективность терапии. Эти проблемы должны решаться индивидуально с учётом клинических данных.
Лечение
Больные со среднетяжелым течением болезни Лайма подлежат обязательной госпитализации в инфекционный стационар на всех стадиях заболевания. Пациенты с легким течением болезни (клещевая эритема, при отсутствии лихорадки и явлений интоксикации) могут лечиться дома. В качестве этиотропных препаратов используют антибиотики, выбор которых, доза и длительность применения зависят от стадии заболевания, преобладающего клинического синдрома и тяжести. Все укушенные клещами и переболевшие болезнью Лайма подлежат диспансерному наблюдению на протяжении 2 лет.
Диспансеризация осуществляется инфекционистом или врачом общей практики. Больные и лица после укуса клеща через 3, 6, 12 месяцев и через 2 года должны обследоваться клинически и серологически. По показаниям назначаются консультации кардиолога, ревматолога, невропатолога, проводят ЭКГ — исследование, исследование крови на СРБ, ревматоидный фактор. Особого внимания заслуживают беременные, укушенные клещом. В связи с отсутствием средств специфической профилактики и известным тератогенным действием боррелий на ранних сроках беременности вопрос сохранения беременности целесообразно решать индивидуально.
При возникновении поздних проявлений боррелиоза пациенты лечатся в специализированных стационарах (ревматологическом, неврологическом, кардиологическом) по клиническим показаниям. Реконвалесценты боррелиоза с остаточными явлениями наблюдаются узкими специалистами в зависимости от поражения той или иной систем (невропатологом, кардиологом, ревматологом).
Профилактика
Профилактической вакцины для предупреждения боррелиоза нет. Лучшая профилактика — защита от укусов клещей. Профилактика заключается в соблюдении мер индивидуальной защиты от нападения клещей, разъяснительной работы среди широких слоев населения. Большое значение для профилактики заражения имеет правильное удаление клеща. Если клещ присосался, то его нужно быстрее удалить. Боррелии обитают в кишечнике клеща и в кровь попадают не сразу. Чем дольше находился клещ на теле, тем выше риск боррелиоза.
Вопрос о пользе профилактики боррелиоза после укуса клеща с помощью антибиотиков спорный. Назначение антибиотиков в первые дни после укуса может снизить риск заболевания. Но назначаться они должны только врачом. Если укус произошел, то необходимо срочно обратится за медицинской помощью.
В связи с отсутствием мер специфической профилактики особое значение имеют выявление больных по ранним клиническим признакам и обязательная антибиотикотерапия по рациональной схеме, позволяющая избегать тяжелых поздних осложнений.
Используемая литература
- Офицеров В. И. Лайм-боррелиоз и его диагностика. Новости «Вектор-Бест» N 2 (28). Июнь 2003.
- Coyle P.K.: Neurologic Lyme disease update. 12th International Conference on Lyme Disease and Other Spirochetal and Tick-Borne Disorders, New York, NY, 1999.
- Coyle P.K., Schutzer S.E., Deng Z., et al: Detection of Bb-specific antigen in antibody-negative cerebrospinal fluid in neurologic Lyme disease. Neurology 45:2010-2015, 1995.
- Coyle P.K., Deng Z., Schutzer S.E., et al: Detection of Bb antigens in cerebrospinal fluid. Neurology 43:1093-97, 1993.
- Elliott D.J., Eppes S.C., Klein J.D. Teratogen update: Lyme disease. Teratology. 2001
- Fallon B.A., Das S., Plutchok J.J., et al: Functional brain imaging and neuropsychological testing in Lyme Disease. Clin Infectious Disease 25(s):57-63, 1997.
- Heertum R.V.: Functional brain imaging in the diagnosis of chronic CNS Lyme disaese. 12th International Conference on Lyme Disease and Other Spirochetal and Tick-Borne Disorders,New York, NY, 1999.
- Jonathan A., Edlow M.D., Bull’s Eye: Unraveling the Medical Mystery of Lyme Disease, Yale University Press, 2003
- Logigian E.L., Johnson K.A., Kijewski M.F., et al: Reversible cerebral hypoperfusion in Lyme encephalopathy. Neurology 49:1661-1670, 1997.
- Practice Guidelines for the Treatment of Lyme Disease. Infectious Diseases Society of America. Clin Infect Dis. 2006;43:1089-1134
- Prevention of Lyme disease. American Academy of Pediatrics. Committee on Infectious Diseases. Pediatrics. 2000 Jan;105(1 Pt 1):142-7.
- Sood, S.K. Recommendations for test performance and interpretation from the Second National Conference on Serologic Diagnosis of Lyme disease. Clin Infect Dis. 2002 Jul 19; 35:451-464.
- Steere A.C., Coburn J., Glickstein L. The emergence of Lyme disease. J Clin Invest. 2004 Apr 15; 113(8): 1093-1101.
- Tietz Clinical guide to laboratory tests. 4-th ed. Ed. Wu A.N.B.- USA,W.B Sounders Company, 2006, 1798 p.
- Treatment of Lyme Disease. The Medical Letter, Inc. Volume 47 (Issue 1209) May 23, 2005.
Боррелиоз — болезнь Лайма

Боррелиоз, или болезнь Лайма, — это инфекция, которую вызывает Borrelia burgdorferi и ещё несколько видов боррелий. Человек может заболеть, если его укусит инфицированный клещ. На ранней стадии боррелиоз лечится курсом антибиотиков, без лечения может перейти в хроническую форму.
СОДЕРЖАНИЕ
Боррелиоз: определение болезни
Диагностика болезни Лайма
Прогноз при болезни Лайма
Боррелиоз: определение болезни
Болезнь Лайма (Лайм-боррелиоз, иксодовый клещевой боррелиоз) — это острая бактериальная инфекция, которая передаётся человеку со слюной заражённого иксодового клеща при укусе.
Первые случаи заболевания выявили в 1976 году в городке Лайм (штат Коннектикут, США), поэтому инфекцию назвали болезнью Лайма.
Возбудители клещевого боррелиоза — бактерия Borrelia burgdorferi и ещё несколько видов боррелий (Borrelia garinii и Borrelia afzelii).
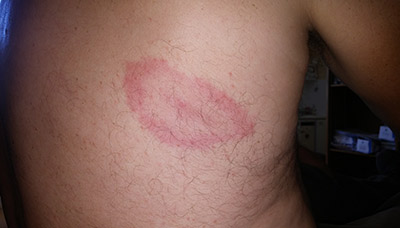
Характерный ранний симптом инфекции — мигрирующая эритема: сыпь в форме кольца с ярким центром, которая в начальном периоде заболевания разрастается, а затем постепенно угасает.
Мигрирующая эритема выглядит как красное кольцо на коже, которое появляется вокруг места укуса клеща
На любой стадии боррелиоз поддаётся терапии антибиотиками, но риск осложнений или хронического течения ниже, если лечение начато раньше.
Код МКБ
В Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10) болезнь Лайма обозначается кодом А69.2.
Источник инфекции
Возбудитель клещевого боррелиоза — грамотрицательная спиралевидная бактерия-спирохета (Spirochaetales) рода Borrelia трёх видов: B. burgdorferi (доминирует в США), B. garinii и B. afzelii (преобладают в Европе и России).
Возбудитель клещевого боррелиоза — спиралевидная бактерия Borrelia burgdorferi
Естественные природные хозяева боррелий — животные: крупный рогатый скот, овцы, собаки, птицы, грызуны, олени.
Бактерии попадают в кишечник клещей рода Ixodes (иксодовых клещей), когда паразит сосёт кровь животного. В большинстве случаев в организм человека возбудитель попадает со слюной инфицированного клеща при укусе.
Причины болезни Лайма
Причина заболевания — бактерия боррелия, которая живёт в кишечнике иксодового клеща и при укусе передаётся человеку.
Когда клещ пьёт кровь, боррелия активизируется в кишечнике паразита и проникает в слюнные железы. Примерно через 2 часа после того, как клещ присосался к коже, бактерия выделяется в рану вместе со слюной паразита. Так она попадает в кровь и перемещается во внутренние органы, суставы, лимфоузлы и мозг.
Чем дольше клещ пьёт кровь, тем выше вероятность инфицирования
Кроме того, возможные способы инфицирования боррелиозом включают:
- употребление не до конца термически обработанного козьего или коровьего молока;
- случайное втирание в кожу содержимого кишечника клеща (при расчёсах);
- неосторожная помощь животным (например, собакам), укушенным клещом: боррелии могут попасть в организм через микротравмы кожи или конъюнктиву глаз;
- внутриутробное инфицирование (от заражённой матери бактерия передаётся плоду).
Группы риска по заражению болезнью Лайма
Главный фактор риска заражения болезнью Лайма — пребывание в лесу в период наибольшей активности клещей, с апреля по октябрь.
Группы риска по заражению болезнью Лайма:
- охотники;
- фермеры;
- люди, которые живут в эндемичных по клещевому боррелиозу районах или путешествуют в такие места.
Пути передачи боррелиоза
Боррелиоз — это зоонозная инфекция, которая может передаваться человеку от животных.
Как правило, люди заражаются, когда их кусает инфицированный боррелиями иксодовый клещ.
Для того чтобы бактерия попала к человеку, клещ должен присосаться к коже и пить кровь. Причём чем дольше паразит пил кровь, тем выше вероятность инфицирования. Так, некоторые клещи могут присосаться на 24–36 часов и более.
Иксодовых клещей в быту называют энцефалитными, по сравнению с остальными они гиганты — размером до 4 мм
Болезнь Лайма имеет сезонный характер: период наибольшей вероятности заражения совпадает с активностью иксодовых клещей. Первых пациентов обычно регистрируют в марте — апреле, пик заболеваемости приходится на май — июнь (эпидсезон продолжается до октября).
Заразиться можно и при попадании фекалий или слюны клеща на кожу, если человек расчешет её и вотрёт бактерии внутрь. Кроме того, возбудитель может попасть в открытую рану при неправильном удалении клеща.
Редко возможен алиментарный путь заражения (при употреблении не до конца термически обработанного коровьего или козьего молока) и трансплацентарная передача боррелий от заражённой матери к ребёнку.
Распространённость боррелиоза
Впервые боррелиоз был обнаружен в 1976 году в американском городе Лайм (штат Коннектикут, США).
В настоящее время наибольшая активность клещей, инфицированных боррелиозом, отмечается в 49 штатах Америки, но большинство случаев фиксируют в штатах Мен, Виргиния, Висконсин, Миннесота и Мичиган.
На западном побережье большинство случаев регистрируют в Северной Калифорнии и штате Орегон.
Болезнь Лайма также выявляют в Европе, на территории бывшего Советского Союза, в Китае и Японии.
Заразен ли боррелиоз
Больной клещевым боррелиозом не опасен для окружающих, потому что боррелии не передаются воздушно-капельным или контактно-бытовым путём при поцелуе, половом контакте, использовании общей посуды, полотенец.
Известны случаи передачи инфекции от матери к ребёнку через плаценту во время беременности.
Боррелиоз в России
В России клещевой боррелиоз распространён в Северо-Западном и Центральном регионах, на Урале, в Западной Сибири, на Дальнем Востоке.
В западной Сибири и на Урале болезнь Лайма диагностируют у 90 из 100 тысяч человек (данные на 2007 год)
Как отличить боррелиоз от клещевого энцефалита
Клещевой энцефалит и боррелиоз (болезнь Лайма) — заболевания, которыми человек заражается после укуса инфицированного клеща. Несмотря на общий источник заражения, болезни существенно различаются.
|
Клещевой энцефалит |
Клещевой боррелиоз |
|
Вирусная инфекция |
Бактериальная инфекция |
|
Поражает преимущественно центральную нервную систему (ЦНС) |
Поражает (ЦНС), а также суставы, кожу, сердце |
|
Протекает преимущественно в острой форме |
Склонен к хронизации заболевания |
|
Стойкий продолжительный иммунитет после болезни |
Нестойкий иммунитет, повторное заражение возможно уже через 2 года |
|
Характерные начальные симптомы — лихорадка, головокружение, нарушение координации движений |
Характерный начальный симптом — мигрирующая эритема (сыпь в форме кольца, которая со временем разрастается) |
Виды болезни Лайма
По степени тяжести болезнь Лайма может протекать в лёгкой (слабовыраженные кожные проявления), среднетяжёлой (кроме патологических элементов на коже, появляется лихорадка, слабость), тяжёлой (кожные проявления и гриппоподобные симптомы сочетаются с поражением внутренних органов) и крайне тяжёлой форме (поражение распространяется на центральную нервную систему).
По характеру течения клещевой боррелиоз может быть острым (до 3 месяцев), подострым (от 3 до 6 месяцев) и хроническим (более 6 месяцев).
Кроме того, формы боррелиоза различаются в зависимости от симптомов. Так, выделяют клещевой боррелиоз с мигрирующей эритемой (эритемная форма) и без неё (безэритемная форма).
Выделяют локализованную форму, при которой ведущее и почти единственное проявление болезни — мигрирующая эритема, и диссеминированную, при которой поражается не только кожа, но и скелет, внутренние органы. Отдельно выделяют нейроборрелиоз, который может протекать в виде невропатии (повреждения одного нерва), полиневропатии (повреждения множественных нервов), радикулопатии (сдавливания корешков спинного мозга), миелита (воспаления спинного мозга), менингита (воспаления головного и спинного мозга) и их сочетаний (менингорадикулоневрит — синдром Баннварта, миелорадикулоневрит). Для боррелиоза характерно одно- или двухстороннее поражение черепно-мозговых нервов, особенно лицевого.
Симптомы болезни Лайма
Наиболее распространённый симптом болезни — специфическая сыпь, которую также называют мигрирующей эритемой.
Мигрирующая эритема
Сыпь круглой или овальной формы, которая появляется вокруг укуса клеща примерно через 7–14 дней после того, как человек встретился с паразитом. В некоторых случаях сыпь может появиться через месяц после укуса.
Мигрирующая эритема имеет форму мишени и появляется примерно у 90% инфицированных
Обычно центр мигрирующей эритемы яркий и имеет чётко очерченные края, а красная или бордовая сыпь постепенно расползается от него в виде кольца. Между центром и кольцом кожа светлая. Как правило, сыпь не причиняет дискомфорт, но некоторые пациенты отмечают зуд или жар.
На смуглой коже мигрирующая эритема может выглядеть как гематома (синяк).
Через несколько недель после появления первого очага эритемы сыпь может распространиться на другие части тела, где клещ не кусал.
Гриппоподобные симптомы
Как правило, симптомы, похожие на грипп или ОРВИ, появляются через несколько недель после укуса: высокая температура, озноб, головная боль, боль в мышцах и суставах, увеличение лимфатических узлов.
В отличие от обычных респираторных вирусных инфекций, симптомы болезни Лайма сохраняются более 2 недель или могут то появляться, то вновь исчезать и не сопровождаются катаральными проявлениями (заложенностью носа, кашлем, слезотечением).
Редкие симптомы
Как правило, такие симптомы появляются, если человек не прошёл курс антибактериальной терапии.
Редкие симптомы клещевого боррелиоза:
- сильная головная боль (возможны менингеальные знаки — так называемая боль по типу мигрени, когда сильно болит с одной стороны головы, как правило в районе виска);
- невропатия (паралич) лицевого нерва;
- воспаление и отёк суставов;
- нарушения сердечного ритма;
- одышка;
- стреляющая боль в спине и шее;
- онемение в руках и ногах;
- тошнота и рвота.
Стадии боррелиоза
В течении клещевого боррелиоза различают четыре стадии, или периода: инкубационную, локальную, диссеминированную и стадию персистенции.
Инкубационная стадия
Инкубационный период — время от момента попадания бактерии в организм до появления первых симптомов. Инкубационный период при клещевом боррелиозе, как правило, составляет от 7 до 14 дней, но может достигать и 3 месяцев.
Стадия локальной инфекции
Обычно наступает через 2 недели после укуса клеща. В это время на коже появляется характерная сыпь в форме мишени, которая постепенно разрастается (мигрирующая эритема). Также человек может чувствовать беспричинную слабость, общее ухудшение самочувствия.
Среди других симптомов выделяют воспаление глаз (конъюнктивит), увеличение лимфатических узлов, заложенность носа.
Диссеминированная стадия
Если человек не прошёл курс антибактериальной терапии, бактерии распространяются по организму и поражают внутренние органы и системы. Чаще всего страдает нервная и сердечно-сосудистая система.
Поражения нервной системы при болезни Лайма:
- менингит — воспаление оболочек головного мозга;
- радикулоневрит — поражение корешков спинного мозга и периферических нервов;
- невропатия лицевого нерва — поражение лицевого нерва;
- миелит — воспаление спинного мозга.
Такие поражения, как правило, проявляются следующими симптомами: пульсирующей головной болью, светобоязнью, невропатической болью и подёргиваниями конечностей, нарушениями сна, памяти и слуха, онемением и кратковременным или стойким параличом конечностей, головокружением.
Поражения сердечно-сосудистой системы при болезни Лайма:
- атриовентрикулярная блокада — нарушение электрической проводимости из предсердий в желудочки;
- нарушения ритма сердца;
- миокардит — воспаление мышечной оболочки сердца (миокарда);
- перикардит — воспалительный процесс наружной оболочки сердца (перикарда);
- кардиомиопатия — первичное поражение миокарда, протекающее с нарушениями электрической проводимости и двигательной активности сердечной мышцы, сопровождающееся избыточным утолщением его стенок или растяжением полостей сердца.
Такие поражения проявляются общим ухудшением самочувствия, изменением сердцебиения и пульса, прогрессирующей слабостью.
Кроме того, клещевой боррелиоз приводит к поражению суставов, органов мочеполовой системы, дыхательных путей, органов пищеварения.
Стадия персистенции (хроническая)
Обычно в хроническую стадию заболевание переходит через 1–2 года после периода локальной инфекции, если человек не получал никакого лечения. В это время обостряются все симптомы: на коже формируются участки атрофии, бляшки и пятна, язвы, воспаляются суставы, кости становятся хрупкими (развивается остеопороз), прогрессируют неврологические нарушения, поражаются внутренние органы.
Боррелиоз поддаётся лечению антибиотиками на любой стадии, но риск осложнений или хронического течения ниже, если начать терапию раньше.
Осложнения болезни Лайма
Артрит
После нескольких месяцев болезни (если человек не получает лечения) развиваются хронические артриты с повторяющимися приступами ноющей боли в суставах, которые могут длиться от пары часов до нескольких месяцев.
Артрит может переходить с одного сустава на другой, чаще всего поражаются коленные суставы.
Неврологические нарушения
Наиболее распространённые осложнения при болезни Лайма со стороны нервной системы:
- невропатия (паралич) лицевого нерва,
- менингит,
- онемение рук и ног,
- корешковые боли
- нарушение координации движений,
- потеря памяти,
- сложности с концентрацией внимания,
- нарушения сна.
Около 20% инфицированных, не получавших лечение от клещевого боррелиоза, сталкиваются с неврологическими нарушениями.
Сердечно-сосудистые нарушения
Примерно у 1% заболевших развиваются проблемы с сердцем и сосудами: нарушения ритма сердца, головокружение, одышка и другие.
Висцеральные нарушения
В редких случаях у заболевших развивается гепатит. Обычно он протекает в безжелтушной форме, иногда возможны жалобы на снижение аппетита, боль и тяжесть в правом подреберье (связаны с увеличением печени).
Кроме того, при боррелиозе у части заболевших развивается спленомегалия (увеличение селезёнки), потому что этот орган активно включается в патологический процесс.
Ассоциированные с боррелиозом гепатит и спленомегалия, как правило, проходят сразу после курса антибактериальной терапии.
Диагностика болезни Лайма
К какому врачу обращаться при подозрении на боррелиоз
Если человек обнаружил на теле присосавшегося клеща, следует как можно скорее обратиться за помощью в ближайший травмпункт. Врачи могут правильно и безопасно удалить паразита.
Если обратиться за помощью нет возможности, следует удалить клеща самостоятельно.
Чтобы удалить клеща, следует захватить его пинцетом как можно ближе к коже и потянуть ровно вверх, не прокручивая. Место укуса можно протереть спиртом или водой с мылом
Если через несколько дней или недель после укуса человек ощущает ухудшение самочувствия, на коже появляется необычная сыпь или возникают другие симптомы, следует обратиться за консультацией к терапевту или сразу записаться к профильному специалисту, который занимается лечением инфекционных заболеваний, — инфекционисту.
На консультации врач проведёт опрос и осмотр и, возможно, направит на инструментальные и лабораторные исследования.
Обратиться за консультацией к врачу также следует, если после присасывания клеща:
- на месте укуса появилась характерная мигрирующая эритема;
- нарушается координация движений, походка;
- возникли корешковые боли в виде прострелов;
- развилась асимметрия лица, немеют руки или пальцы ног.
Нужно ли сдавать клеща на анализ
Иксодовые клещи переносят опасные заболевания: вирусный энцефалит, боррелиоз, анаплазмоз, эрлихиоз. Заразиться этими инфекциями можно при укусе.
Лучший способ быстро и точно выявить инфекцию — исследовать самого клеща, поэтому при укусе необходимо как можно скорее сдать его на анализ. Внешне здоровый клещ ничем не отличается от заражённого.
19.106. 
Кач. 2 дня

Дифференциальная диагностика
Дифференциальная диагностика — способ диагностики, исключающий заболевания со сходными симптомами.
Заболевания и состояния, по проявлениям похожие на болезнь Лайма:
- грипп,
- инфекционный мононуклеоз,
- ревматоидный артрит,
- фибромиалгия,
- синдром хронической усталости,
- рассеянный склероз,
- болезнь Альцгеймера,
- туннельная невропатия лицевого нерва,
- радикулопатии,
- грибковые инфекции кожи с кольцевидной эритемой,
- мигрень.
Проводить дифференциальную диагностику, ставить точный диагноз и назначать лечение должен только врач.
Осмотр
Обычно врач диагностирует клещевой боррелиоз по характерной сыпи — мигрирующей эритеме. Для того чтобы отличить инфекцию от других схожих заболеваний (провести дифференциальную диагностику) и подтвердить диагноз, назначают лабораторные и инструментальные исследования.
Лабораторная диагностика
Для диагностики клещевого боррелиоза, оценки общего состояния и иммунного статуса назначают клинические и биохимические исследования крови, анализы на антитела к боррелиям, ПЦР-тесты.
Клинический анализ крови проводят, чтобы оценить общее состояние заболевшего.
3.9.1. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

Биохимический анализ крови позволяет оценить состояние печени и почек на фоне болезни и избежать развития осложнений. При типичном неосложнённом течении болезни в результатах анализа не будет существенных отклонений.
28.339. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

Диагностика с помощью полимеразной цепной реакции (ПЦР) в режиме реального времени позволяет выявить генетический материал (ДНК) бактерии в крови, моче, спинномозговой жидкости (ликворе).
19.91.1. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 2 дня

19.56.2. 
2 дня

19.116. 
1 день

Чтобы понять, болел ли человек клещевым боррелиозом, или уточнить стадию инфекции, используют тесты на антитела. При острой фазе болезни (3–6-я неделя после укуса) в крови выявляют повышенный титр антител класса IgM, а при недавно перенесённой инфекции — повышенный титр антител класса IgG.
20.11. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

20.10. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) Колич. 1 день

Кроме того, анализы на антитела и ПЦР-тесты используют, чтобы оценить эффективность антибактериальной терапии.
Инструментальная диагностика
Врач может направить пациента на инструментальные обследования, чтобы оценить тяжесть поражения внутренних органов и нервной системы.
Как правило, для диагностики используются:
- рентгенография и диагностическая пункция суставов — позволяют оценить степень поражения соединительной ткани;
- электрокардиография (ЭКГ) — диагностика поражений сердца;
- электроэнцефалография (ЭЭГ), КТ и МРТ головного/спинного мозга и люмбальная пункция с исследованием ликвора — диагностика неврологических нарушений.
Лечение болезни Лайма
Антибактериальная терапия
Для лечения болезни Лайма, как правило, назначают курс антибактериальной терапии. Такое лечение помогает пациентам на любой стадии болезни.
Курс лечения длительный и составляет в среднем 21 день. Чем тяжелее стадия — тем дольше терапия.
Симптоматическое лечение
Для уменьшения симптомов боррелиоза врач может назначить симптоматические лекарственные средства: от зуда — антигистаминные препараты, от боли — нестероидные противовоспалительные.
Пробиотики
Антибактериальная терапия, которая применяется для лечения боррелиоза, приводит к гибели не только патогенных, но и полезных бактерий. Особенно страдают представители нормальной микрофлоры кишечника. В результате после курса антибактериальной терапии у человека могут появиться симптомы дисбактериоза: диарея или запор, вздутие живота. Чтобы восстановить баланс полезных бактерий в кишечнике, врач может рекомендовать пробиотики.
Но у врачей и учёных нет единого мнения о том, нужно ли принимать пробиотики с антибиотиками. Чтобы сделать однозначное заявление, необходимы дополнительные исследования.
Прогноз при болезни Лайма
Клещевой боррелиоз, диагностированный на ранней стадии, хорошо поддаётся лечению антибиотиками — прогноз благоприятный. По мере прогрессирования болезни возможно увеличение продолжительности приёма препаратов, но шанс на выздоровление всё равно большой.
Без лечения клещевой боррелиоз может приводить к массивному разрушению внутренних органов, суставов, костей и центральной нервной системы: развиваются деформирующие суставы артриты, человеку становится сложно двигаться и брать в руки предметы, истончается кожа, снижается память.
Профилактика боррелиоза
Чаще всего клещи встречаются в лесах и парковых зонах с высокой травой, поэтому наиболее эффективный способ профилактики боррелиоза — избегание мест обитания клещей в пик их активности (с апреля по октябрь).
Если от походов или прогулок в лесу отказываться не хочется, следует правильно одеваться в лес, чтобы клещ не смог присосаться к коже.
Правильная одежда для лесных прогулок в пик активности клещей:
- длинные брюки;
- рубашка или футболка с длинным рукавом;
- высокие носки, в которые следует заправить брючины;
- закрытая обувь (ботинки или кроссовки, лучше сапоги);
- кепка или панама, полностью закрывающая волосы.
Кроме того, следует выбирать светлую или белую одежду: на ней легче заметить клеща. Края одежды не должны свисать, брюки лучше заправлять в штаны. Можно пользоваться специальными костюмами с противоклещевой пропиткой.
Место для размещения вещей и палаток надо выбирать на поверхности без травяного покрова. Кроме того, не нужно приносить домой букеты полевых цветов и трав: на них могут оказаться клещи.
Ещё один способ профилактики — репелленты. Они продаются в аптеках и магазинах и эффективно отпугивают мошек, комаров, клещей. Нужно следить, чтобы они содержали компоненты, снижающие способность клещей ползать и присасываться. К таким веществам относятся циперметрин и альфа-циперметрин.
Репелленты следует наносить на одежду и обувь, избегая попадания средства на открытые участки кожи.
После посещения леса обязательно проводить само- и взаимоосмотры, проверять домашних животных. Если клещ присосался к коже человека, нужно обратиться в травмпункт или аккуратно удалить паразита пинцетом самостоятельно (если медицинская помощь недоступна).
Животное необходимо отвезти к ветеринару, либо, если это невозможно, аккуратно удалить клеща самостоятельно, соблюдая все те же правила. Клеща нужно посадить в баночку с ваткой, смоченной водой, и травинкой, закрыть двумя слоями марли, зафиксировать марлю резинкой или плотной крышкой (тогда травы можно положить больше) и отвезти на исследование в лабораторию при первой возможности. Желательно сохранить клеща живым для лабораторного исследования.
Создаётся ли иммунитет после боррелиоза
После перенесённой инфекции вырабатывается нестойкий иммунитет. Повторное заражение возможно уже через 5 лет или раньше
Существует ли прививка от боррелиоза
Вакцины от клещевого боррелиоза нет. Фармацевтические компании разрабатывают вакцины от болезни Лайма, которые сейчас находятся на этапе клинических испытаний.
Боррелиоз у беременных
Возбудители клещевого боррелиоза — бактерии рода Borrelia — могут проникать через плаценту и инфицировать плод.
Заражение женщины боррелиозом во время вынашивания ребёнка повышает риск развития акушерских осложнений: преждевременных родов, выкидыша. Кроме того, внутриутробное заражение может привести к патологиям развития нервной и сердечно-сосудистой системы плода.
Боррелиоз у детей
В начале заболевания у детей могут развиваться гриппоподобные симптомы (высокая температура, слабость, кашель, насморк).
У детей чаще, чем у взрослых, укус клеща остаётся незамеченным, поэтому первым проявлением боррелиоза может быть поражение суставов (артрит) или другие осложнения со стороны внутренних органов.
В большинстве случаев детская иммунная система может самостоятельно справиться с боррелиозом. Но иногда спустя 5–10 лет после такой нелеченной болезни у ребёнка может развиться хронический артрит и энцефалопатия (нарушение памяти, головная боль, слабость).
Источники
- Болезнь Лайма / ФБУЗ «Центр гигиенического образования населения» Роспотребнадзора.
- Клещевой боррелиоз (болезнь Лайма) / Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Республике Адыгея.
- Кашуба Э. А., Дроздова Т. Г., Ханипова Л. В. и др. Иксодовые клещевые боррелиозы (обучающий модуль) // Инфекционные болезни: Новости. Мнения. Обучение, 2014. № 4(9). С. 57–81.
- Мурзабаева Р. Т., Шарифуллина Л. Д., Мавзютов А. Р. и др. Иксодовый клещевой боррелиоз: клинико-лабораторные особенности // Клиническая лабораторная диагностика, 2018. № 63(11). С. 711–716.
- Антелава О. А. ,Ушакова М. А., Ананьева Л. П. и др. Клиническая манифестация нейроинфекции при болезни Лайма на фоне иммуносупрессивной терапии // Русский медицинский журнал, 2014. № 7. С. 558.
Частые вопросы
Инкубационный период при болезни Лайма, как правило, составляет от 7 до 14 дней, но может достигать и 3 месяцев.
Обнаружение ДНК боррелий в крови — признак инфицирования клещевым боррелиозом. В этом случае следует как можно скорее обратиться к врачу-терапевту или инфекционисту, чтобы он назначил лечение. Клещевой боррелиоз лечат курсом антибиотиков.
Болезнь Лайма лечится антибактериальными препаратами.
Клещевой энцефалит и болезнь Лайма — заболевания, которыми человек заражается после укуса инфицированного клеща. Несмотря на общий источник заражения, болезни существенно различаются возбудителями, характером поражения и симптомами.
Обычно госпитализация в стационар требуется пациентам с тяжёлой формой клещевого боррелиоза, с неврологическими проявлениями инфекции. Как правило, курс лечения составляет до одного месяца. Если человек лечится в стационаре, то всё это время он находится под наблюдением врачей.
Чтобы результат был достоверным, ПЦР-тест на боррелиоз следует проводить не ранее чем через 10 дней после укуса клеща. Анализ на антитела можно сдавать и раньше. Так, высокий титр антител IgG характерен для острого периода инфицирования (при этом в крови определяются и антитела IgM), низкий титр — свидетельство перенесённой ранее или хронической инфекции.
Информацию проверил
врач-эксперт
Информацию проверил врач-эксперт
Екатерина Демьяновская
Врач-невролог, кандидат медицинских наук
Оцените статью:
Полезная статья? Поделитесь в социальных сетях:
ВАЖНО
Информация из данного раздела не может служить достаточным основанием для постановки диагноза или назначения лечения. Решение об этом должен принимать врач на основании всех имеющихся у него данных.
Вам может быть интересно
Вам телеграм.
Telegram-канал,
которому, на наш взгляд,
можно доверять
Клещевой боррелиоз у детей (Болезнь Лайма у детей)
Клещевой боррелиоз у детей – это зоонозная бактериальная инфекция, которая поражает кожу, нервную систему, опорно-двигательный аппарат и внутренние органы. Она вызвана возбудителями рода Borrelia, передающимися ребенку при укусах иксодовых клещей. Общие проявления болезни включают лихорадку, синдром интоксикации, мигрирующую эритему на коже. Полная клиническая картина зависит от локализации вторичных очагов инфекции. Для диагностики клещевого боррелиоза назначают серологические реакции, ПЦР-диагностику, культуральный метод, анализы ликвора. Лечение проводится антибиотиками, иммунопрепаратами, нейропротекторами и другими симптоматическими медикаментами.
Общие сведения
Иксодовый клещевой боррелиоз (ИКБ, болезнь Лайма) встречается с частотой 2,4 случая на 100 тыс. детского населения России. Более 75% заболевших находятся в возрастной группе 4-12 лет, в раннем возрасте инфекция развивается крайне редко. Мальчики болеют чаще девочек. Клещевой боррелиоз с поражением ЦНС занимает около 15% в структуре всех нейроинфекций у детей, что в 6 раз превышает показатели для клещевого энцефалита. Ввиду риска развития тяжелых осложнений и отсутствия специфической профилактики он не теряет актуальности в современной педиатрии.
Клещевой боррелиоз у детей
Причины
Клещевой боррелиоз у детей возникает при заражении спирохетами рода Borrelia. Это грамотрицательные микроорганизмы спиралевидной формы. На территории РФ наиболее распространены 2 вида патогена – B.garinii, B.afzelii, реже встречаются бактерии B.burgdorferi и B.miyamatoi. Боррелии имеют большую внутривидовую вариабельность, особенно B.garinii, у которой насчитывается более 13 подтипов. Они различаются между собой составом поверхностных антигенов.
Естественные переносчики инфекции – лесной (I. ricinus) и таежный (I. persulcatus) виды иксодовых клещей. Дети заражаются при укусе паразита и попадании его слюны вместе с бактериями в рану на коже. Намного реже встречается трансплацентарная передача боррелий от матери с хроническим вариантом болезни Лайма. Присутствует риск инфицирования при употреблении козьего или коровьего молока от больного животного, если продукт не прошел достаточную термическую обработку.
Клещи обитают в лесах и лесопарковых зонах. Они переползают на одежду из травы или кустарников, после чего находят участок открытой кожи и присасываются к нему. Пациент также может проконтактировать с паразитом, принесенным в дом на шерсти животных, одежде, букетах цветов. Всплеск клещевого боррелиоза у детей фиксируется с мая по июль – на этот период приходится активность иксодовых клещей. В случае с клещами I. ricinus инфицирование возможно до сентября включительно.
Патогенез
Патологический процесс начинается с локальной стадии – воспаления вокруг укуса клеща. Попадая в мягкие ткани, боррелии запускают фагоцитоз, активизируют выработку провоспалительных веществ, стимулируют приток моноцитов и гранулоцитов из сосудистого русла. Микроорганизмы могут самостоятельно передвигаться в тканях, поэтому очаг гиперемии на коже постепенно разрастается по периферии («мигрирует») и светлеет в центре.
При недостаточной эффективности клеточных и гуморальных факторов иммунитета клещевой боррелиоз у детей прогрессирует – начинается стадия диссеминации инфекции. Возбудители распространяются по организму с током крови и лимфы, проникают в соседние ткани контактным путем. B.garinii чаще всего поражают головной и спинной мозг, B.afzelii проявляет тропность к суставам и мышцам. Также возможно поражение сердца, почек, селезенки и других внутренних органов.
Мигрирующая эритема у ребенка
Классификация
Подходы к систематизации болезни Лайма неоднократно менялись по мере накопления новых знаний о возбудителе и клинических вариантах патологии. На сегодня в мире отсутствует общепринятая классификация. В российской врачебной практике пользуется популярностью клинико-патогенетическая классификация (Лобзин и соавт., 1996 г.), в которой клещевой боррелиоз систематизируют по нескольким критериям:
- По течению: острый (до 3 месяцев), подострый (3-6 месяцев), хронический (свыше 6 месяцев).
- По тяжести: легкая, среднетяжелая и тяжелая формы.
- По клиническим проявлениям:
- В остром и подостром варианте течения выделяют классическую эритемную форму, встречающуюся у 70-80% детей, и безэритемную форму, при которой типичные кожные симптомы отсутствуют.
- Хронический вариант клещевого боррелиоза подразделяют на непрерывный, протекающий без периодов улучшения, и рецидивирующий, для которого характерно чередование обострений и ремиссий.
Симптомы клещевого боррелиоза у детей
От момента укуса клеща до развития первых признаков болезни проходит 5-10 суток и более. Основное проявление локальной формы болезни Лайма – мигрирующая эритема. На коже возникает красное пятно диаметром 2-5 см, которое в течение нескольких недель увеличивается в размерах. Края эритемы имеют яркую окраску и слегка возвышаются над поверхностью кожи, центр постепенно бледнеет. У большинства детей кожный элемент не вызывает дискомфорта.
Эритема сопровождается общими признаками инфекционного процесса. При клещевом боррелиозе у детей поднимается температура тела до субфебрильных (70% случаев) или фебрильных цифр (30%). Лихорадка держится в среднем до 8 суток. В начале болезни возможны кратковременные боли в суставах и мышцах, недомогание, головные боли – типичный гриппоподобный синдром. У трети пациентов увеличиваются регионарные лимфоузлы, расположенные вблизи эритемы.
Общая длительность неосложненной острой формы – 3-4 недели. Разрешение эритемного варианта болезни Лайма происходит через этап шелушения и гиперпигментации, который сопровождается покалыванием и зудом. Возможно временное угнетение болевой чувствительности на пораженном участке кожи. При безэритемной форме интоксикация и лихорадка длятся 1-2 недели, после чего самочувствие ребенка постепенно нормализуется.
Осложнения
Клещевой боррелиоз опасен для детей своими висцеральными проявлениями, которые возникают в 1/3 случаев и развиваются в течение 2-10 недель после заражения. Чаще всего в педиатрической практике наблюдаются неврологические осложнения (нейроборрелиоз): серозный менингит, неврит лицевого нерва, полинейропатия. Эта триада известна под названием «синдром Баннварта». Иногда болезнь Лайма осложняется диссеминированным энцефаломиелитом, острым миелитом.
Патологии костно-суставного аппарата встречаются у 8-30% детей с боррелиозом. Клинически они представлены миалгиями, артралгиями, несимметричными артритами. У 5-10% пациентов боррелии поражают сердечно-сосудистую систему, вызывая нарушения ритма и проводимости, снижение артериального давления. При длительном течении болезни возможны заболевания кожи: анетодермия, хронический атрофический дерматит.
Диагностика
Обследование и лечение пациентов с клещевым боррелиозом находится в компетенции детского инфекциониста. По показаниям к осмотру привлекают детского невролога, ревматолога. Из физикальных данных наибольшее значение имеет мигрирующая эритема – патогномоничный признак болезни Лайма. Для подтверждения диагноза назначают полное лабораторно-инструментальное обследование, в рамках которого проводятся:
- Лабораторное подтверждение инфекции. Диагностическую ценность имеет обнаружение как минимум 2 из 3 видов антител класса М и 5 из 10 антител IgG. При эритемной форме боррелиоза высокую точность показывает культуральный метод с использованием кожных биоптатов. Дополнительно проводят ПЦР-диагностику кожи, синовиальной жидкости.
- Исследование ликвора. Спинномозговая пункция назначается при неврологических проявлениях боррелиоза. Лабораторное исследование позволяет определить невысокий лимфоцитарный плеоцитоз, умеренное повышение белка, увеличение концентрации глюкозы. Такие значения отражают картину серозного менингита.
- Анализы крови. Гематологические исследования менее информативны у детей, по сравнению со взрослыми пациентами. В разгар болезни Лайма наблюдается умеренный лейкоцитоз с повышением числа лимфоцитов, увеличение СОЭ. В биохимическом анализе определяют рост ферментов АЛТ, АСТ и ЛДГ, однако повышение острофазовых показателей не характерно.
- Инструментальная визуализация. Симптомы нейроборрелиоза требуют выполнения КТ или МРТ головного мозга, при судорожных пароксизмах дополнительно проводят ЭЭГ. Поражение опорно-двигательной системы диагностируется по результатам УЗИ суставов, рентгенологических методов. Нарушения работы сердца – показание к эхокардиографии и ЭКГ.
Дифференциальная диагностика
При постановке диагноза боррелиоз дифференцируют с другими клещевыми инфекциями: клещевым энцефалитом, моноцитарным эрлихиозом, гранулоцитарным анаплазмозом. Также необходимо исключить сифилис, лептоспироз и прочие типы спирохетозов. При хроническом боррелиозе у детей дифференциальную диагностику проводят с инфекционными эритемами, аллергическим дерматитом, системными заболеваниями соединительной ткани.
Анализы на клещевой боррелиоз
Лечение клещевого боррелиоза у детей
Для элиминации возбудителя из организма назначается антибиотикотерапия. Высокой эффективностью в отношении боррелий обладают препараты из группы пенициллинов, тетрациклинов, макролидов и цефалоспоринов 3-4 поколения. Выбор антибиотика и его дозировки определяется степенью тяжести клещевого боррелиоза, возрастом пациента, наличием и характером осложнений. Препараты используют в пероральной форме, при нейроборрелиозе – парентерально.
Внутриклеточная локализация боррелий и их неодинаковая чувствительность к антибиотикам, зависящая от генотипа, создает трудности в лечении. Чтобы усилить эффективность противомикробных средств, используют индукторы интерферона. Они сокращают длительность заболевания, уменьшают выраженность симптомов интоксикации. Препараты способствуют формированию сильного иммунного ответа, что позволяет снизить риск хронизации боррелиоза.
В дополнение к этиотропной терапии проводится симптоматическое лечение. При фебрильной лихорадке назначают жаропонижающие из группы НПВС, интоксикационный синдром требует введения растворов глюкозы и электролитов. При поражении ЦНС необходима сопутствующая метаболическая терапия: нейропротекторы, витамины группы В, антигипоксанты и ангиопротекторы.
Прогноз и профилактика
Клещевой боррелиоз у детей зачастую протекает в легкой или среднетяжелой форме и успешно поддается лечению, поэтому прогноз в целом благоприятный. Опасения вызывает нейроборрелиоз, который чреват стойким неврологическим дефицитом, и хронические формы заболевания с множественными висцеральными проявлениями. Чтобы исключить отдаленные последствия, дети после выздоровления наблюдаются у педиатра в течение 2-3 лет и проходят плановые осмотры каждые 3-6 месяцев.
Специфическая профилактика отсутствует. Чтобы минимизировать риск боррелиоза и других клещевых инфекций, необходимо ограничить посещение мест, где возможен контакт с клещом. С мая по июль стоит избегать лесных опушек с высокой травой и зарослей кустарников – излюбленных мест обитания паразитов. Для прогулок ребенку желательно надевать одежду с длинными рукавами и штанинами, закрытую обувь, головной убор.
В весенне-летний сезон после каждого отдыха на природе рекомендуется осматривать тело ребенка на наличие присосавшихся к коже клещей. Если паразит обнаружен, нужно срочно посетить педиатра для аккуратного извлечения насекомого и проведения необходимых анализов. Не стоит самостоятельно удалять клеща, поскольку есть риск оставить часть его тела внутри ранки либо занести бактериальную инфекцию.
|
Литература 1. Болезнь Лайма у детей: современное состояние проблемы/ Н.В. Банадыга// Педиатрия. Восточная Европа. – 2019. – №2. 2. Современное состояние проблемы иксодового клещевого боррелиоза (болезни Лайма) у детей/ Н.Н. Зверева и соавт.// Детские инфекции. – 2017. – №1. 3. Иммунотерапия иксодового клещевого боррелиоза у детей/ А.А. Черникова, А.В. Гордеец, С.Н. Бениова// Российский вестник перинатологии и педиатрии. – 2017. – №3. 4. Нейроинфекции у детей: тенденции и перспективы/ Н.В. Скрипченко, М.В. Иванова, А.А. Вильниц, Е.Ю. Скрипченко// Российский вестник перинатологии и педиатрии. – 2016. – №4. |
Код МКБ-10 А69.2 |
Клещевой боррелиоз у детей — лечение в Москве
Консультация врача-кардиолога, к.м.н., первичная 6 240 руб.
Консультация врача-кардиолога, к.м.н., повторная 4 360 руб.
Консультация врача-кардиолога, д.м.н./профессора 9 990 руб.
Дуплексное сканирование брюшной аорты и ее висцеральных ветвей (УЗИ брюшной аорты и ее ветвей (триплексное сканирование аорты и ее ветвей) 4 400 руб.
Дуплексное сканирование нижней полой вены и вен портальной системы (УЗИ нижней полой вены и ее притоков (выполненное д.м.н., профессором) 6 600 руб.
Дуплексное сканирование нижней полой вены и вен портальной системы (УЗИ нижней полой вены и ее притоков) 4 400 руб.
Дуплексное сканирование артерий верхних конечностей (УЗИ артерий нижних конечностей (УЗТГ- измерение давления на одной в/к и лодыжечного давления на обеих н/к при ультразвуковой допплерографии; ТС – триплексное сканирование артерий н/к.) (выполненное д.м. 11 000 руб.
Консультация врача-гастроэнтеролога, к.м.н., первичная 6 240 руб.
Консультация врача-гастроэнтеролога, к.м.н., повторная 4 360 руб.
Прием (осмотр, консультация) врача-пульмонолога, д.м.н./профессора 17 010 руб.
Прием (осмотр, консультация) врача-пульмонолога, к.м.н., первичный 6 240 руб.
Консультация врача-ревматолога, д.м.н./профессора 9 990 руб.
Консилиумное экспертное решение (для пациентов, нуждающихся в проведении хирургического лечения сердца и сосудов) (в составе сердечно-сосудистого хирурга, эндоваскулярного хирурга, сосудистого хирурга, кардиолога, эндокринолога и пр.) 13 200 руб.
Запись и расшифровка ЭКГ с использованием 12-ти канального электрокардиографа 2 550 руб.
Холтеровское мониторирование сердечного ритма (Холтер) (Суточное мониторирование ЭКГ до 24 часов при непрерывной записи) 5 790 руб.
Холтеровское мониторирование сердечного ритма (Холтер) (48-часовое ЭКГ-мониторирование) 7 700 руб.
Холтеровское мониторирование сердечного ритма (Холтер) (24-часовое ЭКГ мониторирование + дыхание) 6 600 руб.
Холтеровское мониторирование сердечного ритма (Холтер) (48-часовое ЭКГ мониторирование + дыхание) 9 900 руб.
Холтеровское мониторирование сердечного ритма (Холтер) (72-часовое ЭКГ мониторирование + дыхание) 13 200 руб.
Холтеровское мониторирование сердечного ритма (Холтер) (120-часовое ЭКГ-мониторирование + дыхание) 17 600 руб.
Холтеровское мониторирование сердечного ритма (Холтер) (24-часовое ЭКГ-мониторирование (12 отведений) 8 800 руб.
Суточное мониторирование артериального давления (СМАД) (Суточное мониторирование АД до 24 часов при непрерывной записи) 5 430 руб.
Эхокардиография (ЭхоКГ/УЗИ сердца) 6 600 руб.
Эхокардиография с физической нагрузкой (Стресс-электрокардиография (Тредмил-тест с ЭКГ) 7 700 руб.
Эхокардиография с физической нагрузкой (Стресс-эхокардиография с тредмил-тестом и эхокардиографией по короткому протоколу) 11 000 руб.
Эхокардиография с физической нагрузкой (Стресс-эхокардиография с тредмил-тестом и эхокардиографией по расширенному протоколу) 16 500 руб.
Дуплексное сканирование вен или артерий (Ультразвуковая допплерография артерий или вен 2-х конечностей (выполненное д.м.н., профессором)) 8 470 руб.
Дуплексное сканирование вен или артерий (Ультразвуковая допплерография артерий или вен 2-х конечностей) 6 270 руб.
Дуплексное сканирование брюшной аорты и ее висцеральных ветвей (УЗИ брюшной аорты и ее ветвей (триплексное сканирование аорты и ее ветвей) (выполненное д.м.н., профессором) 6 600 руб.
Дуплексное сканирование артерий верхних конечностей (УЗИ артерий нижних конечностей (УЗТГ- измерение давления на одной в/к и лодыжечного давления на обеих н/к при ультразвуковой допплерографии; ТС – триплексное сканирование артерий н/к.) 7 700 руб.
Дуплексное сканирование брахиоцефальных артерий и вен (УЗТС брахиоцефальных артерий и вен (УЗДГ-измерение АД и ВД на обеих в/к, пробы с отведением в/к при УЗДГ; ТС Б/Ц артерий и вен шеи с функциональными пробами; ТКДГ артерий и вен с функциональными проба 11 000 руб.
Дуплексное сканирование брахиоцефальных артерий и вен (УЗТС брахиоцефальных артерий и вен (УЗДГ-измерение АД и ВД на обеих в/к, пробы с отведением в/к при УЗДГ; ТС Б/Ц артерий и вен шеи с функциональными пробами; ТКДГ артерий и вен с функциональными проба 8 800 руб.
Консультация врача-ревматолога, к.м.н., первичная 6 240 руб.
Консультация врача-ревматолога, к.м.н., повторная 4 360 руб.
Боли в суставах: расширенное обследование (АСЛ-О, С-реактивный белок,ревматоидный фактор,Остеокальцин,Дезоксипиридинолин (моча),Паратиреоидный гормон, АТ класса IgA, IgG к антигенам 18 220 руб.
Антитела к ревматоидному фактору (RF) IgM, качественное определение 2 300 руб.
Ревматоидный фактор, IgA (РФ IgA, Rheumatoid Factor, RF, IgA) 2 090 руб.
Дифференциальная диагностика СКВ и других ревматических заболеваний 4 440 руб.
Ревматоидный фактор (РФ, Rheumatoid factor, RF) 1 060 руб.
Ревматоидный фактор (Rheumatoid factor) 1 130 руб.
Исследование функции внешнего дыхания 4 530 руб.
Функция внешнего дыхания и газы крови 6 000 руб.
Исследование функции внешнего дыхания с бронхолитиком 7 550 руб.
Гастроскопия «во сне» 14 470 руб.
Гастроскопия + Колоноскопия «во сне» 24 150 руб.
Гастропанель (Пепсиноген-I, пепсиноген-II, гастрин-17 базальный, anti-Helicobacter pylori IgG) 10 890 руб.
Болезнь Лайма: причины появления, симптомы, диагностика и способы лечения.
Определение
Болезнь Лайма — инфекционное трансмиссивное природно-очаговое заболевание, вызываемое спирохетами и передающееся иксодовыми клещами, имеющее тенденцию к хроническому и рецидивирующему течению и преимущественному поражению кожи, нервной системы, опорно-двигательного аппарата и сердца.
Причины появления болезни Лайма
Болезнь Лайма вызывают грамотрицательные спирохеты рода Borrelia burgdorferi. Переносят инфекцию иксодовые клещи, чаще всего они присасываются в области шеи, груди, подмышечных впадин, паховых складок, т.е. в местах с тонкой кожей и обильным кровоснабжением. У детей относительно частым местом прикрепления клеща является волосистая часть головы.
С момента попадания клеща на одежду человека до момента его присасывания проходит примерно 1-2 часа.
Со слюной клеща возбудитель болезни Лайма проникает в организм. На коже, в месте присасывания клеща, развивается мигрирующая кольцевидная эритема. От места внедрения с током лимфы и крови возбудитель попадает во внутренние органы, суставы, лимфоузлы и мозговые оболочки. Погибая, боррелии выделяют эндотоксин, который обуславливает каскад иммунопатологических реакций.
Описаны еще несколько путей передачи боррелий:
- алиментарный путь – при употреблении в пищу козьего молока, не прошедшего термическую обработку;
- внутриутробное заражение (от матери – плоду), сопровождающееся врожденным аномалиями развития плода, выкидышами и гибелью плода – особенно при заражении в ранний период беременности. Восприимчивость людей к боррелиям высокая, если не абсолютная. Стойкий иммунитет не формируется – переболевшие могут заражаться многократно.
Классификация заболевания
Болезнь Лайма может протекать в острой, подострой и хронической форме.
Выделяют эритемную (с поражением кожи) и безэритемную формы с преимущественным поражением нервной системы, сердца, суставов.
По степени тяжести различают тяжелое, средней тяжести и легкое течение боррелиоза.
Симптомы болезни Лайма
Острое и подострое течение
Инкубационный период составляет от 3 до 30 дней, в среднем – две недели. Начало заболевания, как правило, имеет характерные черты инфекционного процесса и часто протекает с поражением кожи. Одним из первых симптомов является мигрирующая эритема вокруг того места, где присосался иксодовый клещ, и интоксикация. При безэритемной форме боррелиоза ведущим симптомом становится интоксикация (головная боль, озноб, тошнота, мигрирующие боли в костях и мышцах, артралгия, общая слабость, быстрая утомляемость, лихорадка от субфебрильной до 40°С).
Лихорадочный период может продолжаться несколько дней (обычно не более 15 дней). В большинстве случаев синдром общей интоксикации выражен умеренно.
В месте присасывания клеща в конце инкубационного периода больные отмечают небольшой зуд, иногда боль, покраснение кожи (эритему) с небольшой инфильтрацией подкожной клетчатки. Эритема постепенно увеличивается, достигая размеров 5-15 см, редко – до 50 см и более. Пятно имеет округлую или овальную форму с сильно гиперемированным и возвышающимся над уровнем окружающей кожи наружным краем. Через несколько дней центральная часть эритемы бледнеет или приобретает синюшный оттенок.
Нередки атипичные варианты мигрирующей эритемы:
- диаметр пятна менее 5 см;
- эритема имеет форму полосы или полукольца;
- центральная часть эритемы покрыта чешуйками, везикулами, эрозиями, геморрагическими высыпаниями, особенно при локализации на задней поверхности голеней.
Болезнь Лайма, протекающая без поражения кожи, характеризуется развитием патологических признаков со стороны внутренних органов (нервной системы, суставов, сердца, глаз и др.) через 2-10 недель после начала болезни. Чаще всего наблюдается поражение нервной системы: менингит (менингоэнцефалит), неврит черепных нервов, радикулоневрит. При менингите пациенты испытывают головную боль различной интенсивности (от слабой до невыносимой), светобоязнь, повышенную чувствительность к звуковым и световым раздражителям, болезненность при движении глазных яблок, их мучают тошнота и рвота, выявляется умеренная ригидность (скованность) затылочных мышц.
Невриты черепных нервов встречаются примерно у половины больных с неврологическими расстройствами и проявляются нарушением функции лицевых мышц, онемением и покалыванием пораженной половины лица.
Боль в области уха и нижней челюсти свидетельствует о вовлечении в патологический процесс V пары черепных нервов. Могут также поражаться глазодвигательные, зрительные, слуховые нервы, реже – языкоглоточный и блуждающий нервы. Неврологические симптомы при правильном лечении обычно исчезают через несколько месяцев, хотя могут рецидивировать, что говорит о хронизации заболевания.
Поражения сердца появляются обычно на 5-6-й неделе от начала заболевания. Больные жалуются на неприятные ощущения и боль в области сердца, учащенное сердцебиение, одышку, головокружение.
Артрит, как правило, развивается через 4-6 недель от начала болезни или после мигрирующей эритемы, которая наблюдается примерно у 40% больных с поражением опорно-двигательного аппарата.
При болезни Лайма артрит поражает крупные суставы: коленные, плечевые, локтевые и голеностопные.
Хроническое течение
Течение заболевания расценивается как хроническое, когда клинические проявления болезни Лайма сохраняются более 6 месяцев. В этом случае прогрессирующий хронический воспалительный процесс развивается на коже, в суставах или нервной системе, реже – в других органах.
О поражении центральной нервной системы говорят длительно сохраняющиеся головные боли, быстрая утомляемость, снижение памяти, нарушение сна, что укладывается в клинику астено-вегетативного синдрома.
Энцефалопатия рассматривается как одно из проявлений хронического течения болезни Лайма.
Поражение периферической нервной системы обычно затрагивает шейный, грудной и поясничный отделы позвоночника. Больные жалуются на боль или дистальные парастезии в конечностях, иногда сопровождающиеся умеренно выраженной мышечной слабостью. У пациентов могут присутствовать симптомы нарушения чувствительности по типу носков, перчаток, как симметричные, так и односторонние.
Приблизительно у 10-15% больных с явлениями острого артрита заболевание приобретает хроническое течение. Артриты при хроническом боррелиозе обычно затрагивают один или два крупных сустава (чаще всего коленных). Нередко при наличии ведущего суставного синдрома в клинике боррелиоза поражения распространяются на сердечно-сосудистую систему и кожу в виде различных дерматитов.
Диагностика болезни Лайма
Диагностические мероприятия при подозрении на болезнь Лайма включают лабораторные и инструментальные методы обследования.
Лабораторная диагностика:
- определение повышенного уровня антител класса IgM к боррелиям (с 3-6-й недели болезни);
К каким врачам обращаться
При обнаружении на теле присосавшегося клеща лучше всего обратиться в ближайший травматологический пункт, где его удалят и решат вопрос об экстренной профилактике болезни Лайма.
Если обращение за медицинской помощью невозможно, то клеща следует удалить самостоятельно, поместить его в герметичную банку с маленьким кусочком ваты, смоченным в воде, и отнести в лабораторию для исследования на боррелиоз и другие инфекции. Если по результатам лабораторного анализа клещ оказался переносчиком боррелиоза, необходимо проконсультироваться с врачом-инфекционистом для определения дальнейшего алгоритма действий.
При первых клинических проявлениях заболевания нужно обратиться к врачу общей практики,
терапевту
. При наличии неврологических симптомов требуется консультация
невролога
.
Лечение болезни Лайма
Основное лечение при болезни Лайма – антибактериальная терапия. Для достижения максимального эффекта требуется как можно более раннее назначение антибактериальных препаратов. Это позволяет значительно снизить риск развития неврологических, кардиальных и суставных осложнений.
Осложнения
Болезнь Лайма опасна тем, что она гораздо чаще, чем клещевой энцефалит, приобретает хроническое течение. Особенно тяжело переносят заболевание пожилые люди, что объясняется наличием сопутствующей хронической патологии – атеросклероза, гипертонической болезни и др.
После перенесенной инфекции может развиться нарушение высших психических функций, вплоть до слабоумия, паралича периферических нервов, потери слуха и зрения, тяжелой сердечной аритмии.
К числу осложнений болезни Лайма относят множественные артриты, доброкачественные опухоли кожи в месте внедрения клеща.
Летальные случаи от болезни Лайма до настоящего времени не зарегистрированы.
Профилактика болезни Лайма
Специфическая профилактика болезни Лайма отсутствует.
Неспецифические меры профилактики сводятся к предупреждению присасывания клеща. Следует избегать посещения мест обитания клещей (лес и луга с высокой травой, кустарником) в период их максимальной активности (в средней полосе России это май-июнь). В другое время надевать одежду с длинными рукавами, брюки заправлять в длинные носки, волосы прятать под головной убор. Чтобы было легче обнаружить клеща, предпочтение стоит отдавать светлой одежде. Во время пребывания в лесу нужно регулярно осматривать одежду, а по возвращении домой проводить осмотр тела. Одежду рекомендуется постирать в горячей воде.
При обнаружении присосавшегося клеща следует немедленно его удалить – чем раньше, тем меньше вероятность заражения. Удалять клеща можно маникюрным пинцетом или нитью, обвязав ее вокруг головы паразита. Клещ удаляется раскачивающе-выкручивающими движениями. Ранку на теле необходимо обработать дезинфицирующим раствором хлоргексидина, йодом или спиртом.
Экстренная антибиотикопрофилактика болезни Лайма проводится не позднее 5-х суток с момента присасывания клеща, если по результатам лабораторных анализов обнаружено, что клещ являлся переносчиком Borrelia burgdorferi.
Источники:
- Болезнь Лайма. Клинические рекомендации // – Некоммерческое партнерство «Национальное научное общество инфекционистов» (ННОИ). – 2019. – 50 с.
- Бутов Ю.С. Дерматовенерология. Национальное руководство. Краткое издание / под ред. Ю. С. Бутова, Ю. К. Скрипкина, О. Л. Иванова // – Москва: ГЭОТАР-Медиа. – 2020. – 896 с.
- Неврология. Национальное руководство. Краткое издание / под ред. Е. И. Гусева, А. Н. Коновалова, А. Б. Гехт // – М. : ГЭОТАРМедиа. – 2018. – 688 с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Клещевой боррелиоз — сложное и многогранное заболевание, иногда с яркой и разнообразной клинической картиной течения. Среди медиков существуют разные мнения по поводу того, как диагностировать и лечить эту инфекционную патологию. К тому же, население у нас недостаточно информировано о боррелиозе: часто люди имеют представление только о клещевом энцефалите, и то весьма поверхностное.
Несмотря на малую осведомлённость людей о боррелиозе, он является одной из часто встречающихся инфекций, которую передают иксодовые клещи. Ежегодно от 7 до 10 тысяч наших соотечественников обращаются в медицинские учреждения, где им ставят такой диагноз. К сожалению, у многих пациентов выявляют уже изрядно запущенные и тяжёлые формы боррелиоза. Если его не лечить, человек может стать инвалидом или умереть. Что касается эффективной и безопасной вакцинации против возбудителя, её пока не существует.
Определение и немного истории
Под болезнью Лайма, или системным боррелиозом, понимают заболевание, имеющее трансмиссивное, природно-очаговое происхождение. При этой патологии чаще всего бывают поражены:
- кожные покровы;
- суставы;
- сердце;
- нервная система.
Без надлежащего лечения заболевание часто принимает хроническую рецидивирующую форму.
Само название «болезнь Лайма» имеет интересную историю. Так называется один из небольших городов в США. Именно там врачи в 1975 году впервые зафиксировали несколько случаев артрита (как у взрослых, так и у детей) с нетипичным течением. Спустя два года специалисты установили очевидную связь между заболеванием и укусами иксодовых клещей.
Боррелия, как возбудитель инфекционного процесса, была выделена, а затем подробно описана В. Бургдорфером в 1982 году (в его честь назвали одного из возбудителей инфекции). Позже выяснилось, что в природе существует пять разновидностей этих патогенных микроорганизмов. Все они относятся к спирохетам, поэтому быстро проникают в разные участки человеческого организма.
Что касается штаммов боррелий, исследователи насчитывают более ста, которые распространены в Америке, а во всём мире их примерно около трёхсот. Среди них есть боррелии, обладающие высокой резистентностью к антибиотикам, что затрудняет процесс лечения.
Серологическая диагностика заболевания была начата медиками в 1984 году. Интересным фактом является то, что первую вакцину против боррелиоза специалисты разработали в 1997 году, но четыре года спустя её применение было прекращено, так как она вызывала серьёзные побочные действия.
Разнообразие и опасность боррелий
Как уже было отмечено, возбудителей боррелиоза несколько. Все они представляют опасность для человека, например:
- borrelia Burgdorferi (названная в честь В. Бургдорфера);
- borrelia garinii;
- borrelia afzelii.
Все они являются микроаэрофилами и культивировать их непросто.
Разновидность заболевания, которую вызывает боррелия Бургдорфера, чаще всего даёт симптоматику артритов. Кстати, Северная Америка является местом, где именно эта разновидность боррелии является единственной. В свою очередь, Borrelia garinii вызывает неврологическую симптоматику, а Borrelia afzelii провоцирует возникновение хронических кожных болезней. При этом появление мигрирующей эритемы, возникающей после укуса иксодовым клещом, наблюдают при всех трёх вариантах течения боррелиоза.

Эпидемиологическое описание
Хозяевами боррелий являются животные и птицы, которых можно встретить в дикой природе, в том числе, олени и грызуны. Самих клещей принято называть переносчиками боррелий. Когда клещ кусает птицу или животное, микроорганизмы оказываются в его кишечнике, где начинают быстро размножаться, выделяясь в окружающую среду вместе с испражнениями насекомого.
Количество заражённых боррелиями клещей большое, но далеко не все они могут заразить человека. Слюнные железы насекомых содержат не так много возбудителей, поэтому они не всегда могут попасть в организм человека. В некоторых случаях слюна клещей не содержит боррелий вообще.
В природе возбудитель постоянно циркулирует так: от клеща к дикому животному и снова к клещу. Такая эпидемиологическая цепочка может включать и домашнее животное:
- овцу;
- корову;
- козу.
В качестве других насекомых, являющихся переносчиками боррелий, можно отметить слепня. Заражение человека происходит, если он оказывается в природном очаге заболевания. Как правило, это леса, расположенные в зонах с умеренным климатом.
Не так давно специалистами было установлено совпадение между собой тех регионов, где и клещевой энцефалит, и боррелиоз встречаются постоянно. Иными словами, речь идёт о разных видах клещевых инфекций, географическое распространение которых совпадает. Несмотря на то, что среднестатистический гражданин нашей страны обычно плохо осведомлён о боррелиозе, уровень заболеваемости им значительно превышает клещевой энцефалит — от двух до четырёх раз на территории России. Это природноочаговый вид зооноза, занимающий одну из основных позиций по всему миру.
Боррелиоз отличается сезонностью, а уровень заболеваемости начинает расти вместе с активностью иксодового клеща. Первые больные, укушенные инфицированными насекомыми, могут прийти к инфекционисту или другому врачу в марте или апреле. Если в регионе сохраняется тёплая погода, клещи активны вплоть до октября. Что касается пика заболеваемости боррелиозом, он наблюдается в мае и июне.
Бывает и так, что один и тот же клещ заражён энцефалитом и боррелиозом одновременно, поэтому не исключено появление сложной микс-инфекции.
Обычно клещ передаёт возбудителя человеку или животному через укус (инокуляционным путём). но известны случаи заражения, когда испражнения насекомых попадают на кожу. После этого человек или животное могут заразиться, расчёсывая кожные покровы. Также инфекция попадает в кровь через повреждения и микротравмы, имеющиеся на кожных покровах.
Максимальный риск возникновения боррелиоза имеется:
- у работников лесоводства;
- у сотрудников леспромхозов;
- у лесников;
- у тех, кто проживает рядом с лесными или парковыми зонами.
Продолжительность жизни иксодового клеща составляет около трёх лет, а заражение насекомых происходит от животных или птиц, которых они кусают. Обитают клещи в траве, а также в расположенных низко растениях либо кустарниках.
Патогенетические механизмы развития болезни
Разнообразная симптоматика боррелиоза обусловлена рядом патологических реакций со стороны иммунной системы, и антигенами возбудителя. Когда боррелия проникает в человеческий организм, появляется так называемый первичный аффект. Это клещевая (кольцевидная) эритема, папулёзное образование на коже. Далее микроорганизмы с током крови попадают в ткани и органы, где происходит их накопление в клетках. Это приводит к появлению периваскулярных инфильтратов. В их состав входят:
- плазмоциты;
- макрофаги;
- лимфоциты.
Образование периваскулярных инфильтратов в итоге приводит к появлению васкулитов и окклюзионных образований в сосудистом русле. Время, в течение которого боррелии присутствуют в тканях, может составлять несколько лет, особенно если человек вовремя не обратился к врачу. Поздние сроки болезни характеризуются развитием глубоких патологических процессов в иммунной системе, что нередко приводит:
- к нейроборрелиозу;
- к хроническим артритам.
Интенсивный ответ иммунная система даёт, как правило, в поздние периоды болезни, особенно если у пациента поражены суставы. Если лечение было начато своевременно, в ходе терапии происходит нормализация количества антител. Если же, невзирая на успешное лечение, они длительно сохраняются в организме либо упорно «держат» высокий титр, это означает, что заболевание перешло в стадию носительства. При этом клинические проявления боррелиоза могут отсутствовать и вовсе.
Симптоматика и стадии развития боррелиоза
Длительность инкубационного периода болезни может составлять от двух дней до месяца. Средняя его продолжительность — две недели. Часто инфекция протекает бессимптомно, но встречаются случаи с яркой и выраженной клинической картиной. Условно боррелиоз принято разделять на три этапа течения, однако на самом деле речь идёт о разных типах проявления болезни. У разных пациентов клиника может существенно отличаться. Например, у некоторых людей первая стадия боррелиоза отсутствует вообще. То же самое характерно и для остальных его форм.
Часто патология даёт явную симптоматику только после её перехода в хроническую форму. Именно по этой причине врачам следует проявлять особую настороженность при обследовании и лечении пациентов:
- с энцефаломиелитами;
- с артритами;
- с полиневропатиями;
- с любыми симптомами, похожими на проявления боррелиоза.
Всех больных нужно обследовать на боррелиоз с целью его исключения либо подтверждения.
Что касается условных стадий развития инфекции, они могут выглядеть таким образом.
Ранние локальные проявления
В месте укуса иксодового клеща появляется кольцевидная эритема Афцелиуса-Липшютца. Её также называют хронической мигрирующей эритемой. Выглядит она в виде одного или нескольких пятен округлой формы, которое, разрастаясь, может достигать от 15 до 20 см. Сама эритема увеличивается в размерах, но её центр регрессирует, и с течением времени в центре пятна чётко обозначается место укуса насекомого. Он выглядит как красноватая точка. Наиболее частые места локализации укусов — конечности и туловище, но иногда они встречаются и на лице. В процессе роста край образования иногда разрывается и возникает полоска. По форме она напоминает гирлянду, проходящую через разные участки тела.
Обычно кольцевидная эритема:
- горячая при пальпации;
- болезненная;
- зудит и чешется;
- имеет круглую или овальную форму.
На коже такое образование может оставаться долго, до нескольких месяцев. Спустя две или три недели, даже при отсутствии лечения, эритема иногда пропадает. Иногда её полное исчезновение наблюдается даже через два или три дня после укуса клеща.
При проведении адекватного лечения происходит быстрый регресс кольцевидной эритемы с полным её исчезновением спустя неделю или десять дней.
Когда боррелии с кровотоком получают распространение по всему организму, у пациентов встречается явление в виде так называемых «дочерних эритем». Если сравнивать их с первым образованием, они гораздо меньше, следов от укуса насекомого не имеют.
Интоксикация на этой стадии болезни может проявляться по-разному. Иногда эритема — единственный симптом болезни либо отсутствует вообще (если речь идёт о скрытой форме боррелиоза). Тем не менее, клинические случаи с выраженными проявлениями интоксикации тоже нередки. У пациентов:
- субфебрильная либо высокая температура (иногда до 40С);
- боли в мышцах и суставах;
- боли в голове;
- тошнота, озноб;
- сильная слабость;
- ригидность затылочных мышц;
- увеличение регионарных лимфатических узлов близко к укусу клеща.
На этом этапе болезни антител к микроорганизмам в крови может не быть, но обследование нужно проводить регулярно, чтобы предотвратить возможные осложнения, которые могут возникнуть гораздо позже.
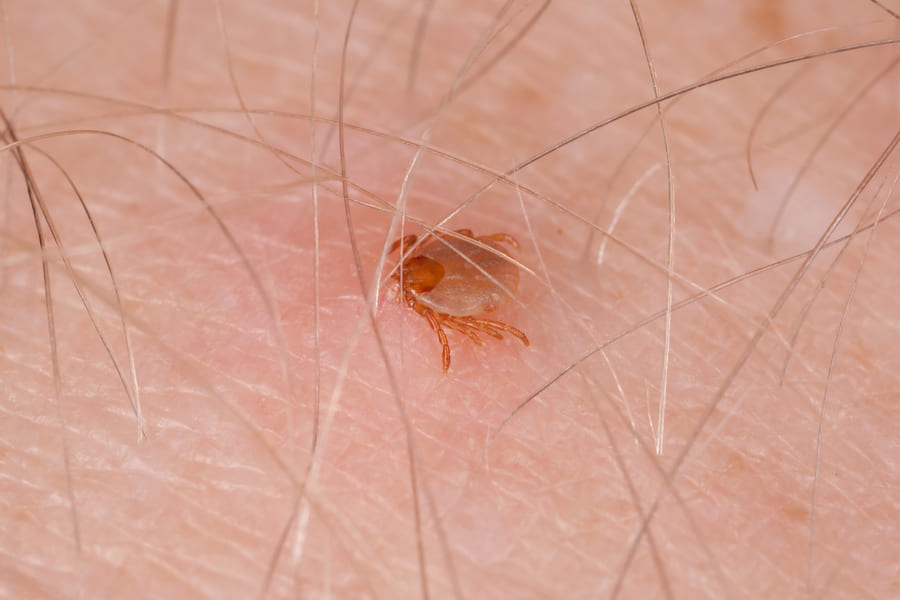
Стадия раннего боррелиоза (диссеминированная форма)
Возбудитель с током крови и лимфы проникает в нервную систему человека, в результате чего возникает выраженная симптоматика поражения разных органов и систем. Чаще это происходит на четвёртой или пятой неделе болезни. Если боррелии поражают нервную систему, это выражается в виде:
- серозных менингитов;
- невритов черепно-мозговых нервов;
- радикулоневритов.
При поражении сердца и сосудов наблюдаются:
- перикардиты;
- миокардиты;
- блокады (по причине нарушений работы проводящей системы сердца).
У многих пациентов боррелиоз «маскируется» под ОРВИ или грипп, проявляясь слабостью, субфебрильной температурой, лихорадкой и мышечными болями. Кожные высыпания при диссеминированной форме боррелиоза могут проявляться:
- вторичными эритемами. Места высыпаний — ладони, а сами эритемы выглядят как капилляриты либо уртикарные образования. Иногда встречается и доброкачественная кожная лимфоцитома (Шпиглера);
- симптомами менингита. На стадии эритематозных образований они выражены несущественно, но когда с момента начала заболевания проходит несколько недель, можно уже наблюдать более выраженные признаки раздражения оболочек головного мозга. При этом кольцевидная эритема, являющаяся основным «маркером» болезни, уже исчезает. Если речь идёт о серозном менингите, пациенты жалуются на головные боли, светобоязнь, рвоту и тошноту. Объективное обследование показывает ригидность мышц в области затылка;
- симптомами энцефалита. Их демонстрируют около трети пациентов. Это расстройства внимания и сна, а также повышенная нервная возбудимость, сопровождающаяся расстройствами эмоциональной сферы;
- симптомами невритов черепных нервов. Характерны больше чем для 50% пациентов — с поражением седьмой нервной пары. Частые признаки: парезы мышц лица, чувство покалывания или онемения, боли в ушах и челюсти. Реже поражены другие пары черепно-мозговых нервов. Иногда в патологический процесс вовлекается периферическая нервная система с проявлениями корешкового синдрома и чувствительных расстройств в разных отделах позвоночника.
Для этой формы болезни также типично неврологическое расстройство в виде синдрома Баннварта. Оно проявляет себя серозным менингитом и поражением нервных корешков в шейном и грудном отделах позвоночного столба.
Исчезновение неврологической симптоматики обычно наблюдается спустя месяц, но чаще всего врачи отмечают её рецидивирующее течение с последующей хронизацией процесса. Клиницистам важно помнить о том, что неврологическая симптоматика при боррелиозе может манифестировать при полном отсутствии общих симптомов инфекционного заболевания и кольцевидной эритемы.
Пятая неделя болезни иногда сопровождается нарушениями сердечной деятельности (это около 8% клинических случаев). Это боли и дискомфорт в области сердца, аритмия. В ряде случаев кардиограмма показывает разные степени блокады с диффузными поражениями миокарда. Нередки перикардиты или миокардиты. Симптоматика продолжается несколько дней, но может сохраняться до полутора месяцев, с мышечными, костными либо суставными болями.
Поздняя форма хронического боррелиоза
Это суставные поражения, которые появляются примерно через два месяца после укуса клеща. Бывают случаи, когда боли в суставах начинают манифестировать даже спустя год или два. Стадия характеризуется воспалительным процессами в коленных суставах, при этом, локализация, чаще всего, односторонняя. Известны и случаи полиартрита.
Рецидивирование всех артритов при боррелиозе может длиться годами, с переходом болезни в хроническую форму. Рецидивы и ремиссии в данном случае типичны, с поражением костных и хрящевых элементов суставов. Таким образом, речь идёт о «запущенной», рецидивирующей форме боррелиоза в виде артритов с типичной и порой тяжёлой симптоматикой:
- разрушением хрящевой ткани;
- остеопорозом;
- другими дегенеративными изменениями.
Кожные явления тоже могут заявить о себе — например, в виде доброкачественных лимфоцитом. Это очень плотные образования, имеющие ярко-малиновую окраску. Они плотные, при прощупывании могут быть болезненными и выглядеть в виде небольших инфильтратов, локализующихся в области ушной мочки или молочных желёз у женщин. Сохраняться лимфома может длительное время, в течение многих лет.
Ещё одно кожное заболевание, возникающее при поздних формах хронического боррелиоза — акродерматит. Это атрофическое поражение кожных покровов, характеризующеей синюшно-красными пятнами. Типичное место их локализации — сгибы рук и ног. Пятна растут, часто сливаются и имеют склонность к воспалениям. Со временем в местах образования пятен происходит атрофия кожи, и она становится похожей на папиросную бумагу.
При неврологических формах заболевания (нейроборрелиозе) симптоматика проявляет себя полиневропатиями и энцефаломиелитами. При этом течение энцефаломиелита часто напоминает рассеянный склероз с нарушениями психики в виде нарушений внимания, памяти и речевых функций. Для полиневропатий характерны парестезии дистального характера и корешковый синдром различной локализации.
При хроническом течении болезни Лайма человек может частично или полностью потерять способность к труду.
Методы диагностики болезни Лайма
Диагноз можно поставить и рано, основываясь на внешних проявлениях болезни в виде кольцевидной эритемы и сборе анамнеза. В ряде случаев пациенты сами рассказывают об укусах клещей, поэтому предварительный диагноз в таких ситуациях не подлежит сомнению. Однако иногда укус клеща остаётся для человека незаметным — отчасти потому, что насекомое, кусая живое существо, выделяет анестетик. Именно в таких ситуациях болезни часто развивается незаметно, проявляя себя опасными неврологическими и иными симптомами уже спустя многие годы.
Подтвердить или исключить диагноз помогают лабораторные анализы. При этом исследования в виде бакпосевов и гистологии являются недостаточно информативными, равно как и ПЦР. Помощью для специалистов служат серологические методы, с выявлением антител к боррелиям.
Пожизненного иммунитета у людей, которые перенесли боррелиоз, нет, поэтому не следует исключать опасность повторного заражения.
Как лечат боррелиоз?
Чем раньше будет начато лечение, тем больше шансов у пациента на то, что ему удастся избежать перехода болезни в хроническую форму и осложнений, связанных с этим. Лечение болезни проходит в инфекционных стационарах, с применением интенсивной комплексной терапии. Задача врачей — не только купировать инфекционный процесс, но и поддержать работу органов, которые были поражены вследствие вторжения возбудителя в организм.
Если речь идёт о ранней стадии болезни Лайма, справиться с ней помогут антибактериальные средства в виде тетрациклинов. На поздних стадиях, при появлении болей в сердце и суставах, а также при наличии неврологических симптомов, врач назначает пенициллины либо антибиотики цефалоспориновой группы курсом от трёх до четырёх недель. Для уменьшения болевых синдромов назначают анальгетики, а с целью снятия воспалительного процесса и повышения лечебного эффекта — НПВС.
Если у пациента выраженная интоксикация, купировать её можно с помощью инфузионной терапии с применением детоксикационных средств. При менингитах и сердечной симптоматике необходима дегидратация, а по истечении острых и опасных явлений в ряде случаев хорошо помогают физиотерапевтические методы.
Не забудьте подписаться на наш Яндекс.Дзен!
Возбудитель боррелиоза
Заболевание вызывается разнородной группой бактерий рода Borrelia, причем для американского континента характерна B.burgdorferi, для европейского B. afzelii, B. garinii, для каждого вида боррелий характерны различные органы — мишени и связанные с ними симптомы: например, B.burgdorferi чаще связана с развитием артритов, а B. afzelii, B. Garinii — с поражением сердца и нервной системы в диссеминированную фазу болезни — так что более корректно говорить о группе иксодовых клещевых боррелиозов.
Надо помнить, что помимо болезни Лайма другие виды боррелий могут вызывать возвратные тифы и лихорадки.
Стадии развития болезни
Для боррелиоза, как и для другой инфекции — сифилиса (вызываемого тоже спирохетой, но только рода Трепонема) — характерна четкая стадийность развития инфекционного процесса: от развития первичного аффекта в месте внедрения возбудителя (кольцевидная эритема при боррелиозе, твердый шанкр при сифилисе) и последующего распространения возбудителя по лимфатической системе с развитием инфекционного процесса в различных органах и системах до поздних стадий, имеющих больше иммунный механизм с поражением нервной системы и соединительной ткани.
Стадии:
- Ранняя локализованная (до 30 дней)
- Ранняя диссеминированная (до 6 – 12 месяцев)
- Поздняя (более 12 мес.)
Надо понимать, что эффективное лечение на ранних стадиях прерывает дальнейший процесс, а стадийность заболевания характерна только для инфекции, текущей естественным образом – без терапии.
Ранняя локализованная стадия
Ранняя локализованная стадия – в большинстве случаев это типичная кольцевидная эритема в месте первичного проникновения инфекции. У детей чаще это волосистая часть головы, за ушами, у взрослых — подмышечные, паховые, подколенные области, под грудью у женщин. Без лечения эритема сохраняется до 3-4 недель, затем постепенно угасает. Могут быть увеличение регионарных лимфатических узлов и недомогание, гриппоподобные симптомы. Редко ранняя стадия течет в виде лимфоцитомы – округлого синюшного образования. Стадия ранней локализованной инфекции диагностируется клинически — по типичным симптомам, и, так как это локальная бактериальная инфекция, иммунный ответ запаздывает, и на этой стадии лабораторная диагностика затруднена — антитела появляются позднее (в среднем, через 25-30 дней после первичного инфицирования).
Ранняя диссеминированная стадия
Ранняя диссеминированная стадия развивается, если по различным причинам не диагностируется и не лечится ранняя локализованная стадия. В среднем, это 4-6 недель от первичного инфицирования. Симптомы могут быть различными. Могут появляться вторичные эритемы в различных местах, и для боррелий, циркулирующих на территории Европы и РФ, чаще это неврологические синдромы: серозный менингит, невропатия лицевого нерва, различные варианты полинейропатий и полирадикулоневритов, сочетание серозного менингита с невропатией лицевого нерва и полирадикулоневритом носит название синдрома Баннварта.
В связи с этим, согласно действующим Санитарным Правилам, все пациенты в эпидемический сезон (апрель-сентябрь) с симптомами серозного менингита или неврита лицевого нерва должны быть обследованы скринингом на антитела к боррелиям.
Реже на этой стадии поражается сердце и его проводящая система (кардит, нарушение ритма) и суставы в виде моноартрита.
Терапия ранней диссеминированной стадии
Терапия этой стадии более длительная, при вовлечении нервной системы (менингит, полирадикулоневрит) назначаются антибиотики, проникающие через гематоэнцефалитческий барьер, однако, адекватная терапия позволяет прервать дальнейшее прогрессирование инфекционного процесса.
Поздняя стадия
Поздняя стадия обусловлена больше иммунными реакциями организма и перекрестными реакциями, обусловленными сходством определенных белков боррелий с белками тканей человека, что вызывает повреждение последних своей же иммунной системой. Наиболее частыми проявлениями этой стадии являются артриты и атрофический акродерматит.
Термин «хроническая стадия», часто встречаемый в старой литературе, не совсем корректен, так как после назначения терапии более длительным курсом, самого возбудителя в организме не остается, он нигде не прячется, как считают некоторые. Однако, после лечения могут оставаться стойкие, постоянные симптомы, уже не связанные с наличием в организме инфекционного агента.
Постлечебный синдром болезни Лайма (PTLDS)
Отдельно хочется сказать про PTLDS, что дословно можно перевести, как «синдром после лечения болезни Лайма», Министерством здравоохранения США предлагается термин «постоянные симптомы болезни Лайма». У некоторых пациентов после успешного лечения антибиотиками появляются такие симптомы, как усталость, головная боль, боли в суставах и мышцах, а также когнитивные проблемы. Эти симптомы в совокупности называют постлечебным синдромом болезни Лайма (PTLDS). Хотя некоторым пациентам с такими субъективными симптомами и ставится диагноз хронической болезни Лайма, нет четких доказательств того, что это в действительности так, или что в организме этих пациентов всё ещё сохраняются жизнеспособные бактерии Borrelia.
Диагностика
На стадии первичной локализованной инфекции диагноз ставится клинически, по типичным симптомам. В этот период антитела еще не успевают образоваться, и искать их смысла нет.
Серологическая диагностика
Серологическая диагностика рекомендуется в случаях, подозрительных на раннюю диссеминированную фазу, в основном при наличии неврологических проявлений
- менингит,
- полирадикулоневрит,
- невропатия лицевого нерва,
- при симптомах поражения миокарда и суставов.
Исследование референс-методом
Как и при других инфекциях, в начале исследуются антитела методом ИФА (ELISA) и уже при сомнительных и положительных результатах выполняется исследование референс-методом (иммуноблот, Вестерн-блот, иммуночип) для уточнения стадии инфекции и исключения возможных ложноположительных реакций в ИФА. Нужно понимать, что наличие у тканей человека и боррелий сходных антигенных детерминант может вызывать ложноположительные реакции в данных исследованиях, как и при уже упомянутом сифилисе.
Люмбальная пункция
При наличии неврологических симптомов неврологом проводится люмбальная пункция и проводится анализ цереброспинальной жидкости (ликвора) в том числе проводтся исследование ЦСЖ на наличие антител методами имуноблота и нуклеиновых кислот боррелий методом полимеразной цепной реакции (ПЦР).
Пункция сустава
При подозрении на артрит в структуре клещевого боррелиоза врачом-ревматологом или ортопедом производится диагностическая пункция сустава и забором и исследованием синовиальной жидкости теми же методами (ПЦР и иммуноблот) для выявления в ней нуклеиновых кислот боррелий и антител.
Исследование крови альтернативными методами (ELISPOT)
Исследование крови альтернативными методами (ELISPOT), выполняемыми активно рекламируемой на определенных заинтересованных ресурсах коммерческой лабораторией в Германии диагностической ценности не представляет, результаты анализа не подлежат адекватной интерпретации, однако «обнаружение» большого количества различных патогенов провоцирует выраженную тревогу у восприимчивых людей со склонностью к пограничным и тревожным расстройствам.
Часть 2.
Лечение болезни Лайма (клещевого боррелиоза). Мифы и реальность