Инсульт
Утратил силу — Архив
Версия: Клинические протоколы МЗ РК — 2016 (Казахстан)
Категории МКБ:
Инсульт, не уточненный как кровоизлияние или инфаркт (I64)
Разделы медицины:
Кардиология, Неотложная медицина
Общая информация
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения и социального развития Республики Казахстан
от «13» июля 2016 года
Протокол № 7
Инсульт — острое нарушение мозгового кровообращения, характеризующееся внезапным (в течение нескольких минут, часов) появлением очаговой (двигательных, речевых, чувствительных, координаторных, зрительных и других нарушений) и/или общемозговой (изменения сознания, головная боль, рвота) неврологической симптоматики, которая сохраняется более 24 часов или приводит к смерти больного в более короткий промежуток времени вследствие цереброваскулярной патологии [1].
Код МКБ-10:
I 64 — Инсульт, неуточненный как кровоизлияние или инфаркт
Дата разработки/пересмотра протокола: 2007 год/2016год.
Пользователи протокола: врачи скорой неотложной медицинской помощи, фельдшера скорой неотложной медицинской помощи.
Категория пациентов: взрослые, дети, беременные.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С |
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
Классификация [2]
Основные клинические формы:
А. Преходящие нарушения мозгового кровообращения характеризуются внезапным возникновением очаговых неврологических симптомов, которые развиваются у больного с сосудистым заболеванием (артериальная гипертония, атеросклероз, ревматизм и др.), продолжаются несколько минут, реже часов, но не более суток и заканчиваются полным восстановлением нарушенных функций.
— Транзиторные ишемические атаки (ТИА) — преходящие эпизоды неврологической дисфункции, обусловленные региональной ишемией тканей головного мозга, спинного мозга или сетчатки,
но не приводящие к развитию инфаркта ишемизированного участка (без указания времени!)
— Острая гипертоническая энцефалопатия — состояние, связанное с острым, обычно значительным подъемом артериального давления и сопровождающееся появлением общемозговых, реже очаговых неврологических симптомов, вторичных по отношению к гипертензии.
— «Малый инсульт» (обратимый неврологический дефицит) – клинический неврологический синдром, развивающийся вследствие острого нарушения церебральной циркуляции, при котором нарушение функции восстанавливается в течение первых 3 недель заболевания.
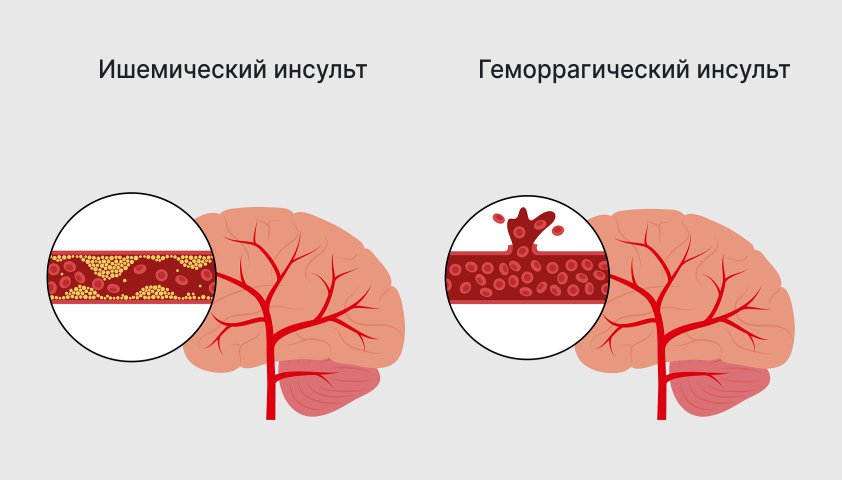
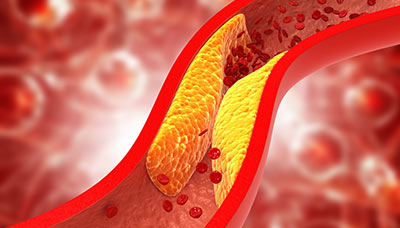
Б. Ишемический инсульт — это клинический синдром, представленный очаговыми и/или общемозговыми нарушениями, развивающийся внезапно вследствие прекращения кровоснабжения определенного его отдела в результате окклюзии артерий головы или шеи с гибелью ткани головного мозга.
В. Геморрагические инсульты (ГИ) – нетравматическое кровоизлияние в головной и спинной мозг.
Внутримозговое кровоизлияние — это клиническая форма ОНМК, возникающая вследствие разрыва интрацеребрального сосуда или повышенной проницаемости его стенки и проникновения крови в паренхиму мозга.
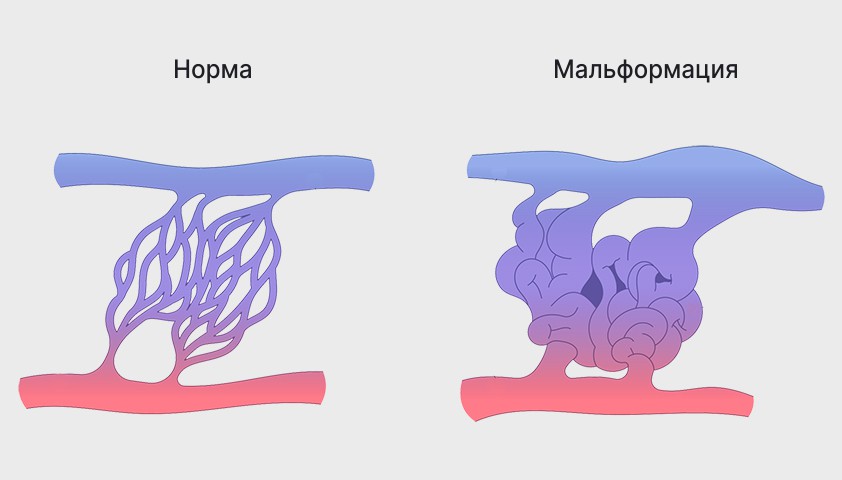
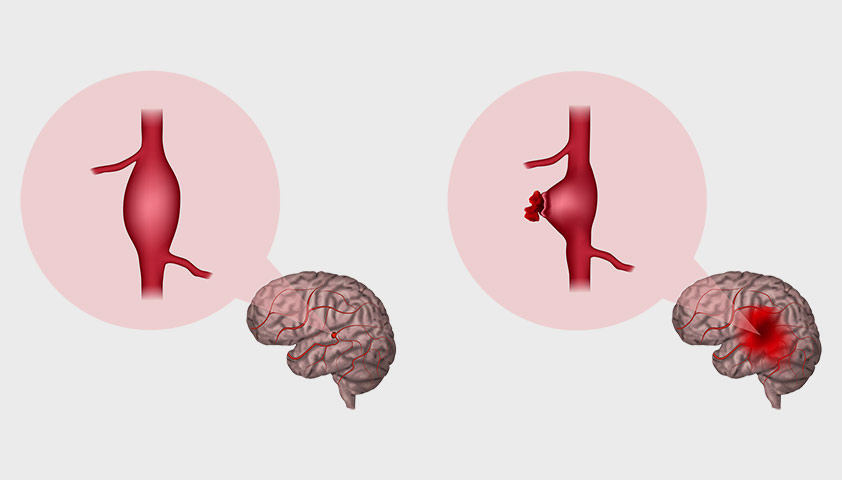
Субарахноидальное кровоизлияние (САК) – вследствие разрыва артериальной мешотчатой аневризмы (от 70 % до 85 % случаев) или артериовенозной мальформации.
Факторы риска геморрагического инсульта:
· артериальная гипертензия;
· ангиомы;
· микроаневризмы артериальной системы мозга;
· системные заболевания инфекционно-аллергической природы;
· геморрагический диатез и различные формы лейкоза, сопровождающиеся
· гипокоагулянтностью крови;
· передозировка антикоагулянтов;
· кровоизлияния в первичную или метастатическую опухоль мозга.
Факторы риска ишемического инсульта:
· атеросклеротические поражения;
· артерио-артериальные и кардиоцеребральные эмболии;
· поражения системы крови.
· артериальная гипертензия
Факторы риска субарахноидального кровоизлияния:
· мешочатые аневризмы
· артерио-венозные мальформации
· кавернозные мальформации
· венозные мальформации
· расслоение позвоночной и реже сонной артерии (может возникнуть вследствие травмы шеи, особенно при ротации или гиперэкстензии головы, мануальной терапии на шейном отделе или спонтанно.
· инфекционно-токсические, паранеопластические, грибковые поражения артерий, располагающихся в субарахноидальном пространстве;
· значительное и быстрое повышение АД при сильном внезапном физическом напряжении во время подъема тяжести, дефекации, сильном кашле, крайнем эмоциональном напряжении, во время полового акта;
· прорыв в субарахноидальное пространство поверхностно расположенных
· внутримозговых геморрагии;
· тяжелая алкогольная интоксикация.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии острого нарушения мозгового кровообращения:
ОНМК развивается внезапно (минуты, реже часы) и характеризуются появлением очаговой и/или общемозговой и менингеальной неврологической симптоматики.
Жалобы и анамнез: беспокоит необычно тяжелая, внезапно развившаяся головная боль, головокружение несистемного характера, тошнота, рвота, шум в голове, необъяснимое нарушение зрения, онемение (потеря чувствительности) в какой либо части тела, особенно на одной половине тела, остро возникшее выраженное головокружение, неустойчивость и шаткость, нарушение координации движений, нарушения глотания, поперхивание, гнусавость голоса, судорожный припадок или какие-либо другие нарушения сознания.
Догоспитальный этап. Этап до приезда скорой помощи (больной, родственник больного, врач поликлиники)
Распознавание первых признаков инсульта с острым началом:
· паралич (гемиплегия или односторонний паралич конечностей, атравматический тетрапарез, паралич лицевого нерва, опущение угла рта);
· расстройства зрения (односторонняя слепота, скотома, двоение);
· расстройство речи;
· нарушение походки;
· ранняя незнакомая острая внезапная головная боль;
· одностороннее нарушение чувствительности (онемение, парестезия);
· острое вертиго (хотя этот симптом неоднозначен и его нужно рассматривать в сочетании с другими);
· наступление сонливости.
Обращение – звонок в скорую помощь!
Этап скорой помощи. Алгоритм действий.
FAS тест (лицо, рука, речь/язык – «улыбнуться, поднять руки, заговорить») Больного просят улыбнуться, оскалить зубы, при инсульте отмечается ассиметрия лица. Просят больного поднять и удерживать в течение 5 сек. обе руки на 90° в положении сидя и на 45° в положении лежа, при инсульте одна из рук опускается.
Просят пациента произнести простую фразу, при инсульте больной не может четко и правильно выговорить эту фразу, речь неразборчива.
− поддержание жизненно важных функций в соответствии со схемой неотложной помощи ABC — освобождение дыхательных путей, искусственное дыхание, поддержка циркуляции крови.
Оценка адекватности оксигенации и ее коррекция (о неадекватности оксигенации свидетельствуют: увеличение частоты и аритмичность дыхательных движений; цианоз видимых слизистых оболочек и ногтевых лож; участие в акте дыхания вспомогательной мускулатуры; набухание шейных вен). Искусственная вентиляция легких показана при брадипноэ (ЧДД < 12 в мин), тахипноэ (ЧДД > 35-40 в мин), нарастающем цианозе.
− Сбор анамнеза заболевания и жизни (опрос пациента, друзей, родственников, свидетелей) с обязательным уточнением времени появления симптомов или времени, когда у пациента в последний раз не наблюдалось симптомов.
− Измерение АД.
− Экспресс анализ сахара в крови
− Звонок в приемный покой о прибытии пациента с возможным инсультом и примерном времени начала инсульта.
− Немедленная доставка пациента в многопрофильный стационар, имеющий специализированное отделение для лечения инсульта (инсультный центр). При отсутствии специализированного отделения немедленная доставка в ближайшее из наиболее подходящих медицинских организаций.
− При времени появления симптомов менее 6 часов – пациент потенциальный кандидат на тромболитическую терапию!
Следует помнить, что отсутствие вышеописанных симптомов при проведении данного теста еще не исключает инсульт.
Диагностический алгоритм:
| Очаговые неврологические симптомы | Общемозговые симптомы | Менингеальная симптоматика |
|
· двигательные (геми-моно- и парапарезы); · речевые (сенсорная, моторная афазия, дизартрия); · чувствительные (гемигипалгезия, нарушение глубокой и сложных видов чувствительности и др.); · координаторные (вестибулярная, мозжечковая атаксия, астазия, абазия и др.); · зрительные (скотомы, квадрантные и гемианопсии, амавроз, фотопсии и др.); · расстройства корковых функций (астереогноз, апраксия и др.). |
· головная боль, головокружение несистемного характера, тошнота, рвота, шум в голове; · снижение уровня бодрствования от субъективных ощущений «неясности», «затуманенности» в голове и легкого оглушения до глубокой комы. |
· напряжение заднешейных мышц; · положительные симптомы Кернига, Брудзинского (верхний, средний, нижний), Бехтерева и др. |
Диагностика (скорая помощь)
ДИАГНОСТИКА НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ**
Диагностические мероприятия:
В процессе транспортировки осуществляется мониторирование:
· артериальное давление;
· частота сердечных сокращений;
· уровень сатурации кислорода;
· уровень глюкозы;
· оценка уровня сознания по шкале ком Глазго:
Шкала комы Глазго
| Тест-симптом | Кол-во баллов |
|
1. Открывание глаз Произвольное, спонтанное На обращенную речь, в ответ на словесную инструкцию На болевой стимул Отсутствует |
4 3 2 1 |
|
2. Двигательная реакция целенаправленная в ответ на словесные инструкции, выполняет команды целенаправлена на болевой раздражитель нецеленаправлена на болевой раздражитель тоническое сгибание на болевой раздражитель тоническое разгибание на болевой раздражитель отсутствует реакция в ответ на боль |
6 5 4 3 2 1 |
|
3. Речь Ориентированная полная Спутанная, дезориентированная речь Непонятные, бессвязные слова Нечленораздельные звуки Отсутствует |
5 4 3 2 1 |
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ**: смотрите амбулаторный уровень.
Диагностические критерии на стационарном уровне**:
Жалобы и анамнез: смотрите амбулаторный уровень.
Физикальное обследование* смотрите амбулаторный уровень.
Лабораторные исследования:
· газы крови(снижение рО2 менее 60 мм.рт.ст., рСО2 более 50 мм.рт.ст.);
· осмолярность плазмы (более 298±1,8 мосм/кг);
· содержание электролитов в сыворотке крови (натрия более 145,1±2,1 ммоль/л);
· коагулограмма (МНО, АЧТВ, фибриноген) и свертываемость крови (нарушение коагуляционных свойств крови);
· кислотно-основное состояние крови (ацидоз, алкалоз);
· общий анализ крови с подсчетом тромбоцитов (гипер-гипо содержание тромбоцитов);
· глюкоза крови (гипер- гипогликемия);
· мочевина, креатитин, АлаТ, АсаТ, КФК, общий, прямой билирубин, общий белок и белковые фракции (нарушение количественного состава);
· холестерин крови, триглицериды (гиперлипидемия).
Инструментальные исследования:
· ЭКГ (наличие кардиоцеребрального или цереброкардиального синдромов, нарушения ритма);
· УЗИ сердца проводится пациентам (с наличием кардиальной патологии в анамнезе, выявленной при объективном исследовании или по данным ЭКГ).
Диагностический алгоритм: смотрите амбулаторный уровень.
Перечень основных диагностических мероприятий:
· КТ, МРТ – исследования головного мозга (возможное наличие зоны инфаркта, кровоизлияния, объемного процесса в полости черепа и др.);
· люмбальная пункция (выполняется при подозрении на инфекционный процесс либо геморрагический инсульт при отрицательных данных КТ);
· электроэнцефалография — при подозрении на наличие судорожной активности
· измерение внутричерепного давления (повышение);
· церебральная ангиография, УЗИ головы – окклюзия или стеноз экстра или интракраниальных сосудов головы;
· глазное дно: венозное полнокровие, патологическая извитость артериальных сосудов.
Перечень дополнительных диагностических мероприятий:
· ангиография сонных и позвоночных артерий;
· мониторирование ритма сердца в течение 24 часов;
· дуплексное сканирование сосудов головы и шеи;
· транскраниальная доплерография;
· исследования крови на ВИЧ, гепатиты В.С, сифилис;
· определение группы крови и резус фактора;
· рентгенография органов грудной клетки – по показаниям [5-6].
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
|
Гипогликемия |
Симптомы сходны с таковыми при ОНМК. |
Единственный способ правильно поставить диагноз – определить концентрацию глюкозы в крови. |
-Почти всегда возникают у больных сахарным диабетом, принимающих гипогликемические лекарственные средства; -Возможны эпилептиформные припадки. -Определить концентрацию глюкозы в крови. |
|
Эпилептический припадок |
Нарушение сознания, наличие неврологической симптоматики |
Сбор анамнеза, физикальное обследование, КТ, МРТ-исследования головного мозга. |
-Внезапное начало и прекращение приступа; -Во времяприступа снижена чувствительность, -Наблюдают непроизвольные движения, -Послеприступа наступает сонливость или спутанность сознания, исчезающая в течение 24 часов. -Ключом к диагнозу служат сходные приступы в прошлом, однако следует помнить, что эпилептический припадок может сопровождать инсульт. |
|
Осложненный приступ мигрени. |
Начало заболевания и наличие неврологической симптоматики |
Сбор анамнеза, КТ, МРТ-исследования головного мозга. |
-До и после приступа сильная головная боль; -Выражены нарушения чувствительности и зрения. -Данное состояние следует заподозрить у молодых пациентов, чаще женщин с сильными головными болями в анамнезе; -Примигрени может развиться инсульт. |
|
Внутричерепное образование (опухоль или метастазы, абсцесс, субдуральная гематома). |
Нарушение сознания, начало заболевания, наличие неврологической симптоматики |
Сбор анамнеза, КТ, МРТ-исследования головного мозга, спинно-мозговая пункция. |
-Очаговые симптомы развиваются в течение нескольких дней; -Могутзатрагивать более одной области кровоснабжения мозговых артерий; -Нередко в анамнезе наличие злокачественных опухолей или травмы черепа. |
|
Черепно-мозговая травма |
Нарушение сознания, наличие неврологической симптоматики |
Сбор анамнеза, физикальное обследование, рентгенографические, КТ, МРТ-исследования головного мозга |
-Анамнез; -Наличие следов травмы на голове. |
|
Менингоэнцефалит |
Нарушение сознания, начало заболевания, наличие неврологической симптоматики |
Сбор анамнеза, физикальное и клинико-лабораторное обследование, спинно-мозговая пункция, КТ, МРТ-исследования головного мозга, рентгенографические исследования придаточных пазух носа. |
-Анамнез; -Признаки инфекционного процесса, сыпь; -Гнойные заболевания ушей и придаточных пазух носа. |
На догоспитальном этапе не требуется дифференциации характера инсульта и его локализации.
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения
Важнейшая роль достижения максимально возможного терапевтического эффекта при инсульте принадлежит врачам на амбулаторном уровне и на этапе скорой неотложной помощи. Определяющее значение имеет фактор времени. Концепция «время – мозг» («потерянное время – потерянный мозг») означает, что при мозговом инсульте помощь должна быть экстренной [3].
Перспективность раннего назначения лечения обоснована концепцией «терапевтического окна» у больных ишемическим инсультом, равного 3- 4,5 — 6 часам с момента появления первых симптомов инсульта, до формирования в мозге необратимых морфологических изменений. Следовательно, только в самые первые часы заболевания активные терапевтические мероприятия перспективны.
Немедикаментозное лечение:
· необходимообеспечить возвышенное положение головного конца (30 градусов);
· обеспечение адекватной оксигенации;
· туалет верхних дыхательных путей, при необходимости установить воздуховод.
Медикаментозное лечение: Исключить резкое снижение АД. В острейшем периоде не рекомендуется снижение АД, если оно не превышает уровня 220/120 мм.рт.ст.!
| Неотложные меры на месте | ||
|
|
— Установка периферического венозного катетера, желательно не в пораженной парезом руке. -Приподнятое положение верхней части тела. — обеспечение адекватной оксигенации. по числу и ритмичности дыхательных движений, по состоянию видимых слизистых и ногтевых лож, участию в акте дыхания вспомогательной мускулатуры, набуханию шейных вен, уровню сатурации по пульсоксиметрии не менее 95%. При гипоксемии используется кислородный баллон (4л/мин.) через нос (целевая сатурация>94%). Внимание! Кислород не назначается пациентом с хроническим обструктивным заболеванием легких. Показания к ИВЛ: угнетение сознания ниже 8 баллов по шкале ком Глазго тахипноэ 35-40 в 1 минуту, брадипноэ менее 12 в 1 минуту, снижение рО2 менее 60 мм.рт.ст., а рСО2 более 50 мм.рт.ст. в артериальной крови, жизненная емкость легких менее 12 млкг массы тела, нарастающий цианоз. Противопоказания при внутричерепном кровоизлиянии или тромболизисе: запрещается применять антитромботические препараты (гепарин или аспирин-лизин можно применять внутривенно, но ни в коем случае не внутримышечно). |
|
| Артериальное давление |
— Систолическое ≤ 220 мм.рт.ст. -Диастолическое ≤ 120 мм.рт.ст. |
Меры не принимаются |
|
Показатели повышенного давления при |
— Систолическое > 220 мм.рт.ст. -Диастолическое > 120 мм.рт.ст. |
-Урапидил 10 или 12,5 мг разделенными дозами внутривенно. -Каптоприл 6,25-12,5 мг внутривенно. — Метопролол 5-10 мг, поэтапно внутривенно. |
| Пациентам с инсультом не следует назначать препараты от повышенного давления (нитраты под язык, блокаторы кальциевых каналов или препараты нифедипинового типа под язык или внутривенно) и /или использовать их только при рефрактерной гипертензии. |
Поддержание адекватного уровня АД в острейшем периоде инсульта: пациент с фоновой АГ – при ишемическом инсульте – 220/110мм.рт.ст.; при геморрагическом инсульте – 180/105мм.рт.ст.
Пациент без фоновой АГ в анамнезе – при ишемическом и геморрагическом инсульте – 160/105 мм.рт.ст.
· В острейшем периоде необходима отмена антигипертензивных препаратов, которые больной принимал ранее.
· Важно исключить колебания АД!!!
· К 5-7 дню у всех больных постепенно достигают снижения АД до «целевых» значений.
| Пониженное артериальное давление | Систолическое ≤ 120 мм. рт.ст. (при отсутствии признаков сердечной недостаточности). |
500 мл раствора электролита или 0,9% раствор хлорида натрия внутривенно. |
|
Гипогликемия |
<60 мг/ дл (<3,3 ммоль/л). | 30 мл раствора глюкозы (20-40%) внутривенно. |
|
Гипергликемия |
≥ 200 мг/дл (11 ммоль/л). |
Дополнительный прием жидкости без глюкозы. |
|
Осложнения и сопутствующие заболевания |
Сердечная недостаточность Дыхательная недостаточность Попадание инородных тел в дыхательные пути. |
Соответствующие меры по усмотрению бригады неотложной помощи в зависимости от тяжести поражения. |
Лекарственные средства, которые не должны применяться при инсульте или их действие требует специальных разъяснений:
| Аспирин, глюкоза 5% в качестве растворителя для вм инъекций | Взаимодействие с альтеплазой. |
| Глюкоза 40% | Инсульт (особенно тяжелые формы) уже в первые часы с момента заболевания сопровождается гипергликемией. Введение глюкозы не предотвращает развития анаэробного гликолиза. |
| Нифедипин, применяемый сублингвально. | Риск резкого снижения АД и мозговой перфузии. |
| Аминазин и трифтазин |
Нейролептики угнетают функцию стволовых структур мозга и ухудшают состояние больных, особенно пожилых и старых. |
| Гексенал и тиопентал натрия |
Угнетают функцию дыхания, их не следует назначать для купирования эпилептического статуса у больных с ОНМК, сопровождающимся угнетением сознания и стволовых функций |
| Эуфиллин и папаверин |
Вызывают синдром внутримозгового «обкрадывания» – усиление кровотока в непораженных зонах мозга и его уменьшение ухудшают васкуляризацию в зоне формирующегося инфаркта мозга. При геморрагическом инсульте вазодилатация способствует дальнейшему кровотечению и увеличению гематомы. |
| Дегидратирующие препараты для борьбы с отеком мозга (фуросемид, глицерин, сорбитол, маннитол) | Могут назначаться только по строгим показаниям и не должны вводиться на догоспитальном этапе, за исключением необходимости купировать отек легких. Снижение АД достигается за счет резкого обезвоживания организма и сгущения крови, уменьшает объем клеточных структур мозга и внеклеточной жидкости, создает предпосылки к продолжению диапедезного или массивного внутримозгового кровоизлияния. Кроме того, даже при массивных кровоизлияниях отек мозга развивается, только к концу первых или на вторые сутки с момента развития инсульта, а при ишемическом инсульте еще позже. |
| Раннее назначение дегидратирующих препаратов на догоспитальном этапе. | Усугубляет состояние больного. У 70-75% больных инсультом сразу после возникновения инсульта развивается естественное обезвоживание организма из-за угнетения сознания и (или) нарушения глотания. В результате наступает резкая дезорганизация водно-электролитного баланса (гиперосмолярность плазмы крови и гипернатриемия), ведущая к нарушению других компонентов гомеостаза – реологических и коагуляционных свойств крови, кислотно-основного состояния. |
Необходимо помнить, что неадекватная гипотензивная терапия, обусловливающая резкое падение АД – это одна из наиболее реальных лечебных ошибок.
Купирование судорог:
начинается с препаратов для в/в введения. При неэффективности перейти к комбинации антиконвульсантов — парентерально и через зонд – на стационарном этапе.
Диазепам 0,15 — 0,4 мг/кг в/в со скоростью введения 2-2,5 мг/мин, при необходимости повторить введение 0,1-0,2 мг/кг/час. У детей диазепам в дозе 40-300 мкг/кг. [А]
Кислота вальпроевая вв 20-25 мгкг первые 5-10 мин., затем постоянная инфузия со скоростью 1-2 мгкгчас. Возможно болюсное введение 4 раза в сутки, суточная доза 25-30 мгкгсут.
При рефрактерном эпилептическом статусе и при неэффективности диазепам использовать тиопентал натрия под контролем функции внешнего дыхания. Тиопентал – средство третьей очереди для вв введения после бензодиазепинов и вальпроевой кислоты. 250-350 мг вв в течении 20 сек., при отсутствии эффекта дополнительное введение препарата в дозе 50 мг. вв каждые 3 мин. до полного купирования приступов. Далее переход на поддерживающую дозу, в среднем, 3-5 мгкг вв каждый час. Продолжительность барбитурового наркоза составляет12-24 часа.
Контроль температуры тела:
Показано снижение температуры тела при развитии гипертермии выше 37,50. Используется парацетамол, физические методы охлаждения.
При гипертермии более 380показаны:
ненаркотические и наркотические анальгетики в возрастной дозировке, физические методы охлаждения: обтирания кожных покровов 400-500 этиловым спиртом, обертывание мокрыми простынями, клизмы с холодной водой, установка пузырей со льдом над крупными сосудами, обдувание вентиляторами, вв введение охлажденных инфузионных средств.
Купирование головной боли:
· парацетамол 500-1000 мг 3-4 раза в сутки;
· лорноксикам 8 мг в/в или в/м 1-2 раза в сутки;
или
· кетонал 2,0 в/м 2 раза в сутки;
или
· трамадол в/в медленно, в/м или п/к 0,05-0,1 г до 4 раз в сутки.
Купирование рвоты и икоты:
метоклопромид 2 мл в 10 мл 0,9% раствора натрия хлорида в/в или в/м; при неэффективности дроперидол 1-3 мл 0,25% раствора в 10 мл 0,9% раствора натрия хлорида в/в или в/м. У детей метоклопромид в дозе 0,5-1 мг/кг, дроперидол – 0,05-0,1 мг/кг. [В]
Перечень основных лекарственных средств:
· кислород;
· каптоприл 12,5 мг;
· урапидил 0,5% 5,0 мл (25 мг);
· диазепам 10 мг 2,0 мл;
· кислота вальпроевая 5,0 мл;
· метоклопромид 0,2 мг 1,0 мл;
· натрий хлорид 0,9% 5,0 мл;
· глюкоза 10%-20% 10-20 мл.
Перечень дополнительных лекарственных средств:
· дроперидол 25 мг 10,0 мл.
Показания для консультации специалистов:
Консультация невропатолога с целью определения дальнейшей тактики лечения
Профилактические мероприятия: это комплекс мероприятий направленных на предотвращение развития острых нарушений церебрального кровообращения:
· ведение здорового образа жизни;
· рациональное питание;
· поддержание адекватной массы тела;
· воздержание от курения;
· адекватное медикаментозное лечение заболеваний сердца и сосудов, сахарного диабета и других заболеваний.
Мониторинг состояния пациента: В процессе транспортировки осуществляется мониторирование жизненно-важных функций (артериальное давление, частота сердечных сокращений, уровень сатурации кислородом, уровень глюкозы).
Индикаторы эффективности лечения:
· стабилизация состояния больного.
Лечение (скорая помощь)
ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ**
Медикаментозное лечение: смотрите пункт 9.4 и дополнительно:
В случае длительной транспортировки пациента (более 40 минут) в условиях реанимобиля рекомендовано продолжать базисную терапию острого инсульта в соответствии с основными принципами лечения ОНМК в острейшем периоде:
· контроль и обеспечение функционирования жизненно важных функций (дыхание, центральная гемодинамика);
· контроль водно-электролитного баланса (устранение гиповолемии);
Обеспечение адекватной оксигенации:
При транспортировке в условиях реанимобиля, ИВЛ по показаниям: угнетение сознания ниже 8 баллов по шкале ком Глазго, тахипноэ 35-40 в 1 минуту, брадипноэ менее 12 в 1 минуту, при снижении SpО2 менее 95% и нарастающем цианозе необходимо проведение оксигенотерапии (начальная скорость подачи кислорода 2-4 л/мин.)
Поддержание адекватного уровня АД:
В редких случаях, особенно у больных с острой сердечно-сосудистой недостаточностью, может развиться артериальная гипотензия. Если АДc оказывается ниже 100-110 мм рт.ст., а диастолическое – ниже 60-70 мм рт.ст., необходимо введение объемозамещающих средств (кристаллоидные растворы, низкомолекулярные декстраны, крахмалы) в сочетании с глюкокортикоидами:
Натрия хлорид 0,9% раствор – 250-500 мл или полиглюкин 400 мл + преднизолон 120-150мг или дексаметазон 8-16мг, однократно, струйно. У детей дозы: преднизолона – 2-4-6мг/кг, дексаметазона – 0,-0,2 мг/кг.
Желательно введение симпатомиметиков (дофамин или мезатон) и препаратов, улучшающих сократимость миокарда (сердечные гликозиды). В подобных случаях, прежде всего, нужно заподозрить одновременное с инсультом развитие инфаркта миокарда. Дофамин 50-100 мг препарата разводят 200-400 мл изотонического раствора и вводят в/в предпочтительно с использованием инфузомата (начальная до 5 мкг/кг/мин). Начальная скорость введения 3-6 капель в мин. Под строгим контролем АД и частоты пульса скорость введения может быть увеличена до 10-12 кап в минуту. Инфузию продолжают до повышения среднего АД в пределах 100-110 мм.рт.ст. У детей доза дофамина – 2-3 мкг/кг/мин, мезатона – 0,5-1 мг/кг.
Гиповолемия:
Объем парентерально вводимой жидкости производится из расчета 30-35 мл/кг.
Для устранения гиповолемии и возмещения объема циркулирующей жидкости вводят изотонический раствор хлорида натрия. При артериальной гипотензии (АД с менее 100 мм.рт.ст.) в/в капельно вводят полиглюкин 400,0 мл.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ**
Тактика лечения
Немедикаментозное лечение: смотрите амбулаторный уровень.
Медикаментозное лечение: смотрите амбулаторный уровень и дополнительно продолжать:
Контроль гемодинамических показателей:
После примененияпрепаратов, традиционно используемых для экстренной гипотензивной терапии, следует строго контролировать показатели АД. Недопустимо как снижение АД, так и подъем выше индивидуальных цифр АД.
Для поддержания целевого уровня артериального давления у лиц с артериальной гипертензией:
Рамиприл начальная доза – 1.25-2.5 мг 1-2 раза/сут. При необходимости возможно постепенное повышение дозы. Поддерживающая доза устанавливается индивидуально, в зависимости от показаний к применению и эффективности лечения.
Валсартан начальная доза – 40 мг 2 раза в сутки,при отсутствии адекватного эффекта суточная доза может быть постепенно увеличена. Максимальная суточная доза составляет 320 мг в 2 приема.
Амлодипин начальная доза 5 мг 1 раз/сут с постепенным увеличением в течение 7-14 дней до 10 мг/сут, однократно. Максимальная суточная доза составляет 10 мг.
Купирование судорог:
При рефрактерном эпилептическом статусе и при неэффективности диазепама использовать тиопентал натрия под контролем функции внешнего дыхания. Тиопентал – средство третьей очереди для вв введения после бензодиазепинов и вальпроевой кислоты. 250-350 мг в/в в течении 20 сек., при отсутствии эффекта дополнительное введение препарата в дозе 50 мг в/в каждые 3 мин. до полного купирования приступов. Далее переход на поддерживающую дозу, в среднем, 3-5 мг/кг в/в каждый час. Продолжительность барбитурового наркоза составляет12-24 часа. Доза тиопентал натрия у детей – 3-5 мг/кг.
Контроль температуры тела. При гипертермии более 380показаны:
физические методы охлаждения: обтирания кожных покровов 400-500 этиловым спиртом, обертывание мокрыми простынями, клизмы с холодной водой, установка пузырей со льдом над крупными сосудами, обдувание вентиляторами, вв введение охлажденных инфузионных средств.
Первичная нейропротекция:
Нимодипин (антагонист потенциалзависимых кальциевых каналов). Доказана эффективность применения препарата при субарахноидальном кровоизлиянии. При лечении ишемического инсульта препарат эффективен в течении первых 12 часов. Препарат может быть включен в комплексную терапию инсульта только у пациентов с высокими цифрами АД (выше 220/120 мм.рт.ст), так как обладает вазодилатирующим действием.
Перечень основных лекарственных средств: смотрите пункт 9.4 и дополнительно:
· полиглюкин 400,0 мл;
· преднизолон 30 мг;
· дексаметазон 4 мг;
· допамин 0,5% 5 мл;
· магния сульфат 25% 5,0 мл;
· нимодипин 0,02% 5,0;
· рамиприл 2,5 мг, 5 мг.
Перечень дополнительных лекарственных средств:
· тиопентал натрия 0,5 гр.
Таблица сравнения препаратов
Ряд лекарственных средств не должны применятся при инсульте или их действие требует специальных разъяснений.
Рекомендовано избегать использования глюкозы в качестве растворителя (взаимодействие с альтеплазой).
На догоспитальном этапе, за исключением необходимости купировать отек легких, противопоказано назначение фуросемида. Снижение им АД достигается за счет быстрого, резкого обезвоживания организма и сгущения крови, что резко утяжеляет течение ишемического инсульта. Резкое обезвоживание уменьшает объем клеточных структур мозга и внеклеточной жидкости, создает предпосылки к продолжению диапедезного или массивного внутримозгового кровоизлияния. Кроме того, даже при массивных кровоизлияниях отек мозга развивается, как правило, только к концу первых или на вторые сутки с момента развития инсульта, а при ишемическом инсульте еще позже.
Для минимизации риска резкого снижения АД и мозговой перфузии у больных с подозрением на мозговой инсульт из арсенала препаратов, традиционно используемых для экстренной гипотензивной терапии, следует исключить нифедипин, применяемый сублингвально.
Должны быть исключены аминазин и трифтазин, так как эти нейролептики угнетают функцию стволовых структур мозга и ухудшают состояние больных, особенно пожилых и старых. Гексенал и тиопентал натрия также угнетают функцию дыхания, их не следует назначать для купирования эпилептического статуса у больных с ОНМК, сопровождающимся угнетением сознания и стволовых функций. Противопоказаны барбитураты, иногда рекомендуемые для купирования церебральной гипоксии.
Противопоказана 40% глюкоза, так как инсульт (особенно тяжелые формы) уже в первые часы с момента заболевания сопровождается гипергликемией. Также доказано, что введение глюкозы не предотвращает развития анаэробного гликолиза.
Противопоказаны эуфиллин и папаверин, вызывающие синдром внутримозгового «обкрадывания» – усиление кровотока в непораженных зонах мозга и его уменьшение в большей степени ухудшают васкуляризацию в зоне формирующегося инфаркта мозга. При геморрагическом инсульте вазодилатация способствует дальнейшему кровотечению и увеличению гематомы[7-8].
Дегидратирующие препараты для борьбы с отеком мозга (фуросемид, глицерин, маннитол) могут назначаться только по строгим показаниям и не должны вводиться на догоспитальном этапе[9]. Следует учитывать, что у 70-75% больных инсультом сразу после возникновения заболевания развивается естественное обезвоживание организма из-за угнетения сознания и (или) нарушения глотания. В результате наступает резкая дезорганизация водно-электролитного баланса (гиперосмолярность плазмы крови и гипернатриемия), ведущая к нарушению других компонентов гомеостаза – реологических и коагуляционных свойств крови, кислотно-основного состояния. Раннее назначение дегидратирующих препаратов, как правило, усугубляет состояние больного, поэтому их введение на догоспитальном этапе противопоказано.
Хирургическое вмешательство: по показаниям.
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультация нейрохирурга: при геморрагическом инсульте и обширном инфаркте мозжечка
· консультация кардиолога, эндокринолога, гематолога, окулиста по показаниям и др.
Показания для перевода в отделение интенсивной терапии и реанимации:
· нарушение витальных функций.
Индикаторы эффективности лечения:
· стабилизация состояния больного.
Госпитализация
Показания для плановой госпитализации: нет
Показания для экстренной госпитализации: в локальный инсультный центр в кратчайшие сроки (не более 40 минут) с предварительным информированием принимающего стационара.
Время госпитализации должно быть минимальным от начала развития очаговой неврологической симптоматики, желательно в первые 3-4,5 часа после начала заболевания. Своевременная госпитализация пациентов с инсультом является одним из ключевых факторов, обусловливающих эффективность лечения.
Противопоказания к госпитализации:
· Ограничений к ней по медицинским показаниям не существует.
· В качестве относительных медико-социальных ограничений к госпитализации больных традиционно рассматривают глубокую кому, терминальные стадии онкологических и других хронических заболеваний.
· Абсолютным противопоказанием для госпитализации больного с ОНМК является только агональное состояние.
· Инсульт – неотложное медицинское состояние, поэтому все пациенты с ОНМК, включая лиц с транзиторными ишемическими атаками, должны быть госпитализированы. В случаях с преходящим нарушением мозгового кровообращения, даже если у больного к приезду бригады скорой помощи неврологическая симптоматика бесследно исчезла, госпитализация необходима для предупреждения повторного нарушения мозгового кровообращения, что невозможно без установления причин, обусловивших его.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗСР РК, 2016
- 1) Клинический протокол. Острый инсульт. Догоспитальный этап (40 минут). Утвержденный протоколом Экспертного Совета МЗ РК от 17.04.2012 г.
2) Биртанов Е.А., Новиков С.В., Акшалова Д.З. Разработка клинических руководстви протоколов диагностики и лечения с учетом современных требований. Методическиерекомендации. Алматы, 2006, 44 с.
3) Stang A., Hense H-W,Jцckel K-H et al . Is It Always Unethical to Use a Placebo in a ClinicalTri al? PLoSMed. 2005 March; 2(3): e72.
4) Методы клинической нейровизуализации. Учебно-методическое пособие//М.М. Ибатуллин, Т.А. Бондарева — Казань: КГМУ, 2008-31 с.
5) Рекомендации по ведению больных с ишемическим инсультом и транзиторными ишемическими атаками. Исполнительный комитет Европейской инсультной организации (ESO) и Авторский комитет ESO, 2008.
6) Острый инсульт. Под редакцией чл.- кор. РАМН В.И. Скворцовой. М.:ГЭОТАР-Медиа, 2009.-240 с.
7) ASA scientific statement//Guidelines for the management of patients with ischemic stroke// Stroke.-2005-Vol. 36.-P.916-923.
European Stroke Initiative recommendations for stroke management: update 2003//Cerebrovasc. Dis.-2003.-Vol. 16-P.311-337.
9) Sacco R.L., Adams R., Albers G.W. et al. Guidelines for prevention of stroke in patients with ischemic stroke or transient ischemic attack// Stroke.-2006-Vol. 37.-P.577-617.
- 1) Клинический протокол. Острый инсульт. Догоспитальный этап (40 минут). Утвержденный протоколом Экспертного Совета МЗ РК от 17.04.2012 г.
Информация
Сокращения, используемые в протоколе:
| ТИА | – | транзиторные ишемические атаки |
| ГИ | – | геморрагический инсульт |
| ИИ | – | ишемический инсульт |
| САК | – | субарахноидальное кровоизлияние |
| АД | – | артериальное давление |
| АДс | – | артериальное давление систолическое |
| АДд | – | артериальное давление диастолическое |
| ЧСС | – | частота сердечных сокращений |
| ЭКГ | – | электрокардиограмма |
| ОНМК | – | острое нарушение мозгового кровообращения |
| КТ | – | компьютерная томография |
| МРТ | – | магнитно-резонансная томография |
| АГ | – | артериальная гипертензия |
| ИВЛ | – | искусственная вентиляция легких |
| SpO2 | – | сатурация кислорода артериальное крови |
| pO2 | – | парциальное давление кислорода |
| pСO2 | – | парциальное давление углекислого газа |
| МНО | – | международное нормализованное отношение |
| АЧТВ | – | активированное частичное тромбиновое время |
| УЗИ | – | ультразвуковое исследование |
Список разработчиков протокола:
1) Малтабарова Нурила Амангалиевна – кандидат медицинских наук АО «Медицинский университет Астана», профессор кафедры скорой неотложной помощи и анестезиологии, реаниматологии, член международной ассоциации ученых, преподавателей и специалистов, член федерации анестезиологов-реаниматологов РК.
2) Саркулова Жанслу Нукиновна – доктор медицинских наук, профессор, РГП на ПХВ «Западно-Казахстанский государственный медицинский университет имени Марата Оспанова», заведующая кафедры скорой неотложной медицинской помощи, анестезиологии и реаниматологии с нейрохирургией, председатель филиала Федерации анестезиологов-реаниматологов РК по Актюбинской области
3) Алпысова Айгуль Рахманберлиновна — кандидат медицинских наук, РГП на ПХВ «Карагандинский государственный медицинский университет», заведующая кафедры скорой и неотложной медицинской помощи №1, доцент, член «Союз независимых экспертов».
4) Кокошко Алексей Иванович — кандидат медицинских наук, АО «Медицинский университет Астана», доцент кафедры скорой неотложной помощи и анестезиологии, реаниматологии, член международной ассоциации ученых, преподавателей и специалистов, член федерации анестезиологов-реаниматологов РК.
5) Ахильбеков Нурлан Салимович — РГП на ПХВ «Республиканский центр санитарной авиации» заместитель директора по стратегическому развитию.
6) Граб Александр Васильевич — ГКП на ПХВ «Городская детская больница №1» Управление здравоохранения города Астаны, заведующий отделением реанимации и интенсивной терапии, член федерации анестезиологов-реаниматологов РК.
7) Сартаев Борис Валерьевич – РГП на ПХВ «Республиканский центр санитарной авиации» врач мобильной бригады санитарной авиации.

Конфликт интересов: отсутствует.
Список рецензентов:
1) Жусупова Алма Сейдуалиевна – Заведующая кафедрой невропатологии с курсом психиатрии и наркологии АО «Медицинский Университет Астана», доктор медицинских наук, профессор.
2) Сагимбаев Аскар Алимжанович – доктор медицинских наук, профессор АО «Национальный центр нейрохирургии», начальник отдела менеджмента качества и безопасности пациентов Управления контроля качества.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
ОНМК
ОНМК (острое нарушение мозгового кровообращения) – это понятие, которое объединяет в себе транзиторную ишемическую атаку и предынсультное состояние. ОНМК характеризуется внезапным развитием и очень опасно для здоровья и жизни человека, поэтому при появлении его первых признаков необходима срочная медицинская помощь. Своевременное адекватное лечение позволяет снизить тяжесть последствий приступа. Для получения квалифицированной помощи при ОНМК можно обратиться в Юсуповскую больницу, которая работает круглосуточно и оказывается необходимую помощь в данной ситуации.
Что это такое ОНМК?
Диагноз ОНМК (и возникающий вследствие него инсульт) устанавливают в случае появления нарушений в работе сосудов головного мозга. Когда в определенной области головного мозга нарушается кровообращение, происходит гибель части нервной ткани. Это может привести к серьезной инвалидизации человека или к летальному исходу. ОНМК – еще не инсульт, а состояние, которое может к нему привести.
Развитие ОНМК сигнализирует о том, что человеку срочно необходима помощь квалифицированного невролога, поскольку в скором времени может возникнуть полноценный инсульт или инфаркт головного мозга, когда последствия будут намного тяжелее. Расшифровка диагноза ОНМК будет зависеть от вида нарушения в сосудах: кровоизлияние, закупорка или сужение сосуда и т.д. Расшифровку названия болезни ОНМК осуществляет лечащий врач на основании данных симптоматики и обследования.
Важно знать о диагнозе ОНМК, что это наиболее опасное состояние. По данным ВОЗ, ежегодно от инсультов умирают примерно 12 миллионов человек в мире. Болезнь затрагивает как бедных, так и богатых, мужчин и женщин. Наиболее подвержены данному состоянию люди с ожирением, сахарным диабетом, злоупотребляющие алкоголем, курильщики. У женщин риск появления инсультов увеличивается после наступления менопаузы. В последнее время случаи ОНМК и последующих инсультов стали отмечаться у молодых людей (25-40 лет), что связано с нездоровым образом жизни и постоянными стрессами.
Записаться на консультацию
Классификация и код по МКБ 10
ОНМК код по МКБ 10 входит в класс цереброваскулярных болезней (I60-I69). Последствия ОНМК по кодам МКБ 10 относят к различным кровоизлияниям, инфарктам, инсультам, закупоркам и стенозам артерий, а также другим поражениям сосудов головного мозга.
Последствия ОНМК в МКБ 10 можно классифицировать следующим образом:
- субарахноидальное кровоизлияние;
- внутримозговое кровоизлияние;
- нетравматические кровоизлияния;
- инфаркт головного мозга;
- неуточненный инсульт;
- закупорка и стеноз прецеребральных и церебральных артерий.
Также ОНМК код по МКБ 10 у взрослых разделяют по характеру поражения сосудов:
- ишемический тип;
- геморрагический тип.
Острое нарушение мозгового кровообращения по ишемическому типу представляет собой поражение головного мозга в результате формирования препятствия в сосуде. Чаще всего этим препятствием является тромб или холестериновая бляшка. Препятствие мешает току крови к какому-либо участку головного мозга, вследствие чего происходит его кислородное голодание. Нервная ткань нуждается в постоянном непрерывном поступлении питательных веществ, поскольку метаболизм в нервных клетках очень интенсивен. При прекращении доступа кислорода и питательных веществ, которые транспортирует кровь, работа нервных клеток нарушается, а через короткий промежуток времени они начинают погибать. В случае нарушения кровообращения по ишемическому типу определенное препятствие мешает нормальному току крови, провоцируя инфаркт головного мозга. Данный вид нарушения достаточно распространен и составляет до 80% случаев. К ОНМК по ишемическому типу относятся коды по МКБ 10:
- I63 инфаркт мозга;
- I65 закупорка и стеноз прецеребральных артерий;
- I66 закупорка и стеноз церебральных артерий.
ОНМК по геморрагическому типу относят к патологическим состояниям, вызванным нарушением целостности сосуда, в результате чего происходит кровоизлияние. В зависимости от локализации нарушения и его масштабов, следствием кровоизлияния становится гематома в мозговой ткани или проникновение крови в пространство, окружающее головной мозг. К ОНМК по геморрагическому типу в МКБ 10 относят:
- I60 субарахноидальное кровоизлияние;
- I61 внутримозговое кровоизлияние;
- I62 другое нетравматическое кровоизлияние;
Состояние после ОНМК, относящееся к любому коду по МКБ 10, является тяжелым и требует срочного вмешательства специалиста. Последствием ОНМК является гибель нервных клеток, что происходит очень быстро. Последствия острого нарушения мозгового кровообращения можно остановить, если человеку оказана помощь в течение 4-5 часов после приступа.
Причины и симптомы нарушения мозгового кровообращения
Для оценки степени поражения головного мозга часто используется шкала Ренкина при ОНМК и последующем инсульте. Цереброваскулярные болезни (ЦВБ) и ОНМК способны значительно снизить работоспособность человека и привести его к инвалидности. Поэтому такие состояния, как острый коронарный синдром (ОКС) и ОНМК, связанные с нарушением работы сосудов в жизненно-важных органах (сердце и мозге), требуют срочного обращения в больницу.
В шкале Ренкина представлены шесть степеней инвалидизации после ОНМК и инсульта:
0. Клинические симптомы отсутствуют;
1. Системы жизнедеятельности существенно не нарушены, присутствует незначительная симптоматика, однако человек может выполнять все повседневные дела;
2. Нарушения в системах жизнедеятельности легкой степени: выполнение некоторых действий ограничено или недоступно, человек может обслуживать себя без посторонней помощи;
3. Умеренные нарушения жизнедеятельности: требуется некоторая помощь в обслуживании, человек может ходить самостоятельно;
4. Выраженные нарушения жизнедеятельности: человек неспособен самостоятельно ходить, требует ухода и помощи в быту;
5. Тяжелые нарушения жизнедеятельности: полное обездвиживание, недержание мочи и кала, человек требует постоянной помощи специализированного медицинского персонала.
Каждая степень шкалы Ренкина имеет свои симптомы, которые дают возможность определить клинически, насколько поражен головной мозг. При несущественных поражениях 1-й степени у человека отсутствуют признаки инвалидности, он способен ухаживать за собой и выполнять повседневную работу. Однако, возможно появление небольшой мышечной слабости, расстройства речи, потери чувствительности. Данные нарушения выражены незначительно и не приводят к ограничению повседневной жизни.
При 2-й степени наблюдаются легкие признаки нарушения активности: человек не может выполнять прежнюю работу, связанную со сложными манипуляциями или мелкой моторикой. Тем не менее, он может обслуживать себя самостоятельно, без помощи посторонних.
Записаться на консультацию
Оставьте заявку и наши врачи ответят на все ваши вопросы!
При 3-й степени отмечаются умеренно выраженные признаки нарушения работы головного мозга:
|
человеку необходима некоторая посторонняя помощь в выполнении гигиенических процедур |
он не может самостоятельно приготовить пищу, одеться |
|
ярко выражены нарушения речи (возникают трудности в общении, выражении своих мыслей) |
возможно использование трости или других приспособлений для ходьбы |
Симптомы острого нарушения мозгового кровообращения 4-й степени ярко выражены, отмечаются четкие признаки инвалидности. Человек не может самостоятельно ходить, обслуживать себя, он нуждается в круглосуточной помощи.
При 5-й степени инвалидности человек прикован к постели, он не может говорить, не может самостоятельно принимать пищу, не контролирует испражнения. Человек нуждается в постоянной помощи и наблюдении.
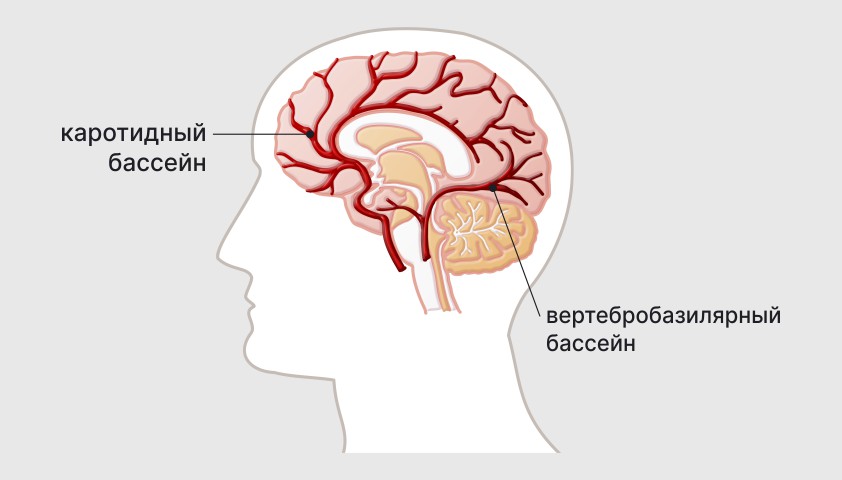
Одним из наиболее клинически ярких и опасных для здоровья ОНМК является поражение ВББ (вертебрально-базилярного бассейна). В этом случае патологический процесс затрагивает отделы ствола, таламуса, мозжечка и затылочных долей головного мозга.
ОНМК в вертебробазилярном бассейне проявляется следующим образом:
- частичный паралич лица;
- нарушение двигательной активности рук;
- затруднение в движении ногой и рукой с одной стороны тела;
- нарушение координации движений;
- появление мышечной слабости в нижних конечностях;
- парез руки легкой степени;
- нарушение глотания;
- тошнота, рвота;
- нарушение слуха и речи;
- головная боль и головокружение.
Заметьте на первые симптомы патологии и обратитесь к врачу:
- сильная острая внезапная головная боль;
- внезапная потеря сознания;
- внезапная мышечная слабость;
- внезапное нарушение речи и ее понимания;
- внезапное нарушение зрения;
- внезапное онемение конечностей или участков лица;
- нарушение координации движений;
- тошнота, рвота.
Записаться на консультацию
Оставьте заявку и наши врачи ответят на все ваши вопросы!
Выраженность симптомов будет зависеть от того, насколько сильно поврежден головной мозг. ОНМК возникает спонтанно, его нельзя предугадать.
Но можно постараться исключить факторы, увеличивающие риск развития ОНМК и инсультов:
- курение;
- злоупотребление алкоголем;
- нездоровое питание;
- отсутствие физической активности;
- хроническая усталость и стрессы.
Людям с сахарным диабетом, аритмией, избыточным весом необходимо особенно ответственно относиться к своему здоровью. Данные состояния достаточно часто становятся причинами развития нарушения кровообращения в головном мозге.
Диагностика заболевания
При появлении первых признаков нарушения мозгового кровообращения необходимо вызвать скорую помощь или обратиться в больницу самостоятельно (если состояние позволяет). Врач выполнит осмотр и соберет анамнез (описание состояния пациента и сопутствующие данные).
Врачу необходимо сообщить следующую информацию:
- основные жалобы (головная боль, нарушение в работе органов чувств, тошнота и т.д.);
- когда произошло ухудшение состояния;
- при каких условиях;
- наличие факторов риска ОНМК (курение, алкоголизм, наличие хронических заболеваний, прием медикаментов).
Выявить развитие ОНМК или инсульта позволяет простой тест (при условии, что больной находится в сознании):
- Необходимо попросить больного улыбнуться (при ОНМК улыбка будет перекошенной);
- Необходимо попросить больного вытянуть руки вперед и затем поднять вверх (при ОНМК он не сможет этого сделать или поднимет только одну руку);
- Попросить больного повторить любое простое предложение (при ОНМК это вызовет затруднения);
- Попросить больного высунуть язык (при ОНМК язык будет явно смещен от центра).
Записаться на консультацию
Врач оценивает общий и локальный статус при ОНМК. Общий статус представляет собой общее состояние пациента, клинические проявления нарушения мозгового кровообращения. Локальный статус описывается при наличии травмы головы. Собранные данные дают врачу представление о состоянии пациента, на основании чего он назначает обследования для получения полной картины происходящего.
Диагностику ОНМК осуществляют с помощью визуализации нервных тканей методом КТ и МРТ. Это наиболее информативные способы диагностики, позволяющие выявить очаг поражения. Для оказания своевременной помощи при ОНМК обследование проводится срочно. В некоторых случаях больному будет показана экстренная операция.
В Юсуповской больнице можно пройти обследование любой сложности при ОНМК и инсульте. Больница оснащена по последнему слову техники, что позволяет быстро и качественно провести обследование пациента. Высокоточная техника поможет установить точный диагноз и масштабы поражения головного мозга.
Лечение
Лечение ОНМК будет включать в себя первую неотложную помощь и последующую терапию. Дальнейшая терапия состоит из ряда мероприятий для нормализации и поддержки работы головного мозга. Врач сообщает больному о том, как принимать ноотропы при ОНМК и другие медикаменты, особенности питания пациентов с ОНМК, клинические рекомендации при ОНМК. Лечение острых нарушений мозгового кровообращения включают базисную и специфическую терапию.
Базисная терапия содержит следующие мероприятия:
- Восстановление и поддержание функции дыхания.
- Поддержание оптимального артериального давления, сердечно-сосудистой деятельности. Больному вводятся внутривенно препараты (лабеталол, никардипин, нитропруссид натрия) по показаниям, используют для коррекции артериального давления анаприлин, энаприлин, каптоприл, эсмолол. Гипотензивная терапия зависит от вида инсульта – геморрагического или ишемического.
- Лечение отека мозга.
- Борьба с судорогами, внутричерепной гипертензией, различными неврологическими осложнениями.
Специфическая терапия включает:
- Проведение внутривенного или внутриартериального тромболиза в зависимости от времени появления первых симптомов заболевания. Назначается аспирин, по показаниям антикоагулянты.
- Поддержание оптимального артериального давления.
- В определенных случаях проводится хирургическая операция по удалению гематомы мозга, применяется метод гемикраниэктомии для декомпрессии мозга.
Лечение ОНМК проводится в условиях стационара. Чем быстрее больному будет оказана медицинская помощь, тем выше шанс на выздоровление.
Объем медицинской помощи при ОНМК или инсульте будет зависеть от тяжести состояния пациента. Важно попасть в больницу как можно скорее. Если причиной инсульта является тромб, то необходимо в течение 3-х часов после начала нарушения мозгового кровообращения принять антитромботическое средство для уменьшения последствий.
Лечение ОНМК происходит в стационаре, его длительность составляет от двух недель (при поражении легкой степени). Пациенту назначают инфузионную терапию, препараты для стабилизации давления, лекарственные средства для нормализации работы нервных клеток. В дальнейшем пациенту понадобится курс реабилитации для восстановления утраченных навыков или адаптации к новым условиям жизни. Реабилитация – очень важная часть лечения. Именно реабилитационные мероприятия, при регулярном выполнении, способствуют возобновлению работоспособности.
В Юсуповской больнице можно пройти полный курс лечения ОНМК и инсульта, включая неотложную помощь и курс реабилитации. В больнице работают лучшие неврологи, кардиологи, хирурги Москвы, доктора наук, врачи высшей категории, которые имеют большой опыт успешного лечения данных состояний. Больница оборудована всем необходимым для скорейшего и качественного выздоровления пациентов.
При поступлении пациента с ОНМК или инсультом врач оценивает адекватность самостоятельного дыхания и уровень кислорода в крови. Если у пациента низкий уровень сознания, имеется риск аспирации, высокие показатели внутричерепной гипертензии, ему требуется искусственная вентиляция легких (ИВЛ).
Также ИВЛ проводится при:
- Нарушении центральной регуляции дыхания;
- Непроходимости трахеобронхиального дерева;
- Тромбоэмболии лёгочной артерии.
Инфузионная терапия начинает проводиться с момента поступления пациента с ОНМК или инсультом. Назначают раствор натрия хлорида 0,9%. При ОНМК достаточно часто возникает гиповолемия (снижение объема крови), устранить которую помогает инфузионная терапия. Также инфузия необходима для контроля водного баланса в организме. Инфузионную терапию отменяют постепенно, после подтверждения нормализации уровня электролитов и других элементов в анализе крови.
Первые трое суток являются критическими после ОНМК. В этот период возможны повторные нарушения или развитие обширного инсульта. Сейчас необходимо стабилизировать состояние пациента и реагировать на любые изменения. Одними из важных показателей являются внутричерепное давление и артериальное давление. Показатели уровня давления не должны превышать допустимую норму или быть ниже нормы. Поэтому контроль давления проводится постоянно. Для нормализации показателей вводят специальные препараты сначала внутривенно, а в дальнейшем переходят на таблетированную форму лекарств.
При ОНМК высокий риск появления судорог. Тем не менее, профилактику данного состояния не проводят. Противосудорожные препараты назначают непосредственно при появлении судорожного синдрома. Препараты применяют перорально или внутривенно.
Важным направлением лечения ОНМК и инсульта является восстановление поврежденной нервной ткани и защита здоровой ткани от распространения «сосудистой катастрофы». Лечение выполняют с помощью нейрорепарантов и нейропротекторов.
В случае нарушения глотания пациенту назначают питание через зонд. В начале лечения пища содержит необходимые элементы для поддержания функционирования организма, сочетаясь с инфузионной терапией. Калорийность пищи увеличивается постепенно. В дальнейшем способ приема пищи будет зависеть от тяжести поражения головного мозга. В курс реабилитации пациентов после ОНМК и инсультов входит восстановление навыков самообслуживания, поэтому при должном усилии и возможностях больного он может снова самостоятельно питаться. Пища должна быть разнообразной, содержать все необходимые микроэлементы и витамины, то есть соответствовать принципам рационального питания.
Оказание неотложной помощи
Острое нарушение мозгового кровообращения требует неотложной помощи, так как самостоятельно нормализовать состояние пациента не получится. Стандарт оказания скорой медицинской помощи при ОНМК и инсульте гласит, что больной должен быть доставлен в больницу в течение 3-5 часов после начала приступа. В этом случае возможно остановить распространение патологического состояния и минимизировать тяжесть последствий. Помощь человеку с инсультом смогут оказать только в больнице. В домашних условиях можно сделать следующее:
|
Вызвать скорую помощь |
Уложить человека на ровную поверхность (пол, кровать), положив под голову подушку, плед или свернутый свитер |
|
Повернуть человека на бок, если его тошнит |
Открыть окна, чтобы впустить свежий воздух |
|
Расстегнуть одежду, которая препятствует кровотоку и поступлению воздуха (ремень, воротник, шарф, плотные пуговицы) |
В ожидании медиков собрать документы и личные вещи |
В случае экстренной ситуации необходимо оказать помощь больному до приезда бригады медиков. При потере сознания следует проверить дыхание и пульс, уложить человека в позу, которая не будет препятствовать дыханию. Если дыхание или пульс отсутствуют, необходимо начинать искусственное дыхание «рот в рот» и непрямой массаж сердца. При появлении судорог больного следует обезопасить от травмирования: убрать ближайшие острые и тупые твердые предметы. Не следует пытаться удержать больного или разжать ему зубы. Лучше дождаться окончания приступа и проверить проходимость дыхательных путей.
При развитии ОНМК можно обратиться в Юсуповскую больницу, приемное отделение которой работает круглосуточно семь дней в неделю. В больнице есть машина скорой помощи, поэтому больному своевременно будут оказаны все необходимые медицинские мероприятия. В отделении интенсивной терапии Юсуповской больницы пациенту смогут оказать требуемую помощь для стабилизации состояния.
Порядок оказания медицинской помощи больным с ОНМК после поступления в приемное отделение больницы следующий:
- Врачебный осмотр, выполнение ЭКГ, забор анализов;
- Осмотр узкими специалистами: неврологом, кардиологом, нейрохирургом, реаниматологом;
- Выполнение компьютерной томографии головного мозга;
- Оценка результатов обследований;
- Начало терапии.
После поступления больного в стационар и до начала терапии не должно пройти больше часа. При необходимости пациента направляют в отделение интенсивной терапии сразу, после чего выполняют необходимые обследования.

Последствия ОНМК и инсульта могут быть очень тяжелые, вплоть до летального исхода. Остаточные явления ОНМК могут присутствовать всю жизнь, даже после окончания основной терапии. Поэтому очень важно проходить курс реабилитации и, при необходимости, повторять его через время. Человеку после инсульта требуется сила воли, а также поддержка близких для восстановления утраченных функций. Регулярное выполнение реабилитационных мероприятий позволяет добиться хороших результатов в устранении последствий ОНМК. Профессионалы Юсуповской больницы, применяя специализированные методики, помогут получить лучший эффект в этом нелегком труде.
Последствия ОНМК будут зависеть от области поражения головного мозга и обширности нарушений. Степень их выраженности может сильно отличаться: от незаметных изменений в поведении до полного паралича. К последствиям ОНМК и инсульта относят:
- Полный или частичный паралич;
- Нарушение речи;
- Нарушение координации движений;
- Нарушение зрения и слуха;
- Нарушение восприятия пространства и времени.
Человеку трудно передвигаться, выполнять прежнюю работу, ухаживать за собой. В тяжелых случаях после инсульта человек остается прикованным к постели. После инсульта средней тяжести у больного нарушается речь, он не может внятно разговаривать, контролировать тембр и громкость голоса. Общение обычно происходит с помощью жестов и мимики. Нередко отмечается нарушение памяти и развитие деменции. Еще одним серьезным последствием инсульта является депрессия. К этому состоянию следует отнестись серьезно, поскольку позитивный психологический настрой важен для дальнейшего восстановления человека.
После инсульта очень важно проходить реабилитацию. С ее помощью можно восстановиться после инсульта, пусть не полностью, но значительно. Головной мозг также нуждается в тренировке, как и остальные участки нашего тела. А поврежденный головной мозг требует специальной тренировки под контролем профессионалов. Чем раньше будут начаты реабилитационные мероприятия, тем больше шансов на максимальное восстановление после инсульта.
В реабилитации после ОНМК в Юсуповской больнице используют комплексный подход для наилучшего восстановления пациентов. С пациентом работают физиотерапевты, логопеды, массажисты, инструкторы ЛФК, эрготерапевты. Физиотерапия и лечебная физкультура позволяют возобновить двигательные функции. Массажист устраняет спазмы в мышцах, нормализует их тонус. Задача логопеда заключается в восстановлении речи и глотания. Эрготерапевт помогает приспособиться к новым условиям жизни, обучает бытовым навыкам.
Головной мозг человека обладает уникальным свойством – нейропластичностью – способностью к регенерации. В головном мозге формируются новые связи между нейронами, за счет чего и происходит восстановление утраченных функций. Нейропластичность можно стимулировать, что и происходит в процессе реабилитации. Регулярные упражнения, которые подбираются индивидуально в зависимости от того, какая функция подлежит восстановлению, необходимо выполнять постоянно, каждый день до получения требуемого эффекта. Регулярность является ключевым фактором в достижении поставленной цели, без нее добиться каких-либо результатов нельзя.
В процессе реабилитации используют различные элементы дыхательной гимнастики, интеллектуальные упражнения. Все это помогает мозгу работать все лучше и лучше. Также в реабилитации могут применяться различные тренажеры, помогающие научиться заново ходить или выполнять какое-либо действие (например, поочередно сгибать и разгибать пальцы), провоцируя его выполнение.
Важной частью реабилитации является моральная и психологическая поддержка. Развитие постинсультной депрессии значительно ухудшает состояние больного. Это состояние могут вызывать социальная изоляция, отсутствие желаемого результата в лечении, некоторые медикаменты.
Профилактикой предынсультных и инсультных состояний являются мероприятия для общего укрепления здоровья и снижения негативного воздействия на кровеносную систему. Прежде всего, необходимо бросить курить. Статистика у курильщиков не является благоприятной, и курение негативно влияет не только на сосуды, но и на состояние легких, сердечной мышцы, печени, кожи.
Необходимо пересмотреть свой рацион питания. Употреблять больше фруктов и овощей, продуктов с клетчаткой (овсяная крупа, отруби, фасоль, чечевица). Уменьшить количество потребляемой соли и соленых продуктов (соленая рыба, соленья, готовые замороженные обеды, продукты быстрого приготовления). Ограничить потребление жирной пищи (жирные сорта мяса, кожа домашней птицы, топленый свиной и бараний жир, жирные сливки и сливочное масло).
Эффективным способом профилактики нарушений мозгового кровообращения являются умеренные физические нагрузки. Физической культурой следует заниматься не менее 30 минут три раза в неделю. Интенсивность занятий должна соответствовать уровню физической подготовки и повышаться постепенно, без переусердствования.
В клинике можно получить консультацию об индивидуальных методах профилактики ОНМК и инсультов. Здесь выполняют не только лечение, но и рассказывают о мероприятиях для предотвращения патологии. Записаться на прием к неврологу, кардиологу, реабилитологу можно по телефону Юсуповской больницы.

Врач-невролог, ведущий специалист отделения неврологии
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Бадалян Л. О. Невропатология. — М.: Просвещение, 1982. — С.307—308.
- Боголюбов, Медицинская реабилитация (руководство, в 3 томах). // Москва — Пермь. — 1998.
- Попов С. Н. Физическая реабилитация. 2005. — С.608.
Профильные специалисты
Консультация врача физической и реабилитационной медицины, первичная 6 240 руб.
Консультация врача физической и реабилитационной медицины, повторная 4 360 руб.
Консультация врача ЛФК, первичная 6 240 руб.
Консультация врача ЛФК, повторная 4 360 руб.
Индивидуальное занятие по восстановлению речевых функций 5 810 руб.
Индивидуальное занятие на вертикализаторе с моделированием ходьбы 5 590 руб.
Индивидуальное занятие на подвесной системе Экзарта, 30 мин. 5 590 руб.
Роботизированная механотерапия, в т.ч. с биологической обратной связью 4 000 руб.
Коррекционное занятие с логопедом-дефектологом 4 830 руб.
Индивидуальный сеанс кинезиотерапии (до 30 минут) 4 000 руб.
Индивидуальный сеанс кинезиотерапии (амбулаторный) 5 590 руб.
Индивидуальный сеанс кинезиотерапии в рамках комплексной программы (до 30 минут) 4 000 руб.
Индивидуальный сеанс кинезиотерапии с использованием подвесной разгрузочной системы Biodex Free Step 4 800 руб.
Опубликовано: 23.08.2021 16:19:00 Обновлено: 31.08.2021 Просмотров: 311533

Инсульт – острое нарушение мозгового кровообращения (ОНМК), инфаркт мозга – это внезапно возникшее нарушение кровоснабжения участка головного мозга, повлекшее за собой снижение его функций. ОНМК входит в число цереброваскулярных заболеваний и в совокупности с прочими занимает 1-е место в структуре заболеваемости и смертности населения Земли [4].
Что такое инсульт
Суть инсульта – прекращение кровоснабжения и функционирования участка головного мозга в результате повреждения сосуда. Чем больше участок поражения, тем тяжелее инсульт. Некроз участка вещества головного мозга называют инфарктом [3].
Имеется высокий риск смерти в первые несколько часов, а затем в период до 28 суток после сосудистой катастрофы. Ежегодная смертность от инсульта в РФ составляет 374 случая на 100000 [10]. В 2018 г. в остром периоде инсульта умерли 35% пациентов, к концу первого года этот показатель увеличивается на 15%, а в целом, в первые 5 лет летальность инсультов составляет 44% [11]. Смертность от инсультов составила 92,9 на 100000 населения, а больничная летальность – 19,1% [5].
Наиболее вероятна длительная инвалидизация пациентов, перенесших ОНМК. Распространенность первичной инвалидности при инсульте в 2018 году составила 3,2 на 10 тыс. населения [2]. Из них 31% нуждаются в постоянном уходе, 20% имеют выраженные ограничения мобильности и только 8% — возвращаются к труду [3]. Распространенность повторных инсультов составляла в 2014 году 0,79%, из них на ишемические инсульты приходится 87,5% [9].
Причины инсульта
В зависимости от причины нарушения мозгового кровообращения выделяют ишемический и геморрагический инсульты.
Ишемический инсульт происходит в результате закупорки церебральных сосудов тромбом, когда к участку головного мозга постепенно поступает все меньше крови. Геморрагический инсульт развивается в результате разрыва сосуда и кровоизлияния в ткани головного мозга, в результате чего кровоснабжение его участка резко прекращается. Кровоизлияние может быть в субарахноидальное пространство (САК) или непосредственно в вещество мозга (ВМК). Соотношение ишемических и геморрагических инсультов составляет 4-5:1 [4].
Патанатомически инсульт может быть кардиоэмболическим, лакунарным, атеротромботическим или иной, в том числе неустановленной, этиологии (классификация по TOAST) [10].
Предрасполагающие факторы:
- мужчины от 45 до 59 лет;
- возраст от 70 лет и старше (для обоих полов) [4];
- артериальная гипертензия;
- мерцательная аритмия;
- атеросклероз церебральных сосудов;
- коагулопатии, тромбофилии, анемии;
- артерио-венозные мальформации;
- остеохондроз с повреждением позвоночной артерии;
- опухоли головного мозга;
- дислипопротеинемия;
- ожирение;
- сахарный диабет;
- перемежающаяся хромота;
- механические протезы клапанов сердца и сосудов;
- ИБС, инфаркт миокарда в период менее 6 месяцев до инсульта;
- прочие кардиологические заболевания;
- курение, алкоголизм;
- случаи инсульта в семье;
- малоподвижный образ жизни;
- стресс [1, 3].
Признаки начинающегося инсульта
Начало геморрагического инсульта характеризуется следующими симптомами:
- резкая головная боль;
- повышение АД;
- рвота;
- головокружение;
- потеря сознания;
- слабость в конечностях;
- нарушения зрения;
- судороги [1].
Начало ишемического инсульта – постепенное, в течение часа появляются некоторые из нижеописанных симптомов:
- асимметрия лица, онемение;
- затрудненная речь – бессвязная, нарушено понимание;
- двоение в глазах, нарушения зрения;
- головная боль;
- онемение, ограничение подвижности в конечностях, чаще с одной стороны;
- головокружения, нарушение равновесия, пошатывание, заплетающаяся походка;
- помрачение сознания с дезориентацией, впоследствии может быть потеря сознания [3].
При появлении одного или более из этих признаков необходимо:
- Усадить пациента, обеспечив доступ свежего воздуха.
- Немедленно вызвать скорую медицинскую помощь.
- Если пациент в сознании, может жевать и глотать, дать ему принять одну таблетку аспирина.
Пациент подлежит госпитализации в неврологическое или нейрохирургическое отделение, где и будет осуществляться лечение инсульта. Чем быстрее пациент окажется в стационаре, тем более эффективна терапия.
Симптомы инсульта
Инсульт приводит к различным повреждениям головного мозга, зависящим от локализации поражения и патанатомического типа нарушения мозгового кровообращения:
- нарушения движений в конечностях: от ограничений (парезов) до полного паралича. При локализации очага справа страдают левые конечности, при левостороннем поражении формируется правый гемипарез, в ряде случаев могут прекратиться движения во всех конечностях (тетрапарез или двойной гемипарез);
- нарушения чувствительности с одной или обеих сторон;
- нарушения речи (дизартрии – плохая артикуляция; афазии – невозможность произносить и понимать слова, писать и читать);
- атаксии (нарушения координации движений, «промахивания», шаткость, нарушения равновесия, тремор);
- нарушения зрения: от слепоты до двоения в глазах и пареза взора;
- нарушения слуха и головокружение;
- нарушение психических функций (сознание, мышление, внимание, память, воля, поведение);
- парез мягкого неба и глотки, нарушения глотания;
- нарушения мочеиспускания и дефекации;
- угнетение дыхания и сосудистого тонуса;
- повышение внутричерепного давления;
- пациенты жалуются на головные боли, рвоту, икоту, зевание, боли в плече;
- сознание постепенно угнетается до комы [1, 3].
Причинами смерти могут быть отек мозга, пневмония, сердечная недостаточность, повторный инсульт. В тяжелых случаях может развиться «синдром запертого человека»: пациент находится в сознании, но не может двигаться, глотать и говорить [3].
Последствия инсульта
Выделяют транзиторную ишемическую атаку (менее суток), малый инсульт (от 1 суток до 3 недель) и инсульт со стойкими остаточными явлениями. Последствия инсульта выражаются преимущественно в двигательных и чувствительных нарушениях, формировании мышечных контрактур (выраженное постоянное ограничение движений в суставах), нарушениях речи и глотания. Также могут оставаться общие симптомы, включающие помрачение сознания, нарушения мышления, воли, эмоциональной регуляции. Могут развиться осложнения: от эпилепсии до пролежней, энцефалопатии и тревожно-депрессивного синдрома [1, 3].
Диагностика инсультов
Прежде всего, необходимо провести подробное неврологическое обследование. Также назначают инструментальные диагностические исследования и лабораторные анализы. При инсульте в первые часы выполняют МРТ или КТ головного мозга, при необходимости – КТ- или МР-ангиографию, цветное допплеровское картирование кровотока, ЭКГ или холтеровское мониторирование, эхокардиографию по показаниям, мониторинг АД, сатурации, оценку риска развития пролежней, оценку функции глотания [1, 3, 6].
Анализы при инсульте
- Развернутый клинический анализ крови, включая скорость оседания эритроцитов (СОЭ).
- Биохимический анализ крови с определением С-реактивного белка и гомоцистеина, уровня глюкозы, количества тромбоцитов, активированного частичного тромбопластинового времени, МНО.
- Интерлейкин 10.
- Коагулограмма расширенная.
- Определение кислотно-щелочного состояния.
- Общий анализ мочи.
Для подготовки к нейрохирургическому вмешательству дополнительно выполняют анализ крови на гепатиты В, С, сифилис, ВИЧ, определение группы крови и резус-фактора.
Лечение инсульта
Лечение инсульта регламентируется соответствующими клиническими рекомендациями и Порядком оказания медицинской помощи пациентам с острым нарушением мозгового кровообращения. В первые часы осуществляют тромболитическую терапию и в дальнейшем – профилактику тромбообразования. При геморрагическом инсульте может быть выполнена нейрохирургическая операция. Нормализуют артериальное давление, водно-электролитный баланс, уровень глюкозы в периферической крови и моче, поддерживают основные жизненные функции организма и выполняют профилактику осложнений. Лекарственная терапия также направлена на улучшение пострадавших функций нервной системы [1, 3, 6].
Реабилитация при инсульте
Инсульт – заболевание, при котором огромнейшее значение имеют реабилитация и уход. Восстановление при инсульте начинают еще в реанимации, с момента стабилизации жизненно важных функций. С пациентом работает мультидисциплинарная реабилитационная команда, в которую входят врач-реабилитолог, физический терапевт или инструктор ЛФК, логопед, медсестра по массажу, врач-физиотерапевт и медсестра по физиотерапии, психолог, эрготерапевт, постовая и реабилитационная медсестры. Проводится диагностика по специальным шкалам, отражающим степень нарушения функций и ограничений активности пациента, влияние факторов внешней среды на реабилитационный потенциал.
Реабилитационный процесс продолжается в течение всего периода госпитализации. На втором этапе больных с серьезными нарушениями, не способных передвигаться самостоятельно, направляют в реабилитационные отделения или специализированные стационары. Тех, кто может ходить самостоятельно или с поддержкой, реабилитируют в амбулаторных центрах на базе поликлиник и санаториев.
Процесс реабилитации не должен прерываться, поэтому занятия необходимо продолжать и в домашних условиях. Конечно, на дому отсутствуют высокотехнологичные роботизированные комплексы, физиотерапевтическая аппаратура, но возможны занятия ЛФК, массаж, работа с психологом, логопедом и эрготерапевтом. Для этого используют телемедицинские технологии, организуют посещения специалистов реабилитационного профиля.
В индивидуальную программу реабилитации входят не только направление на восстановительное лечение, но и технические средства реабилитации. Однако обычно родственникам также приходится прилагать значительные физические и финансовые ресурсы для достижения наилучшего эффекта [7].
Профилактика инсультов
Наследственная предрасположенность к инсульту, наличие кардиологических заболеваний, патологии сосудов и состава крови, возраст старше 40 лет, ожирения и сахарного диабета требуют проведения ряда профилактических мероприятий:
- Поддержание нормальных показателей артериального давления, прием гипотензивных препаратов по назначению врача, контроль АД.
- Поддержание уровня нормальной физической активности, занятия физкультурой, пешие прогулки по 30-40 минут в день (например, прогулки с собакой).
- Проведение профилактических обследований, включающих стандартный набор лабораторных показателей. При профилактическом осмотре дополнительно требуются следующие анализы: генодиагностика синдрома ЦАДАСИЛ (CADASIL) методом ПЦР, плазменные факторы системы свертывания крови, антитела к протромбину классов IgG и IgM, чтобы определить риск тромбоза, определение полиморфизмов, ассоциированных с риском артериальной гипертензии, сахарного диабета, нарушениям липидного обмена, чтобы выявить предрасположенность к заболеваниям, повышающим риск инсульта, фактор Виллебранда (гликопротеин, обеспечивающий образование тромбов), предлагаются комплексные лабораторные исследования доклинической диагностики сердечно-сосудистых заболеваний («ЭЛИ-АНКОР-Тест-12», «Кардиориск»).
- Избегание хронических и острых стрессов, соблюдение психогигиены.
- Нормализация веса (ИМТ <25 кг/м2).
- Здоровое питание (например, средиземноморская диета, ограничение соли до 5 5 г/сутки).
- Отказ от курения и приема психоактивных веществ.
- Лечение заболеваний, являющихся фактором риска инсульта [8, 11].
Список литературы
- Геморрагический инсульт у взрослых: клинические рекомендации МЗ РФ, 2016. Разработчики Ассоциация нейрохирургов России.- Текст электронный.- URB:
http://kokb45.ru/wp-content/uploads/2018/06/Gemorragicheskij-insult-u-vzroslyh.pdf (дата обращения 18.08.2020). - Ефремова М.Д. Инсульт как актуальная социально-психологическая проблема / М.Д. Ефремова –текст электронный//Скиф. Вопросы студенческой науки.- 2018 -№2(24) URB:
https://cyberleninka.ru/article/n/insult-kak-aktualnaya-sotsialno-psihologicheskaya-problema (дата обращения 17.08.2021) Режим доступа: Электронно-библиотечная система Cyberleninka. — Текст: электронный. - Ишемический инсульт и транзиторная ишемическая атака у взрослых: клинические рекомендации МЗ РФ, 2020 разработчики: Всероссийское общество неврологов, Национальная ассоциация по борьбе с инсультом, Ассоциация нейрохирургов России, МОО Объединение нейроанестезиологов и нейрореаниматологов, Союз реабилитологов России.- Текст электронный.- URB:
https://npcpn.ru/doc/2020/rf-kr-insult.pdf (дата обращения 18.08.2020). - Мачинский П.А. Сравнительная характеристика показателей заболеваемости ишемическим и геморрагическим инсультом в России / П.А.Мачинский, Н.А.Плотникова, В.Е. Ульянкин [и др.] – Текст непосредственный.// Известия высших учебных заведений. Поволжский регион. Медицинские науки.- 2019.- «2(50)-С.112 – 132 DOI 10.21685/2072-3032-2019-2-11.
- Мониторинг реализации федерального проекта «Борьба с сердечно-сосудистыми заболеваниями» — Презентация Департамент организации медицинской помощи и санаторно-курортного дела МЗ РФ URB:
http://www.polarmed.ru/img/all/31_monitoring_pokazateley_federalnogo_proekta__borba_s_onkologicheski… (дата обращения 17.08.2021). - Приказ Министерства здравоохранения РФ от 15 ноября 2012 г. N 928н «Об утверждении Порядка оказания медицинской помощи больным с острыми нарушениями мозгового кровообращения». — URB:
https://base.garant.ru/70334856/ (дата обращения 17.08.2021) Режим доступа: Электронно-библиотечная система «Гарант». — Текст: электронный. - Приказ Министерства здравоохранения РФ от 31 июля 2020 г. № 788н «Об утверждении Порядка организации медицинской реабилитации взрослых». – URB:
https://www.garant.ru/products/ipo/prime/doc/74581688/ (дата обращения 17.08.2021).- Режим доступа: Электронно-библиотечная система «Гарант». — Текст: электронный. - Профилактика нарушений мозгового кровообращения: уч. пособие / Сост.: Л.Б. Новикова, А.П. Акопян.– Уфа: Изд-во ГБОУ ВПО БГМУ Минздрава России, 2015.-58 с.
- Стаховская Л.В. Анализ эпидемиологических показателей повторных инсультов в регионах Российской Федерации (по итогам территориально-популяционного регистра 2009-2014 гг.) / Л.В .Стаховская, О.А. Клочихина, М.Д ., Богатырева и др.]. CONSILIUM MEDICUM, 2016, т.5, №9, с. 8-11.
- Шамалов Н. А. Анализ динамики основных типов инсульта и патогенетических вариантов ишемического инсульта/ Н. А Шамалов, Л. В Стаховская, О. А Клочихина [и др.]. Текст непосредственный.// Журнал неврологии и психиатрии им. С.С. Корсакова. Спецвыпуски. 2019;119(3-2):5-10. doi.org/10.17116/jnevro20191190325.
- 1RRE Электронное издание. Обновление ежедневно День борьбы с инсультом отмечают 29 октября 2018 года URB:
https://www.1rre.ru/194035-den-borby-s-insultom-otmechayut-29-oktyabrya-2018-goda.html (дата обращения 17.08.2021).
Инсульт – острое нарушение мозгового кровообращения (ОНМК), вызывающее поражение и гибель нервных клеток. Само название происходит от латинского слова «insultus», переводится как «удар, нападение». Ранее патологию именовали апоплексией (апоплексическим ударом), так греки называли паралич – один из основных её симптомов и последствий.
Болезнь встречается чаще, чем острый инфаркт миокарда. В мире ежегодно регистрируется свыше 15 млн. случаев. С ними связаны 10% всех летальных исходов (почти 6 млн. в год), что делает инсульт «причиной смерти №2» на планете после ишемической болезни сердца (ИБС). Но в большинстве эпизодов последствием ОНМК стает не смерть, а ограничение жизнедеятельности, это лидирующая причина инвалидности среди людей старшей возрастной группы.
Около 60% больных, перенесших инсульт, имеют стойкие неврологические нарушения, которые мешают их полноценному образу жизни. Среди типичных отклонений отмечают нарушение движений и способности передвигаться, затрудненное глотание, высокий риск речевых и зрительных расстройств, падений, переломов. Часто наблюдаются эмоциональные (депрессия) и когнитивные (вплоть до стадии деменции) нарушения.
Симптомы, признаки инсульта
Все симптомы инсульта головного мозга развиваются резко, быстро, проявляются внезапно:
- слабость, онемение, утрата чувствительности, паралич одной половины тела или лица, руки, ноги;
- интенсивная головная боль, описываемая пациентами как самая сильная в жизни;
- нарушение речи (человек не может говорить либо ему это удается с трудом), непонимание речи собеседника;
- ухудшение четкости зрения, оно расфокусировано либо полностью отсутствует в одном глазу;
- головокружение, расстройство координации движений, равновесия, ходьбы, иногда – потеря сознания;
- тошнота, рвота.
Важно: если вы стали свидетелем подобной симптоматики – немедленно вызывайте скорую помощь! Инсульт – неотложное состояние, требующее немедленной экстренной госпитализации!
Несведущие люди могут легко принять такие признаки за алкогольное либо наркотическое опьянение, поэтому крайне важно знать и отличать симптомы. Ведь скорость оказания медицинской помощи здесь играет ключевую роль – счет идет буквально на минуты, смерть от ОНМК напрямую связана с промедлением. Чем скорее будет госпитализирован пострадавший, тем меньше будут последствия инсульта и тем выше шансы сохранить жизнь.
Для облегчения определения возникновения инсульта врачи рекомендуют пользоваться тремя основными приемами распознавания. Их называют правилом «УЗП», это аббревиатура по первым буквам слов, обозначающих действие, которое просят совершить человека:
- У – улыбнуться. При инсульте улыбка нередко выглядит «кривой», неестественно перекошенной, когда один угол рта опущен, а другой приподнят.
- З – заговорить. Сказать несложное предложение, наподобие «Сегодня обещали хорошую погоду». Зачастую (но не всегда!) наблюдается неправильное произношение.
- П – поднять одновременно руки. Если одна рука непроизвольно отстает в движении или опускается – высока вероятность ОНМК.
При вызове скорой помощи обязательно опишите диспетчеру симптомы, такие случаи требуют вызова специализированной реанимационной бригады и доставки в профильную клинику. Не стоит пытаться самостоятельно доставить пациента в больницу, поскольку не все медицинские учреждения могут обеспечить требуемый комплекс экстренных медицинских мер и драгоценное время будет потеряно.
Первая помощь при инсульте
До приезда бригады медиков нужно оказать больному помощь:
- Уложить в горизонтальное положение, приподняв плечи, шею и голову на 30° относительно туловища (подложить подушку, валик из одежды).
- Обеспечить доступ свежего воздуха (расстегнуть стесняющую одежду, открыть окно).
- Повернуть его голову набок во избежание попадания рвотных масс в дыхательные пути.
Ни в коем случае нельзя давать пищу или воду – частичный паралич органов глотания способен спровоцировать попадание еды или питья в органы дыхания и последующее удушье. Другими словами, человек может захлебнуться или подавиться, что с большой вероятностью вызовет смерть на фоне ОНМК.
Причины инсульта
Причиной инсульта становится нарушение нормального тока крови к какой-либо зоне мозга из-за стеноза (сужения), эмболии (закупорки) или разрыва мозговой артерии. Если клетки мозга не получают в достаточном объеме кислород и питательные вещества – наступает их смерть.
Эмболия и стеноз чаще всего развиваются на фоне атеросклероза, когда атеросклеротическая бляшка сужает просвет сосуда и способствует образованию тромба. Оторвавшийся тромб полностью перекрывает сосуд, это называется тромбоэмболией. Разрыв сосуда (по сути, внутримозговое кровоизлияние) может произойти при артериальной гипертензии (повышенном давлении), аневризме, тяжелой черепно-мозговой травме.
Есть ряд патологий, присутствие которых существенно увеличивает угрозу возникновения ОНМК:
- атеросклероз сосудов головного мозга;
- мерцательная аритмия;
- инфаркт миокарда;
- высокое артериальное давление;
- варикозная болезнь;
- нарушение свертываемости крови;
- сахарный диабет;
- ожирение;
- малоподвижный образ жизни;
- курение, алкоголизм.
Риск развития этого грозного заболевания возрастает уже после 30 лет, особенно у метеозависимых людей, а также у подвергающихся хроническим стрессам, регулярному переутомлению, постоянным чрезмерным физическим нагрузкам.
Классификация инсультов
Есть два вида инсульта – ишемический и геморрагический:
- Ишемический (он же инфаркт мозга) случается при сужении или полной блокировке тромбом просвета кровеносного сосуда шеи либо головного мозга.
- Геморрагический – когда в головном мозге происходит кровоизлияние из-за разрыва стенки сосуда, вследствие чего сдавливаются нервные ткани, формируется отек мозга, смещение мозговых структур.
- Отдельно следует упомянуть транзиторную ишемическую атаку (ТИА) – короткое, от 10 минут до нескольких часов, нарушение кровообращения головного мозга. Сопровождается симптомами, характерными для инсульта (головная боль, парезы, расстройство речи и пр.), но отличается кратковременность их проявлений и обратимостью нарушений. В большинстве случаев ТИА проходит самостоятельно, без медицинской помощи.
Иногда люди не придают особого значения ТИА по причине быстротечности этого состояния и отсутствия жалоб после. Но приступ ТИА свидетельствует о высоком риске полномасштабного ишемического инсульта в будущем, нередко – через несколько дней или недель. Поэтому такой пациент обязательно должен пройти полноценное обследование для предупреждения ОНМК.
Около 80% всех ОНМК – ишемические. Существует общепринятая классификация ишемического инсульта согласно механизму развития:
- Атеротромботический – среди всех других фиксируется в 40-60% случаев. Возникает вследствие атеросклеротического поражения прецеребральной или большой церебральной артерии. Чаще болею люди в возрасте старше 60 лет. Часто этот вид инсульта наступает во сне, предваряется приступом ТИА.
- Эмболический инсульт – развивается на фоне порока митрального или аортального клапана сердца, после инфаркта миокарда, при эндокардите, пароксизме мерцательной аритмии, послеинфарктной аневризме. Начало внезапное, в состоянии бодрствования, преимущественный возраст пациентов 50-65 лет.
- Лакунарный – по причине поражения мелких мозговых артерий, питающих глубинные отделы мозга. Вид инсульта, характеризующийся сопутствующим повышенным артериальным давлением, развивается на протяжении нескольких часов, постепенно.
- Гемодинамический – происходит при наличии сильного стеноза магистральных артерий при условии резкого падения артериального давления из-за:
- ортостатической гипотонии;
- глубокого сна;
- гипервентиляции легких;
- передозировки антигипертензивных препаратов;
- инфаркта миокарда;
- нарушения сердечного ритма и пр.

Диагностика инсульта
Поскольку терапевтическое окно для лечения острого инсульта ограничено во времени, то крайне важно как можно быстрее провести диагностику. Обследование пациента специалистом и диагностические тесты (учитывая нейровизуализацию) проводятся практически одновременно. Выбор метода нейровизуализации базируется на данных неврологического статуса и состоянии пациента, например, около 40% пациентов с ОНМК невозможно провести МРТ из-за противопоказаний.
Клиническое обследование остается важной частью диагностики. На этом этапе происходит сбор анамнеза, общий осмотр, неврологическое обследование. Особенно важна информация о времени начала проявления симптомов и ранее перенесенном инсульте. Неврологический осмотр призван не только установить ОНМК и его причины, но и исключить заболевания, имитирующие его, дифференцировать от патологий со схожей клинической картиной.
Людям с подозрением на инсульт или ТИА рекомендуется экстренное проведение компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ) головного мозга.
КТ головного мозга сегодня считается международным стандартом при диагностике инсульта, точность диагностирования кровоизлияния при КТ почти 100%. Проведение спиральной КТ надежно идентифицирует большинство состояний, имитирующих инсульт (опухоль, субдуральная гематома и др.) и отличает острый ишемический инсульт от геморрагического.
МРТ чувствительнее и разрешает выявить четкие изменения мозгового вещества, ствола мозга и мозжечка, невидимые при обычной КТ. Процедура особенно эффективна при диагностике ОНМК на территории вертебробазилярного бассейна, лакунарного инсульта, острой ишемии. Но МРТ менее информативна при кровоизлияниях.
В диагностике стенозирующих процессов помогают ультразвуковые методы. Дуплексное сканирование соединяет УЗ-визуализацию в режиме реального времени для оценки анатомического строения артерий с импульсным допплеровским анализом кровотока на любом участке просвета сосуда. Это позволяет на ранней стадии выявить тяжелый стеноз сонной артерии, при котором показана катетеризационная ангиография и операция – каротидная эндартерэктомия.
Также, настолько быстро, насколько возможно, должна быть осуществлена сосудистая визуализация, включающая:
- КТ-ангиографию;
- МР-ангиографию;
- катетерную ангиографию;
- дуплексную ультрасонографию.
Лабораторная диагностика тоже должна выполняться в экстренном порядке, основные анализы включают:
- общий клинический анализ крови с подсчетом тромбоцитов, гематокрит;
- определение группы крови, резус-фактора;
- биохимический анализ крови: сахар, мочевина, креатинин, билирубин, холестерин и пр.;
- электролиты (калий, натрий);
- клинический анализ мочи.
Возможны другие дополнительные исследования крови по назначению врача.
Лечение инсульта
Современные подходы к лечению инсульта основаны на максимально быстрой госпитализации больного, врачи-неврологи не устают повторять: время = жизнь. Существует понятие так называемого «терапевтического окна» – 4,5 часов от начала ишемического инсульта, на протяжении которых терапевтическое вмешательство помогает регенерации поврежденных клеток и созданию нейронами новых синаптических связей взамен утраченных. Высокоэффективна процедура тромболизиса или системной тромболитической терапии (СТЛТ) – введение препаратов, разрушающих тромб и способствующих восстановлению нормального тока крови.
Министерством охраны здоровья утверждены унифицированные клинические протоколы, разработанные на принципах доказательной медицины с учетом современных международных рекомендаций. Согласно таким протоколам больного необходимо госпитализировать в специализированные инсультные отделения многопрофильных лечебных учреждений, отделения интенсивной терапии или неотложной помощи, в которых есть возможность круглосуточно обеспечивать нейровизуализацию (КТ/МРТ), мониторинг витальных функций, лабораторный контроль и оказывать помощь специально подготовленным персоналом.
Для определения тактики лечения необходимо установить тип инсульта. От этого будет зависеть выбор терапии: тромболизис, антикоагулянты, регуляция общей гемодинамики, лечение при фибрилляции предсердий. Общая терапия нацелена на восстановление функций нервной и сердечнососудистой систем, нормализацию водно-электролитного баланса, контроль метаболизма глюкозы плазмы крови и температуры тела.
Хирургическое вмешательство
При больших инфарктах мозга, охватывающих больше половины бассейна средней мозговой артерии и сопровождающихся отеком и дислокацией мозга, консервативные методы лечения малоэффективны, смертность при них достигает 80%. В таких случаях, чтобы избежать критического повышения внутричерепного давления, применяют широкую декомпрессионную трепанацию черепа – гемикраниэктомию. Это разрешает существенно снизить смертность и улучшить результаты лечения.
Одним из наиболее перспективных способов лечения острой ишемии стали эндоваскулярные вмешательства, когда операция проводится под рентгеновским или ангиографическим контролем. Разработано несколько специфических методик: неотложная ангиопластика со стентированием, механическое разрушение и/или удаление тромба – тромбэктомия. Применение эндоваскулярных операций ограничено высокоспециализированными центрами, где есть необходимые технические ресурсы и квалифицированные специалисты – только при таких условиях эти вмешательства безопасны.
Нужно понимать, что эффективность лечения зависит от площади поражения мозга и от того, какие участки были повреждены. Процесс лечения длительный, требует много терпения и усилий, прежде всего от самого пациента и его близких. Крайне важна правильная реабилитация после инсульта для максимального восстановления функций организма и возвращения пациента к нормальному образу жизни, насколько это возможно.
Какие врачи лечат инсульт
Большинство больных с ишемическим или геморрагическим инсультом подлежат срочной госпитализации в специализированное нейрососудистое (инсультное) отделение или центр, при отсутствии такового – в неврологическое отделение. При нарушении жизненно важных функций госпитализируют в реанимационное отделение, при эпи-, суб-, внутримозговых гематомах – в нейрохирургию.
Ведущими врачами при лечении будут неврологи, нейрохирурги и нейрососудистые специалисты. Помимо них в лечебном процессе принимают участие врачи инструментальной и лабораторной диагностики, кардиологи, офтальмологи, психологи, логопеды, эндокринологи, реабилитологи и физиотерапевты, и другие специалисты.
Показания
Показаниями к госпитализации с подозрением на инсульт является вся вышеперечисленная симптоматика. Причем не обязательно одновременное проявление всех признаков ОНМК, их может быть всего несколько, одни выражаются ярко, другие менее интенсивно и не так заметны.
Противопоказания
Прямых показаний к лечению инсульта не существует, поскольку это неотложное состояние. Но врачу нужно провести всестороннее обследование, чтобы обнаружить возможные сопутствующие патологии и скорректировать лечение в правильном направлении. Полезным будет сбор анамнеза со слов родственников: есть ли хронические патологии у пациента, какие острые заболевания и хирургические операции он переносил, какие препараты принимает.
Стоимость первичного приема, исследований, лечения
О цене первичного приема целесообразно говорить при профилактическом осмотре, когда инсульта как такового нет, но у человека есть патологии, увеличивающие риск его развития. Стоимость диагностических процедур при ОНМК можно узнать из соответствующей таблицы, но нужно учитывать, что для мониторинга процесса лечения многие исследования применяются многократно.
Определить даже приблизительную цену лечения инсульта в Москве довольно сложно. Многое зависит от типа инсульта, обширности повреждений мозга, состояния пациента, своевременности оказания медицинской помощи и других важных факторов. В любом случае стоимость медицинских услуг будет оправданной – ведь речь идет о сохранении жизни.
Лечение пациентов в специализированных инсультных отделениях, кардиологических центрах – инсультных блоках (ИБ) – сокращает смертность и инвалидность на 20%, уменьшает финансовые затраты на всех этапах лечения.
Преимущества лечения в клинике АО «Медицина»
На базе многопрофильного медицинского центра АО «Медицина» (клиника академика Ройтберга) работает центр кардиологической реабилитации, специально созданный для лечения инсультов. Чем отличается ИБ от обычного неврологического или терапевтического отделения:
- специализируется на лечении пациентов с инсультом, его персонал обучен оказывать помощь этой группе пациентов;
- необходимая диагностическая база – от компьютерных и магнитно-резонансных томографов до лаборатории с круглосуточным режимом работы, отделением интенсивной терапии;
- работа согласно локальным протоколам, разработанным на основании отечественных и международных принципов лечения инсульта;
- ранняя мобилизация и интенсивная реабилитация.
мультидисциплинарная команда:
- сосудистые неврологи;
- медсестры обучены уходу за инсультными больными;
- реабилитологи, помогающие вернуть физические возможности и навыки самообслуживания;
- логопеды – восстанавливают способность к устной и письменной коммуникации, корригируют нарушение глотания;
- нейропсихологи – работают над возвращением когнитивных функций.
Помимо этого, в центре кардиологической реабилитации есть постоянная возможность консультирования у врачей разных специальностей: кардиолога, нейрохирурга, психиатра, уролога, эндокринолога и др. В развитых странах госпитализация в инсультные блоки стала «золотым стандартом». В Великобритании и Германии 9 из 10 пациентов с инсультом проходят лечение в ИБ, в Польше – 8 из 10.

Врач-невролог высшей категории, врач функциональной диагностики, вертеброневролог.
Ведущий врач
Кандидат медицинских наук
Невролог
Дата создания: 2019.09.18
Инсульт, прежде носивший имя апоплексического или мозгового удара, – это острое нарушение мозгового кровообращения. Кровь не поступает в клетки мозгового вещества, они перестают получать кислород и начинают умирать.
Во время инсульта утрачиваются способности человека, которые контролируются пострадавшей областью мозга, в том числе, например, память и мышечный контроль.
Инсульт может случиться с кем угодно, где угодно и когда угодно, поэтому так важно обладать достаточной информацией о признаках инсульта и знать, что требуется делать.
Есть вопросы?
Оставьте телефон –
и мы Вам перезвоним
Причины инсульта
Инсульт может быть вызван несколькими причинами. Важнейшими факторами риска этого состояния являются курение, малоподвижный образ жизни, злоупотребление алкоголем, ожирение, генетическая предрасположенность (её косвенным признаком можно считать случаи инсультов у близких родственников). В зависимости от вида инсульта причина может варьироваться. Два наиболее распространенных вида описаны ниже:
Геморрагический инсульт происходит из-за внутреннего кровотечения, когда разрывается сосуд внутри мозга. Другие названия геморрагического инсульта – кровоизлияние в мозг или внутричерепное кровоизлияние. В числе причин геморрагического инсульта выделяют:
- неактивный образ жизни;
- повышенный уровень стресса;
- злоупотребление алкоголем;
- ожирение;
- курение.
Геморрагический инсульт также может быть вызван аномальным образованием кровеносных сосудов или разрывом расширенных сосудов (осложнением венозной недостаточности сосудов головного мозга).
Ишемический инсульт происходит вследствие нарушения кровообращения. Типичный случай – перекрытие просвета сосуда кровяным сгустком. Причиной ишемического инсульта может быть:
- сахарный диабет;
- чрезмерное употребление алкоголя;
- ожирение;
- повышенное содержание холестерина (вызвавшее атеросклероз сосудов головного мозга);
- курение;
- артериальная гипертензия.
Мерцательная аритмия, вид нерегулярного сердцебиения, является еще одной причиной ишемического инсульта.
Симптомы инсульта
Первыми признаками инсульта являются:
-
нарушение связности речи. Трудно разобрать, что говорит человек;
-
появление асимметрии лица. Нарушается мимика, как правило, страдает одна сторона. Если попросить человека в таком состоянии улыбнуться, улыбка выйдет кривой;
-
выраженная слабость конечностей. Как правило, страдают конечности с одной стороны (правая рука и правая нога или левая рука и левая нога). Если человека попросить поднять одновременно обе руки, одна из них будет заметно отставать или вообще не сможет пошевелиться;
-
ухудшение зрения. Один зрачок при этом будет расширен больше второго, возможно хаотичное движение глазных яблок. Больной может ощущать сдавленность глаз и жаловаться на двоение зрения.
Как определить, когда у кого-то случается инсульт?
В качестве мнемонического правила можно привязать признаки инсульта к слову УДАР:
«У» – улыбка
«Д» – движение рук
«А» – артикуляция
«Р» – «решение»: если указанные признаки несомненны, надо вызывать скорую помощь.
Другими проявлениями инсульта могут быть:
-
путаница сознания. Пострадавший от инсульта человек плохо понимает, что ему говорят;
-
головокружение;
-
сильная головная боль
Методы лечения инсульта
Лечение инсульта проводится в стационаре. Чем быстрее оно начнётся, тем больше надежды на благополучный исход.
Помощь при инсульте
Прежде всего, надо вызвать скорую помощь, сообщив, что у больного инсульт.
Необходимо обеспечить приток свежего воздуха (расстегнуть одежду, открыть форточки)
Уложить больного нужно так, чтобы голова его находилась выше туловища (для этого можно подложить под голову сверток из простыни или твердую подушку).
Если больной в сознании, желательно измерить артериальное давление и, если оно повышенное, дать ему препарат, который он обычно принимает.
Восстановление после инсульта

Каждый случай инсульта индивидуален. И всё же многое зависит от того, какая медицинская помощь оказывается (насколько качественная, в каком объёме, как много больному уделяется внимания, каков уход за ним и т.д.).
Профилактика инсульта
Важно правильно оценивать риск инсульта и принимать меры к его снижению. Количество инсультов растёт и, прежде всего, среди молодёжи (ранее инсульт в молодом возрасте был очень редким явлением).
Многое упирается в образ жизни. Здоровый образ жизни можно считать хорошей тактикой профилактики инсульта. Основные врачебные рекомендации таковы:
- уменьшите количество холестерина и насыщенных жиров в вашем питании;
- бросьте курить;
- следите за кровяным давлением и поддерживайте его в пределах нормы;
- не набирайте лишний вес;
- следите за сахаром в крови, не упускайте начало диабета. Если диабет диагностирован, соблюдайте предписанные меры;
- полностью откажитесь от алкоголя или сильно ограничьте его употребление;
- регулярно занимайтесь спортом;
- ешьте много фруктов и овощей;
- пройдите лечение от обструктивного апноэ сна.
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Инсульт
Инсульт — острое нарушение мозгового кровообращения, которое часто способствует инвалидизации пациента. Без своевременного лечения патология может значительно нарушать функции мозга и приводить к смерти.
СОДЕРЖАНИЕ
Реабилитация после инсульта
Что такое инсульт
Инсульт — патология, которая развивается из-за острого нарушения кровотока в головном мозге.
Кровь непрерывно доставляет к тканям кислород, а также питательные вещества — они необходимы для нормальной работы клеток. Если кровь не поступает к клеткам, они начинают отмирать.
К инсульту чаще всего приводят сердечно-сосудистые заболевания, которые провоцируют закупорку кровеносного сосуда или его разрыв.
Виды инсульта
Прежде всего инсульт различают по причине возникновения.
Ишемический инсульт — нарушение мозгового кровообращения, вызванное закупоркой кровеносного сосуда и недостаточным кровоснабжением тканей (такую патологию называют ишемией — отсюда и название инсульта). Чем дольше отсутствует кровоснабжение, тем больше площадь поражения мозга.
Ишемический инсульт также называют инфарктом мозга. Инфаркт — это отмирание тканей из-за дефицита кислорода (ишемии). Он может произойти в любом органе.
Геморрагический инсульт — нарушение кровообращения, связанное с разрывом кровеносного сосуда и внутричерепным кровоизлиянием. При геморрагическом инсульте кровь изливается в субарахноидальное пространство, непосредственно ткань мозга или желудочки мозга.
При субарахноидальном кровоизлиянии кровь раздражает мозговые оболочки, развивается отёк и спазм сосудов головного мозга.
При внутримозговом кровоизлиянии последствия зависят от объёма излившейся крови. При большом объёме формируется внутримозговая гематома, которая сдавливает окружающую ткань мозга и вызывает смещение мозговых структур. При кровоизлиянии из мелких сосудов ткань мозга пропитывается кровью и нарушается функция соответствующих центров, расположенных в зоне кровоизлияния.
Прорыв крови в желудочки головного мозга вызывает нарушения терморегуляции и жизненно важных функций, например дыхания и кровообращения.
Ишемический и геморрагический инсульт
Ишемический инсульт классифицируют по длительности сохранения неврологических симптомов и их развитию.
Согласно распространённой классификации TOAST (Trial of Org in Acute Stroke Treatment), по причине закупорки (окклюзии) ишемический инсульт делят на пять видов.
Кардиоэмболический инсульт всегда связан с заболеваниями сердца (мерцательная аритмия, реже инфаркт миокарда) и формированием тромба, который перемещается в мозг. На кардиоэмболический инсульт приходится 29% случаев инсульта.
Атеротромботический инсульт развивается из-за закупорки крупных кровеносных сосудов атеросклеротической бляшкой или тромбом, сформировавшимся на её поверхности. Атеротромботический инсульт составляет примерно 16% от всех случаев инсульта.
Лакунарный инсульт возникает при закупорке малых кровеносных сосудов, которые питают глубоколежащие ткани мозга. У такого типа инсульта может быть сразу несколько очагов. На месте отмерших клеток формируются небольшие полости — лакуны. Составляет около 16% случаев от всех видов инсульта.
Инсульт, связанный с другими причинами — редкими заболеваниями. Например, с воспалением стенки кровеносных сосудов (васкулит) или их прогрессирующим сужением (болезнь моямоя). Также к инсульту может привести тромбофилия — избыток тромбоцитов в крови, которые спонтанно склеиваются между собой и формируют тромбы. Другие причины составляют примерно 3% от всех ишемических инсультов.
Больше всего инсультов неизвестной этиологии — их спусковой механизм нельзя определить точно. Выявить причину ишемического инсульта не удаётся в 36% случаев.
По длительности неврологических симптомов:
- малый инсульт (микроинсульт) — приступ с обратимыми неврологическими нарушениями, который длится от 24 часов до 3 недель;
- ишемический инсульт со стойкими остаточными явлениями — приступ, при котором неврологическая симптоматика сохраняется более месяца.
По развитию неврологических симптомов:
- острый (прогрессирующий) инсульт — неврологические симптомы нарастают и становятся тяжелее, так как ткани головного мозга отмирают;
- завершившийся инсульт — неврологические симптомы стабильны, не развиваются как минимум неделю или постепенно исчезают.
Геморрагический инсульт классифицируют по периодам с момента внутричерепного кровоизлияния.
Четыре периода в течении геморрагического инсульта:
- острейший период — с момента разрыва кровеносного сосуда до 72 часов. Прогрессируют симптомы, связанные с некрозом клеток мозга в отделе, до которого не дошла кровь;
- острый период — до 28 суток с момента кровоизлияния. В остром периоде формируется гематома и отёк мозга. Это приводит к повреждению и выходу из строя тканей, не связанных напрямую с разорвавшимся сосудом;
- ранний восстановительный период — до 6 месяцев со дня после кровоизлияния. В это время симптомы становятся менее выраженными, ведётся активная реабилитация пациента;
- поздний восстановительный период — до 2 лет. Могут сохраняться остаточные неврологические нарушения, ведётся восстановительное лечение.
Распространённость инсульта
Ишемический инсульт встречается чаще всего — на его долю приходится около 87% всех инсультов.
Геморрагический развивается реже — с ним связано 10–15% от всех случаев острого нарушения кровообращения головного мозга.
Причины и факторы риска
Причиной инсультов чаще всего становятся заболевания, которые повреждают стенки сосудов, меняют строение вен и артерий, вызывают их сужение. Также причиной может быть закупорка сосуда тромбом или бляшкой из других артерий и нарушение свёртывающей способности крови.
Причины ишемического инсульта
Ишемический инсульт развивается из-за нарушения кровообращения — если кровеносный сосуд был перекрыт атеросклеротической бляшкой или тромбом.
Критическое сужение просвета мозгового сосуда может формироваться из-за целого ряда различных патологий. Причиной может быть рост или разрыв атеросклеротической бляшки, нарушение свёртываемости крови, тромбы различного происхождения, а также сердечно-сосудистые заболевания.
Основная причина ишемического инсульта — закупорка кровеносного сосуда в мозге.
Причины геморрагического инсульта
Геморрагический инсульт развивается при разрыве кровеносного сосуда в головном мозге.
К самым распространённым причинам разрыва кровеносных сосудов относятся патологии, которые меняют форму и структуру кровеносных сосудов.
Основная причина геморрагического инсульта — разрыв кровеносного сосуда в мозге.
Причиной разрыва чаще всего становится артериовенозная мальформация (АВМ). Это врождённая патология вен и артерий, которая связана с мутацией в гене RASA1. При АВМ артерии и вены не соединяются между собой с помощью капилляров, а связываются напрямую (шунт). Чтобы обеспечить питание тканей, вокруг шунта образуются кровеносные сосуды, они перекручиваются и срастаются, формируя запутанный клубок. Артериовенозная мальформация служит причиной около 46% случаев всех геморрагических инсультов.
Артериовенозная мальформация (АВМ)
Ещё одна распространённая причина геморрагического инсульта — аневризма. Она развивается при локальном истончении стенок сосудов и их выпячивании. Причин развития аневризмы может быть две: генетическая предрасположенность или следствие патологических изменений в сосудах, например из-за артериальной гипертензии.
Разрыв сформировавшей аневризмы может произойти по разным причинам, например при тяжёлой физической нагрузке, из-за атеросклероза или повышения артериального давления. На инсульт, развившийся на фоне разрыва аневризмы, приходится 22% случаев геморрагического инсульта.
Разрыв аневризмы головного мозга
Тромбоз вен мозга — причина 19% геморрагических инсультов, которая часто остаётся нераспознанной. Чаще встречается у женщин, чем у мужчин (3:1).
Механизм развития патологии заключается в том, что из-за закупорки вен, которые выводят кровь из мозга, в нём повышается кровяное давление. Из-за давления развивается отёк, а затем, если закупорка не была устранена, кровеносные сосуды разрываются.
Артериовенозная фистула — патология, похожая на мальформацию, но с другим строением кровеносных сосудов. Развивается при неправильном соединении артерии и вены — не через сеть капилляров, а напрямую. В результате в месте соединения формируется неестественно большой сосуд («шишка») с тонкими стенками. При разрыве фистулы в мозге происходит кровоизлияние и геморрагический инсульт (9% случаев).
Факторы риска
У ишемического и у геморрагического инсульта есть общие факторы, которые могут служить пусковым механизмом для развития патологии.
Атеросклероз. Заболевание, при котором на стенках сосудов образуются атеросклеротические бляшки — патологические скопления холестерина. Бляшка может самостоятельно перекрыть кровоток или стать причиной образования тромба, а может разорваться — в таком случае её фрагменты вместе с «налипшими» тромбами перемещаются с током крови и «застревают» в более мелких сосудах. В результате просвет сосуда перекрывается и кровоток останавливается.
Сужение просвета сосуда при атеросклерозе
Чаще всего атеросклеротическая болезнь возникает из-за нарушения обмена веществ. К нему приводят наследственные дефекты усвоения холестерина печенью, патологии эндокринной системы (часто сахарный диабет), неправильное питание, отсутствие физических нагрузок, курение, злоупотребление алкоголем.
Артериальная гипертензия. Патология, при которой у человека постоянно повышено артериальное давление. Оно даёт большую нагрузку на кровеносные сосуды и провоцирует патологические процессы, которые могут привести к изменению структуры стенок сосудов и к их разрыву.
Заболевания сердца. Некоторые сердечные патологии, например мерцательная аритмия, приводят к нарушению нормального кровотока. Из-за этого повышается риск тромбообразования.
Сосудистые заболевания. Изменение структуры стенок сосудов (повреждение, воспаление) провоцирует формирование тромбов.
Эндокринные заболевания. Самое распространённое из них — сахарный диабет 2-го типа, при котором организм не может нормально усваивать глюкозу. Высокая концентрация сахара в крови вредит стенкам сосудов, а общее нарушение обмена веществ служит причиной атеросклероза.
Возрастные изменения. У людей старше 50 лет в анамнезе чаще всего есть хронические заболевания внутренних органов, из-за чего ухудшается обмен веществ, развивается атеросклероз и появляются другие сердечно-сосудистые заболевания.
Приём оральных контрацептивов. Такие препараты влияют на свёртывающую способность крови и способствуют формированию венозных тромбозов.
Приём оральных контрацептивов может способствовать формированию тромбов
Приём антикоагулянтов. Эти препараты делают кровь более жидкой и не позволяют ей сворачиваться, что может стать причиной обширного кровоизлияния.
Ожирение. Лишний вес провоцирует развитие атеросклеротической болезни, сахарного диабета, а также повышает риск образования тромбов из-за малоподвижного образа жизни и застоя крови в тканях.
Также к факторам риска относятся курение и приём наркотиков. Токсические вещества, которые попадают в организм при вдыхании сигаретного дыма, негативно влияют на общее состояние здоровья, свёртывающую способность крови, сердце, кровеносные сосуды и их тонус.
Симптомы инсульта
И ишемический, и геморрагический инсульт приводит к нарушению функций мозга. Какие именно функции «выключатся», зависит от диаметра, расположения кровеносного сосуда и отдела, который он питает. Таким образом, очаговые симптомы инсульта варьируются. Общемозговые симптомы заболевания — связанные с реакцией всего мозга на нарушение кровоснабжения — напротив, похожи.
Общемозговые симптомы инсульта
Эти симптомы характерны как для ишемического, так и для геморрагического инсульта. Они связаны с нарушением мозгового кровообращения в целом и не включают отдельные проявления, связанные с дисфункцией того или иного отдела мозга.
Общемозговые симптомы инсульта:
- внезапная сильная головная боль;
- тошнота и рвота;
- головокружение;
- нарушение сознания — например, неспособность распознавать или формулировать речь, реагировать на боль, галлюцинации, беспокойные движения, неадекватное поведение;
- потеря сознания;
- судороги.
Чтобы понять, какие ещё симптомы могут быть у инсульта, следует разобраться, из каких отделов состоит мозг и какие у них функции.
Отделы головного мозга
Головной мозг — важная часть нервной системы, которая отвечает буквально за всё: регулирует обмен веществ, работу внутренних органов, а также высшую нервную деятельность.
К функциям мозга относятся рефлексы, координация движений, речь, зрение, слух, чувствительность, способность человека реагировать на окружающую среду и взаимодействовать с ней.
Условно мозг можно разделить на пять основных областей. Каждая из них обладает определённым набором задач и функций.
Продолговатый мозг — продолжение спинного мозга, который идёт вдоль позвоночника. Продолговатый мозг отвечает за безусловные рефлексы — те, которые в норме есть у каждого человека с рождения. Например, рвотный и дыхательный рефлекс, а также моргание, чихание, кашель. Есть и более «незаметные» процессы, которыми управляет этот отдел: например, выделение слюны, глотание, сокращение и расширение кровеносных сосудов, биение сердца.
Мост и мозжечок — отвечают за осязание, мимику, слух, движение глаз, языка, координацию движений, а также за работу внутренних органов.
Промежуточный мозг — включает центр боли (таламус), а также гипоталамус и гипофиз (центральные органы эндокринной системы, отвечающие за выработку гормонов). Промежуточный мозг контролирует метаболизм и работу внутренних органов, позволяет человеку ощущать голод и жажду, регулирует работу эндокринной системы и различных желёз. Кроме того, он обрабатывает поступающую от органов чувств информацию и распространяет её по другим отделам мозга.
Средний мозг — регулирует размер зрачка, чёткость зрения, изменения хрусталика при фокусировке взгляда, а также мышечный тонус в разных частях тела (напряжение и расслабление мышц). С помощью этого отдела человек может фокусировать внимание, ориентироваться в пространстве. Кроме того, средний мозг отвечает за болевую чувствительность, защитные рефлексы, а также контролирует температуру тела.
Передний мозг — состоит из левого и правого полушарий. Один из самых развитых отделов головного мозга. Именно в нём формируется сознание, поведение, воображение. Также передний отдел позволяет распознавать звуки, вкусы, зрительные образы и запахи, даёт человеку способность воспринимать и анализировать поступающую информацию, принимать решения, а также формулировать речь и делать осознанные движения, контролировать поведение.
Во все области мозга кровь поступает по широкой сети кровеносных сосудов, которая состоит из больших артерий, напоминающих ствол дерева, и их бассейнов — маленьких артерий, которые напоминают отходящие от ствола ветви. В зависимости от того, какой именно бассейн был поражён инсультом, формируются симптомы патологии.
Различают два основных бассейна: каротидный и вертебробазилярный.
Артерии головного мозга и их бассейны
Инсульт в каротидном бассейне
Примерно в 80–90% случаев инсульт происходит в каротидном бассейне, который начинается с двух сонных артерий, идущих к мозгу из грудной полости через шею. Сонные артерии обеспечивают основной приток крови к мозгу.
Из каротидного бассейна кровь поступает преимущественно в переднюю и среднюю часть мозга (передний, промежуточный и средний мозг). Соответственно, поражение артерий каротидного бассейна может привести к нарушению зрения, координации, чувствительности. Нередко «отключаются» и высшие психические функции: восприятие, память, мышление, речь. Иногда обостряются примитивные рефлексы — например, хватательный.
Важно отметить, что левое и правое полушарие регулируют движения тела перекрёстно. Это связано с тем, что нервные волокна, идущие от полушарий, перекрещиваются на границе головного и спинного мозга. То есть левое полушарие контролирует правую часть тела, а правое — левую.
Возможные симптомы инсульта в каротидном бассейне:
- расширение зрачка со стороны очага инсульта;
- гемианопсия — нарушение, при котором человек видит только половину поля зрения;
- снижение чувствительности в половине тела;
- снижение силы мышц или полный паралич половины нижней части лица и половины тела (часто руки) с противоположной от очага стороны;
- нарушение координации движений, апраксия — проблема с целенаправленными движениями и действиями;
- нарушения памяти;
- афазия — нарушение речи и/или её распознавания при сохранении нормального слуха;
- нарушение контроля над мочеиспусканием и дефекацией.
Инсульт в вертебробазилярном бассейне
Вертебробазилярный бассейн образуется из позвоночных артерий. Он обеспечивает кровоснабжение преимущественно продолговатого мозга, мозжечка и затылочных долей больших полушарий.
Инсульт в вертебробазилярном бассейне встречается реже. У человека с таким инсультом нарушается координация, появляются непроизвольные движения глаз (нистагм), пропадает чувствительность, может развиться паралич всех конечностей, остановка дыхания и кровообращения.
Симптомы инсульта в вертебробазилярном бассейне:
- сильное головокружение, часто с тошнотой и рвотой;
- неустойчивость
- двоение в глазах;
- нарушение координации движений, шаткая походка;
- утрата глотательного рефлекса, неспособность глотать (дисфагия);
- нарушение речи из-за невозможности контролировать движения языка и губ (дизартрия);
- нарушения слуха;
- нарушение чувствительности в конечностях с одной или с двух сторон;
- паралич тела — односторонний или двусторонний (полный);
- патологическое расширение или сужение зрачков без реакции на свет — на одном или на двух глазах;
- изменение положения глазных яблок — косоглазие, расхождение по вертикали или горизонтали;
- слепота на один или оба глаза;
- слабость в половине лица из-за поражения лицевого нерва;
- нистагм;
- тремор — дрожание конечностей;
- потеря сознания.
Особенности ишемического и геморрагического инсульта
Как правило, инсульт начинается внезапно: головная боль, общая слабость, парезы или параличи, рвота, в особо тяжёлых случаях — потеря сознания.
Довольно часто ишемическим инсультам предшествуют транзиторные ишемические атаки — кратковременные неврологические нарушения: головная боль, головокружение, слабость в мышцах одной руки или её онемение, покалывание в левой или правой части тела, изменение чувствительности кожи, спонтанное помутнение зрения в одном глазу.
Геморрагический инсульт развивается стремительно: симптомы появляются за несколько минут. Отличается очень сильной (громоподобной) головной болью и потерей сознания.
Диагностикой видов инсульта занимаются врачи скорой помощи и неврологи. Они используют различные методы клинического и инструментального обследования. Установить окончательный диагноз помогает аппаратная диагностика, так как однозначно диагностировать инсульт или отличить ишемический от геморрагического по симптомам бывает сложно.
Другие симптомы инсульта
Поскольку инсульт может затрагивать как большие, так и малые области мозга, проявления патологии могут быть необычными и неочевидными.
В некоторых случаях при инсульте человек может не чувствовать головную боль, не испытывать проблем с координацией движений или зрением. Но при этом у него меняется поведение и деформируется личность. Такие расстройства называют не неврологическими, а психическими.
Например, внезапно появляется беспочвенная и несвойственная человеку агрессия, дурашливость или неряшливость. Иногда он, наоборот, становится слишком спокойным: избегает движения и разговоров (аспонтанность), проявляет апатию, безвольность и неспособность принимать решения.
Иногда инсульт выглядит как опьянение — такое проявление патологии может ввести окружающих в заблуждение, особенно если речь идёт о молодых людях.
Это довольно редкие признаки инсульта. В подавляющем большинстве случаев он развивается по «классическому» сценарию с симптомами, описанными выше.
Но если с человеком что-то не так, он странно или неадекватно себя ведёт и этому нет никакой объективной причины — возможно, следует обратиться к неврологу. В тяжёлых случаях, например если пациент стал необоснованно агрессивным, бегает по помещению, кричит и бросается на всех вокруг, видит несуществующие предметы, лучше вызвать скорую помощь.
Осложнения инсульта
Главное осложнение инсульта — утрата жизненно важных неврологических функций, за которые отвечает мозг. Например, дыхания — в таком случае пациенту потребуется искусственная вентиляция лёгких.
Если у пациента есть аневризмы и инсульт произошёл из-за разрыва одной из них, в будущем не исключён рецидив патологии.
Пневмония — наблюдается при длительном подключении пациента к ИВЛ, а также развивается, если человек долго лежит (происходит застой в лёгких).
Кроме того, у лежачих пациентов часто появляются язвы на поверхности кожи — пролежни. Обычно это происходит, если человека переворачивают реже чем раз в 3 часа, не меняют постельное бельё или не разглаживают складки на простыни.
В некоторых случаях на фоне инсульта развивается тромбоэмболия лёгочной артерии — она приводит к остановке кровообращения в лёгких и препятствует насыщению крови кислородом.
Также инсульт может привести к стойким неврологическим последствиям — параличу конечностей или половины тела, нарушению сознания, памяти, речи, а также к когнитивным и психическим нарушениям.
Диагностика инсульта
Алгоритмы диагностики ишемического и геморрагического инсульта похожи. Однако общая картина заболеваний может отличаться, и это вносит некоторые изменения в работу врача.
Первичной диагностикой инсульта чаще всего занимаются врачи скорой помощи. В стационаре диагностику и лечение проводит врач-невролог.
Как распознать инсульт
При подозрении на инсульт следует попросить человека выполнить несколько простых манипуляций. Все они укладываются в инструкцию с названием «УДАР». Она включает четыре пункта, которые с высокой вероятностью помогут выявить нарушение работы мозга.
Диагностика инсульта методом «УДАР»:
- улыбка — при инсульте она часто несимметричная, кривая, один уголок рта опущен;
- движение — необходимо одновременно поднять две руки или ноги (в положении лёжа). Как правило, при инсульте рука или нога с противоположной от очага инсульта стороны не поднимается, либо поднимается значительно медленнее и ниже;
- артикуляция — человек будет неразборчиво или несвязно говорить. В некоторых случаях к нарушению речи присоединяется ещё и неспособность понимать чужие слова. В таком случае первые два пункта становится трудно выполнить. Тогда ориентироваться следует на искажение лица и асимметричность обычных движений — например, на шаткую походку или висящую руку;
- решение — если человек не может выполнить вышеописанные задачи, следует вызвать скорую помощь (по номеру 103 или 112) и сразу сообщить диспетчеру о выявленных симптомах. Это станет поводом для выезда специальной реанимационной бригады, которая сможет оказать пострадавшему необходимую медицинскую помощь.
Выраженная асимметрия лица может свидетельствовать об остром нарушении мозгового кровообращения
Даже если признаки, соответствующие инструкции, появились на непродолжительное время, человеку требуется экстренная медицинская помощь: без диагностики и лечения инсульт непредсказуем — он может привести к инвалидизации или смерти человека.
Диагностика ишемического инсульта
При ишемическом инсульте врач замечает асимметрию лица, движения рук и ног, а также отмечает нарушение сознания и речи, изменение чувствительности кожи. Во время исследования неврологических функций выявляются рефлекторные, двигательные, чувствительные, глазодвигательные, зрительные и другие нарушения.
Чаще всего пациенты с ишемическим инсультом не могут рассказать о жалобах из-за речевой дисфункции, нарушения сознания или неспособности адекватно оценить своё состояние.
Человек с ишемическим инсультом может не замечать, что его речь нарушена.
При первичной диагностике врач скорой помощи обязательно отмечает, как давно появились неврологические симптомы. Дело в том, что время от начала развития ишемического инсульта до госпитализации определяет тактику лечения.
Осмотр пациента с ишемическим инсультом рекомендуется провести в течение 10 минут с момента поступления в стационар. В последующие 20 минут пациенту проводят экстренный анализ уровня глюкозы и тромбоцитов в крови. Эти показатели определяют возможность лечения инсульта.
Рекомендуется клинический анализ крови, биохимия крови с липидным профилем, определением уровня С-реактивного белка и гомоцистеина, калия, натрия и хлоридов, а также коагулограмма и общий анализ мочи.
3.9.1. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

28.558. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

1.53. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) Колич. 1 день

27.4.1. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

27.3. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

Параллельно врач проводит оценку дыхательной функции (прогрессирующий инсульт может её «выключить») и глотательного рефлекса — его отсутствие увеличивает риск пневмонии и смерти пациента.
Основной метод диагностики ишемического инсульта — нейровизуализация головного мозга. Её проводят с помощью КТ или МРТ. Метод позволяет отличить ишемический инсульт от геморрагического, а также оценить степень повреждения мозга.
Следующий этап диагностики ишемического инсульта у пациентов, которым можно удалить тромб, — визуализация сосудов головного мозга, или ангиография. Она позволяет найти место закупорки кровеносного сосуда и уточнить возможности медикаментозного или физического удаления тромба.
При подозрении на кардиоэмболическую причину инсульта врач также может назначить проверку работы сердца: ЭКГ, длительный мониторинг ЭКГ, эхокардиографию.
Чтобы выявить атеросклеротические бляшки в артериях сердца, проводится особое ультразвуковое сканирование — допплерография. Оно позволяет оценить скорость кровотока в артериях, идущих от сердца к мозгу.
Диагностика геморрагического инсульта
Прежде всего специалист проводит краткий сбор анамнеза: опрашивает пациента, если он способен говорить, а также близких людей или тех, кто вызвал пациенту скорую помощь.
Врача будут интересовать первые симптомы, жалобы, а также, хронические заболевания пациента и лекарства, которые он может принимать. Параллельно специалист проводит осмотр и проверяет неврологические функции.
Пациенты с геморрагическим инсультом, находящиеся в сознании и не испытывающие проблем с речью, часто жалуются на нестерпимую головную боль, рвоту, головокружение, слабость в руках и ногах, а также на нарушение чувствительности и ухудшение зрения.
А если инсульт поразил продолговатый мозг, пациент теряет способность глотать, координировать движения и разговаривать, теряет сознание. Также может наблюдаться нарушение кровообращения.
Когда анамнез собрать не удаётся, врач прежде всего проводит осмотр головы пациента, чтобы исключить черепно-мозговую травму.
При поступлении в стационар пострадавшему от инсульта проводят экстренный клинический анализ крови, биохимию, коагулограмму.
3.9.1. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

28.558. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

27.4.1. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

Для дифференциальной диагностики ишемического, геморрагического инсульта и черепно-мозговой травмы применяют нейровизуализацию головного мозга — КТ или МРТ, а также компьютерную или магнитно-резонансную ангиографию. Она позволяет визуализировать кровеносные сосуды головного мозга, оценить их состояние и обнаружить возможную причину и место разрыва.
Если проведение нейровизуализации невозможно, для диагностики геморрагического инсульта выполняют люмбальную пункцию — прокол в области позвоночника, который позволяет получить спинномозговую жидкость для последующего исследования. При геморрагическом инсульте в ней может быть кровь.
Лечение инсульта
Лечением инсульта занимаются неврологи и (в некоторых случаях, например при выявлении артериовенозных мальформаций или внутримозговой гематомы) нейрохирурги.
Основная задача при терапии любого инсульта — спасти жизнь пациента, восстановить кровоснабжение мозга и сохранить неврологические функции, насколько это возможно.
При поступлении в стационар пациента с инсультом переводят в отделение интенсивной терапии или реанимации. Там за ним тщательно следят и проверяют жизненно важные показатели: пульс, температуру тела, артериальное давление, насыщение крови кислородом, сердечный ритм.
При высоком давлении назначают гипотензивные препараты, пациента переводят в полусидячее положение — голова должна находиться под углом в 30° относительно тела.
Также часто назначают противоотёчные средства, чтобы снизить риск отёка мозга и дыхательных путей: он может сильно ухудшить состояние человека с инсультом. Если дыхательная функция «отключилась» из-за поражения мозга, пациента переводят на искусственную вентиляцию лёгких. При нарушении работы сосудодвигательного центра вводят препараты для стимуляции сердечной деятельности.
Лечение ишемического инсульта
Лечение ишемического инсульта наиболее эффективно в первые часы с момента развития патологии.
Для снятия болевого синдрома применяют обезболивающие и противовоспалительные препараты. Чтобы восстановить кровообращение в головном мозге, врач может назначить антикоагулянты, антиагреганты и тромболитики — медикаменты, которые растворяют тромбы в кровеносных сосудах и предотвращают образование новых.
Однако тромболизис показан далеко не всем пациентам. Например, при неизвестной давности инсульта его не проводят из соображений безопасности. Ограничением также может стать приём пероральных антикоагулянтов (препаратов, которые подавляют свёртывание крови) и ряд других состояний.
Если проведение тромболизисной терапии невозможно, врач может назначить операцию по удалению тромба — внутрисосудистую тромбэктомию. Она позволяет получить доступ к закупоренному участку артерии через кровеносные сосуды и удалить сгусток крови с помощью специального зонда. Однако для такой процедуры важна давность инсульта — она не должна превышать 24 часа.
В тяжёлых случаях, например если внутричерепное давление сильно повышено из-за отёка мозга, врач может провести операцию по удалению части костей черепа — декомпрессионную краниэктомию.
При необходимости также проводят искусственное расширение просвета сосудов — ангиопластику и стентирование. Такой метод чаще всего применяют при атеросклерозе сосудов головного мозга, который стал причиной инсульта.
После устранения причины инсульта врач назначит нейропротекторы — средства, которые защищают клетки головного мозга от разрушения, а также различные лекарства для насыщения повреждённых тканей кислородом и восстановления утраченных неврологических функций.
Лечение геморрагического инсульта
Все пациенты с геморрагическим инсультом должны быть обследованы нейрохирургом, который принимает решение о необходимости оперативного вмешательства на мозге. При небольшом объёме кровоизлияний операция может не потребоваться — тогда проводят консервативное лечение.
Существует два основных метода лечения геморрагического инсульта: через кровеносные сосуды (эндоваскулярный) и микрохирургический с доступом к мозгу через отверстие в черепе.
Главная задача лечения — спасти пациенту жизнь, убрать отёк мозга и гематому.
При разрыве аневризмы задача операции — выключить её из кровотока. Это делают с помощью микроспирали, заполняющей полость аневризмы, или клипсы, которая сжимает её основание.
В случае отёка проводят декомпрессивную трепанацию — временное удаление костей черепа. Эта мера позволяет избежать сдавливания отёкших тканей. Гематому, которая вытесняет окружающие ткани, также могут удалить при трепанации или микрохирургическим путём.
Реабилитация после инсульта
Восстановление пациента после инсульта может занимать месяцы и годы. Прежде всего реабилитационные мероприятия нацелены на восстановление утраченных неврологических функций: способности осознанно двигать руками и ногами, координировать движения, запоминать информацию, говорить.
Пациенту назначают электростимуляцию мышц для их сокращения и расслабления, лечебную физкультуру с упражнениями на различных тренажёрах, лечебный массаж. Для восстановления речи рекомендуется выполнение артикуляционных упражнений и языковой терапии с логопедом.
Конкретную программу реабилитации для каждого пациента составляют лечащий врач и сотрудники реабилитационных центров или отделений.
Прогноз
Около 30% пациентов, перенёсших инсульт, не могут самостоятельно ухаживать за собой, и им требуется помощь посторонних людей. 20% пациентов утрачивают способность самостоятельно ходить. К полноценной жизни и работе возвращаются примерно 8% пациентов.
Геморрагический инсульт отличается высокой смертностью — она составляет 40–50%. Это связано с образованием гематомы в месте разрыва сосуда и развитием отёка мозга. Более 70% пациентов после геморрагического инсульта становятся инвалидами.
Конкретный прогноз по восстановлению неврологических функций и продолжительности жизни пациента должен давать только лечащий врач на основе исследований и клинической картины развития инсульта. Дело в том, что любые осложнения и нарушения, вызванные инсультом, напрямую связаны с тем, какой отдел мозга пострадал больше всего и насколько тяжёлое состояние у пациента.
На прогноз положительно влияет своевременное оказание медицинской помощи. Чем раньше человек с инсультом её получит, тем выше его шансы на выздоровление.
Профилактика инсульта
Профилактика инсульта включает правильное питание и активный образ жизни. Чтобы избежать развития патологии, следует своевременно лечить острые и хронические заболевания. При сахарном диабете нужно наблюдаться у эндокринолога, принимать назначенные препараты и строго соблюдать диету.
28.240. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

28.592.11. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

28.470. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

В целях профилактики сердечно-сосудистых заболеваний раз в год следует обследоваться у кардиолога и делать ЭКГ. При высоком артериальном давлении также следует обратиться к врачу — он назначит препараты для его снижения.
Кроме того, пациентам старше 40–50 лет крайне важно контролировать уровень холестерина в крови — сильное повышение липопротеинов низкой плотности приводит к атеросклерозу. А он, в свою очередь, — к сердечно-сосудистым заболеваниям (инсульт, инфаркт миокарда).
28.591.1. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

27.3. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

GNP184 Взятие (2 вида, +580 ₽) 
Взятие (2 вида, +580 ₽) 5 дней

Если у родственников были диагностированы аневризмы, мальформации или они перенесли геморрагический инсульт, следует периодически обследоваться у невролога, проходить МРТ. Возможно, врач порекомендует процедуру или операцию по устранению сосудистой патологии, чтобы предупредить развитие геморрагического инсульта.
Источники
- Ишемический инсульт и транзиторная ишемическая атака у взрослых : клинические рекомендации / Всероссийское общество неврологов, Национальная ассоциация по борьбе с инсультом, Ассоциация нейрохирургов России, Объединение нейроанестезиологов и нейрореаниматологов, Союз реабилитологов России. 2021.
- Геморрагический инсульт : клинические рекомендации / Ассоциация нейрохирургов России, Всероссийское общество неврологов, Общероссийская общественная организация «Федерация анестезиологов и реаниматологов». 2021.
- Stroke / NHS. 2022.
- Tadi P., Lui F. Acute Stroke / StatPearls. 2022.
- Khaku A. S. Cerebrovascular disease / StatPearls. 2022.
Частые вопросы
Инсульт — патология, которая развивается из-за острого нарушения кровоснабжения тканей головного мозга. Инсульт бывает ишемическим и геморрагическим.
Ишемический инсульт развивается при закупорке кровеносного сосуда атеросклеротической бляшкой или тромбом. Геморрагический инсульт связан с разрывом кровеносного сосуда и внутричерепным кровоизлиянием.
При подозрении на инсульт следует попросить человека выполнить несколько простых манипуляций. Все они укладываются в инструкцию с названием «УДАР». Она включает четыре пункта, которые с высокой вероятностью помогут выявить нарушение работы мозга.
Проверить улыбку. При инсульте улыбка часто несимметричная, кривая, один уголок рта опущен.
Проверить движение. Человек должен одновременно поднять две руки или две ноги. Как правило, конечность с противоположной очагу инсульта стороны не поднимается либо поднимается значительно медленнее и ниже.
Проверить артикуляцию. Чаще всего человек с инсультом несвязно и неразборчиво говорит.
Принять решение. Если человек не может выполнить вышеописанные задачи, следует вызвать скорую помощь (по номеру 103 или 112) и сразу сообщить диспетчеру о выявленных симптомах.
Качество и длительность жизни пациента, перенёсшего инсульт, зависит от множества факторов: типа инсульта, обширности очага, времени оказания медицинской помощи, области и степени поражения мозга.
Давать прогноз по дальнейшему развитию заболевания, эффективности реабилитации и длительности жизни пациента может только лечащий врач.
Инвалидизация пациента, перенёсшего инсульт, зависит от выраженности неврологических нарушений и ограничения физических возможностей.
При сохранении паралича, тяжёлом нарушении функций головного мозга и недееспособности человеку дают инвалидность I группы. Если последствия менее серьёзные и пациент способен заботиться о себе, присваивают II или III группу инвалидности. В случае полного восстановления неврологических функций инвалидность не дают.
Информацию проверил
врач-эксперт
Информацию проверил врач-эксперт
Екатерина Демьяновская
Врач-невролог, кандидат медицинских наук
Оцените статью:
Полезная статья? Поделитесь в социальных сетях:
ВАЖНО
Информация из данного раздела не может служить достаточным основанием для постановки диагноза или назначения лечения. Решение об этом должен принимать врач на основании всех имеющихся у него данных.
Вам может быть интересно
Вам телеграм.
Telegram-канал,
которому, на наш взгляд,
можно доверять
Инсульт
причины, симптомы, методы лечения и профилактики
Инсульт — нарушение кровообращения в головном мозге, которое провоцирует очаговое поражение центральной нервной системы и сосудов. При инсульте нарушается питание нервных клеток мозга. Болезнь требует незамедлительного обращения к врачу.
Разновидности
Ишемический инсульт. Обычно развивается у пожилых людей и прогрессирует при закупорке сосудистых каналов. Приступ случается в ночные или утренние часы. Вероятность инсульта увеличивается при стрессовой ситуации, употреблении алкоголя, большой потери крови или развитии инфекционного заболевания.
Геморрагический инсульт. Подразумевает кровоизлияние внутримозгового типа. Развивается при сдавливании кровеносных сосудов гематомой. Стенка канала истончается и теряет эластичность. Человек может упасть в обморок.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 20 Февраля 2023 года
Содержание статьи
Причины
Основные причины прогрессирования инсульта головного мозга — бляшки и тромбы в кровеносных сосудах. Также это может быть:
- атеросклероз сосудов головного мозга
- артериальная гипертензия
- инфаркт
- хирургическое лечение сердечной системы
- частые стрессовые ситуации
- поражения сердечной системы ревматического характера
- опухоли сосудистого типа
- злоупотребление спиртными напитками, курение, прием наркотиков
- аневризма, локализующаяся в области мозговой артерии
- нарушения ритма сердца
- резкий спад артериального давления
- возрастной фактор — риск инсульта увеличивается в зрелом возрасте
- избыточная масса тела
- высокая концентрация сахара в крови
- остеохондроз шейного отдела
- заболевания соединительной ткани
- злокачественные опухоли
- длительный прием некоторых лекарств
- лейкоз
- ангиопатия
Симптомы инсульта
Первые признаки инсульта:
- онемение верхних и нижних конечностей и мышечных тканей лица
- головокружение и головная боль
- нарушение зрения
- тошнота
- расстройства двигательной системы
При следующих признаках раз в неделю и чаще на протяжении последних 20 дней требуется срочно обратиться к врачу:
- приступ головокружения в состоянии покоя, который усиливается во время движения;
- периодический шум в ушах;
- провалы в памяти;
- нарушения режима сна;
- головная боль без определенной локализации, развивающаяся при изменении погоды или переутомлении;
- потеря ориентации в пространстве;
- постоянная возбужденность или вялость;
- тахикардия сердечной системы;
- усиленная работа потовых желез;
- сухость ротовой полости;
- чувство жара при нормальной температуре тела;
- слабость мышечных тканей;
- нестандартная пульсация сонной артерии;
- нарушения речи;
- дискомфорт во время глотания;
- нарушения походки.
Первая помощь при инсульте
Первая помощь до приезда скорой — главная задача, с которой должны справиться окружающие. Если при вас у кого-то случился инсульт, придерживайтесь следующего алгоритма действий:
- Безотлагательно вызовите скорую помощь.
- Проверьте дыхательные пути больного — если обнаружите в ротовой полости рвотные массы, переверните человека на бок и удалите рвоту пальцем, обёрнутым в носовой платок.
- Зафиксируйте время, когда случился инсульт — это важно знать врачам;
- Уложите пострадавшего в удобное положение, чтобы его голова и верхняя часть туловища были приподняты.
- Обеспечьте доступ свежего воздуха, например, откройте окно в комнате.
- Если у человека начался эпилептический припадок, придержите его голову, вытирайте пену из рта, чтобы она не попала в дыхательные пути.
Цитата от специалиста ЦМРТ
Бортневский Александр Евгеньевич
Рентгенолог • Стаж 18 лет
Цитата от специалиста ЦМРТ
Самая лучшая первая помощь — своевременно вызвать скорую. Нужно подготовить пациента к правильной транспортировке. Если инсульт геморрагический, то важно, как пациента будут везти, не будет ли в дороге сотрясения.
Если скорая задерживается, не надо экономить, нужно вызвать платную скорую помощь. Лучше помочь пациенту и оказать своевременное стационарное лечение, чем потом, иногда много лет, помогать лежачему пациенту с ограниченными возможностями.
Бортневский Александр Евгеньевич
Рентгенолог • Стаж 18 лет
Стадии развития
Заболевание разделяется на несколько периодов.
- Острейший период, проходит в течение первых 4 часов инсульта. У больного возможны нарушения функции глотания. Развивается обезвоживание. Важно успеть оказать медицинскую помощь в острейший период, это снизит риск осложнений. Больному требуется покой, следует исключить моральные и физические нагрузки;
- Острый период болезни длится до 2 недель, характеризуется высокой вероятностью рецидива. Больному требуется получать больше положительных эмоций. Пациенты плохо запоминают последние события в их жизни;
- Ранний восстановительный период характеризуется низким риском рецидива, больному затруднительно выполнять простые действия по уходу за собой. Мышечные ткани начинают восстанавливаться. Длится от 2 до 6 месяцев;
- Поздний восстановительный период, мелкая моторика больного восстановлена, возвращается чувствительность верхних и нижних конечностей, длится от 6 до 12 месяцев после развития заболевания;
- Период отдаленных последствий, длится на протяжении от 1 до 2 лет, соблюдение рекомендаций врача позволит избежать проблем.
Осложнения
Последствия инсульта зависят от его типа, объёма кровоизлияния, его локализации. На течение болезни оказывает влияние то, как быстро пациенту оказали первую помощь. К распространённым осложнениям кровоизлияния относятся:
- частичная или полная потеря чувствительности, подвижности;
- нарушения функций головного мозга и связанные с этим проблемы с координацией, памятью, речью;
- пневмония;
- нарушения дефекации и мочеиспускания;
- у пациентов с параличом — пролежни.
Диагностика
При подозрении на инсульт проводят дифференциальную диагностику, чтобы исключить болезни с похожими симптомами — инфаркт миокарда, энцефалопатию при острых интоксикациях, кровоизлияния в опухоль головного мозга.
Если инсульт подтвердился, диагностируют его вид, чтобы подобрать дальнейшее лечение. Для этого оценивают течение болезни. Геморрагический инсульт чаще происходит на фоне гипертонии с кризами, происходит в период активной деятельности человека. Ишемический случается в основном при аритмии, клапанном пороке, происходит на фоне нормального артериального давления, во время сна или отдыха.
Чтобы подтвердить диагноз, врач назначает инструментальную диагностику и анализы. В качестве основных методов диагностики проводят МРТ и КТ. Томография позволяет точно определить вид, выявить локализацию и размеры очага ишемии или гематомы. На томограмме видны смещения структуры мозга и степень его отёка.
Если срочно провести обследование в томографе невозможно, врач делает ЭхоЭГ и люмбальную пункцию. Чтобы выявить причины инсульта, назначают анализы мочи, крови, газового состава крови, проводят коагулограмму.
Лечение инсульта
Курс лечения зависит от разновидности заболевания. Врач составляет программу терапии индивидуально и включает в нее такие методы, как:
Массаж
После инсульта пациенты часто страдают от нарушения координации движений, парезов и паралича. Чтобы вернуть возможность двигаться и выполнять привычные действия, пациенты проходят длительное восстановление. Один из эффективных методов реабилитации больных после инсульта — массаж.
В зависимости от поражённого участка тела, в котором нарушена координация и чувствительность, пациенту проводят массаж спины, ног или рук. Сеансы массажа проводят по следующим правилам:
- делают массаж руками и специальными массажёрами;
- начинают сеансы со второго дня после инсульта, если пациент в сознании и нет противопоказаний;
- начинают с пятиминутных сеансов и постепенно увеличивают их продолжительность;
- используют вспомогательные материалы — масла, солевые грелки.
Регулярный массаж помогает восстановить нарушенное кровообращение и нормализовать чувствительность нервных окончаний. При благоприятном течении подвижность удаётся восстановить полностью, в тяжёлых случаях — лишь частично.
Узнать больше об эффективности массажа при реабилитации можно на сайте клиники ЦМРТ.
Физиотерапия
Физиотерапия при инсульте назначается в рамках комплексного лечения и включает магнитотерапию, электрофорез, грязевые обёртывания, парафиновые ванны. Физиотерапевтические процедуры позволяют улучшить кровообращение и лимфоток, предупредить образование тромбов, снизить болевой синдром и активизировать восстановление организма.
Мануальная терапия
Пациентам после инсультов показана щадящая мануальная терапия и остеопатия. Врач применяет мягкие техники воздействия, например, тракторную технику, постизометрическую релаксацию мышц. После курса процедур улучшается микроциркуляция, кровообращение, нервная проводимость.
Иглоукалывание после инсульта
Лечение иглоукалыванием эффективно после обоих видов кровоизлияния — ишемического и геморрагического. После курса процедур улучшается общее состояние организма, быстрее восстанавливаются двигательные функции. Многие пациенты отмечают, что воздействие на биологически активные точки помогло им избавиться от боли.
У метода лечения есть некоторые противопоказания:
- злокачественные опухоли;
- низкая свёртываемость крови;
- острые инфекции;
- повышенная температура тела;
- варикозное расширение вен.
Гирудотерапия
Пиявки при инсульте назначаются в составе комплексной терапии. Они впрыскивают в кровь слюну с фибрином — это вещество растворяет тромбы, повышает текучесть крови и предотвращает повторный инсульт. Гирудотерапия противопоказана при анемии, гемофилии, тяжелых инфекциях.
Медикаментозное лечение инсульта
В остром периоде врач назначает пациенту следующие лекарства от инсульта:
- гипотензивные таблетки — нормализуют артериальное давление, предотвращают повторный инсульт;
- антагонисты кальция — блокируют вход кальция внутрь клеток, улучшают кровоток в сердце, расширяют коронарные сосуды;
- спазмолитики — расслабляют мускулатуру, снимают спазмы.
Дополнительно в острый период врач назначает успокоительные, ноотропы, слабительные, а также витамины после инсульта. Чтобы снизить внутричерепное давление и снять отёк мозга, индивидуально подбирают диуретики.
Другие методы лечения
Операция при инсульте назначается в самых тяжёлых случаях, когда происходит кровоизлияние большого объёма, гематомы мозжечка и ствола мозга вызывают неврологические симптомы, а при обследовании томограф показывает ухудшение состояния больного. В таком случае врач проводит микрохирургическое вмешательство или эндоскопическую операцию.
В остальных случаях проводят консервативное лечение, которое помимо перечисленных выше методов может включать:
- озонотерапию — введение в кровеносное русло газа, смешанного с кровью пациента или физраствором;
- тромболизис — разрушение тромбов для восстановления нормального кровотока;
- капельницы с введением описанных выше медикаментов для более длительного их действия.
Гимнастика после инсульта
Когда состояние пациента улучшается, к комплексной терапии подключают ЛФК. На первое время больному подбирают комплекс упражнений, которые нужно выполнять под наблюдением специалиста по ЛФК, затем — зарядку и гимнастику, которую можно делать самостоятельно в домашних условиях.
Упражнения для восстановления после инсульта помогают:
- снять патологический мышечный тонус, напряжение мышц и возбудимость;
- восстановить координацию, мелкую моторику, точность движений;
- активизировать кровоснабжение тканей, спровоцированное нарушением иннервации.
Лечебная физкультура с минимальными нагрузками показана даже лежачим больным, которые сохранили чувствительность в некоторых частях тела, например, одной руке или ноге. В таком случае упражнения помогают предотвратить образование пролежней.
В зависимости от состояния больного, ему назначают:
- Пассивную гимнастику, когда врач или близкие помогают выполнять упражнения, например, сгибают и разгибают конечности, вращают кистями, двигают пальцами.
- Активную гимнастику в лежачем положении с подвешенными над кроватью подвесами, резиновой лентой для растягивания.
- Активные упражнения в сидячем положении, например, выгибание спины, поднятие ног и рук.
- Полноценную активную гимнастику стоя, когда нужно поднимать с пола мелкие предметы, приседать, подниматься на носочки и выполнять другие простые упражнения.
Диета после инсульта
Особое внимание врачи уделяют питанию после инсульта. Пациенту рекомендуют пересмотреть меню и включить в него следующие продукты:
- овощи с высоким содержанием клетчатки и фолиевой кислоты, которые снижают риск повторного инсульта;
- богатые калием фрукты, например бананы — можно есть только при нормальном содержании сахара в крови;
- ягоды с антиоксидантами, например, чернику, клюкву, ежевику;
- бобовые и сою, которыми стоит заменить жирные сорта мяса;
- продукты с фитонутриентами — отруби, пшеницу, овес, коричневый рис.
Диета подразумевает отказ от алкоголя, кофе, крепкого чая. Также стоит отказаться или хотя бы ограничить употребление следующих продуктов:
- сливочного масла и маргарина;
- выпечки, сладостей, белого хлеба;
- соли и специй;
- жареных, копченых продуктов, солений.
В целом под ограничение попадают продукты с вредным холестерином, так как они существенно повышают риск повторного инсульта.
Профилактика
Чтобы снизить риск возникновения осложнений и предотвратить инсульт рекомендуется:
- ежедневно заниматься физической культурой;
- отказаться от употребления спиртных напитков, курения, приема наркотических препаратов;
- придерживаться сбалансированного рациона питания;
- соблюдать режим сна и отдыха;
- ограничить количество соли;
- своевременно заниматься лечением сердечно-сосудистых заболеваний;
- контролировать уровень артериального давления;
- по рекомендации врача принимать препараты, уменьшающие вероятность нехватки кислорода головного мозга;
- своевременно проходить профилактические осмотры;
- при обнаружении первых признаков инсульта вызвать скорую помощь;
- избегать лишнего веса;
- соблюдать рекомендации врача во время реабилитации;
- отказаться от продуктов с высоким содержанием холестерина;
- избегать приема гормональных препаратов;
- при депрессии обращаться к врачу;
- контролировать сердечный ритм;
- чаще гулять на свежем воздухе;
- избегать стрессовых ситуаций.
Часто задаваемые вопросы
Как распознать инсульт?
Чтобы распознать инсульт, попросите человека пройти тест УЗП:
- улыбнуться — на начальной стадии улыбка будет перекошенной;
- заговорить — речь больного станет невнятной, как у пьяного человека;
- поднять руки вверх — при инсульте не получится удержать одну руку в таком положении дольше нескольких секунд или вообще поднять ее.
Сколько лежат в больнице после инсульта?
Пациента оставляют в стационаре на 21 день, если не нарушены жизненно важные функции. При серьезных нарушениях длительность стационарного лечения составляет 30 дней. Дальнейшее пребывание в больнице зависит от состояния пациента.
Сколько живут после инсульта?
Длительность жизни после кровоизлияния в мозг зависит от ряда факторов:
- типа инсульта;
- области кровоизлияния и обширности поражения мозга;
- возраста пациента;
- сопутствующих заболеваний и общего состояния здоровья;
- скорости оказания первой помощи и дальнейшего лечения.
Дают ли инвалидность после инсульта?
Если после кровоизлияния у больного наступил паралич, нарушение функций головного мозга и другие тяжёлые осложнения, ему дают I группу инвалидности. При менее серьёзных последствиях, например, потере чувствительности в одной руке, дают II или III группу.
Источники
«Инсульт: диагностика, лечение», Котов С.В., Исакова Е.В., Альманах клинической медицины, 2004.
«Современные подходы к реабилитации больных, перенесших инсульт», Ибрагимов М.Ф., Хабиров Ф.А., Хайбибулин Т.И., Практическая медицина, 2012.
«Факторы риска и профилактика инсульта», Мешкова К.С., Гудкова В.В., Стаховская Л.В., Земской врач, 2013.
«Современная стратегия оказания медицинской помощи больным с инсультом», Жусупова А.С., Альжанова Д.С., Нурманова Ш.А., Нейрохирургия и неврология Казахстана, 2013.
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы