Трофическая язва стопы развивается на фоне различных заболеваний: сахарного диабета, эссенциальной тромбоцитопении, облитерирующих заболеваний нижних конечностей, варикозной болезни. В МКБ 10 трофическая язва стопы имеет код L97 (язва нижней конечности, не классифицированная в других рубриках). Флебологи Юсуповской больницы применяют мультидисциплинарный подход к лечению трофических язв нижних конечностей.
В лечебном процессе принимают участие эндокринологи, сосудистые хирурги, ревматологи. Трофические язвы стопы, развившиеся на фоне диабетической ангиопатии, заживают после коррекции уровня глюкозы в крови. Обратное развитие артериальных язв происходит после восстановления кровотока по артериям нижней конечности. Хороший эффект лечения венозных трофических язв наблюдается после малоинвазивных оперативных вмешательств, которые виртуозно выполняют флебологи Юсуповской больницы.
Развитие трофической язвы стопы
Трофические язвы стопы развиваются у больных с сахарным диабетом, который осложнён тяжёлой нейропатией, сопровождающейся полной или частичной потерей чувствительности со стороны нижних конечностей. Они локализуются в основном на подошве и напоминают натоптыши. Вследствие нарушения чувствительности пациенты не обращают на них внимание длительное время, и обращаются к врачам, когда присоединяется инфекция, дефект достигает сухожилий и костей. Некротические изменения тканей при идиопатическом тромбоцитозе обусловлены тромбозом мелких артерий. Они проявляются клинически гангреной конечных фрагментов пальцев или ограниченными по размеру некротическими язвами.
Формирование артериальных язв стопы происходит в результате развивающейся тяжёлой ишемии ткани конечности, особенно в дистальных её отделах на стопе. Основной причиной поражения магистральных артерий является облитерирующий атеросклероз. Трофические язвы на стопе развиваются при резком снижении перфузионного давления (показателя, который характеризует уровень кровоснабжения) в артериальном русле до 40–30 мм рт.ст. Другой возможной причиной появления очагов тяжёлой локальной ишемии являются эмболии с участков артерий, на которых атероматозно изменена внутренняя оболочка или расположены кальцинированные бляшки.
Причинами возникновения трофических язв часто являются нарушения венозного кровообращения, которые возникают при варикозной и посттромбофлебитической болезни. В результате недостаточности клапанов подкожных, прободающих и глубоких вен нарушается отток крови из конечностей, формируется хроническая венозная гипертензия (повышение венозного давления). В последующем происходит цепь патологических реакций, которые приводят к трофическим изменениям и трофической язве.
Симптомы трофических язв стопы
Диабетическая язва стопы характеризуется наличием безболезненного участка дефекта кожи на подошве стопы. При исследовании поверхностной чувствительности у пациента на стопе рядом с участками с отсутствующей чувствительностью определяются зоны, в которых чувствительность полностью сохранена. При присоединении инфекции быстро развивается влажная гангрена.
Трофические язвы при эссенциальной тромбоцитопении локализуются на тыле стопы. Они покрываются гнойно-некротическими массами. На дне раны могут быть омертвевшие сухожилия.
Артериальные трофические язвы стопы развиваются на фоне клинической картины облитерирующих заболеваний артерий нижних конечностей:
- Перемежающейся хромоты, интенсивность которой прогрессирующе нарастает и достигает 150–50 метров;
- Чувства зябкости, похолодания конечности, утомляемости при ходьбе и при подъёме по лестнице;
- Снижения интенсивности волосяного покрова пальцев стоп.
При неадекватной терапии появляются сначала ночные, а затем и постоянные боли в ногах, язвенно-некротические изменения на пальцах или в межпальцевых промежутках, на тыле стопы, пятке. Появление язвы провоцирует травматический фактор:
- Незначительное повреждение кожи;
- Ушиб мягких тканей;
- Повреждения кожи при ношении неправильно подобранной обуви с грубым внутренним швом.
В условиях сниженного артериального притока под воздействием этих факторов появляется трофическая язва стопы. Она быстро прогрессирует в размере и вызывает сильную боль, для снятия которой врачи вынуждены назначать наркотические средства.
Формирование венозной трофической язвы происходит в несколько этапов. Сначала на стопе формируется участок повышенной пигментации. Спустя некоторое время в центре пигментированного участка появляется уплотнённый участок кожи. Он приобретает белесоватый, лаковый вид, напоминает натёк парафина. В дальнейшем минимальная травма приводит к возникновению язвенного дефекта. Он при своевременно начатом лечении довольно быстро закрывается. В противном случае площадь и глубина трофической язвы прогрессивно увеличиваются, вокруг ней воспаляются мягкие ткани – развивается острый индуративный целлюлит.
Как лечить трофическую язву стопы
Лечение диабетической трофической язвы стопы проводится на фоне адекватной коррекции повышенного уровня глюкозы в крови. Хирурги выполняют следующие операции:
- Санацию гнойного очага;
- Малые хирургические вмешательства на стопе;
- Некрэктомии и открытое ведение ран с применением различных средств, которые стимулируют раневой процесс, иммуномодуляторов, реокорректоров и антибиотиков, на фоне дробного введения инсулина.
Флебологи Юсуповской больницы индивидуально выбирают лечебные мероприятия в зависимости от особенностей изменений тканей в различные фазы раневого процесса. Довольно часто не представляется возможным одномоментное удаление всех некротических тканей в ране посредством только механической некрэктомии. В таких случаях врачи отделения проводят длительное лечение с использованием медикаментозной некрэктомии ферментными препаратами. Для стимуляции репаративных процессов в ране и борьбы с патогенной микрофлорой применяют различные лекарственные средства, в том числе 0,25% раствора уресултана, левомеколь.
Для коррекции реологических и микроциркуляторных нарушений пациентам назначают препараты сосудистого действия (курантил, трентал, реополиглюкин), антикоагулянты (гепарин) под контролем свёртывающей системы крови. Для терапии диабетической нейропатии используют берлитион.
Лечение трофических язв на стопе у пациентов, страдающих эссенциальной тромбоцитопенией, заключается в сосудорасширяющей, дезагрегантной, венотонической, антибактериальной, симптоматической терапии. Проводят перевязки с растворами антисептиков, повторные хирургические обработки ран под внутривенным наркозом. После этапных хирургических обработок в трофической язве формируются гранулирующие раневые поверхности. Хирурги выполняют повторную хирургическую обработку с удалением всех нежизнеспособных мягких тканей, краевой резекцией поражённых участков большеберцовой кости, резекцию ахиллова сухожилия. После этого проводят лечение мазями, стимулирующими эпителизацию раневого дефекта.
Лечение артериальных трофических язв требует комплексного подхода. Грубые нарушения регионарного кровоснабжения тканей и хроническое инфицирование трофической язвы снижают эффективность раздельного применения разнообразных методик консервативного и хирургического лечения трофических язв ишемического генеза. Сосудистые хирурги Юсуповской больницы для сокращения общих сроков лечения больных с ишемическими язвами конечностей применяют одновременно несколько методик:
- Улучшение периферического кровообращения с помощью новейших лекарственных препаратов, которые оказывают эффективное сосудорасширяющее действие и обладают минимальным спектром побочных эффектов;
- Инновационные методики восстановления кровотока оперативным путём;
- Снятие спазма периферических артерий путём выполненной с помощью эндоскопической аппаратуры поясничной симпатэктомии;
- Санацию изъязвлённого участка.
Флебологи Юсуповской больницы проводят поэтапную терапию трофических язв стопы венозной природы. Первоочередные мероприятия направлены на закрытие трофической язвы. Последующий комплекс мер направлен на профилактику рецидива и стабилизацию патологического процесса. Лечебную программу подбирают индивидуально каждому пациенту в зависимости от стадии язвенного процесса.
Фаза экссудации трофической язвы стопы характеризуется обильным раневым отделяемым, выраженной воспалительной реакцией мягких тканей вокруг патологического очага и частой бактериальной обсемененностью язвы. В этих условиях врачи проводят санацию трофической язвы от патогенной микрофлоры и некротических тканей, а также мероприятия, направленные на подавление системного и местного воспаления.
Всем пациентам на две недели рекомендуют полупостельный режим в условиях отделения флебологи. Назначают антибиотики широкого спектра действия фторхинолонового (офлоксацин, ципрофлоксацин, ломефлоксацин) или цефалоспоринового ряда (второго и третьего поколений). Учитывая частые ассоциации патогенных микроорганизмов с бактероидной и грибковой флорой, антибактериальную терапию усиливают, включив в неё противогрибковые препараты (итраконазол, флуконазол) и производные нитроимидазола (тинидазол, метронидазол). После заживления язвы назначают эластическую компрессию. Пациенту ежедневно меняют многослойный бандаж из бинтов короткой и средней растяжимости. Флебологи назначают нестероидные противовоспалительные препараты (кетопрофен, диклофенак), внутривенные инфузии антиагрегантов (реополиглюкин с пентоксифиллином), проводят десенсибилизирующую терапию (Н1-гистаминовыми блокаторами).
Местное лечение заключается в следующих процедурах:
- Ежедневном трёхкратном туалете трофической язвы стопы раствором антисептика (эплана, диоксидина, хлоргексидина, цитеала, слабого раствора перманганата калия или фурацилина, отваров ромашки или череды);
- Наложении мазевых повязок (левосина, левомеколя, диоксиколя);
- Применении специальных сорбирующих повязок (карбонета), биодеградирующих раневых покрытий (аллевина, альгипора, альгимафа, гешиспона, свидерма).
Пациентам выполняют гемосорбцию и плазмаферез. Систематическую терапию проводят поливалентными флеботоническими препаратами, антиоксидантами (токоферолом), депротеинизированными дериватами крови телят (актовегином, солкосерилом). Их в народе называют «стоп язва». Для лечения трофических язв применяют ультрафиолетовое или лазерное облучение аутокрови. По показаниям после закрытия трофической язвы стопы производят минивенэктомию в сочетании с эндоскопическим рассечением и перевязкой прободающих вен.
В случае открытых трофических язв применяют в качестве вспомогательного метода склеротерапию. Основными показаниями к ней являются устойчивость язвы к проводимой терапии и профузные аррозивные кровотечения из неё. Обязательно проводят облитерацию основных венозных сосудов, которые подходят к язве, а также недостаточных прободающих вен. Помогает обеспечить точность процедуры дуплексное сканирование. Длительное воздействие препарата на внутреннюю оболочку вены обеспечивают высококонцентрированные растворы склеропрепаратов с плотностью, которая превышает плотность крови (производное тетрадецилсульфата натрия – фибровейна). Для того чтобы пройти эффективный курс лечения трофической язвы стопы, звоните по телефону Юсуповской больницы и записывайтесь на приём к флебологу.
Содержание статьи:
- Что такое трофическая язва
- Патогенез (механизм зарождения и развития болезни)
- Виды и классификация трофических язв
- Локализация трофических язв
- Причины возникновения трофических язв
- Факторы, увеличивающие риск возникновения трофической язвы
- Симптомы начала возникновения язвенной болезни
- Способы диагностики заболевания
- Методы лечения трофических язв
- Медикаментозное лечение
- Оперативное лечение
- Народные средства
- Длительность лечения трофической язвы и когда ожидать улучшения
- Возможные последствия и осложнения трофических язв
- Профилактика трофических язв
- Отзывы наших пациентов
- Часто задаваемые вопросы
Иногда человек приходит к врачу с жалобами на дефекты кожи в области стопы, лодыжки или голени, которые не заживают неделями. Пациент рассказывает, что перепробовал все возможные варианты лечения, но ничего не помогло, дефект не уменьшился, а стал еще больше и глубже.
Зачастую так себя проявляет трофическая язва. Её возникновение ожидаемо у лиц пожилого возраста или людей, страдающих диабетом, варикозной болезнью, поражением периферических артерий или некоторыми другими заболеваниями.
Для устранения трофической язвы нужна помощь специалиста, который не только правильно обработает рану, но и подберет комплексное лечение для нормализации кровообращения в пораженной области.
Что такое трофическая язва
Не всегда традиционное медицинское описание трофической язвы понятно простому человеку. Специалисты дают определение этой патологии как «тяжело заживающий дефект тканей, преимущественно в области нижних конечностей».
Если говорить проще – на коже в области стопы, лодыжки или голени образуется достаточно глубокая открытая рана, которая не заживает неделями.
Традиционная обработка антисептиками или мазями практически не дает эффекта, к тому же, в рану может попасть инфекция, что усугубит ситуацию.
Патогенез (механизм зарождения и развития болезни)
Чаще всего трофические язвы возникают при нарушении кровообращения в артериях и венах нижних конечностей или затруднении оттока лимфы по капиллярам.
Также трофическая язва может возникнуть из-за варикозной болезни. В варикозно расширенных венах замедляется течение крови, повышается давление, ткани получают меньше питания и накапливаются продукты обмена.
Из-за застоя крови стенки вен могут отекать, образуются тромбы. Это ухудшает ситуацию. Особенно сильно страдает кровообращение в мелких капиллярах кожи и подкожной клетчатке, нарушаются процессы обновления и регенерации кожи. В такой ситуации любой мелкий дефект приводит к тому, что рана не может нормально заживать.
Трофические язвы могут возникать при поражениях артерий или лимфатических капилляров.
Если артерии сужаются или забиваются атеросклеротическими бляшками, то нарушается циркуляция крови в ногах, а ткани не могут полноценно восстанавливаться. В результате малейшая рана на коже долго не заживает, становится все больше и глубже. Поврежденные клетки и выделяющаяся из ранки сукровица – это питательная среда для бактерий, которые усиливают воспаление, провоцируют нагноение и осложнения.
Трофическая язва заживает очень плохо, без полноценной обработки и активного лечения возможно распространение инфекции, вплоть до гангрены и сепсиса. А при пониженной чувствительности (например, из-за сахарного диабета) человек долгое время может не замечать раны, что приведет к нагноению и образованию язвы.
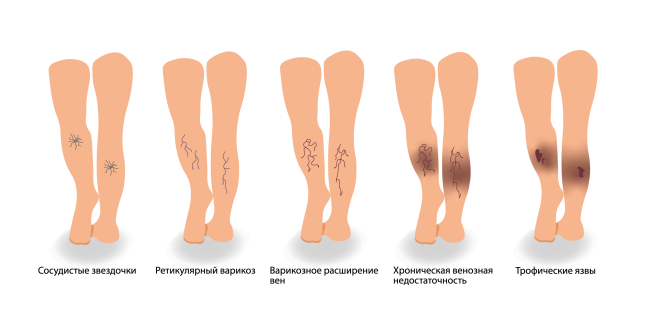
Виды и классификация трофических язв
В классификации по МКБ-10 трофической язве присвоен отдельный код – L98.4. Однако если описываются язвы, возникающие при варикозной болезни, то они кодируются как I83.0, I83.2. В зависимости от конкретной причины образования трофической язвы могут использоваться другие коды.
Классификация трофической язвы по МКБ-10 зависит от причины её возникновения, стадии развития, степени тяжести и сопутствующих осложнений.
По причине развития трофические язвы классифицируются на:
- Венозные. Они развиваются при варикозной болезни и тромбозе глубоких вен.
- Артериальные. Такие язвы формируются при поражении артерий атеросклеротическими бляшками.
- Диабетические. Они образуются из-за высокого уровня сахара крови, поражения капилляров (микроангиопатии) и нервов (полинейропатии).
- Гипертонические. Синдром Мартореля — локальные артериовенозные шунты;
- Язвы, развивающиеся при системных заболеваниях (болезни крови, обмена веществ, коллагенозы, васкулиты).
- Нейтротрофические. Возникающие при денервации на фоне заболеваний или травм нервных стволов в зонах избыточного давления.
- Рубцово-трофические. Образуются на поверхности послеоперационных или посттравматических рубцов.
- Фагеденические — прогрессирующая эпифасциальная гангрена.
- Застойные. Образуются на фоне недостаточности кровообращения и отечного синдрома при сердечно-сосудистой патологии.
- Пиогенные. Развиваются на фоне гнойных заболеваний кожи конечностей при несоблюдении правил личной гигиены.
- Специфические и инфекционные — сифилитические, туберкулезные (болезнь Базена), лепрозные, язва Бурули, тропическая язва, тропические фагеденические язвы, лейшманиоз, риккетсиоз, онхоцеркоз.
- Малигнизированные — новообразования кожи.
- Язвы при токсическом эпидермальном некролизе Лайелла.
- Язвы при врожденных пороках развития сосудистой системы — ангиодисплазиях.
- Лучевые.
- Язвы, развившиеся вследствие воздействия физических факторов (ожоги, отморожения).
- Артифициальные. Искусственные язвы с целью симуляции и членовредительства.
В подавляющем большинстве случаев трофические язвы имеют венозную этиологию и составляют около 70% в общей структуре язв нижних конечностей i Дубровщик О.И. Трофические язвы венозного генеза: современные возможности лечения / О.И. Дубровщик [и др.] // Журнал Гродненского государственного медицинского университета. — 2016. — № 2. — С. 107-111. . Распространенность трофических нарушений и трофических язв при хронической венозной недостаточности составляет 15-18% и встречаются у 1-2% трудоспособного населения; с возрастом частота увеличивается до 4-5% среди пациентов старше 65 лет i Круглова Л.С. Трофические язвы венозного генеза / Л.С. Круглова [и др.] // Российский журнал кожных и венерических болезней. — 2014. — № 1. — С. 21-25. .
По глубине поражения тканей выделяют 3 степени тяжести трофических язв:
- I степень – начальные поражения тканей: образуются эрозии, повреждаются верхние слои кожи.
- II степень – дефект распространяется на кожу и подкожную клетчатку.
- III степень – глубокие, тяжелые дефекты с повреждением кожи и клетчатки, а также фасций и мышц. В крайне тяжелых случаях повреждаются сухожилия и суставные сумки, кость.
Неосложненные трофические язвы согласно классификации (по В. Я. Васюткову, 1993) делят на клинические стадии:
- Стадия I – появляется поверхностная язва. Она расположена на коже, окружающие ткани синюшные и истонченные. Ранка сухая, по центру ткани отечные, ощущается боль.
- Стадия II – усиливается разрушение тканей в области раны, затрагиваются все слои кожи, образуются неровности, бугристость. Кожа приобретает сине-фиолетовый оттенок по краям, по центру — мокнущая, гнойная рана с налетом.
- Стадия III – дно язвы и ее стенки уплотняются, окружающие ткани отечные и болезненные.
- Стадия IV – язва разрастается в стороны, окружающие ткани бледные, края раны кровоточат при прикосновении, образуется постоянно мокнущая поверхность.
- Стадия V – область язвы постепенно очищается, начинается процесс заживления.
- Стадия VI – язва полностью заживает, образуются рубцы.
Локализация трофических язв
Чаще всего трофические язвы возникают на ногах (голень, лодыжка или стопа). Поражение может быть единичным (одна язва на одной ноге) или множественным (2 язвы, расположенные на обеих ногах, и более). Язвы могут быть симметричными, располагаться на одних и тех же участках обеих ног или в разных местах.
Диабетические трофические язвы чаще всего поражают большой палец ноги с подошвенной стороны, верхнюю часть фаланг, пяточную область и подошвенную часть.
Причины возникновения трофических язв
Самые опасные трофические язвы формируются при венозной недостаточности, образовании тромбов в глубоких венах ног. На их долю приходится до 70 % всех случаев.
Достаточно часто бывает диабетическая трофическая язва, особенно при повреждении не только сосудов, но и нервов. Реже язвы возникают при поражении артерий или лимфатических сосудов.
Венозные трофические язвы – это осложнение варикозной болезни, тромбофлебита глубоких вен или посттромботической болезни. Такие язвы образуются из-за серьезных нарушений кровообращения, тромбов и воспаления, отека тканей.
При облитерирующих заболеваниях артериальных сосудов язвы возникают из-за нарушения притока крови в ткани. Это происходит при сужении сосудов, потере эластичности или при наличии крупных атеросклеротических бляшек.
Трофические язвы при сахарном диабете развиваются из-за резкого и длительного повышения глюкозы крови. Высокий сахар крови повреждает мелкие сосуды и нервные волокна, чувствительность стопы нарушается, пациент не замечает мелких ран, которые долго не заживают и переходят в язвы.
Трофические язвы возникают при сужении или полной закупорке лимфатических капилляров. Причинами могут быть системные болезни, повреждающие сосудистую стенку (васкулит, коллагенозы), патологии свертывания, тромбозы или геморрагические диатезы.
Незаживающие трофические язвы возможны при экземе, некоторых формах дерматитов (на фоне нарушения функционирования иммунной системы) и инфицированных ранах, которые неправильно лечили (например, не удалили все пораженные ткани при хирургической обработке).
Образование трофической язвы возможно при обширных ожогах или отморожениях, воздействии электротока или радиации.
Длительно незаживающие язвы – это симптом отдельных хронических инфекционных заболеваний (лепра, риккетсиозы, лейшманиоз, сифилис), онкологических поражений, токсического воздействия лекарств или химикатов.
Факторы, увеличивающие риск возникновения трофической язвы
Не у всех пациентов с перечисленными выше заболеваниями развиваются трофические язвы. Помимо основных причин выделяют факторы риска, при которых язвы возникают чаще или заживают хуже:
- избыточная масса тела;
- длительные тяжелые нагрузки;
- малоподвижный образ жизни;
- вынужденное долгое пребывание в лежачем положении (например, после тяжелой травмы).
При наличии этих факторов зачастую нарушается кровообращение в ногах и повреждаются ткани.
Трофические язвы чаще бывают у пожилых людей. Это связано с:
- хроническими нарушениями кровообращение (ИБС, гипертония, атеросклероз);
- лишним весом;
- малоподвижностью;
- возрастными изменениями иммунной системы;
- замедленной регенерацией кожи.
Важный фактор, увеличивающий риск возникновения трофической язвы, – мелкие травмы, особенно при сахарном диабете или перемежающейся хромоте.
Помимо этого, пренебрежение правилами личной гигиены, гнойничковые инфекции кожи, грибковые поражения ногтей и кожи на стопе, ношение неудобной обуви и образование мозолей – все это дополнительные факторы образования трофической язвы.
Симптомы начала возникновения язвенной болезни
Чтобы вовремя распознать опасное состояние и обратиться к специалисту, важно знать, как зарождаются трофические язвы.
Изначально возникает очаг усиленной пигментации, ткани темнеют из-за накопления гемосидерина – продукта распада гемоглобина. Спустя некоторое время по центру темного участка образуется уплотнение кожи и подлежащих тканей, кожа бледнеет и лоснится (белая кожная атрофия или предъязвенная стадия).
Постепенно кожа атрофируется, клетки гибнут, через стенки сосудов просачивается плазма, которая пропитывает ткани, образуя отек. Появляется жжение и зуд, ткани воспаляются.
При почесывании поврежденной кожи образуются царапины, а затем язва, края которой постепенно расширяются, а дно углубляется.
Размер трофической язвы – от 1-2 рублевой монеты до 10-20 см в диаметре, с неровными краями. На поверхности раны проступает сукровица или кровь. Если в рану попадает микробная инфекция, то появляется гной, грязно-серые или зеленоватые налеты, рана начинает источать неприятный запах. Края раны воспалены, ткани вокруг – припухшие. Любое прикосновение вызывает боль.
При заживлении в центре раны образуются ярко-красные бугорки, нервности – грануляционная ткань. Края язвы стягиваются, размер уменьшается. Болезненность снижается, поверхность раны подсыхает. При правильном лечении язва полностью затягивается, но в последующем, если не восстановлено кровообращение, она может появиться вновь на этом же месте или в другой области.
При отсутствии лечения площадь и глубина язвы увеличиваются, присоединяется перифокальная воспалительная реакция мягких тканей — острый индуративный целлюлит, а также происходит вторичное инфицирование с развитием локальных и распространенных гнойно-воспалительных осложнений i Круглова Л.С. Трофические язвы венозного генеза / Л.С. Круглова [и др.] // Российский журнал кожных и венерических болезней. — 2014. — № 1. — С. 21-25. .
Способы диагностики заболевания
При появлении язвы нужно обратиться хирургу или флебологу. Врач проводит осмотр, назначает анализы и обследования, чтобы определить причину развития трофических язв. Набор исследований определяется индивидуально с учетом основной причины дефекта, возраста пациента, количества язв, их локализации и сопутствующих болезней.
Первыми выполняются стандартные лабораторные исследования – анализы крови (общий, биохимия) и мочи. Обязательно определение сахара крови и уровня холестерина. Если рана мокнет, врач делает посев выделений, чтобы определить состав микрофлоры. В некоторых случаях применяют цитологические и гистологические методики, позволяющие диагностировать малигнизацию трофической язвы, а также объективно оценить клеточный состав язвенного дна i Туркин П.Ю. Венозные трофические язвы: современное состояние вопроса / П.Ю. Туркин [и др.] // Лечебное дело. — 2018. — № 1. — С. 41-45. .
Проводится ультразвуковое исследование венозного кровотока в нижних конечностях (УЗДГ). Ультразвуковая допплерография позволяет получить информацию о состоянии клапанного аппарата поверхностной, а также глубокой венозной системы, картировать перфорантные вены и соотнести их расположение с локализацией трофической язвы.
Если подозреваются проблемы артерий, назначают артериографию или мультиспиральную томографию, МРТ с контрастом для определения конкретного места повреждения сосуда.
Методы лечения трофических язв
Лечение трофических язв – это воздействие на причину язвы, восстановление кровообращения (или циркуляция лимфы) в пораженных тканях и устранение последствий. Если кровоток не восстановлен язва будет заживать крайне медленно, возможны рецидивы.
Врачи используют консервативный подход с применением различных медикаментов или хирургические вмешательства – обработку язвенных дефектов или иссечение язв.
Консервативное лечение
Если у пациента нет показаний к экстренному хирургическому вмешательству, врач назначает консервативное лечение. Основу консервативной терапии трофических расстройств венозной этиологии составляет компрессионная терапия, для которой используются эластичные бинты и компрессионный трикотаж. Дополнением к компрессионной терапии служит широкий арсенал лекарственных препаратов.
Медикаментозное лечение состоит из местной терапии (обработки раны) и применения препаратов, стимулирующих заживление, подавляющих воспаление и предотвращающих инфицирование. Кроме того, проводится и системное лечение – прием внутрь или инъекции препаратов противовоспалительного, венотонизирующего, трофического действия, применение антибиотиков.
При покраснении раны, выраженном воспалении, повышении температуры, гнойных выделениях применяются антибиотики.
Местное использование антибиотиков малоэффективно, поэтому применяются таблетки или инъекции. Их подбирают по наиболее вероятному возбудителю. После получения результатов посева препарат заменяют на более действенный. Длительность терапии от 2-3 недель до 2 месяцев. В некоторых случаях антимикробные препараты могут сочетаться с противогрибковой терапией.
При сильном воспалении и боли в области раны применяются нестероидные противовоспалительные средства, рекомендованы обезболивающие таблетки.
Для улучшения микроциркуляции и нормализации обменных процессов применяют Актовегин, Пентоксифиллин, антиоксиданты и средства, нормализующие реологические свойства крови (антиагреганты). Лечение дополняется десенсибилизирующими средствами. Они помогают устранить зуд и жжение в области раны, уменьшают отечность.
Если трофические язвы формируются на фоне варикозной болезни, то показаны венотоники (например, Флебодиа 600, Троксевазин, Детралекс) и препараты, нормализующие кровообращение. Эти средства обычно комбинируют с антиагрегантами, препятствующими свертыванию крови.
Для лечения трофических язвы необходима и местная терапия (обработка пораженной области).
Область язвы обрабатывают антисептическими растворами – перекисью водорода, хлоргексидином, мирамистином. Применяются гели или мази для заживления, накладывается повязка, стерильные салфетки с ионами серебра, мази для заживления. По мере того как рана затягивается, переходят на специальные пластыри для заживления трофических язв. Любые повязки должны быть не тугими, чтобы обеспечивался доступ кислорода, ускорялось заживление тканей.
Оперативное лечение
Если поражение обширное, размеры язвы превышают 50-70 мм, имеет некроз тканей или гной, то показано оперативное вмешательство. Основными целями хирургического лечения являются прекращение венозного ретроградного кровотока, очищение язвы от фибрина и некротических тканей, замещение при необходимости имеющегося кожного дефекта за счет трансплантации кожи.
При неотложных состояниях проводится иссечение краев язвы, удаление всех некротизированных тканей для предотвращения осложнений. Рана обрабатывается антисептиками и закрывается повязками. Проводится операция по восстановлению кровообращения в пораженном сосуде.
Если дефекты обширные, выполняется пересадка кожи с области бедра или зоны бикини. Ею закрывается область обширной язвы. Может выполняться декомпрессионная фасциотомия, устраняющая расстройства кровообращения в области голени и стопы, уменьшающая отеки.
При осложнениях трофических язв на стопе может быть показана ампутация пальцев или части стопы.
Как альтернатива открытым хирургическим методикам в настоящее время используются эндовазальные методики облитерации ствола большой подкожной вены, такие как радиочастотная абляция, эндовазальная лазерная коагуляция и применение цианоакрилатного клея VenaSeal i Туркин П.Ю. Венозные трофические язвы: современное состояние вопроса / П.Ю. Туркин [и др.] // Лечебное дело. — 2018. — № 1. — С. 41-45. .
Физиотерапия
Для эффективного лечения трофических язв венозной этиологии используются физиотерапевтические методы лечения, направленные на активизацию регенеративных и репаративных процессов в зоне язвенного дефекта. Среди них:
- инфракрасное облучение;
- СУФ-облучение;
- УВЧ-терапия;
- СВЧ-терапия;
- магнитотерапия;
- ультрафиолетовое облучение;
- дарсонвализация;
- лазеротерапия;
- озонотерапия;
- лекарственный электрофорез.
Выбор того или иного метода лечения зависит от поставленной задачи на этапе реабилитации и стадии раневого процесса.
Народные средства
По рекомендации врача возможно лечение трофических язв в домашних условиях.
Врач подробно расскажет, как очистить трофическую язву от гноя, подберет мазь, которая подойдет для ускорения заживления и уменьшения боли, воспаления. Могут быть использованы примочки с отварами лекарственных трав, компрессы или обработка области дефекта.
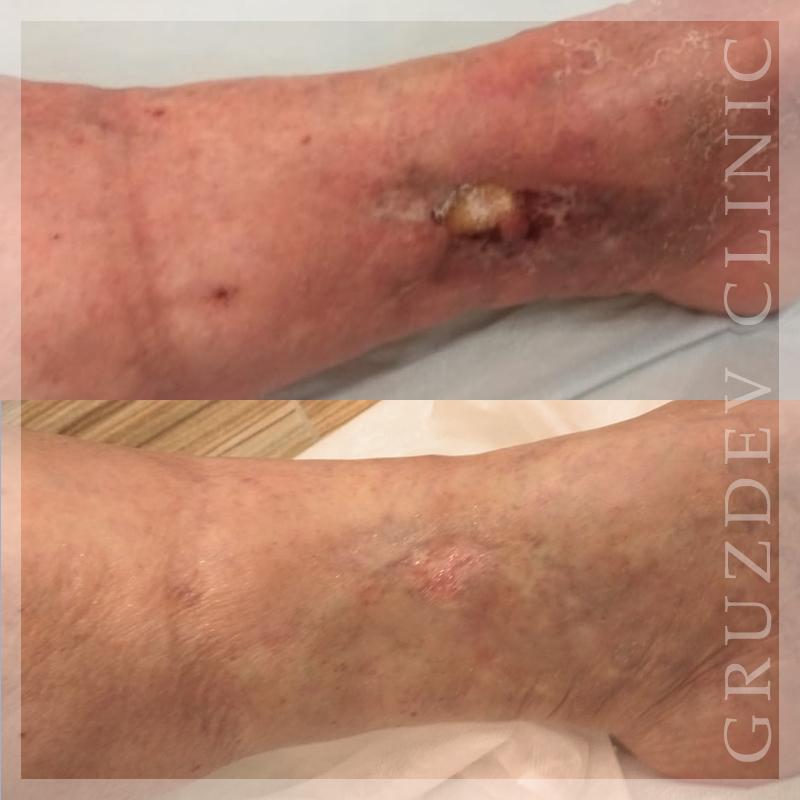
Лечение трофических язв в клинике доктора Груздева:
Пластика трофических язв
При прогрессировании варикоза из-за венозной недостаточности на ногах могут образоваться незаживающие открытые раны – трофические язвы.
Эндовазальная лазерная коагуляция (ЭВЛК)
Если у вас варикоз, то это еще не значит, что придется делать операцию! Новые медицинские технологии позволяют избавиться от этого недуга без хирургического вмешательства.
Магнитотерапия
Заболевания сосудов в наше время занимают одну из лидирующих строчек в общем списке болезней.
Лазеротерапия
Лазер – сфокусированный луч света, который воздействует на ткани, снимая воспаление, устраняя застойные процессы в тканях.
Длительность лечения трофической язвы и когда ожидать улучшения
Все этапы лечения контролирует врач. Часть процедур проводят в стационаре или хирургическом кабинете, определенные манипуляции пациент ежедневно выполняет дома. Длительность терапии зависит от того, как заживает дефект, от стадии болезни, вида препаратов, которые применяются, тяжести общего состояния.
Антибиотики могут назначаться на срок от 2 недель до 2 месяцев, венотонические препараты применяют курсами от 2 до 6 месяцев, дезагреганты, например, Аспирин-кардио, может быть рекомендован для постоянного приема.
Первые признаки улучшения, процессы регенерации начинаются через 2-3 недели с начала лечения. Для полного заживления язвы требуется до 3-6 месяцев и более.
Возможные последствия и осложнения трофических язв
Из-за разных причин образования трофических язв, тяжести и глубины дефектов, присоединения микробной инфекции (реже – грибковой), спектр осложнений обширный.
Самое частое тяжелое осложнение – гнойное воспаление с расплавлением окружающих тканей и увеличением размеров язвы. Для него типично появление гнойных выделений, неприятного запаха, усиления воспаления вокруг краев раны, появление постоянной или пульсирующей боли. Если не проводить адекватного лечения, возможна флегмона или сепсис.
При сахарном диабете может возникнуть гангрена. Чаще это сухая форма, с атрофией тканей и почернением конечности. Возможно образование и влажной гангрены, стремительно распространяющейся вверх, с выраженной интоксикацией и реальной угрозой для жизни.
При варикозной болезни часто возникает тромбофлебит – тромбирование пораженных вен и воспалительный процесс в их стенках.
Редкие осложнения трофических язв:
- экзема кожи;
- рожистое воспаление;
- целлюлит (поражение подкожно-жировой клетчатки);
- остеомиелит (воспаление надкостницы);
- артроз голеностопного сустава.
Профилактика трофических язв
Для предупреждения трофических язв необходимо своевременное лечение заболеваний, провоцирующих нарушения кровообращения в конечностях.
Важен здоровый образ жизни, контроль веса за счет рациональной диеты с потреблением достаточного количества клетчатки, свежих овощей и фруктов.
При начальных проявлениях венозной или артериальной недостаточности необходим рациональный режим труда и отдыха, подбор удобной обуви, чтобы она не натирала ноги и не сдавливала пальцы на стопе, защитная одежда для предотвращения мелких травм.
Людям, длительное время проводящим на ногах и имеющим наследственную предрасположенность к варикозной болезни, рекомендован специальный компрессионный трикотаж с индивидуально подобранным уровнем давления.
Отзывы пациентов нашей клиники
Барабошкин Н.Д.
Спасибо всему коллективу клиники Груздева и отдельно Сулейманову А.А. за чуткое внимание и профессионализм. Благодаря Азизу Алишеровичу удалось вылечить тяжелый случай трофической язвы на ноге.
Белогрудова Э.И.
В отделение флебологии клиники Груздева я поступила с диагнозом трофическая язва. Язва была залечена. В связи с чем, особая благодарность этому молодому и замечательному врачу и пожелания успехов в его благодарном деле. Одновременно хочу отблагодарить медсестер за их гуманную деятельность.
Хочу отметить положительную направленность в деятельности Клиники:
- использование современной медицинской технологии;
- предоставление периодической скидки на мед. услуги;
- предоставление транспорта Клиники для доставки пациентов из дома и обратно после лечения.
Желаю Клинике Груздева успехов в их благодарном деле.
Елена
У моей бабушки в течение нескольких лет на правой ноге не заживала трофическая язва. Нога сильно болела, приходилось каждый день делать перевязки. Обращались в поликлинику, в разные клиники, но язва не заживала, а только увеличивалась. Услышала по радио про вашу клинику и решили обратиться, хотя мало во что уже верили. Бабушке было рекомендовано пройти курс лечения. Стали ездить в клинику через день на капельницы, озонотерапию, внутривенное лазерное облучение крови. За 20 дней на удивление язва очистилась, прошли боли, ушел неприятный запах, но до заживления было еще далеко и нам было рекомендовано выполнить пластику язвы и мы согласились. В итоге язва зажила и бабушка была очень счастлива. Приятно удивило отношение персонала! Внимательные врачи, отзывчивые медсестры. Спасибо Всем большое от меня и от бабушки!
Читать все отзывы о клинике
Часто задаваемые вопросы
Какой врач лечит трофические язвы? К кому обращаться?
Неосложненные случаи трофических язв лечит флеболог. Если возникают серьезные осложнения, нагноение, размеры дефекта обширны, к лечению подключают хирургов.
Заразна ли трофическая язва?
Нет. Трофические язвы вызваны длительным нарушением кровотока в области пораженной области, дефицитом кислорода и питания в коже и подлежащих тканях.
Можно ли трофические язвы мазать зеленкой?
Раствор бриллиантового зеленого относится к местным антисептикам. Он применятся для обработки кожи вокруг раны с целью предотвращения инфицирования. Допустимо его применение только на коже вокруг раны, но ни в коем случае не в зоне пораженных тканей. При трофических язвах применение зеленки неэффективно.
Можно ли трофические язвы обрабатывать перекисью водорода?
Раствор перекиси водорода применятся для местной обработки раны, очищения ее от погибших клеток и патогенных микробов. Эта манипуляция проводится дважды в день перед наложением повязки. Можно заменить перекись водорода на 0,05% раствор хлоргексидина.
Можно ли трофические язвы засыпать стрептоцидом?
Хотя в интернете существует много рецептов лечения трофической язвы при помощи порошка стрептоцида, но врачи не считают данный метод лечения эффективным. Более того, за счет попадания в рану инородных частиц возможно дополнительное раздражение и усиление воспаления.
Можно ли трофические язвы промывать хлоргексидином?
Раствор хлоргексидина 0,05% применятся для местной обработки раны, очищения ее от погибших клеток и патогенных микробов. Эта манипуляция проводится дважды в день перед наложением повязки. Можно заменить перекисью водорода.
Можно ли трофические язвы мазать инсулином?
Никаких данных о том, что подобный метод лечения эффективен, в научной литературе нет. Более того, применение любого вещества в области открытой раны без рекомендации врача может привести к ухудшению, усилению воспаления и нагноения.
Можно ли трофические язвы мочить водой?
Существует миф, что нельзя мочить трофическую язву до полного ее заживления. Однако полноценная гигиена тела крайне важна для скорейшего выздоровления. Важно отказаться от купания в естественных водоемах, где вода может быть грязной, с высоким количеством патогенных бактерий. Обычная водопроводная вода не опасна. При приеме душа стоит обмыть кожу вокруг раны с мылом, стараясь не попадать на область самой язвы. После купания нужно обработать область язвы антисептиками и наложить повязку, либо следовать рекомендациям, которые выдал врач.
Можно ли трофические язвы мыть хозяйственным мылом?
Некоторые рекомендации по ведению больных с трофическими язвами описывают метод промывания ран хозяйственным мылом. Но не все пациенты хорошо переносят подобную манипуляцию. Поэтому промывание можно проводить обычной водой, а затем обрабатывать рану перекисью водорода или раствором хлоргексидина.
Можно ли трофические язвы обрабатывать марганцовкой?
Раствор марганцовокислого калия обладает дезинфицирующим, сушащим или прижигающим эффектом в зависимости от концентрации. В домашних условиях сложно приготовить нужную концентрацию раствора, и обработка более концентрированным составом может привести к ощущению сухости, стянутости, жжения. А если растворятся не все кристаллы, можно получить ожог тканей. Поэтому лучше обсудить этот способ обработки раны с врачом или использовать более безопасные антисептические составы.
Можно ли трофические язвы обрабатывать фукорцином?
Раствор фукорцин, или краска Кастеллани – это антисептический препарат, эффективный при многих воспалительных процессах кожи. Допустимо его применение при трофических язвах, но у него имеется существенный минус – он обладает ярко-розовым цветом и окрашивает кожу, может пачкать одежду.
Список источников
- Бабаджанов Б.Р. Комплексная терапия длительно незаживающих трофических язв / Б.Р. Бабаджанов, И.Ю. Султанов // Ангиология и сосудистая хирургия. — 2002. — № 3.
- Богачев В.Ю. Местное лечение венозных трофических язв / В.Ю. Богачев [и др.] // Consilium medicum. – 2001. – № 2. – С. 45–50.
- Богданец Л.И. Местное лечение венозных трофических язв / Л.И. Богданец [и др.] // Гедеон Рихтер. – 2000. – № 2. – С. 58-60.
- Дубровщик О.И. Трофические язвы венозного генеза: современные возможности лечения / О.И. Дубровщик [и др.] // Журнал Гродненского государственного медицинского университета. — 2016. — № 2. — С. 107-111.
- Кириенко А.И. Лечение трофических язв венозной этиологии / А.И. Кириенко // Consilium medicum. – 2000. – Т.2. – № 4.
- Комарова Л.Н. Результаты лечения больных варикозной болезнью нижних конечностей за 10 лет / Л.Н. Комарова [и др.] // Архивъ внутренней медицины. — 2018. — № 3. — С. 215-218.
- Круглова Л.С. Трофические язвы венозного генеза / Л.С. Круглова [и др.] // Российский журнал кожных и венерических болезней. — 2014. — № 1. — С. 21-25.
- Оболенский В.Н. Трофические язвы нижних конечностей — обзор проблемы / В.Н. Оболенский [и др.] // Русский медицинский журнал. — 2009. — № 25. — С. 1647-1663.
- Туркин П.Ю. Венозные трофические язвы: современное состояние вопроса / П.Ю. Туркин [и др.] // Лечебное дело. — 2018. — № 1. — С. 41-45.
Содержание
- 1 Тромбофлебит – что это?
- 2 Симптомы
- 3 Причины
- 4 Патогенез
- 5 Классификация и стадии
- 6 Диагностика
- 7 Лечение
- 7.1 Консервативная терапия
- 7.2 Хирургическое вмешательство
- 7.3 Лекарства и препараты
- 8 Профилактика
- 8.1 Вопрос – Ответ
Трофическая язва – крайне неприятное и опасное заболевание, требующее немедленного лечения. Однако терапия для каждого случая индивидуальна, так как причин возникновения патологии очень много. Чтобы избавиться от симптомов заболевания, необходимо пройти качественную диагностику, обратившись к квалифицированным специалистам.
Тромбофлебит – что это?
Болезнь представляет собой нарушение кровотока или лимфатической системы, которые характеризуются образованием открытой раны преимущественно на нижних конечностях. Они, в свою очередь, заживляются крайне сложно, местная терапия практически не помогает. Осложнения происходят в случае присоединения инфекции, что приводит к более серьёзным последствиям заболевания.
Патология склонна к рецидивам и показывает малую способность к заживлению.
Чаще всего люди приходят на приём к доктору с язвами, локализующимися в области стопы, голени или лодыжки. Он жалуется на использование различных способов лечения, но. Как правило, ни один из способов не приносит ожидаемого облегчения. Наоборот, язва становится только больше и глубже.
Болезнь наиболее часто диагностируется у пациентов пожилого возраста, а также у людей, страдающих сахарным диабетом, варикозным расширением вен и другими патологиями, которые характеризуются нарушением кровообращения в области образования дефекта.
Чтобы устранить трофические язвы на ногах, требуется незамедлительно посетить врача и пройти полную диагностику состояния здоровья. Доктор не только качественно обработает рану, но и назначит соответствующую терапию, способную заживить рану и наладить кровообращение в области поражения тканей.
Симптомы
Трофические язвы конечностей не образуются одномоментно. Они проходят несколько этапов, прежде чем появится кровоточащая рана, которая быстро покрывается гноем.
- Сначала проявляется отёчность, которая сильно чешется и зудит.
- Кожа становится похожа на тонкий пергамент.
- Проявляется синюшность и несвойственная пигментация тканей.
- Часто наблюдается озноб во время сна.
- Появляются судороги мышц икр в ночные часы, во время сна.
- На истончившейся коже возникают капли желтоватой, прозрачной жидкости типа сукровицы.
Далее появляется язва с острыми и уплотнёнными краями. Очень быстро в незаживающую рану поселяются патогенные микроорганизмы, что приводит к нагноению раны.
Ноги более подвержены образованию сложных и глубоких язв, так как здесь часто происходит замедление движения крови в сосудах и венах. Ограниченное питание тканей и нарушения лимфатической системы приводит к образованию открытых ран.
Причины
Основной причиной развития открытых ран называют нарушение кровоснабжения в определённой части организма. Чаще всего это нижние конечности, так как замедленный кровоток и образование тромбов характерны для этой области.
У пациентов, страдающих сахарным диабетом, трофические язвы главным образом локализуются на большом пальце стопы или пятках.
Распространёнными причинами возникновения дефектов называют:
- Недостаточность венозная в хроническом виде, развивающаяся из-за варикоза вен, посттромботического заболевания, после некоторых операций или в результате аномального строения вен с рождения;
- Хроническая форма артериальной недостаточности, развивается в результате заболевания сахарным диабетом, гипертонической болезни или патологий артерий ног;
- нейротрофические расстройства, которые формируются в результате серьёзных травм позвоночника;
- свищи вен и артерий, они бывают врождённые и приобретённые;
- лимфедема;
- изменения травматического характера, к примеру после обморожения, радиационного воздействия или ожога;
- инфекции, в том числе вирус герпеса, туберкулез или гнойные воспаления;
- опухоли различной этиологии, как доброкачественные, так и злокачественные;
- внешнее воздействие, в том числе употребление наркотических и психотропных препаратов.
Также причиной развития трофических язв нижних конечностей может стать совокупность нескольких причин из перечисленного списка.
Далеко не у всех пациентов с перечисленными заболеваниями и патологиями возникают трофические язвы. Существует ещё ряд факторов, которые могут стать решающими в развитии кожного дефекта. К примеру, избыточная масса тела, а также чрезмерные физические нагрузки или долгое пребывание в одном положении. Последнее относится не только к «сидячей» работе, но и к людям, которые по причине травм, операций или нарушений деятельности организма вынуждены лежать.
Пожилые люди чаще страдают данной проблемой, так как в силу возраста нарушается кровообращение в нижних конечностях, образ жизни малоподвижен, а также существует ряд хронических заболеваний. Кроме того, с течением лет иммунная система организма ослабевает.
Патогенез
Чаще всего болезнь наблюдается в результате нарушения естественного кровотока в венах и артериях нижних конечностей, а также проблемах с течением лимфы. Кровь становится гуще, медленнее передвигается по сосудам, продукты обмена скапливаются в мелких капиллярах. В результате ткани истончаются, нарушается система регенерации клеток. Возникает ситуация. Когда даже малейшая царапина может стать причиной разрастания трофической язвы.
Повреждённые клетки тканей и некроз становится благоприятный средой для размножения патогенной микрофлоры. Бактерии вызывают нагноение, а также распространяют инфекцию по организму. Это может приводить к таким осложнениям как гангрена и сепсис, с последующей ампутацией конечности.
У людей с низким порогом чувствительности, к примеру, страдающих диабетом, повышен риск развития трофических язв, так как они могут вначале не замечать ран на ногах.
Классификация и стадии
Лечение трофических язв связано с особенностями их происхождения. При этом применяют обширную классификацию, по которой делят патологии на многочисленные разновидности. Патологию делят на несколько групп, которые формируются в зависимости от причины возникновения болезни, а также интенсивности её течения и заживления при квалифицированной терапии.
Классификация трофических язв, следующая:
- Венозные. Их развитие связано с варикозом и образованием тромбов в глубоких венах.
- Артериальные. Связаны с развитием атеросклеротических бляшек.
- Диабетические. Они связаны с повышенным содержанием сахара, нарушениями кровообращения в капиллярах, патологии нервов.
- Гипертонические. Наблюдаются при течении синдрома Мартореля.
- Системные. Появляются при системных нарушениях организма, к примеру, нарушениях обмена веществ, васкулите и других заболеваниях.
- Нейротрофические. Возникают на фоне патологий или травмирования нервных стволов.
- Рубцовые. Образуются в местах, где проводились оперативные вмешательства и остались шрамы.
- Застойные. Происходят в результате недостаточного кровоснабжения и предельной отёчности конечностей, чаще это случается при сердечно-сосудистых патологиях.
- Пиогенные. Запущенные состояния гниения, когда человек не следит за собственной гигиеной.
- Специфические и инфекционные. Связаны с параллельным течением опасных заболеваний пациента, к примеру, туберкулёзом или сифилисом.
- Малигнизированные. Образованы опухолями на коже.
- Лучевые.
- Возникшие в результате внешнего воздействия, например, ожогов или обморожения.
Также существует разновидность трофических язв, которые образуются в результате самостоятельного членовредительства пациента самому себе. Их называют искусственными. Чаще всего пациент пытается симулировать состояние болезни таким образом.
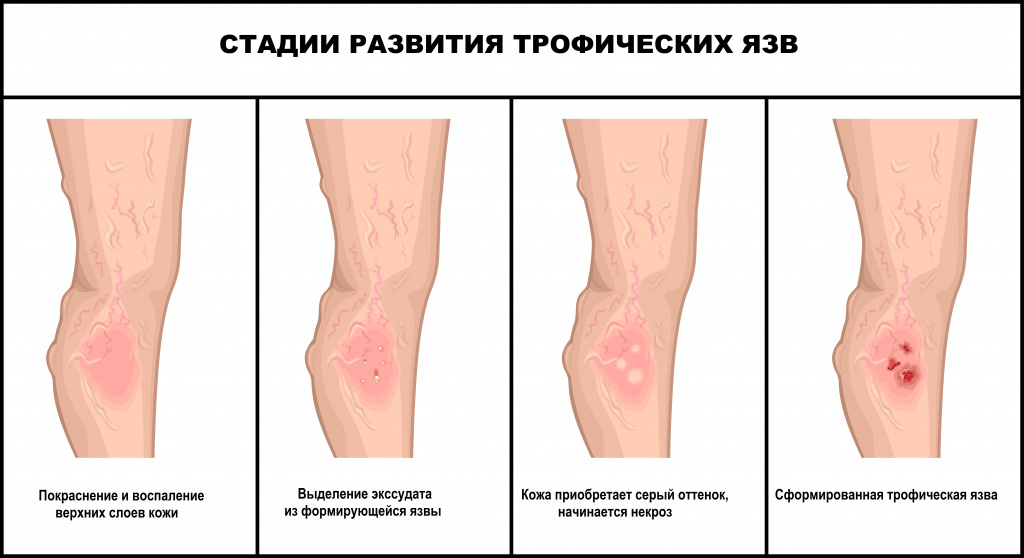
Согласно официальным классификациям, выделяют несколько основных стадий заболевания. Первая стадия предполагает возникновение поверхностной раны. Она располагается на нижней конечности, ткани вокруг синюшные, кожа истончена, наблюдается отёчность и боль в центре дефекта. Сама рана сухая и пока не загноившаяся.
Вторая стадия обусловлена ухудшением состояния раны. Она увеличивается в размерах, появляются бугры и неровности, края синюшного цвета. Язва мокнущая с гнойным налётом, затрагивает все слои кожи.
На третьей стадии уплотняется дно язвы и её стенки, кожа вокруг становится болезненной и сильно отёчной. Четвёртая стадия характеризуется постоянно мокнущей раной, при нажатии на края которой проявляется кровь. Кожные покровы бледные, тонкие, неживые.
Пятая стадия предполагает начало процесса заживления раны. Она очищается от гноя и начинает затягиваться. На шестой стадии трофическая язва заживляется, образуется плотный рубец.
Диагностика
Пациент, заметивший на своих конечностях язву, должен незамедлительно обратиться к врачу. Это может быть хирург или флеболог. В первую очередь квалифицированный доктор проводит визуальный осмотр и собирает анамнез пациента. Затем назначаются стандартные анализы и изучается карта пациента.
Только после установления причин возникновения трофических язв назначаются специальные анализы и проводятся специфические диагностические мероприятия.
Для назначения анализов учитывается возраст пациента, его хронические и сопутствующие патологии, учитывается количество язв и места их локализации. Для начала доктор назначает стандартные виды анализов: моча, биохимический и общий анализ крови. В рамках анализа крови определяется количество сахара и холестерина. Это очень важные показатели.
Если рана мокнущая, можно взять выделяемую жидкость на бакпосев, а также провести гистологию и цитологию. Это позволяет определить агрессивность трофических язв, а также определить тип присоединившейся патогенной микрофлоры.
Для верности диагноза также проводится ультразвуковое исследование венозного кровотока. Если предполагается нарушение артериального потока, направляют на МРТ с введением контрастного вещества, чтобы определить место нарушения.
Лечение
Спрашивая, как лечить трофическую язву, пациент должен понимать, что это не просто использование препаратов и мазей. Здесь важен комплексный подход, чтобы искоренить причину возникновения дефектов тканей, восстановить кровообращение и улучшить регенерацию. В противном случае предполагается возникновение рецидивов.
В зависимости от сложности заболевания применяют консервативное лечение мазями и другими препаратами, возможно, с использованием физиотерапии и рецептов народной медицины. При запущенных случаях показанием может стать оперативное вмешательство.
Трофическую язву можно также вылечить при помощи ЭВЛК. Данный способ лечения актуален, если причина недуга заключается в больной вене, которая нарушает кровоток и тем самым провоцирует развитие язвы на нижних конечностях
Консервативная терапия
Если человеку не требуется срочное хирургическое вмешательство, как правило, врач назначает консервативное лечение. Оно включает использование компрессионного белья для восстановления нормального кровообращения в конечностях. А также применение широкого спектра лекарственных препаратов.
В качестве компрессии используют специальные чулки или эластичные бинты.
Медикаментозная терапия включает регулярные профессиональные обработки раны, а также использование веществ против воспаления, инфицирования раны и стимулирующих заживление дефекта. В комплексе назначаются антибиотики широко спектра, препараты для восстановления нормального тока венозной крови, противовоспалительные и трофические вещества.
Антибиотикотерапию применяют при явных признаках инфекции: покраснение раны, гнойные выделения, повышение температуры тела пациента.
Длительность приёма антибиотиков варьируется в зависимости от запущенности патологии и ответа патогенной микрофлоры на применение препаратов против трофических язв. Курс длится от 2–3 недель вплоть до двух месяцев непрерывного приёма таблеток или инъекций. При сильных болях используются подходящие пациенту обезболивающие.
Показано также использование средств против свёртываемости крови, препаратов, улучшающих приток венозной крови и её нормальную циркуляцию. Не менее важно использовать мази против варикозного расширения вен. На фоне общей терапии используют местные обработки, обязательно антисептиком, а затем нетугая повязка с мазями для трофических язв. Они заживляют и способствуют регенерации клеток.
По мере заживления начинают применять специальные пластыри для данного заболевания.
Нельзя перетягивать область поражения, применяя тугие повязки. К ране нужно обеспечить свободный доступ кислорода, чтобы заживление происходило быстрее.
Хирургическое вмешательство
Если размеры поражения превышают показатели 50–70 мм требуется помощь хирурга. Он убирает некротические ткани, зачищает гной и при необходимости проводит замещение отсутствующего кожного покрова путём трансплантации.
Операция по восстановлению кровообращения в повреждённом сосуде проводится одновременно с лечением трофической язвы.
Если язва осложнена обширным некрозом, особенно это касается пальцев ног, назначается ампутация части конечности. В настоящее время существуют щадящие методы восстановления кровотока с помощью лазера или специального клея, однако положительный исход применения подобной процедуры может предусмотреть только врач.
В рамках лечения и восстановления пациенту назначаются физиотерапевтические процедуры. К примеру, лечение дарсонвалем, озонотерапеия, СУФ и инфракрасное облучение, лазерная корректировка и магнитотерапия. При домашних обработках, наряду с антисептиками, используются примочки с отварами трав.
Лекарства и препараты
В каждом индивидуальном случае лекарственные средства подбираются для конкретного пациента. В начале терапии доктор может назначить антибиотики широкого спектра, но после получения результатов биохимии и бакпосева назначения могут быть скорректированы.
В качестве веществ, способствующих ускорению процесса восстановления тканей и обменных процессов, применяют Актовегин или Пентоксифиллин. Для заживления и устранения варикоза применяют венотоники. Это мази для лечения варикоза – Флебодия 600, Детралекс или Троксевазин. Для местных обработок можно использовать Мирамистин или Хлоргексидин.
Курс лечения и особенности обработок назначается только наблюдающим доктором. Самолечение в этом случае недопустимо и не принесёт желаемого выздоровления. Заживление у всех проходит по-разному. Первые улучшения пациент заметит спустя 2 – 3 недели с момента начала терапии. Стойкий эффект можно увидеть спустя три месяца, а при обширных поражениях тканей – через полгода.
Профилактика
Предупредить развитие незаживающих язв на ногах можно только своевременным лечением болезней, способствующих нарушению кровообращения нижних конечностей. Важно наладить качественный режим жизни с достаточными физическими нагрузками, сбалансированным питанием и контролем веса. Не стоит забывать о регулярном посещении доктора для контроля состояния пациента.
Если имеются предпосылки к образованию варикоза, следует подобрать подходящий компрессионный трикотаж, выбрать удобную обувь, защитную одежду, чтобы предотвратить мелкие травмы. Обязательно соблюдать режим труда и отдыха.
Вопрос – Ответ
Несмотря на обилие информации, многие пациенты до сих пор не могут вовремя определить образование трофических язв и обращаются в кабинет доктора слишком поздно. Мы ответим на ряд самых популярных вопросов об этом заболевании.
Ангелина Б., 68 лет, г. Минск
Страдаю трофическими язвами несколько лет. Хотелось бы узнать, можно ли применять для местной обработки перекись и зелёнку?
Применение перекиси водорода возможно при ежедневных обработках и очищения ран перед наложением чистого бинта. Манипуляции важно проводить пару раз в сутки, утром и вечером после душа. Вместо перекиси водорода рекомендуют более щадящий раствор хлоргексидина. Зелёнка – популярное средство в медицинских аптечках россиян. Её также можно использовать при обработках, но наносить её исключительно на края раны, чтобы избежать инфицирования. Мазать саму рану не нужно, такое лечение неэффективно. В случае с трофическими язвами лучше применить мази для лечения конкретно этой патологии.
Вера Борисовна П., 52 года, г. Гродно
Страдаю сахарным диабетом и хотелось бы спросить, можно ли мазать трофические язвы инсулином?
Применение инсулина необоснованно. Нет никаких научных данных об эффективности данного препарата на открытых ранах. Кроме того, использование терапевтических средств без назначения доктора способно привести к различным осложнениям и ухудшению состояния пациента.
Виктор С., 62 года, г. Минск
Как проводить гигиену ран?
Достаточно подставить ногу под струю чистой воды и подержать в течение пары минут. Иногда рекомендуется использовать брусок хозяйственного мыла, но не каждый способен спокойно перенести эту процедуру. После промывания рану слегка просушивают и обрабатывают антисептиками, а затем накладывают чистую повязку. Подобные обработки проводятся дважды в сутки. Желательно, чтобы пациенту помогал кто-то из близких, чтобы не упустить развитие некроза и загноение.
- ИНВИТРО
- Библиотека
- Симптомы
- Трофическая язва
Трофическая язва
Трофическая язва: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Трофическая язва – это дефект покровных (кожи или слизистых оболочек) и мягких тканей, который не заживает на протяжении более 6 недель и возникает на фоне микроциркуляторных нарушений вследствие внешних или внутренних причин. Патология не является самостоятельной болезнью, а развивается вследствие различных заболеваний при нарушении кровотока, оттока лимфы и ухудшении питания (трофики) тканей. Трофическая язва характеризуется неспособностью тканей к самозаживлению.
Механизм формирования язвы кроется в длительной ишемии тканей, скоплении продуктов распада клеток, медиаторов воспаления и иммунных клеток. Под действием этих факторов развивается локальный некроз и отслоение поверхностных тканей с образованием открытого дефекта.
Трофические язвы могут появиться на любом участке тела, но чаще всего они локализуются на нижних конечностях (стопах, лодыжках, голенях).
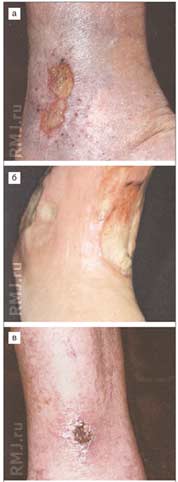
Предшествуют развитию язв сильная боль, отек, зуд и жжение кожи. На начальном этапе образуются глянцевые пятна темных оттенков, которые со временем превращаются в эрозии. На второй стадии процесс затрагивает не только эпителий, но и подкожные слои, кожа по краям раны становится неоднородной, приобретает синий оттенок, рана мокнет и болит. На последней стадии в патологический процесс вовлекаются клетчатка, мягкие ткани (мышцы), иногда твердые (сухожилия и даже кости), при прикосновении начинается кровоточивость. Внешне трофическая язва выглядит как мокнущая рана.
Открытая трофическая язва – это всегда потенциальный источник инфекции, многократно повышающий риск развития рожистого воспаления, флегмоны, лимфаденита, сепсиса, газовой гангрены. Проникновение патогенных микроорганизмов в суставы и костную ткань (остеомиелит) может привести даже к ампутации конечности.
Трофическая язва, представляя собой хронический воспалительный процесс, имеет риск злокачественного перерождения (малигнизации).
Разновидности трофических язв
Трофические язвы не возникают сами по себе, а являются следствием уже имеющейся патологии. В зависимости от этиологического фактора они могут быть следующих видов:
- венозная – вызвана варикозной болезнью или хронической венозной недостаточностью;
- артериальная – спровоцирована патологией артерий, чаще облитерирующим атеросклерозом;
- диабетическая – вызваны комплексным поражением мягких тканей при сахарном диабете;
- гипертоническая – развивается при тяжелом течении артериальной гипертонии;
- инфекционная – наблюдается при сифилисе, туберкулезе;
- пиогенная – возникает у пациентов с иммунодефицитом;
- нейротрофическая – обусловлена нарушениями в работе нервной системы, чаще травмой позвоночника и инсультом.
При поражении только кожи говорят о поверхностной трофической язве. Если в процесс вовлекается подкожная жировая клетчатка, язва считается глубокой. При поражении мышц и костей дефект классифицируют как очень глубокий.
Малыми язвами называют дефекты площадью до 5 см², средними – до 20 см², большими – до 50 см², гигантскими – больше 50 см².
Причины образования трофической язвы могут быть разными, но они так или иначе связаны с нарушением кровообращения или обмена веществ. Спровоцировать процесс способны следующие заболевания:
- Венозная недостаточность, васкулит, варикоз и посттромбофлебитическая болезнь. Трофические изменения обусловлены нарушением оттока венозной крови. Более чем в 70% случаев язвы формируются из-за хронических патологий вен.
- Анатомические и воспалительные заболевания лимфатических сосудов – острый или хронический лимфостаз.
- Артериальная гипертензия, злокачественное течение гипертонической болезни (синдром Марторелля), облитерирующий атеросклероз, облитерирующий эндартериит и неспецифический аорто-артериит. Наблюдается хроническая ишемия и тяжелая гипоксия тканей, в результате изменения давления в артериях или нарушения их проходимости.
- Диабетическая микроангиопатия и полинейропатия. Сопровождается микроциркуляторными нарушениями в периферических областях, изменением кислотно-основного состояния тканей, повреждением нервов. Роль нейропатических нарушений признается ведущей, поскольку не только снижает потенциал тканей к регенерации, но и приводит к травматизации стопы (синдром диабетической стопы).
- Травмы. Язва может возникнуть в результате повреждения спинальных структур или периферических нервных волокон, а также после обморожений, глубоких ожогов. Они возникают в денервированных зонах и отличаются безболезненным течением и крайне плохой регенерацией. Появление трофических язв нижних конечностей у больных, перенесших травму, обычно связано с повреждением седалищного или большеберцового нерва.
- В результате инфицирования ссадин, микротравм, как последствие фолликулитов, фурункулеза, пиодермий. Более чем в 90% случаев это больные с вторичным иммунодефицитом.
- Язвы при системных заболеваниях соединительной ткани, как правило, возникают в виде местных проявлений при коллагенозах – системной красной волчанке, геморрагическом васкулите (некротическая форма). Их выраженность коррелирует с активностью аутоиммунного процесса.
- Специфические и инфекционные факторы – болезнь Базена, лепра (проказа), язва Бурули, тропическая язва, лейшманиоз, риккетсиоз, онхоцеркоз (вид гельминтоза), интоксикации и др.
К каким врачам обращаться при трофической язве
Лечение осуществляет врач-флеболог или хирург. Перед началом лечения больному следует проконсультироваться с дерматологом, эндокринологом, кардиологом и терапевтом. При наличии в анамнезе травмы позвоночника пациента осматривает нейрохирург.
Диагностика и обследования при трофической язве
Для диагностики трофической язвы врачу достаточно провести обычный визуальный осмотр. Намного важнее выявить причину ее развития.
Лабораторные исследования
- Клинический анализ крови.
Гемостазиограмма (коагулограмма) расширенная
Синонимы: Гемостазиограмма.
Coagulation studies (coagulation profile, coag panel, coagulogram).
Краткая характеристика исследования «Гемостазиограмма (коагулограмма) расширенная»
…
Методы инструментальной диагностики
- Ультразвуковое дуплексное сканирование вен и артерий нижних конечностей.
Рентген костей стопы
Рентгенологическое исследование стопы в двух проекциях позволяет диагностировать травмы и другие патологические изменения, в том числе и плоскостопие.
Рентгенография костей голени
Рентгенологическое исследование костно-суставной системы нижних конечностей предназначено для обнаружения различной патологий, в том числе и травматического ге…
Что делать при трофической язве?
- Добросовестно соблюдать врачебные назначения.
- По возможности предупредить нарастание отечности тканей голени и стопы. Для выведения лишней жидкости из организма, необходимо:
- придерживаться диетического питания, не употреблять соленую, жирную пищу, максимально ограничить потребление соли;
- в редких случаях по назначению врача допускается прием мочегонных средств.
- Пользоваться компрессионным бельем. Класс компрессии и вид трикотажа (чулки, гольфы) зависят от выраженности гемодинамических нарушений пораженной конечности.
- Нормализовать массу тела.
- Заниматься физкультурой, избегать длительных статических нагрузок.
- Полностью отказаться от вредных привычек (приема алкоголя, курения), которые ухудшают кровообращение.
- Не переохлаждать ноги, приобрести мягкую, удобную обувь из натуральных материалов.
- Если локализацией язвенного дефекта является подошва или пальцы стопы, пациенту рекомендовано использование специальной шины-распорки либо разгрузочную обувь. Во время ходьбы требуется снизить нагрузку на пораженный участок.
- Тщательно обрабатывать пораженный участок антисептиками средствами.
Лечение трофической язвы
Основным тактическим направлением лечения язв является воздействие на патогенез заболевания. Лишь при устранении причин заболевания можно рассчитывать на эффективное и стойкое избавление пациента от трофической язвы.
Лечение трофических язв также подразумевает:
- прием антибиотиков;
- наложение повязок с ранозаживляющим составом;
- физиотерапевтическое лечение;
- хирургическое лечение (по показаниям).
При венозной недостаточности назначают венотоники, флебопротекторы, периферические вазодилататоры, антикоагулянты и антиагреганты. На всех стадиях сосудистой недостаточности применяют препараты метаболического действия. При атеросклерозе показана диета и средства из группы статинов, фибратов, никотиновая кислота. При сахарном диабете подбирают гипогликемические средства, препараты для улучшения микроциркуляции. Для рассасывания струпа и тромботических масс накладывают компрессы с ферментами. Для купирования воспаления применяют нестероидные противовоспалительные препараты, средства с гормональным компонентом.
При варикозном происхождении язвы после заживления дефекта может потребоваться хирургическое удаление пораженных вен или лечение с помощью безоперационных методик (лазерной коагуляции, клеевой облитерации, радиочастотной абляции).
На сегодняшний день золотым стандартом хирургического лечения осложненной варикозной болезни нижних конечностей признана эндовазальная лазерная коагуляция, которую выполняют под местной анестезией.
При поражении артерий проводят эндоваскулярные реваскуляризирующие вмешательства и открытые реконструктивные операции, направленные на восстановление трофики периферических тканей. При крупных дефектах, которые долго не заживают, хирургическая операция подразумевает кожную пластику раны.
Грамотное хирургическое вмешательство с использованием современных малоинвазивных эндоваскулярных технологий позволяет во многих случаях избавить пациента от тяжелых страданий, добиться заживления язвенного дефекта.
Для дальнейшего лечения трофической язвы пациенту назначают прием ангиопротекторов и дезагрегантов, а также целого ряда раневых покрытий, мазей, которые способствуют ускорению регенерации тканей. Топические средства назначают строго с учетом фазы раневого процесса, выраженности воспаления и состояния кожи. Медикаментозное и хирургическое лечение может дополняться различными физиопроцедурами.
Источники:
- Флебология. Руководство для врачей под ред. Савельева В.С., Гологорского В.А., Кириенко А.И. / М.: Медицина, 2001. – 664 с.
- Амбулаторная ангиология. Руководство для врачей под ред. Кириенко А.И., Кошкина В.М., Богачева В.Ю. / Литтерра, 2010. – 327 с.
- Савельев В.С., Сосудистая хирургия [Электронный ресурс]: Национальное руководство. Краткое издание / Под ред. В.С. Савельева, А.И. Кириенко / М.: ГЭОТАР-Медиа, 2015. – 464 с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
9551
24 Февраля
-
9628
16 Февраля
-
10485
04 Февраля
Похожие статьи
Мушки перед глазами
Мелькание мушек перед глазами: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Красные пятна на ладонях
Любые изменения цвета кожи на руках всегда обращают на себя внимание. В большинстве случаев пятна на ладонях возникают как симптом некоторых заболеваний. Появление красных пятен на ладонях может быть причиной как личного дискомфорта, так и нарушения социальных контактов.
Тремор рук
Тремор рук: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Снижение артериального давления
Артериальная гипотония – патологическое снижение артериального давления (АД) менее 100/60 мм рт. ст., сопровождаемое головокружением, нарушением зрения, снижением мыслительных способностей и обмороками.
У разных людей низкое давление может варьировать в достаточно широких пределах.
Провалы в памяти
Под «провалами в памяти» понимают полную или частичную потерю воспоминаний.
Термин «трофический» в переводе с греческого языка означает питание. А значит, данное заболевание связано с нарушением питания тканей.
Трофические язвы часто развиваются на фоне другого хронического заболевания, например, это может быть сахарный диабет, варикозная болезнь и другие.
Такие дефекты нередко инфицируются патогенными микроорганизмами, что еще больше усугубляет процесс заживления. Чаще трофические язвы локализуются на нижних конечностях, но могут встречаться и в других местах.
Есть еще одна разновидность нарушений целостности кожи — пролежневая язва, которая представляет собой повреждение кожи и подлежащей ткани, возникшее в результате длительного механического давления1.
Согласно международной классификации болезней МКБ-10 врач может установить такой диагноз, используя код:
- L98.4.2 – язва кожи трофическая
- I83.2 – варикозное расширение вен нижних конечностей с язвой и воспалением
По данным эпидемиологических исследований – около 1-2% взрослого населения страдает от трофических язв2.
Пролежни
Пролежни образуются в результате длительного давления на участок ткани. Как лечат такие повреждения?
Подробнее

Классификация трофических язв
Трофические язвы могут быть1,2,3:
- поверхностные (когда поражение ткани распространяется неглубоко)
- глубокие (поражение, имеющее сильное распространение)
- локальные (как правило, имеющее отдельный небольшой участок поражения)
- циркулярные (множественные, охватывающие большую площадь конечности)
В зависимости от хронического заболевания, провоцирующего образование трофических язв, их можно разделить на:
1. Венозные язвы (сосудистое поражение вен): варикозная, посттромбофлебическая болезнь, синдром Клиппеля-Треноне (врожденные дисплазии глубоких вен)
2. Артериальные язвы (сосудистое поражение артерий):
- плохое артериальное кровоснабжение (заболевание периферических сосудов, атеросклероз)
- диабетические микроангиопатии
- синдром Паркса— Вебера—Рубашова (врожденные артериовенозные свищи и аневризмы), а также посттравматические артериовенозные свищи и аневризмы
3. Язвы, возникающие из-за хронической недостаточности кровообращения в конечностях (сосудистая ишемия): атеросклероз, диабетические ангиопатии, синдром Марторелла (гипертензионно-ишемические язвы)
4. Диабетические язвы у больных сахарным диабетом (высокий уровень сахара в крови приводит к поражению мелких сосудов и нервов)
5. Язвы, связанные с неврологическими заболеваниями:
- синдром Гийена-Барре
- сирингомиелия (полости в спинном мозге)
- паралич нижних конечностей
- диабетическая нейропатия
- алкогольная полинейропатия
- травмы, заболевания головного мозга и периферических нервов
6. Посттравматические язвы, возникающие из-за травм, приводящих к возникновению глубоких ран кожи и прилежащих тканей
7. Язвы, вызванные общим снижением иммунитета организма: нарушения и заболевания крови, инфекционные заболевания (флегмона, рожистое воспаление), при нарушении рациона питания
Симптомы трофической язвы
Важно помнить, что симптомы возникновения язвы могут отличаться в зависимости от причины их возникновения. Как правило, они имеют такие общие закономерности:
Появление синеватого пятна на фоне утолщения кожного покрова.
«Разрастание» участка поражения, увеличение площади пораженного участка.
Болезненность при прикосновении и надавливании на поврежденный участок.
Пораженный участок кожи может несколько дней или даже недель не менять внешний вид, что свидетельствует о медленном заживлении раны.
Наличие симптомов дискомфорта со стороны пораженного участка: покалывание, боль, жжение, отек, ощущение пульсации или ноющей боли, кожный зуд, ощущение «тяжелых» ног10.
Причины возникновения трофических язв на ногах, щиколотках, стопе и пальца
Так как причины возникновения язв могут быть очень разнообразными, следует рассмотреть наиболее распространенные из них.
Диабетические язвы
Сахарный диабет – хроническое эндокринное заболевание, которое связано с нарушением обмена сахара в организме. Такие длительные нарушения приводят к изменениям в различных тканях нашего организма. При сахарном диабете язвы часто возникают на нижних конечностях.
У людей с сахарным диабетом поражаются мелкие сосуды и нервы, возникает нарушение походки, из-за чего появляется лишнее давление на стопу. Это повышает травматизацию мягких тканей, и возникает изъязвление.
Далее длительное воспаление на поврежденном участке приводит к изменению чувствительности. При сахарном диабете у человека нарушается питание тканей, что приводит к замедлению процесса регенерации кожи, а присоединение инфекции осложняет течение раны. В этом случае происходит расширение площади поражения с вовлечением соседних участков кожи и тканей.
Также возможно ишемическое повреждение (местное нарушение кровотока), которое ухудшает заживление ран, снижая поступление кислорода и всех компонентов, необходимых для заживления.
Венозные язвы
Хронические венозные язвы возникают ввиду последствий постоянного повышенного венозного давления на кожную микроциркуляцию.
Пожилой возраст, ожирение, большая площадь язвы и несоблюдение пациентом компрессионной терапии отрицательно влияют на заживление язвы.
Нейрогенные язвы
К нейрогенным язвам нижних конечностей относятся все язвы, причины которых связаны с нарушением работы нерва (нейропатией).
Нейропатические язвы на подошвах стоп или кончиках пальцев обычно развиваются в местах, подверженных повторяющимся высоким нагрузкам во время повседневной деятельности. В точках аномальной нагрузки и трения может произойти образование мозолей. Впоследствии мозоль трескается и ломается, что приводит к изъязвлению. Таким образом, риск возникновения язвы повышается, когда на конечностях присутствуют мозоли.
О лечении трофических язв на ногах смотрите в коротком видео с врачом-хирургом Федором Яновичем Красковским
Диагностика трофических язв
При возникновении язвы следует обратиться к врачу-флебологу, который проведет комплексное обследование, как правило, включающее следующие исследования:
- общий анализ крови
- уровень сахара в крови
- протромбиновое время (время, за которое формируется кровяной сгусток)
- частичное тромбопластиновое время – тест, позволяющий выявить нарушения в процессе свертываемости крови
- почечный и печеночный анализы
- профиль липидов (для оценки риска сосудистых заболеваний)
- уровень гликированного гемоглобина (позволяет проанализировать уровень сахара в крови за определенный период времени)
- уровень преальбумина (для оценки состояния питания больного)5
Ежегодно необходимо проводить оценку уровня чувствительности диабетической стопы5.
Кроме того, важна оценка артериального кровоснабжения.
Лечение трофических язв
Успех лечения трофических язв зависит от правильного определения причины возникновения заболевания, а также от местных и системных факторов, которые могут препятствовать процессу заживления.
Лечение раны начинается с ее очищения от гноя и омертвевших тканей7. После завершения очищения раны необходимо проведение местной антимикробной терапии для устранения бактерий в трофической язве8. Для этих целей используют антисептические растворы, мази, кремы и гели, которые наносятся непосредственно на пораженный участок кожи. Возможно использование различных раневых повязок, например гидрогелевых с ионами серебра.
Использование системных антибиотиков требуется только в острой инфекционной фазе, при наличии целлюлита или отсутствии заживления правильно обработанной раны. Их назначение определяет лечащий врач8.
При лечении тяжелых диабетических язв стопы эффективна гипербарическая оксигенация – насыщение организма пациента кислородом под высоким давлением9.
Применяемые местно факторы роста помогают ускорить заживление, стимулируют образование новой соединительной ткани и усиливают восстановление верхнего слоя кожи5.
Также для восстановления поврежденного участка необходимо обеспечить снятие нагрузки с язвы – постельный режим, костыли, гипсовую повязку, специальную обувь10.
При глубоких и обширных поражениях с большим количеством омертвевших тканей показаны хирургические варианты лечения – удаление краев язвы, некротических (омертвевших) тканей.
Местные препараты для лечения трофических язв
Для лечения трофических язв могут использоваться антисептические растворы, мази и прочие средства для местного применения, а именно:
Раствор повидон-йода, который оказывает бактерицидное действие на грамположительные и грамотрицательные бактерии, эффективен в отношении грибов, вирусов, простейших
Мази:
- с антисептическим, противогрибковым, противомикробным действием широкого спектра — повидон-йод в форме мази
- с антибактериальным и бактерицидным действием широкого спектра
- с бактериостатическим (подавление способности микроорганизмов к размножению)
- с противовоспалительным, противомикробным действием
- протеолитические ферменты с ранозаживляющим, раноочищающим, антибактериальным действием
Кремы с противовоспалительным действием
Аэрозоли с противомикробным действием
Местное лечение кожных ран направлено на подавление инфекции и ускорение заживления. Локальные (местные) средства обладают антимикробными свойствами, поддерживают процессы ранозаживления, а также удобны в применении.
Применение повидона-йода (Бетадин®) для лечения трофических язв
Антисептическое средство повидон-йод (Бетадин®) часто используется для обработки раневой поверхности. Йод постепенно высвобождается из комплекса с повидоном (носитель йода в лекарстве) при контакте с кожей, что способствует гибели микроорганизмов. Средства, содержащие йод, оказывают влияние на заживление кожных ран за счет своего антимикробного действия и ускорения образования новой соединительной ткани12,13.
Бетадин® имеет различные лекарственные формы. При лечении трофических язв используются:
- Водный 10% раствор Бетадина®, который разводят в соотношении 1:10 с водой или применяют неразбавленный раствор. Препарат наносят непосредственно на поверхность трофической язвы. Препарат не вызывает жжения и других неприятных ощущений.
- Мазь Бетадин® наносят на поверхность язвы тонким слоем 1 раз в сутки.
Инструкция
Где купить Бетадин® раствор?
Препарат Бетадин® имеет следующие противопоказания:
- повышенная чувствительность к йоду и другим составляющим препарата
- одновременное применение радиоактивного йода
- нарушение функции щитовидной железы
- аденома щитовидной железы
- герпетиформный дерматит Дюринга
- применение у новорожденных детей
Кроме того, препарат с осторожностью используется при заболевании почек, в периоды беременности и лактации12,13.
Профилактика образования трофических язв на на ногах, стопе и пальцах ног
Для предупреждения развития трофических язв рекомендуется выполнять следующие профилактические мероприятия:
- Пациенты с сахарным диабетом должны осуществлять гликемический контроль (контроль уровня своего сахара в крови), следить за артериальным давлением
- Рекомендуется отказаться от курения и употребления алкоголя
- Тщательно ухаживать за ногами
- Регулярно проходить медицинские осмотры9
- Всем пациентам с заболеваниями вен необходимо использовать компрессионные чулки. При наличии сопутствующей ишемической болезни чулки использовать нельзя1
Часто задаваемые вопросы
Как выглядит трофическая язва на ноге?
Трофическая язва представляет собой глубокую рану в области нижней конечности (голени, пятки или стопы), которая медленно заживает.
Какой врач лечит трофические язвы?
При поиске причины возникновения заболевания необходима консультация терапевта, эндокринолога, кардиолога. Трофическая язва — глубокая рана кожи, поэтому важно проконсультироваться с дерматологом. Точный диагноз может поставить хирург, потому что большинство трофических язв связано с нарушением кровообращения ног.
Чем мазать трофическую язву?
Для лечения трофических язв хорошо зарекомендовала себя мазь на основе повидон-йода (Бетадин®). Препарат обладает антибактериальным, противогрибковым противовирусным действием14.
Красковский Федор Янович
Врач-хирург.

Читать по теме

Пролежни
Пролежни образуются в результате длительного давления на участок ткани. Как лечат такие повреждения?
Подробнее
Повидон йод
Характеристики и свойства повидон-йода. Для чего применяется повидон-йод? Инструкция по применению раствора, мази, свечей Бетадин® с повидон-йодом.
Подробнее

Йод
Сферы использования йода. Отличия повидон-йода от спиртового раствора йода.
Подробнее
Список литературы
- Puri V, Venkateshwaran N, Khare N. Trophic ulcers-Practical management guidelines. Indian J Plast Surg. 2012;45(2):340-351. doi:10.4103/0970-0358.101317.
- Кияшко В.А.Трофические язвы нижних конечностей.// РМЖ. №4 от 26.02.2003 стр. 221.
- Гриценко В.В., Орловский П.И., Гавриленков В.И. Современные аспекты диагностики и лечения трофических язв венозной этиологии// Издательство СПбГМУ, 2007.
- Gloviczki P, Comerota AJ, Dalsing MC, et al. The care of patients with varicose veins and associated chronic venous diseases: clinical practice guidelines of the Society for Vascular Surgery and the American Venous Forum. J Vasc Surg. 2011;53(5 Suppl):2S-48S. doi:10.1016/j.jvs.2011.01.079.
- Brem H, Sheehan P, Rosenberg HJ, Schneider JS, Boulton AJ. Evidence-based protocol for diabetic foot ulcers. Plast Reconstr Surg. 2006;117(7 Suppl):193S-211S. doi:10.1097/01.prs.0000225459.93750.29.
- Dorweiler B, Neufang A, Kreitner KF, Schmiedt W, Oelert H. Magnetic resonance angiography unmasks reliable target vessels for pedal bypass grafting in patients with diabetes mellitus. J Vasc Surg. 2002;35(4):766-772. doi:10.1067/mva.2002.119505.
- Steed DL, Donohoe D, Webster MW, Lindsley L. Effect of extensive debridement and treatment on the healing of diabetic foot ulcers. Diabetic Ulcer Study Group. J Am Coll Surg. 1996;183(1):61-64.
- White RJ, Cooper R, Kingsley A. Wound colonization and infection: the role of topical antimicrobials. Br J Nurs. 2001;10(9):563-578. doi:10.12968/bjon.2001.10.9.9387.
- Jeffcoate WJ, Harding KG. Diabetic foot ulcers. Lancet. 2003;361(9368):1545-1551. doi:10.1016/S0140-6736(03)13169-8.
- Boulton AJ, Bowker JH, Gadia M, et al. Use of plaster casts in the management of diabetic neuropathic foot ulcers. Diabetes Care. 1986;9(2):149-152. doi:10.2337/diacare.9.2.149.
- Ducic I, Felder JM 3rd, Iorio ML. The role of peripheral nerve surgery in diabetic limb salvage. Plast Reconstr Surg. 2011;127 Suppl 1:259S-269S. doi:10.1097/PRS.0b013e31820063d4.
- Bigliardi PL, Alsagoff SAL, El-Kafrawi HY, Pyon JK, Wa CTC, Villa MA. Povidone iodine in wound healing: A review of current concepts and practices. Int J Surg. 2017;44:260-268. doi:10.1016/j.ijsu.2017.06.073.
- Wang L, Qin W, Zhou Y, et al. Transforming growth factor β plays an important role in enhancing wound healing by topical application of Povidone-iodine. Sci Rep. 2017;7(1):991. Published 2017 Apr 20. doi:10.1038/s41598-017-01116-5
- Инструкция по медицинскому применению препарата Бетадин (раствор, мазь), РУ П N015282/03, РУ П N015282/02.
Данный термин, широко распространенный в клинической практике, носит собирательный характер и не имеет регистра в международной классификации болезней.
Но как и тысячелетия тому назад (данная форма патологии отмечена еще в Древнем Египте, среди династий фараонов), она существует и в наши дни.
Трофические язвы на нижних конечностях являются следствием разнообразных заболеваний, нарушающих локальную гемодинамику артериальной, венозной, лимфатической систем, включая микроциркуляторный уровень поражения. Кроме этих факторов, причиной появления трофических язв могут быть различные травмы кожи, мягких тканей и периферических нервов.
Известно множество форм кожных заболеваний, которые при многолетнем длительном течении также могут приводить к появлению грубых трофических расстройств на конечностях.
Для определения (выбора) оптимального варианта лечения больного с трофической язвой на нижней конечности клиницист должен в первую очередь обратить главное внимание на сбор анамнеза, т.е. сфокусироваться на всех наиболее часто встречающихся вариантах патологии, а также вспомнить и более редкие, порой даже эксклюзивные формы осложнений известных заболеваний.
Вне всякого сомнения, грубые трофические нарушения на нижних конечностях встречаются чаще всего среди пациентов, страдающих хронической венозной недостаточностью (ХВН). Следует подчеркнуть, что среди больных с первичным варикозным расширением вен эти трофические язвы встречаются относительно редко, примерно в 3% случаев. Но среди пациентов, перенесших в анамнезе однократный или повторный тромбоз глубоких вен на разных уровнях конечности, включая тазовый сегмент, трофические язвы обнаруживаются в 14–30% наблюдений, причем с нарастанием сроков заболевания опасность развития язвы увеличивается.
В руководстве (Флебология, 2001) под редакцией академика В.С.Савельева приводится следующая примерная этиологическая частота трофических язв:
Варикозные – 52 %
Артериальные – 14%
Смешанные – 13%
Посттромбофлебитические – 7%
Посттравматические – 6%
Диабетические – 5%
Нейротрофические – 1%
Прочие – 2%.
В то же время многие авторы в материалах Международной конференции российских ангиологов и сосудистых хирургов (Ярославль 2002) отмечали, что основной причиной развития язв является ранее перенесенный тромбоз глубокой венозной системы (58,7–68,0%) – [Бабаджанов В.Р., Васютков В.Я.].
Важным моментом, определяющим тактику лечения трофической язвы ХВН, является сочетание ее с хронической артериальной недостаточностью, которая встречается примерно у 10–20% пациентов.
При таком сочетании не рекомендуется компрессионная терапия (эластичное бинтование, гольфы и т.д.), а выполнение операции, особенно на голени, может осложниться плохим заживлением раны, нагноением, что объяснятся недостаточным артериальным кровоснабжением. Поэтому первым этапом желательно выполнить артериальную реконструкцию (различные виды профундопластики или бедренно–подколенную реконструкцию, методом энартерэктомии или шунтирование). Улучшить кожный кровоток на голени может также поясничная симпатэктомия, которая выполняется эндоскопическим методом.
Основная причина развития трофических язв заключается в формировании стойкого патологического «вертикального» рефлюкса в глубокой и поверхностной венозной системе, а также наличие «горизонтального» рефлюкса на уровне вен коммуникантов и перфорантов, расположенных на голени, особенно по внутренней ее поверхности в нижней трети.
Ортостатический флебостаз провоцирует прогрессирование нарушений венозной гемодинамики и трофики тканей.
Исходя из этих положений и формируются основные принципы патогенетически обусловленного лечения пациентов. Наиболее важным из них являются:
1. Соблюдение режима труда и отдыха с ограничением пребывания в вертикальном положении.
2. Компрессионная терапия до 30–40 мм рт.ст.
3. Медикаментозное лечение: флеботоники – у больных без выраженных трофических расстройств возможно применение венорутона, троксерутина и др., но при наличии трофических язв желательно применение микронизированной формы диосмина по 2 таблетки в день в течение 1–2 месяцев. Большим преимуществом данного препарата является его быстрое всасывание и накопление в течение 4–6 часов и накопление в зоне трофической язвы.
4. Применение дезагрегантов (малые дозы ацетилсалициловой кислоты 0,1 г. сутки, пентоксифиллин, препараты никотиновой кислоты).
5. Локальная терапия язвы (Гепатромбин).
6. Оперативное лечение. Его цель – ликвидация «вертикального» и «горизонтального» рефлюкса крови. Большинство хирургов в настоящее время предпочитают выполнять эти операции в 2 этапа. Сначала убирается ствол большой подкожной вены до верхней трети голени, второй этап выполняется после полного заживления язвы или уменьшения ее размеров и ликвидации перифокального воспаления. Оптимальным для больного вариантом является субфасциальная перевязка вен из группы Коккета с помощью эндоскопической технологии, позволяющей с наименьшей травматизацией для тканей – осуществлять коррекцию венозной гемодинамики.
Артериальные язвы конечности
Их формирование происходит в результате развивающейся тяжелой ишемии ткани конечности, особенно в дистальных ее отделах на стопе и значительно реже на голени. Основной причиной поражения магистральных артерий в настоящее время является облитерирующий атеросклероз, который диагностируется уже не только у очень пожилых людей, но и у лиц среднего возраста. Так, (по данным Haemovici H, 1987) на тысячу обследованных поражение артерий нижних конечностей (в %) было выявлено:
Муж. Жен. Возраст
1,8 0,6 45–54
5,1 1,9 55–65
6,3 3,8 65–74
К сожалению, за прошедшие годы количество этих больных не уменьшается, а наоборот, продолжает увеличиваться.
В то же время следует особо отметить важный факт, что в последние 10–15 лет больные облитерирующим тромбангиитом составляют всего 1,5–2% среди всех пациентов с облитерирующими заболеваниями конечностей.
Причиной появления трофических язв при этой патологии является резкое снижение перфузионного давления в артериальном русле (до 40–30 мм рт.ст.), это давление расценивается, как критическое, т.к. оно не превышает давления на уровне артериол, развивается стаз крови и тяжелая гипоксия тканей. Изучение уровня показателей транскутанного напряжения кислорода (рО2) у пациентов с язвенно–некротическими изменениями на стопе и голени показало, что уровень 20–30 мм рт.ст. является критическим, если не происходит его прироста при опускании конечности вниз. Отсутствие также клинических признаков улучшения на фоне лечения является свидетельством реальной угрозы ампутации конечности.
Другой возможной причиной появления очагов тяжелой локальной ишемии могут быть микро – и макроэмболии из вышележащих отделов артериальной системы с участков стенок с атероматозноизмененной интимы или кальцинированных бляшек. Клиника облитерирующих заболеваний артерий нижних конечностей достаточно информативна. Начало характеризуется чувством зябкости, похолоданием конечности, утомляемостью при ходьбе, и особенно при подъеме по лестнице. Затем появляется постоянный симптом «перемежающейся хромоты», степень которой прогрессивно нарастает и достигает 150–50 метров, что и заставляет пациента обратиться к врачу–хирургу. Следующая фаза заболевания, если лечение не адекватно, проявляется сначала ночными, а затем и постоянными болями в ногах, появлением язвенно–некротических изменений на пальцах или в межпальцевых промежутках, на тыле стопы, пятке, голени. Важной особенностью развития этих язв является «травматический» фактор. Незначительная травма кожи, мягких тканей конечности в виде ушиба, небольшого пореза, повреждения кожи при ношении неправильно подобранной обуви с грубым внутренним швом, в условиях сниженного артериального притока может спровоцировать появление язвы, быстро прогрессирующей в размере и вызывающей сильную боль, что требует применения наркотических средств.
Особо важным моментом в оценке клинического состояния такого больного является обязательное исследование крови и мочи для определения уровня глюкозы. Сахарный диабет 2 типа очень часто (10–15%) встречается у больных с хронической ишемией нижних конечностей.
На поликлиническом уровне каждый больной с жалобами, типичными для облитерирующих заболеваний артерий конечностей, должен быть обследован на предмет сохранения или отсутствия пульсации терминального отдела аорты, бедренных , подколенных артерий и артерий на уровне лодыжки.
Следующим важным диагностическим приемом является аускультация зоны сонных, подключичных артерий, брюшной аорты, подвздошных и бедренных артерий. Наличие систолического шума в проекции сосудов указывает на стенозирование его просвета более чем на 40–50%.
Чрезвычайно трудным, но актуальным является вопрос о дифференциальной диагностики «чисто» диабетической язвы и нарушений трофики у больного с атеросклерозом артерий на фоне сахарного диабета. Разобраться в этой ситуации врачу могут помочь следующие особенности клиники этих состояний.
При «чистой» диабетической язве у больных:
- отсутствуют симптомы перемежающейся хромоты.
- сохранена пульсация артерий на уровне лодыжки.
- наличие язвы, даже обширной и глубокой, не вызывает значительных локальных болевых ощущений (это объясняется гибелью нервных рецепторов в зоне тканевого ацидоза).
Такие язвы возникают, как правило, у больных с сахарным диабетом, осложненным тяжелой нейропатией, с полной или частичной потерей чувствительности со стороны нижних конечностей. Для этих случаев характерно наличие симптома «рваных носок или перчаток». Суть данного симптома в том, что при исследовании поверхностной чувствительности у пациента на конечности (стопа и н/з голени) отмечаются рядом расположенные участки кожи с сохраненной чувствительностью и полной анестезией.
Отсутствие боли в области язв, объясняемой нарушением иннервации, приводит к тому, что пациенты очень поздно обращаются к хирургу, длительное время занимаясь самолечением в домашних условиях или в поликлинике. Самым тяжелым осложнением в данной ситуации является присоединение инфекции с быстрым развитием влажной гангрены, требующей ампутации для спасения конечности.
Главным принципом лечения «диабетической» язвы является соблюдение постельного режима или исключение нагрузки на конечность с нарушенной трофикой, особенно если поражена подошвенная поверхность стопы.
Лечение таких пациентов в амбулаторных условиях можно считать тактической ошибкой, грозящей быстрым усугублением трофических нарушений и инфицированием.
Все эти больные должны быть госпитализированы в хирургический стационар, т.к. важнейшим условием лечения трофических язв на фоне сахарного диабета является полная коррекция уровня глюкозы под тщательным эндокринологическим контролем, а также интенсивное местное лечение язвы. Особо следует подчеркнуть принципиальное отличие лечения больных с трофическими язвами на фоне хронической венозной недостаточности от больных с артериальными язвами на фоне хронической ишемии. Указанная последняя группа обязательно требует специализированного ангиологического обследования, желательно в профильных отделениях сосудистой хирургии. В комплекс обследования входят ультразвуковое определение разницы давления на разных уровнях артерий нижних конечностей и плечевой артерии; дуплексное исследование аорто–подвздошно–бедренно–подколенного сегмента; контрастная рентгено–ангиография конечности перечисленных сегментов. Также желательно определение рО2, о значении которого указывалось выше.
Только такой подход к лечению данного контингента позволяет оценить возможность выполнения реконструктивной сосудистой операции для ликвидации угрозы ампутации конечности. В арсенале современной сосудистой хирургии имеются разнообразные виды реваскуляризирующих операций, позволяющих снять симптомы ишемии на длительный срок у 75–90% больных. Благодаря успехам современной фармакологии в арсенале врачей появляются весьма эффективные лекарственные препараты из группы простагландинов (алпростадил), значительно улучшающие микроциркуляцию и повышающие рО2 в зоне ишемии, что позволяет снизить частоту ампутации в 3,5 раза.
Но широкое применение этой схемы лечения ограничивается высокой стоимостью курса и необходимостью его повторения для сохранения достигнутого клинического эффекта.
Нейротрофические язвы наблюдаются у пациентов, имевших в анамнезе травму позвоночника и периферических нервов. Появление трофических язв на нижних конечностях у больных, перенесших травму, обычно связано с повреждением седалищного или большеберцового нерва. Внешние проявления наиболее выражены в трех точках: на подошвенной поверхности стопы – первый палец, пятка и наружняя половина стопы. Кроме кожных проявлений, имеется неврологическая симптоматика и явления остеопороза. В зоне этих язв отмечается полная анестезия или резкое снижение чувствительности. В большинстве случаев такие трофические язвы развиваются в поздние сроки после перенесенной травмы. Тактика лечения таких больных сложна и определяется результатами специального неврологического обследования и заключения нейрохирурга.
Рис. 1. Трофические язвы голени
Язва Марторелла (гипертоническая язва)
Описана впервые испанским хирургом Мартареллом в 1944 году. Основной контингент, у которого наблюдаются такие язвы, это женщины, в возрасте от 40 до 60 лет. Основным заболеванием у них является стойкая артериальная гипертензия преимущественно злокачественного течения, на фоне которой происходит стойкий спазм, а затем и полная окклюзия на уровне мелких артерий и артериол по передне–задней поверхности голени в нижней и средней трети, причем, как правило, поражение симметрично на обеих ногах. Особенностью этих язв является резко выраженный болевой синдром, постепенное прогрессирование в размерах и склонность к инфицированию. Подтверждением диагноза является гистологическое исследование кожи с оценкой состояния артериол. В лечении главное внимание уделяется терапии артериальной гипертензии и локальной санации язв.
Описана впервые испанским хирургом Мартареллом в 1944 году. Основной контингент, у которого наблюдаются такие язвы, это женщины, в возрасте от 40 до 60 лет. Основным заболеванием у них является стойкая артериальная гипертензия преимущественно злокачественного течения, на фоне которой происходит стойкий спазм, а затем и полная окклюзия на уровне мелких артерий и артериол по передне–задней поверхности голени в нижней и средней трети, причем, как правило, поражение симметрично на обеих ногах. Особенностью этих язв является резко выраженный болевой синдром, постепенное прогрессирование в размерах и склонность к инфицированию. Подтверждением диагноза является гистологическое исследование кожи с оценкой состояния артериол. В лечении главное внимание уделяется терапии артериальной гипертензии и локальной санации язв.
Любые длительно существующие трофические язвы таят угрозу малигнизации в 1,6–3,5% случаях. Так, по данным М.М.Синявского, среди 1234 больных с трофическими язвами различной этиологии малигнизация отмечена лишь 1,1 % наблюдений. Клинические симптомы малигнизации проявляются в увеличениях размеров язвы и степени болевого синдрома. Кроме этого, вокруг язвы формируются валообразные утолщения. Малигнизация является следствием неадекватного лечения (раздражающие мази, УФО, лазерное облучение). Но в то же время трудно представить, что 1–2 курса указанного воздействия могут привести к такому исходу. Бабаджанов Б.Р. (2002) сообщает, что короткий 2–х недельный курс лазеротерапии привел к полному заживлению язв у 84,6%, а по данным Ковчур О.И.(2002), аналогичный эффект достигнут в 50% наблюдений.
В клинической практике могут встречаться еще более редкие формы трофических язв, обусловленных лучевой терапией, отморожениями и ожогами, врожденными артерио–венозными свищами, туберкулезом, сифилисом.
Вне всякого сомнения, оптимальным вариантом лечения большинства форм трофических язв является лечение пациента в условиях стационара, где имеется больше возможностей для проведения комплексного воздействия непосредственно на саму язву и коррекции сопутствующих нарушений.
Для начала лечения необходимо произвести посев с поверхности язвы для определения характера микрофлоры, ее чувствительности к антибиотику.
В литературе приводится Орегонский протокол лечения венозных трофических язв, содержащий 7 пунктов:
1. Строгий постельный режим.
2. Системная антибактериальная терапия.
3. Ежедневный туалет раны мыльной водой.
4. Сухая ватно–марлевая повязка.
5. Компрессионные гольфы 30–40 мм рт.ст.
6. Местная терапия кортикостероидами при дерматите и экземе.
7. Постоянная компрессионная терапия после заживления язвы.
Для лечения язв другой этиологии из этого протокола будет оправдано применение 1,2,3,6 пунктов. Непосредственный выбор лекарственных средств зависит от фазы раневого процесса (экссудация 6–14 суток; грануляции 15–30 суток; эпитализация 30–45 суток).
При этом учитывают этиологический фактор возникновения язвы, который требует при венозных язвах обязательного применения флеботоников, дезагрегантов, компрессионной терапии. Ишемические язвы целесообразно лечить с помощью интенсивной терапии дезагрегантами, антикоагулянтами, алпростадилом.
Диабетические язвы, кроме вышеуказанного, требуют нормализации уровня глюкозы с помощью диеты и медикаментозного лечения.
Вполне оправданным является включение в схему лечения любых язв метода гипербарической оксигенации для купирования ишемии и борьбы с инфекцией.
Любая язва сопровождается развитием значительных по площади зон воспаления вокруг язвы с нарушением системы микроциркуляции, поэтому патогенетически наиболее целесообразно локальное применение лекарственных средств, воздействующих на эти два фактора. При лечении язв с этой целью использовались самые разнообразные препараты.
Препарат Гепатромбин (Hemofarm – Югославия) с успехом применяется в лечении данной патологии. В отличие от всех ранее применявшихся мазевых форм (гепариновая мазь, гепароид) данное средство содержит от 30 000 до 50 000 ЕД гепарина, т.е. в 3–5 раз больше, чем в старых формах. Такое локальное воздействие на зону нарушенной микроциркуляции будет значительно более сильным.
В состав препарата входит также декспантенон 0,25г, являющийся производным пантотеновой кислоты, оказывающей выраженное влияние на образование и функцию эпителиальной ткани. Положительным являются также антивоспалительное и дерматопротективное действие препарата. Аналогичный эффект достигается и аллантоином 0,25 г, входящим в состав мази и геля «Гепатромбин».
Таким образом, комплексное воздействие на язву и окружающие ткани способствует снятию воспаления, улучшению микроциркуляции и, следовательно, приводит к уменьшению язв в размерах вплоть до полного заживления.
Лечение больных с трофическими язвами нижних конечностей является сложной и трудной проблемой как для пациента, так и для врача. Самым важным залогом успеха в лечении такого больного является точное выяснение причины, вызвавшей появление этой язвы, и фона сопутствующих изменений в организме пациента (заболевания сердечно–сосудистой системы, диабет и т.д.).
Амбулаторное лечение этого контингента чрезвычайно сложно ввиду ограниченности больных в движении, невозможности использовании комплексного воздействия на язву, включая физиотерапевтическое лечение, внутривенные инфузии, частые перевязки и хирургические методы лечения.
Поэтому главное внимание должно быть уделено лечению пациента в стационаре, где быстрее можно достичь радикального изменения клинической ситуации, а по мере уменьшения язвы в размере завершающий этап лечения больной может продолжить в условиях поликлиники.
Литература:
1. Бабаджанов Б.Р., Султанов И.Ю. «Комплексная терапия длительно незаживающих трофических язв». Ангиология и сосудистая хирургия 2002. N.3 (приложение) с.18.
2. Васютков В.Д. «Сочетанное консервативное и хирургическое лечение венозных трофических язв». Там же, с 35–36.
3. Васютков В.Я., Проценко Н.В. «Трофические язвы стопы и голени». М. 1993.
4. Савельев В.С. «Флебология» 2003.
5. Синявский М.М. «Трофические язвы нижних конечностей», Минск, 1973.
6. Haemovici H. Vascul. Surgery – Norwaid: Aslepton – Centory 1984/ 1187.
Трофической язвой (ТЯ) называют открытую, длительно (более 6 недель) не заживающую рану на кожных покровах или слизистых оболочках, захватывающую в патологический процесс, в том числе и глубже лежащие ткани.
Общая информация о трофической язве
Рана развивается в результате омертвения тканей, регенерация отсутствует полностью или крайне слабо выражена, процесс приобретает хроническое течение и с трудом поддаётся воздействию терапии.
Причины образования трофических язв (ТЯ) заключаются в нарушении иннервации тканей (разрушение нервных клеток кожных покровов и слизистых оболочек), а так же в локальном нарушении кровообращения. ТЯ — полиэтиологическое явление, которое может развиваться на фоне нескольких заболеваний. Самое частое среди них — венозная недостаточность, протекающая в хронической форме. Трофические язвы, развивающиеся на фоне варикозной болезни вен, чаще всего возникают в области нижней трети голени и стопе.
Сначала на отёчной конечности возникает синюшное, умеренно болезненное пятно. Далее появляются небольшие изъязвления, которые через некоторое время сливаются в одну язву неправильной округлой формы. Иногда возникает несколько небольших трофических язв, которые могут кольцом опоясывать голень.
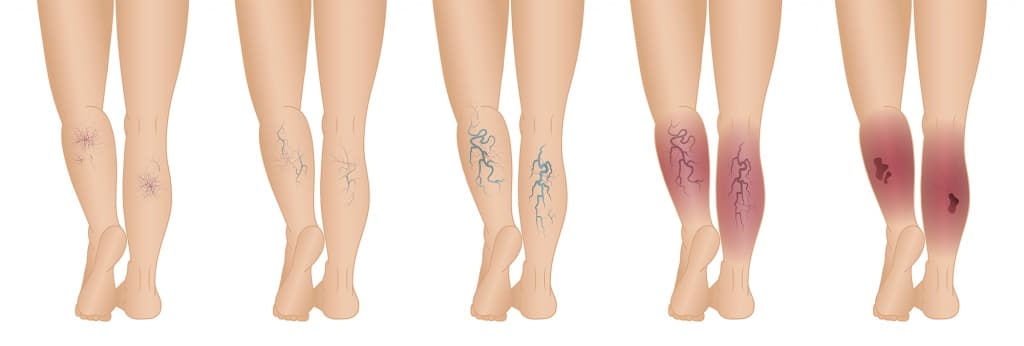
С течением времени у язвы появляются плотные края, плоское неглубокое дно с выделениями — гнойными или кровянистыми, которые сочатся, имеют специфический запах. Заболевание сопровождается рецидивами, оно прогрессирует, если не принимать мер или они оказываются неэффективными. Полностью излечить ТЯ можно лишь при условии, что изменённые вены будут удалены.
Для диагностики ТЯ чаще всего используют ультразвуковые методы. Прогресс и успех в терапии язв находится в прямой зависимости от степени тяжести течения основного заболевания, ставшего причиной ТЯ, и от возможности организма пациента компенсировать нарушения, вызвавшие поражение тканей.
Причины
Главной причиной появления ТЯ может стать любая патология поверхностных или глубоких вен, для которых характерно возникновение венозной недостаточности в хронической форме. Чтобы выбрать эффективную тактику лечения, необходимо правильно поставить диагноз основного заболевания, это могут быть:
- венозная недостаточность хронического характера (варикозная болезнь вен, посттромбофлебическая болезнь);
- нарушение артериального и микроциркуляторного кровообращения (сахарный диабет, гипертоническая болезнь, атеросклероз);
- лимфедема — нарушении оттока лимфы;
- ожоги, отморожения;
- хронические кожные заболевания, например — экзема.
- отравления мышьяком, хромом;
- инфекционные заболевания;
- васкулиты, пролежни, возникающие в результате нарушения локального кровообращения.
Однако причиной более 70 % случаев появления ТЯ становятся болезни вен.
Механизм развития заболевания
Болезнь венозной системы вызывает нарушение кровотока по венам, что приводит к застою крови в ногах. Во время застоя кровь накапливает продукты метаболизма, ухудшается питание тканей, кожа становится плотной, «прилипает» к подкожной жировой клетчатке. На этом фоне возникают дерматит, сухие или мокнущие эрозии.
Ишемия (снижение кровоснабжения) замедляет процессы регенерации, и как следствие, ухудшает заживление ран. Даже крошечное повреждение кожного покрова в такой ситуации может привести к образованию изъязвления, которое будет длительно развиваться и слабо поддаваться лечению. Нередко течение заболевания утяжеляет присоединившаяся инфекция, что может привести к развитию различных осложнений.
Симптоматика
Как правило, задолго до возникновения язвы появляются характерные симптомы, свидетельствующие о развивающемся поражении вен. Сначала усиливаются отёки, икры становятся «тяжёлыми». Часто ночью человек мучается от судорог в мышцах. В области поражения возникает ощущение жара, жжения, появляется зуд. Далее кожа изменяет окраску, в ней накапливается гемосидерин (оксид железа, пигмент тёмно-жёлтого оттенка), который приводит к экземе и дерматиту. Кожа становится «лаковой», неподвижной, утолщённой, она болезненна и напряжена. Развивается лимфостаз (нарушение лимфотока), лимфа накапливается, застаивается, а на коже возникают мелкие капли, подобные росе.
С течением времени в центе поражённого участка образуется белесоватый очаг отмирания эпидермиса — это так называемая белая атрофия, или предъязвенная стадия. Для начала развития мелких изъязвлений и язвенных дефектов, достаточно минимального повреждения атрофического участка кожи. На первой стадии язва располагается наружно, у неё тёмно-красная влажная поверхность в струпьях. Далее язва растёт в глубину и увеличивается в диаметре, мелкие язвенные повреждения кожи сливаются в обширные дефекты. Если запустить процесс, трофические язвы могут превратиться в сплошную раневую поверхность на голени.
При углублении трофической язвы в тканевые слои значительно усиливается боль. Язвенный процесс способен поразить двуглавую икроножную мышцу, пяточное сухожилие, надкостницу передней поверхности большеберцовой кости, в результате чего развивается периостит — воспаление надкостницы. Если к нему присоединяется вторичная инфекция, заболевание переходит в воспаление костного мозга (остеомиелит) с поражением губчатого и компактного вещества. Если трофические язвы повреждают мягкие ткани в районе голеностопного сустава, то развивается артрит с последующей контрактурой.
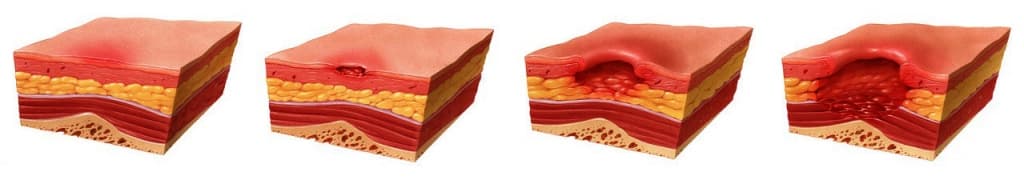
В составе выделений из язвы определяют наличие присоединённой инфекции и вид инфекционного агента. Когда ТЯ только появилась, выделения кровянистые, однако с развитием язвы отделяемое становится мутным, включает нити фибрина, далее процесс может стать гнойным, в следствие чего появляется неприятный запах. Набухание кожи вокруг раны из-за пропитывания отделяемым может привести к микробной экземе.
Осложнения
Самую большую опасность несет в себе инфицирование трофической язвы. Обычно вторичную инфекцию вызывают условно патогенные микроорганизмы — для здорового организма они не опасны, но при любом снижении иммунитета колонии бактерий растут и становятся опасными.
У людей преклонного возраста, ослабленных заболеваниями, к язве может присоединиться грибковая инфекция. Она ускоряет развитие язвы, делает течение болезни более тяжёлым и снижает возможности терапии.
Трофические язвы могут сочетаться с течением таких заболеваний как:
- аллергическое воспаление кожи;
- пиодермия (гнойное воспаление);
- лимфангит — воспаление лимфостволов, лимфокапилляров в острой или хронической форме;
- гнойный тромбофлебит — воспаление внутри венозной стенки, сопровождающееся образованием тромба;
- рожистое воспаление;
- паховый лимфаденит.
ТЯ могут осложняться флегмоной — гнойным процессом в жировой клетчатке, и даже сепсисом — заражением крови.
Диагностика
Подтверждают венозное происхождение трофических язв варикозная болезнь и перенесённый флеботромбоз. Вероятность последнего чрезвычайно высока, если история болезни включает заболевания систем крови, приём гормональных препаратов, катетеризацию и пункцию вен нижних конечностей, эпизоды долгой неподвижности, которые сопровождали хирургические вмешательства, травмы, хронические заболевания.
Основные симптомы трофической язвы:
- кожные покровы вокруг ТЯ уплотнены, пигментированы;
- возможны дерматит, экземы;
- пальпацией определяются кратерообразные провалы — выходы изменённых коммуникативных вен;
- видны варикозно расширенные вены.
Чтобы оценить состояние вен, проводят УЗГД, функциональные пробы, реовазографию нижних конечностей. ТЯ в большинстве случаев поражают людей в возрасте, у которых имеются сопутствующие заболеваний, что должно обязательно учитываться при выборе лечения.
Лечение
Лечение ТЯ ставит перед врачом — флебологом множество задач. Во-первых, необходимо максимально уменьшить проявления основного заболевания или устранить их полностью, так как именно они — причина язвы. Во-вторых, предстоит избавиться от присоединённой инфекции. И только после этого наконец, необходимо приступать к лечению самой язвы.
-
Основное лечение — консервативное. Назначается медикаментозная терапия основного заболевания, антибиотики для борьбы с инфекцией. Трофическую язву очищают ферментами, лазером, применяют местные антисептики, а когда воспаление снято — препараты для заживления раны. Если повреждения кожи обширны, после успешного заживления и при положительном прогнозе рекомендуют кожную пластику.
-
Хирургическое вмешательство направлено на восстановление кровотока. Проводят его по показаниям и лишь после того, как состояние больного нормализуется, а язвы заживут. В качестве инвазивной терапии применяют флебэктомию, минифлебэктомию, шунтирование.
Профилактика трофических язв
-
1. Основной профилактикой развития ТЯ является ранняя диагностика, лечение варикозной болезни нижних конечностей.
-
2. Людям с варикозным расширением вен, с постромбофлибической болезнью нужно носить лечебный (компрессионный) трикотаж, использовать эластичные бинты.
-
3. Необходимо регулярно посещать врача, выполнять его рекомендации, максимально уменьшить статические нагрузки, сменить место работы, если оно подразумевает долгое переохлаждение, труд в статичной позе, перепады температур и атмосферного давления.
-
4. Следует также изменить образ жизни, чтобы улучшить периферическое кровообращение. Курящим лучше отказаться от вредной привычки. Ежедневно нужно совершать пешие прогулки, во время которых ноги будут получать умеренную физическую нагрузку. Если у человека избыточный вес, нужно позаботиться о его снижении.
-
5. Во время отдыха нижние конечности нужно приподнимать выше уровня сердца. Ежедневно рекомендуется выполнять упражнения типа «ножницы», «велосипед» — они стимулируют работу мышечно-венозной помпы. Оптимальная лечебно-физическая нагрузка при заболевании — плавание.
-
6. Особое внимание, при уже возникшей варикозной болезни, нужно обращать на любые повреждения кожи — каждое из них может привести к образованию язвы.