Реанимация – комплекс мероприятий, направленных на восстановление жизненно важных функций человеческого организма. В переводе с латыни «реанимация» означает — «повторно дающий жизнь».
Совокупность реанимационных действий могут выполнять как медики, так и простые люди, которые оказались рядом с человеком, находящимся в состоянии клинической смерти. Часто термин «реанимация» применяется по отношению к отделению, где врачи проводят мероприятия интенсивной терапии. Также под этот термин попадает специализированная бригада неотложной помощи, выезжающая на вызовы к людям, находящимся в состоянии клинической смерти.
При каких состояниях нужна реанимация?
Процедура реанимации необходима при отсутствии у пациента:
- признаков сознания;
- признаков сердечной деятельности;
- реакции зрачков на свет;
- признаков дыхательной деятельности.
Специалисты начинают реанимационные мероприятия при наличии у пациента факторов, указывающих на клиническую смерть (отсутствие мышечного тонуса, бледный цвет кожи, отсутствие рефлексов).
Противопоказания к проведению реанимационных мероприятий
Процедура реанимации имеет несколько противопоказаний к проведению:
- тяжелые болезни и критическое состояние организма, при котором реанимационные действия не имеют смысла;
- наличие трупных пятен на теле;
- наличие трупного окоченения;
- изменение цвета радужной оболочки, помутнение роговицы, синдром кошачьего глаза.
Тяжёлые и несовместимые с жизнью травмы также являются поводом к отказу от реанимационных мероприятий. К таким относятся, например, отрыв большой части туловища с массивным кровотечением, отрыв головы.
Реанимация взрослых, детей и новорожденных
Сердечно-лёгочная реанимация у взрослых пациентов проводится по единому алгоритму независимо от пола. Её главная задача — восстановить проходимость дыхательных путей и самостоятельное дыхание. Мероприятия по оживлению могут быть затруднены вследствие большой массы тела пациента. Соотношение частотности искусственного дыхания по отношению к непрямому массажу сердца должно составлять 2:30. Оптимальная частота нажимов на грудную клетку при реанимации — 80 раз в минуту.
Детская реанимация осуществляется специалистами-педиатрами и неонатологами. Перед её проведением важно проверить наличие посторонних предметов во рту, осмотрев видимую часть глотки. Искусственное дыхание ребёнку лучше делать «рот в нос», чередуя его с непрямым массажем сердца. Для детей возрастом до 10 лет частота нажатий на грудную клетку должна достигать 10 раз в минуту. Нажатия выполняют одной рукой. Амплитуда колебаний грудной клетки не должна превышать 3-4 см.
Восстановление жизнедеятельности организма новорожденных малышей находится в компетенции неонатологов и детских медсестёр. Комплекс реанимационных действий этих специалистов отработан до автоматизма и направлен на возобновление у младенца полноценного кровообращения.
Критерии оценки эффективности реанимационных мероприятий
Эффективность реанимационных мероприятий оценивается по таким признакам:
- восстановление реакции зрачков на свет, их сужение;
- улучшение цвета кожи;
- уменьшение или полное исчезновение цианоза ногтей и губ;
- наличие дыхательных движений;
- наличие пульса в области сонной артерии;
- возможность прослушать сердцебиение через грудную клетку.
Больной даже после завершения реанимационных действий может находиться без сознания. Главные критерии жизнедеятельности его организма — это возобновление свободного дыхания и работы сердца. В некоторых случаях ритм сердца восстанавливается, а дыхание — нет. Тогда требуется проведение искусственного дыхания вплоть до приезда бригады скорой неотложной помощи.
Пациенты реанимационных отделений
В реанимационное отделение попадают пациенты следующих категорий:
- после хирургических операций;
- находившиеся на лечении в профильном отделении после ухудшения состояния;
- перенесшие до госпитализации клиническую смерть;
- больные в тяжёлом состоянии, находящиеся на грани между жизнью и смертью, в коме, после тяжёлых отравлений, массовых кровотечений и травм, в состоянии шока, после инсульта или инфаркта миокарда.
После стабилизации состояния пациентов из реанимации обычно направляют в профильные отделения (терапия, гинекология, хирургия, онкология).
Реанимация: определение, алгоритм проведения, особенности отделения реанимации
Реанимация – это совокупность мероприятий, которые могут проводить как медицинские работники, так и обычные люди, направленных на оживление человека, находящегося в состоянии клинической смерти. Основными признаками ее является отсутствие сознания, самостоятельного дыхания, пульса и реакции зрачков на свет. Также реанимацией называют отделение, в котором проводится лечение самых тяжелых пациентов, находящихся на грани между жизнью и смертью и специализированные бригады неотложной помощи, которые занимаются лечением таких больных. Детская реанимация – это очень сложная и ответственная отрасль в медицине, которая помогает спасать от гибели самых маленьких пациентов.
Реанимация у взрослых
Алгоритм проведения сердечно легочной реанимации у мужчин и женщин принципиально не отличается. Главной задачей является добиться восстановления проходимости дыхательных путей, самостоятельного дыхания и максимальной экскурсии грудной клетки (амплитуды движения ребер при проведении процедуры). Однако анатомические особенности тучных людей обоих полов несколько затрудняют проведение мероприятий по оживлению (особенно, если реанимирующий не отличается крупным телосложением и достаточной силой мышц). Для обоих полов соотношение дыхательных движений к непрямому массажу сердца должно составлять 2:30, частота нажимов на грудную клетку – около 80 в минуту (как это бывает при самостоятельном сокращении сердца).
Реанимация детей
Детская реанимация – это отдельная наука, и наиболее грамотно ее проводят доктора, имеющие специализацию «педиатрия» или «неонатология». Дети – это не маленькие взрослые, их организм устроен особенным образом, поэтому для оказания неотложной помощи при клинической смерти у малышей необходимо знать определенные правила. Ведь иногда по незнанию, неправильная техника реанимации детей приводит к гибели в случаях, когда этого можно было избежать.
Детская реанимация
Очень часто причиной остановки дыхания и сердечной деятельности у детей является аспирация инородных тел, рвоты или пищи. Поэтому перед тем, как начать их, необходимо проверить наличие во рту посторонних предметов, для этого нужно приоткрыть его и осмотреть видимую часть глотки. При наличии их попытаться извлечь самостоятельно, положив малыша на живот головой вниз.
Объём легких у детей меньше, чем у взрослых, поэтому при проведении искусственного дыхания лучше прибегнуть к методу «рот в нос» и вдыхать небольшой объём воздуха.
Частота сердечных сокращений у детей чаще, чем у взрослых, поэтому реанимация детей должна сопровождаться более частыми нажатиями на область грудины при проведении непрямого массажа сердца. Для детей до 10 лет – 100 в минуту, путем давления одной рукой с амплитудой колебания грудной клетки не более 3-4 см.
Детская реанимация – крайне ответственное мероприятие, однако в период ожидания скорой помощи нужно хотя бы попытаться оказать помощь своему малышу, ведь это может стоить ему жизни.
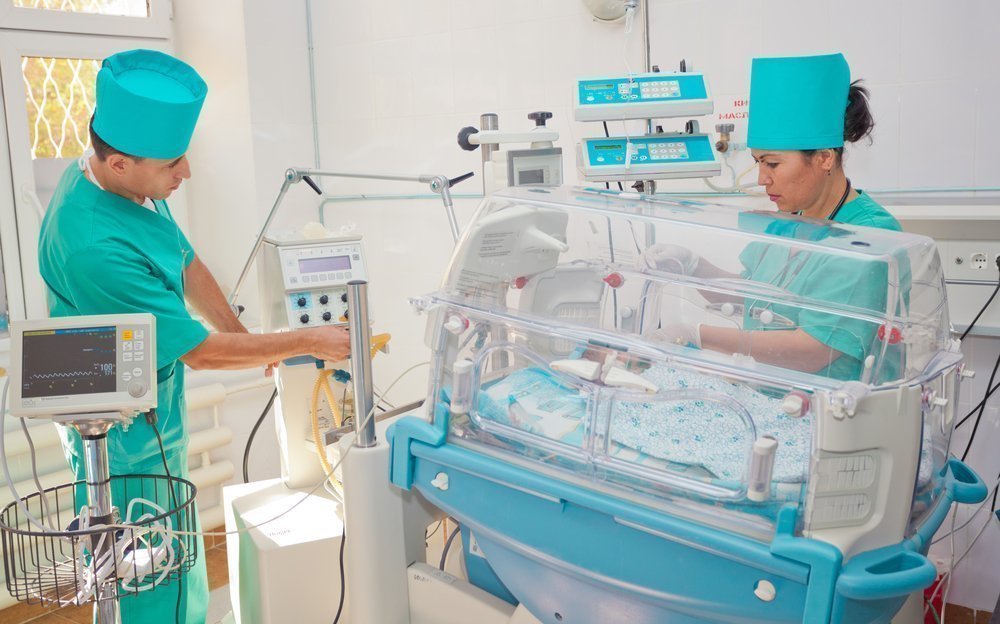
Реанимация новорожденных
Реанимация новорожденных – не редкая процедура, которую проводят доктора в родильном зале сразу же после рождения малыша. К сожалению, рождение не всегда проходит гладко, иногда тяжелые травмы, недоношенность, медицинские манипуляции, внутриутробные инфекции и применение общего наркоза при кесаревом сечении приводят к тому, что ребёнок появляется на свет в состоянии клинической смерти. Отсутствие определенных манипуляций в рамках реанимации новорожденных приводит к тому, что он может погибнуть.
К счастью, врачи неонатологи и детские сестры отрабатывают все действия до автоматизма, и в подавляющем большинстве случаев им удается добиться восстановления кровообращения у ребёнка, правда иногда он некоторое время проводит на аппарате для искусственной вентиляции легких. Учитывая тот факт, что новорожденные дети отличаются большой способностью к восстановлению, большая часть из них в дальнейшем не имеет проблем со здоровьем, вызванным не слишком удачным началом их жизни.
Что такое реанимация человека

Слово «реанимация» в переводе с латинского языка дословно означает «повторно дающий жизнь». Таким образом, реанимация человека – это совокупность определенных действий, которые осуществляют медицинские работники или простые люди, оказавшиеся рядом, при благоприятных обстоятельствах позволяющих вывести человека из состояния клинической смерти. После этого в стационаре при наличии показаний проводится ряд лечебных мероприятий, направленных на восстановление жизненно-важных функций организма (работу сердца и сосудов, дыхательной и нервной системы), которые также входят в состав проведения реанимации. Это единственное правильное определение этого слова, однако в широком смысле оно используется в других значениях.
Очень часто этим термином называют отделение, которое имеет официальное название «отделение реанимации и интенсивной терапии». Однако оно длинное и не только обычные люди, но и сами медицинские работники сокращают его до одного слова. Еще реанимацией нередко называют специализированную бригаду неотложной медицинской помощи, которая выезжает на вызовы к людям, находящимся в крайне тяжелом состоянии (иногда в клинической смерти). Они оснащены всем необходимым для проведения различного рода мероприятий, которые могут понадобиться в процессе реанимации пострадавшего в тяжелых дорожно-транспортных, производственных или криминальных происшествиях, либо тех, у кого внезапно возникло резкое ухудшение самочувствия, приведшее к угрозе жизни (различные шоки, асфиксия, кардиологические заболевания и др.).
Специальность «анестезиология и реанимация»
Работа любого врача – тяжелый труд, так как докторам приходится брать большую ответственность за жизнь и здоровье своих пациентов. Однако специальность «анестезиология и реанимация» – среди всех других врачебных профессий выделяется особо: на этих докторах лежит очень большая нагрузка, так как их работа связана с оказанием помощи пациентам, которые находятся на грани жизни и смерти. Ежедневно они сталкиваются с самыми тяжелыми больными, и от них требуется немедленное принятие решений, которые непосредственно влияют на их жизнь. Пациенты реанимации требуют внимания, постоянного наблюдения и вдумчивого отношения, ведь любая ошибка может привести к их гибели. Особенно большая нагрузка ложится на врачей, которые занимаются анестезиологией и реанимацией самых маленьких пациентов.
Что должен уметь делать врач-анестезиолог реаниматолог
У врача по специальности «анестезиология и реанимация» существует две основные и главные задачи: лечение тяжелых больных в отделении реанимации и интенсивной терапии и помощь при проведении оперативных вмешательств, связанная с выбором и осуществлением обезболивания (анестезиология). Работа этого специалиста прописана в должностных инструкциях, поэтому доктор должен выполнять свою деятельность согласно основным пунктам этого документа. Вот некоторые из них:
- Оценивает состояние больного перед операцией и назначает дополнительные диагностические мероприятия в случаях, когда есть сомнения относительно возможности проведения оперативного лечения под наркозом.
- Организует рабочее место в операционной, следит за исправностью всех приборов, в частности аппарата для искусственной вентиляции легких, мониторов для отслеживания пульса, давления и других показателей. Готовит все необходимые инструменты и материалы.
- Непосредственно проводит все мероприятия в рамках заранее выбранного вида анестезии (общая, внутривенная, ингаляционная, эпидуральная, регионарная и др.).
- Следит за состоянием пациента во время проведения операции, в случае, если оно резко ухудшается, сообщает об этом хирургам, которые непосредственно ее проводят, и предпринимает все необходимые меры для коррекции этого состояния.
- После окончания операции выводит пациента из состояния наркоза или другого вида обезболивания.
- В послеоперационный период следит за состоянием больного, в случае непредвиденных ситуаций проводит все необходимые меры его коррекции.
- В отделении реанимации и интенсивной терапии осуществляет лечение тяжелых больных с применением всех необходимых для этого приемов, манипуляций и фармакотерапии.
- Врач по специальности «анестезиология и реанимация» должен владеть различными видами катетеризации сосудов, методикой интубации трахеи и проведения искусственной вентиляции легких, осуществлять различные виды анестезии.
- Помимо этого он должен в совершенстве владеть таким важнейшим навыком, как церебральная и сердечно легочная реанимация, знать способы лечения всех основных неотложных жизнеугрожающих состояний, таких как различные виды шоков, ожоговая болезнь, политравма, разные виды отравлений, нарушений сердечного ритма и проводимости, тактику при особо опасных инфекциях и др.
Список того, что должен знать врач-анестезиолог реаниматолог, бесконечен, ведь тяжелых состояний, с которыми он может столкнуться на своей смене, великое множество и в любой ситуации он должен действовать быстро, уверенно и наверняка.
Помимо знаний и умений, которые касаются его профессиональной деятельности, врач этой специальности должен каждые 5 лет повышать свою квалификацию, посещать конференции, совершенствовать свои навыки.
Как учатся по специальности «анестезиология и реанимация»

Вообще, любой доктор учится в течение всей своей жизни, ведь только так он сможет в любое время оказать качественную помощь по всем современным стандартам. Для того, чтобы попасть на работу врачом в отделение реанимации и интенсивной терапии, человек должен выучиться в течение 6 лет по специальности «лечебное дело» или «педиатрия», а затем пройти 1 годичную интернатуру, 2х годичную ординатуру или курсы профессиональной переподготовки (4 месяца) по специальности «анестезиология и реанимация». Наиболее предпочтительной является ординатура, так как такую сложную профессию невозможно качественно освоить за меньший период времени.
Далее врач этой специальности может начать самостоятельную работу, однако для того, чтобы более или менее спокойно чувствовать себя в этой роли ему требуется еще 3-5 лет. Каждые 5 лет врач должен проходить 2х месячные курсы повышения квалификации на одной из кафедр при институте, где он узнает обо всех нововведениях, лекарственных новшествах и современных методах диагностики и лечения.
Сердечно-легочная реанимация: основные понятия
Несмотря на достижения современной медицинской науки, сердечно легочная реанимация и сегодня является единственным способом выведения человека из клинической смерти. Если не предпринимать никаких действий, то ее неминуемо заменит смерть истинная, то есть биологическая, когда человеку уже никак нельзя будет помочь.
Вообще, основы проведения сердечно легочной реанимации должен знать каждый, ведь шанс оказаться рядом с таким человеком есть у любого и от его решительности будет зависеть его жизнь. Поэтому до приезда бригады скорой помощи нужно попытаться помочь человеку, так как в этом состоянии дорога каждая минута, а машина не сможет прибыть мгновенно.
Что такое клиническая и биологическая смерть
Перед тем, как коснуться основных аспектов такой важной процедуры, как сердечно легочная реанимация, стоит упомянуть о двух основных стадиях процесса затухания жизни: клиническая и биологическая (истинная) смерть.
Вообще, клиническая смерть – это обратимое состояние, хотя при нем отсутствуют наиболее очевидные признаки жизни (пульс, спонтанное дыхание, сужение зрачков под влиянием светового раздражителя, основные рефлексы и сознание), однако клетки центральной нервной системы еще не погибли. Обычно длится оно не более 5-6 минут, после чего нейроны, которые крайне уязвимы перед кислородным голоданием, начинают погибать и наступает истинная биологическая смерть. Однако нужно знать тот факт, что этот временной интервал очень зависит от температуры окружающей среды: при низкой температуре (например, после извлечения больного из-под снежного завала) он может быть 10-20 минут, в то время, как на жаре период, когда реанимация человека может быть успешной, сокращается до 2-3 минут.
Проведение реанимации в этот промежуток времени дает шанс восстановить работу сердца и процесс дыхания, и не допустить полной гибели нервных клеток. Однако, успешной она бывает далеко не всегда, ведь результат зависит от опытности и правильности выполнения этой непростой процедуры. Врачи, которые по роду своей деятельности часто сталкиваются с ситуациями, требующими интенсивной реанимации, владеют ей в совершенстве. Однако клиническая смерть часто происходит в местах, удаленных от больницы и вся ответственность за ее проведение ложится на простых людей.
Если проведение реанимации было начато спустя 10 минут от начала клинической смерти, даже при условии восстановления работы сердца и дыхания, в головном мозге уже наступила непоправимая гибель части нейронов и такой человек, скорее всего, не сможет вернуться к полноценной жизни. Спустя 15-20 минут от начала клинической смерти реанимация человека не имеет смысла, так как все нейроны погибли, и, тем не менее, при восстановлении работы сердца жизнь такого человека могут продолжать специальные аппараты (сам больной будет находиться в так называемом «вегетативном состоянии»).
Биологическая смерть фиксируется спустя 40 минут с момента установки клинической смерти и/или не менее получаса неуспешных мероприятий по реанимации. Однако истинные ее признаки появляются гораздо позже – спустя 2-3 часа после прекращения циркуляции крови по сосудам и самостоятельного дыхания.
Состояния, требующие реанимации

Единственное показание для проведения сердечно легочной реанимации – это клиническая смерть. Не убедившись, что человек не находится в ней, не стоит мучить его своими попытками реанимировать. Однако истинная клиническая смерть – состояние, реанимация при котором является единственным лечебным приемом – никакие лекарственные средства не могут искусственно возобновить работу сердца и процесс дыхания. Оно имеет абсолютные и относительные признаки, которые позволяют заподозрить его достаточно быстро, даже без специального медицинского образования.
К абсолютным признакам состояния, требующего реанимации, относятся:
- Отсутствие сознания.
Больной не подает признаков жизни, не отвечает на вопросы.
- Отсутствие сердечной деятельности.
Для того, чтобы определить, работает сердце или нет, не достаточно приложить ухо к кардиальной области: у очень тучных людей или при низком давлении его можно попросту не услышать, приняв ошибочно это состояние за клиническую смерть. Пульсация на лучевой артерии также иногда бывает очень слабой, к тому же ее наличие зависит от анатомического расположения данного сосуда. Самым эффективным методом определения наличия пульса является проверка его на сонной артерии на боковой поверхности шеи на протяжении не менее 15 секунд.
- Отсутствие дыхания.
Есть или нет дыхание у больного в критическом состоянии также иногда определить трудно (при поверхностном дыхании колебания грудной клетки практически не видны невооруженному взгляду). Чтобы точно выяснить, дышит человек или нет и начать проведение интенсивной реанимации, нужно приложить к носу лист тонкой бумаги, ткани или травинку. Выдыхаемый больным воздух вызовет колебание этих предметов. Иногда бывает достаточно просто приложить ухо к носу больного человека.
- Реакция зрачков на световой раздражитель.
Этот симптом проверить достаточно просто: нужно открыть веко и посветить на него фонариком, лампой или включенным мобильным телефоном. Отсутствие рефлекторного сужения зрачка в совокупности с первыми двумя симптомами служит показанием для того, чтобы интенсивная реанимация была начата в кратчайшие сроки.
Относительные признаки клинической смерти:
- Бледный или мертвенный цвет кожи,
- Отсутствие тонуса мышц (поднятая рука безвольно падает на землю или кровать),
- Отсутствие рефлексов (попытка уколоть больного острым предметом не приводит к рефлекторному сокращению конечности).
Они сами по себе не являются показанием для проведения реанимации, однако в совокупности с абсолютными признаками являются симптомами клинической смерти.
Противопоказания для интенсивной реанимации
К сожалению иногда человек страдает такими тяжелыми заболеваниями и находится в критическом состоянии, реанимация при котором не имеет смысла. Конечно, врачи пытаются спасти жизнь любому, однако если больной страдает терминальной стадией онкологического заболевания, системной или сердечно-сосудистой болезни, приведшей к декомпенсации работы всех органов и систем, тогда попытка вернуть ему жизнь лишь продлит его мучения. Такие состояния являются противопоказанием для интенсивной реанимации.
Помимо этого сердечно легочная реанимация не проводится при наличии признаков биологической смерти. К ним относятся:
- Наличие трупных пятен.
- Помутнение роговицы, изменение цвета радужной оболочки и симптом кошачьего глаза (при сжатии глазного яблока с боков зрачок приобретает характерную форму).
- Наличие трупного окоченения.
Тяжелая травма, несовместимая с жизнью (например, отрыв головы или большой части тела с массивным кровотечением) является ситуацией, в которых интенсивная реанимация не проводится ввиду своей бесперспективности.
Сердечно-легочная реанимация: алгоритм действия

Азы проведения этого неотложного мероприятия должны знать все, однако медицинские работники, особенно сотрудники скоропомощных служб, владеют им в совершенстве. Сердечно легочная реанимация, алгоритм проведения которой весьма четкий и конкретный, может быть осуществлена любым человеком, так как для этого не требуется специальное оборудование и приборы. Незнание или неправильное выполнение элементарных правил приводит к тому, что когда бригада неотложной помощи приезжает к пострадавшему, реанимация ему уже не нужна, так как имеются начальные признаки биологической смерти и время уже упущено.
Главные принципы, по которым проводится сердечно легочная реанимация, алгоритм действий для человека, случайно оказавшегося рядом с больным:
Переместить человека в место, удобное для проведения реанимационных мероприятий (в случае, если визуально нет признаков перелома или массивного кровотечения).
Оценить наличие сознания (отвечает или нет на вопросы) и реакцию на раздражители (ногтем или острым предметом нажать на фалангу пальца больного и смотреть, есть ли рефлекторное сокращение руки).
Проверить наличие дыхания. Сначала оценить, есть ли движение грудной или брюшной стенки, затем приподнять больного и снова отследить, есть ли дыхание. Поднести к его носу ухо для аускультации дыхательного шума или тонкую ткань, нитку или листик.
Оценить реакцию зрачков на свет путем направления на них горящего фонарика, лампы или мобильного телефона. При отравлении наркотическими веществами зрачки могут быть сужены, а этот симптом неинформативен.
Проверить наличие сердцебиения. Контроль за пульсом в течение не менее 15 секунд на сонной артерии.
Если все 4 признака положительные (отсутствует сознание, пульс, дыхание и реакция зрачка на свет) то можно констатировать клиническую смерть, которая является состоянием, требующим реанимации. Необходимо запомнить точное время, когда оно наступило, если это конечно возможно.
Если вы выяснили, что у больного клиническая смерть, необходимо позвать на помощь всех, кто оказался рядом с вами – чем больше людей вам поможет, тем больше шансов спасти человека.
Один из людей, которые помогает вам, должен немедленно вызвать неотложную помощь, обязательно сообщить все подробности происшествия и внимательно выслушать все инструкции от диспетчера службы.
Пока один вызывает скорую, то другой должен немедленно приступить к проведению сердечно легочной реанимации. Алгоритм этой процедуры предусматривает ряд манипуляций и определенной техники.
Техника проведения реанимации

Во-первых, необходимо очистить содержимое полости рта от рвотных масс, слизи, песка или инородных тел. Проводить это нужно, придав больному положение на боку, рукой, завернутой в тонкую тряпочку.
После этого, чтобы избежать перекрытия языком дыхательных путей, необходимо положить больного на спину, приоткрыть рот и выдвинуть челюсть вперед. При этом нужно одну руку подложить под шею больному, запрокинуть голову, а другой проводить манипуляцию. Признаком правильного положения челюсти является приоткрытый рот и положение нижних зубов непосредственно на одному уровне с верхними. Иногда самостоятельное дыхание полностью восстанавливается уже после этой процедуры. Если этого не произошло, то необходимо выполнять следующие пункты.
Далее нужно начать проведение искусственной вентиляции легких. Суть ее заключается в следующем: мужчина или женщина, которые проводят реанимацию человека, располагаются сбоку от него, одну руку заводят под шею, другую кладут на лоб и зажимают нос. Далее они делают глубокий вдох и выдыхают плотно в рот находящегося в клинической смерти. После чего должна быть видна экскурсия (движение грудной клетки). Если вместо этого видно выпячивание области эпигастрия – значит воздух попал в желудок, причина этого скорее всего связана с непроходимостью дыхательных путей, которую необходимо попытаться устранить.
Третьим пунктом алгоритма сердечно-легочной реанимации является проведение закрытого массажа сердца. Для этого оказывающий помощь должен расположиться с любой стороны от пациента, положить руки одна на одну на нижнюю часть грудины (их не следует сгибать с локтевом суставе), после чего ему нужно совершать интенсивные нажатия на соответствующую область грудной клетки. Глубина этих нажатий должна обеспечивать движение ребер на глубину не менее 5 см, длительность около 1 секунды. Таких движений нужно сделать 30, после чего повторить два вдоха. Количество нажатий при искусственном непрямом массаже сердца должно совпадать с физиологическим его сокращением – то есть проводиться с частотой около 80 в минуту для взрослого человека.
Проведение сердечно легочной реанимации – тяжелый физический труд, ведь нажатия должны проводиться с достаточной силой и непрерывно до момента, когда прибудет бригада неотложной помощи и не продолжит все эти мероприятия. Поэтому оптимально, чтобы ее проводило несколько человек по очереди, ведь при этом у них есть возможность отдохнуть. Если рядом с больным оказалось два человека – один может совершать один цикл нажатий, в другой – искусственную вентиляцию легких, а потом меняться местами.
Оказание неотложной помощи в случаях клинической смерти у маленьких пациентов имеет свои особенности, поэтому реанимация детей или новорожденных отличается от аналогичной у взрослых. Во-первых, необходимо учитывать, что у них гораздо меньше объём легких, поэтому попытка вдохнуть в них слишком много может привести к травме или разрыву дыхательных путей. Частота сердечных сокращений у них гораздо выше, чем у взрослых, поэтому реанимация детей в возрасте до 10 лет предполагает осуществление не менее 100 нажатий на грудную клетку и экскурсией ее не более 3-4 см. Реанимация новорожденных должна быть еще более аккуратной и щадящей: искусственная вентиляция легких проводится не в рот, а в нос, причем объём вдуваемого воздуха должен быть совсем небольшим (около 30 мл), но вот количество нажатий не менее 120 в минуту, причем проводят их не ладонью, а одновременно указательным и средним пальцем.
Циклы искусственной вентиляции легких и закрытого массажа сердца (2:30), должны сменять друг друга до приезда врачей неотложной помощи. Если прекратить проведение этих манипуляции, то вновь может наступить состояние клинической смерти.
Критерии эффективности реанимационных мероприятий
Реанимация пострадавшего, да и вообще любого человека, который находился в клинической смерти, должна сопровождаться постоянным мониторингом за его состоянием. Успех сердечно легочной реанимации, ее эффективность можно оценить по следующим параметрам:
- Улучшение цвета кожи (более розовый), уменьшение или полное исчезновение цианоза губ, носогубного треугольника, ногтей.
- Сужение зрачков и восстановление их реакции на свет.
- Появление дыхательных движений.
- Появление пульса сначала на сонной артерии, а затем и на лучевой, сердцебиение можно прослушать через грудную клетку.
Больной может находиться в бессознательном состоянии, главное – это восстановление работы сердца и свободного дыхания. Если пульсация появилась, а дыхание – нет, то стоит продолжить только искусственную вентиляцию легких до приезда бригады неотложной помощи.
К сожалению, далеко не всегда реанимация пострадавшего приводит к успешному результату. Основные ошибки при ее проведении:
- Больной находится на мягкой поверхности, сила, которую прилагает реанимирующий при нажатии на грудную клетку, гасится за счет колебания тела.
- Недостаточная интенсивность нажатия, которая приводит к экскурсии грудной клетки менее 5 см у взрослых.
- Не устранена причина, вызывающая непроходимость дыхательных путей.
- Неправильно положение рук при проведении вентиляции легких и массажа сердца.
- Запоздалое начало сердечно легочной реанимации.
- Детская реанимация может быть неуспешной по причине недостаточной частоты нажатий на грудную клетку, которая должна быть гораздо чаще, нежели у взрослых.
Во время проведения реанимационных мероприятий могут развиться такие травмы, как перелом грудины или ребер. Однако сами по себе эти состояния не так опасны, как клиническая смерть, поэтому главной задачей оказывающего помощь является возвращение больного к жизни любой ценой. В случае успеха, лечение этих переломов не составляет особого труда.
Реанимация и интенсивная терапия: как устроено отделение

Реанимация и интенсивная терапия – это отделение, которое должно присутствовать в любой больнице, так как здесь осуществляется лечение самых тяжелых пациентов, требующих круглосуточного тщательного наблюдения медицинскими работниками
Кто является пациентом реанимации
Пациентами реанимации являются следующие категории людей:
- больные, которые поступают в стационар в крайне тяжелом состоянии, на грани между жизнью и смертью (комы различной степени, тяжелые отравления, шоки различного происхождения, массивные кровотечения и травмы, после инфаркта миокарда и инсульта и др.).
- больные, перенесшие на догоспитальном этапе клиническую смерть,
- пациенты, которые ранее находились в профильном отделении, но их состояние резко ухудшилось,
- больные в первые сутки или несколько после проведения оперативного вмешательства.
Пациенты реанимации обычно переводятся в профильные отделения (терапия, неврология, хирургия или гинекология) после стабилизации своего состояния: восстановление самостоятельного дыхания и способности принимать пищу, выход из комы, удержание нормальных показателей пульса и давления.
Оборудование в отделении реанимации
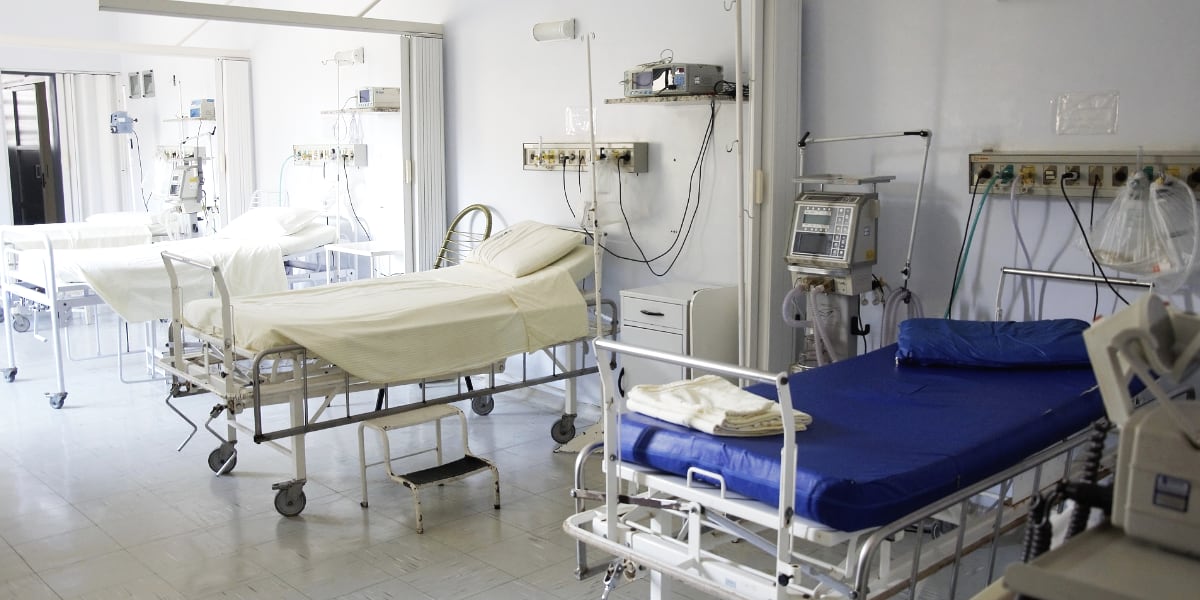
Отделение реанимации – самое технически оснащенное, ведь состояние таких тяжелых больных полностью контролируется различными мониторами, ряду из них проводится искусственная вентиляция легких, лекарства вводятся постоянно путем различных инфузоматов (устройств, позволяющих вводить вещества с определенной скоростью и поддерживать их концентрацию в крови на одинаковом уровне).
В отделении реанимации выделяется несколько зон:
- Лечебная зона, где находятся палаты (в каждой из них по 1-6 пациентов),
- Кабинеты врачей (ординаторская), медсестер (сестринская), заведующего отделением и старшей медицинской сестры.
- Вспомогательная зона, где хранится все необходимое для контроля за чистотой в отделении, там же часто отдыхает младший медицинский персонал.
- Некоторые отделения реанимации оснащены собственной лабораторией, где проводят экстренные анализы, там находится врач или фельдшер-лаборант.
Возле каждой кровати стоит собственный монитор, на котором можно отследить основные параметры состояния пациента: пульс, давление, насыщение кислородом и др. Рядом находятся аппараты для искусственной вентиляции легких, прибор для кислородотерапии, кардиостимулятор, различные инфузоматы, стойки для капельниц. В зависимости от показаний к больному может быть доставлено другое специальное оборудование. Отделение реанимации может провести процедуру экстренного гемодиализа. В каждой палате стоит стол, где работает с бумагами врач-реаниматолог или оформляет карту наблюдения медицинская сестра.
Кровати для пациентов реанимации отличаются от аналогичных в обычных отделениях: там есть возможность для придания больному выгодного положения (с приподнятым головным концом или ногами), фиксации конечностей при необходимости.
- Сотрудники отделения реанимации
В отделении реанимации работает большое количество медицинского персонала, который обеспечивает слаженную непрерывную работу всего отделения:
- заведующий отделением реанимации и интенсивной терапии, старшая медицинская сестра, сестра-хозяйка,
- врачи анестезиологи-реаниматологи,
- медицинские сестры,
- младший медицинский персонал,
- сотрудники лаборатории реанимации (если таковая имеется),
- вспомогательные службы (которые следят за исправностью всех приборов).
Городская реанимация

Городская реанимация – это все реанимационные отделения города, которые готовы в любую минуту принять тяжелых пациентов, привезенных им бригадами скорой помощи. Обычно, в каждом крупном городе выделяется одна ведущая клиника, которая специализируется именно на оказании неотложной помощи и дежурит постоянно. Именно это можно и назвать городской реанимацией. И, тем не менее, если тяжелый пациент был привезен в приемное отделение любой клиники, даже той, которая не оказывает помощь в этот день, он непременно будет принят и получит всю необходимую помощь.
Городская реанимация принимает не только тех, кого доставляют бригады неотложной помощи, но и тех, кого самостоятельно привезут родственники или знакомые на личном транспорте. Однако в этом случае будет упущено время, ведь лечебный процесс продолжается уже на догоспитальном этапе, поэтому лучше все-таки довериться специалистам.
Областная реанимация
Областная реанимация – это отделение реанимации и интенсивной терапии при самой крупной областной больнице. В отличие от городской реанимации, сюда доставляют самых тяжелых пациентов со всей области. Некоторые регионы нашей страны имеют очень большие территории, и доставка больных автомобилем или машиной скорой помощи не возможна. Поэтому иногда больных в областную реанимацию доставляют санитарной авиацией (специально оборудованными для оказания неотложной помощи вертолетами), которые в момент их приземления в аэропорту ожидает специализированная машина.
Областная реанимация занимается лечением больных, которых безуспешно пытались вывести их тяжелого состояния в городских больницах и межрегиональных центрах. В ней работает множество узкоспециализированных докторов, занимающихся определенным профилем (гемостазиолог, комбустиолог, токсиколог и др.). Однако областная реанимация, как и любая другая больница, принимает пациентов, которых доставляет обычная скорая помощь.
Как происходит реанимация пострадавшего
Первую помощь пострадавшему, который находится в состоянии клинической смерти, должны оказать те, кто находится рядом. Техника проведения описана в разделе 5.4-5.5. Одновременно с этим необходимо вызвать неотложную помощь и проводить сердечно-легочную реанимацию либо до восстановления самостоятельного дыхания и сердцебиения, либо до ее приезда. После этого больной передается специалистам, а далее работу по реанимации продолжают уже они.
Как проводят реанимацию пострадавшего в чрезвычайных условиях

По прибытию врачи оценивают состояние пострадавшего, был или нет эффект от проведенной на доврачебном этапе сердечно легочной реанимации. Они обязательно должны уточнить точное начало возникновения клинической смерти, ведь спустя 30 минут она считается уже нерезультативной.
Искусственная вентиляция легких врачами проводится дыхательным мешком (Амбу), так как длительное дыхание «рот в рот» или «рот в нос» достоверно приводит к инфекционным осложнениям. К тому же это не так тяжело физически и позволяет транспортировать пострадавшего в стационар, не прекращая эту процедуру. Искусственной замены непрямому массажу сердца не существует, поэтому врач проводит ее по общим канонам.
В случае удачного результата при возобновлении пульса больного катетеризируют и вводят вещества, которые стимулируют работу сердца (адреналин, преднизолон), контролируют работу сердца путем мониторирования электрокардиограммы. При восстановлении спонтанного дыхания применяется маска с кислородом. В таком состоянии больного после реанимации доставляют в ближайшую больницу.
Как устроен реанимобиль
Если в диспетчерскую скорой помощи поступает вызов, в котором сообщается о наличии у больного признаков клинической смерти, то к нему немедленно высылается специализированная бригада. Однако не любая машина скорой помощи оснащена всем необходимым для экстренных случаев, а только реанимобиль. Это современный автомобиль, специально оборудованный для проведения сердечно легочной реанимации, оснащенный дефибриллятором, мониторами, инфузоматами. В нем врачу удобно и комфортно оказывать все виды неотложной помощи. Форма этой машины позволяет ей легче маневрировать в потоке других, иногда она имеет ярко желтую окраску, которая позволяет другим водителям быстро обратить на нее внимание и пропустить вперед.
Машина скорой помощи с надписью «реанимация новорожденных» также обычно окрашена в желтый цвет и оснащена всем необходимым для экстренной помощи самым маленьким пациентам, которые оказались в беде.
Реабилитация после реанимации

Человек, перенесший клиническую смерть, делит свою жизнь на «до» и «после». Однако последствия этого состояния могут быть совершенно различными. Для одних, это лишь неприятное воспоминание и не более того. А другие после реанимации не могут восстановиться полностью. Все зависит от скорости начала мероприятий по оживлению, их качества, эффективности и того, как быстро прибыла специализированная медицинская помощь.
Особенности больных, перенесших клиническую смерть
В случае, если реанимационные мероприятия были начаты своевременно (в течение первых 5-6 минут с начала клинической смерти) и быстро привели к результату, то клетки головного мозга не успели погибнуть. Такой больной может вернуться к полноценной жизни, однако не исключены определенные проблемы с памятью, уровнем интеллекта, способностью к точным наукам. Если дыхание и сердцебиение на фоне всех мероприятий не восстанавливались в течение 10 минут, то, скорее, всего такой пациент после реанимации даже по самым оптимистичным прогнозам, будет страдать серьезными нарушениями в работе центральной нервной системы, в некоторых случаях необратимо утрачиваются различные навыки и способности, память, иногда возможность самостоятельного движения.
Если с момента начала клинической смерти прошло более 15 минут путем активной сердечно легочной реанимации работу дыхания и сердца можно поддерживать искусственно различными аппаратами. Но клетки головного мозга у больного уже погибли и далее он будет находиться в так называемом «вегетативном состоянии», то есть никаких перспектив вернуть ему жизнь без приборов жизнеобеспечения уже нет.
Основные направления реабилитации после реанимации
Объём мероприятий в рамках реабилитации после реанимации напрямую зависит от того, как долго человек находился до этого в состоянии клинической смерти. То, насколько пострадали нервные клетки головного мозга, сможет оценить врач-невролог, он же распишет все необходимое лечение в рамках восстановления. Оно может включать различные физиопроцедуры, лечебную физкультуру и гимнастику, прием ноотропных, сосудистых препаратов, витаминов группы В. Однако при своевременных реанимационных мероприятиях клиническая смерть может никак не сказаться на судьбе человека, который ее перенес.
Отделения реанимации и интенсивной терапии, по мнению многих, долгое время являлись «закрытой» к посещению территорией, что постоянно вызывало общественный резонанс. Сейчас ситуация изменилась, и вопрос по допуску родственников решён на законодательном уровне. Однако, реанимация так и осталась особым отделением, где пациенты находятся на грани жизни и смерти.

Врач анестезиолог-реаниматолог, заведующий отделением реанимации и интенсивной терапии ожоговой травмы, начальник службы анестезиологии и реанимации Новосибирской областной больницы Игорь Саматов рассказал о специфике работы отделений реанимации, особенностях ведения пациентов и правилах посещения.
– Игорь Юрьевич, чем отличается реанимационное отделение от всех других? Какие существуют показания для госпитализации пациентов в реанимационное отделение?
– Реанимационное отделение отличается от всех других тем, что в это отделение пациент попадает, если в результате болезни, травмы или несчастного случая существует угроза его жизни. Это происходит, когда утрачены, частично или полностью, функции организма. Это состояние мы называем синдромом полиорганной недостаточности. И задача врача анестезиолога-реаниматолога состоит в том, чтобы протезировать нарушенные или утраченные жизненно важные функции, вплоть до прямого их замещения. Например, замещение функции внешнего дыхания мы осуществляем при помощи искусственной вентиляции лёгких, замещение почечной функции при почечной недостаточности путём проведения заместительной почечной терапии в различных вариантах – гемодиализ, гемофильтрация, гемодиафильтрация.
Выведение из состояния шока, борьба с другими критическими состояниями – задача врача-реаниматолога. Для этого проводится интенсивная терапия, что отражено в названии отделения. Мониторинг жизненно важных функций, лекарственная терапия, коррекция водно-электролитных и метаболических нарушений может проводиться в течение часов, суток, недель. Многие препараты, например, для поддержания сосудистого тонуса и обеспечения сердечного выброса, вводятся непрерывно через специальные устройства – шприцевые дозаторы (инфузоматы), искусственное парентеральное питание проводится с помощью объёмных дозаторов.
Соответственно, показаниями для помещения пациентов в отделения реанимации и интенсивной терапии являются угроза утраты либо уже произошедшая утрата жизненно важных функций организма при развитии любого критического состояния.
Также существует такое понятие как интенсивное наблюдение. Оно может потребоваться, например, в послеоперационном периоде после обширных операций.
– Каким оборудованием должно быть оснащено реанимационное отделение?
– Оснащены отделения реанимации и интенсивной терапии современным технологичным оборудованием согласно существующим на сегодняшний день порядкам оказания медицинской помощи по профилю «анестезиология-реаниматология» (такие порядки есть как для взрослых, так и для детей).
Каждое реанимационное койко-место оборудовано системой жизнеобеспечения: подводкой необходимых газов, электроснабжения, дыхательным аппаратом, монитором, обеспечивающим наблюдение в постоянном режиме за жизненно важными функциями, дозаторами лекарственных веществ, устройствами обогрева пациентов, дефибриллятором и многим другим сложным оборудованием.
– Существуют ли «специализированные» реанимации?
– Да, конечно. Например, в Областной клинической больнице в службу анестезиологии и реаниматологии входит девять структурных подразделений, из которых семь – профилированные отделения реанимации и интенсивной терапии (хирургического, гнойно-септического, ожогового, терапевтического, акушерского, педиатрического и неонатального профиля), а также отделение анестезиологии-реанимации и отделение переливания крови, гравитационной хирургии и гемодиализа.
– Какой врач считается лечащим врачом пациента, находящегося в отделении реанимации?
– У любого пациента, который находится в ОРИТ, два лечащих врача. Один лечащий врач – всегда по профилю основного заболевания, например, хирург (сосудистый, торакальный, абдоминальный и так далее), терапевт (кардиолог, невролог, пульмонолог и др.), акушер-гинеколог, педиатр, неонатолог… А второй лечащий врач – врач анестезиолог-реаниматолог. Дополнительно при необходимости могут привлекаться врачи-консультанты других специальностей.
– Часто врач, общаясь с родственниками, характеризует состояние пациента в реанимации как «стабильно тяжёлое», «крайне тяжёлое». Что означают эти термины?
– Для объективной оценки тяжести состояния пациента в интенсивной терапии существуют различные шкалы и индексы, они необходимы в повседневной клинической практике. Но на простом языке вполне употребимы выше названные термины. Самая главная смысловая нагрузка при этом ложится на слово «стабильное».
Дело в том, что состояние пациента, находящегося в реанимации, по определению не может быть лёгким. Пациент помещается в отделение реанимации только по абсолютным показаниям, когда его состояние действительно тяжёлое либо крайне тяжёлое. Если говорится о стабильно тяжёлом состоянии – это хорошо. Стабильное в этом случае означает, что врач-реаниматолог контролирует клиническую ситуацию.
Конечно, до выздоровления пациента еще далеко, но изменения в состоянии прогнозируемы, коррекция нарушений и протезирование утраченных функций организма полностью под контролем. Хуже, когда синдром полиорганной недостаточности прогрессирует, несмотря на проводимую интенсивную терапию – тогда можно говорить о нестабильном состоянии и прогрессировании отрицательной динамики.
Бывает, что пациенты находятся в тяжёлом состоянии долгое время, и родственники не понимают, почему это длится так долго. Например, пациенты с ожоговой болезнью или септические пациенты. Лечение может длиться недели, иногда месяцы, и пока состояние пациента тяжёлое, он будет находиться в реанимации. В такой ситуации большинство вопросов снимается после посещения больного родственниками и подробной личной беседы с врачом. По телефону мы не можем давать информацию, это обоснованное юридическое ограничение.
– Поясните, пожалуйста, что такое медикаментозная кома.
– Иногда проведение интенсивной терапии сопровождается погружением пациента в состояние медикаментозного сна, это важный компонент интенсивной терапии. Пациент должен «проспать» критическое состояние. Дело в том, что, находясь в критическом состоянии пациент попросту «горит» и очень важно понизить уровень метаболизма, чтобы сохранить резервы, ресурсы организма.
– Может ли пациент или его родственники отказаться от реанимационных мероприятий?
– Ни сам больной, ни родственники не могут отказаться от проведения реанимационных мероприятий. Право пациента на эвтаназию у нас в стране не прописано в законодательном порядке. С моей точки зрения, это правильно. Мы всегда боремся за жизнь пациента до последнего.
– При каких условиях пациента переводят из реанимационного отделения?
– Больного переводят из ОРИТ в профильное отделение при достижении состояния клинической стабильности, когда отпадает необходимость в круглосуточном интенсивном наблюдении за состоянием пациента. Это всегда происходит по согласованию с лечащим врачом и с заведующим профильным отделением.
– Сколько, в среднем, стоит пребывание пациента в реанимации? Из каких источников финансируется?
– Пребывание пациента в реанимационном отделении стоит очень дорого. Во всём мире отделения реанимации и интенсивной терапии по определению убыточные. Современные технологии интенсивной терапии финансово затратны, и наша страна, наша больница не исключение. И несмотря на это, пациент лечится столько, сколько необходимо. Никаких порядков, регламентирующих максимальное пребывание в ОРИТ, нет и быть не может. Основной источник финансирования – обязательное медицинское страхование, программа государственных гарантий.
– Какой порядок сегодня действует для посещения больных в реанимации? Каковы могут быть причины отказа?
– У нас есть внутренний приказ «О правилах посещения пациента в ОРИТ». Этим приказом регламентированы часы посещения и ряд других важных моментов, в частности, запрет на фото-, видеосъёмку, требование отключить все электронные устройства. Степень родства – обязательно первая линия, то есть муж, жена, дети, родители. Посетители, не являющиеся близкими родственниками, допускаются только в сопровождении последних. Посещение пациентов, находящихся в сознании, возможно только с их согласия. Правила посещения в виде памятки размещены на информационном стенде перед входом в каждое отделение реанимации и интенсивной терапии, а также на внешнем сайте больницы.
Причины отказа также регламентированы. В частности, наличие острого инфекционного заболевания, чаще всего, ОРВИ. И это, в первую очередь, в интересах пациентов, поскольку у многих из них ослаблен иммунитет. Не допускаются посетители в состоянии алкогольного и иного опьянения, дети в возрасте до 14 лет.
Кроме этого, если в палате выполняются инвазивные манипуляции или реанимационные мероприятия, в это время, конечно же, посещение временно не возможно. В данной ситуации родственников, которые уже находились в палате интенсивной терапии, могут попросить срочно покинуть отделение реанимации, что должно восприниматься с пониманием, адекватно. Посетитель после ознакомления с «Правилами посещения» ставит свою подпись, и документ сохраняется в истории болезни.
Главное, при посещении отделения реанимации – понимать, что здесь идёт ежеминутная борьба за жизнь, врачи и медсёстры выполняют свою далеко не простую работу и необходимо с пониманием отнестись к особенностям работы этого реанимационного отделения.