Сахарный диабет 2 типа – это хроническое эндокринное заболевание, которое развивается вследствие инсулинорезистентности и нарушения функций бета-клеток поджелудочной железы, характеризуется состоянием гипергликемии. Проявляется обильным мочеиспусканием (полиурией), усиленным чувством жажды (полидипсией), зудом кожных покровов и слизистых оболочек, повышенным аппетитом, приливами жара, мышечной слабостью. Диагноз устанавливается на основании результатов лабораторных исследований. Выполняется анализ крови на концентрацию глюкозы, уровень гликозилированного гемоглобина, глюкозотолерантный тест. В лечении используются гипогликемические препараты, низкоуглеводная диета, повышение физической активности.
Общие сведения
Слово «диабет» переводится с греческого языка как «истекать, вытекать», фактически название заболевания означает «истечение сахара», «потеря сахара», что определяет ключевой симптом – усиленное выведение глюкозы с мочой. Сахарный диабет 2 типа, или инсулиннезависимый сахарный диабет, развивается на фоне повышения резистентности тканей к действию инсулина и последующего снижения функций клеток островков Лангерганса. В отличие от СД 1 типа, при котором недостаток инсулина первичен, при 2 типе заболевания дефицит гормона является результатом длительной инсулинорезистентности. Эпидемиологические данные весьма разнородны, зависят от этнических особенностей, социально-экономических условий жизни. В России предположительная распространенность – 7%, что составляет 85-90% всех форм диабета. Заболеваемость высока среди людей старше 40-45 лет.
Сахарный диабет 2 типа
Причины СД 2 типа
Развитие заболевания провоцируется сочетанием наследственной предрасположенности и факторов, влияющих на организм на протяжении жизни. К зрелому возрасту неблагоприятные экзогенные воздействия снижают чувствительность клеток организма к инсулину, в результате чего они перестают получать достаточное количество глюкозы. Причинами СД II типа могут стать:
- Ожирение. Жировая ткань снижает способность клеток использовать инсулин. Избыточная масса тела является ключевым фактором риска развития болезни, ожирение определяется у 80-90% пациентов.
- Гиподинамия. Дефицит двигательной активности негативно сказывается на работе большинства органов и способствует замедлению обменных процессов в клетках. Гиподинамичный образ жизни сопровождается низким потреблением глюкозы мышцами и накоплением ее в крови.
- Неправильное питание. Основной причиной ожирения у лиц с диабетом является переедание – избыточная калорийность рациона. Другой негативный фактор – употребление большого количества рафинированного сахара, который быстро поступает в кровоток, провоцируя «скачки» секреции инсулина.
- Эндокринные болезни. Манифестация СД может быть спровоцирована эндокринными патологиями. Отмечаются случаи заболеваемости на фоне панкреатита, опухолей поджелудочной железы, гипофизарной недостаточности, гипо- или гиперфункции щитовидной железы или надпочечников.
- Инфекционные болезни. У людей с наследственной отягощенностью первичное проявление СД регистрируется как осложнение вирусного заболевания. Наиболее опасными считаются грипп, герпес и гепатит.
Патогенез
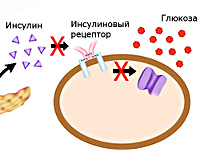
В основе сахарного диабета второго типа лежит нарушение метаболизма углеводов вследствие повышения резистентности клеток к инсулину (инсулинорезистентности). Снижается способность тканей принимать и утилизировать глюкозу, развивается состояние гипергликемии – повышенного уровня сахара плазмы, активизируются альтернативные способы получения энергии из свободных жирных кислот и аминокислот. Для компенсации гипергликемии организм усиленно выводит лишнюю глюкозу через почки. Ее количество в моче увеличивается, развивается глюкозурия. Высокая концентрация сахара в биологических жидкостях вызывает рост осмотического давления, что провоцирует полиурию – обильное учащенное мочеиспускание с потерей жидкости и солей, приводящее к обезвоживанию и водно-электролитному дисбалансу. Этими механизмами объясняется большинство симптомов СД – сильная жажда, сухость кожи, слабость, аритмии.
Гипергликемия изменяет процессы пептидного и липидного обмена. Остатки сахаров присоединяются к молекулам белков и жиров, нарушая их функции, возникает гиперпродукция глюкагона в поджелудочной железе, активируется расщепление жиров как источника энергии, усиливается реабсорбция глюкозы почками, нарушается трансмиттерная передача в нервной системе, воспаляются ткани кишечника. Таким образом, патогенетические механизмы СД провоцируют патологии сосудов (ангиопатии), нервной системы (нейропатии), пищеварительной системы, желез эндокринной секреции. Более поздний патогенетический механизм – инсулиновая недостаточность. Она формируется постепенно, в течение нескольких лет, вследствие истощения и естественной программированной гибели β-клеток. Со временем умеренный дефицит инсулина сменяется выраженным. Развивается вторичная инсулинозависимость, больным назначается инсулинотерапия.
Классификация
В зависимости от выраженности нарушений углеводного обмена при сахарном диабете выделяют фазу компенсации (достигнуто состояние нормогликемии), фазу субкомпенсации (с периодическим повышением уровня глюкозы крови) и фазу декомпенсации (гипергликемия устойчива, с трудом поддается коррекции). С учетом степени тяжести различают три формы заболевания:
- Легкая. Компенсация достигается корректировкой питания либо диетой в сочетании с минимальной дозировкой гипогликемического препарата. Риск развития осложнений низкий.
- Средняя. Для компенсации метаболических нарушений необходим регулярный прием сахароснижающих средств. Высока вероятность начальных стадий сосудистых осложнений.
- Тяжелая. Больные нуждаются в постоянном использовании таблетированных гипогликемических лекарств и инсулина, иногда – только в инсулинотерапии. Формируются серьезные диабетические осложнения – ангиопатии мелких и крупных сосудов, нейропатии, энцефалопатии.
Симптомы СД 2 типа
Заболевание развивается медленно, на начальной стадии проявления едва заметны, это значительно осложняет диагностику. Первым симптомом становится усиление чувства жажды. Больные ощущают сухость во рту, выпивают до 3-5 литров в день. Соответственно увеличивается количество мочи и частота позывов к опорожнению мочевого пузыря. У детей возможно развитие энуреза, особенно в ночное время. Из-за частых мочеиспусканий и высокого содержания сахара в выделяемой моче раздражается кожа паховой области, возникает зуд, появляются покраснения. Постепенно зуд охватывает область живота, подмышечных впадин, сгибов локтей и коленей. Недостаточное поступление глюкозы к тканям способствует повышению аппетита, пациенты испытывают голод уже спустя 1-2 часа после приема пищи. Несмотря на увеличение калорийности рациона, вес остается прежним либо снижается, так как глюкоза не усваивается, а теряется с выделяемой мочой.
Дополнительные симптомы – быстрая утомляемость, постоянное чувство усталости, дневная сонливость, слабость. Кожа становится сухой, истончается, склонна к высыпаниям, грибковым поражениям. На теле легко появляются синяки. Раны и ссадины долго заживают, часто инфицируются. У девочек и женщин развивается кандидоз половых органов, у мальчиков и мужчин – инфекции мочевыводящих путей. Большинство пациентов сообщают об ощущении покалывания в пальцах рук, онемении ступней. После еды может возникать чувство тошноты и даже рвота. Артериальное давление повышенное, нередки головные боли и головокружения.
Осложнения
Декомпенсированное течение СД 2 типа сопровождается развитием острых и хронических осложнений. К острым относятся состояния, возникающие быстро, внезапно и сопровождающиеся риском летального исхода – гипергликемическая кома, молочнокислая кома и гипогликемическая кома. Хронические осложнения формируются постепенно, включают диабетические микро- и макроангиопатии, проявляющиеся ретинопатией, нефропатией, тромбозами, атеросклерозом сосудов. Выявляются диабетические полинейропатии, а именно полиневриты периферических нервов, парезы, параличи, автономные нарушения в работе внутренних органов. Наблюдаются диабетические артропатии – суставные боли, ограничения подвижности, уменьшение объема синовиальной жидкости, а также диабетические энцефалопатии – расстройства психической сферы, проявляющиеся депрессией, эмоциональной неустойчивостью.
Диагностика
Сложность выявления инсулиннезависимого сахарного диабета объясняется отсутствием выраженной симптоматики на начальных стадиях заболевания. В связи с этим людям из группы риска и всем лицам после 40 лет рекомендуются скрининговые исследования плазмы на уровень сахара. Лабораторная диагностика является наиболее информативной, позволяет обнаружить не только раннюю стадию диабета, но и состояние предиабета – снижение толерантности к глюкозе, проявляющееся длительной гипергликемией после углеводной нагрузки. При признаках СД обследование проводит врач-эндокринолог. Диагностика начинается с выяснения жалоб и сбора анамнеза, специалист уточняет наличие факторов риска (ожирение, гиподинамия, наследственная отягощенность), выявляет базовые симптомы – полиурию, полидипсию, усиление аппетита. Диагноз подтверждается после получения результатов лабораторной диагностики. К специфическим тестам относятся:
- Глюкоза натощак. Критерием заболевания является уровень глюкозы выше 7 ммоль/л (для венозной крови). Забор материала производится после 8-12 часов голода.
- Глюкозотолерантный тест. Для диагностики СД на ранней стадии исследуется концентрация глюкозы через пару часов после употребления углеводистой пищи. Показатель выше 11,1 ммоль/л выявляет диабет, в диапазоне 7,8-11,0 ммоль/л определяется предиабет.
- Гликированный гемоглобин. Анализ позволяет оценить среднее значение концентрации глюкозы за последние три месяца. На диабет указывает значение 6,5% и более (венозная кровь). При результате 6,0-6,4% диагностируется предиабет.
Дифференциальная диагностика включает различение инсулиннезависимого СД с другими формами болезни, в частности – с сахарным диабетом первого типа. Клиническими отличиями являются медленное нарастание симптомов, более поздний срок начала болезни (хотя в последние годы заболевание диагностируется и у молодых людей 20-25 лет). Лабораторные дифференциальные признаки – повышенный или нормальный уровень инсулина и С-пептида, отсутствие антител к бета-клеткам поджелудочной железы.
Лечение СД 2 типа
В практической эндокринологии распространен системный подход к терапии. На ранних стадиях болезни основное внимание уделяется изменению образа жизни пациентов и консультациям, на которых специалист рассказывает о диабете, способах контроля сахара. При стойкой гипергликемии решается вопрос о применении медикаментозной коррекции. Полный комплекс лечебных мероприятий включает:
- Диету. Основной принцип питания – сокращение количества пищи с большим содержанием жиров и углеводов. Особенно «опасными» являются продукты с рафинированным сахаром – кондитерские изделия, конфеты, шоколад, сладкие газированные напитки. Рацион больных состоит из овощей, молочных продуктов, мяса, яиц, умеренного количества злаков. Необходим дробный режим питания, небольшие объемы порций, отказ от алкоголя и специй.
- Регулярные физические нагрузки. Пациентам без тяжелых диабетических осложнений показаны спортивные занятия, усиливающие процессы окисления (аэробные нагрузки). Их периодичность, продолжительность и интенсивность определяются индивидуально. Большинству больных разрешена спортивная ходьба, плавание и пешие прогулки. Среднее время одного занятия – 30-60 минут, частота 3-6 раз в неделю.
- Медикаментозную терапию. Используются лекарственные средства нескольких групп. Распространено применение бигуанидов и тиазолидиндионов – препаратов, которые снижают инсулиновую резистентность клеток, абсорбцию глюкозы в ЖКТ и ее производство в печени. При их недостаточной эффективности назначаются лекарства, усиливающие активность инсулина: ингибиторы ДПП-4, производные сульфонилмочевины, меглитиниды.
Прогноз и профилактика
Своевременная диагностика и ответственное отношение пациентов к лечению СД позволяют достичь состояния устойчивой компенсации, при котором долгое время сохраняется нормогликемия, а качество жизни больных остается высоким. Для профилактики заболевания необходимо придерживаться сбалансированного рациона питания с высоким содержанием клетчатки, ограничением сладких и жирных продуктов, дробным режимом приемов пищи. Важно избегать гиподинамии, ежедневно обеспечивать организму физическую нагрузку в виде ходьбы, 2-3 раза в течение недели заниматься спортом. Регулярный контроль глюкозы необходим лицам из групп риска (лишний вес, зрелый и пожилой возраст, случаи СД среди родственников).
| Type 2 diabetes | |
|---|---|
| Other names | Diabetes mellitus type 2; adult-onset diabetes;[1] noninsulin-dependent diabetes mellitus (NIDDM) |
 |
|
| A blue circle is the universal symbol of diabetes[2] | |
| Pronunciation |
|
| Specialty | Endocrinology |
| Symptoms | Increased thirst, frequent urination, unexplained weight loss, increased hunger[3] |
| Complications | Hyperosmolar hyperglycemic state, diabetic ketoacidosis, heart disease, strokes, diabetic retinopathy, kidney failure, amputations[1][4][5] |
| Usual onset | Middle or older age[6] |
| Duration | Long term[6] |
| Causes | Obesity, lack of exercise, genetics[1][6] |
| Diagnostic method | Blood test[3] |
| Prevention | Maintaining normal weight, exercising, eating properly[1] |
| Treatment | Dietary changes, metformin, insulin, bariatric surgery[1][7][8][9] |
| Prognosis | 10 year shorter life expectancy[10] |
| Frequency | 392 million (2015)[11] |
Type 2 diabetes, formerly known as adult-onset diabetes, is a form of diabetes mellitus that is characterized by high blood sugar, insulin resistance, and relative lack of insulin.[6] Common symptoms include increased thirst, frequent urination, and unexplained weight loss.[3] Symptoms may also include increased hunger, feeling tired, and sores (wounds) that do not heal.[3] Often symptoms come on slowly.[6] Long-term complications from high blood sugar include heart disease, strokes, diabetic retinopathy which can result in blindness, kidney failure, and poor blood flow in the limbs which may lead to amputations.[1] The sudden onset of hyperosmolar hyperglycemic state may occur; however, ketoacidosis is uncommon.[4][5]
Type 2 diabetes primarily occurs as a result of obesity and lack of exercise.[1] Some people are genetically more at risk than others.[6]
Type 2 diabetes makes up about 90% of cases of diabetes, with the other 10% due primarily to type 1 diabetes and gestational diabetes.[1] In type 1 diabetes there is a lower total level of insulin to control blood glucose, due to an autoimmune induced loss of insulin-producing beta cells in the pancreas.[12][13] Diagnosis of diabetes is by blood tests such as fasting plasma glucose, oral glucose tolerance test, or glycated hemoglobin (A1C).[3]
Type 2 diabetes is largely preventable by staying a normal weight, exercising regularly, and eating a healthy diet (high in fruits and vegetables and low in sugar and saturated fats).[1] Treatment involves exercise and dietary changes.[1] If blood sugar levels are not adequately lowered, the medication metformin is typically recommended.[7][14] Many people may eventually also require insulin injections.[9] In those on insulin, routinely checking blood sugar levels is advised; however, this may not be needed in those who are not on insulin therapy.[15] Bariatric surgery often improves diabetes in those who are obese.[8][16]
Rates of type 2 diabetes have increased markedly since 1960 in parallel with obesity.[17] As of 2015 there were approximately 392 million people diagnosed with the disease compared to around 30 million in 1985.[11][18] Typically it begins in middle or older age,[6] although rates of type 2 diabetes are increasing in young people.[19][20] Type 2 diabetes is associated with a ten-year-shorter life expectancy.[10] Diabetes was one of the first diseases ever described, dating back to an Egyptian manuscript from c. 1500 BCE.[21] The importance of insulin in the disease was determined in the 1920s.[22]
Signs and symptoms
Overview of the most significant symptoms of diabetes
The classic symptoms of diabetes are frequent urination (polyuria), increased thirst (polydipsia), increased hunger (polyphagia), and weight loss.[23] Other symptoms that are commonly present at diagnosis include a history of blurred vision, itchiness, peripheral neuropathy, recurrent vaginal infections, and fatigue.[13] Other symptoms may include loss of taste.[24] Many people, however, have no symptoms during the first few years and are diagnosed on routine testing.[13] A small number of people with type 2 diabetes can develop a hyperosmolar hyperglycemic state (a condition of very high blood sugar associated with a decreased level of consciousness and low blood pressure).[13]
Complications
Type 2 diabetes is typically a chronic disease associated with a ten-year-shorter life expectancy.[10] This is partly due to a number of complications with which it is associated, including: two to four times the risk of cardiovascular disease, including ischemic heart disease and stroke; a 20-fold increase in lower limb amputations, and increased rates of hospitalizations.[10] In the developed world, and increasingly elsewhere, type 2 diabetes is the largest cause of nontraumatic blindness and kidney failure.[25] It has also been associated with an increased risk of cognitive dysfunction and dementia through disease processes such as Alzheimer’s disease and vascular dementia.[26] Other complications include hyperpigmentation of skin (acanthosis nigricans), sexual dysfunction, and frequent infections.[23] There is also an association between type 2 diabetes and mild hearing loss.[27]
Causes
The development of type 2 diabetes is caused by a combination of lifestyle and genetic factors.[25][28] While some of these factors are under personal control, such as diet and obesity, other factors are not, such as increasing age, female sex, and genetics.[10] Obesity is more common in women than men in many parts of Africa.[29] The nutritional status of a mother during fetal development may also play a role, with one proposed mechanism being that of DNA methylation.[30] The intestinal bacteria Prevotella copri and Bacteroides vulgatus have been connected with type 2 diabetes.[31]
Lifestyle
Lifestyle factors are important to the development of type 2 diabetes, including obesity and being overweight (defined by a body mass index of greater than 25), lack of physical activity, poor diet, psychological stress, and urbanization.[10][32] Excess body fat is associated with 30% of cases in those of Chinese and Japanese descent, 60–80% of cases in those of European and African descent, and 100% of cases in Pima Indians and Pacific Islanders.[13] Among those who are not obese, a high waist–hip ratio is often present.[13] Smoking appears to increase the risk of type 2 diabetes.[33] A lack of sleep has also been linked to type 2 diabetes.[34] Laboratory studies have linked short-term sleep deprivations to changes in glucose metabolism, nervous system activity, or hormonal factors that may lead to diabetes.[34]
Dietary factors also influence the risk of developing type 2 diabetes. Consumption of sugar-sweetened drinks in excess is associated with an increased risk.[35][36] The type of fats in the diet are important, with saturated fats and trans fatty acids increasing the risk, and polyunsaturated and monounsaturated fat decreasing the risk.[28] Eating a lot of white rice appears to play a role in increasing risk.[37] A lack of exercise is believed to cause 7% of cases.[38] Persistent organic pollutants may also play a role.[39]
Genetics
Most cases of diabetes involve many genes, with each being a small contributor to an increased probability of becoming a type 2 diabetic.[10] The proportion of diabetes that is inherited is estimated at 72%.[40] More than 36 genes and 80 single nucleotide polymorphisms (SNPs) had been found that contribute to the risk of type 2 diabetes.[41][42] All of these genes together still only account for 10% of the total heritable component of the disease.[41] The TCF7L2 allele, for example, increases the risk of developing diabetes by 1.5 times and is the greatest risk of the common genetic variants.[13] Most of the genes linked to diabetes are involved in pancreatic beta cell functions.[13]
There are a number of rare cases of diabetes that arise due to an abnormality in a single gene (known as monogenic forms of diabetes or «other specific types of diabetes»).[10][13] These include maturity onset diabetes of the young (MODY), Donohue syndrome, and Rabson–Mendenhall syndrome, among others.[10] Maturity onset diabetes of the young constitute 1–5% of all cases of diabetes in young people.[43]
Epigenetics
Epigenetic regulation occurs at multiple levels including (1) direct methylation of cytosine and adenine residues in DNA, (2) covalent modification of histone proteins in chromatin, and (3) action of non coding microRNAs (for other examples, see Wikipedia article “Epigenetics”). On November 17-19, 2017, the American Diabetes Association held a research symposium entitled “Epigenetics and Epigenomics: Implications for Diabetes and Obesity.” As a result of this symposium, an overview of the state of the field was presented in which it was noted that over 1,000 research articles have been published that address the intersection of diabetes and epigenetics or epigenomics.[44] The current state of knowledge in this field is addressed the Wikipedia article “Epigenetics of diabetes Type 2.”
Medical conditions
There are a number of medications and other health problems that can predispose to diabetes.[45] Some of the medications include: glucocorticoids, thiazides, beta blockers, atypical antipsychotics,[46] and statins.[47] Those who have previously had gestational diabetes are at a higher risk of developing type 2 diabetes.[23] Other health problems that are associated include: acromegaly, Cushing’s syndrome, hyperthyroidism, pheochromocytoma, and certain cancers such as glucagonomas.[45] Individuals with cancer may be at a higher risk of mortality if they also have diabetes.[48] Testosterone deficiency is also associated with type 2 diabetes.[49][50] Eating disorders may also interact with type 2 diabetes, with bulimia nervosa increasing the risk and anorexia nervosa decreasing it.[51]
Pathophysiology
Type 2 diabetes is due to insufficient insulin production from beta cells in the setting of insulin resistance.[13] Insulin resistance, which is the inability of cells to respond adequately to normal levels of insulin, occurs primarily within the muscles, liver, and fat tissue.[52] In the liver, insulin normally suppresses glucose release. However, in the setting of insulin resistance, the liver inappropriately releases glucose into the blood.[10] The proportion of insulin resistance versus beta cell dysfunction differs among individuals, with some having primarily insulin resistance and only a minor defect in insulin secretion and others with slight insulin resistance and primarily a lack of insulin secretion.[13]
Other potentially important mechanisms associated with type 2 diabetes and insulin resistance include: increased breakdown of lipids within fat cells, resistance to and lack of incretin, high glucagon levels in the blood, increased retention of salt and water by the kidneys, and inappropriate regulation of metabolism by the central nervous system.[10] However, not all people with insulin resistance develop diabetes since an impairment of insulin secretion by pancreatic beta cells is also required.[13]
In the early stages of insulin resistance, the mass of beta cells expands, increasing the output of insulin to compensate for the insulin insensitivity.[53] But when type 2 diabetes has become manifest, a type 2 diabetic will have lost about half of their beta cells.[53]
Fatty acids in the beta cells activate FOXO1, resulting in apoptosis of the beta cells.[53]
The causes of the aging-related insulin resistance seen in obesity and in type 2 diabetes are uncertain. Effects of intracellular lipid metabolism and ATP production in liver and muscle cells may contribute to insulin resistance.[54] New evidence also points to a role of a brain region called the hypothalamus in the development of insulin resistance. For one thing, a gene called Dusp8 is linked with an increased risk for diabetes.[55] This gene codes for a protein that regulates neuronal signaling in the hypothalamus. Also, infusions into the hypothalamus of a hormone called leptin normalize blood glucose and diminish insulin resistance in diabetic animals.[56] Activation of hypothalamic cells by leptin has an important role in maintaining normal levels of blood glucose. Thus, both the endocrine cells of the pancreas AND cells in the hypothalamus may have a role in the etiology of type 2 diabetes.
Hypothalamic cells regulate blood glucose via projections to the autonomic nervous system. Autonomic innervation of liver and muscle cells stimulates an increased uptake of glucose. In diabetic humans, the control of blood glucose by the autonomic nervous system is abnormal.[57] Leptin-sensitive, glucose regulating neurons become resistant to leptin during aging or during exposure to a high-fat diet. These leptin resistant neurons fail to restrain food intake, obesity, and blood glucose. The reasons for this lowered responsiveness to leptin are uncertain and are part of the puzzle of the causes of type 2 diabetes.[58]
Blood glucose levels can also be normalized in diabetic rodents by a single intrahypothalamic infusion of Fibroblast Growth Factor 1 (FGF1), an effect that persists for months even in severely diabetic animals. This remarkable cure of diabetes is accomplished by a stimulation of accessory brain cells called astrocytes.[59][60] Hypothalamic astrocytes that produce Fatty Acid Binding Protein 7 (FABP7) are targets of FGF1; these cells are also in close contact with leptin-sensitive neurons, influence their function, and regulate leptin sensitivity.[61][62] An abnormal function of FABP7+ astrocytes thus may contribute to the resistance to leptin and insulin that appear during aging and during exposure to high-fat diets.
During aging, FABP7+ astrocytes develop cytoplasmic granules derived from degenerating mitochondria. This mitochondrial degeneration is partly due to the oxidative stress of the heightened amounts of fatty acids that are taken up by these cells and oxidized within mitochondria.[63][64] A pathological degeneration of mitochondria in these cells may compromise their normal functions and contribute to abnormalities in the control of blood glucose by the hypothalamus.
Diagnosis
| Condition | 2-hour glucose | Fasting glucose | HbA1c | |||
|---|---|---|---|---|---|---|
| Unit | mmol/L | mg/dL | mmol/L | mg/dL | mmol/mol | DCCT % |
| Normal | < 7.8 | < 140 | < 6.1 | < 110 | < 42 | < 6.0 |
| Impaired fasting glycaemia | < 7.8 | < 140 | 6.1–7.0 | 110–125 | 42–46 | 6.0–6.4 |
| Impaired glucose tolerance | ≥ 7.8 | ≥ 140 | < 7.0 | < 126 | 42–46 | 6.0–6.4 |
| Diabetes mellitus | ≥ 11.1 | ≥ 200 | ≥ 7.0 | ≥ 126 | ≥ 48 | ≥ 6.5 |
The World Health Organization definition of diabetes (both type 1 and type 2) is for a single raised glucose reading with symptoms, otherwise raised values on two occasions, of either:[67]
- fasting plasma glucose ≥ 7.0 mmol/L (126 mg/dL)
- or
- with a glucose tolerance test, two hours after the oral dose a plasma glucose ≥ 11.1 mmol/L (200 mg/dL)
A random blood sugar of greater than 11.1 mmol/L (200 mg/dL) in association with typical symptoms[23] or a glycated hemoglobin (HbA1c) of ≥ 48 mmol/mol (≥ 6.5 DCCT %) is another method of diagnosing diabetes.[10] In 2009 an International Expert Committee that included representatives of the American Diabetes Association (ADA), the International Diabetes Federation (IDF), and the European Association for the Study of Diabetes (EASD) recommended that a threshold of ≥ 48 mmol/mol (≥ 6.5 DCCT %) should be used to diagnose diabetes.[68] This recommendation was adopted by the American Diabetes Association in 2010.[69] Positive tests should be repeated unless the person presents with typical symptoms and blood sugars >11.1 mmol/L (>200 mg/dL).[68]
| Diabetes mellitus | Prediabetes | |
|---|---|---|
| HbA1c | ≥6.5% | 5.7-6.4% |
| Fasting glucose | ≥126 mg/dL | 100-125 mg/dL |
| 2h glucose | ≥200 mg/dL | 140-199 mg/dL |
| Random glucose with classic symptoms | ≥200 mg/dL | Not available |
Threshold for diagnosis of diabetes is based on the relationship between results of glucose tolerance tests, fasting glucose or HbA1c and complications such as retinal problems.[10] A fasting or random blood sugar is preferred over the glucose tolerance test, as they are more convenient for people.[10] HbA1c has the advantages that fasting is not required and results are more stable but has the disadvantage that the test is more costly than measurement of blood glucose.[71] It is estimated that 20% of people with diabetes in the United States do not realize that they have the disease.[10]
Type 2 diabetes is characterized by high blood glucose in the context of insulin resistance and relative insulin deficiency.[72] This is in contrast to type 1 diabetes in which there is an absolute insulin deficiency due to destruction of islet cells in the pancreas and gestational diabetes that is a new onset of high blood sugars associated with pregnancy.[13] Type 1 and type 2 diabetes can typically be distinguished based on the presenting circumstances.[68] If the diagnosis is in doubt antibody testing may be useful to confirm type 1 diabetes and C-peptide levels may be useful to confirm type 2 diabetes,[73] with C-peptide levels normal or high in type 2 diabetes, but low in type 1 diabetes.[74]
Screening
Universal screening for diabetes in people without risk factors or symptoms is not recommended.[75][76] Screening is recommended by the World Health Organization, the United States Preventive Services Task Force (USPSTF), and the American Diabetes Association for high-risk adults.[77][78][79] Risk factors considered by the USPSTF include adults over 35 years old who are overweight or have obesity and adults without symptoms whose blood pressure is greater than 135/80 mmHg.[80][needs update][81] For those whose blood pressure is less, the evidence is insufficient to recommend for or against screening.[80][needs update] The American Diabetes Society recommends screening for adults with a body mass index (BMI) over 25.[79] For people of Asian descent, screening is recommended if they have a BMI over 23.[79] Other high risk groups include people with a first degree relative with diabetes; some ethnic groups, including Hispanics, African-Americans, and Native-Americans; a history of gestational diabetes; polycystic ovary syndrome; excess weight; and conditions associated with metabolic syndrome.[23] There is no evidence that screening changes the risk of death and any benefit of screening on adverse effects, incidence of type 2 diabetes, HbA1c or socioeconomic effects are not clear.[76][82]
In the UK, NICE guidelines suggest taking action to prevent diabetes for people with a body mass index (BMI) of 30 or more.[83] For people of Black African, African-Caribbean, South Asian and Chinese descent the recommendation to start prevention starts at the BMI of 27,5.[83] A study based on a large sample of people in England suggest even lower BMIs for certain ethnic groups for the start of prevention, for example 24 in South Asian and 21 in Bangladeshi populations.[84][85]
Prevention
Onset of type 2 diabetes can be delayed or prevented through proper nutrition and regular exercise.[86][87] Intensive lifestyle measures may reduce the risk by over half.[25][88] The benefit of exercise occurs regardless of the person’s initial weight or subsequent weight loss.[89] High levels of physical activity reduce the risk of diabetes by about 28%.[90] Evidence for the benefit of dietary changes alone, however, is limited,[91] with some evidence for a diet high in green leafy vegetables[92] and some for limiting the intake of sugary drinks.[93] There is an association between higher intake of sugar-sweetened fruit juice and diabetes, but no evidence of an association with 100% fruit juice.[94] A 2019 review found evidence of benefit from dietary fiber.[95]
In those with impaired glucose tolerance, a 2019 systematic review found moderate-quality evidence that Metformin, when compared to diet and exercise or a placebo intervention, appeared to delay or reduce the risk of developing type 2 diabetes.[96] This same review found moderate-quality evidence that when compared to intensive diet and exercise, Metformin did not reduce risk of developing type 2 diabetes, as well as very low-quality evidence that combining Metformin with intensive diet and exercise does not appear to have any effect on risk of developing type 2 diabetes when compared to intensive diet and exercise alone.[96] This systematic review only found one suitable trial comparing Metformin with Sulphonylurea in reducing risk of type 2 diabetes but it did not report any patient-relevant outcomes.[96]
A 2017 review found that, long term, lifestyle changes decreased the risk by 28%, while medication does not reduce risk after withdrawal.[97] While low vitamin D levels are associated with an increased risk of diabetes, correcting the levels by supplementing vitamin D3 does not improve that risk.[98]
Management
Management of type 2 diabetes focuses on lifestyle interventions, lowering other cardiovascular risk factors, and maintaining blood glucose levels in the normal range.[25] Self-monitoring of blood glucose for people with newly diagnosed type 2 diabetes may be used in combination with education,[99] although the benefit of self-monitoring in those not using multi-dose insulin is questionable.[25] In those who do not want to measure blood levels, measuring urine levels may be done.[100] Managing other cardiovascular risk factors, such as hypertension, high cholesterol, and microalbuminuria, improves a person’s life expectancy.[25] Decreasing the systolic blood pressure to less than 140 mmHg is associated with a lower risk of death and better outcomes.[101] Intensive blood pressure management (less than 130/80 mmHg) as opposed to standard blood pressure management (less than 140-160 mmHg systolic to 85–100 mmHg diastolic) results in a slight decrease in stroke risk but no effect on overall risk of death.[102]
Intensive blood sugar lowering (HbA1c<6%) as opposed to standard blood sugar lowering (HbA1c of 7–7.9%) does not appear to change mortality.[103][104] The goal of treatment is typically an HbA1c of 7 to 8% or a fasting glucose of less than 7.2 mmol/L (130 mg/dL); however these goals may be changed after professional clinical consultation, taking into account particular risks of hypoglycemia and life expectancy.[79][105][106] Hypoglycemia is associated with adverse outcomes in older people with type 2 diabetes.[107] Despite guidelines recommending that intensive blood sugar control be based on balancing immediate harms with long-term benefits, many people – for example people with a life expectancy of less than nine years who will not benefit, are over-treated.[108]
It is recommended that all people with type 2 diabetes get regular eye examinations.[13] There is moderate evidence suggesting that treating gum disease by scaling and root planing results in an improvement in blood sugar levels for people with diabetes.[109]
Lifestyle
Exercise
A proper diet and regular exercise are foundations of diabetic care,[23] with one review indicating that a greater amount of exercise improved outcomes.[110] Regular exercise may improve blood sugar control, decrease body fat content, and decrease blood lipid levels.[111]
Diet
A diabetic diet which includes calorie restriction to promote weight loss is generally recommended.[112][70] Other recommendations include emphasizing intake of fruits, vegetables, reduced saturated fat and low-fat dairy products, and with a macronutrient intake tailored to the individual, to distribute calories and carbohydrates throughout the day.[70][113] Several diets may be effective such as the Dietary Approaches to Stop Hypertension (DASH), Mediterranean diet, low-fat diet, or monitored carbohydrate diets such as a low carbohydrate diet.[70][114][115] Viscous fiber supplements may be useful in those with diabetes.[116]
Vegetarian diets in general have been related to lower diabetes risk, but do not offer advantages compared with diets which allow moderate amounts of animal products.[117] There is not enough evidence to suggest that cinnamon improves blood sugar levels in people with type 2 diabetes.[118] A 2021 review showed that consumption of tree nuts (walnuts, almonds, and hazelnuts) reduced fasting blood glucose in diabetic people.[119]
Culturally appropriate education may help people with type 2 diabetes control their blood sugar levels for up to 24 months.[120] There is not enough evidence to determine if lifestyle interventions affect mortality in those who already have type 2 diabetes.[88]
As of 2015, there is insufficient data to recommend nonnutritive sweeteners, which may help reduce caloric intake.[121]
An elevated intake of microbiota-accessible carbohydrates can help reducing the effects of T2D.[122]
A 2022 umbrella review concluded that, red and white meat consumption is associated with an increased risk contrary to dairy products which have a diminished risk.[123]
Stress management
Although psychological stress is recognized as a risk factor for type 2 diabetes,[10] the effect of stress management interventions on disease progression are not established.[124] A Cochrane review is under way to assess the effects of mindfulness‐based interventions for adults with type 2 diabetes.[125]
Medications
Blood sugar control
There are several classes of anti-diabetic medications available. Metformin is generally recommended as a first line treatment as there is some evidence that it decreases mortality;[7][25][126] however, this conclusion is questioned.[127] Metformin should not be used in those with severe kidney or liver problems.[23]
A second oral agent of another class or insulin may be added if metformin is not sufficient after three months.[105] Other classes of medications include: sulfonylureas, thiazolidinediones, dipeptidyl peptidase-4 inhibitors, SGLT2 inhibitors, and glucagon-like peptide-1 analogs.[105] As of 2015 there was no significant difference between these agents.[105] A 2018 review found that SGLT2 inhibitors and GLP-1 agonists, but not DPP-4 inhibitors, were associated with lower mortality than placebo or no treatment.[128]
Rosiglitazone, a thiazolidinedione, has not been found to improve long-term outcomes even though it improves blood sugar levels.[129] Additionally it is associated with increased rates of heart disease and death.[130]
The effects of Plioglitazone have been compared in a Cochrane systematic review to that of other blood sugar lowering-medicine, including metformin, acarbose, and repaglinide, not showing any benefit in reducing the chance of developing type 2 diabetes in people at risk.[131] It did, however, show reduction of risk of developing type 2 diabetes when compared to a placebo or to no treatment.[131] These results should be interpreted considering that most of the data of the studies included in this review were of low or very-low certainty.
Injections of insulin may either be added to oral medication or used alone.[25] Most people do not initially need insulin.[13] When it is used, a long-acting formulation is typically added at night, with oral medications being continued.[23][25] Doses are then increased to effect (blood sugar levels being well controlled).[25] When nightly insulin is insufficient, twice daily insulin may achieve better control.[23] The long acting insulins glargine and detemir are equally safe and effective,[132] and do not appear much better than neutral protamine Hagedorn (NPH) insulin, but as they are significantly more expensive, they are not cost effective as of 2010.[133] In those who are pregnant, insulin is generally the treatment of choice.[23]
Blood pressure lowering
Many international guidelines recommend blood pressure treatment targets that are lower than 140/90 mmHg for people with diabetes.[134] However, there is only limited evidence regarding what the lower targets should be. A 2016 systematic review found potential harm to treating to targets lower than 140 mmHg,[135] and a subsequent review in 2019 found no evidence of additional benefit from blood pressure lowering to between 130–140mmHg, although there was an increased risk of adverse events.[136]
2015 American Diabetes Association recommendations are that people with diabetes and albuminuria should receive an inhibitor of the renin-angiotensin system to reduce the risks of progression to end-stage renal disease, cardiovascular events, and death.[70] There is some evidence that angiotensin converting enzyme inhibitors (ACEIs) are superior to other inhibitors of the renin-angiotensin system such as angiotensin receptor blockers (ARBs),[137] or aliskiren in preventing cardiovascular disease.[138] Although a more recent review found similar effects of ACEIs and ARBs on major cardiovascular and renal outcomes.[139] There is no evidence that combining ACEIs and ARBs provides additional benefits.[139]
Other
The use of aspirin to prevent cardiovascular disease in diabetes is controversial.[70] Aspirin is recommended in people at high risk of cardiovascular disease, however routine use of aspirin has not been found to improve outcomes in uncomplicated diabetes.[140] 2015 American Diabetes Association recommendations for aspirin use (based on expert consensus or clinical experience) are that low-dose aspirin use is reasonable in adults with diabetes who are at intermediate risk of cardiovascular disease (10-year cardiovascular disease risk, 5–10%).[70]
Vitamin D supplementation to people with type 2 diabetes may improve markers of insulin resistance and HbA1c.[141]
Sharing their electronic health records with people who have type 2 diabetes helps them to reduce their blood sugar levels. It is a way of helping people understand their own health condition and involving them actively in its management.[142][143]
Surgery
Weight loss surgery in those who are obese is an effective measure to treat diabetes.[144] Many are able to maintain normal blood sugar levels with little or no medication following surgery[145] and long-term mortality is decreased.[146] There however is some short-term mortality risk of less than 1% from the surgery.[147] The body mass index cutoffs for when surgery is appropriate are not yet clear.[146] It is recommended that this option be considered in those who are unable to get both their weight and blood sugar under control.[148][149]
Epidemiology
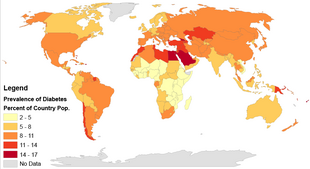
Regional rates of diabetes using data from 195 countries in 2014
The International Diabetes Federation estimates nearly 537 million people lived with diabetes worldwide in 2021,[150] 90–95% of whom have type 2 diabetes.[151] Diabetes is common both in the developed and the developing world.[10] It remains uncommon, however, in the least developed countries.[13]
Women seem to be at a greater risk as do certain ethnic groups,[10][152] such as South Asians, Pacific Islanders, Latinos, and Native Americans.[23] This may be due to enhanced sensitivity to a Western lifestyle in certain ethnic groups.[153] Traditionally considered a disease of adults, type 2 diabetes is increasingly diagnosed in children in parallel with rising obesity rates.[10] Type 2 diabetes is now diagnosed as frequently as type 1 diabetes in teenagers in the United States.[13]
Rates of diabetes in 1985 were estimated at 30 million, increasing to 135 million in 1995 and 217 million in 2005.[18] This increase is believed to be primarily due to the global population aging, a decrease in exercise, and increasing rates of obesity.[18] The five countries with the greatest number of people with diabetes as of 2000 are India having 31.7 million, China 20.8 million, the United States 17.7 million, Indonesia 8.4 million, and Japan 6.8 million.[154] It is recognized as a global epidemic by the World Health Organization.[1]
History
Diabetes is one of the first diseases described[21] with an Egyptian manuscript from c. 1500 BCE mentioning «too great emptying of the urine.»[155] The first described cases are believed to be of type 1 diabetes.[155] Indian physicians around the same time identified the disease and classified it as madhumeha or honey urine noting that the urine would attract ants.[155] The term «diabetes» or «to pass through» was first used in 230 BCE by the Greek Apollonius Memphites.[155] The disease was rare during the time of the Roman empire with Galen commenting that he had only seen two cases during his career.[155]
Type 1 and type 2 diabetes were identified as separate conditions for the first time by the Indian physicians Sushruta and Charaka in 400–500 AD with type 1 associated with youth and type 2 with being overweight.[155] Effective treatment was not developed until the early part of the 20th century when the Canadians Frederick Banting and Charles Best discovered insulin in 1921 and 1922.[155] This was followed by the development of the long acting NPH insulin in the 1940s.[155]
In 1916, Elliot Joslin proposed that in people with diabetes, periods of fasting are helpful.[156] Subsequent research has supported this, and weight loss is a first line treatment in type 2 diabetes.[156]
Research
Researchers developed the Diabetes Severity Score (DISSCO), a tool that might better than the standard blood test at identify if a person’s condition is declining. It uses a computer algorithm to analyse data from anonymised electronic patient records and produces a score based on 34 indicators.[157][158]
References
- ^ a b c d e f g h i j k «Diabetes Fact sheet N°312». World Health Organization. August 2011. Archived from the original on 26 August 2013. Retrieved 2012-01-09.
- ^ «Diabetes Blue Circle Symbol». International Diabetes Federation. 17 March 2006. Archived from the original on 5 August 2007.
- ^ a b c d e «Diagnosis of Diabetes and Prediabetes». National Institute of Diabetes and Digestive and Kidney Diseases. June 2014. Archived from the original on 6 March 2016. Retrieved 10 February 2016.
- ^ a b Pasquel FJ, Umpierrez GE (November 2014). «Hyperosmolar hyperglycemic state: a historic review of the clinical presentation, diagnosis, and treatment». Diabetes Care. 37 (11): 3124–31. doi:10.2337/dc14-0984. PMC 4207202. PMID 25342831.
- ^ a b Fasanmade OA, Odeniyi IA, Ogbera AO (June 2008). «Diabetic ketoacidosis: diagnosis and management». African Journal of Medicine and Medical Sciences. 37 (2): 99–105. PMID 18939392.
- ^ a b c d e f g «Causes of Diabetes». National Institute of Diabetes and Digestive and Kidney Diseases. June 2014. Archived from the original on 2 February 2016. Retrieved 10 February 2016.
- ^ a b c Maruthur NM, Tseng E, Hutfless S, Wilson LM, Suarez-Cuervo C, Berger Z, Chu Y, Iyoha E, Segal JB, Bolen S (June 2016). «Diabetes Medications as Monotherapy or Metformin-Based Combination Therapy for Type 2 Diabetes: A Systematic Review and Meta-analysis». Annals of Internal Medicine. 164 (11): 740–51. doi:10.7326/M15-2650. PMID 27088241. S2CID 32016657.
- ^ a b Cetinkunar S, Erdem H, Aktimur R, Sozen S (June 2015). «Effect of bariatric surgery on humoral control of metabolic derangements in obese patients with type 2 diabetes mellitus: How it works». World Journal of Clinical Cases. 3 (6): 504–9. doi:10.12998/wjcc.v3.i6.504. PMC 4468896. PMID 26090370.
- ^ a b Krentz AJ, Bailey CJ (February 2005). «Oral antidiabetic agents: current role in type 2 diabetes mellitus». Drugs. 65 (3): 385–411. doi:10.2165/00003495-200565030-00005. PMID 15669880. S2CID 29670619.
- ^ a b c d e f g h i j k l m n o p q r s Melmed S, Polonsky KS, Larsen PR, Kronenberg HM, eds. (2011). Williams textbook of endocrinology (12th ed.). Philadelphia: Elsevier/Saunders. pp. 1371–1435. ISBN 978-1-4377-0324-5.
- ^ a b Vos T, Allen C, Arora M, Barber RM, Bhutta ZA, Brown A, et al. (GBD 2015 Disease and Injury Incidence and Prevalence Collaborators) (October 2016). «Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015». Lancet. 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577. PMID 27733282.
- ^ MacKay I, Rose N, eds. (2014). The Autoimmune Diseases. Academic Press. p. 575. ISBN 978-0-123-84929-8. OCLC 965646175.
- ^ a b c d e f g h i j k l m n o p q Gardner DG, Shoback D, eds. (2011). «Chapter 17: Pancreatic hormones & diabetes mellitus». Greenspan’s basic & clinical endocrinology (9th ed.). New York: McGraw-Hill Medical. ISBN 978-0-07-162243-1. OCLC 613429053.
- ^ Saenz A, Fernandez-Esteban I, Mataix A, Ausejo M, Roque M, Moher D (July 2005). Saenz A (ed.). «Metformin monotherapy for type 2 diabetes mellitus». The Cochrane Database of Systematic Reviews (3): CD002966. doi:10.1002/14651858.CD002966.pub3. PMID 16034881. (Retracted)
- ^ Malanda UL, Welschen LM, Riphagen II, Dekker JM, Nijpels G, Bot SD (January 2012). «Self-monitoring of blood glucose in patients with type 2 diabetes mellitus who are not using insulin». The Cochrane Database of Systematic Reviews. 1: CD005060. doi:10.1002/14651858.CD005060.pub3. hdl:1871/48558. PMID 22258959. S2CID 205176936.
- ^ Ganguly S, Tan HC, Lee PC, Tham KW (April 2015). «Metabolic bariatric surgery and type 2 diabetes mellitus: an endocrinologist’s perspective». Journal of Biomedical Research. 29 (2): 105–11. doi:10.7555/JBR.29.20140127. PMC 4389109. PMID 25859264.
- ^ Moscou S (2013). «Getting the word out: advocacy, social marketing, and policy development and enforcement». In Truglio-Londrigan M, Lewenson SB (eds.). Public health nursing: practicing population-based care (2nd ed.). Burlington, MA: Jones & Bartlett Learning. p. 317. ISBN 978-1-4496-4660-8. OCLC 758391750.
- ^ a b c Smyth S, Heron A (January 2006). «Diabetes and obesity: the twin epidemics». Nature Medicine. 12 (1): 75–80. doi:10.1038/nm0106-75. PMID 16397575. S2CID 1042625.
- ^ Tfayli H, Arslanian S (March 2009). «Pathophysiology of type 2 diabetes mellitus in youth: the evolving chameleon». Arquivos Brasileiros de Endocrinologia e Metabologia. 53 (2): 165–74. doi:10.1590/s0004-27302009000200008. PMC 2846552. PMID 19466209.
- ^ Imperatore G, Boyle JP, Thompson TJ, Case D, Dabelea D, Hamman RF, Lawrence JM, Liese AD, Liu LL, Mayer-Davis EJ, Rodriguez BL, Standiford D (December 2012). «Projections of type 1 and type 2 diabetes burden in the U.S. population aged <20 years through 2050: dynamic modeling of incidence, mortality, and population growth». Diabetes Care. 35 (12): 2515–20. doi:10.2337/dc12-0669. PMC 3507562. PMID 23173134.
- ^ a b Leutholtz BC, Ripoll I (2011). «Diabetes». Exercise and disease management (2nd ed.). Boca Raton: CRC Press. p. 25. ISBN 978-1-4398-2759-8. OCLC 725919496.
- ^ Zaccardi F, Webb DR, Yates T, Davies MJ (February 2016). «Pathophysiology of type 1 and type 2 diabetes mellitus: a 90-year perspective». Postgraduate Medical Journal. 92 (1084): 63–9. doi:10.1136/postgradmedj-2015-133281. PMID 26621825. S2CID 28169759.
- ^ a b c d e f g h i j k Vijan S (March 2010). «In the clinic. Type 2 diabetes». Annals of Internal Medicine. 152 (5): ITC31–15, quiz ITC316. doi:10.7326/0003-4819-152-5-201003020-01003. PMID 20194231. S2CID 207535925.
- ^ Rathee M, Prachi J (2019). «Ageusia». StatPearls. StatPearls Publishing. PMID 31747182.
- ^ a b c d e f g h i j Ripsin CM, Kang H, Urban RJ (January 2009). «Management of blood glucose in type 2 diabetes mellitus». American Family Physician. 79 (1): 29–36. PMID 19145963.
- ^ Pasquier F (October 2010). «Diabetes and cognitive impairment: how to evaluate the cognitive status?». Diabetes & Metabolism. 36 (Suppl 3): S100-5. doi:10.1016/S1262-3636(10)70475-4. PMID 21211730.
- ^ Akinpelu OV, Mujica-Mota M, Daniel SJ (March 2014). «Is type 2 diabetes mellitus associated with alterations in hearing? A systematic review and meta-analysis». The Laryngoscope. 124 (3): 767–776. doi:10.1002/lary.24354. PMID 23945844. S2CID 25569962.
- ^ a b Risérus U, Willett WC, Hu FB (January 2009). «Dietary fats and prevention of type 2 diabetes». Progress in Lipid Research. 48 (1): 44–51. doi:10.1016/j.plipres.2008.10.002. PMC 2654180. PMID 19032965.
- ^ Hilawe EH, Yatsuya H, Kawaguchi L, Aoyama A (September 2013). «Differences by sex in the prevalence of diabetes mellitus, impaired fasting glycaemia and impaired glucose tolerance in sub-Saharan Africa: a systematic review and meta-analysis». Bulletin of the World Health Organization. 91 (9): 671–682D. doi:10.2471/BLT.12.113415. PMC 3790213. PMID 24101783.
- ^ Christian P, Stewart CP (March 2010). «Maternal micronutrient deficiency, fetal development, and the risk of chronic disease». The Journal of Nutrition. 140 (3): 437–45. doi:10.3945/jn.109.116327. PMID 20071652.
- ^ Pedersen HK, Gudmundsdottir V, Nielsen HB, Hyotylainen T, Nielsen T, Jensen BA, et al. (July 2016). «Human gut microbes impact host serum metabolome and insulin sensitivity». Nature. 535 (7612): 376–81. Bibcode:2016Natur.535..376P. doi:10.1038/nature18646. PMID 27409811. S2CID 4459808.[permanent dead link]
- ^ Abdullah A, Peeters A, de Courten M, Stoelwinder J (September 2010). «The magnitude of association between overweight and obesity and the risk of diabetes: a meta-analysis of prospective cohort studies». Diabetes Research and Clinical Practice. 89 (3): 309–19. doi:10.1016/j.diabres.2010.04.012. PMID 20493574.
- ^ Pan A, Wang Y, Talaei M, Hu FB, Wu T (December 2015). «Relation of active, passive, and quitting smoking with incident type 2 diabetes: a systematic review and meta-analysis». The Lancet. Diabetes & Endocrinology. 3 (12): 958–67. doi:10.1016/S2213-8587(15)00316-2. PMC 4656094. PMID 26388413.
- ^ a b Touma C, Pannain S (August 2011). «Does lack of sleep cause diabetes?». Cleveland Clinic Journal of Medicine. 78 (8): 549–58. doi:10.3949/ccjm.78a.10165. PMID 21807927. S2CID 45708828.
- ^ Malik VS, Popkin BM, Bray GA, Després JP, Hu FB (March 2010). «Sugar-sweetened beverages, obesity, type 2 diabetes mellitus, and cardiovascular disease risk». Circulation. 121 (11): 1356–64. doi:10.1161/CIRCULATIONAHA.109.876185. PMC 2862465. PMID 20308626.
- ^ Malik VS, Popkin BM, Bray GA, Després JP, Willett WC, Hu FB (November 2010). «Sugar-sweetened beverages and risk of metabolic syndrome and type 2 diabetes: a meta-analysis». Diabetes Care. 33 (11): 2477–83. doi:10.2337/dc10-1079. PMC 2963518. PMID 20693348.
- ^ Hu EA, Pan A, Malik V, Sun Q (March 2012). «White rice consumption and risk of type 2 diabetes: meta-analysis and systematic review». BMJ. 344: e1454. doi:10.1136/bmj.e1454. PMC 3307808. PMID 22422870.
- ^ Lee IM, Shiroma EJ, Lobelo F, Puska P, Blair SN, Katzmarzyk PT (July 2012). «Effect of physical inactivity on major non-communicable diseases worldwide: an analysis of burden of disease and life expectancy». Lancet. 380 (9838): 219–29. doi:10.1016/S0140-6736(12)61031-9. PMC 3645500. PMID 22818936.
- ^ Lind L, Lind PM (June 2012). «Can persistent organic pollutants and plastic-associated chemicals cause cardiovascular disease?». Journal of Internal Medicine. 271 (6): 537–53. doi:10.1111/j.1365-2796.2012.02536.x. PMID 22372998. S2CID 41018361.
- ^ Willemsen G, Ward KJ, Bell CG, Christensen K, Bowden J, Dalgård C, et al. (December 2015). «The Concordance and Heritability of Type 2 Diabetes in 34,166 Twin Pairs From International Twin Registers: The Discordant Twin (DISCOTWIN) Consortium». Twin Research and Human Genetics. 18 (6): 762–771. doi:10.1017/thg.2015.83. PMID 26678054.
- ^ a b Herder C, Roden M (June 2011). «Genetics of type 2 diabetes: pathophysiologic and clinical relevance». European Journal of Clinical Investigation. 41 (6): 679–692. doi:10.1111/j.1365-2362.2010.02454.x. PMID 21198561. S2CID 43548816.
- ^ Fuchsberger C, Flannick J, Teslovich TM, Mahajan A, Agarwala V, Gaulton KJ, et al. (August 2016). «The genetic architecture of type 2 diabetes». Nature. 536 (7614): 41–47. Bibcode:2016Natur.536…41F. doi:10.1038/nature18642. PMC 5034897. PMID 27398621.
- ^ «Monogenic Forms of Diabetes: Neonatal Diabetes Mellitus and Maturity-onset Diabetes of the Young». National Diabetes Information Clearinghouse (NDIC). National Institute of Diabetes and Digestive and Kidney Diseases, NIH. March 2007. Archived from the original on 2008-07-04. Retrieved 2008-08-04.
- ^ Rosen ED, Kaestner KH, Natarajan R, Patti ME, Sallari R, Sander M, Susztak K. Epigenetics and Epigenomics: Implications for Diabetes and Obesity. Diabetes. 2018 Oct;67(10):1923-1931. doi: 10.2337/db18-0537. PMID: 30237160; PMCID: PMC6463748
- ^ a b Funnell MM, Anderson RM (2008). «Influencing self-management: from compliance to collaboration». In Bethel MN, Feinglos MA (eds.). Type 2 diabetes mellitus: an evidence-based approach to practical management. Contemporary endocrinology. Totowa, NJ: Humana Press. p. 462. ISBN 978-1-58829-794-5. OCLC 261324723.
- ^ Izzedine H, Launay-Vacher V, Deybach C, Bourry E, Barrou B, Deray G (November 2005). «Drug-induced diabetes mellitus». Expert Opinion on Drug Safety. 4 (6): 1097–1109. doi:10.1517/14740338.4.6.1097. PMID 16255667. S2CID 21532595.
- ^ Sampson UK, Linton MF, Fazio S (July 2011). «Are statins diabetogenic?». Current Opinion in Cardiology. 26 (4): 342–347. doi:10.1097/HCO.0b013e3283470359. PMC 3341610. PMID 21499090.
- ^ Giovannucci E, Harlan DM, Archer MC, Bergenstal RM, Gapstur SM, Habel LA, et al. (July 2010). «Diabetes and cancer: a consensus report». Diabetes Care (Professional society guidelines). 33 (7): 1674–1685. doi:10.2337/dc10-0666. PMC 2890380. PMID 20587728.
- ^ Saad F, Gooren L (March 2009). «The role of testosterone in the metabolic syndrome: a review». The Journal of Steroid Biochemistry and Molecular Biology. 114 (1–2): 40–43. doi:10.1016/j.jsbmb.2008.12.022. PMID 19444934. S2CID 22222112.
- ^ Farrell JB, Deshmukh A, Baghaie AA (2008). «Low testosterone and the association with type 2 diabetes». The Diabetes Educator. 34 (5): 799–806. doi:10.1177/0145721708323100. PMID 18832284.
- ^ Nieto-Martínez R, González-Rivas JP, Medina-Inojosa JR, Florez H (November 2017). «Are Eating Disorders Risk Factors for Type 2 Diabetes? A Systematic Review and Meta-analysis». Current Diabetes Reports (Systematic review and meta-analysis). 17 (12): 138. doi:10.1007/s11892-017-0949-1. PMID 29168047. S2CID 3688434.
- ^ Diabetes mellitus a guide to patient care. Philadelphia: Lippincott Williams & Wilkins. 2007. p. 15. ISBN 978-1-58255-732-8.
- ^ a b c Sun T, Han X (2019). «Death versus dedifferentiation: The molecular bases of beta cell mass reduction in type 2 diabetes». Seminars in Cell and Developmental Biology. 103: 76–82. doi:10.1016/j.semcdb.2019.12.002. PMID 31831356. S2CID 209341381.
- ^ Reed J, Bain S, Kanamarlapudi V (August 2021). «A Review of Current Trends with Type 2 Diabetes Epidemiology, Aetiology, Pathogenesis, Treatments and Future Perspectives». Diabetes, Metabolic Syndrome and Obesity: Targets and Therapy. 14: 3567–3602. doi:10.2147/DMSO.S319895. PMC 8369920. PMID 34413662.
- ^ Schriever SC, Kabra DG, Pfuhlmann K, Baumann P, Baumgart EV, Nagler J, et al. (November 2020). «Type 2 diabetes risk gene Dusp8 regulates hypothalamic Jnk signaling and insulin sensitivity». The Journal of Clinical Investigation. 130 (11): 6093–6108. doi:10.1172/JCI136363. PMC 7598066. PMID 32780722.
- ^ German JP, Wisse BE, Thaler JP, Oh-I S, Sarruf DA, Ogimoto K, et al. (July 2010). «Leptin deficiency causes insulin resistance induced by uncontrolled diabetes». Diabetes. 59 (7): 1626–1634. doi:10.2337/db09-1918. PMC 2889761. PMID 20424233.
- ^ Lundqvist MH, Almby K, Wiklund U, Abrahamsson N, Kamble PG, Pereira MJ, Eriksson JW (March 2021). «Altered hormonal and autonomic nerve responses to hypo- and hyperglycaemia are found in overweight and insulin-resistant individuals and may contribute to the development of type 2 diabetes». Diabetologia. 64 (3): 641–655. doi:10.1007/s00125-020-05332-z. PMC 7864814. PMID 33241460.
- ^ Salazar J, Chávez-Castillo M, Rojas J, Ortega A, Nava M, Pérez J, et al. (2020-07-23). «Is «Leptin Resistance» Another Key Resistance to Manage Type 2 Diabetes?». Current Diabetes Reviews. 16 (7): 733–749. doi:10.2174/1573399816666191230111838. PMID 31886750. S2CID 209510992.
- ^ Alonge KM, D’Alessio DA, Schwartz MW (January 2021). «Brain control of blood glucose levels: implications for the pathogenesis of type 2 diabetes». Diabetologia. 64 (1): 5–14. doi:10.1007/s00125-020-05293-3. PMC 7718404. PMID 33043401.
- ^ Bentsen MA, Rausch DM, Mirzadeh Z, Muta K, Scarlett JM, Brown JM, et al. (September 2020). «Transcriptomic analysis links diverse hypothalamic cell types to fibroblast growth factor 1-induced sustained diabetes remission». Nature Communications. 11 (1): 4458. Bibcode:2020NatCo..11.4458B. doi:10.1038/s41467-020-17720-5. PMC 7477234. PMID 32895383.
- ^ Adlanmerini M, Nguyen HC, Krusen BM, Teng CW, Geisler CE, Peed LC, et al. (January 2021). «Hypothalamic REV-ERB nuclear receptors control diurnal food intake and leptin sensitivity in diet-induced obese mice». The Journal of Clinical Investigation. 131 (1): e140424. doi:10.1172/JCI140424. PMC 7773391. PMID 33021965.
- ^ Yasumoto Y, Miyazaki H, Ogata M, Kagawa Y, Yamamoto Y, Islam A, et al. (December 2018). «Glial Fatty Acid-Binding Protein 7 (FABP7) Regulates Neuronal Leptin Sensitivity in the Hypothalamic Arcuate Nucleus». Molecular Neurobiology. 55 (12): 9016–9028. doi:10.1007/s12035-018-1033-9. PMID 29623545. S2CID 4632807.
- ^ Young JK, Baker JH, Muller T (March 1996). «Immunoreactivity for brain-fatty acid binding protein in gomori-positive astrocytes». Glia. 16 (3): 218–226. doi:10.1002/(SICI)1098-1136(199603)16:3<218::AID-GLIA4>3.0.CO;2-Y. PMID 8833192. S2CID 9757285.
- ^ Schmidt SP, Corydon TJ, Pedersen CB, Vang S, Palmfeldt J, Stenbroen V, et al. (April 2011). «Toxic response caused by a misfolding variant of the mitochondrial protein short-chain acyl-CoA dehydrogenase». Journal of Inherited Metabolic Disease. 34 (2): 465–475. doi:10.1007/s10545-010-9255-7. PMC 3063561. PMID 21170680.
- ^ Definition and diagnosis of diabetes mellitus and intermediate hyperglycemia: Report of a WHO/IDF consultation (PDF). Geneva: World Health Organization. 2006. p. 21. ISBN 978-92-4-159493-6.
- ^ Vijan S (March 2010). «In the clinic. Type 2 diabetes». Annals of Internal Medicine. 152 (5): ITC31-15, quiz ITC316. doi:10.7326/0003-4819-152-5-201003020-01003. PMID 20194231.
- ^ World Health Organization. «Definition, diagnosis and classification of diabetes mellitus and its complications: Report of a WHO Consultation. Part 1. Diagnosis and classification of diabetes mellitus». Archived from the original on 2007-05-29. Retrieved 2007-05-29.
- ^ a b c International Expert Committee (July 2009). «International Expert Committee report on the role of the A1C assay in the diagnosis of diabetes». Diabetes Care. 32 (7): 1327–34. doi:10.2337/dc09-9033. PMC 2699715. PMID 19502545.
- ^ American Diabetes Association (January 2010). «Diagnosis and classification of diabetes mellitus». Diabetes Care. 33 (Supplement_1): S62-9. doi:10.2337/dc10-S062. PMC 2797383. PMID 20042775.
- ^ a b c d e f g Fox CS, Golden SH, Anderson C, Bray GA, Burke LE, de Boer IH, et al. (September 2015). «Update on Prevention of Cardiovascular Disease in Adults With Type 2 Diabetes Mellitus in Light of Recent Evidence: A Scientific Statement From the American Heart Association and the American Diabetes Association». Diabetes Care (Professional society guidelines). 38 (9): 1777–1803. doi:10.2337/dci15-0012. PMC 4876675. PMID 26246459.
- ^ American Diabetes Association (January 2012). «Diagnosis and classification of diabetes mellitus». Diabetes Care. 35 (Suppl 1): S64-71. doi:10.2337/dc12-s064. PMC 3632174. PMID 22187472.
- ^ Kumar V, Fausto N, Abbas AK, Cotran RS, Robbins SL (2005). Robbins and Cotran Pathologic Basis of Disease (7th ed.). Philadelphia, Pa.: Saunders. pp. 1194–95. ISBN 978-0-7216-0187-8.
- ^ Diabetes mellitus a guide to patient care. Philadelphia: Lippincott Williams & Wilkins. 2007. p. 201. ISBN 978-1-58255-732-8.
- ^ Vivian EM, Blackorbay B (2013). «Chapter 13: Endocrine Disorders». In Lee M (ed.). Basic Skills in Interpreting Laboratory Data (5th ed.). Bethesda, MD: American Society of Health-System Pharmacists. ISBN 978-1-58528-345-3. OCLC 859778842.
- ^ Valdez R (July 2009). «Detecting undiagnosed type 2 diabetes: family history as a risk factor and screening tool». Journal of Diabetes Science and Technology. 3 (4): 722–6. doi:10.1177/193229680900300417. PMC 2769984. PMID 20144319.
- ^ a b Selph S, Dana T, Blazina I, Bougatsos C, Patel H, Chou R (June 2015). «Screening for type 2 diabetes mellitus: a systematic review for the U.S. Preventive Services Task Force». Annals of Internal Medicine. 162 (11): 765–76. doi:10.7326/M14-2221. PMID 25867111.
- ^ «Recommendation: Prediabetes and Type 2 Diabetes: Screening | United States Preventive Services Taskforce». www.uspreventiveservicestaskforce.org. Retrieved 2023-01-13.
- ^ Siu AL (December 2015). «Screening for Abnormal Blood Glucose and Type 2 Diabetes Mellitus: U.S. Preventive Services Task Force Recommendation Statement». Annals of Internal Medicine. 163 (11): 861–8. doi:10.7326/M15-2345. PMID 26501513.
- ^ a b c d «Standards of medical care in diabetes—2015: summary of revisions». Diabetes Care. 38 (38): S4. January 2015. doi:10.2337/dc15-S003. PMID 25537706.
- ^ a b «Archived: Diabetes Mellitus (Type 2) in Adults: Screening». U.S. Preventive Services Task Force. June 2008. Archived from the original on 2014-02-07. Retrieved 2014-03-16.
- ^ «Recommendation: Prediabetes and Type 2 Diabetes: Screening | United States Preventive Services Taskforce». www.uspreventiveservicestaskforce.org. Retrieved 2023-01-13.
- ^ Peer N, Balakrishna Y, Durao S (May 2020). «Screening for type 2 diabetes mellitus». The Cochrane Database of Systematic Reviews. 5 (6): CD005266. doi:10.1002/14651858.cd005266.pub2. PMC 7259754. PMID 32470201.
- ^ a b «Diabetes: putting people at the heart of services». NIHR Evidence. National Institute for Health and Care Research. 2022-07-26. doi:10.3310/nihrevidence_52026. S2CID 251299176.
- ^ «Are you at risk of diabetes? Research finds prevention should start at a different BMI for each ethnic group». NIHR Evidence (Plain English summary). National Institute for Health and Care Research. 2022-03-10. doi:10.3310/alert_48878. S2CID 247390548.
- ^ Caleyachetty R, Barber TM, Mohammed NI, Cappuccio FP, Hardy R, Mathur R, et al. (July 2021). «Ethnicity-specific BMI cutoffs for obesity based on type 2 diabetes risk in England: a population-based cohort study». The Lancet. Diabetes & Endocrinology. 9 (7): 419–426. doi:10.1016/S2213-8587(21)00088-7. PMC 8208895. PMID 33989535.
- ^ Raina Elley C, Kenealy T (December 2008). «Lifestyle interventions reduced the long-term risk of diabetes in adults with impaired glucose tolerance». Evidence-Based Medicine. 13 (6): 173. doi:10.1136/ebm.13.6.173. PMID 19043031. S2CID 26714233.
- ^ Hemmingsen B, Gimenez-Perez G, Mauricio D, Roqué I, Figuls M, Metzendorf MI, Richter B (December 2017). «Diet, physical activity or both for prevention or delay of type 2 diabetes mellitus and its associated complications in people at increased risk of developing type 2 diabetes mellitus». The Cochrane Database of Systematic Reviews. 2017 (12): CD003054. doi:10.1002/14651858.CD003054.pub4. PMC 6486271. PMID 29205264.
- ^ a b Schellenberg ES, Dryden DM, Vandermeer B, Ha C, Korownyk C (October 2013). «Lifestyle interventions for patients with and at risk for type 2 diabetes: a systematic review and meta-analysis». Annals of Internal Medicine. 159 (8): 543–551. doi:10.7326/0003-4819-159-8-201310150-00007. PMID 24126648.
- ^ O’Gorman DJ, Krook A (September 2011). «Exercise and the treatment of diabetes and obesity». The Medical Clinics of North America. 95 (5): 953–969. doi:10.1016/j.mcna.2011.06.007. PMID 21855702.
- ^ Kyu HH, Bachman VF, Alexander LT, Mumford JE, Afshin A, Estep K, et al. (August 2016). «Physical activity and risk of breast cancer, colon cancer, diabetes, ischemic heart disease, and ischemic stroke events: systematic review and dose-response meta-analysis for the Global Burden of Disease Study 2013». BMJ. 354: i3857. doi:10.1136/bmj.i3857. PMC 4979358. PMID 27510511.
- ^ Nield L, Summerbell CD, Hooper L, Whittaker V, Moore H (July 2008). Nield L (ed.). «Dietary advice for the prevention of type 2 diabetes mellitus in adults». The Cochrane Database of Systematic Reviews (3): CD005102. doi:10.1002/14651858.CD005102.pub2. hdl:10149/92337. PMID 18646120. S2CID 23039006. (Retracted)
- ^ Carter P, Gray LJ, Troughton J, Khunti K, Davies MJ (August 2010). «Fruit and vegetable intake and incidence of type 2 diabetes mellitus: systematic review and meta-analysis». BMJ. 341: c4229. doi:10.1136/bmj.c4229. PMC 2924474. PMID 20724400.
- ^ Schwingshackl L, Hoffmann G, Lampousi AM, Knüppel S, Iqbal K, Schwedhelm C, et al. (May 2017). «Food groups and risk of type 2 diabetes mellitus: a systematic review and meta-analysis of prospective studies». European Journal of Epidemiology. 32 (5): 363–375. doi:10.1007/s10654-017-0246-y. PMC 5506108. PMID 28397016.
- ^ Xi B, Li S, Liu Z, Tian H, Yin X, Huai P, et al. (2014). «Intake of fruit juice and incidence of type 2 diabetes: a systematic review and meta-analysis». PLOS ONE. 9 (3): e93471. Bibcode:2014PLoSO…993471X. doi:10.1371/journal.pone.0093471. PMC 3969361. PMID 24682091.
- ^ Reynolds A, Mann J, Cummings J, Winter N, Mete E, Te Morenga L (February 2019). «Carbohydrate quality and human health: a series of systematic reviews and meta-analyses». Lancet. 393 (10170): 434–445. doi:10.1016/S0140-6736(18)31809-9. PMID 30638909. S2CID 58632705.
- ^ a b c Madsen KS, Chi Y, Metzendorf MI, Richter B, Hemmingsen B, et al. (Cochrane Metabolic and Endocrine Disorders Group) (December 2019). «Metformin for prevention or delay of type 2 diabetes mellitus and its associated complications in persons at increased risk for the development of type 2 diabetes mellitus». The Cochrane Database of Systematic Reviews. 2019 (12): CD008558. doi:10.1002/14651858.CD008558.pub2. PMC 6889926. PMID 31794067.
- ^ Haw JS, Galaviz KI, Straus AN, Kowalski AJ, Magee MJ, Weber MB, Wei J, Narayan KM, Ali MK (December 2017). «Long-term Sustainability of Diabetes Prevention Approaches: A Systematic Review and Meta-analysis of Randomized Clinical Trials». JAMA Internal Medicine. 177 (12): 1808–1817. doi:10.1001/jamainternmed.2017.6040. PMC 5820728. PMID 29114778.
- ^ Seida JC, Mitri J, Colmers IN, Majumdar SR, Davidson MB, Edwards AL, Hanley DA, Pittas AG, Tjosvold L, Johnson JA (October 2014). «Clinical review: Effect of vitamin D3 supplementation on improving glucose homeostasis and preventing diabetes: a systematic review and meta-analysis». The Journal of Clinical Endocrinology and Metabolism. 99 (10): 3551–60. doi:10.1210/jc.2014-2136. PMC 4483466. PMID 25062463.
- ^ Mannucci E, Giaccari A, Gallo M, Bonifazi A, Belén ÁD, Masini ML, et al. (February 2022). «Self-management in patients with type 2 diabetes: Group-based versus individual education. A systematic review with meta-analysis of randomized trails». Nutrition, Metabolism, and Cardiovascular Diseases. 32 (2): 330–336. doi:10.1016/j.numecd.2021.10.005. PMID 34893413. S2CID 244580173.
- ^ «Type 2 diabetes: The management of type 2 diabetes». May 2009. Archived from the original on 2015-05-22.
- ^ Emdin CA, Rahimi K, Neal B, Callender T, Perkovic V, Patel A (February 2015). «Blood pressure lowering in type 2 diabetes: a systematic review and meta-analysis». JAMA. 313 (6): 603–615. doi:10.1001/jama.2014.18574. PMID 25668264.
- ^ McBrien K, Rabi DM, Campbell N, Barnieh L, Clement F, Hemmelgarn BR, et al. (September 2012). «Intensive and Standard Blood Pressure Targets in Patients With Type 2 Diabetes Mellitus: Systematic Review and Meta-analysis». Archives of Internal Medicine. 172 (17): 1296–1303. doi:10.1001/archinternmed.2012.3147. PMID 22868819.
- ^ Boussageon R, Bejan-Angoulvant T, Saadatian-Elahi M, Lafont S, Bergeonneau C, Kassaï B, Erpeldinger S, Wright JM, Gueyffier F, Cornu C (July 2011). «Effect of intensive glucose lowering treatment on all cause mortality, cardiovascular death, and microvascular events in type 2 diabetes: meta-analysis of randomised controlled trials». BMJ. 343: d4169. doi:10.1136/bmj.d4169. PMC 3144314. PMID 21791495.
- ^ Webster MW (July 2011). «Clinical practice and implications of recent diabetes trials». Current Opinion in Cardiology. 26 (4): 288–93. doi:10.1097/HCO.0b013e328347b139. PMID 21577100. S2CID 20819316.
- ^ a b c d Inzucchi SE, Bergenstal RM, Buse JB, Diamant M, Ferrannini E, Nauck M, Peters AL, Tsapas A, Wender R, Matthews DR (March 2015). «Management of hyperglycaemia in type 2 diabetes, 2015: a patient-centred approach. Update to a position statement of the American Diabetes Association and the European Association for the Study of Diabetes». Diabetologia. 58 (3): 429–42. doi:10.1007/s00125-014-3460-0. PMID 25583541.
- ^ Qaseem A, Wilt TJ, Kansagara D, Horwitch C, Barry MJ, Forciea MA (April 2018). «Hemoglobin A1c Targets for Glycemic Control With Pharmacologic Therapy for Nonpregnant Adults With Type 2 Diabetes Mellitus: A Guidance Statement Update From the American College of Physicians». Annals of Internal Medicine. 168 (8): 569–576. doi:10.7326/M17-0939. PMID 29507945.
- ^ Seaquist ER, Anderson J, Childs B, Cryer P, Dagogo-Jack S, Fish L, et al. (May 2013). «Hypoglycemia and diabetes: a report of a workgroup of the American Diabetes Association and the Endocrine Society». Diabetes Care (Professional society guidelines). 36 (5): 1384–1395. doi:10.2337/dc12-2480. PMC 3631867. PMID 23589542.
- ^ Makam AN, Nguyen OK (January 2017). «An Evidence-Based Medicine Approach to Antihyperglycemic Therapy in Diabetes Mellitus to Overcome Overtreatment». Circulation. 135 (2): 180–195. doi:10.1161/CIRCULATIONAHA.116.022622. PMC 5502688. PMID 28069712.
- ^ Simpson TC, Clarkson JE, Worthington HV, MacDonald L, Weldon JC, Needleman I, Iheozor-Ejiofor Z, Wild SH, Qureshi A, Walker A, Patel VA, Boyers D, Twigg J (April 14, 2022). «Treatment of periodontitis for glycaemic control in people with diabetes mellitus». The Cochrane Database of Systematic Reviews. doi:10.1002/14651858.CD004714.pub4. PMID 35420698.
- ^ Smith AD, Crippa A, Woodcock J, Brage S (December 2016). «Physical activity and incident type 2 diabetes mellitus: a systematic review and dose-response meta-analysis of prospective cohort studies». Diabetologia. 59 (12): 2527–2545. doi:10.1007/s00125-016-4079-0. PMC 6207340. PMID 27747395.
- ^ Thomas DE, Elliott EJ, Naughton GA (July 2006). «Exercise for type 2 diabetes mellitus». The Cochrane Database of Systematic Reviews. 2009 (3): CD002968. doi:10.1002/14651858.CD002968.pub2. PMC 8989410. PMID 16855995. S2CID 25505640.
- ^ Davis N, Forbes B, Wylie-Rosett J (June 2009). «Nutritional strategies in type 2 diabetes mellitus». The Mount Sinai Journal of Medicine, New York. 76 (3): 257–268. doi:10.1002/msj.20118. PMID 19421969.
- ^ Evert AB, Boucher JL, Cypress M, Dunbar SA, Franz MJ, Mayer-Davis EJ, et al. (January 2014). «Nutrition therapy recommendations for the management of adults with diabetes». Diabetes Care (Professional society guidelines). 37 (Supplement_1): S120–S143. doi:10.2337/dc14-S120. PMID 24357208.
- ^ Thomas D, Elliott EJ (January 2009). Thomas D (ed.). «Low glycaemic index, or low glycaemic load, diets for diabetes mellitus». The Cochrane Database of Systematic Reviews (1): CD006296. doi:10.1002/14651858.CD006296.pub2. PMC 6486008. PMID 19160276.
- ^ Feinman RD, Pogozelski WK, Astrup A, Bernstein RK, Fine EJ, Westman EC, et al. (January 2015). «Dietary carbohydrate restriction as the first approach in diabetes management: critical review and evidence base». Nutrition. 31 (1): 1–13. doi:10.1016/j.nut.2014.06.011. PMID 25287761.
- ^ Jovanovski E, Khayyat R, Zurbau A, Komishon A, Mazhar N, Sievenpiper JL, et al. (May 2019). «Should Viscous Fiber Supplements Be Considered in Diabetes Control? Results From a Systematic Review and Meta-analysis of Randomized Controlled Trials». Diabetes Care. 42 (5): 755–766. doi:10.2337/dc18-1126. PMID 30617143. S2CID 58665219.
- ^ Glick-Bauer M, Yeh MC (October 2014). «The health advantage of a vegan diet: exploring the gut microbiota connection». Nutrients (Review). 6 (11): 4822–4838. doi:10.3390/nu6114822. PMC 4245565. PMID 25365383.
- ^ Leach MJ, Kumar S (September 2012). «Cinnamon for diabetes mellitus». The Cochrane Database of Systematic Reviews. 2013 (9): CD007170. doi:10.1002/14651858.CD007170.pub2. PMC 6486047. PMID 22972104.
- ^ Muley A, Fernandez R, Ellwood L, Muley P, Shah M (May 2021). «Effect of tree nuts on glycemic outcomes in adults with type 2 diabetes mellitus: a systematic review». JBI Evidence Synthesis. 19 (5): 966–1002. doi:10.11124/JBISRIR-D-19-00397. PMID 33141798. S2CID 226250006.
- ^ Attridge M, Creamer J, Ramsden M, Cannings-John R, Hawthorne K (September 2014). «Culturally appropriate health education for people in ethnic minority groups with type 2 diabetes mellitus». The Cochrane Database of Systematic Reviews (9): CD006424. doi:10.1002/14651858.CD006424.pub3. PMID 25188210.
- ^ Gardner C, Wylie-Rosett J, Gidding SS, Steffen LM, Johnson RK, Reader D, Lichtenstein AH (August 2012). «Nonnutritive sweeteners: current use and health perspectives: a scientific statement from the American Heart Association and the American Diabetes Association». Diabetes Care. 35 (8): 1798–1808. doi:10.2337/dc12-9002. PMC 3402256. PMID 22778165.
- ^ Xu B, Fu J, Qiao Y, Cao J, Deehan EC, Li Z, et al. (June 2021). «Higher intake of microbiota-accessible carbohydrates and improved cardiometabolic risk factors: a meta-analysis and umbrella review of dietary management in patients with type 2 diabetes». The American Journal of Clinical Nutrition. 113 (6): 1515–1530. doi:10.1093/ajcn/nqaa435. PMID 33693499.
- ^ Giosuè A, Calabrese I, Riccardi G, Vaccaro O, Vitale M (September 2022). «Consumption of different animal-based foods and risk of type 2 diabetes: An umbrella review of meta-analyses of prospective studies». Diabetes Research and Clinical Practice. 191: 110071. doi:10.1016/j.diabres.2022.110071. PMID 36067917. S2CID 252107061.
- ^ Hackett, Ruth A.; Steptoe, Andrew (2017). «Type 2 diabetes mellitus and psychological stress — a modifiable risk factor». Nature Reviews Endocrinology. 13 (9): 547–560. doi:10.1038/nrendo.2017.64. ISSN 1759-5029.
- ^ Ee, Carolyn C; Armour, Mike; Piya, Milan K; McMorrow, Rita; Al-Kanini, Ieman; Sabag, Angelo (2021-12-23). Cochrane Metabolic and Endocrine Disorders Group (ed.). «Mindfulness-based interventions for adults with type 2 diabetes mellitus». Cochrane Database of Systematic Reviews. 2021 (12). doi:10.1002/14651858.CD014881. PMC 8701561.
- ^ Palmer SC, Mavridis D, Nicolucci A, Johnson DW, Tonelli M, Craig JC, Maggo J, Gray V, De Berardis G, Ruospo M, Natale P, Saglimbene V, Badve SV, Cho Y, Nadeau-Fredette AC, Burke M, Faruque L, Lloyd A, Ahmad N, Liu Y, Tiv S, Wiebe N, Strippoli GF (July 2016). «Comparison of Clinical Outcomes and Adverse Events Associated With Glucose-Lowering Drugs in Patients With Type 2 Diabetes: A Meta-analysis». JAMA. 316 (3): 313–24. doi:10.1001/jama.2016.9400. PMID 27434443.
- ^ Boussageon R, Supper I, Bejan-Angoulvant T, Kellou N, Cucherat M, Boissel JP, Kassai B, Moreau A, Gueyffier F, Cornu C (2012). Groop L (ed.). «Reappraisal of metformin efficacy in the treatment of type 2 diabetes: a meta-analysis of randomised controlled trials». PLOS Medicine. 9 (4): e1001204. doi:10.1371/journal.pmed.1001204. PMC 3323508. PMID 22509138.
- ^ Zheng SL, Roddick AJ, Aghar-Jaffar R, Shun-Shin MJ, Francis D, Oliver N, Meeran K (April 2018). «Association Between Use of Sodium-Glucose Cotransporter 2 Inhibitors, Glucagon-like Peptide 1 Agonists, and Dipeptidyl Peptidase 4 Inhibitors With All-Cause Mortality in Patients With Type 2 Diabetes: A Systematic Review and Meta-analysis». JAMA. 319 (15): 1580–1591. doi:10.1001/jama.2018.3024. PMC 5933330. PMID 29677303.
- ^ Richter B, Bandeira-Echtler E, Bergerhoff K, Clar C, Ebrahim SH (July 2007). Richter B (ed.). «Rosiglitazone for type 2 diabetes mellitus» (PDF). The Cochrane Database of Systematic Reviews (3): CD006063. doi:10.1002/14651858.CD006063.pub2. PMC 7389529. PMID 17636824.
- ^ Chen X, Yang L, Zhai SD (December 2012). «Risk of cardiovascular disease and all-cause mortality among diabetic patients prescribed rosiglitazone or pioglitazone: a meta-analysis of retrospective cohort studies». Chinese Medical Journal. 125 (23): 4301–6. PMID 23217404.
- ^ a b Ipsen EØ, Madsen KS, Chi Y, Pedersen-Bjergaard U, Richter B, Metzendorf MI, Hemmingsen B, et al. (Cochrane Metabolic and Endocrine Disorders Group) (November 2020). «Pioglitazone for prevention or delay of type 2 diabetes mellitus and its associated complications in people at risk for the development of type 2 diabetes mellitus». The Cochrane Database of Systematic Reviews. 2020 (11): CD013516. doi:10.1002/14651858.CD013516.pub2. PMC 8092670. PMID 33210751.
- ^ Swinnen SG, Simon AC, Holleman F, Hoekstra JB, Devries JH (July 2011). Simon AC (ed.). «Insulin detemir versus insulin glargine for type 2 diabetes mellitus». The Cochrane Database of Systematic Reviews (7): CD006383. doi:10.1002/14651858.CD006383.pub2. PMC 6486036. PMID 21735405.
- ^ Waugh N, Cummins E, Royle P, Clar C, Marien M, Richter B, Philip S (July 2010). «Newer agents for blood glucose control in type 2 diabetes: systematic review and economic evaluation». Health Technology Assessment. 14 (36): 1–248. doi:10.3310/hta14360. PMID 20646668.
- ^ Mitchell S, Malanda B, Damasceno A, Eckel RH, Gaita D, Kotseva K, et al. (September 2019). «A Roadmap on the Prevention of Cardiovascular Disease Among People Living With Diabetes». Global Heart. 14 (3): 215–240. doi:10.1016/j.gheart.2019.07.009. PMID 31451236.
- ^ Brunström M, Carlberg B (February 2016). «Effect of antihypertensive treatment at different blood pressure levels in patients with diabetes mellitus: systematic review and meta-analyses». BMJ. 352: i717. doi:10.1136/bmj.i717. PMC 4770818. PMID 26920333.
- ^ Brunström M, Carlberg B (September 2019). «Benefits and harms of lower blood pressure treatment targets: systematic review and meta-analysis of randomised placebo-controlled trials». BMJ Open. 9 (9): e026686. doi:10.1136/bmjopen-2018-026686. PMC 6773352. PMID 31575567.
- ^ Cheng J, Zhang W, Zhang X, Han F, Li X, He X, et al. (May 2014). «Effect of angiotensin-converting enzyme inhibitors and angiotensin II receptor blockers on all-cause mortality, cardiovascular deaths, and cardiovascular events in patients with diabetes mellitus: a meta-analysis». JAMA Internal Medicine. 174 (5): 773–785. doi:10.1001/jamainternmed.2014.348. PMID 24687000.
- ^ Zheng SL, Roddick AJ, Ayis S (September 2017). «Effects of aliskiren on mortality, cardiovascular outcomes and adverse events in patients with diabetes and cardiovascular disease or risk: A systematic review and meta-analysis of 13,395 patients». Diabetes & Vascular Disease Research. 14 (5): 400–406. doi:10.1177/1479164117715854. PMC 5600262. PMID 28844155.
- ^ a b Catalá-López F, Macías Saint-Gerons D, González-Bermejo D, Rosano GM, Davis BR, Ridao M, et al. (March 2016). «Cardiovascular and Renal Outcomes of Renin-Angiotensin System Blockade in Adult Patients with Diabetes Mellitus: A Systematic Review with Network Meta-Analyses». PLOS Medicine. 13 (3): e1001971. doi:10.1371/journal.pmed.1001971. PMC 4783064. PMID 26954482.
- ^ Pignone M, Alberts MJ, Colwell JA, Cushman M, Inzucchi SE, Mukherjee D, Rosenson RS, Williams CD, Wilson PW, Kirkman MS (June 2010). «Aspirin for primary prevention of cardiovascular events in people with diabetes: a position statement of the American Diabetes Association, a scientific statement of the American Heart Association, and an expert consensus document of the American College of Cardiology Foundation». Diabetes Care. 33 (6): 1395–402. doi:10.2337/dc10-0555. PMC 2875463. PMID 20508233.
- ^ Mirhosseini N, Vatanparast H, Mazidi M, Kimball SM (September 2017). «The Effect of Improved Serum 25-Hydroxyvitamin D Status on Glycemic Control in Diabetic Patients: A Meta-Analysis». The Journal of Clinical Endocrinology and Metabolism. 102 (9): 3097–3110. doi:10.1210/jc.2017-01024. PMID 28957454.
- ^ Neves AL, Freise L, Laranjo L, Carter AW, Darzi A, Mayer E (December 2020). «Impact of providing patients access to electronic health records on quality and safety of care: a systematic review and meta-analysis». BMJ Quality & Safety. 29 (12): 1019–1032. doi:10.1136/bmjqs-2019-010581. PMC 7785164. PMID 32532814.
- ^ «Sharing electronic records with patients led to improved control of type two diabetes». NIHR Evidence (Plain English summary). 2020-10-21. doi:10.3310/alert_42103. S2CID 242149388.
- ^ Picot J, Jones J, Colquitt JL, Gospodarevskaya E, Loveman E, Baxter L, Clegg AJ (September 2009). «The clinical effectiveness and cost-effectiveness of bariatric (weight loss) surgery for obesity: a systematic review and economic evaluation». Health Technology Assessment. 13 (41): 1–190, 215–357, iii–iv. doi:10.3310/hta13410. hdl:10536/DRO/DU:30064294. PMID 19726018.
- ^ Frachetti KJ, Goldfine AB (April 2009). «Bariatric surgery for diabetes management». Current Opinion in Endocrinology, Diabetes and Obesity. 16 (2): 119–24. doi:10.1097/MED.0b013e32832912e7. PMID 19276974. S2CID 31797748.
- ^ a b Schulman AP, del Genio F, Sinha N, Rubino F (September–October 2009). ««Metabolic» surgery for treatment of type 2 diabetes mellitus». Endocrine Practice. 15 (6): 624–31. doi:10.4158/EP09170.RAR. PMID 19625245.
- ^ Colucci RA (January 2011). «Bariatric surgery in patients with type 2 diabetes: a viable option». Postgraduate Medicine. 123 (1): 24–33. doi:10.3810/pgm.2011.01.2242. PMID 21293081. S2CID 207551737.
- ^ Dixon JB, le Roux CW, Rubino F, Zimmet P (June 2012). «Bariatric surgery for type 2 diabetes». Lancet. 379 (9833): 2300–11. doi:10.1016/S0140-6736(12)60401-2. PMID 22683132. S2CID 5198462.
- ^ Rubino F, Nathan DM, Eckel RH, Schauer PR, Alberti KG, Zimmet PZ, Del Prato S, Ji L, Sadikot SM, Herman WH, Amiel SA, Kaplan LM, Taroncher-Oldenburg G, Cummings DE (June 2016). «Metabolic Surgery in the Treatment Algorithm for Type 2 Diabetes: A Joint Statement by International Diabetes Organizations». Diabetes Care. 39 (6): 861–77. doi:10.2337/dc16-0236. PMID 27222544.
- ^ International Diabetes Federation 2021, p. 33.
- ^ Kahn, Ferris & O’Neill 2020, Epidemiology.
- ^ Abate N, Chandalia M (2001). «Ethnicity and type 2 diabetes: focus on Asian Indians». Journal of Diabetes and Its Complications. 15 (6): 320–7. doi:10.1016/S1056-8727(01)00161-1. PMID 11711326.
- ^ Carulli L, Rondinella S, Lombardini S, Canedi I, Loria P, Carulli N (November 2005). «Review article: diabetes, genetics and ethnicity». Alimentary Pharmacology & Therapeutics. 22 (Suppl 2): 16–9. doi:10.1111/j.1365-2036.2005.02588.x. PMID 16225465. S2CID 35041696.
- ^ Wild S, Roglic G, Green A, Sicree R, King H (May 2004). «Global prevalence of diabetes: estimates for the year 2000 and projections for 2030». Diabetes Care. 27 (5): 1047–53. doi:10.2337/diacare.27.5.1047. PMID 15111519.
- ^ a b c d e f g h Zajac J, Shrestha A, Patel P, Poretsky L (2009). «The Main Events in the History of Diabetes Mellitus». In Poretsky L (ed.). Principles of diabetes mellitus (2nd ed.). New York: Springer. pp. 3–16. ISBN 978-0-387-09840-1. OCLC 663097550.
- ^ a b Koutroumpakis E, Jozwik B, Aguilar D, Taegtmeyer H (March 2020). «Strategies of Unloading the Failing Heart from Metabolic Stress». The American Journal of Medicine (Review). 133 (3): 290–296. doi:10.1016/j.amjmed.2019.08.035. PMC 7054139. PMID 31520618.
- ^ «New tool for assessing the severity of type 2 diabetes could help personalise treatment and improve outcomes». NIHR Evidence (Plain English summary). National Institute for Health and Care Research. 2020-08-07. doi:10.3310/alert_40652. S2CID 242997909.
- ^ Zghebi SS, Mamas MA, Ashcroft DM, Salisbury C, Mallen CD, Chew-Graham CA, et al. (May 2020). «Development and validation of the DIabetes Severity SCOre (DISSCO) in 139 626 individuals with type 2 diabetes: a retrospective cohort study». BMJ Open Diabetes Research & Care. 8 (1): e000962. doi:10.1136/bmjdrc-2019-000962. PMC 7228474. PMID 32385076.
Works cited
- Kahn CR, Ferris HA, O’Neill BT (2020). «Pathophysiology of Type 1 Diabetes Mellitus». Williams Textbook of Endocrinology (14 ed.). Elsevier. pp. 1349–1370.
- International Diabetes Federation (2021). IDF Diabetes Atlas (PDF) (10 ed.). ISBN 9782930229980. Retrieved 18 March 2022.
External links
- IDF Diabetes Atlas 2015
- National Diabetes Information Clearinghouse Archived 2010-02-21 at the Wayback Machine
- Centers for Disease Control (Endocrine pathology)
- ADA’s Standards of Medical Care in Diabetes 2019
| Type 2 diabetes | |
|---|---|
| Other names | Diabetes mellitus type 2; adult-onset diabetes;[1] noninsulin-dependent diabetes mellitus (NIDDM) |
 |
|
| A blue circle is the universal symbol of diabetes[2] | |
| Pronunciation |
|
| Specialty | Endocrinology |
| Symptoms | Increased thirst, frequent urination, unexplained weight loss, increased hunger[3] |
| Complications | Hyperosmolar hyperglycemic state, diabetic ketoacidosis, heart disease, strokes, diabetic retinopathy, kidney failure, amputations[1][4][5] |
| Usual onset | Middle or older age[6] |
| Duration | Long term[6] |
| Causes | Obesity, lack of exercise, genetics[1][6] |
| Diagnostic method | Blood test[3] |
| Prevention | Maintaining normal weight, exercising, eating properly[1] |
| Treatment | Dietary changes, metformin, insulin, bariatric surgery[1][7][8][9] |
| Prognosis | 10 year shorter life expectancy[10] |
| Frequency | 392 million (2015)[11] |
Type 2 diabetes, formerly known as adult-onset diabetes, is a form of diabetes mellitus that is characterized by high blood sugar, insulin resistance, and relative lack of insulin.[6] Common symptoms include increased thirst, frequent urination, and unexplained weight loss.[3] Symptoms may also include increased hunger, feeling tired, and sores (wounds) that do not heal.[3] Often symptoms come on slowly.[6] Long-term complications from high blood sugar include heart disease, strokes, diabetic retinopathy which can result in blindness, kidney failure, and poor blood flow in the limbs which may lead to amputations.[1] The sudden onset of hyperosmolar hyperglycemic state may occur; however, ketoacidosis is uncommon.[4][5]
Type 2 diabetes primarily occurs as a result of obesity and lack of exercise.[1] Some people are genetically more at risk than others.[6]
Type 2 diabetes makes up about 90% of cases of diabetes, with the other 10% due primarily to type 1 diabetes and gestational diabetes.[1] In type 1 diabetes there is a lower total level of insulin to control blood glucose, due to an autoimmune induced loss of insulin-producing beta cells in the pancreas.[12][13] Diagnosis of diabetes is by blood tests such as fasting plasma glucose, oral glucose tolerance test, or glycated hemoglobin (A1C).[3]
Type 2 diabetes is largely preventable by staying a normal weight, exercising regularly, and eating a healthy diet (high in fruits and vegetables and low in sugar and saturated fats).[1] Treatment involves exercise and dietary changes.[1] If blood sugar levels are not adequately lowered, the medication metformin is typically recommended.[7][14] Many people may eventually also require insulin injections.[9] In those on insulin, routinely checking blood sugar levels is advised; however, this may not be needed in those who are not on insulin therapy.[15] Bariatric surgery often improves diabetes in those who are obese.[8][16]
Rates of type 2 diabetes have increased markedly since 1960 in parallel with obesity.[17] As of 2015 there were approximately 392 million people diagnosed with the disease compared to around 30 million in 1985.[11][18] Typically it begins in middle or older age,[6] although rates of type 2 diabetes are increasing in young people.[19][20] Type 2 diabetes is associated with a ten-year-shorter life expectancy.[10] Diabetes was one of the first diseases ever described, dating back to an Egyptian manuscript from c. 1500 BCE.[21] The importance of insulin in the disease was determined in the 1920s.[22]
Signs and symptoms
Overview of the most significant symptoms of diabetes
The classic symptoms of diabetes are frequent urination (polyuria), increased thirst (polydipsia), increased hunger (polyphagia), and weight loss.[23] Other symptoms that are commonly present at diagnosis include a history of blurred vision, itchiness, peripheral neuropathy, recurrent vaginal infections, and fatigue.[13] Other symptoms may include loss of taste.[24] Many people, however, have no symptoms during the first few years and are diagnosed on routine testing.[13] A small number of people with type 2 diabetes can develop a hyperosmolar hyperglycemic state (a condition of very high blood sugar associated with a decreased level of consciousness and low blood pressure).[13]
Complications
Type 2 diabetes is typically a chronic disease associated with a ten-year-shorter life expectancy.[10] This is partly due to a number of complications with which it is associated, including: two to four times the risk of cardiovascular disease, including ischemic heart disease and stroke; a 20-fold increase in lower limb amputations, and increased rates of hospitalizations.[10] In the developed world, and increasingly elsewhere, type 2 diabetes is the largest cause of nontraumatic blindness and kidney failure.[25] It has also been associated with an increased risk of cognitive dysfunction and dementia through disease processes such as Alzheimer’s disease and vascular dementia.[26] Other complications include hyperpigmentation of skin (acanthosis nigricans), sexual dysfunction, and frequent infections.[23] There is also an association between type 2 diabetes and mild hearing loss.[27]
Causes
The development of type 2 diabetes is caused by a combination of lifestyle and genetic factors.[25][28] While some of these factors are under personal control, such as diet and obesity, other factors are not, such as increasing age, female sex, and genetics.[10] Obesity is more common in women than men in many parts of Africa.[29] The nutritional status of a mother during fetal development may also play a role, with one proposed mechanism being that of DNA methylation.[30] The intestinal bacteria Prevotella copri and Bacteroides vulgatus have been connected with type 2 diabetes.[31]
Lifestyle
Lifestyle factors are important to the development of type 2 diabetes, including obesity and being overweight (defined by a body mass index of greater than 25), lack of physical activity, poor diet, psychological stress, and urbanization.[10][32] Excess body fat is associated with 30% of cases in those of Chinese and Japanese descent, 60–80% of cases in those of European and African descent, and 100% of cases in Pima Indians and Pacific Islanders.[13] Among those who are not obese, a high waist–hip ratio is often present.[13] Smoking appears to increase the risk of type 2 diabetes.[33] A lack of sleep has also been linked to type 2 diabetes.[34] Laboratory studies have linked short-term sleep deprivations to changes in glucose metabolism, nervous system activity, or hormonal factors that may lead to diabetes.[34]
Dietary factors also influence the risk of developing type 2 diabetes. Consumption of sugar-sweetened drinks in excess is associated with an increased risk.[35][36] The type of fats in the diet are important, with saturated fats and trans fatty acids increasing the risk, and polyunsaturated and monounsaturated fat decreasing the risk.[28] Eating a lot of white rice appears to play a role in increasing risk.[37] A lack of exercise is believed to cause 7% of cases.[38] Persistent organic pollutants may also play a role.[39]
Genetics
Most cases of diabetes involve many genes, with each being a small contributor to an increased probability of becoming a type 2 diabetic.[10] The proportion of diabetes that is inherited is estimated at 72%.[40] More than 36 genes and 80 single nucleotide polymorphisms (SNPs) had been found that contribute to the risk of type 2 diabetes.[41][42] All of these genes together still only account for 10% of the total heritable component of the disease.[41] The TCF7L2 allele, for example, increases the risk of developing diabetes by 1.5 times and is the greatest risk of the common genetic variants.[13] Most of the genes linked to diabetes are involved in pancreatic beta cell functions.[13]
There are a number of rare cases of diabetes that arise due to an abnormality in a single gene (known as monogenic forms of diabetes or «other specific types of diabetes»).[10][13] These include maturity onset diabetes of the young (MODY), Donohue syndrome, and Rabson–Mendenhall syndrome, among others.[10] Maturity onset diabetes of the young constitute 1–5% of all cases of diabetes in young people.[43]
Epigenetics
Epigenetic regulation occurs at multiple levels including (1) direct methylation of cytosine and adenine residues in DNA, (2) covalent modification of histone proteins in chromatin, and (3) action of non coding microRNAs (for other examples, see Wikipedia article “Epigenetics”). On November 17-19, 2017, the American Diabetes Association held a research symposium entitled “Epigenetics and Epigenomics: Implications for Diabetes and Obesity.” As a result of this symposium, an overview of the state of the field was presented in which it was noted that over 1,000 research articles have been published that address the intersection of diabetes and epigenetics or epigenomics.[44] The current state of knowledge in this field is addressed the Wikipedia article “Epigenetics of diabetes Type 2.”
Medical conditions
There are a number of medications and other health problems that can predispose to diabetes.[45] Some of the medications include: glucocorticoids, thiazides, beta blockers, atypical antipsychotics,[46] and statins.[47] Those who have previously had gestational diabetes are at a higher risk of developing type 2 diabetes.[23] Other health problems that are associated include: acromegaly, Cushing’s syndrome, hyperthyroidism, pheochromocytoma, and certain cancers such as glucagonomas.[45] Individuals with cancer may be at a higher risk of mortality if they also have diabetes.[48] Testosterone deficiency is also associated with type 2 diabetes.[49][50] Eating disorders may also interact with type 2 diabetes, with bulimia nervosa increasing the risk and anorexia nervosa decreasing it.[51]
Pathophysiology
Type 2 diabetes is due to insufficient insulin production from beta cells in the setting of insulin resistance.[13] Insulin resistance, which is the inability of cells to respond adequately to normal levels of insulin, occurs primarily within the muscles, liver, and fat tissue.[52] In the liver, insulin normally suppresses glucose release. However, in the setting of insulin resistance, the liver inappropriately releases glucose into the blood.[10] The proportion of insulin resistance versus beta cell dysfunction differs among individuals, with some having primarily insulin resistance and only a minor defect in insulin secretion and others with slight insulin resistance and primarily a lack of insulin secretion.[13]
Other potentially important mechanisms associated with type 2 diabetes and insulin resistance include: increased breakdown of lipids within fat cells, resistance to and lack of incretin, high glucagon levels in the blood, increased retention of salt and water by the kidneys, and inappropriate regulation of metabolism by the central nervous system.[10] However, not all people with insulin resistance develop diabetes since an impairment of insulin secretion by pancreatic beta cells is also required.[13]
In the early stages of insulin resistance, the mass of beta cells expands, increasing the output of insulin to compensate for the insulin insensitivity.[53] But when type 2 diabetes has become manifest, a type 2 diabetic will have lost about half of their beta cells.[53]
Fatty acids in the beta cells activate FOXO1, resulting in apoptosis of the beta cells.[53]
The causes of the aging-related insulin resistance seen in obesity and in type 2 diabetes are uncertain. Effects of intracellular lipid metabolism and ATP production in liver and muscle cells may contribute to insulin resistance.[54] New evidence also points to a role of a brain region called the hypothalamus in the development of insulin resistance. For one thing, a gene called Dusp8 is linked with an increased risk for diabetes.[55] This gene codes for a protein that regulates neuronal signaling in the hypothalamus. Also, infusions into the hypothalamus of a hormone called leptin normalize blood glucose and diminish insulin resistance in diabetic animals.[56] Activation of hypothalamic cells by leptin has an important role in maintaining normal levels of blood glucose. Thus, both the endocrine cells of the pancreas AND cells in the hypothalamus may have a role in the etiology of type 2 diabetes.
Hypothalamic cells regulate blood glucose via projections to the autonomic nervous system. Autonomic innervation of liver and muscle cells stimulates an increased uptake of glucose. In diabetic humans, the control of blood glucose by the autonomic nervous system is abnormal.[57] Leptin-sensitive, glucose regulating neurons become resistant to leptin during aging or during exposure to a high-fat diet. These leptin resistant neurons fail to restrain food intake, obesity, and blood glucose. The reasons for this lowered responsiveness to leptin are uncertain and are part of the puzzle of the causes of type 2 diabetes.[58]
Blood glucose levels can also be normalized in diabetic rodents by a single intrahypothalamic infusion of Fibroblast Growth Factor 1 (FGF1), an effect that persists for months even in severely diabetic animals. This remarkable cure of diabetes is accomplished by a stimulation of accessory brain cells called astrocytes.[59][60] Hypothalamic astrocytes that produce Fatty Acid Binding Protein 7 (FABP7) are targets of FGF1; these cells are also in close contact with leptin-sensitive neurons, influence their function, and regulate leptin sensitivity.[61][62] An abnormal function of FABP7+ astrocytes thus may contribute to the resistance to leptin and insulin that appear during aging and during exposure to high-fat diets.
During aging, FABP7+ astrocytes develop cytoplasmic granules derived from degenerating mitochondria. This mitochondrial degeneration is partly due to the oxidative stress of the heightened amounts of fatty acids that are taken up by these cells and oxidized within mitochondria.[63][64] A pathological degeneration of mitochondria in these cells may compromise their normal functions and contribute to abnormalities in the control of blood glucose by the hypothalamus.
Diagnosis
| Condition | 2-hour glucose | Fasting glucose | HbA1c | |||
|---|---|---|---|---|---|---|
| Unit | mmol/L | mg/dL | mmol/L | mg/dL | mmol/mol | DCCT % |
| Normal | < 7.8 | < 140 | < 6.1 | < 110 | < 42 | < 6.0 |
| Impaired fasting glycaemia | < 7.8 | < 140 | 6.1–7.0 | 110–125 | 42–46 | 6.0–6.4 |
| Impaired glucose tolerance | ≥ 7.8 | ≥ 140 | < 7.0 | < 126 | 42–46 | 6.0–6.4 |
| Diabetes mellitus | ≥ 11.1 | ≥ 200 | ≥ 7.0 | ≥ 126 | ≥ 48 | ≥ 6.5 |
The World Health Organization definition of diabetes (both type 1 and type 2) is for a single raised glucose reading with symptoms, otherwise raised values on two occasions, of either:[67]
- fasting plasma glucose ≥ 7.0 mmol/L (126 mg/dL)
- or
- with a glucose tolerance test, two hours after the oral dose a plasma glucose ≥ 11.1 mmol/L (200 mg/dL)
A random blood sugar of greater than 11.1 mmol/L (200 mg/dL) in association with typical symptoms[23] or a glycated hemoglobin (HbA1c) of ≥ 48 mmol/mol (≥ 6.5 DCCT %) is another method of diagnosing diabetes.[10] In 2009 an International Expert Committee that included representatives of the American Diabetes Association (ADA), the International Diabetes Federation (IDF), and the European Association for the Study of Diabetes (EASD) recommended that a threshold of ≥ 48 mmol/mol (≥ 6.5 DCCT %) should be used to diagnose diabetes.[68] This recommendation was adopted by the American Diabetes Association in 2010.[69] Positive tests should be repeated unless the person presents with typical symptoms and blood sugars >11.1 mmol/L (>200 mg/dL).[68]
| Diabetes mellitus | Prediabetes | |
|---|---|---|
| HbA1c | ≥6.5% | 5.7-6.4% |
| Fasting glucose | ≥126 mg/dL | 100-125 mg/dL |
| 2h glucose | ≥200 mg/dL | 140-199 mg/dL |
| Random glucose with classic symptoms | ≥200 mg/dL | Not available |
Threshold for diagnosis of diabetes is based on the relationship between results of glucose tolerance tests, fasting glucose or HbA1c and complications such as retinal problems.[10] A fasting or random blood sugar is preferred over the glucose tolerance test, as they are more convenient for people.[10] HbA1c has the advantages that fasting is not required and results are more stable but has the disadvantage that the test is more costly than measurement of blood glucose.[71] It is estimated that 20% of people with diabetes in the United States do not realize that they have the disease.[10]
Type 2 diabetes is characterized by high blood glucose in the context of insulin resistance and relative insulin deficiency.[72] This is in contrast to type 1 diabetes in which there is an absolute insulin deficiency due to destruction of islet cells in the pancreas and gestational diabetes that is a new onset of high blood sugars associated with pregnancy.[13] Type 1 and type 2 diabetes can typically be distinguished based on the presenting circumstances.[68] If the diagnosis is in doubt antibody testing may be useful to confirm type 1 diabetes and C-peptide levels may be useful to confirm type 2 diabetes,[73] with C-peptide levels normal or high in type 2 diabetes, but low in type 1 diabetes.[74]
Screening
Universal screening for diabetes in people without risk factors or symptoms is not recommended.[75][76] Screening is recommended by the World Health Organization, the United States Preventive Services Task Force (USPSTF), and the American Diabetes Association for high-risk adults.[77][78][79] Risk factors considered by the USPSTF include adults over 35 years old who are overweight or have obesity and adults without symptoms whose blood pressure is greater than 135/80 mmHg.[80][needs update][81] For those whose blood pressure is less, the evidence is insufficient to recommend for or against screening.[80][needs update] The American Diabetes Society recommends screening for adults with a body mass index (BMI) over 25.[79] For people of Asian descent, screening is recommended if they have a BMI over 23.[79] Other high risk groups include people with a first degree relative with diabetes; some ethnic groups, including Hispanics, African-Americans, and Native-Americans; a history of gestational diabetes; polycystic ovary syndrome; excess weight; and conditions associated with metabolic syndrome.[23] There is no evidence that screening changes the risk of death and any benefit of screening on adverse effects, incidence of type 2 diabetes, HbA1c or socioeconomic effects are not clear.[76][82]
In the UK, NICE guidelines suggest taking action to prevent diabetes for people with a body mass index (BMI) of 30 or more.[83] For people of Black African, African-Caribbean, South Asian and Chinese descent the recommendation to start prevention starts at the BMI of 27,5.[83] A study based on a large sample of people in England suggest even lower BMIs for certain ethnic groups for the start of prevention, for example 24 in South Asian and 21 in Bangladeshi populations.[84][85]
Prevention
Onset of type 2 diabetes can be delayed or prevented through proper nutrition and regular exercise.[86][87] Intensive lifestyle measures may reduce the risk by over half.[25][88] The benefit of exercise occurs regardless of the person’s initial weight or subsequent weight loss.[89] High levels of physical activity reduce the risk of diabetes by about 28%.[90] Evidence for the benefit of dietary changes alone, however, is limited,[91] with some evidence for a diet high in green leafy vegetables[92] and some for limiting the intake of sugary drinks.[93] There is an association between higher intake of sugar-sweetened fruit juice and diabetes, but no evidence of an association with 100% fruit juice.[94] A 2019 review found evidence of benefit from dietary fiber.[95]
In those with impaired glucose tolerance, a 2019 systematic review found moderate-quality evidence that Metformin, when compared to diet and exercise or a placebo intervention, appeared to delay or reduce the risk of developing type 2 diabetes.[96] This same review found moderate-quality evidence that when compared to intensive diet and exercise, Metformin did not reduce risk of developing type 2 diabetes, as well as very low-quality evidence that combining Metformin with intensive diet and exercise does not appear to have any effect on risk of developing type 2 diabetes when compared to intensive diet and exercise alone.[96] This systematic review only found one suitable trial comparing Metformin with Sulphonylurea in reducing risk of type 2 diabetes but it did not report any patient-relevant outcomes.[96]
A 2017 review found that, long term, lifestyle changes decreased the risk by 28%, while medication does not reduce risk after withdrawal.[97] While low vitamin D levels are associated with an increased risk of diabetes, correcting the levels by supplementing vitamin D3 does not improve that risk.[98]
Management
Management of type 2 diabetes focuses on lifestyle interventions, lowering other cardiovascular risk factors, and maintaining blood glucose levels in the normal range.[25] Self-monitoring of blood glucose for people with newly diagnosed type 2 diabetes may be used in combination with education,[99] although the benefit of self-monitoring in those not using multi-dose insulin is questionable.[25] In those who do not want to measure blood levels, measuring urine levels may be done.[100] Managing other cardiovascular risk factors, such as hypertension, high cholesterol, and microalbuminuria, improves a person’s life expectancy.[25] Decreasing the systolic blood pressure to less than 140 mmHg is associated with a lower risk of death and better outcomes.[101] Intensive blood pressure management (less than 130/80 mmHg) as opposed to standard blood pressure management (less than 140-160 mmHg systolic to 85–100 mmHg diastolic) results in a slight decrease in stroke risk but no effect on overall risk of death.[102]
Intensive blood sugar lowering (HbA1c<6%) as opposed to standard blood sugar lowering (HbA1c of 7–7.9%) does not appear to change mortality.[103][104] The goal of treatment is typically an HbA1c of 7 to 8% or a fasting glucose of less than 7.2 mmol/L (130 mg/dL); however these goals may be changed after professional clinical consultation, taking into account particular risks of hypoglycemia and life expectancy.[79][105][106] Hypoglycemia is associated with adverse outcomes in older people with type 2 diabetes.[107] Despite guidelines recommending that intensive blood sugar control be based on balancing immediate harms with long-term benefits, many people – for example people with a life expectancy of less than nine years who will not benefit, are over-treated.[108]
It is recommended that all people with type 2 diabetes get regular eye examinations.[13] There is moderate evidence suggesting that treating gum disease by scaling and root planing results in an improvement in blood sugar levels for people with diabetes.[109]
Lifestyle
Exercise
A proper diet and regular exercise are foundations of diabetic care,[23] with one review indicating that a greater amount of exercise improved outcomes.[110] Regular exercise may improve blood sugar control, decrease body fat content, and decrease blood lipid levels.[111]
Diet
A diabetic diet which includes calorie restriction to promote weight loss is generally recommended.[112][70] Other recommendations include emphasizing intake of fruits, vegetables, reduced saturated fat and low-fat dairy products, and with a macronutrient intake tailored to the individual, to distribute calories and carbohydrates throughout the day.[70][113] Several diets may be effective such as the Dietary Approaches to Stop Hypertension (DASH), Mediterranean diet, low-fat diet, or monitored carbohydrate diets such as a low carbohydrate diet.[70][114][115] Viscous fiber supplements may be useful in those with diabetes.[116]
Vegetarian diets in general have been related to lower diabetes risk, but do not offer advantages compared with diets which allow moderate amounts of animal products.[117] There is not enough evidence to suggest that cinnamon improves blood sugar levels in people with type 2 diabetes.[118] A 2021 review showed that consumption of tree nuts (walnuts, almonds, and hazelnuts) reduced fasting blood glucose in diabetic people.[119]
Culturally appropriate education may help people with type 2 diabetes control their blood sugar levels for up to 24 months.[120] There is not enough evidence to determine if lifestyle interventions affect mortality in those who already have type 2 diabetes.[88]
As of 2015, there is insufficient data to recommend nonnutritive sweeteners, which may help reduce caloric intake.[121]
An elevated intake of microbiota-accessible carbohydrates can help reducing the effects of T2D.[122]
A 2022 umbrella review concluded that, red and white meat consumption is associated with an increased risk contrary to dairy products which have a diminished risk.[123]
Stress management
Although psychological stress is recognized as a risk factor for type 2 diabetes,[10] the effect of stress management interventions on disease progression are not established.[124] A Cochrane review is under way to assess the effects of mindfulness‐based interventions for adults with type 2 diabetes.[125]
Medications
Blood sugar control
There are several classes of anti-diabetic medications available. Metformin is generally recommended as a first line treatment as there is some evidence that it decreases mortality;[7][25][126] however, this conclusion is questioned.[127] Metformin should not be used in those with severe kidney or liver problems.[23]
A second oral agent of another class or insulin may be added if metformin is not sufficient after three months.[105] Other classes of medications include: sulfonylureas, thiazolidinediones, dipeptidyl peptidase-4 inhibitors, SGLT2 inhibitors, and glucagon-like peptide-1 analogs.[105] As of 2015 there was no significant difference between these agents.[105] A 2018 review found that SGLT2 inhibitors and GLP-1 agonists, but not DPP-4 inhibitors, were associated with lower mortality than placebo or no treatment.[128]
Rosiglitazone, a thiazolidinedione, has not been found to improve long-term outcomes even though it improves blood sugar levels.[129] Additionally it is associated with increased rates of heart disease and death.[130]
The effects of Plioglitazone have been compared in a Cochrane systematic review to that of other blood sugar lowering-medicine, including metformin, acarbose, and repaglinide, not showing any benefit in reducing the chance of developing type 2 diabetes in people at risk.[131] It did, however, show reduction of risk of developing type 2 diabetes when compared to a placebo or to no treatment.[131] These results should be interpreted considering that most of the data of the studies included in this review were of low or very-low certainty.
Injections of insulin may either be added to oral medication or used alone.[25] Most people do not initially need insulin.[13] When it is used, a long-acting formulation is typically added at night, with oral medications being continued.[23][25] Doses are then increased to effect (blood sugar levels being well controlled).[25] When nightly insulin is insufficient, twice daily insulin may achieve better control.[23] The long acting insulins glargine and detemir are equally safe and effective,[132] and do not appear much better than neutral protamine Hagedorn (NPH) insulin, but as they are significantly more expensive, they are not cost effective as of 2010.[133] In those who are pregnant, insulin is generally the treatment of choice.[23]
Blood pressure lowering
Many international guidelines recommend blood pressure treatment targets that are lower than 140/90 mmHg for people with diabetes.[134] However, there is only limited evidence regarding what the lower targets should be. A 2016 systematic review found potential harm to treating to targets lower than 140 mmHg,[135] and a subsequent review in 2019 found no evidence of additional benefit from blood pressure lowering to between 130–140mmHg, although there was an increased risk of adverse events.[136]
2015 American Diabetes Association recommendations are that people with diabetes and albuminuria should receive an inhibitor of the renin-angiotensin system to reduce the risks of progression to end-stage renal disease, cardiovascular events, and death.[70] There is some evidence that angiotensin converting enzyme inhibitors (ACEIs) are superior to other inhibitors of the renin-angiotensin system such as angiotensin receptor blockers (ARBs),[137] or aliskiren in preventing cardiovascular disease.[138] Although a more recent review found similar effects of ACEIs and ARBs on major cardiovascular and renal outcomes.[139] There is no evidence that combining ACEIs and ARBs provides additional benefits.[139]
Other
The use of aspirin to prevent cardiovascular disease in diabetes is controversial.[70] Aspirin is recommended in people at high risk of cardiovascular disease, however routine use of aspirin has not been found to improve outcomes in uncomplicated diabetes.[140] 2015 American Diabetes Association recommendations for aspirin use (based on expert consensus or clinical experience) are that low-dose aspirin use is reasonable in adults with diabetes who are at intermediate risk of cardiovascular disease (10-year cardiovascular disease risk, 5–10%).[70]
Vitamin D supplementation to people with type 2 diabetes may improve markers of insulin resistance and HbA1c.[141]
Sharing their electronic health records with people who have type 2 diabetes helps them to reduce their blood sugar levels. It is a way of helping people understand their own health condition and involving them actively in its management.[142][143]
Surgery
Weight loss surgery in those who are obese is an effective measure to treat diabetes.[144] Many are able to maintain normal blood sugar levels with little or no medication following surgery[145] and long-term mortality is decreased.[146] There however is some short-term mortality risk of less than 1% from the surgery.[147] The body mass index cutoffs for when surgery is appropriate are not yet clear.[146] It is recommended that this option be considered in those who are unable to get both their weight and blood sugar under control.[148][149]
Epidemiology
Regional rates of diabetes using data from 195 countries in 2014
The International Diabetes Federation estimates nearly 537 million people lived with diabetes worldwide in 2021,[150] 90–95% of whom have type 2 diabetes.[151] Diabetes is common both in the developed and the developing world.[10] It remains uncommon, however, in the least developed countries.[13]
Women seem to be at a greater risk as do certain ethnic groups,[10][152] such as South Asians, Pacific Islanders, Latinos, and Native Americans.[23] This may be due to enhanced sensitivity to a Western lifestyle in certain ethnic groups.[153] Traditionally considered a disease of adults, type 2 diabetes is increasingly diagnosed in children in parallel with rising obesity rates.[10] Type 2 diabetes is now diagnosed as frequently as type 1 diabetes in teenagers in the United States.[13]
Rates of diabetes in 1985 were estimated at 30 million, increasing to 135 million in 1995 and 217 million in 2005.[18] This increase is believed to be primarily due to the global population aging, a decrease in exercise, and increasing rates of obesity.[18] The five countries with the greatest number of people with diabetes as of 2000 are India having 31.7 million, China 20.8 million, the United States 17.7 million, Indonesia 8.4 million, and Japan 6.8 million.[154] It is recognized as a global epidemic by the World Health Organization.[1]
History
Diabetes is one of the first diseases described[21] with an Egyptian manuscript from c. 1500 BCE mentioning «too great emptying of the urine.»[155] The first described cases are believed to be of type 1 diabetes.[155] Indian physicians around the same time identified the disease and classified it as madhumeha or honey urine noting that the urine would attract ants.[155] The term «diabetes» or «to pass through» was first used in 230 BCE by the Greek Apollonius Memphites.[155] The disease was rare during the time of the Roman empire with Galen commenting that he had only seen two cases during his career.[155]
Type 1 and type 2 diabetes were identified as separate conditions for the first time by the Indian physicians Sushruta and Charaka in 400–500 AD with type 1 associated with youth and type 2 with being overweight.[155] Effective treatment was not developed until the early part of the 20th century when the Canadians Frederick Banting and Charles Best discovered insulin in 1921 and 1922.[155] This was followed by the development of the long acting NPH insulin in the 1940s.[155]
In 1916, Elliot Joslin proposed that in people with diabetes, periods of fasting are helpful.[156] Subsequent research has supported this, and weight loss is a first line treatment in type 2 diabetes.[156]
Research
Researchers developed the Diabetes Severity Score (DISSCO), a tool that might better than the standard blood test at identify if a person’s condition is declining. It uses a computer algorithm to analyse data from anonymised electronic patient records and produces a score based on 34 indicators.[157][158]
References
- ^ a b c d e f g h i j k «Diabetes Fact sheet N°312». World Health Organization. August 2011. Archived from the original on 26 August 2013. Retrieved 2012-01-09.
- ^ «Diabetes Blue Circle Symbol». International Diabetes Federation. 17 March 2006. Archived from the original on 5 August 2007.
- ^ a b c d e «Diagnosis of Diabetes and Prediabetes». National Institute of Diabetes and Digestive and Kidney Diseases. June 2014. Archived from the original on 6 March 2016. Retrieved 10 February 2016.
- ^ a b Pasquel FJ, Umpierrez GE (November 2014). «Hyperosmolar hyperglycemic state: a historic review of the clinical presentation, diagnosis, and treatment». Diabetes Care. 37 (11): 3124–31. doi:10.2337/dc14-0984. PMC 4207202. PMID 25342831.
- ^ a b Fasanmade OA, Odeniyi IA, Ogbera AO (June 2008). «Diabetic ketoacidosis: diagnosis and management». African Journal of Medicine and Medical Sciences. 37 (2): 99–105. PMID 18939392.
- ^ a b c d e f g «Causes of Diabetes». National Institute of Diabetes and Digestive and Kidney Diseases. June 2014. Archived from the original on 2 February 2016. Retrieved 10 February 2016.
- ^ a b c Maruthur NM, Tseng E, Hutfless S, Wilson LM, Suarez-Cuervo C, Berger Z, Chu Y, Iyoha E, Segal JB, Bolen S (June 2016). «Diabetes Medications as Monotherapy or Metformin-Based Combination Therapy for Type 2 Diabetes: A Systematic Review and Meta-analysis». Annals of Internal Medicine. 164 (11): 740–51. doi:10.7326/M15-2650. PMID 27088241. S2CID 32016657.
- ^ a b Cetinkunar S, Erdem H, Aktimur R, Sozen S (June 2015). «Effect of bariatric surgery on humoral control of metabolic derangements in obese patients with type 2 diabetes mellitus: How it works». World Journal of Clinical Cases. 3 (6): 504–9. doi:10.12998/wjcc.v3.i6.504. PMC 4468896. PMID 26090370.
- ^ a b Krentz AJ, Bailey CJ (February 2005). «Oral antidiabetic agents: current role in type 2 diabetes mellitus». Drugs. 65 (3): 385–411. doi:10.2165/00003495-200565030-00005. PMID 15669880. S2CID 29670619.
- ^ a b c d e f g h i j k l m n o p q r s Melmed S, Polonsky KS, Larsen PR, Kronenberg HM, eds. (2011). Williams textbook of endocrinology (12th ed.). Philadelphia: Elsevier/Saunders. pp. 1371–1435. ISBN 978-1-4377-0324-5.
- ^ a b Vos T, Allen C, Arora M, Barber RM, Bhutta ZA, Brown A, et al. (GBD 2015 Disease and Injury Incidence and Prevalence Collaborators) (October 2016). «Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015». Lancet. 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577. PMID 27733282.
- ^ MacKay I, Rose N, eds. (2014). The Autoimmune Diseases. Academic Press. p. 575. ISBN 978-0-123-84929-8. OCLC 965646175.
- ^ a b c d e f g h i j k l m n o p q Gardner DG, Shoback D, eds. (2011). «Chapter 17: Pancreatic hormones & diabetes mellitus». Greenspan’s basic & clinical endocrinology (9th ed.). New York: McGraw-Hill Medical. ISBN 978-0-07-162243-1. OCLC 613429053.
- ^ Saenz A, Fernandez-Esteban I, Mataix A, Ausejo M, Roque M, Moher D (July 2005). Saenz A (ed.). «Metformin monotherapy for type 2 diabetes mellitus». The Cochrane Database of Systematic Reviews (3): CD002966. doi:10.1002/14651858.CD002966.pub3. PMID 16034881. (Retracted)
- ^ Malanda UL, Welschen LM, Riphagen II, Dekker JM, Nijpels G, Bot SD (January 2012). «Self-monitoring of blood glucose in patients with type 2 diabetes mellitus who are not using insulin». The Cochrane Database of Systematic Reviews. 1: CD005060. doi:10.1002/14651858.CD005060.pub3. hdl:1871/48558. PMID 22258959. S2CID 205176936.
- ^ Ganguly S, Tan HC, Lee PC, Tham KW (April 2015). «Metabolic bariatric surgery and type 2 diabetes mellitus: an endocrinologist’s perspective». Journal of Biomedical Research. 29 (2): 105–11. doi:10.7555/JBR.29.20140127. PMC 4389109. PMID 25859264.
- ^ Moscou S (2013). «Getting the word out: advocacy, social marketing, and policy development and enforcement». In Truglio-Londrigan M, Lewenson SB (eds.). Public health nursing: practicing population-based care (2nd ed.). Burlington, MA: Jones & Bartlett Learning. p. 317. ISBN 978-1-4496-4660-8. OCLC 758391750.
- ^ a b c Smyth S, Heron A (January 2006). «Diabetes and obesity: the twin epidemics». Nature Medicine. 12 (1): 75–80. doi:10.1038/nm0106-75. PMID 16397575. S2CID 1042625.
- ^ Tfayli H, Arslanian S (March 2009). «Pathophysiology of type 2 diabetes mellitus in youth: the evolving chameleon». Arquivos Brasileiros de Endocrinologia e Metabologia. 53 (2): 165–74. doi:10.1590/s0004-27302009000200008. PMC 2846552. PMID 19466209.
- ^ Imperatore G, Boyle JP, Thompson TJ, Case D, Dabelea D, Hamman RF, Lawrence JM, Liese AD, Liu LL, Mayer-Davis EJ, Rodriguez BL, Standiford D (December 2012). «Projections of type 1 and type 2 diabetes burden in the U.S. population aged <20 years through 2050: dynamic modeling of incidence, mortality, and population growth». Diabetes Care. 35 (12): 2515–20. doi:10.2337/dc12-0669. PMC 3507562. PMID 23173134.
- ^ a b Leutholtz BC, Ripoll I (2011). «Diabetes». Exercise and disease management (2nd ed.). Boca Raton: CRC Press. p. 25. ISBN 978-1-4398-2759-8. OCLC 725919496.
- ^ Zaccardi F, Webb DR, Yates T, Davies MJ (February 2016). «Pathophysiology of type 1 and type 2 diabetes mellitus: a 90-year perspective». Postgraduate Medical Journal. 92 (1084): 63–9. doi:10.1136/postgradmedj-2015-133281. PMID 26621825. S2CID 28169759.
- ^ a b c d e f g h i j k Vijan S (March 2010). «In the clinic. Type 2 diabetes». Annals of Internal Medicine. 152 (5): ITC31–15, quiz ITC316. doi:10.7326/0003-4819-152-5-201003020-01003. PMID 20194231. S2CID 207535925.
- ^ Rathee M, Prachi J (2019). «Ageusia». StatPearls. StatPearls Publishing. PMID 31747182.
- ^ a b c d e f g h i j Ripsin CM, Kang H, Urban RJ (January 2009). «Management of blood glucose in type 2 diabetes mellitus». American Family Physician. 79 (1): 29–36. PMID 19145963.
- ^ Pasquier F (October 2010). «Diabetes and cognitive impairment: how to evaluate the cognitive status?». Diabetes & Metabolism. 36 (Suppl 3): S100-5. doi:10.1016/S1262-3636(10)70475-4. PMID 21211730.
- ^ Akinpelu OV, Mujica-Mota M, Daniel SJ (March 2014). «Is type 2 diabetes mellitus associated with alterations in hearing? A systematic review and meta-analysis». The Laryngoscope. 124 (3): 767–776. doi:10.1002/lary.24354. PMID 23945844. S2CID 25569962.
- ^ a b Risérus U, Willett WC, Hu FB (January 2009). «Dietary fats and prevention of type 2 diabetes». Progress in Lipid Research. 48 (1): 44–51. doi:10.1016/j.plipres.2008.10.002. PMC 2654180. PMID 19032965.
- ^ Hilawe EH, Yatsuya H, Kawaguchi L, Aoyama A (September 2013). «Differences by sex in the prevalence of diabetes mellitus, impaired fasting glycaemia and impaired glucose tolerance in sub-Saharan Africa: a systematic review and meta-analysis». Bulletin of the World Health Organization. 91 (9): 671–682D. doi:10.2471/BLT.12.113415. PMC 3790213. PMID 24101783.
- ^ Christian P, Stewart CP (March 2010). «Maternal micronutrient deficiency, fetal development, and the risk of chronic disease». The Journal of Nutrition. 140 (3): 437–45. doi:10.3945/jn.109.116327. PMID 20071652.
- ^ Pedersen HK, Gudmundsdottir V, Nielsen HB, Hyotylainen T, Nielsen T, Jensen BA, et al. (July 2016). «Human gut microbes impact host serum metabolome and insulin sensitivity». Nature. 535 (7612): 376–81. Bibcode:2016Natur.535..376P. doi:10.1038/nature18646. PMID 27409811. S2CID 4459808.[permanent dead link]
- ^ Abdullah A, Peeters A, de Courten M, Stoelwinder J (September 2010). «The magnitude of association between overweight and obesity and the risk of diabetes: a meta-analysis of prospective cohort studies». Diabetes Research and Clinical Practice. 89 (3): 309–19. doi:10.1016/j.diabres.2010.04.012. PMID 20493574.
- ^ Pan A, Wang Y, Talaei M, Hu FB, Wu T (December 2015). «Relation of active, passive, and quitting smoking with incident type 2 diabetes: a systematic review and meta-analysis». The Lancet. Diabetes & Endocrinology. 3 (12): 958–67. doi:10.1016/S2213-8587(15)00316-2. PMC 4656094. PMID 26388413.
- ^ a b Touma C, Pannain S (August 2011). «Does lack of sleep cause diabetes?». Cleveland Clinic Journal of Medicine. 78 (8): 549–58. doi:10.3949/ccjm.78a.10165. PMID 21807927. S2CID 45708828.
- ^ Malik VS, Popkin BM, Bray GA, Després JP, Hu FB (March 2010). «Sugar-sweetened beverages, obesity, type 2 diabetes mellitus, and cardiovascular disease risk». Circulation. 121 (11): 1356–64. doi:10.1161/CIRCULATIONAHA.109.876185. PMC 2862465. PMID 20308626.
- ^ Malik VS, Popkin BM, Bray GA, Després JP, Willett WC, Hu FB (November 2010). «Sugar-sweetened beverages and risk of metabolic syndrome and type 2 diabetes: a meta-analysis». Diabetes Care. 33 (11): 2477–83. doi:10.2337/dc10-1079. PMC 2963518. PMID 20693348.
- ^ Hu EA, Pan A, Malik V, Sun Q (March 2012). «White rice consumption and risk of type 2 diabetes: meta-analysis and systematic review». BMJ. 344: e1454. doi:10.1136/bmj.e1454. PMC 3307808. PMID 22422870.
- ^ Lee IM, Shiroma EJ, Lobelo F, Puska P, Blair SN, Katzmarzyk PT (July 2012). «Effect of physical inactivity on major non-communicable diseases worldwide: an analysis of burden of disease and life expectancy». Lancet. 380 (9838): 219–29. doi:10.1016/S0140-6736(12)61031-9. PMC 3645500. PMID 22818936.
- ^ Lind L, Lind PM (June 2012). «Can persistent organic pollutants and plastic-associated chemicals cause cardiovascular disease?». Journal of Internal Medicine. 271 (6): 537–53. doi:10.1111/j.1365-2796.2012.02536.x. PMID 22372998. S2CID 41018361.
- ^ Willemsen G, Ward KJ, Bell CG, Christensen K, Bowden J, Dalgård C, et al. (December 2015). «The Concordance and Heritability of Type 2 Diabetes in 34,166 Twin Pairs From International Twin Registers: The Discordant Twin (DISCOTWIN) Consortium». Twin Research and Human Genetics. 18 (6): 762–771. doi:10.1017/thg.2015.83. PMID 26678054.
- ^ a b Herder C, Roden M (June 2011). «Genetics of type 2 diabetes: pathophysiologic and clinical relevance». European Journal of Clinical Investigation. 41 (6): 679–692. doi:10.1111/j.1365-2362.2010.02454.x. PMID 21198561. S2CID 43548816.
- ^ Fuchsberger C, Flannick J, Teslovich TM, Mahajan A, Agarwala V, Gaulton KJ, et al. (August 2016). «The genetic architecture of type 2 diabetes». Nature. 536 (7614): 41–47. Bibcode:2016Natur.536…41F. doi:10.1038/nature18642. PMC 5034897. PMID 27398621.
- ^ «Monogenic Forms of Diabetes: Neonatal Diabetes Mellitus and Maturity-onset Diabetes of the Young». National Diabetes Information Clearinghouse (NDIC). National Institute of Diabetes and Digestive and Kidney Diseases, NIH. March 2007. Archived from the original on 2008-07-04. Retrieved 2008-08-04.
- ^ Rosen ED, Kaestner KH, Natarajan R, Patti ME, Sallari R, Sander M, Susztak K. Epigenetics and Epigenomics: Implications for Diabetes and Obesity. Diabetes. 2018 Oct;67(10):1923-1931. doi: 10.2337/db18-0537. PMID: 30237160; PMCID: PMC6463748
- ^ a b Funnell MM, Anderson RM (2008). «Influencing self-management: from compliance to collaboration». In Bethel MN, Feinglos MA (eds.). Type 2 diabetes mellitus: an evidence-based approach to practical management. Contemporary endocrinology. Totowa, NJ: Humana Press. p. 462. ISBN 978-1-58829-794-5. OCLC 261324723.
- ^ Izzedine H, Launay-Vacher V, Deybach C, Bourry E, Barrou B, Deray G (November 2005). «Drug-induced diabetes mellitus». Expert Opinion on Drug Safety. 4 (6): 1097–1109. doi:10.1517/14740338.4.6.1097. PMID 16255667. S2CID 21532595.
- ^ Sampson UK, Linton MF, Fazio S (July 2011). «Are statins diabetogenic?». Current Opinion in Cardiology. 26 (4): 342–347. doi:10.1097/HCO.0b013e3283470359. PMC 3341610. PMID 21499090.
- ^ Giovannucci E, Harlan DM, Archer MC, Bergenstal RM, Gapstur SM, Habel LA, et al. (July 2010). «Diabetes and cancer: a consensus report». Diabetes Care (Professional society guidelines). 33 (7): 1674–1685. doi:10.2337/dc10-0666. PMC 2890380. PMID 20587728.
- ^ Saad F, Gooren L (March 2009). «The role of testosterone in the metabolic syndrome: a review». The Journal of Steroid Biochemistry and Molecular Biology. 114 (1–2): 40–43. doi:10.1016/j.jsbmb.2008.12.022. PMID 19444934. S2CID 22222112.
- ^ Farrell JB, Deshmukh A, Baghaie AA (2008). «Low testosterone and the association with type 2 diabetes». The Diabetes Educator. 34 (5): 799–806. doi:10.1177/0145721708323100. PMID 18832284.
- ^ Nieto-Martínez R, González-Rivas JP, Medina-Inojosa JR, Florez H (November 2017). «Are Eating Disorders Risk Factors for Type 2 Diabetes? A Systematic Review and Meta-analysis». Current Diabetes Reports (Systematic review and meta-analysis). 17 (12): 138. doi:10.1007/s11892-017-0949-1. PMID 29168047. S2CID 3688434.
- ^ Diabetes mellitus a guide to patient care. Philadelphia: Lippincott Williams & Wilkins. 2007. p. 15. ISBN 978-1-58255-732-8.
- ^ a b c Sun T, Han X (2019). «Death versus dedifferentiation: The molecular bases of beta cell mass reduction in type 2 diabetes». Seminars in Cell and Developmental Biology. 103: 76–82. doi:10.1016/j.semcdb.2019.12.002. PMID 31831356. S2CID 209341381.
- ^ Reed J, Bain S, Kanamarlapudi V (August 2021). «A Review of Current Trends with Type 2 Diabetes Epidemiology, Aetiology, Pathogenesis, Treatments and Future Perspectives». Diabetes, Metabolic Syndrome and Obesity: Targets and Therapy. 14: 3567–3602. doi:10.2147/DMSO.S319895. PMC 8369920. PMID 34413662.
- ^ Schriever SC, Kabra DG, Pfuhlmann K, Baumann P, Baumgart EV, Nagler J, et al. (November 2020). «Type 2 diabetes risk gene Dusp8 regulates hypothalamic Jnk signaling and insulin sensitivity». The Journal of Clinical Investigation. 130 (11): 6093–6108. doi:10.1172/JCI136363. PMC 7598066. PMID 32780722.
- ^ German JP, Wisse BE, Thaler JP, Oh-I S, Sarruf DA, Ogimoto K, et al. (July 2010). «Leptin deficiency causes insulin resistance induced by uncontrolled diabetes». Diabetes. 59 (7): 1626–1634. doi:10.2337/db09-1918. PMC 2889761. PMID 20424233.
- ^ Lundqvist MH, Almby K, Wiklund U, Abrahamsson N, Kamble PG, Pereira MJ, Eriksson JW (March 2021). «Altered hormonal and autonomic nerve responses to hypo- and hyperglycaemia are found in overweight and insulin-resistant individuals and may contribute to the development of type 2 diabetes». Diabetologia. 64 (3): 641–655. doi:10.1007/s00125-020-05332-z. PMC 7864814. PMID 33241460.
- ^ Salazar J, Chávez-Castillo M, Rojas J, Ortega A, Nava M, Pérez J, et al. (2020-07-23). «Is «Leptin Resistance» Another Key Resistance to Manage Type 2 Diabetes?». Current Diabetes Reviews. 16 (7): 733–749. doi:10.2174/1573399816666191230111838. PMID 31886750. S2CID 209510992.
- ^ Alonge KM, D’Alessio DA, Schwartz MW (January 2021). «Brain control of blood glucose levels: implications for the pathogenesis of type 2 diabetes». Diabetologia. 64 (1): 5–14. doi:10.1007/s00125-020-05293-3. PMC 7718404. PMID 33043401.
- ^ Bentsen MA, Rausch DM, Mirzadeh Z, Muta K, Scarlett JM, Brown JM, et al. (September 2020). «Transcriptomic analysis links diverse hypothalamic cell types to fibroblast growth factor 1-induced sustained diabetes remission». Nature Communications. 11 (1): 4458. Bibcode:2020NatCo..11.4458B. doi:10.1038/s41467-020-17720-5. PMC 7477234. PMID 32895383.
- ^ Adlanmerini M, Nguyen HC, Krusen BM, Teng CW, Geisler CE, Peed LC, et al. (January 2021). «Hypothalamic REV-ERB nuclear receptors control diurnal food intake and leptin sensitivity in diet-induced obese mice». The Journal of Clinical Investigation. 131 (1): e140424. doi:10.1172/JCI140424. PMC 7773391. PMID 33021965.
- ^ Yasumoto Y, Miyazaki H, Ogata M, Kagawa Y, Yamamoto Y, Islam A, et al. (December 2018). «Glial Fatty Acid-Binding Protein 7 (FABP7) Regulates Neuronal Leptin Sensitivity in the Hypothalamic Arcuate Nucleus». Molecular Neurobiology. 55 (12): 9016–9028. doi:10.1007/s12035-018-1033-9. PMID 29623545. S2CID 4632807.
- ^ Young JK, Baker JH, Muller T (March 1996). «Immunoreactivity for brain-fatty acid binding protein in gomori-positive astrocytes». Glia. 16 (3): 218–226. doi:10.1002/(SICI)1098-1136(199603)16:3<218::AID-GLIA4>3.0.CO;2-Y. PMID 8833192. S2CID 9757285.
- ^ Schmidt SP, Corydon TJ, Pedersen CB, Vang S, Palmfeldt J, Stenbroen V, et al. (April 2011). «Toxic response caused by a misfolding variant of the mitochondrial protein short-chain acyl-CoA dehydrogenase». Journal of Inherited Metabolic Disease. 34 (2): 465–475. doi:10.1007/s10545-010-9255-7. PMC 3063561. PMID 21170680.
- ^ Definition and diagnosis of diabetes mellitus and intermediate hyperglycemia: Report of a WHO/IDF consultation (PDF). Geneva: World Health Organization. 2006. p. 21. ISBN 978-92-4-159493-6.
- ^ Vijan S (March 2010). «In the clinic. Type 2 diabetes». Annals of Internal Medicine. 152 (5): ITC31-15, quiz ITC316. doi:10.7326/0003-4819-152-5-201003020-01003. PMID 20194231.
- ^ World Health Organization. «Definition, diagnosis and classification of diabetes mellitus and its complications: Report of a WHO Consultation. Part 1. Diagnosis and classification of diabetes mellitus». Archived from the original on 2007-05-29. Retrieved 2007-05-29.
- ^ a b c International Expert Committee (July 2009). «International Expert Committee report on the role of the A1C assay in the diagnosis of diabetes». Diabetes Care. 32 (7): 1327–34. doi:10.2337/dc09-9033. PMC 2699715. PMID 19502545.
- ^ American Diabetes Association (January 2010). «Diagnosis and classification of diabetes mellitus». Diabetes Care. 33 (Supplement_1): S62-9. doi:10.2337/dc10-S062. PMC 2797383. PMID 20042775.
- ^ a b c d e f g Fox CS, Golden SH, Anderson C, Bray GA, Burke LE, de Boer IH, et al. (September 2015). «Update on Prevention of Cardiovascular Disease in Adults With Type 2 Diabetes Mellitus in Light of Recent Evidence: A Scientific Statement From the American Heart Association and the American Diabetes Association». Diabetes Care (Professional society guidelines). 38 (9): 1777–1803. doi:10.2337/dci15-0012. PMC 4876675. PMID 26246459.
- ^ American Diabetes Association (January 2012). «Diagnosis and classification of diabetes mellitus». Diabetes Care. 35 (Suppl 1): S64-71. doi:10.2337/dc12-s064. PMC 3632174. PMID 22187472.
- ^ Kumar V, Fausto N, Abbas AK, Cotran RS, Robbins SL (2005). Robbins and Cotran Pathologic Basis of Disease (7th ed.). Philadelphia, Pa.: Saunders. pp. 1194–95. ISBN 978-0-7216-0187-8.
- ^ Diabetes mellitus a guide to patient care. Philadelphia: Lippincott Williams & Wilkins. 2007. p. 201. ISBN 978-1-58255-732-8.
- ^ Vivian EM, Blackorbay B (2013). «Chapter 13: Endocrine Disorders». In Lee M (ed.). Basic Skills in Interpreting Laboratory Data (5th ed.). Bethesda, MD: American Society of Health-System Pharmacists. ISBN 978-1-58528-345-3. OCLC 859778842.
- ^ Valdez R (July 2009). «Detecting undiagnosed type 2 diabetes: family history as a risk factor and screening tool». Journal of Diabetes Science and Technology. 3 (4): 722–6. doi:10.1177/193229680900300417. PMC 2769984. PMID 20144319.
- ^ a b Selph S, Dana T, Blazina I, Bougatsos C, Patel H, Chou R (June 2015). «Screening for type 2 diabetes mellitus: a systematic review for the U.S. Preventive Services Task Force». Annals of Internal Medicine. 162 (11): 765–76. doi:10.7326/M14-2221. PMID 25867111.
- ^ «Recommendation: Prediabetes and Type 2 Diabetes: Screening | United States Preventive Services Taskforce». www.uspreventiveservicestaskforce.org. Retrieved 2023-01-13.
- ^ Siu AL (December 2015). «Screening for Abnormal Blood Glucose and Type 2 Diabetes Mellitus: U.S. Preventive Services Task Force Recommendation Statement». Annals of Internal Medicine. 163 (11): 861–8. doi:10.7326/M15-2345. PMID 26501513.
- ^ a b c d «Standards of medical care in diabetes—2015: summary of revisions». Diabetes Care. 38 (38): S4. January 2015. doi:10.2337/dc15-S003. PMID 25537706.
- ^ a b «Archived: Diabetes Mellitus (Type 2) in Adults: Screening». U.S. Preventive Services Task Force. June 2008. Archived from the original on 2014-02-07. Retrieved 2014-03-16.
- ^ «Recommendation: Prediabetes and Type 2 Diabetes: Screening | United States Preventive Services Taskforce». www.uspreventiveservicestaskforce.org. Retrieved 2023-01-13.
- ^ Peer N, Balakrishna Y, Durao S (May 2020). «Screening for type 2 diabetes mellitus». The Cochrane Database of Systematic Reviews. 5 (6): CD005266. doi:10.1002/14651858.cd005266.pub2. PMC 7259754. PMID 32470201.
- ^ a b «Diabetes: putting people at the heart of services». NIHR Evidence. National Institute for Health and Care Research. 2022-07-26. doi:10.3310/nihrevidence_52026. S2CID 251299176.
- ^ «Are you at risk of diabetes? Research finds prevention should start at a different BMI for each ethnic group». NIHR Evidence (Plain English summary). National Institute for Health and Care Research. 2022-03-10. doi:10.3310/alert_48878. S2CID 247390548.
- ^ Caleyachetty R, Barber TM, Mohammed NI, Cappuccio FP, Hardy R, Mathur R, et al. (July 2021). «Ethnicity-specific BMI cutoffs for obesity based on type 2 diabetes risk in England: a population-based cohort study». The Lancet. Diabetes & Endocrinology. 9 (7): 419–426. doi:10.1016/S2213-8587(21)00088-7. PMC 8208895. PMID 33989535.
- ^ Raina Elley C, Kenealy T (December 2008). «Lifestyle interventions reduced the long-term risk of diabetes in adults with impaired glucose tolerance». Evidence-Based Medicine. 13 (6): 173. doi:10.1136/ebm.13.6.173. PMID 19043031. S2CID 26714233.
- ^ Hemmingsen B, Gimenez-Perez G, Mauricio D, Roqué I, Figuls M, Metzendorf MI, Richter B (December 2017). «Diet, physical activity or both for prevention or delay of type 2 diabetes mellitus and its associated complications in people at increased risk of developing type 2 diabetes mellitus». The Cochrane Database of Systematic Reviews. 2017 (12): CD003054. doi:10.1002/14651858.CD003054.pub4. PMC 6486271. PMID 29205264.
- ^ a b Schellenberg ES, Dryden DM, Vandermeer B, Ha C, Korownyk C (October 2013). «Lifestyle interventions for patients with and at risk for type 2 diabetes: a systematic review and meta-analysis». Annals of Internal Medicine. 159 (8): 543–551. doi:10.7326/0003-4819-159-8-201310150-00007. PMID 24126648.
- ^ O’Gorman DJ, Krook A (September 2011). «Exercise and the treatment of diabetes and obesity». The Medical Clinics of North America. 95 (5): 953–969. doi:10.1016/j.mcna.2011.06.007. PMID 21855702.
- ^ Kyu HH, Bachman VF, Alexander LT, Mumford JE, Afshin A, Estep K, et al. (August 2016). «Physical activity and risk of breast cancer, colon cancer, diabetes, ischemic heart disease, and ischemic stroke events: systematic review and dose-response meta-analysis for the Global Burden of Disease Study 2013». BMJ. 354: i3857. doi:10.1136/bmj.i3857. PMC 4979358. PMID 27510511.
- ^ Nield L, Summerbell CD, Hooper L, Whittaker V, Moore H (July 2008). Nield L (ed.). «Dietary advice for the prevention of type 2 diabetes mellitus in adults». The Cochrane Database of Systematic Reviews (3): CD005102. doi:10.1002/14651858.CD005102.pub2. hdl:10149/92337. PMID 18646120. S2CID 23039006. (Retracted)
- ^ Carter P, Gray LJ, Troughton J, Khunti K, Davies MJ (August 2010). «Fruit and vegetable intake and incidence of type 2 diabetes mellitus: systematic review and meta-analysis». BMJ. 341: c4229. doi:10.1136/bmj.c4229. PMC 2924474. PMID 20724400.
- ^ Schwingshackl L, Hoffmann G, Lampousi AM, Knüppel S, Iqbal K, Schwedhelm C, et al. (May 2017). «Food groups and risk of type 2 diabetes mellitus: a systematic review and meta-analysis of prospective studies». European Journal of Epidemiology. 32 (5): 363–375. doi:10.1007/s10654-017-0246-y. PMC 5506108. PMID 28397016.
- ^ Xi B, Li S, Liu Z, Tian H, Yin X, Huai P, et al. (2014). «Intake of fruit juice and incidence of type 2 diabetes: a systematic review and meta-analysis». PLOS ONE. 9 (3): e93471. Bibcode:2014PLoSO…993471X. doi:10.1371/journal.pone.0093471. PMC 3969361. PMID 24682091.
- ^ Reynolds A, Mann J, Cummings J, Winter N, Mete E, Te Morenga L (February 2019). «Carbohydrate quality and human health: a series of systematic reviews and meta-analyses». Lancet. 393 (10170): 434–445. doi:10.1016/S0140-6736(18)31809-9. PMID 30638909. S2CID 58632705.
- ^ a b c Madsen KS, Chi Y, Metzendorf MI, Richter B, Hemmingsen B, et al. (Cochrane Metabolic and Endocrine Disorders Group) (December 2019). «Metformin for prevention or delay of type 2 diabetes mellitus and its associated complications in persons at increased risk for the development of type 2 diabetes mellitus». The Cochrane Database of Systematic Reviews. 2019 (12): CD008558. doi:10.1002/14651858.CD008558.pub2. PMC 6889926. PMID 31794067.
- ^ Haw JS, Galaviz KI, Straus AN, Kowalski AJ, Magee MJ, Weber MB, Wei J, Narayan KM, Ali MK (December 2017). «Long-term Sustainability of Diabetes Prevention Approaches: A Systematic Review and Meta-analysis of Randomized Clinical Trials». JAMA Internal Medicine. 177 (12): 1808–1817. doi:10.1001/jamainternmed.2017.6040. PMC 5820728. PMID 29114778.
- ^ Seida JC, Mitri J, Colmers IN, Majumdar SR, Davidson MB, Edwards AL, Hanley DA, Pittas AG, Tjosvold L, Johnson JA (October 2014). «Clinical review: Effect of vitamin D3 supplementation on improving glucose homeostasis and preventing diabetes: a systematic review and meta-analysis». The Journal of Clinical Endocrinology and Metabolism. 99 (10): 3551–60. doi:10.1210/jc.2014-2136. PMC 4483466. PMID 25062463.
- ^ Mannucci E, Giaccari A, Gallo M, Bonifazi A, Belén ÁD, Masini ML, et al. (February 2022). «Self-management in patients with type 2 diabetes: Group-based versus individual education. A systematic review with meta-analysis of randomized trails». Nutrition, Metabolism, and Cardiovascular Diseases. 32 (2): 330–336. doi:10.1016/j.numecd.2021.10.005. PMID 34893413. S2CID 244580173.
- ^ «Type 2 diabetes: The management of type 2 diabetes». May 2009. Archived from the original on 2015-05-22.
- ^ Emdin CA, Rahimi K, Neal B, Callender T, Perkovic V, Patel A (February 2015). «Blood pressure lowering in type 2 diabetes: a systematic review and meta-analysis». JAMA. 313 (6): 603–615. doi:10.1001/jama.2014.18574. PMID 25668264.
- ^ McBrien K, Rabi DM, Campbell N, Barnieh L, Clement F, Hemmelgarn BR, et al. (September 2012). «Intensive and Standard Blood Pressure Targets in Patients With Type 2 Diabetes Mellitus: Systematic Review and Meta-analysis». Archives of Internal Medicine. 172 (17): 1296–1303. doi:10.1001/archinternmed.2012.3147. PMID 22868819.
- ^ Boussageon R, Bejan-Angoulvant T, Saadatian-Elahi M, Lafont S, Bergeonneau C, Kassaï B, Erpeldinger S, Wright JM, Gueyffier F, Cornu C (July 2011). «Effect of intensive glucose lowering treatment on all cause mortality, cardiovascular death, and microvascular events in type 2 diabetes: meta-analysis of randomised controlled trials». BMJ. 343: d4169. doi:10.1136/bmj.d4169. PMC 3144314. PMID 21791495.
- ^ Webster MW (July 2011). «Clinical practice and implications of recent diabetes trials». Current Opinion in Cardiology. 26 (4): 288–93. doi:10.1097/HCO.0b013e328347b139. PMID 21577100. S2CID 20819316.
- ^ a b c d Inzucchi SE, Bergenstal RM, Buse JB, Diamant M, Ferrannini E, Nauck M, Peters AL, Tsapas A, Wender R, Matthews DR (March 2015). «Management of hyperglycaemia in type 2 diabetes, 2015: a patient-centred approach. Update to a position statement of the American Diabetes Association and the European Association for the Study of Diabetes». Diabetologia. 58 (3): 429–42. doi:10.1007/s00125-014-3460-0. PMID 25583541.
- ^ Qaseem A, Wilt TJ, Kansagara D, Horwitch C, Barry MJ, Forciea MA (April 2018). «Hemoglobin A1c Targets for Glycemic Control With Pharmacologic Therapy for Nonpregnant Adults With Type 2 Diabetes Mellitus: A Guidance Statement Update From the American College of Physicians». Annals of Internal Medicine. 168 (8): 569–576. doi:10.7326/M17-0939. PMID 29507945.
- ^ Seaquist ER, Anderson J, Childs B, Cryer P, Dagogo-Jack S, Fish L, et al. (May 2013). «Hypoglycemia and diabetes: a report of a workgroup of the American Diabetes Association and the Endocrine Society». Diabetes Care (Professional society guidelines). 36 (5): 1384–1395. doi:10.2337/dc12-2480. PMC 3631867. PMID 23589542.
- ^ Makam AN, Nguyen OK (January 2017). «An Evidence-Based Medicine Approach to Antihyperglycemic Therapy in Diabetes Mellitus to Overcome Overtreatment». Circulation. 135 (2): 180–195. doi:10.1161/CIRCULATIONAHA.116.022622. PMC 5502688. PMID 28069712.
- ^ Simpson TC, Clarkson JE, Worthington HV, MacDonald L, Weldon JC, Needleman I, Iheozor-Ejiofor Z, Wild SH, Qureshi A, Walker A, Patel VA, Boyers D, Twigg J (April 14, 2022). «Treatment of periodontitis for glycaemic control in people with diabetes mellitus». The Cochrane Database of Systematic Reviews. doi:10.1002/14651858.CD004714.pub4. PMID 35420698.
- ^ Smith AD, Crippa A, Woodcock J, Brage S (December 2016). «Physical activity and incident type 2 diabetes mellitus: a systematic review and dose-response meta-analysis of prospective cohort studies». Diabetologia. 59 (12): 2527–2545. doi:10.1007/s00125-016-4079-0. PMC 6207340. PMID 27747395.
- ^ Thomas DE, Elliott EJ, Naughton GA (July 2006). «Exercise for type 2 diabetes mellitus». The Cochrane Database of Systematic Reviews. 2009 (3): CD002968. doi:10.1002/14651858.CD002968.pub2. PMC 8989410. PMID 16855995. S2CID 25505640.
- ^ Davis N, Forbes B, Wylie-Rosett J (June 2009). «Nutritional strategies in type 2 diabetes mellitus». The Mount Sinai Journal of Medicine, New York. 76 (3): 257–268. doi:10.1002/msj.20118. PMID 19421969.
- ^ Evert AB, Boucher JL, Cypress M, Dunbar SA, Franz MJ, Mayer-Davis EJ, et al. (January 2014). «Nutrition therapy recommendations for the management of adults with diabetes». Diabetes Care (Professional society guidelines). 37 (Supplement_1): S120–S143. doi:10.2337/dc14-S120. PMID 24357208.
- ^ Thomas D, Elliott EJ (January 2009). Thomas D (ed.). «Low glycaemic index, or low glycaemic load, diets for diabetes mellitus». The Cochrane Database of Systematic Reviews (1): CD006296. doi:10.1002/14651858.CD006296.pub2. PMC 6486008. PMID 19160276.
- ^ Feinman RD, Pogozelski WK, Astrup A, Bernstein RK, Fine EJ, Westman EC, et al. (January 2015). «Dietary carbohydrate restriction as the first approach in diabetes management: critical review and evidence base». Nutrition. 31 (1): 1–13. doi:10.1016/j.nut.2014.06.011. PMID 25287761.
- ^ Jovanovski E, Khayyat R, Zurbau A, Komishon A, Mazhar N, Sievenpiper JL, et al. (May 2019). «Should Viscous Fiber Supplements Be Considered in Diabetes Control? Results From a Systematic Review and Meta-analysis of Randomized Controlled Trials». Diabetes Care. 42 (5): 755–766. doi:10.2337/dc18-1126. PMID 30617143. S2CID 58665219.
- ^ Glick-Bauer M, Yeh MC (October 2014). «The health advantage of a vegan diet: exploring the gut microbiota connection». Nutrients (Review). 6 (11): 4822–4838. doi:10.3390/nu6114822. PMC 4245565. PMID 25365383.
- ^ Leach MJ, Kumar S (September 2012). «Cinnamon for diabetes mellitus». The Cochrane Database of Systematic Reviews. 2013 (9): CD007170. doi:10.1002/14651858.CD007170.pub2. PMC 6486047. PMID 22972104.
- ^ Muley A, Fernandez R, Ellwood L, Muley P, Shah M (May 2021). «Effect of tree nuts on glycemic outcomes in adults with type 2 diabetes mellitus: a systematic review». JBI Evidence Synthesis. 19 (5): 966–1002. doi:10.11124/JBISRIR-D-19-00397. PMID 33141798. S2CID 226250006.
- ^ Attridge M, Creamer J, Ramsden M, Cannings-John R, Hawthorne K (September 2014). «Culturally appropriate health education for people in ethnic minority groups with type 2 diabetes mellitus». The Cochrane Database of Systematic Reviews (9): CD006424. doi:10.1002/14651858.CD006424.pub3. PMID 25188210.
- ^ Gardner C, Wylie-Rosett J, Gidding SS, Steffen LM, Johnson RK, Reader D, Lichtenstein AH (August 2012). «Nonnutritive sweeteners: current use and health perspectives: a scientific statement from the American Heart Association and the American Diabetes Association». Diabetes Care. 35 (8): 1798–1808. doi:10.2337/dc12-9002. PMC 3402256. PMID 22778165.
- ^ Xu B, Fu J, Qiao Y, Cao J, Deehan EC, Li Z, et al. (June 2021). «Higher intake of microbiota-accessible carbohydrates and improved cardiometabolic risk factors: a meta-analysis and umbrella review of dietary management in patients with type 2 diabetes». The American Journal of Clinical Nutrition. 113 (6): 1515–1530. doi:10.1093/ajcn/nqaa435. PMID 33693499.
- ^ Giosuè A, Calabrese I, Riccardi G, Vaccaro O, Vitale M (September 2022). «Consumption of different animal-based foods and risk of type 2 diabetes: An umbrella review of meta-analyses of prospective studies». Diabetes Research and Clinical Practice. 191: 110071. doi:10.1016/j.diabres.2022.110071. PMID 36067917. S2CID 252107061.
- ^ Hackett, Ruth A.; Steptoe, Andrew (2017). «Type 2 diabetes mellitus and psychological stress — a modifiable risk factor». Nature Reviews Endocrinology. 13 (9): 547–560. doi:10.1038/nrendo.2017.64. ISSN 1759-5029.
- ^ Ee, Carolyn C; Armour, Mike; Piya, Milan K; McMorrow, Rita; Al-Kanini, Ieman; Sabag, Angelo (2021-12-23). Cochrane Metabolic and Endocrine Disorders Group (ed.). «Mindfulness-based interventions for adults with type 2 diabetes mellitus». Cochrane Database of Systematic Reviews. 2021 (12). doi:10.1002/14651858.CD014881. PMC 8701561.
- ^ Palmer SC, Mavridis D, Nicolucci A, Johnson DW, Tonelli M, Craig JC, Maggo J, Gray V, De Berardis G, Ruospo M, Natale P, Saglimbene V, Badve SV, Cho Y, Nadeau-Fredette AC, Burke M, Faruque L, Lloyd A, Ahmad N, Liu Y, Tiv S, Wiebe N, Strippoli GF (July 2016). «Comparison of Clinical Outcomes and Adverse Events Associated With Glucose-Lowering Drugs in Patients With Type 2 Diabetes: A Meta-analysis». JAMA. 316 (3): 313–24. doi:10.1001/jama.2016.9400. PMID 27434443.
- ^ Boussageon R, Supper I, Bejan-Angoulvant T, Kellou N, Cucherat M, Boissel JP, Kassai B, Moreau A, Gueyffier F, Cornu C (2012). Groop L (ed.). «Reappraisal of metformin efficacy in the treatment of type 2 diabetes: a meta-analysis of randomised controlled trials». PLOS Medicine. 9 (4): e1001204. doi:10.1371/journal.pmed.1001204. PMC 3323508. PMID 22509138.
- ^ Zheng SL, Roddick AJ, Aghar-Jaffar R, Shun-Shin MJ, Francis D, Oliver N, Meeran K (April 2018). «Association Between Use of Sodium-Glucose Cotransporter 2 Inhibitors, Glucagon-like Peptide 1 Agonists, and Dipeptidyl Peptidase 4 Inhibitors With All-Cause Mortality in Patients With Type 2 Diabetes: A Systematic Review and Meta-analysis». JAMA. 319 (15): 1580–1591. doi:10.1001/jama.2018.3024. PMC 5933330. PMID 29677303.
- ^ Richter B, Bandeira-Echtler E, Bergerhoff K, Clar C, Ebrahim SH (July 2007). Richter B (ed.). «Rosiglitazone for type 2 diabetes mellitus» (PDF). The Cochrane Database of Systematic Reviews (3): CD006063. doi:10.1002/14651858.CD006063.pub2. PMC 7389529. PMID 17636824.
- ^ Chen X, Yang L, Zhai SD (December 2012). «Risk of cardiovascular disease and all-cause mortality among diabetic patients prescribed rosiglitazone or pioglitazone: a meta-analysis of retrospective cohort studies». Chinese Medical Journal. 125 (23): 4301–6. PMID 23217404.
- ^ a b Ipsen EØ, Madsen KS, Chi Y, Pedersen-Bjergaard U, Richter B, Metzendorf MI, Hemmingsen B, et al. (Cochrane Metabolic and Endocrine Disorders Group) (November 2020). «Pioglitazone for prevention or delay of type 2 diabetes mellitus and its associated complications in people at risk for the development of type 2 diabetes mellitus». The Cochrane Database of Systematic Reviews. 2020 (11): CD013516. doi:10.1002/14651858.CD013516.pub2. PMC 8092670. PMID 33210751.
- ^ Swinnen SG, Simon AC, Holleman F, Hoekstra JB, Devries JH (July 2011). Simon AC (ed.). «Insulin detemir versus insulin glargine for type 2 diabetes mellitus». The Cochrane Database of Systematic Reviews (7): CD006383. doi:10.1002/14651858.CD006383.pub2. PMC 6486036. PMID 21735405.
- ^ Waugh N, Cummins E, Royle P, Clar C, Marien M, Richter B, Philip S (July 2010). «Newer agents for blood glucose control in type 2 diabetes: systematic review and economic evaluation». Health Technology Assessment. 14 (36): 1–248. doi:10.3310/hta14360. PMID 20646668.
- ^ Mitchell S, Malanda B, Damasceno A, Eckel RH, Gaita D, Kotseva K, et al. (September 2019). «A Roadmap on the Prevention of Cardiovascular Disease Among People Living With Diabetes». Global Heart. 14 (3): 215–240. doi:10.1016/j.gheart.2019.07.009. PMID 31451236.
- ^ Brunström M, Carlberg B (February 2016). «Effect of antihypertensive treatment at different blood pressure levels in patients with diabetes mellitus: systematic review and meta-analyses». BMJ. 352: i717. doi:10.1136/bmj.i717. PMC 4770818. PMID 26920333.
- ^ Brunström M, Carlberg B (September 2019). «Benefits and harms of lower blood pressure treatment targets: systematic review and meta-analysis of randomised placebo-controlled trials». BMJ Open. 9 (9): e026686. doi:10.1136/bmjopen-2018-026686. PMC 6773352. PMID 31575567.
- ^ Cheng J, Zhang W, Zhang X, Han F, Li X, He X, et al. (May 2014). «Effect of angiotensin-converting enzyme inhibitors and angiotensin II receptor blockers on all-cause mortality, cardiovascular deaths, and cardiovascular events in patients with diabetes mellitus: a meta-analysis». JAMA Internal Medicine. 174 (5): 773–785. doi:10.1001/jamainternmed.2014.348. PMID 24687000.
- ^ Zheng SL, Roddick AJ, Ayis S (September 2017). «Effects of aliskiren on mortality, cardiovascular outcomes and adverse events in patients with diabetes and cardiovascular disease or risk: A systematic review and meta-analysis of 13,395 patients». Diabetes & Vascular Disease Research. 14 (5): 400–406. doi:10.1177/1479164117715854. PMC 5600262. PMID 28844155.
- ^ a b Catalá-López F, Macías Saint-Gerons D, González-Bermejo D, Rosano GM, Davis BR, Ridao M, et al. (March 2016). «Cardiovascular and Renal Outcomes of Renin-Angiotensin System Blockade in Adult Patients with Diabetes Mellitus: A Systematic Review with Network Meta-Analyses». PLOS Medicine. 13 (3): e1001971. doi:10.1371/journal.pmed.1001971. PMC 4783064. PMID 26954482.
- ^ Pignone M, Alberts MJ, Colwell JA, Cushman M, Inzucchi SE, Mukherjee D, Rosenson RS, Williams CD, Wilson PW, Kirkman MS (June 2010). «Aspirin for primary prevention of cardiovascular events in people with diabetes: a position statement of the American Diabetes Association, a scientific statement of the American Heart Association, and an expert consensus document of the American College of Cardiology Foundation». Diabetes Care. 33 (6): 1395–402. doi:10.2337/dc10-0555. PMC 2875463. PMID 20508233.
- ^ Mirhosseini N, Vatanparast H, Mazidi M, Kimball SM (September 2017). «The Effect of Improved Serum 25-Hydroxyvitamin D Status on Glycemic Control in Diabetic Patients: A Meta-Analysis». The Journal of Clinical Endocrinology and Metabolism. 102 (9): 3097–3110. doi:10.1210/jc.2017-01024. PMID 28957454.
- ^ Neves AL, Freise L, Laranjo L, Carter AW, Darzi A, Mayer E (December 2020). «Impact of providing patients access to electronic health records on quality and safety of care: a systematic review and meta-analysis». BMJ Quality & Safety. 29 (12): 1019–1032. doi:10.1136/bmjqs-2019-010581. PMC 7785164. PMID 32532814.
- ^ «Sharing electronic records with patients led to improved control of type two diabetes». NIHR Evidence (Plain English summary). 2020-10-21. doi:10.3310/alert_42103. S2CID 242149388.
- ^ Picot J, Jones J, Colquitt JL, Gospodarevskaya E, Loveman E, Baxter L, Clegg AJ (September 2009). «The clinical effectiveness and cost-effectiveness of bariatric (weight loss) surgery for obesity: a systematic review and economic evaluation». Health Technology Assessment. 13 (41): 1–190, 215–357, iii–iv. doi:10.3310/hta13410. hdl:10536/DRO/DU:30064294. PMID 19726018.
- ^ Frachetti KJ, Goldfine AB (April 2009). «Bariatric surgery for diabetes management». Current Opinion in Endocrinology, Diabetes and Obesity. 16 (2): 119–24. doi:10.1097/MED.0b013e32832912e7. PMID 19276974. S2CID 31797748.
- ^ a b Schulman AP, del Genio F, Sinha N, Rubino F (September–October 2009). ««Metabolic» surgery for treatment of type 2 diabetes mellitus». Endocrine Practice. 15 (6): 624–31. doi:10.4158/EP09170.RAR. PMID 19625245.
- ^ Colucci RA (January 2011). «Bariatric surgery in patients with type 2 diabetes: a viable option». Postgraduate Medicine. 123 (1): 24–33. doi:10.3810/pgm.2011.01.2242. PMID 21293081. S2CID 207551737.
- ^ Dixon JB, le Roux CW, Rubino F, Zimmet P (June 2012). «Bariatric surgery for type 2 diabetes». Lancet. 379 (9833): 2300–11. doi:10.1016/S0140-6736(12)60401-2. PMID 22683132. S2CID 5198462.
- ^ Rubino F, Nathan DM, Eckel RH, Schauer PR, Alberti KG, Zimmet PZ, Del Prato S, Ji L, Sadikot SM, Herman WH, Amiel SA, Kaplan LM, Taroncher-Oldenburg G, Cummings DE (June 2016). «Metabolic Surgery in the Treatment Algorithm for Type 2 Diabetes: A Joint Statement by International Diabetes Organizations». Diabetes Care. 39 (6): 861–77. doi:10.2337/dc16-0236. PMID 27222544.
- ^ International Diabetes Federation 2021, p. 33.
- ^ Kahn, Ferris & O’Neill 2020, Epidemiology.
- ^ Abate N, Chandalia M (2001). «Ethnicity and type 2 diabetes: focus on Asian Indians». Journal of Diabetes and Its Complications. 15 (6): 320–7. doi:10.1016/S1056-8727(01)00161-1. PMID 11711326.
- ^ Carulli L, Rondinella S, Lombardini S, Canedi I, Loria P, Carulli N (November 2005). «Review article: diabetes, genetics and ethnicity». Alimentary Pharmacology & Therapeutics. 22 (Suppl 2): 16–9. doi:10.1111/j.1365-2036.2005.02588.x. PMID 16225465. S2CID 35041696.
- ^ Wild S, Roglic G, Green A, Sicree R, King H (May 2004). «Global prevalence of diabetes: estimates for the year 2000 and projections for 2030». Diabetes Care. 27 (5): 1047–53. doi:10.2337/diacare.27.5.1047. PMID 15111519.
- ^ a b c d e f g h Zajac J, Shrestha A, Patel P, Poretsky L (2009). «The Main Events in the History of Diabetes Mellitus». In Poretsky L (ed.). Principles of diabetes mellitus (2nd ed.). New York: Springer. pp. 3–16. ISBN 978-0-387-09840-1. OCLC 663097550.
- ^ a b Koutroumpakis E, Jozwik B, Aguilar D, Taegtmeyer H (March 2020). «Strategies of Unloading the Failing Heart from Metabolic Stress». The American Journal of Medicine (Review). 133 (3): 290–296. doi:10.1016/j.amjmed.2019.08.035. PMC 7054139. PMID 31520618.
- ^ «New tool for assessing the severity of type 2 diabetes could help personalise treatment and improve outcomes». NIHR Evidence (Plain English summary). National Institute for Health and Care Research. 2020-08-07. doi:10.3310/alert_40652. S2CID 242997909.
- ^ Zghebi SS, Mamas MA, Ashcroft DM, Salisbury C, Mallen CD, Chew-Graham CA, et al. (May 2020). «Development and validation of the DIabetes Severity SCOre (DISSCO) in 139 626 individuals with type 2 diabetes: a retrospective cohort study». BMJ Open Diabetes Research & Care. 8 (1): e000962. doi:10.1136/bmjdrc-2019-000962. PMC 7228474. PMID 32385076.
Works cited
- Kahn CR, Ferris HA, O’Neill BT (2020). «Pathophysiology of Type 1 Diabetes Mellitus». Williams Textbook of Endocrinology (14 ed.). Elsevier. pp. 1349–1370.
- International Diabetes Federation (2021). IDF Diabetes Atlas (PDF) (10 ed.). ISBN 9782930229980. Retrieved 18 March 2022.
External links
- IDF Diabetes Atlas 2015
- National Diabetes Information Clearinghouse Archived 2010-02-21 at the Wayback Machine
- Centers for Disease Control (Endocrine pathology)
- ADA’s Standards of Medical Care in Diabetes 2019
Сахарный диабет второго типа — хроническое заболевание, делающее человека зависимым от диет и лекарств на всю жизнь. В то же время, вовремя обнаружив болезнь и находясь на наблюдении у хорошего эндокринолога, больной диабетом может поддерживать хорошее качество жизни без тяжелых приступов и осложнений.
В медицине выделяют два варианта диабета: инсулинозависимый и инсулиннезависимый. Диабет 2 типа не является инсулинозависимым. В отличии от заболевания 1 типа, при 2 типе поджелудочная железа остаётся неповреждённой, и островки Лангерганса (участки поджелудочной железы, вырабатывающие инсулиновые клетки) успешно выполняют свои функции.
Главная причина диабета 2 типа — снижение чувствительности инсулиновых рецепторов в клетках тканей.
Почему возникает диабет 2 типа: ученые открыли причину патологического состояния
Виновник нарушения — гормон адипонектин (GBP-28), продуцируемый адипоцитами — клетками жировой ткани внутренних органов. Основная функция адипонектина — расщепление жировых отложений до состояния аминокислот. Именно этот процесс предотвращает ожирение. Кроме того, гормон препятствует образованию атеросклеротических бляшек, нормализует холестерин, снижает вероятность тромбообразования.
Существует прямая зависимость между количеством вырабатываемого адипонектина и индексом массы тела. Чем стройнее человек, тем больше этого гормона продуцирует его организм. И наоборот: высокая масса тела напрямую связана со снижением количества GBP-28.
Гормон был открыт только в 1994 году, до этого времени механизм возникновения диабета 2 типа был не изучен и, соответственно, не мог правильно лечиться, поэтому диагноз диабет второго типа был равен пожизненному приговору. Последние исследования доказали, что адипонектин непосредственным образом влияет на метаболизм глюкозы, оказывая влияние на развитие диабета. Это открытие дает новый путь для лечения инсулиннезависимого диабета.
Адипонектин влияет на многие жизненно важные процессы, этим объясняется большое количество осложнений у диабетиков, имеющих низкий уровень гормона. В частности, GBP-28:
- препятствует образованию в печени жировых отложений;
- поддерживает оптимальный просвет и эластичность сосудов;
- не даёт висцеральному жиру откладываться на поверхности внутренних органов;
- помогает диагностировать атеросклероз, потому что клетки гормона откладываются в микротравмах сосудов;
- увеличивает метаболизм и способствует похудению;
- уменьшает воспаление сосудов и артерий;
- защищает миокард от некроза в случае нехватки кислорода.
При снижении уровня этого гормона, человек заболевает, причем в его организме нарушается комплекс процессов.
Взаимосвязь ожирения и сахарного диабета 2 типа
Виновник диабета 2 типа в большинстве случаев — висцеральный жир. Это не совсем тот жир, который откладывается на боках и талии при наборе лишнего веса. Причина появления висцерального жира — несоответствие поступившей в организм с пищей и растрачиваемой энергией.
Калорийная жирная и углеводная пища обладает высокими энергозапасами, поэтому увлечение мучными и кондитерскими изделиями, жареной картошкой и макаронами с мясной подливой чревато лишним весом. Излишки нерастраченной энергии переходят в жировые запасы организма, а именно, в подкожно-жировую прослойку и в висцеральный жир.
- Подкожно-жировая клетчатка имеет уникальную структуру. Она распределяется на бёдрах, талии, брюшной стенке, на ногах у женщин. Делая фигуру более округлой, но в разумных пределах, большой опасности для здоровья такое «пополнение» не представляет. Этот жир, при нормальном обмене веществ и соблюдение диеты, также легко уходит, как и приходит.
- Висцеральный (абдоминальный) тип жировых отложений невероятно опасен с медицинской точки зрения. В небольших количествах он организму необходим, т.к. защищает внутренние органы от механических повреждений, а также является запасным депо на случай энергетического истощения. Но вот его переизбыток — это уже беда для организма.
Абдоминальный жир накапливается под серозной оболочкой — тонкой соединительной мембраной, окружающей каждый орган. В большинстве случаев абдоминальный жир размещается на поверхности органов брюшной полости, поэтому характерная черта проблемы — выступающий живот, непропорционально большой на фоне других частей тела. В норме количество такого жира не должно превышать 15% от общей массы жировых отложений. Если его гораздо больше, излишки с кровотоком попадают в печень, перерабатываясь в холестерин. Возникает угроза развития атеросклероза, что приводит к инсульту или инфаркту.
Абдоминальный жир снижает количество выделяемого адипонектина, а он напрямую влияет на чувствительность клеток к инсулину. В результате у человека появляется инсулинорезистентность, и развивается диабет 2 типа.
Чем отличается диабет 2 типа от диабета 1 типа
Несмотря на схожесть названий и некоторых симптомов, диабеты 1 и 2 типа имеют разную природу и форму протекания.
| Диабет 1 типа | Диабет 2 типа |
| Чаще всего диагностируется в возрасте до 20 лет | Распространён среди людей старше 40 лет |
| Сахар поднимается резко | Медленное развитие заболевания |
| Больной резко худеет | У больного заметен лишний вес |
| Появляется независимо от образа жизни пациента | Большое значение при развитии болезни играет образ жизни |
| Болезнь проявляется быстро и бурно | Долгое время симптомы отсутствуют |
| Инсулин значительно ниже нормы | Инсулин несколько выше нормы |
| Сахаропонижающие препараты малоэффективны | Хорошо помогают заменители сахара |
| Болезнь неизлечима | При соблюдении режима питания имеются тенденции к излечению |
| Без инсулинотерапии человек умирает | Инсулин в виде инъекций не нужен |
Диабет 2 типа у детей
Диабет 2 типа чаще встречается у взрослых, однако маленькие дети также подвержены заболеванию. В основном это малыши, родители которых не следили за питанием, позволяли кушать чипсы, конфеты и другие сладости с красителями и обилием сахара.
Однако чаще всего в детском возрасте встречается диабет 1 типа, который имеет высокий наследственный фактор. Но в последнее время врачи отмечают резкий рост заболеваемости 2 типа. Если в 80-90-е годы XX века диабет 2 типа встречался только у 2% детей, то в наши дни его диагностируют почти у 45% детей-диабетиков. Причём 85% из них страдают лишним весом.
К развитию заболевания малышей приводят следующие факторы:
- вирусные инфекции, перенесённые мамой во время беременности;
- стрессы у малыша, которые провоцируют выброс адреналина в кровь, нарушая углеводным процессам;
- увлечение ребёнка продуктами питания, богатыми сахаром (вафли, конфеты, сгущёнка, газировка);
- отсутствие движения, гиподинамия;
- вес при рождении выше 4000 грамм.
Неужели диабет бывает от сладкого?
Не стоит сравнивать сладости своего детства с современными сладостями. Они гораздо более калорийные и вредные. При их изготовлении используются трансжиры, консерванты, красители, а это дополнительная нагрузка на поджелудочную железу.
Увлечение детей компьютерными играми приводит к гиподинамии и, как следствие, увеличение количества висцерального жира. А он как раз и является главным виновником развития диабета 2 типа. Поэтому врачей уже не удивляет, что дети младшего школьного возраста страдают таким «взрослым» недугом.
Группа риска по сахарному диабету 2-го типа
По прогнозам учёных диабет 2 типа к середине 21 века будет встречаться в 5 раза чаще, чем в 2000-е годы. Это связано с ухудшением экологии, популяризацией быстрого питания, гиподинамией, а также с тем, что станет взрослым поколение, детство которых прошло без отрыва от компьютера. Иными словами,в группе риска вся современная молодежь, игнорирующая здоровое питание и спорт.
В группу риска входят также:
Люди в возрасте старше 40 лет. Хотя каждый человек имеет свои организменные особенности, в основном рубежом для развития ярких признаков диабета, является 40-летний возраст.
- Женщины. После сорока у женщин, готовящихся к менопаузе, вырабатывается с каждым годом всё меньше половых гормонов, поддерживающих метаболические процессы.
- Мужчины. В 40 лет начинается и мужской климакс, о котором почему-то многие мужчины даже не слышали. В этом возрасте мужской организм также снижает гормональную активность.
С наступлением климакса полнеть начинают даже те, кто всю жизнь оставался стройным. Вот почему после 40 лет следует значительно сократить количество потребляемых калорий и начать следить за весом.
Люди с высоким индексом массы тела (ИМТ). Это показатель, рекомендованный Всемирной организацией здравоохранения, для расчета степени соответствия роста к массе человека. Критерии весьма условны, ведь они не учитывают возраста и рода занятий человека. Однако им следует придерживаться, чтобы понять, когда остановиться и начать худеть.
- В среднем формула такова: (рост [см] — 100) ± 10 %. Т.е. при росте 162 см женщина в норме должна весить не более 68 кг, чтобы не иметь проблем со здоровьем.
- Также значение имеет окружность талии. У мужчин максимальная цифра — 102 см, у женщин — 88 см. Если объёмы талии гораздо выше, это свидетельствует об избытке висцерального жира, который откладывается на органах.
Избыточный вес приводит к угнетению выработки адипонектина, который отвечает за переработку инсулина в энергию и за доставку её в клетку;
Гиподинамия — недостаточность движения. Спорт и физические упражнения увеличивают потребность мышц в глюкозе. При отсутствии движения излишки глюкозы остаются в крови, что приводит к снижению чувствительности к инсулину. Так развивается сахарный диабет.
Нарушение питания — постоянное потребление «быстрых» углеводов. Фаст-фуд, шоколадные батончики, ресторанная еда, лакомства из McDonald’s, чипсы и сладкие газированные напитки содержат много легкодоступных углеводов и крахмала при минимуме или полном отсутствии клетчатки. Углеводы быстро поступают в кровь, вынуждая вырабатывать больше инсулина. Если делать это часто, формируется инсулинорезистентность.
Частые стрессы. Во время стресса в организме выделяется большое количество адреналина — гормона антагониста инсулина. Соответственно чем больше адреналина в крови, тем выше уровень глюкозы. Уровень сахара в крови растёт, но клетки получить из него энергию не могут. Излишки глюкозы выводятся через почки, что негативно сказывается на их работе. Так начинается диабет 2-го типа, который человек мог бы предотвратить.
Симптомы сахарного диабета 2 типа
Признаки данной патологии могут длительное время проявляться смазано и не выражено, что часто приводит к позднему выявлению болезни. Тревожными для пациента сигналами должны стать следующие симптомы:
- сильная жажда и сухость во рту;
- обильное мочеиспускание, заставляющее пациента часто посещать туалет;
- потеря массы тела;
- нарушения зрения;
- раздражительность, повышенная утомляемость, слабость;
- нарушения сна;
- ослабление потенции и сексуального либидо у мужчин;
- нарушения пищеварения – тошнота, рвота, расстройства стула.
При отсутствии своевременной реакции на симптомы и назначения адекватного лечения, больной длительное время живет с повышенным уровнем сахара в крови. Это приводит к высокой нагрузке на все внутренние органы, включая печень, почки, сердце и сосуды. В результате могут развиваться такие опасные последствия, как инфаркт, инсульт, почечная или печеночная недостаточность. В связи с тем, что в организме резко нарушаются процессы заживления тканей, возникает высокий риск развития диабетической стопы, что может окончиться ампутацией конечности.
Как выявляется диабет 2 типа: диагностика
Сложность с выявлением диабета 2 типа заключается в том, что заболевание может годами никак себя не проявлять. Однако чем раньше будет выявлена проблема, тем больше шансов у пациента остаётся для полного выздоровления.
- Анализ крови на сахар. Самый простой анализ — взятие крови на сахар. Он делается натощак, и пациенту берут кровь из пальца. Нормой считается концентрация глюкозы от 3,3 до 5,5 ммоль/л. Всё, что выше, даже на пару десятых, уже является поводом для беспокойства. Однако такой анализ не даёт полной картины. Вполне возможно, пациент накануне сходил на День Рождения, и анализы показали последствия застолья. Желательно за сутки до сдачи крови не налегать на кондитерские изделия.
- Анализ на гликемический гемоглобин. Гораздо более красноречивый показатель гликемического гемоглобина. Он выявляет болезнь на начальной стадии развития, а также определяет людей, имеющих предрасположенность к диабету. Анализ основывается на том, что эритроциты, состоящие из гемоглобина, «живут» в организме около 120 дней, а затем распадаются в селезёнке до билирубина. За этот период они доставляют к клеткам кислород и выводят углекислый газ.
Анализ на гликированный гемоглобин показывает процесс протекания углеводного обмена. Если процент гликемического гемоглобина выше нормы, но анализ крови на глюкозу остаётся в норме, это говорит о начальной стадии развития диабета или преддиабете.
Эндокринологи медицинского центра Диана призывают всех пациентов, старше 40 лет регулярно проходить комплексное обследование организма и тщательно контролировать уровень глюкозы в крови. Это позволит вовремя обнаружить признаки сахарного диабета и избежать серьезных осложнений.
Показатели уровня сахара в крови: нормы и нарушения
| Анализ | Мужчины | Женщины | ||
| норма | патология | норма | патология | |
| Показатель гликированного гемоглобина % (до 30 лет) | 4,5-5,5 | свыше 5,5 | 4-5 | свыше 5 |
| Показатель гликированного гемоглобина % (от 30 до 50 лет) | 5,5-6,5 | свыше 6,5 | 5-7 | свыше 7 |
| Кровь из пальца натощак, ммоль/л | 3,3–5,5 | свыше 5,5 | 3,3–5,5 | свыше 5,5 |
| Анализ после приёма 75 грамм глюкозы, ммоль/л | менее 7,8 | свыше 7,8 | менее 7,8 | свыше 7,8 |
| Анализ на адипонектин, мг/мл | более 10 | менее 10 | более 10 | менее 10 |
Как лечится диабет 2 типа
Первое, что назначается пациенту после выявления диабета — это строгая диета. Суточное потребление калорий не должно превышать 2000. При этом вводится такое понятие как ХЕ (хлебные единицы).
1 ХЕ — это 25 гр хлеба или 12 гр усвоенных углеводов. Больной диабетом 2 типа должен употреблять в день не более 20 ХЕ. При ожирении норма уменьшается до 10 ХБ, а при тяжёлой физической работе увеличивается до 25 ХЕ.
Пациент распределяет пищу, богатую углеводами, равномерно на весь день. К продуктам, содержащим большое количество ХЕ, относятся мёд, курага, белый и чёрный хлеб, крупы, макароны, сладости. соответственно эти продукты следует употреблять ограниченно.
Совсем не содержат ХЕ рыба, мясо и яйца. Мало ХЕ в овощах, фруктах и зелени. Исходя из этого, рацион больного диабетом 2 типа должен состоять из мясных и рыбных блюд, а также салатов и фруктовых нарезок.
Если диабет имеет прогрессирующую стадию, пациенту прописывают медицинские препараты.
- глитазоны (Роглит, Авандия) ускоряют процесс вывода глюкозы из клеток;
- бигуаниды (Ланжерин, Сиофор) увеличивают чувствительность клеток к глюкозе;
- производные сульфонилмочевины (Глидиаб, Глюкобене) стимулируют выработку инсулина поджелудочной железой;
- ингибитор белков SGLT2 (Инвокана, Джардинс) выводят лишнюю глюкозу из организма).
Все эти препараты имеют серьёзные побочные действия. Также со временем снижается их эффективность. Со временем при прогрессирующем диабете больному выписывают инъекции инсулина, и диабет из 2 типа перерастает в неизлечимый 1 тип. Вот почему так важно вовремя распознать болезнь, чтобы начать лечение и остановить прогресс заболевания.
Где сдать анализы на диабет в Санкт-Петербурге
Сдать анализы на сахарный диабет 2 типа можно в питерской клинике Диана. Здесь же можно пройти УЗИ поджелудочной железы на новом экспертном аппарате. После этого можно получить консультацию опытного эндокринолога.
Эндокринологи клиники Диана комплексно подходят к лечению инсулиннезависимого сахарного диабета, комбинируя правильное питание, отказ от вредных привычек и физическую активность с рационально подобранным приемом лекарственных средств.
Запишитесь на прием к гинекологу по телефону 8-800-707-1560, закажите обратный звонок или заполните форму записи на странице!
Версия: Клинические рекомендации РФ 2018-2020 (Россия)
Категории МКБ:
Инсулиннезависимый сахарный диабет (E11)
Разделы медицины:
Эндокринология
Общая информация
Краткое описание
Общественная организация «Российская ассоциация эндокринологов»
Одобрено Научно-практическим Советом Минздрава РФ
Клинические рекомендации
Сахарный диабет 2 типа у взрослых
Год утверждения (частота пересмотра): 2019
ID:290
Определение заболевания или состояния (группы заболеваний или состояний)
Сахарный диабет (СД) – это группа метаболических (обменных) заболеваний, характеризующихся хронической гипергликемией, которая является результатом нарушения секреции инсулина, действия инсулина или обоих этих факторов. Хроническая гипергликемия при СД сопровождается повреждением, дисфункцией и недостаточностью различных органов, особенно глаз, почек, нервов, сердца и кровеносных сосудов.
Сахарный диабет 2 типа (СД 2) — нарушение углеводного обмена, вызванное преимущественной инсулинорезистентностью и относительной инсулиновой недостаточностью или преимущественным нарушением секреции инсулина с инсулинорезистентностью или без нее [1–3].
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
E11.2 — Инсулиннезависимый сахарный диабет с поражением почек
E11.3 — Инсулиннезависимый сахарный диабет с поражениями глаз
E11.4 — Инсулиннезависимый сахарный диабет с неврологическими осложнениями
E11.5 — Инсулиннезависимый сахарный диабет с нарушениями периферического кровоснабжения
E11.6 — Инсулиннезависимый сахарный диабет с другими уточненными осложнениями
E11.7 — Инсулиннезависимый сахарный диабет с множественными осложнениями
E11.8 — Инсулиннезависимый сахарный диабет с неуточненными осложнениями
E11.9 — Инсулиннезависимый сахарный диабет без осложнений
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
В РФ используется классификация Всемирной организации здравоохранения (ВОЗ) 1999г с дополнениями (см. табл. 1)
Таблица 1. Классификация сахарного диабета (Всемирная Организация Здравоохранения, 1999, с дополнениями) [1,2,8].
1Кроме манифестного СД
Комментарии: в отличие от классификации МКБ 10 в отечественной и зарубежной практике используются термины СД 1 типа (вместо инсулинзависимый СД) и СД 2 типа (вместо инсулиннезависимый СД).
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
СД 2 является заболеванием со сложным многофакторным патогенезом.
Основными патогенетическими механизмами считаются нарушение секреции инсулина и инсулинорезистентность, однако количество новых дефектов, вызывающих хроническую гипергликемию при СД 2, постоянно увеличивается [4]:
- Нарушение секреции инсулина;
- Инсулинорезистентность (наибольшее значение имеет инсулинорезистентность мышц, печени, жировой ткань);
- Сниженный инкретиновый эффект (инкретины — гормоны желудочно-кишечного тракта, вырабатываемые в ответ на прием пищи и вызывающие стимуляцию секреции инсулина, наибольшее значение имеют глюкагоноподобный пептид-1 (ГПП-1) и глюкозозависимый инсулинотропный полипептид);
- Нарушение секреции глюкагона — гормона, синтезируемого в α-клетках поджелудочной железы и противостоящего своими эффектами действию инсулина;
- Повышенная реабсорбция глюкозы в почках (вследствие повышенной активности натрий-глюкозных котранспортеров 2 типа (НГЛТ-2), локализованных преимущественно в проксимальных отделах почечных канальцев).
В последние годы также обсуждается роль в патогенезе иммунной дисрегуляции/ хронического воспаления, изменений микробиоты кишечника и других факторов [5].
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Во всем мире происходит увеличение распространенности СД. По данным Международной Диабетической Федерации численность пациентов с СД в возрасте 20-79 лет в мире на 1 января 2018 г. превысила 425 млн [6]. В Российской Федерации (РФ) по данным регистра больных СД на 1 января 2019 г. состояло на диспансерном учете 4,58 млн. человек (3,1% населения), из них 92% (4,2 млн.) – СД 2, 6% (256 тыс.) – СД 1 и 2% (90 тыс.) — другие типы СД, в том числе 8006 человек с гестационным СД [3].
Однако эти данные недооценивают реальное количество пациентов, поскольку учитывают только выявленные и зарегистрированные случаи заболевания. Так, результаты масштабного российского эпидемиологического исследования (NATION) подтверждают, что по обращаемости в рутинной клинической практике диагностируется лишь 54% СД 2 и у 46% пациентов СД выявляется только посредством активного скрининга [7]. Таким образом, реальная численность пациентов с СД в РФ не менее 9 млн. человек (около 6% населения.
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
СД 2 чаще развивается у лиц старше 40 лет с избыточной массой тела или ожирением (особенно абдоминальным его типом), но может развиваться и в более молодом возрасте, и у лиц с нормальной массой тела.
Особенностью заболевания является длительное бессимптомное течение. Выявление чаще всего происходит либо случайно, либо в ходе диспансерного обследования пациентов с заболеваниями, часто сочетающимися с СД 2: ожирение, ишемическая болезнь сердца (ИБС), артериальная гипертензия (АГ), подагра, поликистоз яичников. При отсутствии скрининга установление диагноза может отдаляться на 7-9 лет от начала заболевания.
Факторы риска развития СД 2 перечислены в табл. 2.
Таблица 2. Факторы риска развития сахарного диабета 2 типа [3,9].
Абдоминальное ожирение служит основным фактором риска СД 2 и во многом причиной, наблюдаемой инсулинорезистентности. Однако клиническая манифестация СД 2 возникает тогда, когда к существующей инсулинорезистентности присоединяется дисфункция β-клеток. Аутоантитела к β-клетке при СД 2 отсутствуют. Инсулинорезистентность при СД 2 проявляется как в отношении эндогенного, так и экзогенного инсулина.
Эндогенный инсулин, как правило, вырабатывается в нормальном или повышенном количестве. Обычно этого хватает для предотвращения диабетического кетоацидоза и пациенты с СД 2 не подвержены ему, за исключением случаев острых состояний, сопровождающихся повышенной потребностью в инсулине (острые воспалительные состояния, оперативные вмешательства, острый инфаркт миокарда (ИМ), инсульт и др.).
Для пациентов с СД 2 характерен хороший ответ на пероральные сахароснижающие препараты (ПССП).
Как правило, у пациентов с СД 2 наряду с избыточной массой тела (или ожирением) имеются различные проявления так называемого метаболического синдрома: АГ, атерогенная дислипидемия, гиперурикемия, микроальбуминурия, нарушение свертываемости крови.
У 20–30% пациентов первым проявлением СД 2 могут быть ИМ, инсульт, потеря зрения и другие осложнения.
Неблагоприятный прогноз у пациентов с СД 2 определяется развитием макро- и микрососудистых осложнений.
Основная причина смерти пациентов с СД 2 — это ССЗ, распространенность которых среди пациентов СД 2 в 2–4 раза превышает таковую среди лиц без СД [4].
Диагностика
Диагностика
Критерии установления диагноза
ВОЗ утверждены следующие критерии диагностики СД и других нарушений гликемии: см. табл. 3 [1,2,8].
Таблица 3. Диагностические критерии сахарного диабета и других нарушений гликемии (Всемирная Организация Здравоохранения, 1999–2013)
1Диагностика проводится на основании лабораторных определений уровня гликемии.
2Возможно использование сыворотки.
3Диагноз СД всегда следует подтверждать повторным определением гликемии в последующие дни, за исключением случаев несомненной гипергликемии с острой метаболической декомпенсацией или с очевидными симптомами. Диагноз гестационного СД может быть поставлен на основании однократного определения гликемии.
4При наличии классических симптомов гипергликемии.
Перевод глюкозы крови из ммоль/л в мг/дл: ммоль/л × 18,02 = мг/дл
Натощак – означает уровень глюкозы крови утром после предварительного голодания в течение не менее 8 часов и не более 14 часов.
Случайное – означает уровень глюкозы крови в любое время суток вне зависимости от времени приема пищи.
ПГТТ – пероральный глюкозотолерантный тест. Проводится в случае сомнительных значений гликемии для уточнения диагноза.
ПГТТ следует проводить утром на фоне не менее чем 3-дневного неограниченного питания (более 150 г углеводов в сутки) и обычной физической активности. Тесту должно предшествовать ночное голодание в течение 8–14 часов (можно пить воду). Последний вечерний прием пищи должен содержать 30–50 г углеводов. После забора крови натощак испытуемый должен не более чем за 5 мин выпить 75 г безводной глюкозы или 82,5 г моногидрата глюкозы, растворенных в 250–300 мл воды. В процессе теста не разрешается курение. Через 2 часа осуществляется повторный забор крови.
Для предотвращения гликолиза и ошибочных результатов определение концентрации глюкозы проводится сразу после взятия крови, или кровь должна быть центрифугирована сразу после взятия, или храниться при температуре 0–4°С, или быть взята в пробирку с консервантом (флуорид натрия).
ПГТТ не проводится:
- на фоне острого заболевания;
-
на фоне кратковременного приема препаратов, повышающих уровень гликемии (глюкокортикоиды, тиреоидные гормоны, тиазиды, бета-адреноблокаторы и др.)
ВОЗ одобрила возможность использования HbA1c для диагностики СД. Нормальным считается уровень HbA1с до 6,0 % (42 ммоль/моль). Диагноз СД устанавливается при уровне HbA1с более или равно 6,5% Согласно рекомендациям Всемирной Организации Здравоохранения, уровень HbA1с 6,0-6,4% (42-47 ммоль/моль) сам по себе не позволяет устанавливать какие-либо диагнозы, но не исключает возможности диагностики СД по уровню глюкозы крови. В случае отсутствия симптомов острой метаболической декомпенсации диагноз должен быть поставлен на основании двух цифр, находящихся в диабетическом диапазоне, например, дважды определенный HbA1с или однократное определение HbA1с + однократное определение уровня глюкозы крови.
Жалобы и анамнез
СД 2 как правило длительно остается нераспознанным вследствие отсутствия каких-либо видимых проявлений. Могут быть неспецифические жалобы на слабость, быструю утомляемость, снижение памяти. При хронической гипергликемии при СД 2 могут иметь место: жажда (до 3–5 л/сут); кожный зуд; полиурия; никтурия; снижение массы тела; фурункулез, грибковые инфекции; плохое заживление ран.
Причиной первого обращения пациента к врачу могут стать различные проявления микро- и макроангиопатий, боли в ногах, эректильная дисфункция.
Заболевание чаще развивается в среднем и пожилом возрасте, очень часто имеется отягощенная наследственность по СД 2. Факторы риска СД 2, которые следует учитывать при сборе анамнеза, перечислены в табл. 2.
Физикальное обследование
Специфических признаков СД 2, которые можно было бы выявить при физикальном осмотре, не существует. Необходимо соблюдать общие пропедевтические принципы обследования пациентов.
Лабораторные диагностические исследования
- Рекомендуется определение глюкозы плазмы всем лицам с жалобами на жажду (до 3–5 л/сут); кожный зуд; никтурию; полиурию; плохое заживление ран; фурункулез, кандидоз; резкое и значительное снижение массы тела для уточнения наличия заболевания [2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: рекомендации по выявлению СД 2 у бессимптомных пациентов см. в разделах «Лабораторная диагностика» и «Профилактика и диспансерное наблюдение».
- Рекомендуется проведение одного из следующих исследований: определение уровня глюкозы плазмы натощак, случайное определение уровня глюкозы плазмы, исследование уровня HbA1с всем взрослым с избыточной массой тела и наличием одного и более факторов риска с целью исключить наличие СД 2 или предиабета [3,9]
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Рекомендуется проведение одного из следующих исследований: определение уровня глюкозы плазмы натощак, случайное определение уровня глюкозы плазмы, исследование уровня HbA1с всем взрослым старше 45 лет с целью исключить наличие СД 2 или предиабета [3,9].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Рекомендуется проведение одного из следующих исследований всем лицам с подозрением на СД 2 с целью уточнения диагноза [2,3,8,10,11]:
— определение уровня глюкозы плазмы натощак;
— случайное определение уровня глюкозы плазмы при наличии классических симптомов гипергликемии;
— определение уровня HbA1c;
— проведение глюкозотолерантного теста (ПГТТ) с 75 г глюкозы.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5 )
Комментарии: Гипергликемия, выявленная при наличии острой инфекции, травмы или стресса, может быть транзиторной и не должна сама по себе относиться к диагнозу СД.
Диагноз СД у лиц без симптомов никогда не должен устанавливаться на основании однократно определенного повышенного значения глюкозы в крови. В этом случае необходимо повторное подтверждение значением глюкозы в диабетическом диапазоне либо натощак, либо в процессе ПГТТ.
Исследование уровня HbA1с должно быть выполнено с использованием метода, сертифицированного в соответствии с National Glycohemoglobin Standardization Program (NGSP) или International Federation of Clinical Chemists (IFCC) и стандартизованного в соответствии с референсными значениями, принятыми в Diabetes Control and Complications Trial (DCCT).
Ограничения в использовании HbA :
— Лабораторная и индивидуальная вариабельность, в связи с чем решения об изменении терапии должны проводиться с учетом других данных оценки гликемического контроля.
— Ситуации, которые влияют на обмен эритроцитов (анемии различного генеза, гемоглобинопатии, недавнее переливание крови, использование препартов, стимулирующих эритропоэз, терминальная почечная недостаточность, беременность). В этом случае возможно определение уровня фруктозамина, который оценивает уровень глюкозы плазмы за 3 недели, но его диагностические и целевые значения пока не разработаны.
- Рекомендуется определение кетоновых тел в крови или моче лицам с диагностированным СД 2 при наличии признаков метаболической декомпенсации для оценки ее выраженности [12,13].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Инструментальные диагностические исследования
Специфическая инструментальная диагностика для СД 2 не проводится, однако для скрининга и диагностики осложнений по показаниям проводятся различные исследования, перечисленные в разделе «Дополнительная информация». (раздел Осложнения)
Иные диагностические исследования
Диагноз СД 2 устанавливается только по уровню глюкозы крови или HbA1с , превышающему границы диабетического диапазона. Проведения дифференциальной диагностики СД 2 обычно не требуется, однако в редких случаях необходимо проведение дообследования для исключения других типов СД. В связи с длительным бессимптомным течением заболевания, высокой вероятностью наличия осложнений уже при его выявлении, необходимостью оценки и коррекции сердечно-сосудистых факторов риска, возможным наличием сопутствующей патологии, влияющей на выбор тактики лечения, а также для обеспечения безопасного применения сахароснижающих препаратов, пациентам с впервые выявленным СД 2 необходимо проведение дополнительного обследования сразу при установлении диагноза.
- Рекомендуется скрининг осложнений СД и уточнение сопутствующей патологии сразу при установлении диагноза всем пациентам СД 2 с целью своевременного назначения необходимого лечения: [14]
— исследование клинического анализа крови лицам с диагностированным СД 2 (незамедлительно при ургентных состояниях) для исключения или подтверждения наличия сопутствующего воспалительного процесса и анемии [3,14].
— исследование биохимического анализа крови (глюкоза, креатинин, мочевина, мочевая кислота, белок общий, билирубин, аспартатаминтрансфераза, аланинаминотрансфераза, холестерин общий, холестерин липопротеидов низкой плотности (ХЛНП), холестерин липопротеидов высокой плотности (ХЛВП), триглицериды, калий, натрий) лицам с диагностированным СД 2 для последующей безопасной медикаментозной коррекции гипергликемии и факторов риска, а также уточнения наличия осложнений [3,14].
— расчет скорости клубочковой фильтрации (СКФ) лицам с диагностированным СД 2 для определения функции почек [15].
Расчет скорости СКФ важен для обеспечения безопасного применения сахароснижающих препаратов.
— исследование общего анализа мочи лицам с диагностированным СД 2 для уточнения наличия инфекции мочевых путей [3,14].
При выявлении инфекции мочевых путей необходимо её лечение. У части пациентов может быть выявлено наличие кетонурии.
— определение альбумина или соотношения альбумин/креатинин в утренней порции мочи лицам с диагностированным СД 2 для верификации диабетической нефропатии [15]. Исследование альбумина или соотношения альбумин/креатинин в моче проводится при отсутствии воспалительных изменений в общем анализе мочи или анализе мочи по Нечипоренко.
— консультацию врача-офтальмолога с биомикросокопией глазного дна под мидриазом лицам с диагностированным СД 2 для верификации диабетической ретинопатии [16,17].
— осмотр стоп, оценку чувствительности и пальпаторное определение пульсации периферических артерий лицам с диагностированным СД 2 для верификации возможных осложнений [3,18–22].
— проведение ЭКГ в покое лицам с диагностированным СД 2 для скрининга сердечно-сосудистой патологии [3].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Рекомендуется рассмотреть необходимость определения уровня С-пептида в крови лицам с СД 2 для дифференциальной диагностики с СД 1 (в редких случаях) [23,24].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: С-пептид является белком, который отщепляется от молекулы проинсулина в процессе выделения инсулина в эквимолярных количествах. Не обладая секреторной активностью, С-пептид является дополнительным биологическим маркером секреции инсулина. Базальный уровень С-пептида у здоровых людей 1,1–4,4 нг/мл. При СД 1 уровень С-пептида снижен или не определяется. После стимуляции глюкозой или стандартным углеводистым завтраком уровень С-пептида у пациентов с с СД 1 значимо не повышается, а при СД 2 — значительно возрастает.
- Рекомендуется рассмотреть необходимость исследования уровня аутоантител к антигенам β-клеток (GADA, ICA, IA-2A, Zn-T8A) лицам с СД 2 для дифференциальной диагностики с СД 1 (в редких случаях) [24–26].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Аутоантитела к антигенам β-клеток (ICA, GADA, IAA, IA-2A, Zn-T8A) — иммунологические маркеры аутоиммунного инсулита. Присутствие двух и более специфичных аутоантител характерно для развития СД 1.
- Рекомендуется рассмотреть возможность выполнения генетического исследования для пациентов с нетипичной картиной СД 2 для исключения других форм СД при необходимости [27,28].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: При возникновении СД 2 в молодом возрасте может потребоваться дифференциальная диагностика с моногенными формами диабета (MODY).
- Рекомендуется определять уровни тестостерона у всех мужчин с ожирением и СД 2 с целью выявления гипогонадизма в условиях планового амбулаторного обследования [29–32].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: СД 2 и гипогонадизм нередко сосуществуют и взаимно отягощают друг друга. Принципы лечения гипогонадизма, в том числе препаратами тестостерона (включая показания, противопоказания и мониторинг) отражены в соответствующих рекомендациях [3,33]. При уровне HbA более 8% следует сначала достичь улучшения углеводного обмена, а далее провести повторную диагностику гипогонадизма (за исключением случаев гипергонадотропного гипогонадизма) [3].
Осложнения
Дополнительная информация, влияющая на течение и исход заболевания
Наибольшее влияние на прогноз жизни у пациентов СД оказывают развитие и прогрессирование осложнений заболевания. Принципы диагностики, лечения, реабилитации и профилактики поздних осложнений СД изложены в настоящем разделе. У пациентов с СД некоторые заболевания и состояния (например, сердечно-сосудистые заболевания) имеют отличия от лиц без СД, что должно быть учтено при определении тактики ведения. Лечение пациентов с СД пожилого возраста и во время беременности имеет особенности как при выборе индивидуальных целей лечения, так и оптимальных (безопасных) схем терапии.
Вопросы лечения острых осложнений СД 2 изложены в соответствующих клинических рекомендациях. Клиника, диагностика и лечение гипогликемии изложены в разделе «Лечение сахарного диабета 2 типа»
ДИАБЕТИЧЕСКАЯ НЕФРОПАТИЯ
ДН — результат воздействия метаболических (гипергликемия, гиперлипидемия) и гемодинамических (АГ, внутриклубочковая гипертензия) факторов на почечную микроциркуляцию, модулируемый генетическими факторами [274].
ДН развивается у 20-40% пациентов с СД 2 [275], возможна диагностика осложнения одновременно с заболеванием. Развитие ДН существенно повышает риск кардиоваскулярной патологии и стоимость лечения [276].
Согласно концепции ХБП, оценка стадии почечной патологии осуществляется по величине СКФ, признанной как наиболее полно отражающей количество и суммарный объем работы нефронов, в том числе связанной с выполнением неэкскреторных функций (см. табл. 19). Кроме того, выделяют три категории альбуминурии (см. табл.20) [15].
Таблица 19. Стадии хронической болезни почек по уровню скорости клубочковой фильтрации [15]
1Для установления ХБП в этом случае необходимо наличие также и маркеров почечного повреждения. При их отсутствии ХБП не диагностируется.
Таблица 20. Классификация хронической болезни почек по уровню альбуминурии
1А/Кр – соотношение альбумин/креатинин в моче
2СЭА – суточная экскреция альбумина
3— включая нефротический синдром (СЭА >2200 мг/24 час [А/Кр>2200 мг/г; >220 мг/ммоль])
Формулировка диагноза ДН в соответствии с классификацией ХБП:
- ДН, ХБП С1 — С2, А2;
- ДН, ХБП С1 — С2, А3;
- ДН, ХБП С3-С5, А1-А3 (независимо от уровня альбуминурии);
- ДН, ХБП С5 (лечение заместительной почечной терапией);
- в случае нормализации показателей альбуминурии на фоне нефропротективной терапии у пациентов с сохранной СКФ более 60 мл/мин/1.73 м2 — диагноз ДН, ХБП сохраняется с формулировкой: ДН, ХБП С1-2, А1 (регресс альбуминурии на фоне нефропротективной терапии.
Специфические симптомы ДН на стадии ХБП С1-3а А1-2 отсутствуют у пациентов с СД 2. На стадии ХБП С4-5 отмечают слабость, сонливость, быструю утомляемость, выраженные стойкие отеки, стабильно повышенное АД, тошноту, иногда рвоту без облегчения состояния. На стадии ХБП С3-5 А3 отмечают отеки стоп, голеней, иногда бедер, лица, снижение аппетита, нарастание и постоянно повышенное АД.
Диагностика
- Рекомендуется оценка соотношения альбумин/креатинин (предпочтительно) или определение концентрации альбумина в разовой порции мочи и расчет СКФ у пациентов с СД 2 в дебюте заболевания и далее не реже 1 раза в год для выявления осложнения [15]
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 5)
- Рекомендуется оценка потенциальных осложнений ХБП пациентам с СД 2 и СКФ менее 60 мл/мин/1,73 м (АГ, электролитные нарушения, метаболический ацидоз, анемия, минеральные и костные нарушения) для своевременной инициации терапии [18]
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Рекомендуется незамедлительное обращение пациентов с СД 2 к врачу-нефрологу при быстром прогрессировании почечной патологии для определения этиологии и терапии [18]
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Диагностика ДН основывается на наличии повышенной альбуминурии и/или снижении СКФ при отсутствии симптомов первичной почечной патологии. Повреждение почек у пациентов с СД 2, как правило, имеет сложный (многофакторный) генез. У пациентов с СД 2 ДН может диагностироваться и при отсутствии диабетической ретинопатии (умеренно чувствительный и специфический маркер), а также при снижении СКФ на фоне нормоальбуминурии [277]. С учетом вариабельности для установления диагноза ДН необходимо не менее, чем 2-кратное исследование соотношения альбумин/креатинин или концентрации альбумина в разовой порции мочи (только количественными методами) и СКФ в период от 1 до 3 мес. Преходящее повышение экскреции альбумина с мочой возможно при значительной гипергликемии, интенсивной физической нагрузке, высокобелковом питании, лихорадке, менструации. СКФ вычисляется с учетом уровня креатинина плазмы с использованием валидизированной формулы (предпочтительно формула CKD-EPI, наилучшим образом соотносящаяся с референтными (клиренсовыми) метолами определения). Определение СКФ клиренсовыми методами необходимо при беременности, морбидном ожирении (ИМТ ≥40 кг/м2 ), дефиците массы тела (ИМТ ≤15 кг/м2 ), вегетарианстве, миодистрофии, параплегии, квадриплегии, нестандартных размерах тела (ампутированные конечности), остром почечном повреждении, почечном трансплантате, назначении нефротоксичных препаратов, определении начала заместительной почечной терапии. При быстро нарастающей альбуминурии, внезапном развитии нефротического синдрома, быстром снижении СКФ, изменении осадка мочи (гематурия, лейкоцитурия, цилиндрурия) можно предположить альтернативную или дополнительную причину почечной патологии.
Лечение
- Рекомендуется потребление белка 0,8 г/кг идеальной массы тела в сутки недиализным небеременным пациентам с СД 2 и ХБП 3-5 для замедления прогрессирования ДН [278]
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Комментарии: Потребление такого количества белка в сравнении с большим уровнем замедляет снижение СКФ. Диета, содержащая более 1,3 г/кг/сут ассоциирована с усилением альбуминурии, быстрым снижением почечной функции, кардиоваскулярной смертностью. Потребление белка менее 0,8 г/кг/сут не влияет на контроль гликемии, кардиоваскулярный риск и снижение СКФ.
- Рекомендуется ограничение потребления натрия до 2,3 г/сут пациентам с СД 2 и ХБП для контроля АД, снижения кардиоваскулярного риска [279,280]
Уровень убедительности рекомендаций А (уровень достоверности доказательств — 1)
- Рекомендуется ограничение потребления калия пациентам с СД 2 и ХБП для снижения риска гиперкалиемии [281]
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3 )
Комментарии: Потребление натрия и калия необходимо индивидуализировать с учетом коморбидности, применяемых препаратов, уровня АД и лабораторных данных
- Рекомендуется оптимизировать контроль гликемии пациентам с СД 2 для снижения риска или замедления прогрессирования ХБП [35,39,282]
Уровень убедительности рекомендаций А (уровень достоверности доказательств — 1)
Комментарии: У пациентов с выраженными стадиями ХБП целевой уровень HbA1с может быть индивидуализирован с учетом высокого риска гипогликемии. Метформин** рассматривается как первый препарат для всех пациентов с СД 2, включая лиц с ХБП.
Метформин** противопоказан пациентам с СД 2 и ХБП при СКФ <30 мл/мин/1,73 м2 . На фоне терапии метформином** необходим мониторинг СКФ; переоценка (титрация) дозы при СКФ <45 мл/мин/1,73 м2 . Не рекомендуется инициировать терапию метформином** при СКФ <45 мл/мин/1,73 м2 . Прием метформина** прекращается при проведении исследований с в/в введением йодсодержащих рентгеноконтрастных препаратов ввиду возможной концентрации препарата и последующего развития лактатацидоза. Исследования ADVANCE и ADVANCE-ON показали, что достижение оптимального гликемического контроля с использованием препарата гликлазид с модифицированным высвобождением** приводит к снижение риска развития и прогрессирования ДН на 21%, снижение риска терминальной стадии ХБП на 65% у лиц СД 2 [39,283]. Выбор других сахароснижающих препаратов и их дозы у пациентов с СД 2 и ХБП определяется СКФ, риском гипогликемии и прогрессирования ХБП, кардиоваскулярной патологией (ст. табл. 11 и 13 в разделе «Медикаментозная терапия»).
- Рекомендуется применение иНГЛТ-2 или арГПП-1 (лираглутид, дулаглутид, cемаглутид) у пациентов с СД 2 и ХБП для снижения риска прогрессирования ХБП и кардиоваскулярных событий [149–151,153,154].
Уровень убедительности рекомендаций А (уровень достоверности доказательств — 1)
Комментарии: иНГЛТ-2 и арГПП-1 следует рассматривать для пациентов с СД 2 и ХБП как препараты дополнительно к метформину** для достижения целевого уровня контроля гликемии или как альтернативные в случае непереносимости или наличия противопоказаний к метформину**. Ряд крупных рандомизированных исследований этих препаратов у пациентов с СД 2 и установленными АССЗ или факторами риска АССЗ (EMPAREG OUTCOME, CANVAS, DECLARE-TIMI 58, LEADER, SUSTAIN-6, REWIND) наряду с кардиоваскулярными исходами оценивали почечные исходы в качестве вторичных конечных точек.
Эмпаглифлозин** значимо снижал риск развития или прогрессирования нефропатии на 39%, удвоения креатинина при соответствующей СКФ ≤ 45 мл/мин/1,73 м2 на 44% в сравнении с плацебо [284]. Канаглифлозин значимо снижал риск прогрессирования альбуминурии на 27% и риск снижения СКФ, достижения терминальной почечной недостаточности или ренальной смерти на 40% в сравнении с плацебо [146].
Дапаглфлозин** значимо снижал совокупность падения СКФ ≥40% до <60 мл/мин/1,73 м2 , развития терминальной почечной недостаточности или почечной смерти на 47% в сравнении с плацебо [147]. Лираглутид значимо снижал риск развития или прогрессирования нефропатии (совокупность возникновения стойкой макроальбуминурии, удвоения креатинина, развития терминальной почечной недостаточности, ренальной смерти) на 22% в сравнении с плацебо [153]. Семаглутид значимо снижал риск развития или прогресс развития нефропатии (совокупность возникновения стойкой альбуминурии (соотношение альбумин/креатинин мочи >300 мг/г), удвоения креатинина, развития терминальной почечной недостаточности) на 36% [150].
Дулаглутид значимо снижал совокупность развития стойкой макроальбуминурии (соотношение альбумин/креатинин мочи >33,9 мг/ммоль), стойкого снижения СКФ на 30% и более и инициации заместительной почечной терапии на 15% [149]. Плацебо-контролируемое исследование CREDENCE показало значимое преимущество ренальных исходов в качестве первичной конечной точки у пациентов с СД 2 и ХБП на фоне терапии канаглифлозином [285]. В дополнение к почечным эффектам иНГЛТ-2 и арГПП-1 демонстрируют кардиоваскуялрные преимущества.
Эмпаглифлозин**, канаглифлозин и дапаглифлозин** разрешены к применению для пациентов с СД 2 и СКФ ≥45 мл/мин/1,73 м2 ; арГПП-1 (лираглутид, дулаглутид, семаглутид) могут использоваться при СКФ>15 мл/мин/1,73 м2 с большим преимуществом для снижения ССЗ, чем для прогрессирования ХБП и ХСН.
- Рекомендуется оптимизировать контроль АД пациентам с СД 2 для снижения риска или замедления прогрессирования ХБП [286,287].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
- Рекомендуется прием ингибиторов ангиотензинпревращающего фермента (иАПФ) или блокаторов рецепторов ангиотензина II для небеременных пациентов с СД 2 и гипертонией, повышением соотношения альбумин/креатинин в моче более 30 мг/г или СКФ менее 60 мл/мин/1,73 м2 для замедления прогрессирования ХБП [288–290].
Уровень убедительности рекомендаций А (уровень убедительности доказательств – 2)
Комментарии: Режим дозирования иАПФ должен быть индивидуальным с учетом показателей СКФ пациента и особенностей фармакокинетики препарата, указанных в инструкции.
- Рекомендуется контроль креатинина и калия сыворотки крови пациентам с СД 2, получающим иАПФ или блокаторы рецепторов ангиотензина II для оценки безопасности терапии [291]
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
- Рекомендуется контроль соотношения альбумин/креатинин мочи пациентам с СД 2 с альбуминурией, получающим иАПФ или блокаторы рецепторов ангиотензина II для оценки эффективности лечения и прогрессирования ХБП [292].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
- Не рекомендуется прием иАПФ или блокаторов рецепторов ангиотензина II пациентам с СД 2 при нормальном АД, соотношении альбумин/креатинин мочи менее 30 мг/г, нормальной СКФ для первичной профилактики ХБП [18].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Не рекомендуется комбинированная терапия иАПФ и блокаторами рецепторов ангиотензина II пациентам с СД 2 и ХБП во избежании гиперкалиемия или острого почечного повреждения [52,293]
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Комментарии: АГ – значимый фактор риска развития и прогрессирования ХБП. Антигипертензивная терапия снижает риск альбуминурии и кардиоваскулярных событий. У пациентов с установленной ХБП (СКФ <60 мл/мин/1,73 м2 и соотношение альбумин/креатинин мочи ≥300 мг/г) иАПФ и блокаторы рецепторов ангиотензина II снижают риск прогрессирования до терминальной ХБП. Уровень АД менее 130/80 мм.рт.ст. может рассматриваться как целевой на основе индивидуальных преимуществ и рисков. иАПФ и блокаторы рецепторов ангиотензина II – препараты первой линии для лечения АГ у пациентов с СД, гипертензией, СКФ <60 мл/мин/1,73 м2 и соотношением альбумин/креатинин мочи ≥300 мг/г, поскольку имеют доказанные преимущества по профилактике прогрессирования ХБП. иАПФ и блокаторы рецепторов ангиотензина II имеют сопоставимые преимущества и риски. При более низком уровне альбуминурии (соотношение альбумин/креатинин 30-299 мг/г) терапия иАПФ и блокаторами рецепторов ангиотензина II демонстрирует снижение прогрессирования до более высокого уровня альбуминурии (соотношение альбумин/креатинин мочи ≥300 мг/г) и кардиоваскулярных событий, но не прогрессирования до терминальной ХБП. При отсутствии ХБП, иАПФ и блокаторы рецепторов ангиотензина II используются для контроля АД, но не имеют преимуществ по сравнению с другими классами антигипертензивных препаратов. Антагонисты рецепторов минералокортикоидов (спиронолатон, эплеренон, финеренон) эффективны в лечении резистентной гипертензии, снижают альбуминурию по данным непродолжительных исследований пациентов с ХБП и могут иметь дополнительные кардиоваскулярные преимущества [294,295]. Однако они повышают эпизоды гиперкалиемии в двойной терапии (в комбинации с иАПФ или блокаторами рецепторов ангиотензина II).
- Рекомендуется терапия потенциальных осложнений ХБП у пациентов с СД 2 и СКФ менее 60 мл/мин/1,73 м2 для замедления их прогрессирования [15].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 5)
- Рекомендуется определить сроки и возможности заместительной почечной терапии у пациентов с СД 2 и СКФ менее 30 мл/мин/1,73 м2 для ее плановой инициации [296].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Консультации врача-нефролога пациентов с СД 2 и ХБП С4 (СКФ <30 мл/мин/1,73 м2 ) могут снизить затраты, улучшить обслуживание и отсрочить диализную терапию [296].
Профилактика ДН возможна только при своевременном определении и коррекции факторов риска развития и прогрессирования осложнения.
Диспансерное наблюдение включает мониторинг в зависимости от стадии ДН (см. табл. 21.
ДИАБЕТИЧЕСКАЯ РЕТИНОПАТИЯ
Диабетическая ретинопатия (ДР) — специфичное позднее нейро-микрососудистое осложнение СД, развивающееся, как правило, последовательно от изменений, связанных с повышенной проницаемостью и окклюзией ретинальных сосудов до появления новообразованных сосудов и фиброглиальной ткани. Является одним из проявлений генерализованной микроангиопатии.
Диабетический макулярный отек (ДМО) — утолщение сетчатки, связанное с накоплением жидкости в межклеточном пространстве нейроэпителия вследствие нарушения гематоретинальных барьеров и несоответствия между транссудацией жидкости и способности к ее реабсорбции клетками пигментного эпителия. ДМО может развиться при любой стадии ДР.
В основе патогенеза ДР лежит ишемия, развивающаяся из-за окклюзии капилляров сетчатки. Причиной нарушения перфузии сетчатки является поражение эндотелия сосудов (эндотелиальный стресс) в условиях гипергликемии, приводящее к образованию тромбов в капиллярном русле. Ишемия сетчатки приводит к повышению экспрессии сосудистого эндотелиального фактора роста VEGF (vascular endothelial growth factor). Увеличение выработки VEGF выше критического уровня способствует развитию основных клинических проявлений диабетического поражения сетчатки – ДМО и неоваскуляризации [297,298].
Частота развития ДР определяется длительностью СД. Учитывая, что СД 2 может длительное время оставаться не диагностированным, ДР у пациентов с СД 2 часто выявляется на момент постановки диагноза. По данным регистра больных СД в РФ на 31.12.2016 г. распространенность ДР при СД 2-15%. Частота ДМО увеличивается с тяжестью ДР и с длительностью СД: при непролиферативной ДР — на 2-6%, при препролиферативной – на 20-63%, при пролиферативной – на 70-74% случаев [3,299].
Классификация ДР представлена в табл. 22.
Таблица 22. Классификация диабетической ретинопатии (Kohner E. и Porta M.,1991 г. [300]):
Самой полной на сегодняшний день является классификация Early Treatment Diabetic Retinopathy Study (ETDRS, 1985) [301], которая применяется в специализированных диабетологических центрах и отделениях лазерной микрохирургии глаза.
Возможно отсутствие жалоб в течение продолжительного времени, несмотря на прогрессирование заболевания. Пациенты с ДР могут жаловаться на снижение остроты зрения, плавающие помутнения. При ДМО пациенты отмечают искажения предметов (метаморфопсии), «пятно» перед взором, снижение остроты зрения. При осложнениях пролиферативной ДР (преретинальных и интравитреальных кровоизлияниях) пациенты могут жаловаться на снижение зрения, «пятно», «сетку» перед глазами, при отслойке сетчатки — на снижение зрения и появление «завесы» в поле зрения.
Из общего анамнеза важно уточнить длительность СД и степень контроля заболевания (уровень глюкозы крови, HbA ), наличие АГ, показатели липидного обмена, наличие макрососудистых или иных микрососудистых осложнений СД.
Диагностика
- Рекомендуется консультация врача-офтальмолога, включающая визиометрию, биомикроскопию переднего отрезка глаза, биомикроскопию глазного дна под мидриазом, офтальмотонометрию всем пациентам с СД 2 в момент постановки диагноза СД для своевременной диагностики ДР и ДМО [16,17,302].
Уровень убедительности рекомендаций В (уровень достоверности доказательств — 3)
Комментарии: Около 20% пациентов с СД 2 имеют признаки ДР в момент постановки диагноза СД. В связи с особенностью заболевания, отсутствием острого начала, СД 2 в течение нескольких лет может оставаться недиагностированным, что значительно увеличивает риск ДР. В связи с этим пациенты должны быть полноценно осмотрены офтальмологом сразу в момент постановки диагноза СД.
- Рекомендуется проводить осмотр врача-офтальмолога не реже 1 раза в год всем пациентам с СД 2 даже при отсутствии признаков ДР с целью своевременной диагностики ДР и ДМО (скрининг) [302,303].
Уровень убедительности рекомендаций В (уровень достоверности доказательств — 3)
Комментарии: Скрининговые, ежегодные осмотры ВСЕХ пациентов с СД имеют принципиально важное значение для своевременной идентификации лиц с риском развития тяжелой ДР, предотвращения ее прогрессирования и утраты зрения. Возможно отсутствие жалоб в течение продолжительного времени, даже при наличии пролиферативной ДР и ДМО.
Если при первичном осмотре выявлена непролиферативная ДР, дальнейшие осмотры проводятся не реже 2 раз в год.
- Рекомендуется срочно направлять на консультацию к врачу-офтальмологу — специалисту по ДР пациентов с СД 2 при наличии признаков ДМО, препролиферативной и пролиферативной ДР для дополнительного обследования и своевременного лечения [304–307].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 5)
Комментарии: данные состояния представляют угрозу потери зрения и требуют специализированного обследования и лечения. Частота дальнейших осмотров определяется офтальмологом по показаниям, но не реже 3 раз в год.
Пациенты должны быть срочно направлены к специалисту-офтальмологу также при неожиданном снижении остроты зрения, появлении жалоб со стороны органов зрения, при остроте зрения ниже 0,5 (6/12, 20/40), если проверка остроты зрения или исследование сетчатки не могут быть выполнены при скрининговом исследовании.
- Рекомендуется проведение оптической когерентной томографии (ОКТ) пациентам с СД 2 при подозрении на наличие ДМО с целью количественной оценки ДМО и мониторинга его изменений, оценки структурных изменений тканей глазного дна [300,305,308,309].
Уровень убедительности рекомендаций А (уровень достоверности доказательств –1)
- Рекомендуется проведение биомикрофотографии глазного дна с использованием фундус-камеры пациентам с СД 2 для объективизации и мониторинга изменений на глазном дне [304].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Лечение
- Не рекомендуется применение ангиопротекторов, антиоксидантов, ферментных препаратов и витаминов для лечения ДР у пациентов с СД 2 ввиду отсутствия доказательств их эффективности [310].
Уровень убедительности рекомендаций В (уровень достоверности доказательств — 3)
- Рекомендуется проведение пантертинальной ЛКС на стадии препролиферативной ДР для предотвращения прогрессирования ДР [304–306].
Уровень убедительности рекомендаций B (уровень достоверности доказательств — 2)
- Рекомендуется проведение панретинальной ЛКС на стадии пролиферативной ДР для предотвращения изменений в сетчатке, ведущих к необратимой потери зрения [3,304,305,311,312].
Уровень убедительности рекомендаций В (уровень достоверности доказательств — 2)
Комментарии: При уровне HbA1с более 10% и наличии пролиферативной ДР панретинальная ЛКС должна проводиться, не дожидаясь существенного улучшения контроля гликемии.
Стандартная панретинальная ЛКС обычно осуществляется за несколько сеансов. Сеансы панретинальной ЛКС могут проводиться как в стационарных, так и в амбулаторных условиях при максимальном медикаментозном мидриазе.
- Рекомендуется интравитреальное введение ингибиторов ангиогенеза при наличии клинически значимого ДМО у пациентов с СД 2 для уменьшения отека сетчатки и предотвращения потери зрения [313–315].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: в каждом клиническом случае окончательное решение о показаниях к лечению средствами, препятствующими новообразованию сосудов, выборе режима инъекций принимает офтальмолог. При интравитреальном введении средств, препятствующих новообразованию сосудов, или кортикостероида в виде импланта следует учитывать потенциальный риск осложнений, таких как инфекционный и неинфенкционный эндофтальмит, ятрогеннная катаракта, гемофтальм, отслойка сетчатки и другие [316–318], в связи с чем данные манипуляции необходимо проводить в условиях операционной квалифицированными специалистами.
- Рекомендуется проведение хирургического лечения – задней субтотальной закрытолй витрэктомии при наличии ДМО с тракционным компонентом, гемофтальма, тракционной отслойкой сетчатки у пациентов с СД 2 для снижения инвалидизации, связанной с потерей зрения при этих терминальных осложнениях ДР [3,297,304,306,319].
Уровень убедительности рекомендаций А (уровень достоверности доказательств — 2)
Профилактика и диспансерное наблюдение
- Рекомендуется устранение модифицируемых факторов риска возникновения и прогрессирования ДР и ДМО – нормализация уровня гликемии согласно целевым показателям HbA1с , контроль АД и показателей липидного обмена у пациентов с СД 2 с целью профилактики ДР [3,306,320–326].
Уровень убедительности рекомендаций А (уровень достоверности доказательств — 1)
- Рекомендуется проводить регулярные консультации врача-офтальмолога всем пациентам с СД 2 в зависимости от тяжести ДР для предотвращения прогрессирования данного осложнения [327].
Уровень убедительности рекомендаций В (уровень достоверности доказательств — 2)
ДИАБЕТИЧЕСКАЯ НЕЙРОПАТИЯ
Диабетическая нейропатия (ДНП) – комплекс клинических и субклинических синдромов, каждый из которых характеризуется диффузным или очаговым поражением периферических и/или автономных нервных волокон в результате СД.
Сенсо-моторная нейропатия – поражение соматической нервной системы, сопровождающееся снижением различных видов чувствительности, атрофией межкостных мышц, ригидностью суставов и характерной деформацией стопы.
Автономная нейропатия – поражение симпатического и парасимпатического отдела периферической нервной системы.
Основными патогенетическими механизмами ДНП признаны активизация полиолового пути метаболизма глюкозы, ангиопатия vasa nervorum, оксидативный стресс, дефицит миоинозитола, а также недостаточность оксида азота. При СД 2 значима роль и нарушений липидного обмена. Все это ведет к снижению скорости проведения возбуждения по нервному волокну.
Согласно данным эпидемиологических исследований, распространенность ДНП при НТГ составляет 10-13%, а при явном СД 2 — 35-55% [18].
Классификация диабетической нейропатии [328]
А. Диффузная нейропатия:
1. Дистальная симметричная полинейропатия:
- С преимущественным поражением тонких нервных волокон;
- С преимущественным поражением толстых нервных волокон;
- Смешанная (наиболее распространенная).
2. Автономная нейропатия:
Кардиоваскулярная:
- Снижение вариабельности сердечного ритма;
- Тахикардия покоя;
- Ортостатическая гипотензия;
- Внезапная смерть (злокачественная аритмия).
Гастроинтестинальная:
- Диабетический гастропарез (гастропатия);
- Диабетическая энтеропатия (диарея);
- Снижение моторики толстого кишечника (констипация).
Урогенитальная:
- Диабетическая цистопатия (нейрогенный мочевой пузырь);
- Эректильная дисфункция;
- Женская сексуальная дисфункция.
Судомоторная дисфункция:
- Дистальный гипогидроз/ангидроз
Нарушение распознавания гипогликемий
Б. Мононейропатия (мононевриты различной локализации) (атипичные формы):
1. Изолированные поражения черепно-мозговых или периферических нервов;
2. Мононевриты различной локализации (в том случае, если полинейропатия исключена).
В. Радикулопатия или полирадикулопатия (атипичные формы):
1. Радикулоплексопатия (поясничнокрестцовая полирадикулопатия, проксимальная моторная амиелотрофия);
2. Грудная радикулопатия.
Г. Недиабетические нейропатии, сопутствующие СД:
- Тунельные синдромы
- Хроническая воспалительная демиелинизирующая полинейропатия
- Радикулоплексопатия
- Острая болевая нейропатия с поражением тонких нервных волокон
В современной медицинской литературе и в рекомендациях по диагностике и лечению поражений нервной системы у пациентов с СД, предлагаемых различными медицинскими сообществами, нет единой классификации ДНП. Термин «диффузная», использованный в приведенной выше классификации, отражает, в первую очередь, выраженность и распространенность поражения нервного волокна.
Согласно современным данным связь автономной нейропатии и нераспознавания гипогликемий не является очевидной.
Стадии нейропатии
I. Доклиническая
II. Клинических проявлений
III. Осложнений
Для подавляющего числа пациентов с СД 2 и ДНП характерны жалобы на боли в нижних конечностях (боли в стопах различной интенсивности в покое, чаще в ночные и вечерние часы, онемение, парестезии, зябкость стоп, судороги в мышцах голеней и стоп парестезии, жжение в стопах), сухость кожи, атрофия мышц, характерная деформация пальцев (молоткообразная деформация).
Комментарии: Необходимо помнить, что клиническая картина большого числа других заболеваний имеет сходные жалобы, неспецифические для ДНП. Таким образом, при сборе анамнеза необходимо обратить внимание на наличие сопутствующих, непосредственно не связанных с СД заболеваний, которые могут участвовать в патогенезе возникновения болевого синдрома в нижних конечностях (артрозы, венозная недостаточность, радикулопатии и т.п.). Всем пациентам с СД 2 и трофическими язвами стоп необходимо провести оценку болезненности язвенных дефектов для выявления нейропатических ран. Необходимо помнить, что перенесенные ранее травмы, оперативные вмешательства на нижних конечностях, острое нарушение мозгового кровообращения, сопровождающиеся различной степенью выраженности поражением нервной проводимости в нижних конечностях, могут приводить к одностороннему изменению чувствительности. Следует придерживаться общих принципов лечения любых нейропатических язв у пациентов с СД.
Диагностика
- Рекомендуется проводить оценку клинических признаков всем пациентам с СД 2 с момента установки диагноза для диагностики ДНП [3,18,19,274,329–332].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: Для диагностики диабетической нейропатии можно использовать диагностические шкалы, например:
- шкала симптомов нейропатии (Neuropathy Symptom Score, NSS) [333–335]. Сумма баллов >5 говорит о наличии выраженной нейропатии (см. приложение Г2);
- Мичиганский опросник для скрининга нейропатии (The Michigan Neuropath Screening Instrument, MNSI) [336–338]. Сумма баллов >2 позволяет подозревать наличие нейропатии (см. приложение Г3);
- опросник DN4 для диагностики болевой нейропатии [339,340]. Сумма баллов >4 свидетельствует о нейропатическом характере боли (приложение Г4).
- Рекомендуется проводить исследование чувствительности периферической нервной системы всем пациентам с СД 2 с момента диагностики заболевания для выявления ДПН [3,18–20,274,329,330].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Для диагностики ДНП достаточно тщательно собранного анамнеза, определения порога температурной (или тактильной) чувствительности, а также вибрационной чувствительности с помощью градуированного камертона 128 Гц [18,19,328,329,332]. В настоящее время не существует достоверных лабораторных исследований для подтверждения наличия ДНП.
- Рекомендуется проводить исследование с помощью монофиламента 10 г всем пациентам с СД 2 для определения риска формирования трофических язв стоп и ампутации [18,341–345].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Достоверность полученных резуьтатов повышается при дополнительной оценке других видов чувствительности (вибрационной с помощью градуированного камертона 128 Гц, болевой, температурной) и/или сухожильных рефлексов [18,274,332,346].
- Рекомендуется выявлять возможные симптомы и признаки автономной нейропатии у пациентов с СД 2 и диабетическими микроангиопатиями для обеспечения надлежащей терапии [18].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Рекомендуется проведение электромиографии периферических нервов пациентам с СД 2 при неэффективности стандартной терапии ДНП в течение 6 месяцев для выявления редко встречающихся форм поражения периферических нервов при СД или сопутствующей неврологической патологии [3,274,328,347,348].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Проведение электромиографии периферических нервов у пациента с хроническим раневым дефектом стопы нецелесообразно, так как значительно усложняет обследование, а ее результат не повлияет на выработку плана лечебных мероприятий.
- Рекомендуется выполнение конфокальной микроскопии роговицы (при возможности) пациентам с СД 2 и поражением немиелинизированных нервных волокон для ранней диагностики ДНП [3,274,349,350].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Проведение конфокальной микроскопии проводится при наличии как соответствующего оснащения, так и квалифицированного специалиста.
Лечение
- Рекомендуется достижение и поддержание индивидуальных целевых показателей углеводного обмена у пациентов с СД 2 для успешного лечения ДНП [3,18,36,274,329,347,351,352].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: Оптимизация гликемического контроля позволяет предотвратить или отсрочить развитие ДНП у пациентов с СД 2
- Рекомендуется применение медикаментозной терапии пациентам с СД 2 с болевой формой ДНП для купирования ее симптомов [3,18,250–256,329].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: препараты, применяемые для лечения болевой формы дистальной полинейропатии перечислены в табл. 23.
Таблица 23. Препараты, применяемые для лечения болевой формы диабетической нейропатии
Реабилитация
- Рекомендуется достижение и поддержание индивидуальных целевых показателей углеводного обмена, применение обезболивающей терапии с учетом психосоматического состояния, уход за ногами пациентам с СД 2 и болевой ДНП для предотвращения прогрессирования осложнения и минимизации риска развития трофических язв [3,328,329,353].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Профилактика и диспансерное наблюдение
Единственным на сегодняшний день методом профилактики прогрессирования ДНП является достижение и поддержание индивидуальных целевых показателей углеводного и липидного обмена [336,353,354]. Оценку состояния периферической чувствительности необходимо проводить не реже 1 раза в год.
Наличие сопутствующих заболеваний центральной нервной системы и периферических нервов различного генеза, заболеваний периферических артерий может ускорить прогрессирование ДНП и ухудшить клинический прогноз.
ДИАБЕТИЧЕСКАЯ ОСТЕОАРТРОПАТИЯ
Диабетическая остеоартропатия (ДОАП), нейроартропатия или стопа Шарко — безболевая, прогрессирующая деструкция одного или нескольких суставов стопы на фоне ДНП.
В результате демиелинизации моторных волокон развивается слабость связочного аппарата стоп, приводящая к нестабильности суставов. Автономная нейропатия приводит к денервации сосудистой стенки и, как следствие, развитию артерио-венозных шунтов и, как следствие, усилению кровотока, что ведет к активации резорбции костной ткани и остеопении.
Кость теряет не только плотность, но и эластичность, что делает скелет стопы менее устойчивым к травмам. Как правило, пусковым фактором ДОАП является мелкая, не замеченная пациентом механическая травма. Незначительное по силе внешнее воздействие приводит к переломам костей, подвывихам и вывихам суставов. Ситуация усугубляется отсутствием протективной болевой чувствительности. Пациент продолжает опираться на поврежденную конечность, что приводит к вовлечению в процесс новых костей и суставов. Развивается остеохондральная фрагментация и выраженная дегенерация суставов. В тяжелых случаях стопа может полностью утратить опорную функцию, что может потребовать проведения ампутации. Доказано, что пациенты с ДНП имеют большую частоту развития костно-суставных изменений, чем лица без неврологических нарушений.
Различные исследования ДОАП выявили высокую частоту ее развития у пациентов с длительностью СД более 12 лет, независимо от возраста и пола. У большинства обследованных процесс односторонний, тогда как двустороннее поражение встречается лишь в 9-25% случаев. Как правило, это лица с длительной декомпенсацией СД, независимо от его типа и методов лечения. Отмечено, что у 73% пациентов предшествующие деформации, травмы не регистрировались [274].
Классификация
В клинической картине стопы Шарко выделяют острую и хроническую стадии. Острая стадия характеризуется преобладанием воспалительных процессов в ответ на имеющееся повреждение.
Классификация ДОАП приведена в табл. 24.
Таблица 24. Классификация диабетической остеоартропатии на основании клиники, МРТ/МСКТ признаков [355]
Диагностика
- Рекомендуется проведение клинического и инструментального обследования пациентам с СД 2 для диагностики ДОАП [3,274,356,357]
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Диагноз ДОАП устанавливается на основании характерных данных анамнеза, жалоб и клинической картины (гипертермия, деформация, отек пораженной конечности), результатов инструментальных и лабораторных методов исследования. В типичных случаях диагноз не вызывает затруднений [3,274,357]. Специфичных для остеоартропатии маркеров костного метаболизма и тестов лабораторной диагностики в настоящее время нет. Основным методом инструментальной диагностики и дифференциальной диагностики ДОАП остается рентгенография. При этом на рентгенограмме отражаются гипертрофические, либо атрофические изменения, возникающие в ответ на повреждение. В типичных случаях для постановки диагноза в хронической стадии ДОАП не требуется других дополнительных инструментальных методов обследования.
- Рекомендуется проводить инфракрасную термометрию кожи пораженной и не пораженной конечности всем пациентам с СД 2 с подозрением на острую стадию ДОАП для диагностики данного осложнения [3,274,356,357]
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 5)
- Рекомендуется проведение МРТ стопы и голеностопного сустава пациентам с СД 2 для верификации острой стадии ДОАП [3,274,355,358].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Основные сложности возникают при диагностике острой стадии осложнения, когда, при наличии типичной клинической картины, рентгенографические изменения отсутствуют, а также при проведении дифференциального диагноза стопы Шарко и остеомиелита. В этой связи следует обратить особое внимание на то, что отсутствие изменений на рентгенограмме при наличии клинической картины (отек, гипертермия, деформация стопы) не означает отсутствия ДОАП. Несоответствие клинической и рентгенологической картин наблюдается на ранних стадиях развития осложнения достаточно часто («предварительная стадия», «стадия 0»). В такой ситуации тщательно собранный анамнез, клинический осмотр с проведением неврологических тестов и МРТ помогут с большой долей вероятности поставить диагноз стопы Шарко.
- Рекомендуется проведение МРТ пораженной стопы и голеностопного сустава пациентам с СД 2 для дифференциальной диагностики ДОАП и остеомиелита [274,359–362]
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 5)
Комментарии: При наличии ДОАП с плантарной язвой необходимо провести дифференциальный диагноз между острой стадией стопы Шарко и остеомиелитом. Это имеет ключевое значение для назначения адекватной антибактериальной терапии и выбора тактики хирургической коррекции. Для проведения диагностического поиска показаны дополнительные методы обследования (фистулография, мультиспиральная компьютерная томография). Сочетание позитронно-эмиссионной томографии и компьютерной томографии (ПЭТ/КТ) позволяет с высокой точностью обнаружить локализацию процесса на самых ранних стадиях, проследить за стадиями развития и количественно оценить метаболическую активность процесса, для контроля прогрессирования осложнения.
- Рекомендуется разгрузка пораженной конечности с помощью индивидуальной разгрузочной повязки (ИРП) или ортеза у всех пациентов с СД 2 с острой стадией ДОАП для предотвращения прогрессирования деструктивных процессов в костно-суставном аппарате стопы [3,18,274,356,363,364]
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 4)
Комментарии: Комплекс лечебных мероприятий при ДОАП определяется стадией осложнения. Основной целью лечения в острой стадии процесса является, предотвращение развития дальнейшей деформации и травматизации стопы. Для достижения поставленной цели применяются методы максимальной разгрузки пораженной конечности – наложение ИРП или использование ортопедического аппарата (ортеза). Иммобилизацию конечности необходимо начинать как можно раньше. При наличии клинической картины, соответствующей острой стадии стопы Шарко (отек, гипертермия стопы) и отсутствии инструментального подтверждения (рентгеннегативная стадия, невозможность проведения МРТ) лечебная тактика должна быть такой же, как при установленном диагнозе ДОАП.
Относительным противопоказанием для наложения несъемного варианта ИРП при стопе Шарко является наличие язвенного дефекта, требующего ежедневного контроля и смены повязки.
Абсолютным противопоказанием для наложения ИРП (как несъемного, так и съемного вариантов) является наличие обширного гнойно-деструктивного процесса, требующего обязательной хирургической обработки.
- Рекомендуется использовать ИРП в течение 4-8 мес пациентам с СД 2 до перехода острой стадии ДОАП в хроническую для предотвращения возможной деформации сустава [3,274,356].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 4)
Комментарии: В настоящее время нет убедительных доказательств эффективности использования лекарственных препаратов для лечения ДОАП (бисфосфонаты, кальцитонин). Кроме того, бисфософонаты противопоказаны при нарушении функции почек, которое достаточно часто выявляется у пациентов с длительно текущим и плохо контролируемым СД.
- Рекомендуется постоянное ношение сложной ортопедической обуви пациентам с СД 2 с хронической стадией ДОАП для предотвращения травматизации стопы, новых переломов и образования плантарных язвенных дефектов [3,18]
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 5)
Комментарии: Целью лечебно – профилактических мероприятий на стадии консолидации (хронической стадии) является предотвращение травматизации стопы, новых переломов и образования плантарных язвенных дефектов. На этой стадии нет необходимости в максимальной постоянной иммобилизации
конечности. После снятия ИРП рекомендовано постепенное расширение двигательного режима. В качестве промежуточных методов фиксации и разгрузки стопы можно применять съемный ИРП не на целый день, а также использовать ортопедические аппараты. Принципиально важное значение в хронической стадии отведено выбору обуви. Требования к обуви зависят от типа поражения и сформировавшейся деформации стопы. Если деформация стопы минимальна, достаточно постоянного ношения профилактической обуви для пациентов с СД. Если сформировалась выраженная деформация стопы или деформация по типу «стопы-качалки», то необходимо проведение консультации травматолога-ортопеда и изготовление сложной ортопедической обуви.
- Рекомендуется консультация врача-травматолога-ортопеда пациентам с СД 2 с выраженной деформацией конечности вследствие ДОАП для решения вопроса о возможности выполнения оперативного корригирующего вмешательства [3,365]
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: В последнее время все большее распространение приобретает реконструктивная хирургия стопы Шарко. Основным показанием к проведению оперативных вмешательств на стопе является неэффективность консервативных методов лечения, которая проявляется рецидивирующими плантарными язвенными дефектами и/или невозможностью сохранять стабильность стопы во время ходьбы. Оперативное вмешательство должно четко соответствовать поставленной задаче. Если преобладает нестабильность в области голеностопного или других суставов, применяется артродез с жесткой внутренней фиксацией. В случае рецидивирования язвенных дефектов выполняется экзостэктомия с последующей хирургической обработкой раны. Если язвенный дефект осложняется остеомиелитом, проводится антимикробная терапия, экзостэктомия, хирургическая обработка раны.
Достаточно часто выявляется укорочение ахиллова сухожилия, которая ведет к дополнительной деформации стопы и увеличению нагрузочного давления на передний отдел стопы. Таким пациентам показано оперативное вмешательство по удлинению ахиллова сухожилия.
Лечебная тактика в послеоперационном периоде полностью соответствует ведению пациента с острой стадией стопы Шарко: иммобилизация, включая изготовление ИРП, дозированное расширение двигательного режима после заживления.
Реабилитация
Реабилитация предусматривает регулярные консультации врача-травматолога ортопеда пациентов с СД 2 и с хронической стадией ДОАП для подбора индивидуального ортопедического пособия (готовая терапевтическая обувь, изготовление тутора или ортеза, изготовление индивидуальной ортопедической обуви).
Адекватность изготовленной ортопедической обуви должна регулярно оцениваться лечащим врачом (эндокринологом, хирургом, специалистом кабинета диабетической стопы) и меняться не реже 1 раза в год.
Профилактика и диспансерное наблюдение
Профилактика прогрессирования ДОАП включает в себя поддержание обучение правилам ухода за ногами, при необходимости профессиональный подиатрический уход, постоянное ношение готовой или индивидуальной ортопедической обуви, динамическое наблюдение у эндокринолога и врача-травматолога- ортопеда по месту жительства.
ОСОБЕННОСТИ СЕРДЕЧНО-СОСУДИСТЫХ ЗАБОЛЕВАНИЙ ПРИ САХАРНОМ ДИАБЕТЕ 2 ТИПА
Артериальная гипертензия (АГ) – это синдром повышения систолического АД ≥ 140 мм рт.ст. и/или диастолического АД ≥ 90 мм рт.ст. при гипертонической болезни и симптоматических АГ, приводящего к поражению органов-мишеней.
Ишемическая болезнь сердца (ИБС) — термин, объединяющий группу заболеваний в основе патологического процесса которого лежит несоответствие между потребностью сердца в кровоснабжении и его реальным осуществлением вследствие быстропрогрессирующего коронарного атеросклероза.
Хроническая сердечная недостаточность (ХСН) — клинический синдром, характеризующийся типичными жалобами (одышка, отеки лодыжек, усталость и другие), которые могут сопровождаться повышенным давлением в яремных венах, застойными хрипами в легких, периферическими отеками, вызванными нарушением структуры и/или функцией сердца, что приводит к уменьшению сердечного выброса и/или повышению внутрисердечного давления в покое или во время нагрузки.
Особенности артериальной гипертензии при сахарном диабете 2 типа
Более чем 60% пациентов с установленным диагнозом СД 2 страдают АГ [366].
Повышение офисного систолического АД ≥140 и/или офисного диастолического АД ≥ 90 мм рт.ст. может свидетельствовать о наличии АГ (см. табл. 25).
Таблица 25. Определение артериальной гипертензии по офисным и внеофисным значениям артериального давления (EHS/ESC 2018) [367]
Классификация АГ по уровню АД у лиц старше 18 лет представлена в табл. 26 . Если значения систолического АД (САД) и диастолического АД (ДАД) попадают в разные категории, то степень тяжести АГ оценивается по более высокой категории.
Таблица 26. Классификация АГ по уровню артериального давления (EHS/ESC 2018) [367]
Диагностика
Всем пациентам с СД 2 и АГ следует проводить сбор жалоб и анамнеза [367,368]. У пациентов с СД 2, как и у лиц без СД, повышение АД может протекать бессимптомно. При сборе анамнеза следует выяснить длительность существования АГ, уровни повышения АД, наличие гипертонических кризов, предшествующую антигипертензивную терапию: применяемые антигипертензивные препараты, их эффективность и переносимость, провести оценку факторов риска развития АГ — наследственная отягощенность по АГ или другим сердечно-сосудистым заболеваниям, курение, нерациональное питание, ожирение, низкая физическая активность; личностные особенности пациента. Лабораторная и инструментальная диагностика пациентов с АГ и СД 2 аналогична таковым у пациентов без СД и представлена в соответствующих клинических рекомендациях [367,368].
- Рекомендуется измерение АД каждому пациенту с СД 2 при любом рутинном посещении врача для диагностики АГ [367–370].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Рекомендуется контролировать АД в домашних условиях всем пациентам с СД 2 и АГ для оценки эффективности проводимой терапии [371–373].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарии: В исследованиях показано, что значения АД, полученные при измерении в домашних условиях, в большей степени коррелируют с сердечно-сосудистым риском по сравнению с офисными измерениями.
Лечение
Основная цель лечения пациентов с АГ и СД 2, как и в общей популяции, состоит в максимальном снижении риска развития сердечно-сосудистых осложнений и смерти от них. Для достижения этой цели требуется не только снижение АД до целевого уровня, но и коррекция всех модифицируемых факторов (курение, дислипидемия, гипергликемия, ожирение), предупреждение, замедление темпа прогрессирования и/или уменьшение поражения органов-мишеней, а также лечение ассоциированных и сопутствующих заболеваний. Некоторые сахароснижающие препараты показали возможность снижения сердечно-сосудистого риска (включая сердечно-сосудистую смертность) у пациентов с АССЗ (см. табл. 11).
- Рекомендуется антигипертензивная терапия пациентам с АГ и СД 2 с достижением целевых показателей АД в зависимости от возраста всем пациентам с СД 2 с учетом индивидуальных особенностей пациента для снижения риска развития сердечно-сосудистых событий и осложнений [53,374–376].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Целевые уровни АД для пациентов с АГ и СД 2 представлены в табл. 8 в разделе «Терапевтические цели при СД 2». Достижение целевого АД следует проводить с учетом возраста и индивидуальных особенностей пациента, в том числе переносимости достигнутых показателей АД.
- Рекомендуется проведение мероприятий по изменению образа жизни всем пациентам с АГ и СД 2 для достижения целевых уровней АД и снижения риска сердечно-сосудистых событий [377].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Мероприятия по изменению образа жизни включают:
1. Ограничение употребления поваренной соли до 5 г/сут [378];
2. Увеличение потребления овощей до 300 гр в сутки, орехов, ненасыщенных жирных кислот – оливкового масла; низкое потребление красного мяса; потребление молочных продуктов с низким содержанием жира; употребление рыбы не реже 2 р в неделю [379];
3. Контроль массы тела (поддерживать ИМТ 20- 25 кг/м², окружность талии менее 102 см у мужчин и менее 88 см у женщин) [380];
4. Употребление алкоголя не более 14 единиц в неделю для мужчин и 7 единиц в неделю для женщин (1 единица = 125 мл вина или 250 мл пива) [381];
5. Отказ от курения [382];
6. Регулярные аэробные физические нагрузки по 30-40 минут 5-7 дней в неделю [383].
- Рекомендуется назначение медикаментозной антигипертензивной терапии, которая включает группы препаратов, обладающих ангио- и нефропротекцией (иАПФ, блокаторы рецепторов ангиотензина II, дигидропиридиновые производные селективных блокаторов кальциевых каналов, тиазиды) всем пациентам с АГ и СД 2 для достижения целевого АД и снижения риска сердечно-сосудистых событий и осложнений [384–387]
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Пациентам с АГ и СД ≥ 150/90 мм рт. ст. старт медикаментозной терапии следует проводить с допустимой комбинации двух лекарственных средств, предпочтительно в одной таблетке. Пациентам с АД <150/90 мм рт.ст. целесообразно рассмотреть назначение монотерапии. Алгоритм назначения медикаментозной терапии АГ представлен в соответствующих клинических рекомендациях [367,368].
- Рекомендуется назначение иАПФ или блокаторов рецепторов ангиотензина II для небеременных пациентов с СД 2 и гипертонией, повышением соотношения альбумин/креатинин в моче более 30 мг/г для замедления прогрессирования ХБП и сниженитя риска сердечно-сосудистых событий [288–290].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
- Рекомендуется определение уровня калия, креатинина в сыворотке крови, расчет СКФ не реже 1 раза в год у пациентов с СД 2, получающих иАПФ или блокаторы рецепторов ангиотензин II, диуретики для оценки безопасности проводимой терапии и выявления гиперкалиемии [272,291,371].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Особенности ишемической болезни сердца при сахарном диабете 2 типа
СД является независимым фактором риска АССЗ. Наличие СД повышает риск развития ИБС в 2-4 раза. К возрасту старше 40 лет у 40-50% пациентов с СД возникает, по меньшей мере одно АССЗ. Более половины пациентов на момент верификации диагноза СД 2 уже страдает ИБС. Течение ИБС зависит от длительности СД. ИБС во многих случаях протекает бессимптомно. У пациентов с СД высокая частота безболевых («немых») форм ИБС и ИМ: до 60% ИМ могут протекать малосимптомно. Для пациентов с СД характерно многососудистое, диффузное поражение коронарного русла и выраженный кальциноз коронарных артерий. Смертность при развитии острого коронарного синдрома (ОКС) у пациентов с СД выше в 2-3 раза.
Диагностика
Обследование пациентов с СД для верификации ИБС в целом аналогично диагностическим подходам у пациента без СД с соответствующими показаниями к тестам с физической нагрузкой, оценке миокардиальной перфузии и коронарной ангиографии. Сбор жалоб и анамнеза следует проводить всем пациентам с СД 2 с подозрением на ИБС. Оценку болевых ощущений при ИБС принято осуществлять по 3 категориям: локализация, характер и связь с физической нагрузкой. При наличии всех перечисленных критериев следует говорить о типичной стенокардии напряжения. Для пациентов с СД 2 характерна высокая частота малосимптомного (безболевого) и атипичного течения ИБС. Важным в диагностике ИБС для пациентов с СД 2 является оценка факторов риска развития ИБС [388]:
- семейный анамнез по ИБС (<65 женщина и <55 мужчина родственник);
- вес и перераспределение жира, оценка анамнеза, ИМТ (ожирение ≥30 кг/м ) и окружность талии (абдоминальное ожирение > 94 см у мужчин и > 80 см у женщин);
- физическая активность – оценивается в настоящее время и в прошлом;
- дислипидемия (снижение ХЛВП и повышение ХЛНП);
- артериальная гипертензия (≥ 140/85 мм рт.ст.);
- табакокурение – на текущий момент, в прошлом и интенсивность;
- альбуминурия – анализ мочи на альбумин и уровень креатинина плазмы крови с расчетом СКФ;
- возраст пациента на момент дебюта гипергликемии, наследственность по СД, сосудистые осложнения (транзиторная ишемическая атака, острое нарушение мозгового кровообращения, перемежающаяся хромота, критическая ишемия нижних конечностей, стенозирующий атеросклероз брахиоцефальных артерий), уровень глюкозы плазмы натощак, уровень HbA 1с.
- Рекомендуется регистарция ЭКГ в покое всем пациентам с СД 2 при подозрении на ИБС для уточнения наличия изменений в миокарде, нарушений ритма и проводимости [388].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: С целью диагностики ИБС у пациентов с СД 2 применяют методы исследования аналогичные для пациентов без СД с соотвествующими показаниями и противопоказаниями [388]:
- пробы с физической нагрузкой: тредмил тест, велоэргометрия;
- однофотонная эмиссионная компьютерная томография (перфузионная сцинтиграфия) миокарда с нагрузкой;
- эхокардиография с нагрузкой, с добутамином;
- МСКТ коронарных артерий;
- коронарография.
- Рекомендуется проведение эхокардиографии с физической или фармакологической нагрузкой или сцинтиграфию миокарда с функциональными пробами у пациентов с СД 2 и подозрением на ИБС с целью диагностики, как наиболее чувствительных и специфичных методов [389,390].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Проба с физической нагрузкой на беговой дорожке (тредмиле) под контролем ЭКГ в 12-ти отведениях обладает меньшей чувствительностью и специфичностью по сравнению с эхокардиографией с нагрузкой. Однако, в связи с простотой проведения и широкой доступностью может использоваться как начальный метод диагностики у пациентов с подозрением на ИБС.
- Не рекомендуется проведение рутинного скрининга ИБС у пациентов с СД 2 без клинических проявлений ИБС [388,390,391].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Верификацию ИБС следует проводить пациентам с СД 2 и появлением симптомов и/или жалоб. В иных случаях (при отсутствии жалоб или атипичных жалобах) решение вопроса о целесообразности скрининга ИБС принимают с учетом оценки факторов сердечно-сосудистого риска [388].
- Рекомендуется проведение мероприятий по изменению образа жизни всем пациентам с ИБС и СД 2 для профилактики сердечно-сосудистых событий [392–395]
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Мероприятия по изменению образа включают:
- отказ от курения;
- уменьшение содержания жиров в питании <35%, насыщенных жиров <10% и мононенасыщенных жиров >10% от общей калорийности;
- умеренная физическая нагрузка ≥150 мин/неделю;
- аэробные упражнения и тренировки на сопротивление, возможны их комбинации.
- Рекомендуется достижение и поддержание целевых уровней АД с учетом индивидуальных особенностей у пациентов с ИБС и СД 2 для снижения риска сердечно-сосудистых событий [52–55,375].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
- Рекомендуется назначение иАПФ и блокаторов рецепторов ангиотензина II пациентам с ИБС и СД 2 с систолической дисфункцией левого желудочка при остутствии противопоказаний для снижения риска сердечно-сосудистых событий и осложнений [390]
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5 )
- Рекомендуется назначение бета-блокаторов у пациентов с СД 2 и перенесенным ИМ с систолической дисфункцией левого желудочка с целью снижения риска сердечно-сосудистых событий и осложнений [390,396,397].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Рекомендуется назначение бета-блокаторов у пациентов с СД 2 и стабильной стенокардией с целью снижения симптомов ИБС [390,396,397].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: У пациентов с СД 2 следует отдавать предпочтение метаболически-нейтральным и высокоселективным бета-адреноблокаторам [388].
- Рекомендуется достижение целевых показателей ХЛНП всем пациентам с ИБС и СД 2 с учетом индивидуальных особенностей пациента для снижения риска сердечно-сосудистых событий и осложнений [45–49].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Рекомендуемые целевые уровни ХЛНП представлены в табл. 7 в разделе «Терапевтические цели при СД 2»
- Рекомендуется терапия ингибиторами ГМГ-КоА редуктазы всем пациентам с СД 2 с высоким и очень высоким сердечно-сосудистым риском, а также пациентам с СД 2 с умеренным риском, недостигшим целевого показателя ХЛНП, вне зависимости от наличия ИБС и другой сердечно-сосудистой патологии для снижения риска сердечно-сосудистых событий [45–49].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Рекомендации по липидснижающей терапии у лиц с СД представлена в табл 27. Лечение следует проводить с учетом индивидуальных особенностей пациента и наличия противопоказаний [48,49].
Таблица 27. Рекомендации по липидснижающей терапии пациентов с сахарным диабетом
PCSK-9 – пропротеиновая конвертаза субтилизин-кексинового типа 9
1к факторам риска относятся: артериальная гипертензия, курение, хроническая болезнь почек, альбуминурия, семейный анамнез по ранним АССЗ, уровень ХЛНП ≥ 2,5 ммоль/л,
2терапию ингибиторами ГМГ-КоА редуктазы проводят параллельно с мероприятиями по изменению образа жизни.
- Рекомендуется назначение эзетимиба всем пациентам с СД 2 высокого и очень высокого сердечно-сосудистого риска с недостаточным снижением ХЛНП на фоне приема максимально переносимых доз ингибиторов ГМГ-КоА редуктазы для достижения целевого уровня ХЛНП и снижения риска сердечно-сосудистых событий [398].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
- Рекомендуется назначение ингибиторов пропротеиновой конвертазы субтилизин-кексинового типа 9 (PCSK-9) – эволокумаба** и алирокумаба** всем пациентам с СД 2 высокого и очень высокого сердечно-сосудистого риска с недостаточным снижением ХЛНП на фоне приема максимально переносимых доз ингибиторов ГМГ-КоА редуктазы для достижения целевого уровня ХЛНП и снижения риска сердечно-сосудистых событий [399,400].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
- Рекомендуется назначение ацетилсалициловой кислоты** в дозе 75-150 мг всем пациентам с СД 2 и ИБС с целью снижения риска сердечно-сосудистых событий [401,402].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Терапия ацетилсалициловой кислотой** не показана пациентам с СД без сердечно-сосудистых заболеваний. При неэффективности ацетилсалициловой кислоте** необходимо назначение клопидогрела** [403].
- Рекомендуется назначение двойной антиагрегантной терапии, включающей ацетилсалициловую кислоту** и другие ингибиторы агрегации тромбоцитов (блокатор P2Y12 рецепторов), пациентам с ОКС и СД 2 с целью снижения риска сердечно-сосудистых событий [403,404].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Пациентам с ОКС после чрескожного вмешательства из препаратов группы блокаторов рецепторов P2Y12 предпочтителен прием прасугрела и тикагрелора** [405,406].
- Рекомендуется дополнительное назначение к ацетилсалициловой кислоте** ривароксабана** в дозе по 2,5 мг 2 раза в сутки пациентам с СД 2, установленным АССЗ с поражением нескольких сосудистых бассейнов, с целью снижения риска сердечно-сосудистых событий [407].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: Исследование COMPASS включило 27395 пациентов с установленными АССЗ (ИБС, перенесенный ИМ, заболевания периферических артерий), средний возраст пациентов составил 68 лет, 38% пациентов страдали СД. Согласно данным исследования комбинация ривароксабана** в дозе 2,5 мг 2 раза в сутки и ацетилсалициловой кислоты** 100 мг в сутки по сравнению с монотерапией ацетилсалициловой кислотой** 100 мг в сутки достоверно снижала частоту развития сердечно-сосудистых событий (инсульта на 42% , сердечно-сосудистой смерти на 22%). При принятии решения о назначении такой терапии необходимо оценивать риск кровотечений.
- Рекомендуется проведение реваскуляризации миокарда у пациентов с СД 2 c острыми формами ИБС или с сохраняющийся ишемией миокарда на фоне оптимальной медикаментозной терапии c целью устранения миокардиальной ишемии [408,409].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Необходимость проведения ревакуляризации миокарда должна быть определена индивидуально в каждом конкретном клиническом случае, учитывающем тяжесть поражения коронарного русла, общее состояние пациента, наличие сопутствующих осложнений СД [410,411].
Стратегия диспансерного наблюдения и реабилитации у пациентов с ИБС и СД 2 после реваскуляризации миокарда аналогична проводимой у пациентов без СД и представлена в соответствующих клинических рекомендациях [388].
Сахароснижающая терапия у пациентов с острым коронарным синдромом
Наличие у пациента с СД 2 ОКС не является показанием к переводу на инсулинотерапию при целевом диапазоне гликемии. Многие пациенты могут продолжать проводимую ранее сахароснижающую терапию [412]. Показания к назначению инсулина в целом такие же, как у пациентов без ОКС. Пациенты с СД и ОКС с низким риском смерти/ИМ, у которых клинические и инструментально-лабораторные признаки ОКС ликвидируются на этапе поступления в клинику, могут находиться на предшествующей сахароснижающей терапии, включая современные препараты (иНГЛТ-2, арГПП-1, иДПП-4 (за исключением саксаглиптина**)), при условии, если она позволяет поддерживать целевой диапазон гликемии. В случае проведения процедур с применением рентгенконтрастных препаратов пациентам, получающим иНГЛТ2, препараты следует временно отменить. Следует избегать применения глибенкламида**, учитывая высокий риск развития гипогликемии и нарушения механизма ишемического прекондиционирования [145–147,412,413].
Метформин** противопоказан любым пациентам с СД и ОКС из-за риска развития лактатацидоза при развитии тканевой гипоксии и неизученного влияния на ранние и отдаленные клинические исходы ОКС [414]. Тиазолидиндионы у пациентов с СД 2 при развитии ОКС могут способствовать развитию ХСН, что служит основанием для их отмены [415,416].
Особенности хронической сердечной недостаточности при сахарном диабете 2 типа
Наиболее частая причина ХСН у пациентов с СД 2 является ИБС.
Комплекс патофизиологических изменений (дисфункция автономной нервной системы, глюкотоксичность, оксидативный стресс) могут привести к значительному снижению коронанарного резерва и развитию ХСН в условиях отсутствия ИБС.
Диагностика
Принципы диагностики и постановки диагноза идентичны у пациентов с и без СД. Алгоритм диагностики ХСН представлен в соответствующих клинических рекомендациях [417,418].
- Рекомендуется исследование уровня натрийуретических пептидов (натрийуретический пептид В-типа и N-терминальный фрагмент натрийруретического пропептида В мозгового (NT-proBNP) в крови) у пациентов с СД 2 при подозрении на наличие ХСН с целью ее диагностики [390].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Исследование уровня натрийуретических пептидов у пациентов с СД 2 во многих случаях позволит определить генез одышки, особенно у пациентов с нефропатией.
- Рекомендуется проведение ЭХО-КГ пациентам с СД 2 (как в общей популяции) при подозрении на ХСН для ее диагностики [390,417,418].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: ЭХО-КГ является наиболее широкодоступным методом диагностики у пациентов с подозрением на ХСН. Данное исследование позволяет оценить структуры и функции миокарда в целях уточнения диагноза ХСН (с сохраненной, средней или сниженной фракцией выброса) и определить тактику лечения.
Проведение ЭХО-КГ может быть использовано в качестве начального теста, когда не доступно исследование натрийуретических пептидов.
Лечение
Принципы лечения ХСН у пациентов с СД аналогичны таковым у лиц без СД и представлены в соответствующих клинических рекомендациях [417,418].
Вмешательства, которые применяются при лечении пациентов с ХСН для снижения заболеваемости и смертности, имеют такой же эффект при наличии или отсутствии СД.
Профилактика, диспансерное наблюдение и реабилитация
Стратегия профилактики, диспансерного наблюдения и реабилитации пациентов с СД 2 и ХСН предполагает устранение факторов риска ее прогрессирования (контроль АД, отказ от курения, соблюдение питьевого режима и контроль веса, ограничение потребления соли, поддержание целевого уровня липидов, динамические физические нагрузки) и представлена в соответствующих клинических рекомендациях [417,418].
Особенности сахароснижающей терапии у пациентов с СД 2 и ХСН
- Рекомендуется терапия иНГЛТ-2 пациентам с СД 2 с с целью снижения риска госпитализации по поводу ХСН [145–147,151,155].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: В исследованиях EMPAREG OUTCOME , CANVAS, DECLARE-TIMI58 продемонстрировано снижение госпитализации по поводу ХСН у пациентов с СД 2. В исследовании DECLARE применение дапаглифлозина привело к снижению комбинированной тточки (снижение сердечно-сосудистой смерти и госпитализации по поводу ХСН). У пациентов с ХСН со сниженной фрацией выброса ЛЖ ≤ 40% и СД 2 применение дапаглифлозина в дополнение к стандартной терапии сопровождалось значимым снижением риска прогрессирования сердечной недостаточности и сердечно-сосудистой смерти в сравнении с плацебо, а также улучшением симптоматики сердечной недостаточности [145,146,419–421].
- Рекомендуется терапия метформином** у пациентов с СД 2 и ХСН (в том числе со сниженной фракцией выброса левого желудочка) для снижения прогрессирования ХСН [422].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: Метформин** применяется в течение многих лет у пациентов с СД 2, хорошо изучена его безопасность при лечении пациентов с СД, в том числе с ХСН, однако он противопоказан пациентам с тяжелой почечной или печёночной недостаточностью, а также при декомпенсации ХСН из-за риска развития лактатацидоза.
Для лекарственных средств, относящихся к другим классам сахароснижающих препаратов, однозначных преимуществ при использовании у лиц с ХСН не показано.
В исследованиях терапия арГПП-1 у пациентов с СД 2 и АССЗ не приводила к увеличению или уменьшению частоты госпитализаций по поводу декомпенсации ХСН, в тоже время снижала риск сердечно-сосудистых событий [150,153,423,424].
Препараты сульфонилмочевины (кроме глибенкламида) и инсулина с осторожностью могут быть использованы у пациентов с СД 2 и ХСН (в добавление к другим сахароснижающим препаратам, доказавшим снижение риска сердечно-сосудистых событий или при наличии противопоказаний к их применению) для достижения целевого уровня гликемического контроля [425]. Клинические рандомизированные исследования с препаратами сульфонилмочевины при ХСН не проводились. В некоторых ретроспективных исследованиях препараты сульфонилмочевины у пациентов с СД 2 и ХСН не оказывали влияния на сердечно- сосудистую смертность [426]. В то же время в других исследованиях при сравнении с монотерапией метформином** монотерапия препаратами сульфанилмочевины приводила к увеличению сердечно-сосудистой смертности [143,427].
- Не рекомендуется терапия саксаглиптином** у пациентов с СД 2 и ХСН, поскольку может способствовать увеличению частоты госпитализации по поводу ХСН [428].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2)
Комментарии: Исследование SAVOR-TIMI 53 продемонстрировало увеличение госпитализаций по поводу декомпенсации ХСН у пациентов с СД 2 и ХСН, получающих терапию саксаглиптином.
Другие лекарственные препараты из группы иДПП-4 у пациентов с СД 2 и ХСН в крупных рандомизированных исследованиях (EXAMINE, TECOS, CARMELINA) не увеличивали риск декомпенсации ХСН и частоту госпитализаций в связи с ХСН [429–431].
- Не рекомендуется применение тиазолидиндионов у пациентов с СД 2 и ХСН ввиду возможного увеличения риска прогрессирования ХСН [415,416].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1)
Комментарии: Тиазолидиндионы приводят к задержке натрия и воды, увеличивая риск прогрессирования ХСН, в связи с чем их назначение не рекомендуется у пациентов с ХСН.
ОСОБЕННОСТИ ЗАБОЛЕВАНИЙ АРТЕРИЙ НИЖНИХ КОНЕЧНОСТЕЙ ПРИ САХАРНОМ ДИАБЕТЕ 2 ТИПА
Заболевание артерий нижних конечностей (ЗАНК) у пациентов с СД рассматривается в рамках АССЗ. В настоящее время выявлены многочисленные факторы риска ЗАНК: генетическая предрасположенность к развитию атеросклероза, возраст старше 45 лет, курения, АГ, ожирение, неудовлетворительный контроль и большая длительность СД, дислипидемия, ХБП, гипергомоцистенемия [274]. Распространенность ЗАНК у пациентов с СД варьирует в пределах 10 – 40%, а при наличии хронических трофических язв нижних конечностей достигает 50%.
Прогрессирование ЗАНК может привести к развитию критической ишемии [274,432]. Для длительно текущего СД 2, особенно осложненным ДН, характерно развитие атеросклероз Менкеберга – диффузный кальциноз средней оболочки артерии [433]. Единой классификация ЗАНК при СД в настоящее время нет. Использование раннее предлагаемых классификации Фонтейно-Покровского и Рутерфорда нецелесообразно, так как они не отражают степень тяжести хронической артериальной недостаточности при СД [3].
Диагностика
- Рекомендуется проводить cбор жалоб и анамнеза, пальпаторную оценку пульсации артерий стопы и голени ежегодно всем пациентам с СД 2 для первичной диагностики ЗАНК [21,22,434].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Пальпаторная оценка пульсации артерий нижних конечностей может быть затруднена или невозможна у пациентов с выраженными периферическими отеками или значимой деформацией стопы и голени [435].
Симптомы перемежающейся хромоты (боль, дискомфорт в мышцах нижних конечностей (чаще в икроножных мышцах, реже в ягодичной области, бедре и стопе), возникающее при физической нагрузке; наличие боли или дискомфорт в нижних конечностях в покое, усиливающиеся в положении лежа) могут отсутствовать у лиц с сопутствующей нейропатией. В этом случае, необходимо сделать акцент на осмотре конечностей с оценкой цвета кожи и состояния волосяного покрова [436].
- Рекомендуется использовать расчет лодыжечно-плечевого индекса (ЛПИ) пациентам с СД 2 с клиническими проявлениями ЗАНК для скрининга заболевания [437,438].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: ЛПИ в норме превышает 0,9. ЛПИ >1,3 свидетельствует о ригидности артериальной стенки и требует подтверждения нарушения проводимости другими методами диагностики.
Лечение
- Рекомендуется отказ от курения всем курящим пациентам с СД 2 с ЗАНК с целью профилактики прогрессирования ЗАНК [439,440].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Рекомендуется достижение и поддержание целевых показателей гликемии пациентам с СД 2 с ЗАНК с целью профилактики прогрессирования ЗАНК [3,39,441,442].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
- Рекомендуется достижение и поддержание целевых показателей ХЛНП пациентам СД 2 с ЗАНК для профилактики прогрессирования ЗАНК [390].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Рекомендуется постоянный прием антиагрегантной терапии (ацетилсалициловая кислота 75 — 100 мг в день) пациентам СД 2 с ЗАНК для профилактики прогрессирования осложнения [390].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Рекомендуется поддержание целевого уровня АД пациентам с СД 2 и ЗАНК для профилактики прогрессирования осложнения [3].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Рекомендуется гипокалорийное питание и, по возможности, интенсификация физических нагрузок пациентам с СД 2 и ЗАНК и избыточной массой тела для снижения веса [3,443,444].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Реабилитация пациентов включает в себя поддержание индивидуальных целевых показателей углеводного и липидного обмена, АД, обучение правилам ухода за ногами, при необходимости профессиональный подиатрический уход [445].
Профилактика и диспансерное наблюдение
Профилактические мероприятия при ЗАНК должны быть направлены на поддержание кровотока пораженной конечности, предотвращения формирования трофических язв и потери конечности [3,443].
ОСОБЕННОСТИ КРИТИЧЕСКОЙ ИШЕМИИ НИЖНИХ КОНЕЧНОСТЕЙ ПРИ САХАРНОМ ДИАБЕТЕ 2 ТИПА
Критическая ишемия нижних конечностей (КИНК) — состояние, при котором имеет место выраженное снижение кровотока по магистральным артериям нижних конечностей, приводящее к гипоксии мягких тканей и угрожающее их жизнеспособности.
Классификация — отсутствует.
Диагноз КИНК ставится на основании:
- постоянная ишемическая боль в покое, требующая регулярного обезболивания в течение более чем двух недель;
- наличие язвы или гангрены пальцев или стопы на фоне систолического давления в тибиальных артериях ≤ 50 мм.рт.ст. или пальцевого давления ≤ 30 мм.рт.ст. [439,443].
- Рекомендуется проведение ультразвукового дуплексного сканирования, определения парциального давления кислорода в мягких тканях (оксиметрии), а при принятии решения об оперативном лечении – ангиографии артерий нижней конечности или магнитно-резонансной ангиографии, пациентам с СД 2 и клинической картиной КИНК для верификация уровня поражения [443,446].
Уровень убедительности рекомендаций В (уровень достоверности доказательств — 3)
Комментарии: В связи с необходимостью применения йодсодержащего контрастного вещества процедура должна проводиться с осторожностью в связи с риском развития контраст- индуцированной нефропатии и (редко) тяжелых аллергических реакций. Необходимо проводить профилактику контрастиндуцированной нефропатии в всех пациентов с СД 2 (оценка СКФ, отмена петлевых диуретиков, блокаторов рецепторов ангиотензина II, иНГЛТ-2 и метформина, назначение регидратационной терапии в раннем периоперационном периоде).
Лечение
- Рекомендуется срочная госпитализация в отделение сосудистой хирургии многопрофильного стационара пациентов с СД 2 и КИНК для проведения реваксуляризации конечности [439,443,447,448].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 5)
Комментарий: Решение вопроса о методе реваксуляризации может быть принято ангиохирургом совместно с рентгенэндоваскулярным хирургом и эндокринологом. Для пациентов с СД 2 и претерминальной стадией ХБП необходимо наличие отделения гемодиализа при выборе лечебного учреждения.
Реабилитация
- Рекомендуется активное динамическое наблюдение врача-эндокринолога и врача-сердечно-сосудистого хирурга с контролем ультразвукового дуплексного сканирования артерий нижних конечностей 1 раз в 3 месяца, постоянное применение двухкомпонентной дезагрегантной терапии (клопидогрел**/ + ацетилсалициловая кислота**) в течение не менее 6 месяцев пациентам с СД 2 после проведения реваскуляризирующего вмешательства для профилактики рестеноза артериального русла [449,450].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
- Рекомендуется назначение трехкомпонентоной терапии с применением непрямых антикоагулянтов пациентам с СД 2 и высоким риском рестеноза/ретромбоза в раннем послеоперационном периоде после проведения реваскуляризирующего вмешательства для профилактики рестеноза и раннего ретромбоза артериального русла [18,451–453].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
Комментарий: Проведение антикоагулянтной и двойной дезагрегантной терапии у пациентов с СД требует оценки состояния глазного дна и своевременного проведения ЛКС [274].
Профилактика и диспансерное наблюдение
Основой профилактики развития КИНК являются достижение и поддержание индивидуальных значений гликемии и контроль сердечно-сосудистых факторов риска (отказ от курения, достижение и поддержание индивидуальных значений АД и ХЛНП), регулярные физические нагрузки. Пациенты, перенесшие реваскуляризацию артерий нижних конечностей по поводу КИНК, нуждаются в динамическом наблюдении эндокринолога, хирурга по месту жительства. с проведением ультразвукового дуплексного сканирования артерий нижних конечностей через 3 и 6 месяцев после оперативного лечения, далее 2 раза в год.
ОСОБЕННОСТИ ЛЕЧЕНИЯ САХАРНОГО ДИАБЕТА 2 ТИПА ПРИ БЕРЕМЕННОСТИ
Беременность, развившаяся на фоне СД, сопровождается риском для здоровья матери и плода. Планирование беременности и поддержание физиологических значений уровня глюкозы у беременных с СД позволяет снизить частоту осложнений и течения и исходов беременности [454,455].
- Рекомендуется планирование беременности у пациенток с СД 2 для профилактики развития пороков плода и неблагоприятных исходов беременности как для матери, так и для плода [454,456,457].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Эффективный метод контрацепции следует применять до тех пор, пока не будет проведено надлежащее обследование и подготовка к беременности. При планировании беременности необходимо определение уровня HbA , креатинина сыворотки крови, соотношение альбумин/креатинин мочи, уровня ТТГ, назначение фолиевой кислоты** в дозе не менее 400 мкг, препаратов йодида калия** 150 мкг.
- Рекомендуется достижение компенсации углеводного обмена за 3-4 месяца до зачатия пациенткам с СД 2, планирующим беременность, для снижения риска развития пороков у плода и профилактики неблагоприятных исходов беременности [458,459].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарии: Цели лечения в этот период соответсвуют: HbA1с < 6.5%, глюкоза плазмы натощак/перед едой < 6,1 ммоль/л, глюкоза плазмы через 2 ч после еды < 7,8 ммоль/л . Необходимо информирование пациенток с СД 2 и членов ее семьи о возможных рисках для матери и плода при отсутствии удовлетворительной компенсации углеводного обмена на момент зачатия и во время беременности.
- Рекомендуется перевод на инсулинотерапию пациенток с СД 2, планирующих беременность, для поддержания стабильной компенсации углеводного обмена [460,461].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарии: При планировании беременности необходимо перевести пациентку с СД 2 на инсулинотерапию, в связи с отсутствием проницаемости плаценты для препаратов инсулина [462–465]. В случае наступления беременности на фоне терапии пероральными сахароснижающими препаратами, необходимо прием препаратов отменить и инициировать инсулинотерапию.
- Рекомендуется отменить прием иАПФ пациенткам с СД 2, планирующим беременность, для предупреждения тератогенного влияние данных препаратов [466].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
- Рекомендуется отменить прием ингибиторов ГМГ-КоА редуктазы пациенткам с СД 2, планирующим беременность, для предупреждения тератогенного влияния данных препаратов [467].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
- Рекомендуется консультация врача-офтальмолога с биомикроскопией глазного дна под мидриазом пациенткам с СД 2, планирующим беременность, для оценки наличия и выраженности ретинопатии [468].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
- Рекомендуется оценка стадии ХБП, консультация нефролога пациенткам с СД 2, планирующим беременность, для оценки наличия и выраженности патологии почек [469–472].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
- Рекомендуется ежедневный самоконтроль гликемии во время беременности у пациенток с СД 2 — не менее 7 раз в сутки (перед и через 1 час после приемов пищи, на ночь), при плохом самочувствии, при необходимости (риск гипогликемии, титрация дозы пролонгированного инсулина) – в 3 и 6 ч для оценки степени достижения целевых показателей гликемического контроля и своевременной коррекции терапии в целях снижения риска преэкламсии, неблагоприятных исходов беременности и родоразрешения [3].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5
- Рекомендуется интенсифицированная инсулинотерапия в режиме многократных инъекций инсулина пациенткам с СД 2, планирующим беременность и во время беременности для поддержания стабильной компенсации углеводного обмена [473,474].
Уровень убедительности рекомендаций В (уровень достоверности доказательств — 2)
Комментарии: Необходимо структурированное обучение пациенток с СД 2 принципам интенсифицированной инсулинотерапии в базис-болюсном режиме. Возможен перевод на помповую инсулинотерапию на этапе планирования беременности [474].
- Рекомендуется поддержание целевых значений гликемического контроля пациенткам с СД 2 во время беременности: глюкоза плазмы натощак/перед едой/перед сном/3 ч <5,3 ммоль/л; глюкоза плазмы через 1 час после еды <7,8 ммоль/л или через 2 часа после еды <6,7 ммоль/л; HbA <6,0 % для снижения рисков неблагоприятных исходов беременности для матери и плода [475–479].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
- Рекомендуется мультидисциплинарный подход к ведению беременности у пациенток с СД 2: наблюдение врача-акушера-гинеколога, врача-эндокринолога и врача-терапевта или врача общей практики для обеспечения комплексного ведения беременности и профилактики неблагоприятных исходов беременности [480,481].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: Срок и метод родоразрешения определяется акушерскими показаниями. Для обеспечения комплексного подхода к родоразрешению и послеродовому ведению рекомендуется родоразрешение в специализированном роддоме.
ОСОБЕННОСТИ САХАРНОГО ДИАБЕТА 2 ТИПА В ПОЖИЛОМ ВОЗРАСТЕ
Единого определения понятия «пожилой возраст» не существует.
Применительно к медицинским рекомендациям в развитых странах наиболее часто определение «пожилой возраст» относится к лицам старше 65 лет [482,483].
Диагностические критерии СД в пожилом возрасте не отличаются от таковых для всей популяции в целом (см. раздел «Диагностика»). Однако следует учитывать, что у части пожилых пациентов показатели HbA1с могут быть неточными из-за сопутствующих заболеваний, влияющих на продолжительность жизни эритроцитов [9].
Особенности СД 2 у лиц пожилого возраста [4]:
Клинические:
- часто бессимптомное течение (отсутствие специфических жалоб на полиурию, жажду, сухость во рту);
- нередко наличие микро- и макроангиопатий уже на момент выявления СД;
- множественная коморбидная патология.
Лабораторные:
- отсутствие гипергликемии натощак у ряда пациентов;
- частое преобладание изолированной постпрандиальной гипергликемии;
- повышение почечного порога для глюкозы с возрастом.
Психосоциальные:
- течение заболевания в условиях социальной изоляции и недостаточной материальной обеспеченности;
- нарушение когнитивных функций (снижение памяти, обучаемости и др.).
Лечение
Выбор индивидуальных целей лечения у пожилых пациентов с СД (показатели контроля углеводного обмена):
Выбор идивидуальных целей лечения у пожилых пациентов с СД 2 зависит от многих факторов: ожидаемой продолжительности жизни пациента; коморбидной патологии, прежде всего состояния сердечно-сосудистой системы; риска гипогликемических состояний; сохранности когнитивных функций; категории функциональной активности [482,484].
Определение функциональных категорий пожилых пациентов с СД:
Пожилые пациенты с СД 2 нуждаются в персонализации рекомендаций с учетом разного уровня зависимости от посторонней помощи [484].
Категория пациентов: функционально независимые
Пациенты, которые могут проживать независимо, не нуждаются в посторонней поддержке в мероприятиях повседневной активности (либо в минимальном объеме).
Категория пациентов: функционально зависимые
Пациенты, которые имеют нарушения в выполнении обычных мероприятий повседневной активности (например одевание, процедуры личной гигиены), что увеличивает потребность в дополнительной медицинской и социальной поддержке и риск госпитализаций.
Среди этих пациентов со сниженной функциональной активностью две группы требуют особого рассмотрения (с синдромом старческой астении и с деменцией).
Подкатегория А:
Старческая астения. Пациенты с этим синдромом характеризуются повышенной утомляемостью, снижением веса, ограничением мобильности и мышечной силы, увеличением риска падений.
Подкатегория В:
Деменция. У пациентов с деменцией имеются когнитивные нарушения, которые приводят к потере возможности самообслуживания (снижение памяти, ориентации во времени и пространстве, изменения личности). Соматически пациенты с деменцией могут одлительно оставаться сохранными.
Категория пациентов: завершающий этап жизни
Ожидаемая продолжительность жизни менее 6 мес.
Алгоритм выбора индивидуальных целевых показателей углеводного обмена у у пациентов пожилого возраста по HbA1с представлен в табл. 28.
Таблица 28. Алгоритм индивидуализированного выбора целей терапии при СД в пожилом возрасте по HbA1с [3]
1Нормальный уровень в соответствии со стандартами DCCT: до 6%.
2ИБС (инфаркт миокарда в анамнезе, шунтирование/стентирование коронарных артерий, стенокардия); нарушение мозгового кровообращения в анамнезе; заболевания артерий нижних конечностей (с симптоматикой).
3Основными критериями риска тяжелой гипогликемии являются: тяжелая гипогликемия в анамнезе, бессимптомная гипогликемия, большая продолжительность СД, ХБП С3-5, деменция.
Примечание: Следует учесть, что даже в пожилом возрасте ожидаемая продолжительность жизни может быть достаточно высокой и в этих случаях не следует допускать завышения индивидуальных целей лечения.
Особенности питания
Диетические ограничения, в том числе для снижения массы тела, следует использовать с осторожностью и лишь в том случае, если они приводят к клинически значимому улучшению углеводного или липидного обмена, уровня АД или других важных показателей состояния здоровья. Следует помнить о потенциально неблагоприятном влиянии гипокалорийного питания на костную ткань, поступление витаминов, развите саркопении.
Нет необходимости рекомендовать строго определенное количество углеводов пожилым пациентам с нормальной массой тела, не получающим инсулинотерапию. При использовании инсулина короткого (ультракороткого) действия возможна практически ориентированная оценка количества углеводов в пище
Особенности физической активности
Регулярный физические нагрузки очень желательны, но они должны быть строго индивидуализированы в соответствии с общим физическим состоянием пациента, наличием и тяжестью осложнений и сопутствующих заболеваний. Рекомендуются прогулки по 30–60 мин ежедневно или через день.
Медикаментозная терапия
Требования к сахароснижающим препаратам у пожилых пациентов с СД 2:
- минимальный риск гипогликемии;
- отсутствие нефро-, гепато- и кардиотоксичности;
- минимальное взаимодействие с другими лекарственными препаратами;
- удобство применения.
Следует учитывать, что достаточно часто у пожилых пациентов сахароснижающая терапия может быть избыточной, что увеличивает риск гипогликемий. В этом случае может быть проведена деинтенсификация (депрескрайбинг, упрощение) лечения, особенно у пациентов с достигнутым в рамках индивидуальной цели HbA1с . Деинтенсификация лечения может быть осуществлена посредством уменьшения дозы, переводом на препарат с низким риском гипогликемий, отмены медикаментозной терапии.
- Рекомендуется использовать метформин у пациентов с СД 2 пожилого возраста для инициации сахароснижающей терапии (при условии его применения с учетом противопоказаний) [3,482,483,485].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
- Рекомендуется использование сахароснижающих препаратов с низким риском гипогликемий пациентам СД 2 пожилого возраста для осуществления безопасной терапии СД [3,482,483,485].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5 )
Комментарии: иДПП-4 обладают благоприятным профилем безопасности, сохраняют свою эффективность независимо от возраста, не увеличивают массу тела, могут применяться при снижении функции почек и достаточно хорошо изучены у лиц пожилого возраста [486–492]
Препараты иДПП-4 предпочтительнее ПСМ для интенсификации терапии у лиц пожилого возраста в связи с низким риском гипогликемий [492].
иНГЛТ-2 показали значимые преимущества у лиц с АССЗ и ХСН, однако у пожилых пациентов применяются с осторожностью (имеют инструкционные ограничения по возрасту). Следует учитывать риск развития гиповолемии и ортостатической гипотензии у пожилых.
арГПП-1 (лираглутид, дулаглутид, семаглутид) показали значимые преимущества у пациентов c АССЗ), однако у части пожилых пациентов снижение массы тела может быть нежелательно.
- Рекомендуется соблюдать большую осторожность при использовании препаратов сульфонилмочевины у пожилых пациентов с СД 2 в связи с риском развития гипогликемий [482,483,485].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Осторожность в отношении назначения препаратов сульфонилмочевины (ПСМ) пожилым пациентам обсуловлена увеличивающимся с возрастом риском гипогликемий [493]. Прием ПСМ начинают с доз, вполовину меньших, чем в более молодом возрасте; у лиц с нерегулярным режимом питания прием ПСМ длительного действия нежелателен; в отдельных случаях более предпочтительны короткодействующие препараты.
Глибенкламид не рекомендован пожилым пациентам с СД 2 в связи с наибольшим риском гипогликемий среди ПСМ [494,495].
- Не рекомендуется применение ТЗД пациентам с СД 2 пожилого возраста в связи с возможными нежелательными побочными эффектами [3,482,483,485].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: ТЗД могут способствовать задержке жидкости и ухудшать течение часто встречающейся у пожилых пациентов с ХСН [496], а также увеличивать риск переломов [497].
- Рекомендуется начинать инсулинотерапию с наиболее простых режимов: с базальных инсулинов (НПХ, гларгин**, детемир**, деглудек**) или комбинированных препаратов (готовых смесей инсулинов/аналогов инсулина и готовой комбинации аналогов инсулина) пациентам с СД 2 пожилого возраста в случае клинической необходимости для улучшения гликемического контроля [3,482,483,485].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: интенсифицированная инсулинотерапия возможна только при сохранении когнитивных функций пожилого пациента, после обучения основным правилам инсулинотерапии и самоконтроля уровня гликемии. У пациентов с СД 2, ранее длительно получавших интенсифицированную инсулинотерапию, в случае появления когнитивных нарушений следует рассмотреть более простой режим (например, перевод на готовые смеси инсулина).
Лечение
При лечении СД 2 необходимо придерживаться стратегии многофакторного воздействия и, помимо адекватного контроля углеводного обмена, стремиться достигать целевых показателей АД; липидного обмена; использовать препараты, влияющие на снижение сердечно-сосудистого риска; модифицировать образ жизни (включая физическую активность, снижение массы тела при необходимости, отказ от курения и др.). Многофакторные вмешательства могут не только значительно снижать риск микрососудистых осложнений и сердечно-сосудистые риски, но и, возможно, приводить к значимому снижению смертности у пациентов с СД 2 [34].
Изменение образа жизни является основой терапии СД 2 и должно продолжаться на всем протяжении заболевания.
Обучение принципам управления заболеванием и мотивация пациента должны начинаться незамедлительно и сопровождать лечение на всем его протяжении.
ТЕРАПЕВТИЧЕСКИЕ ЦЕЛИ
Показатели контроля углеводного обмена (индивидуальные цели лечения)
- Рекомендуется выбор индивидуальных целей гликемического контроля в зависимости от возраста пациента, ожидаемой продолжительности жизни, функциональной зависимости, наличия атеросклеротических сердечно-сосудистых заболеваний (АССЗ) и риска тяжелой гипогликемии лицам с СД 2 с целью безопасной терапии, обеспечивающей профилактику или замедление прогрессирования осложнений СД [3,35–42].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: для большинства взрослых пациентов с СД 2 адекватным является целевой уровень HbA1с менее 7.0% [36,39,43].
Алгоритм индивидуализированного выбора целей терапии по HbA1с представлен в табл. 4. Данные целевые значения не относятся к беременным женщинам
1Данные целевые значения не относятся к беременным женщинам.
2Нормальный уровень в соответствии со стандартами DCCT: до 6%.
3ИБС (инфаркт миокарда в анамнезе, шунтирование/стентирование коронарных артерий, стенокардия); нарушение мозгового кровообращения в анамнезе; заболевания артерий нижних конечностей (с симптоматикой).
4Основными критериями риска тяжелой гипогликемии являются: тяжелая гипогликемия в анамнезе, бессимптомная гипогликемия, большая продолжительность СД, ХБП С3-5, деменция.
Примечание: Следует учитывать, что биологический и паспортный возраст часто не совпадают, поэтому определения молодого, среднего и пожилого возраста относительно условны.
В то же время существует понятие «ожидаемой продолжительности жизни» (ОПЖ), которая в большей степени, чем возраст, позволяет определить общее состояние пациента и клиническую значимость развития у него осложнений. Даже в пожилом возрасте ОПЖ может быть достаточно высокой и в этих случаях не следует допускать завышения индивидуальных целей лечения.
Соответствие HbA1с целевым значениям пре- и постпрандиального уровня глюкозы плазмы1 приведено в табл. 5.
Таблица 5. Соответствие HbA1с целевым значениям пре- и постпрандиального уровня глюкозы плазмы1
1Данные целевые значения не относятся к беременным женщинам.
2Нормальный уровень в соответствии со стандартами DCCT: до 6%.
В табл. 6 представлено соответствие HbA1с среднесуточному уровню глюкозы плазмы за последние 3 мес.
Таблица 6. Соответствие HbA1с среднесуточному уровню глюкозы плазмы за последние 3 мес.
ССГП — среднесуточный уровень глюкозы плазмы
ССГП (ммоль/л) = 1.5944 × HbA1с (%) – 2.594 [44]
Целевые уровни показателей липидного обмена
- Рекомендуется определять целевые уровни ХЛНП пациентам с СД 2 с учетом индивидуальных особенностей пациента для снижения риска сердечно-сосудистых событий и осложнений [45–51].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: выбор целевых уровней ХЛНП представлен в табл.7.
Таблица 7. Выбор целевых уровней холестерина липопротеидов низкой плотности
1 Перевод из ммоль/л в мг/дл: ммоль/л × 38,6 = мг/дл
2 Протеинурия, СКФ < 30 мл/мин/1,73 м , гипертрофия левого желудочка или ретинопатия.
3 Возраст, артериальная гипертензия, дислипидемия, курение, ожирение
Целевые уровни показателей артериального давления
- Рекомендуется выбор индивидуальных целевых уровней систолического и диастолического АД лицам с СД 2 для снижения риска сердечно-сосудистых событий [52–55].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Комментарии: целевые уровни показателей АД представлены в табл. 8.
Таблица 8. Выбор целевых уровней артериального давления (при условии хорошей переносимости)
1Нижняя граница целевых показателей АД относится к лицам на антигипертензивной терапии
КОНТРОЛЬ УРОВНЯ ГЛЮКОЗЫ
Для самоконтроля уровня глюкозы крови рекомендуется применять глюкометры, предназначенные для индивидуального использования, в том числе с настройкой индивидуального целевого диапазона гликемии, а также передающие данные об уровне глюкозы на смартфон, откуда они могут быть использованы для удаленного мониторинга.
Индивидуальные глюкометры должны соответствовать ГОСТ РИСО 15197-2015 по аналитической и клинической точности [56]. При уровне глюкозы плазмы <5,6 ммоль/л 95% измерений должны отклоняться от эталонного анализатора не более чем на ± 0,8 ммоль/л, при уровне глюкозы плазмы ≥5,6 ммоль/л 95% измерений должны отклоняться от эталонного анализатора не более чем на ±15%.
В условиях лечебно-профилактических учреждений, помимо лабораторных анализаторов, необходимо использовать глюкометры для профессионального применения (многопользовательские, госпитальные).
Системы длительного (непрерывного) мониторирования глюкозы (НМГ) измеряют глюкозу в интерстициальной жидкости непрерывно с частотой 5-15 минут с помощью устанавливаемых подкожно датчиков (сенсоров). Существует разница между отображаемым значением интерстициальной и капиллярной глюкозы (в среднем на 8-10 минут, максимально до 20 минут). Таким образом, в случае стабильного уровня глюкозы в крови отображаемые уровни будут близки к уровням капиллярной глюкозы. Однако во время быстрого повышения или понижения уровня глюкозы в крови отображаемое значение, как правило, будет ниже или выше, соответственно.
Доступные в настоящее время системы НМГ могут быть разделены на три категории:
- постоянное НМГ в «слепом» режиме или т.н. профессиональное НМГ позволяет оценить уровень глюкозы за короткий промежуток времени (от несколько дней до 2 недель) ретроспективно. Основным назначением данного метода является объективная оценка гликемического профиля (в том числе вариабельности глюкозы), выявление скрытых эпизодов гипо-/гипергликемий с целью коррекции проводимого лечения, а также обучение пациентов. В период использования данных систем пациент должен проводить параллельный самоконтроль гликемии с помощью глюкометров для последующей калибровки;
- постоянное НМГ в реальном времени отражает текущий уровень глюкозы, тенденции (направления и скорости) изменения глюкозы, график глюкозы за предыдущее время (в том числе вариабельность). Они имеют сигналы тревоги, которые активируются при достижении гликемией пороговых значений, прогнозировании этих значений, а также при достижении порогового уровня скорости изменения гликемии. В период использования данных систем пациент должен проводить параллельный самоконтроль гликемии с помощью глюкометров для последующей калибровки. Некоторые модели систем НМГ в реальном времени передают данные об уровне глюкозы на смартфон, откуда они могут быть сохранены на сервере в сети Интернет и использованы для удаленного мониторинга;
- периодически сканируемое/просматриваемое НМГ или флеш-мониторирование глюкозы (ФМГ) не отображает данные об уровне глюкозы автоматически, а только при приближении на короткое расстояние сканера (ридера) к датчику (сенсору). ФМГ предоставляет информацию о текущем уровне глюкозы, тенденции (направления и скорости) изменения глюкозы, график глюкозы за предыдущее время (в том числе вариабельность). В период использования ФМГ не требуется калибровка.
С учетом большого объема информации, накапливаемого в процессе использования, и возникающими трудностями в их наглядной интерпретации специалистами, необходимо периодическое считывание данных НМГ и ФМГ с последующим анализом, с использованием специализированного программного обеспечения (в том числе амбулаторного профиля глюкозы). Могут быть проанализированы различные показатели вариабельности глюкозы, а также время нахождения в целевом и гипогликемическом диапазоне.
В настоящее время НМГ в реальном времени и ФМГ используются как дополнение к традиционному самоконтролю гликемии и полностью не заменяют его!
Использование НМГ в реальном времени и ФМГ может быть полезным для пациентов с СД любого типа, получающих интенсифицированную инсулинотерапию (многократные инъекции инсулина или инсулиновая помпа***), исходно проводящих самоконтроль гликемии с частотой не менее 4 раз в сутки, особенно беременных женщин, а также при нарушении распознавания гипогликемии.
- Рекомендуется проведение самоконтроля гликемии с помощью глюкометров всем пациентам с СД 2 с целью оценки гликемического профиля и эффективности проводимого лечения [3,36,65–72,57–64]
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: частота самоконтроля гликемии зависит от степени достижения целевых уровней гликемического контроля и вида сахароснижающей терапии:
— в дебюте заболевания и при недостижении целевых уровней гликемического контроля – не менее 4 раз в сутки (перед едой, через 2 часа после еды, перед сном, периодически ночью);
— в дальнейшем (при достижении целевх уровней гликемического контроля) в зависимости от вида сахароснижающей терапии:
— на интенсифицированной инсулинотерапии: не менее 4 раз в сутки (перед едой через 2 часа после еды, на ночь, периодически ночью); дополнительно перед физическими нагрузками и после них, при подозрении на гипогликемию, а также если предстоят какие-то действия, потенциально опасные для пациента и окружающих (например, вождение транспортного средства или управление сложными механизмами);
— на пероральной сахароснижающей терапии и/или арГПП-1 и/или базальном инсулине: не менее 1 раза в сутки в разное время + 1 гликемический профиль (не менее 4 раз в сутки) в неделю; возможно уменьшение частоты самоконтроля гликемии при использовании только препаратов с низким риском гипогликемии;
— на готовых смесях инсулина: не менее 2 раз в сутки в разное время + 1 гликемический профиль (не менее 4 раз в сутки) в неделю;
— на диетотерапии: не менее 1 раза в неделю в разное время суток.
Рекомендуется дополнительное проведение самоконтроля гликемии перед физическими нагрузками и после них, при подозрении на гипогликемию, а также если предстоят какие-то действия, потенциально опасные для пациента и окружающих (например, вождение транспортного средства или управление сложными механизмами).
- Рекомендуется использовать глюкометры для профессионального применения (многопользовательские, госпитальные) у пациентов с СД 2 в условиях лечебно-профилактических учреждений для контроля гликемии [73–77].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Многопользовательские глюкометры обладают более высокой точностью измерений по сравнению с индивидуальными глюкометрами и выдерживают многократные циклы дезинфекции в соответствии с хорошо валидированными методами, представленными производителем.
Многопользовательский глюкометр необходимо дезинфицировать после каждого измерения уровня глюкозы крови у каждого пациента средствами, обладающими фунгицидной, антибактериальной и противовирусной активностью, и не влияющими на функциональные свойства глюкометра.
- Рекомендуется исследование уровня HbA1с 1 раз в 3 месяца пациентам с СД 2 с целью определения степени достижения целевых показателей гликемического контроля и стратификации риска развития осложнений СД [3,36,57,58,78–83].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
- Рекомендуется применение НМГ в «слепом» режиме у пациентов с СД 2 для оценки гликемического профиля и эффективности проводимого лечения в определенных клинических ситуациях [75,84,85].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Проведение НМГ в «слепом» режиме может быть полезно как амбулаторно, так и в условиях стационара, для:
— выявления ночной гипо- и гипергликемии;
— оценки расширенного перечня показателей гликемического контроля в том числе: время в целевом диапазоне / гипогликемии / гипергликемии, вариабельность гликемии и др.;
- Рекомендуется применение НМГ в реальном времени или ФМГ у пациентов с СД 2 на интенсифицированной инсулинотерапии для достижения индивидуальных целевых показателей гликемического контроля, снижения риска гипогликемии (в том числе тяжелой) и вариабельности гликемии, увеличения времени в целевом диапазоне, повышения качества жизни [84–88].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: Применение НМГ в реальном времени или ФМГ следует рассмотреть у данной категории пациентов при:
— тяжелых гипогликемиях (≥1 раза за последний год);
— частых эпизодах легкой гипогликемии;
— при нарушении распознавания гипогликемии;
— высокой вариабельности гликемии независимо от уровня НbА ;
— времени в целевом диапазоне менее 50% по данным НМГ в «слепом» режиме.
- Рекомендуется проведение самоконтроля гликемии при помощи индивидуального глюкометра пациентам с СД 2, использующим НМГ в реальном времени или ФМГ, для оценки точности данных мониторирования и решения вопроса о коррекции лечения [84,89].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: НМГ в реальном времени и ФМГ являются дополнительными средствами контроля гликемии и не исключают самоконтроль гликемии при помощи глюкометра.
НЕМЕДИКАМЕНТОЗНЫЕ МЕТОДЫ ЛЕЧЕНИЯ
Рекомендации по питанию.
- Рекомендуется рассматривать питание как часть терапевтического плана у всех пациентов СД 2 при любом варианте медикаментозной сахароснижающей терапии с для достижения метаболических целей [90,91].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: поскольку питание является важной составляющей образа жизни и оказывает сильное влияние на качество жизни, при формировании рекомендаций по питанию должны учитываться персональные предпочтения.
В целом речь идет не о жестких диетических ограничениях, которые трудно реализовать на долгосрочной основе, а о постепенном формировании стиля питания, отвечающего актуальным терапевтическим целям.
- Рекомендуется ограничение калорийности рациона всем пациентам СД 2 с избыточной массой тела/ожирением с целью умеренного снижения массы тела [92–95].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Снижение массы тела обеспечивает положительный эффект в отношении гликемического контроля, липидов и АД, особенно в ранний период заболевания.
Достижение снижения массы тела наиболее эффективно при одновременном применении физических нагрузок и обучающих программ.
Резкие, нефизиологические ограничения в питании и голодание противопоказаны.
- Не рекомендуется определение процентного соотношения калорий из белков, жиров и углеводов у пациентов с СД 2 ввиду отсутствия значимых преимуществ для снижения массы тела и улучшения гликемического контроля [90,92,96,97].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: Рекомендации формируются на основе анализа актуального образца питания и метаболических целей.
- Рекомендуется максимальное ограничение жиров (прежде всего животного происхождения) и сахаров; умеренное (в размере половины привычной порции) – продуктов, состоящих преимущественно из сложных углеводов (крахмалов) и белков; неограниченное потребление – продуктов с минимальной калорийностью (в основном богатых водой и клетчаткой овощей) пациентам с СД 2 для снижения массы тела [98–105].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2).
Комментарии: основные рекомендации по питанию при избыточной массе тела отражены в Приложении В «Питание при избыточном весе». Допустимо умеренное потребление некалорийных сахарозаменителей пациентам с СД 2 для замены пищевого сахара [92,106–108].
- Рекомендуется учет потребления углеводов пациентам с СД 2 для достижения хорошего гликемического контроля [109–113].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2).
- Рекомендуется пациентам с СД 2, получающим инсулин короткого действия (ИКД) или ультракороткого действия (ИУКД), проводить обучение подсчету углеводов по системе «хлебных единиц» для определения дозы инсулина [90,92,111,114–117].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: В других случаях может быть достаточно практически ориентированной оценки [90].
- Рекомендуется потребление углеводов в составе овощей, цельнозерновых, молочных продуктов, в противовес другим источникам углеводов, содержащих дополнительно насыщенные или трансжиры, сахара или натрий, пациентам с СД 2 для поддержания общего здоровья [118,119,128,120–127].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2).
Комментарии: Важно также включать в рацион продукты, богатые моно- и полиненасыщенными жирными кислотами (рыба, растительные масла).
- Не рекомендуется употребление алкогольных напитков в количестве более 1 условной единицы для женщин и 2 условных единиц для мужчин в сутки у пациентов СД 2 для предупреждения гипогликемии [90,129–132].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4).
Комментарии: Одна условная единица соответствует 15 г этанола, или примерно 40 г крепких напитков, или 140 г вина, или 300 г пива. Употребление алкоголя увеличивает риск гипогликемии, в том числе отсроченной, у тех пациентов, которые получают секретагоги и инсулин. Необходимо обучение и постоянный контроль знаний о профилактике гипогликемий.
Употребление алкогольных напитков представляет серьезную угрозу при наличии панкреатита, выраженной нейропатии, гипертриглицеридемии, алкогольной зависимости.
Рекомендации по физической активности
- Рекомендуется регулярная физическая активность пациентам с СД 2 для улучшения компенсации углеводного обмена, снижения и поддержания массы тела, уменьшения инсулинорезистентности и степени абдоминального ожирения, улучшения дислипидемии, повышения сердечно-сосудистой тренированности [133–137].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2).
Комментарии: Физическая активность подбирается индивидуально, с учетом возраста пациента, осложнений СД, сопутствующих заболеваний, а также переносимости.
- Рекомендуются аэробные физические упражнения продолжительностью 30–60 минут, предпочтительно ежедневно, но не менее 3 раз в неделю, суммарной продолжительностью не менее 150 минут в неделю пациентам с СД 2 для получения стойкого эффекта [138–142].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2).
Комментарии: У пациентов с СД 2, получающих инсулин, ПССП, стимулирующие секрецию инсулина (и крайне редко – другие сахароснижающие средства), физическая активность может вызвать гипогликемию [139].
Противопоказания и меры предосторожности определяются наличием осложнений СД и сопутствующих заболеваний.
Риск ИБС требует обязательного проведения ЭКГ (по показаниям – нагрузочных проб и т.д.) перед началом программы физической активности.
МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ
Общие принципы медикаментозной терапии
Индивидуальный подход к каждому пациенту с СД 2 является приоритетным при выборе тактики лечения.
Изменение образа жизни (рациональное питание и повышение физической активности) и обучение принципам управления заболеванием являются неотъемлемой частью лечения и должны проводиться на всем протяжении заболевания.
Группы сахароснижающих препаратов, используемых в РФ для лечения СД 2, с указанием механизмов действия, перечислены в табл. 9.
При назначении сахароснижающих препаратов необходимо учитывать противопоказания и использовать актуальные действующие инструкции по медицинскому применению.
Длительность действия, кратность применеия и дозы сахароснижающих препартов отражены в Приложении А3.
Таблица 9. Группы сахароснижающих препаратов и механизм их действия
Тактика медикаментозной терапии стратифицируется в зависимости от исходного уровня метаболического контроля. В зависимости от того, насколько исходный уровень превышает индивидуальный целевой показатель HbA конкретного пациента, на старте лечения могут быть избраны либо монотерапия, либо комбинированное лечение (см. «Стратификация лечебной тактики» в приложении «Алгоритм действий врача»).
Если исходный показатель HbA1с находится в целевом диапазоне или превышает индивидуальный целевой уровень менее чем на 1.0%, то лечение можно начинать с монотерапии (приоритетным препаратом является метформин при отсутствии противопоказаний). При непереносимости метформина или наличии противопоказаний к его приему могут быть назначены другие препараты с учетом рекомендаций по персонализации выбора сахароснижающих препаратов. На данном этапе предпочтительны препараты с низким риском гипогликемий. При непереносимости или противопоказаниях к ним возможно начало терапии с альтернативных классов сахароснижающих препаратов (ПСМ/глиниды). Эффективным считается темп снижения НbA1c ≥ 0,5% за 6 мес. наблюдения.
Если исходный показатель HbA1с превышает индивидуальный целевой уровень на 1.0-2.5%, то следует рассмотреть в качестве стартовой терапии комбинацию 2 сахароснижающих препаратов, воздействующих на разные механизмы развития гипергликемии. При использовании комбинированной терапии следует принимать во внимание ее рациональность, а также рекомендации по персонализации выбора сахароснижающих препаратов. На данном этапе предпочтительны препараты с низким риском гипогликемий. Эффективным считается темп снижения НbA1c ≥ 1,0% за 6 мес. наблюдения.
Если исходный показатель HbA1с превышает индивидуальный целевой уровень более чем на 2.5%, то данная ситуация часто характеризуется наличием выраженной глюкозотоксичности, для уменьшения которой необходимо начинать инсулинотерапию (или комбинацию инсулина с ПССП), в дальнейшем возможна отмена инсулинотерапии. Если в дебюте заболевания исходный уровень HbA1с превышает индивидуальное значение более чем на 2,5%, но при этом отсутствуют выраженные клинические симптомы метаболической декомпенсации (прогрессирующая потеря массы тела, жажда, полиурия и др.), можно начать лечение с альтернативного варианта – комбинации 2 или 3 сахароснижающих препаратов, воздействующих на различные механизмы развития гипергликемии. При использовании комбинированной терапии следует принимать во внимание ее рациональность, а также рекомендации по персонализации выбора сахароснижающих препаратов. ПСМ могут обеспечить быстрый сахароснижающий эффект. иНГЛТ-2 оказывают сахароснижающий эффект независимо от наличия инсулина в крови, однако не должны использоваться при состояниях с выраженной инсулиновой недостаточностью. Эффективным считается темп снижения HbA1с ≥ 1,5% за 6 мес. наблюдения.
Сравнительная эффективность, преимущества и недостатки сахароснижающих препаратов приведены в табл. 10.
Таблица 10. Сравнительная эффективность, преимущества и недостатки сахароснижающих препаратов
Следует учитывать, что в некоторых клинических ситуациях (наличие АССЗ, ХСН, ХБП, ожирения, риск гипогликемий) определенные классы сахароснижающих средств (либо отдельные препараты) имеют доказанные преимущества (см. табл. 11).
1ИБС (ИМ в анамнезе, шунтирование/стентирование коронарных артерий, стенокардия), нарушение мозгового кровообращения, заболевания артерий нижних конечностей (с симптоматикой)
2В исследованиях, выполненных на различающихся популяциях пациентов с СД 2, иНГЛТ-2 показали следующие результаты:
- Эмпаглифлозин** в EMPA-REG Outcome (98% участников с АССЗ): снижение на 14% комбинированной первичной конечной точки 3P–MACE (сердечно-сосудистая смерть, нефатальный ИМ, нефатальный инсульт), снижение общей смертности на 32%, сердечно-сосудистой смертности на 38%, снижение частоты госпитализации по поводу ХСН на 38%;
- Канаглифлозин в программе CANVAS (65% участников с АССЗ и 35% с факторами риска): снижение на 14% комбинированной первичной конечной точки 3P–MACE (см. выше), снижение частоты госпитализации по поводу ХСН на 13%;
- Дапаглифлозин** в DECLARE-TIMI 58 (40% участников с АССЗ и 60% с факторами риска): тенденция к снижению комбинированной конечной точки 3-МАСЕ, не достигшую статистической достоверности; снижение на 17% частоты развития событий комбинированной первичной конечной точки (госпитализация по поводу ХСН и/или сердечно-сосудистая смерть). В субанализе у пациентов с ИМ в анамнезе также было показано снижение комбинированной конечной точки 3P–MACE на 16%.
3Возможно, определенный вклад вносит улучшение гликемического контроля.
При использовании комбинаций также следует учитывать рациональность сочетаний препаратов (см. табл. 12).
Таблица 12. Рациональные комбинации сахароснижающих препаратов
Примечания:
+ рациональная комбинация; НР нерациональная комбинация;
1за исключением подтвержденных случаев выраженной инсулинорезистентности;
2у отдельных препаратов не внесена в инструкцию;
3включая аналоги инсулина
Комментарии: в каждом случае следует учитывать показания, противопоказания и ограничения в инструкциях конкретных сахароснижающих препаратов.
В случае назначения комбинации 3 сахароснижающих препаратов следует проверить рациональность сочетания каждого препарата с двумя другими.
При необходимости интенсификации лечения очередность назначения сахароснижающих препаратов не регламентируется и должна определяться индивидуально. У лиц, получающих в составе комбинированной терапии инсулин, можно продолжить интенсифицировать лечение посредством присоединения других сахароснижающих препаратов (при условии рационального сочетания всех средств, используемых в комбинации). При выборе различных комбинаций необходимо также учитывать рекомендации по персонализации выбора сахароснижающих препаратов (см. табл 11).
Комбинации 2 сахароснижающих препаратов, относящихся к одному классу (например, 2 ПСМ) являются нерациональными.
К нерациональным комбинациям сахароснижающих препаратов относятся:
- ПСМ +Глинид
- арГПП-1 + иДПП-4
- Два ПСМ
- ТЗД + инсулин (За исключением подтвержденных случаев выраженной инсулинорезистентности)
- ИКД (ИУКД) + иДПП-4, или арГПП-1, или Глинид, или ПСМ
Мониторинг эффективности сахароснижающей терапии по уровню НbА1с осуществляется каждые 3 мес. Изменение (интенсификация) сахароснижающей терапии при ее неэффективности (т.е. при отсутствии достижения индивидуальных целей НbА1с) выполняется не позднее чем через 6 мес. (у лиц с низким риском гипогликемиий целесообразно не позже, чем через 3 мес.).
Следует учитывать уровень СКФ при назначении сахароснижающих средств (см. табл. 13).
Таблица 13. Сахароснижающие препараты, допустимые к применению на различных стадиях хронической болезни почек
* При ХБП С3б-5 необходима коррекция дозы препарата.
Необходимо помнить о повышении риска развития гипогликемии у пациентов на инсулинотерапии по мере прогрессирования заболевания почек от ХБП С1-2 до С3-5, что требует снижения дозы инсулина.
- Рекомендуется использование метформина** в качестве приоритетного препарата у пациентов с СД 2 для инициации сахароснижающей терапии [35,58,143].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарий: c учетом длительного опыта использования, эффективности, безопасности, доступности и возможных сердечно-сосудистых преимуществ большинство рекомендаций предписывает использовать метформин** как предпочтительный препарат для старта медикаментозной терапии и далее использовать у большинства пациентов с СД 2 в качестве постоянной основы терапии (при отсутствии противопоказаний и хорошей переносимости) [3,91,144]. Следует учитывать возможность развития дефицита витамина B12 при длительном приеме. Лекарственная форма в виде таблеток пролонгированного действия обладает лучшей переносимостью.
- Рекомендуется использовать метформин** в составе любой комбинации 2 и более сахароснижающих препаратов у пациентов с СД 2 при отсутствии противопоказаний и хорошей переносимости для достижения целевых показателей гликемического контроля [58,143].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
- Рекомендуется использование иНГЛТ-2 или арГПП-1, обладающих доказанными сердечно-сосудистыми преимуществами, у пациентов СД 2 c АССЗ с целью снижения сердечно-сосудистых и почечных рисков [145–152].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: К АССЗ относятся: ИБС (ИМ в анамнезе, шунтирование/стентирование коронарных артерий, стенокардия), нарушение мозгового кровообращения, заболевания артерий нижних конечностей (с симптоматикой).
В исследованиях, выполненных на различающихся популяциях пациентов с СД 2, иНГЛТ-2 показали следующие результаты:
- Эмпаглифлозин** в EMPA-REG Outcome (98% участников с АССЗ): снижение на 14% комбинированной первичной конечной точки 3P–MACE (сердечно-сосудистая смерть, нефатальный ИМ, нефатальный инсульт), снижение общей смертности на 32%, сердечно-сосудистой смертности на 38%, снижение частоты госпитализации по поводу ХСН на 38% [145];
- Канаглифлозин в программе CANVAS (65% участников с АССЗ и 35% с факторами риска): снижение на 14% комбинированной первичной конечной точки 3P–MACE (см. выше), снижение частоты госпитализации по поводу ХСН на 13% [146];
- Дапаглифлозин** в DECLARE-TIMI 58 (40% участников с АССЗ и 60% с факторами риска): тенденция к снижению комбинированной конечной точки 3-МАСЕ, не достигшую статистической достоверности; снижение на 17% частоты развития событий комбинированной первичной конечной точки (госпитализация по поводу ХСН и/или сердечно-сосудистая смерть). В субанализе у пациентов с ИМ в анамнезе также было показано снижение комбинированной конечной точки 3P–MACE на 16% [147].
Систематический обзор и мета-анализ трех исследований (34 322 пациентов, из них 60.2% с АССЗ) показал, что иНГЛТ-2 оказывают умеренные преимущества в отношении MАCE, которые ограничиваются только пациентами с АССЗ. При этом иНГЛТ-2 оказывают явные преимущества в отношении уменьшения госпитализаций по поводу ХСН или прогрессирования ХБП безотносительно наличия АССЗ или анамнеза по ХСН [151].
В исследованиях, выполненных на различающихся популяциях пациентов с СД 2, несколько препаратов группы арГПП-1 продемонстрировали снижение сердечно-сосудистого риска:
- Лираглутид в исследовании LEADER (у 85% участников имелись АССЗ) терапия лираглутидом снижала сердечно-сосудистый риск (снижение 3P-MACE на 13%), риск смерти от сердечно-сосудистых причин на 22%, риск общей смертности на 15% [153].
- Семаглутид в исследовании SUSTAIN-6 (в популяции, сходной с исследованием LEADER) показал снижение на 26% событий комбинированной первичной конечной точки по сравнению с плацебо — преимущественно за счет значимого (на 39%) снижения частоты нефатального инсульта и незначимого (на 26%) снижения нефатального ИМ. Различий в смерти от сердечно-сосудистых причин выявлено не было [150].
- Дулаглутид (31% участников с АССЗ) в исследовании REWIND показал снижение числа событий первичной конечной точки на 12 % по сравнению с плацебо [149].
Мета-анализ, охватывавший исследования арГПП-1 и иНГЛТ-2 (всего 77 242 участника), показал, что арГПП-1 и иНГЛТ-2 в сходной степени снижают комбинированную конечную точку 3PMACE у пациентов с АССЗ, вместе с тем иНГЛТ-2 оказывают более выраженный эффект на предупреждение госпитализаций по поводу ХСН и прогрессирование ХБП [154].
- Рекомендуется использование в составе сахароснижающей терапии иНГЛТ-2 у пациентов с ХСН или с высоким риском развития ХСН с целью снижения риска смерти и прогрессирования ХСН [145–147,151,155].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
- Рекомендуется применение иНГЛТ-2 или арГПП-1, обладающих доказанными кардио-васкулярными преимуществами, у пациентов с СД 2 и ХБП для снижения риска прогрессирования ХБП и сердечно-сосудистых событий [146,147,150,154,156–158].
Уровень убедительности рекомендаций А (уровень достоверности доказательств — 2)
Комментарий: см. раздел «Диабетическая нефропатия».
- Рекомендуется включение в состав терапии иНГЛТ-2 или арГПП-1 у пациентов с СД 2 с сердечно-сосудистыми факторами риска с целью получения дополнительных преимуществ [147,149].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарий: В исследовании DECLARE, в котором у 60% участников были только факторы риска АССЗ, применение дапаглифлозина** было связано со снижением комбинированной конечной точки (снижение сердечно-сосудистой смертности и госпитализации по поводу ХСН) на 17% [147]. В исследовании REWIND, в котором у 70% участников были только факторы риска АССЗ, применение было связано со снижением 3P–MACE на 12% [149].
Инсулинотерапия
С момента установления диагноза пациенты с СД 2 должны быть осведомлены о возможном назначении инсулина с учетом прогрессирующего течения заболевания.
Характеристики препаратов инсулина, применяемых при лечении пациентов с СД 2 в РФ, указаны в табл. 14.
Таблица 14. Характеристика препаратов инсулина, применяемых при лечении пациентов с сахарным диабетом 2 типа
1Вспомогательные вещества
2Перед введением следует тщательно перемешать
- Рекомендуется инициация инсулинотерапия пациентам с впервые выявленным СД 2 при уровне HbA1с , превышающем индивидуальный целевой уровень более чем на 2.5% и наличии выраженной клинической симптоматики метаболической декомпенсации, для улучшения гликемического контроля [3,36,58,91,159,160].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: Возможно временное назначение инсулинотерапии. После ликвидации глюкозотоксичности возможен перевод на другие сахароснижающие препараты.
- Рекомендуется инициация инсулинотерапии пациентам с анамнезом СД 2 при отсутствии достижения индивидуальных целей гликемического контроля на фоне лечения оптимальными дозами других сахароснижающих препаратов или их комбинаций для улучшения гликемического контроля [3,36,91,159,161,162].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии:
Для инициации инсулинотерапии необязательно достижение максимальных доз исходных сахароснижающих препаратов.
Инициация инсулинотерапии возможна с базального инсулина, готовых смесей инсулина, фиксированных комбинаций базального инсулина и арГПП-1, многократных инъекций ИКД (ИУКД) и базального инсулина (см. табл. 15. «Общие рекомендации по выбору режима инсулинотерапии при сахарном 2 типа»).
Перед плановой инициацией инсулинотерапии необходимо обучить пациента методам самоконтроля гликемии; предупредить о возможности гипогликемии, информировать о ее симптомах и методах устранения и профилактики; пересмотреть принципы питания (учет углеводов при использовании ИКД (ИУКД) или готовых смесей/комбинаций).
Также инсулинотерапия должна быть назначена при наличии противопоказаний к назначению или непереносимости других сахароснижающих препаратов; при кетоацидозе; при необходимости оперативного вмешательства, острых интеркуррентных и обострениях хронических заболеваний, сопровождающихся декомпенсацией углеводного обмена (возможен временный перевод на инсулинотерапию).
Инсулин может сочетаться с другими сахароснижающими препаратами, за исключением нерациональных комбинаций (см. табл. 12)
Таблица 15. Общие принципы выбора режима инсулинотерапии при сахарном диабете 2 типа
1Кроме нерациональных комбинаций
- Рекомендуется назначение базального инсулина [3,36,159,160,163,164], либо фиксированной комбинации базального инсулина и арГПП-1 [165–167] пациентам с СД 2 при уровне HbА1c, превышающем индивидуальный целевой менее чем на 1,5% на фоне неэффективности диеты и оптимальной дозы других сахароснижающих препаратов или их комбинаций, для улучшения гликемического контроля.
Уровень убедительности рекомендаций С (уровень достоверности доказательств –5)
Комментарии: Обычно базальный инсулин добавляют в дозе 10 ЕД в сутки или 0,1-0,2 на кг массы тела, титрация проводится 1 раз в 3-7 дней по 2 ЕД по уровню глюкозы плазмы натощак.
Фиксированная комбинация базального инсулина и арГПП-1 по сравнению с применением базального инсулина позволяет большей доле пациентов достичь целевого уровня HbA1с без увеличения частоты гипогликемий и увеличения массы тела [165–167].
- Рекомендуется назначение в качестве базального инсулина аналогов инсулина длительного и сверхдлительного действия пациентам с СД 2 для уменьшения риска гипогликемий и/или вариабельности гликемии [160,168,177–180,169–176].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1).
Комментарии: при сопоставимой сахароснижающей эффективности инсулины НПХ характеризуются более высоким риском гипогликемий по сравнению с аналогами инсулина длительного и сверхдлительного действия [160,168,169].
Аналоги инсулина гларгин** 300 ЕД/мл и деглудек** характеризуются меньшим риском гипогликемий по сравнению с гларгином** 100 ЕД/мл и детемир** [181].
- Рекомендуется назначение готовых смесей ИКД (ИУКД) и НПХ-инсулина (протаминированного аналога ИУКД) или готовых комбинаций ИУКД и аналога инсулина сверхдлительного действия [3,182,183], фиксированных комбинаций базального инсулина и арГПП-1 [165–167] пациентам с СД 2, не ведущим активный образ жизни, при уровне HbА1c, превышающем индивидуальный целевой уровень более чем на 1,5% на фоне неэффективности диеты и оптимальной дозы других сахароснижающих препаратов или их комбинаций, для улучшения гликемического контроля.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: Обычно готовые смеси (комбинации) инсулина назначают 1-2 раза в сутки в дозе 10-12 ЕД в сутки или 0,3 на кг массы тела, титрация индивидуальна, зависит от вида инсулина и проводится по уровню глюкозы плазмы натощак и/или перед ужином.
- Рекомендуется назначение интенсифицированной инсулинотерапии пациентам с СД 2, ведущим активный образ жизни и способным справляться с требованиями к такому режиму лечения, при уровне HbА1c, превышающем индивидуальный целевой уровень более, чем на 1,5% на фоне неэффективности диеты и оптимальной дозы других сахароснижающих препаратов или их комбинаций, путем многократных инъекций ИКД (ИУКД) и базального инсулина для достижения целевого уровня гликемического контроля [3,184,185].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Обычно распределение ИКД (ИУКД) и базального инсулина при назначении интенсифицированной инсулинотерапии составляет 50%/50%. Обычно базальный инсулин назначают в дозе 10 ЕД в сутки или 0,1-0,2 на кг массы тела, ИКД (ИУКД) в дозе 4 ЕД или 10% от дозы базального инсулина перед основными приемами пищи. Титрация базального инулина проводится по 2 ЕД 1 раз в 3-7 дней по уровню глюкозы плазмы натощак, дозы ИКД (ИУКД) зависят от уровня глюкозы плазмы перед едой и планируемого количества углеводов (см. Приложение В Замена продуктов по системе хлебных единиц). Самоконтроля гликемии проводится не менее 4 раз в сутки.
- Рекомендуется использование аналогов ИУКД пациентам с СД 2, нуждающимся в назначении инсулинотерапии в виде готовых смесей (комбинаций) либо в составе режима интенсифицированной инсулинотерапии для уменьшения риска гипогликемий и/или вариабельности гликемии [3,185,186].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1).
- Рекомендуется интенсификация терапии пациентам с СД 2, получающим базальный инсулин, при недостижении целевых уровней гликемического контроля, путем добавления ИКД (ИУКД) один раз в день [187], назначения готовых смесей ИКД (ИУКД) и НПХ-инсулина (протаминированного аналога ИУКД) или готовых комбинаций ИУКД и аналога инсулина сверхдлительного действия [3,182,183], комбинаций базального инсулина и арГПП-1, вводимых раздельно [188–190], фиксированных комбинаций базального инсулина и арГПП-1 [191,192], назначения интенсифицированной инсулинотерапии путем многократных инъекций ИКД (ИУКД) и базального инсулина для улучшения гликемического контроля [3,161,184,185,193].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1).
Комментарии: Показания для интенсификации инсулинотерапии при СД 2 типа: отсутствие достижения индивидуальных целей терапии на предшествующем режиме инсулинотерапии в течение 3–6 мес.; дальнейшее титрование дозы в одной инъекции ограничено из-за большой однократной дозы (увеличение риска развития гипогликемии); режим питания предполагает необходимость интенсификации инсулинотерапии. Варианты интенсификации инсулинотерапии при СД 2 показаны в табл. 16.
Таблица 16. Возможные варианты интенсификации инсулинотерапии при сахарном диабете 2 типа
1Кроме нерациональных комбинаций
- Рекомендуется обучение пациентов с СД 2 на интенсифицированной инсулинотерапии, направленное на определение соответствия дозы инсулина приему углеводов, уровню глюкозы крови перед едой и ожидаемой физической активности, для достижения целевого уровня гликемии натощак, перед едой, через 2 часа после еды [194–196].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Коррекция дозы инсулина должна осуществляться ежедневно с учетом данных самоконтроля гликемии в течение суток и количества углеводов в пище, до достижения индивидуальных целевых показателей углеводного обмена.
Ограничений в дозе инсулина не существует.
Рекомендованные устройства для введения инсулина:
- инсулиновые шприцы 100 ЕД/мл (концентрация на флаконе инсулина должна совпадать с концентрацией на шприце);
- инсулиновые шприц-ручки (готовые к употреблению (предзаполненные инсулином) или со сменными инсулиновыми картриджами);
- инсулиновые помпы*** (носимые дозаторы инсулина), в том числе с постоянным мониторированием уровня глюкозы
Техника инъекций инсулина:
ИКД при близком к нормальному уровню гликемии вводится за 20–30 минут до приема пищи. ИУКД при близком к нормальному уровню гликемии вводится непосредственно перед приемом пищи, при необходимости можно вводить сразу после приема пищи.
При повышенном уровне гликемии перед приемом пищи рекомендуется увеличивать интервал времени от инъекции ИКД (ИУКД) до приема пищи.
Рекомендуемыми местами п/к инъекций являются:
- Живот в пределах следующих границ: примерно 1 см выше лонного сочленения, примерно 1 см ниже нижнего ребра, примерно 1 см в сторону от пупка и латерально до средне-боковой линии. Смещаться латерально по поверхности передней брюшной стенки не рекомендуется у худых пациентов, так как толщина подкожно-жировой клетчатки уменьшается, что повышает риск в/м введения. Также не следует делать инъекции/инфузию в область пупка и средней линии живота, где подкожно-жировая клетчатка тонкая.
- Передне-наружная часть верхней трети бедер.
- Верхне-наружная часть ягодиц и наружная часть поясничной области.
- Средняя наружная треть плеч. Обычно область плеча не рекомендуется для самостоятельных инъекций из-за высокого риска в/м введения препарата (невозможно сформировать складку кожи).
При выборе мест инъекций следует учитывать тип инсулина. Предпочтительное место введения человеческого ИКД — это живот, так как в этом месте всасывание инсулина самое быстрое. НПХ-инсулины должны вводиться в ягодицу или бедро, так как эти места имеют более медленную скорость всасывания. Готовые смеси человеческого инсулина (ИКД/НПХ-инсулин) должны вводиться в живот с целью повышения скорости всасывания ИКД.
ИУКД, аналоги инсулина длительного и сверхдлительного действия можно вводить во все рекомендуемые места инъекций.
Инсулин должен вводиться в здоровую подкожно-жировую клетчатку, следует избегать внутрикожных и внутримышечных (в/м) инъекций, а также шрамов и участков липодистрофии.
В некоторых случаях предпочтительным может быть разделение относительно больших доз инсулина на две инъекции, которые выполняются одна за другой в разные места. Нет универсальной пороговой величины для разделения доз, но, как правило, за нее принимают величину 40–50 ЕД инсулина с концентрацией 100 ЕД/мл.
Всегда следует соблюдать правильное чередование мест инъекций, чтобы не допустить развития липодистрофий, приводящих к нарушению всасывания инсулина и вариабельности гликемии. Важно вводить каждую последующую инъекцию на расстоянии минимум 1 см от предыдущей инъекции и использовать все возможные места для инъекций.
Во избежание передачи инфекционных заболеваний инсулиновые шприц-ручки, картриджи для шприц-ручек и флаконы инсулина предназначены исключительно для индивидуального использования.
Запас инсулина должен храниться при температуре +2-8°. Флаконы с инсулином или шприц-ручки, которые используются для ежедневных инъекций, могут храниться при комнатной температуре (до +30°) в течение 1 месяца; перед введением инсулин должен иметь комнатную температуру.
НПХ-инсулин и готовые смеси инсулина (ИКД/НПХ-инсулин и ИУКД/протаминированный ИУКД) перед введением следует тщательно перемешать.
- Рекомендуется использовать 4-5 мм иглы для шприц-ручек / 6-мм инсулиновые шприцы или самые короткие доступные иглы пациентам с СД 2, получающим инсулинотерапию, в целях минимизации риска внутримышечного введения [197,198,207–209,199–206].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2).
Комментарии: Инъекции инсулина 4-мм иглами для шприц-ручек можно делать под углом 90°, независимо от возраста, пола, ИМТ. Если пациенты должны использовать иглы длиной > 4 мм или шприцы, может понадобиться формирование кожной складки и/или угол наклона 45°, чтобы избежать в/м введения.
- Рекомендуется однократное использование игл для шприц-ручек и шприцев пациентам с СД 2, получающим инсулинотерапию, для обеспечения инфекционной безопасности и профилактики липодистрофий [197,198,218–221,210–217].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2).
- Рекомендуется визуальный осмотр и пальпация мест инъекций и проверка техники инъекций инсулина у пациентов с СД 2 не реже 1 раза в 6 месяцев для выявления липодистрофий [197,198,222–224].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2).
Комментарии: При выявлении липодистрофий необходимо проведение повторного обучения технике инъекций инсулина.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
- Рекомендуется метаболическая (бариатрическая) хирургия взрослым пациентам с СД 2 с ИМТ ³35 кг/м (³ 32,5 кг/м для азиатской популяции), не достигшим контроля гликемии после нескольких попыток нехирургического лечения ожирения (изменения образа жизни и медикаментозной терапии) для лечения заболевания [225–228].
Уровень убедительности рекомендаций А (уровень достоверности доказательств — 2)
- Рекомендуется выполнять метаболические хирургические операции у пациентов с СД 2 квалифицированным хирургам, имеющим большой опыт в выполнении таких операций, основывая решение о проведении операции на мнении мультидисциплинарной команды (включая эндокринолога, хирурга, терапевта/кардиолога, диетолога, психиатра, при необходимости — других специалистов) с целью улучшения исходов [229].
Уровень убедительности рекомендаций C (уровень достоверности доказательств –5)
- Рекомендуется после проведения метаболических хирургических операций у пациентов с СД 2 в раннем послеоперационном периоде проводить частый мониторинггликемии – не менее 4 раз в сутки, при возникновении гипогликемии на фоне исходной сахароснижающей терапии рекомендуется постепенное снижение дозы или отмена препаратов для оптимизации гликемического контроля [230].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Рекомендуется после проведения метаболических хирургических операций у пациентов с СД 2 в послеоперационном периоде длительное, часто пожизненное наблюдение с определением статуса усвоения макро- и микронутриентов, при необходимости рекомендовано восполнение дефицита витаминов/ нутриентов с целью улучшения исходов [230].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5 )
Комментарии: компоненты необходимого мониторинга пациентов после бариатрических операций, а также постбариатрической нутритивной поддержки представлены в табл. 17.
Таблица 17. Мониторинг пациентов после бариатрических операций, а также постбариатрическая нутритивная поддержка.
ИНОЕ ЛЕЧЕНИЕ
Обучение является неотъемлемой частью комплекса терапевтических мероприятий при СД 2 и должно продолжаться на всем протяжении заболевания. Лечение СД 2 обязательно включает обучение самоконтролю гликемии и принципам управления заболеванием.
- Рекомендуется проведение обучающих мероприятий со всеми пациентами с СД 2 от момента выявления заболевания и на всем его протяжении для улучшения самостоятельного управления заболеванием [194–196,231–233].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Цели и задачи обучения должны быть конкретизированы в соответствии с актуальным состоянием пациента. В школу диабета направляются пациенты, не проходившие обучения (первичный цикл), или пациенты, уже прошедшие обучение (повторные циклы), для поддержания уровня знаний и мотивации или при появлении новых терапевтических целей.
- Рекомендуется использовать для обучения специально разработанные структурированные программы, адресованные конкретному контингенту пациентов (СД 2 на диете и пероральных сахароснижающих препаратах, СД 2 на инсулинотерапии, беременных женщин с СД 2) для достижения целевых показателей гликемического контроля, профилактики развития и прогрессирования осложнений, экономии ресурсов [234–243].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Обучение может проводиться как в индивидуальном порядке, так и в группах пациентов. Содержание обучающих программ должно соответствовать принятым стандартам диагностики и лечения СД, а их структура – учитывать основные принципы педагогики. Программы подразумевают строго практическую направленность и доступность для восприятия.
Обязательные разделы обучающих программ:
- общие сведения о СД;
- питание;
- физическая активность;
- самоконтроль гликемии;
- сахароснижающие препараты;
- инсулинотерапия (подробно для пациентов, получающих
- инсулин);
- гипогликемия;
- поздние осложнения СД;
- контрольные обследования при СД.
Большая часть времени в процессе обучения должна быть посвящена практической отработке навыков, необходимых для самостоятельного управления заболеванием. Прежде всего это касается самоконтроля глюкозы крови, техники инъекций инсулина, правил коррекции доз инсулина, ухода за ногами, самостоятельного измерения АД.
- Рекомендуется проведение обучения специально подготовленными медицинскими работниками (эндокринологом, медицинской сестрой, при имеющейся возможности с участием медицинского психолога и диетолога) пациентам с СД 2 для улучшения качества обучения [3,244–249].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Обезболивание
Общие принципы обезболивающей терапии у пациентов с СД 1 не отличаются от лиц общей популяции. Чаще всего эту терапию приходится применять для лечения пациентов с болевой формой диабетической нейропатии.
- Рекомендуется применение медикаментозной терапии пациентам с СД 2 с болевой формой диабетической нейропатии для купирования ее симптомов [250–256].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Виды медикаментозной терапии см. в разделе «Диабетическая нейропатия».
ГИПОГЛИКЕМИИ
Гипогликемия является основным лимитирующим фактором в достижении целевых значений гликемии у пациентов с СД 2. В настоящее время принята следующая классификация гипогликемий [57]:
Уровень 1: значения глюкозы плазмы от 3,0 до < 3,9 ммоль/л (с симптомами или без) у пациентов с СД, получающих сахароснижающую терапию, указывают на риск развития гипогликемии и требуют начала мероприятий по купированию гипогликемии независимо от наличия или отсутствия симптомов.
Уровень 2: значения глюкозы плазмы < 3.0 ммоль/л, с симптомами или без – клинически значимая гипогликемия, требующая немедленного купирования.
Уровень 3: тяжелая гипогликемия – гипогликемия в пределах вышеуказанного диапазона с таким нарушением когнитивных функций (включая потерю сознания, т.е. гипогликемическую кому), которые требуют помощи другого лица для купирования.
Клиническая картина гипогликемии:
Вегетативные симптомы: сердцебиение, дрожь, бледность кожи, потливость, мидриаз, тошнота, сильный голод, беспокойство, тревога, агрессивность.
Нейрогликопенические симптомы: слабость, нарушение концентрации, головная боль, головокружение, сонливость, парестезии, нарушения зрения, растерянность, дезориентация, дизартрия, нарушение координации движений, спутанность сознания, кома; возможны судороги и другие неврологические симптомы [3,257,258].
- Рекомендуется начинать мероприятия по купированию гипогликемии у пациентов с СД 2 при уровне глюкозы плазмы менее 3,9 ммоль/л для профилактики развития тяжелой гипогликемии [259–261].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: Основная причина гипогликемии: избыток инсулина в организме по отношению к поступлению углеводов извне (с пищей) или из эндогенных источников (продукция глюкозы печенью), а также при ускоренной утилизации углеводов (мышечная работа).
Провоцирующие факторы:
- передозировка инсулина, препаратов сульфонилмочевины или глинидов: ошибка пациента, ошибка функции инсулиновой шприц-ручки, инсулиновой помпы***, глюкометра, намеренная передозировка; ошибка врача (слишком низкий целевой уровень гликемии, слишком высокие дозы);
- изменение фармакокинетики инсулина: высокий титр антител к инсулину, неправильная техника инъекций;
- повышение чувствительности к инсулину: длительная физическая нагрузка, ранний послеродовой период, надпочечниковая или гипофизарная недостаточность;
- пропуск приема или недостаточное количество углеводов, алкоголь, ограничение питания для снижения массы тела (без соответствующего уменьшения дозы сахароснижающих препаратов); замедление опорожнения желудка (при автономной нейропатии), рвота, синдром мальабсорбции;
- беременность (первый триместр) и кормление грудью.
- Рекомендуетсяприем 10-20 г быстро усваиваемых углеводов при возникновении легкой гипогликемии (не требующей помощи другого лица, глюкоза плазмы < 3,9 ммоль/л) у пациентов с СД 2 для профилактики развития тяжелой гипогликемии [260–262].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4).
Комментарии: При легкой гипогликемии (не требующей помощи другого лица) — прием 1-2 ХЕ быстро усваиваемых углеводов: сахар (2-4 куска по 5 г, лучше растворить), или мед или варенье (1–1,5 столовых ложки), или 100–200 мл фруктового сока, или 100–200 мл лимонада на сахаре, или 4-5 больших таблеток декстрозы (по 3–4 г), или 1-2 тубы с углеводным сиропом (по 10 г углеводов).
Если гипогликемия вызвана пролонгированным инсулином, особенно в ночное время, то следует дополнительно съесть 1-2 ХЕ медленно усваиваемых углеводов (хлеб, каша и т.д.).
- Рекомендуется в/в струйно ввести 40 – 100 мл 40% раствора декстрозы при развитии тяжелой гипогликемии у пациентов с СД 2 для восстановления сознания [261,262].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4).
Комментарии: При тяжелой гипогликемии (потребовавшей помощи другого лица, с потерей сознания или без нее):
- пациента уложить на бок, освободить полость рта от остатков пищи;
- при потере сознания нельзя вливать в полость рта сладкие растворы (опасность асфиксии!);
- если сознание не восстанавливается после в/в введения 100 мл 40% раствора декстрозы – начать в/в капельное введение 5–10% раствора декстрозы и госпитализировать;
- если причиной является передозировка ПССП с большой продолжительностью действия, в/в капельное введение 5–10% раствора декстрозы продолжать до
- нормализации гликемии и полного выведения препарата из организма.
- Рекомендуется введение 1 мг глюкагона п/к или в/м при развитии тяжелой гипогликемии при невозможности в/в введения 40% раствора декстрозы у пациентов с СД 2 для восстановления сознания [261–264].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: Глюкагон может вводиться как медицинскими работниками, так и родственниками пациента.
Медицинская реабилитация
Специфической медицинской реабилитации пациентам с СД 2 не требуется. В круг реабилитационных мероприятий пациентам с СД 2 могут быть включены занятия с медицинским психологом, отдых в специализированных санаториях, а также социальная адаптация с участием специалистов и социальных работников.
Реабилитация при осложнениях СД 2 описана в соответствующих разделах (см. «Дополнительная информация», раздел Осложнения).
Госпитализация
Организация оказания медицинской помощи
Показания для госпитализации в медицинскую организацию:
:
- необходимость назначения и коррекции инсулинотерапии при декомпенсации заболевания;
- инициация помповой инсулинотерапии;
- инициация терапии антиконвульсантами при болевой форме диабетической периферической нейропатии;
- наличие инфицированного раневого дефекта при синдроме диабетической стопы;
- критическая ишемия конечности у пациентов с синдромом диабетической стопы;
- развитие нефротического синдрома и значительное снижение фильтрационной функции почек;
- клинически значимое ухудшение основного заболевания, его осложнений и сопутствующей патологии.
:
- диабетический кетоацидоз, прекоматозное состояние, диабетическая кетоацидотическая кома, гиперосмолярно гипергликемическое состояние, лактат ацидоз, гипогликемическая кома;
- гипогликемическое состояние, сопровождающееся дезориентацией нарушением координации движений, речи, судорог, нарушением сознания;
- любые жизнеугрожающие состояния у пациентов с СД 2
Показания к выписке пациента из медицинской организации
- стойкое улучшение состояния, когда пациент может без ущерба для здоровья продолжить лечение в амбулаторно-поликлиническом учреждении или домашних условиях;
- при необходимости перевода пациента в другую организацию здравоохранения;
- грубое нарушение госпитального режима;
- по письменному требованию пациента либо его законного представителя, если выписка не угрожает жизни пациента и не опасна для окружающих. В этом случае выписка может быть произведена только с разрешения главного врача больницы или его заместителя по лечебной работе.
Профилактика
Профилактика
Профилактика сахарного диабета 2 типа
Повсеместное увеличение числа пациентов с СД 2 является следствием неблагоприятных изменений образа жизни (избыточного питания, резкого снижения двигательной активности, хронического стресса, и.т.д.) и обусловленным этим увеличением распространенности ожирения.
Принципы профилактики СД 2:
— Активное выявление групп риска
— Активное изменение образа жизни
— Медикаментозная терапия (возможна, если не удается достичь желаемого снижения массы тела и/или нормализации показателей углеводного обмена у лиц с предиабетом, или ранее эти попытки уже были неуспешны)
Предиабет – это нарушение углеводного обмена, при котором не достигаются критерии сахарного диабета, но превышены нормальные значения глюкозы крови (включает любое из нарушений: нарушенную гликемию натощак (код по МКБ-10 R.73.9) и нарушенную толерантность к глюкозе (код по МКБ-10 R.73.0)).
Критерии диагностики предиабета см. в табл. 3 в разделе «Диагностика».
Необходимая частота скрининга СД 2 и предиабета отражены в табл. 18.
Таблица 18. Частота обследования при скрининге сахарного диабета 2 типа и предиабета
1См. приложение Г1.
2Основные факторы риска развития СД 2 перечислены в табл. 2 в разделе «Диагностика»
- Рекомендуется ежегодный скрининг развития СД 2 у лиц спредиабетом с целью своевременного выявления заболевания [3,9].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: Для скрининга могут быть использованы следующие тесты:
глюкоза плазмы натощак
или
ПГТТ с 75 г глюкозы (Критерии диагностики и правила проведения ПГТТ — см. раздел «Лабораторная диагностика»)
или
HbA1с 6.0-6.4% (целесообразно с последующим выполнением ПГТТ, при невозможности – определить глюкозу плазмы натощак).
- Рекомендуется проводить скрининг СД 2 не реже 1 раза в 3 года лицам, имеющим нормальные значения глюкозы плазмы или HbA1с , но имеющим избыточную массу тела и дополнительные факторы риска, либо высокий риск СД 2 при проведении анкетирования, а также лицам старше 45 лет даже при отсутствии факторов риска для своевременного выявления заболевания [3,9].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
- Рекомендуется проводить оценку и коррекцию сердечно-сосудистых факторов риска у лиц с предиабетом для снижения риска сердечно-сосудистых событий [3].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
- Рекомендуется снижение массы тела на 5–7 % от исходной, увеличение физической активности до 150 мин в неделю лицам с предиабетом для снижения риска развития СД 2 [265,266].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2).
Комментарии: к физической активности умеренной интенсивности относятся быстрая ходьба, плавание, велосипед, танцы и дт.д. длительностью не менее 30 мин в большинство дней недели. Рекомендации по питанию в целом не отличаются от таковых при СД 2 (см. раздел «Рекомендации по питанию»).
Достижение этих целей у лиц с НТГ позволяет снизить риск развития СД 2 на 58% [265,266].
- Рекомендуется применение метформина** лицам с предиабетом (особенно у лиц моложе 60 лет, у лиц с ИМТ ≥ 35 кг/м и у женщин с гестационным СД в анамнезе), если мероприятия по изменению образа жизни неэффективны или имеется очень высокий риск развития заболевания с целью профилактики развития СД 2 [266–268]
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: применение метформина у лиц с НТГ позволяет снизить риск развития СД 2 на 31% [266]. У лиц с предиабетом с целью профилактики метформин** применяется по 1000-1700 мг/сут после или во время приема пищи, разделенная на 2 приема. (метформина** пролонгированного действия 500- 750 мг по 2 таб. 1 раз в день) при отсутствии противопоказаний. При длительном приеме следует учитывать возможность развития дефицита витамина B12. Длительность проведения медикаментозной терапии определяется индивидуально.
- Рекомендуется применение акарбозы (при хорошей переносимости) лицам с НТГ, если мероприятия по изменению образа жизни неэффективны или имеется очень высокий риск развития заболевания с целью профилактики развития СД 2 [269].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарий: Длительность проведения медикаментозной терапии определяется индивидуально.
Диспансерное наблюдение пациентов без осложнений
- Рекомендуется исследование уровня HbA в крови 1 раз в 3 месяца всем пациентам с СД 2 для оценки степени достижения целевых показателей гликемического контроля [3,36,270,271].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Рекомендуется проведение общего (клинического) анализа крови всем пациентам с СД 2 не реже 1 раза в год для исключения или подтверждения наличия анемии [3,14].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: При хронической болезни почек (ХБП) часто встречается анемия, при которой необходимо определение уровней гемоглобина и эритроцитов.
- Рекомендуется исследование биохимического анализа крови (креатинин, мочевина, мочевая кислота, калий, натрий, кальций, общий белок, общий холестерин, ХЛНП, ХЛВП, триглицериды, аспартатаминотрансфераза, аланинаминотрапнсфераза, билирубин) всем пациентам с СД 2 не реже 1 раза в год для оценки наличия и выраженности осложнений и сопутствующих заболеваний [3,14,15].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Дополнительные биохимические исследования назначаются по показаниям.
- Рекомендуется исследование СКФ всем пациентам с СД 2 не реже 1 раза в год для оценки функции почек [15,18].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
- Рекомендуется исследование общего анализа мочи лицам с диагностированным СД 2 для уточнения наличия инфекции мочевых путей не реже 1 раза в год [3,14].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: При выявлении инфекции мочевых путей необходимо её лечение. У части пациентов может быть выявлено наличие кетонурии.
- Рекомендуется исследование биохимического анализа утренней порции мочи (альбумин, креатинин, соотношение альбумин/креатинин) всем пациентам с СД 2 не реже 1 раза в год для оценки функции почек [3,15,272].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: Биохимический анализ утренней порции мочи с момента установки диагноза, далее не реже одного раза в год. Исследование проводится при отсутствии воспалительных изменений в общем анализе мочи или анализе мочи по Нечипоренко.
- Рекомендуется консультация врача-офтальмолога с проведением биомикроскопии глазного дна под мидриазом всем пациентам с СД 2 не реже 1 раза в год для верификации диабетической ретинопатии [3,16,17,273].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Консультация врача-офтальмолога проводится с момента установки диагноза СД 2, далее не реже 1 раза в год.
- Рекомендуется проведение комплексного обследования стоп (визуальный осмотр, оценка вибрационной, тактильной и температурной чувствительности нижних конечностей, определение пульсации на артериях стоп) всем пациентам с СД 2 не реже 1 раза в год для оценки периферической чувствительности и состояния периферических артерий[18–21].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Рекомендуется проведение ЭКГ в покое всем пациентам с СД 1 не реже 1 раза в год для скрининга сердечно-сосудистой патологии [3].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Профилактика и диспансерное наблюдение пациентов с осложнениями
Вопросы профилактики осложнений СД 2 и наблюдения за такими пациентами рассмотрены в соответствующих разделах.
Информация
Источники и литература
-
Клинические рекомендации Российской ассоциации эндокринологов
- 1. World Health Organization, International Diabetes Federation.
Definition and diagnosis of diabetes mellitus and intermediate
hyperglycaemia. Report of a WHO/IDF consultation. Geneva; 2006;
2. World Health Organization. Definition, diagnosis and
classification of diabetes mellitus and its complications : report of a
WHO consultation. Part 1, Diagnosis and classification of diabetes
mellitus. Geneva; 1999;
3. Дедов ИИ, Шестакова МВ, Майоров АЮ, Викулова ОК,
Галстян ГР, Кураева ТЛ, et al. Алгоритмы специализированной
медицинской помощи больным сахарным диабетом / Под
редакцией И.И. Дедова, М.В. Шестаковой, А.Ю. Майорова. – 9-й
выпуск. Сахарный диабет [Internet]. 2019;22(1S). doi:
10.14341/DM221S1
4. Дедов ИИ, Шестакова МВ. Сахарный диабет типа 2: от
теории к практике. МИА; 2016; 576 p.
5. Schwartz SS, Epstein S, Corkey BE, Grant SFA, Gavin JR, Aguilar
RB. The Time Is Right for a New Classification System for Diabetes:
Rationale and Implications of the β-Cell–Centric Classification
Schema. Diabetes Care. 2016;39(2):179–186. doi: 10.2337/dc15-1585
6. International Diabetes Federation. IDF Diabetes Atlas. 8th ed.
Brussels: IDF; 2017; 148 p.
7. Дедов ИИ, Шестакова МВ, Галстян ГР. Распространенность
сахарного диабета 2 типа у взрослого населения России
(исследование NATION). Сахарный диабет [Internet].
2016;19(2):104–112. doi: 10.14341/DM2004116-17
8. World Health Organization. Diagnostic criteria and
classification of hyperglycaemia first detected in pregnancy. Geneva;
2013;
9. American Diabetes Association. 2. Classification and Diagnosis
of Diabetes: Standards of Medical Care in Diabetes—2019. Diabetes
Care. 2019;42(Supplement 1):S13–S28. doi: 10.2337/dc19-S002 10. World Health Organization, International Diabetes Federation.
Definition and Diagnosis of Diabetes Mellitus and Intermediate
Hyperglycemia [Internet]. Geneva; 2006; 50 p.
11. World Health Organization. Use of glycated haemoglobin
( HbA1c) in diagnosis of diabetes mellitus: abbreviated report of a
WHO consultation. Geneva; 2011;
12. Дедов ИИ, Шестакова МВ. Сахарный диабет: диагностика,
лечение, профилактика. Москва: МИА; 2011; 808 p.
13. Umpierrez G, Korytkowski M. Diabetic emergencies —
ketoacidosis, hyperglycaemic hyperosmolar state and hypoglycaemia.
Nat Rev Endocrinol. 2016;12(4):222–232. doi: 10.1038/nrendo.2016.15
14. American Diabetes Association. 4. Comprehensive Medical
Evaluation and Assessment of Comorbidities: Standards of Medical
Care in Diabetes—2019. Diabetes Care. 2019;42(Supplement 1):S34–
S45. doi: 10.2337/dc19-S004
15. National Kidney Foundation. KDIGO 2012 Clinical Practice
Guideline for the Evaluation and Management of Chronic Kidney
Disease. Kidney Int Suppl [Internet]. 2013;3(1):1–150.
16. Klein R, Klein BE, Moss SE, Davis MD, DeMets DL. The
Wisconsin epidemiologic study of diabetic retinopathy. III. Prevalence
and risk of diabetic retinopathy when age at diagnosis is 30 or more
years. Arch Ophthalmol (Chicago, Ill 1960). 1984;102(4):527–532.
17. Klein R. The Wisconsin Epidemiologic Study of Diabetic
Retinopathy. Arch Ophthalmol. 1989;107(2):244–249. doi:
10.1001/archopht.1989.01070010250031
18. American Diabetes Association. 11. Microvascular
Complications and Foot Care: Standards of Medical Care in Diabetes—
2019. Diabetes Care. 2019;42(Supplement 1):S124–S138. doi:
10.2337/dc19-S011
19. Boulton AJM, Malik RA, Arezzo JC, Sosenko JM. Diabetic
Somatic Neuropathies. Diabetes Care. 2004;27(6):1458–1486. doi:
10.2337/diacare.27.6.1458
20. England JD, Gronseth GS, Franklin G, Miller RG, Asbury AK,
Carter GT, et al. Distal symmetric polyneuropathy: A definition for
clinical research: Report of the American Academy of Neurology, the
American Association of Electrodiagnostic Medicine, and the American Academy of Physical Medicine and Rehabilitation.
Neurology. 2005;64(2):199–207. doi:
10.1212/01.WNL.0000149522.32823.EA
21. Hingorani A, LaMuraglia GM, Henke P, Meissner MH, Loretz L,
Zinszer KM, et al. The management of diabetic foot: A clinical
practice guideline by the Society for Vascular Surgery in collaboration
with the American Podiatric Medical Association and the Society for
Vascular Medicine. J Vasc Surg. 2016;63(2):3S-21S. doi:
10.1016/j.jvs.2015.10.003
22. Hart T, Milner R, Cifu A. Management of a Diabetic Foot. JAMA.
2017;318(14):1387–1388. doi: 10.1001/jama.2017.11700
23. González-Lao E, Corte Z, Simón M, Ricós C, Coskun A, Braga F,
et al. Systematic review of the biological variation data for diabetes
related analytes. Clin Chim Acta. 2019;488:61–67. doi:
10.1016/j.cca.2018.10.031
24. Leighton E, Sainsbury CA, Jones GC. A Practical Review of CPeptide
Testing in Diabetes. Diabetes Ther. 2017;8(3):475–487. doi:
10.1007/s13300-017-0265-4
25. Силко ЮВ, Никонова ТВ, Иванова ОН, Степанова СМ,
Шестакова МВ, Дедов ИИ. Латентный аутоиммунный диабет
взрослых: информативность аутоантител. Терапевтический архив
(архив до 2018 г) [Internet]. 2016;88(10):42–45. doi:
10.17116/terarkh2016881042-45
26. Sosenko JM, Skyler JS, Palmer JP, Krischer JP, Yu L, Mahon J, et
al. The prediction of type 1 diabetes by multiple autoantibody levels
and their incorporation into an autoantibody risk score in relatives of
type 1 diabetic patients. Diabetes Care. 2013;36(9):2615–2620. doi:
10.2337/dc13-0425
27. Shields BM, Hicks S, Shepherd MH, Colclough K, Hattersley AT,
Ellard S. Maturity-onset diabetes of the young (MODY): how many
cases are we missing? Diabetologia. 2010;53(12):2504–2508. doi:
10.1007/s00125-010-1799-4
28. Shepherd M, Sparkes AC, Hattersley AT. Genetic testing in
maturity onset diabetes of the young (MODY): a new challenge for the
diabetic clinic. Pract Diabetes Int. 2001;18(1):16–21. doi:
10.1002/pdi.108 29. Kapoor D, Aldred H, Clark S, Channer KS, Jones TH. Clinical and
Biochemical Assessment of Hypogonadism in Men With Type 2
Diabetes: Correlations with bioavailable testosterone and visceral
adiposity. Diabetes Care. 2007;30(4):911–917. doi: 10.2337/dc06-1426
30. Tajar A, Huhtaniemi IT, O’Neill TW, Finn JD, Pye SR, Lee DM, et
al. Characteristics of Androgen Deficiency in Late-Onset
Hypogonadism: Results from the European Male Aging Study (EMAS).
J Clin Endocrinol Metab. 2012;97(5):1508–1516. doi: 10.1210/jc.2011-
2513
31. Brand JS, Rovers MM, Yeap BB, Schneider HJ, Tuomainen T-P,
Haring R, et al. Testosterone, Sex Hormone-Binding Globulin and the
Metabolic Syndrome in Men: An Individual Participant Data Meta-
Analysis of Observational Studies. Cignarella A, editor. PLoS One.
2014;9(7):e100409. doi: 10.1371/journal.pone.0100409
32. EAU Guidelines. Edn. presented at the EAU Annual Congress
London 2017.
33. Дедов ИИ, Мельниченко ГА, Шестакова МВ, Роживанов РВ,
Терехова АЛ, Зилов АВ, et al. Рекомендации по диагностике и
лечению дефицита тестостерона (гипогонадизма) у мужчинс
сахарным диабетом. Ожирение и метаболизм [Internet].
2017;14(4):83–92. doi: 10.14341/DM9944
34. Gæde P, Oellgaard J, Carstensen B, Rossing P, Lund-Andersen H,
Parving H-H, et al. Years of life gained by multifactorial intervention
in patients with type 2 diabetes mellitus and microalbuminuria: 21
years follow-up on the Steno-2 randomised trial. Diabetologia.
2016;59(11):2298–2307. doi: 10.1007/s00125-016-4065-6
35. UK Prospective Diabetes Study (UKPDS) Group. Effect of
intensive blood-glucose control with metformin on complications in
overweight patients with type 2 diabetes (UKPDS 34). UK Prospective
Diabetes Study (UKPDS) Group. Lancet. 1998;352(9131):854–865.
36. UK Prospective Diabetes Study (UKPDS) Group. Intensive
blood-glucose control with sulphonylureas or insulin compared with
conventional treatment and risk of complications in patients with
type 2 diabetes (UKPDS 33). Lancet. 1998;352(9131):837–853.
37. Action to Control Cardiovascular Risk in Diabetes Study Group,
Gerstein HC, Miller ME, Byington RP, Goff DC, Bigger JT, et al. Effects
of intensive glucose lowering in type 2 diabetes. N Engl J Med. 2008;358(24):2545–2559. doi: 10.1056/NEJMoa0802743
38. Duckworth W, Abraira C, Moritz T, Reda D, Emanuele N, Reaven
PD, et al. Glucose Control and Vascular Complications in Veterans
with Type 2 Diabetes. N Engl J Med. 2009;360(2):129–139. doi:
10.1056/NEJMoa0808431
39. ADVANCE Collaborative Group, Patel A, MacMahon S, Chalmers
J, Neal B, Billot L, et al. Intensive blood glucose control and vascular
outcomes in patients with type 2 diabetes. N Engl J Med.
2008;358(24):2560–2572. doi: 10.1056/NEJMoa0802987
40. Skyler JS, Bergenstal R, Bonow RO, Buse J, Deedwania P, Gale
EAM, et al. Intensive Glycemic Control and the Prevention of
Cardiovascular Events: Implications of the ACCORD, ADVANCE, and
VA Diabetes Trials: A position statement of the American Diabetes
Association and a scientific statement of the American College of
Cardiology. Diabetes Care. 2009;32(1):187–192. doi: 10.2337/dc08-
9026
41. Дедов ИИ, Шестакова МВ, Аметов АС, Анциферов МБ,
Галстян ГР, Майоров АЮ, et al. Консенсус совета экспертов
Российской ассоциации эндокринологов по инициации и
интенсификации сахароснижающей терапии у больных сахарным
диабетом 2 типа. Сахарный диабет [Internet]. 2011;14(4):6–17. doi:
10.14341/2072-0351-5810
42. Inzucchi SE, Bergenstal RM, Buse JB, Diamant M, Ferrannini E,
Nauck M, et al. Management of hyperglycaemia in type 2 diabetes: a
patient-centered approach. Position statement of the American
Diabetes Association (ADA) and the European Association for the
Study of Diabetes (EASD). Diabetologia. 2012;55(6):1577–1596. doi:
10.1007/s00125-012-2534-0
43. Action to Control Cardiovascular Risk in Diabetes Follow-On
(ACCORDION) Eye Study Group and the Action to Control
Cardiovascular Risk in Diabetes Follow-On (ACCORDION) Study
Group. Persistent Effects of Intensive Glycemic Control on
Retinopathy in Type 2 Diabetes in the Action to Control
Cardiovascular Risk in Diabetes (ACCORD) Follow-On Study. Diabetes
Care. 2016;39(7):1089–1100. doi: 10.2337/dc16-0024
44. Nathan DM, Kuenen J, Borg R, Zheng H, Schoenfeld D, Heine RJ.
Translating the A1C Assay Into Estimated Average Glucose Values.
Diabetes Care. 2008;31(8):1473–1478. doi: 10.2337/dc08-0545 45. Colhoun HM, Betteridge DJ, Durrington PN, Hitman GA, Neil
HAW, Livingstone SJ, et al. Primary prevention of cardiovascular
disease with atorvastatin in type 2 diabetes in the Collaborative
Atorvastatin Diabetes Study (CARDS): multicentre randomised
placebo-controlled trial. Lancet. 2004;364(9435):685–696. doi:
10.1016/S0140-6736(04)16895-5
46. Cholesterol Treatment Trialists’ (CTT) Collaborators, Kearney
PM, Blackwell L, Collins R, Keech A, Simes J, et al. Efficacy of
cholesterol-lowering therapy in 18,686 people with diabetes in 14
randomised trials of statins: a meta-analysis. Lancet.
2008;371(9607):117–125. doi: 10.1016/S0140-6736(08)60104-X
47. Baigent C, Keech A, Kearney PM, Blackwell L, Buck G, Pollicino
C, et al. Efficacy and safety of cholesterol-lowering treatment:
prospective meta-analysis of data from 90,056 participants in 14
randomised trials of statins. Lancet. 2005;366(9493):1267–1278. doi:
10.1016/S0140-6736(05)67394-1
48. Catapano AL, Graham I, De Backer G, Wiklund O, Chapman MJ,
Drexel H, et al. 2016 ESC/EAS Guidelines for the Management of
Dyslipidaemias. Eur Heart J. 2016;37(39):2999–3058. doi:
10.1093/eurheartj/ehw272
49. Grundy SM, Stone NJ, Bailey AL, Beam C, Birtcher KK,
Blumenthal RS, et al. 2018
AHA/ACC/AACVPR/AAPA/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA
Guideline on the Management of Blood Cholesterol. J Am Coll Cardiol.
2019;73(24):e285–e350. doi: 10.1016/j.jacc.2018.11.003
50. Cholesterol Treatment Trialists’ (CTT) Collaboration, Fulcher J,
O’Connell R, Voysey M, Emberson J, Blackwell L, et al. Efficacy and
safety of LDL-lowering therapy among men and women: metaanalysis
of individual data from 174,000 participants in 27
randomised trials. Lancet. 2015;385(9976):1397–1405. doi:
10.1016/S0140-6736(14)61368-4
51. Cholesterol Treatment Trialists’ (CTT) Collaboration, Baigent C,
Blackwell L, Emberson J, Holland LE, Reith C, et al. Efficacy and safety
of more intensive lowering of LDL cholesterol: a meta-analysis of data
from 170,000 participants in 26 randomised trials. Lancet.
2010;376(9753):1670–1681. doi: 10.1016/S0140-6736(10)61350-5 52. ONTARGET Investigators, Yusuf S, Teo KK, Pogue J, Dyal L,
Copland I, et al. Telmisartan, ramipril, or both in patients at high risk
for vascular events. N Engl J Med. 2008;358(15):1547–1559. doi:
10.1056/NEJMoa0801317
53. Thomopoulos C, Parati G, Zanchetti A. Effects of bloodpressure-
lowering treatment on outcome incidence in hypertension. J
Hypertens. 2017;35(5):922–944. doi: 10.1097/HJH.0000000000001276
54. Grenier J, Goodman SG, Leiter LA, Langer A, Teoh H, Bhatt DL,
et al. Blood Pressure Management in Adults With Type 2 Diabetes:
Insights From the Diabetes Mellitus Status in Canada (DM-SCAN)
Survey. Can J Diabetes. 2018;42(2):130–137. doi:
10.1016/j.jcjd.2017.01.005
55. ACCORD Study Group, Cushman WC, Evans GW, Byington RP,
Goff DC, Grimm RH, et al. Effects of intensive blood-pressure control
in type 2 diabetes mellitus. N Engl J Med. 2010;362(17):1575–1585.
doi: 10.1056/NEJMoa1001286
56. ГОСТ Р ИСО 15197-2015 Тест-системы для диагностики in
vitro. Требования к системам мониторинга глюкозы в крови для
самоконтроля при лечении сахарного диабета. Москва:
Стандартинформ; 2015; 41 p.
57. American Diabetes Association. 6. Glycemic Targets: Standards
of Medical Care in Diabetes—2019. Diabetes Care.
2019;42(Supplement 1):S61–S70. doi: 10.2337/dc19-S006
58. Holman RR, Paul SK, Bethel MA, Matthews DR, Neil HAW. 10-
Year Follow-up of Intensive Glucose Control in Type 2 Diabetes. N
Engl J Med. 2008;359(15):1577–1589. doi: 10.1056/NEJMoa0806470
59. Sheppard P, Bending J, Huber J. Pre- and post-prandial capillary
glucose self-monitoring achieves better glycaemic control than preprandial
only monitoring. Pract Diabetes Int. 2005;22(1):15–22. doi:
10.1002/pdi.733
60. Boutati EI, Raptis SA. Self-Monitoring of Blood Glucose as Part
of the Integral Care of Type 2 Diabetes. Diabetes Care.
2009;32(suppl_2):S205–S210. doi: 10.2337/dc09-S312
61. Harris MI. Frequency of Blood Glucose Monitoring in Relation
to Glycemic Control in Patients With Type 2 Diabetes. Diabetes Care.
2001;24(6):979–982. doi: 10.2337/diacare.24.6.979
- 1. World Health Organization, International Diabetes Federation.
Информация
Список сокращений
АГ – артериальная гипертензия
АД – артериальное давление
арГПП-1 – агонист рецепторов ГПП-1
АССЗ – атеросклеротические сердечно-сосудистые заболевания
ВОЗ – Всемирная организация здравоохранения
ГПП-1 – глюкагоноподобный пептид-1
ДАД – диастолическое артериальное давление
ДМО – диабетический макулярный отек
ДН – диабетическая нефропатия
ДНП – диабетическая нейропатия
ДОАП – диабетическая остеоартропатия
ДР – диабетическая ретинопатия
ЗАНК – заболевания артерий нижних конечностей
иАПФ – ингибиторы ангиотензинпревращающего фермента
ИБС – ишемическая болезнь сердца
иДПП-4 – ингибитор дипептидилпептидазы 4 типа
ИКД – инсулин короткого действия
ИМ – инфаркт миокарда
ИМТ – индекс массы тела
иНГЛТ-2 – ингибитор натрий-глюкозного котранспортера 2 типа
ИРП – индивидуальная разгрузочная повязка
ИУКД – инсулин ультракороткого действия
КИНК – критическая ишемия нижней конечности
ЛКС – лазерная коагуляция сетчатки
ЛПИ – лодыжечно-плечевой индекс
МВ — модифицированное высвобождение
МРТ – магнитно-резонансная томография
МСКТ – мультиспиральная компьютерная томография
НГН – нарушенная гликемия натощак
НМГ – непрерывное мониторирование глюкозы
НПХ – нейтральный протамин Хагедорна
НТГ – нарушенная толерантность к глюкозе
ОКС – острый коронарный синдром
ОПЖ – ожидаемая продолжительность жизни
ПГТТ – пероральный глюкозотолерантный тест
ПСМ – препараты сульфонилмочевины
ПССП – пероральные сахароснижающие препараты
РФ – Российская Федерация
САД – систолическое артериальное давление
СД – сахарный диабет
СД 1 – сахарный диабет 1 типа
СД 2 – сахарный диабет 2 типа
СКФ – скорость клубочковой фильтрации
ССЗ – сердечно-сосудистые заболевания
ТЗД – тиазолидиндионы
УДД – уровень достоверности доказательств
УУР – уровень убедительности рекомендаций
ФА – физическая активность
ФМГ – флеш-мониторирование глюкозы
ХБП – хроническая болезнь почек
ХЕ – хлебная единица
ХЛВП – холестерин липопротеидов высокой плотности
ХЛНП – холестерин липопротеидов низкой плотности
ХСН – хроническая сердечная недостаточность
ЭКГ – электрокардиография, электрокардиограмма
ЭХО-КГ — эхокардиография
3P–MACE – комбинированая трехкомпонентная точка основных
сердечно-сосудистых событий
HbA1c – гликированный гемоглобин
PCSK-9 – пропротеиновая конвертаза субтилизин-кексинового типа 9
** — препарат входит в перечень жизненно необходимых и важнейших лекарственных препаратов для медицинского применения
Термины и определения
Аналоги инсулина — форма инсулина, в которой произведены некоторые изменения в молекуле человеческого инсулина. Аналог действует так же, как инсулин, но с фармакокинетическими/ фармакодинамическими различиями, которые могут иметь преимущества.
Артериальная гипертензия – это синдром повышения систолического АД ≥ 140 мм рт.ст. и/или диастолического АД ≥ 90 мм рт.ст. при гипертонической болезни и симптоматических АГ, приводящего к поражению органов-мишеней
Базальный (пролонгированный) инсулин – инсулин средней продолжительности действия, длительного или сверхдлительного действия
Базальный режим инсулинотерапии – введение пролонгированного инсулина.
Болюсы инсулина – введение инсулина короткого (ультракороткого) действия, необходимое для поддержания целевой гликемии после еды и для коррекции гипергликемии
Вариабельность гликемии — частые колебания уровня глюкозы в крови, от очень высоких до очень низких показателей
Гипергликемия – уровень глюкозы в крови выше нормальных значений
Гипогликемия – уровень глюкозы в крови ниже нормальных значений
Гликемия – концентрация глюкозы в крови
Гликированный гемоглобин (HbA ) — показатель, который отражает средний уровень глюкозы в крови за последние 2-3 месяца Диабетическая нейропатия – комплекс клинических и субклинических синдромов, каждый из которых характеризуется диффузным или очаговым поражением периферических и/или автономных нервных волокон в результате сахарного диабета
Диабетическая нефропатия – специфическое поражение почек при сахарном диабете, сопровождающееся формированием узелкового гломерулосклероза, приводящего к развитию терминальной почечной недостаточности, требующей проведения заместительной почечной терапии (диализ, трансплантация)
Диабетическая остеоартропатия — безболевая, прогрессирующая деструкция одного или нескольких суставов стопы на фоне нейропатии
Диабетическая ретинопатия — специфичное позднее нейромикрососудистое осложнение сахарного диабета, развивающееся, как правило, последовательно от изменений, связанных с повышенной проницаемостью и окклюзией ретинальных сосудов до появления новообразованных сосудов и фиброглиальной ткани
Диабетический макулярный отек — утолщение сетчатки, связанное с накоплением жидкости в межклеточном пространстве нейроэпителия вследствие нарушения гематоретинальных барьеров и несоответствия между транссудацией жидкости и способности к ее реабсорбции клетками пигментного эпителия. Диабетический макулярный отек может развиться при любой стадии диабетической ретинопатии
Инкретины — гормоны желудочно-кишечного тракта, вырабатываемые в ответ на прием пищи и вызывающие стимуляцию секреции инсулина
Инсулин – гормон, регулирующий уровень глюкозы в крови, стимулируя поглощение глюкозы тканями
Инсулинорезистентность — нарушение биологического ответа на экзогенный или эндогенный инсулин
Интенсифицированная (базис-болюсная) инсулинотерапия – режим инсулинотерапии путем многократных инъекций инсулина короткого (ультракороткого) действия и базального инсулина либо путем постоянной подкожной инфузии инсулина ультракороткого действия посредством инсулиновой помпы***
Ишемическая болезнь сердца — термин, объединяющий группу заболеваний в основе патологического процесса которого лежит несоответствие между потребностью сердца в кровоснабжении и его реальным осуществлением вследствие быстропрогрессирующего коронарного атеросклероза
Критическая ишемия нижних конечностей — состояние, при котором имеет место выраженное снижение кровотока по магистральным артериям нижних конечностей, приводящее к гипоксии мягких тканей и угрожающее их жизнеспособности
Липодистрофия: патологическое изменение жировой ткани в местах инъекций инсулина
Непрерывное мониторирование глюкозы — измерение уровня глюкозы в интерстициальной жидкости непрерывно с помощью устанавливаемых подкожно сенсоров с последующим переводом в значения уровня глюкозы плазмы
Обучение пациентов – комплекс мероприятий, направленных на подготовку управлению заболеванием
Предиабет – это нарушение углеводного обмена, при котором не достигаются критерии сахарного диабета, но превышены нормальные значения глюкозы крови (включает любое из нарушений: нарушенную гликемию натощак и нарушенную толерантность к глюкозе)
Самоконтроль гликемии – самостоятельное определение глюкозы крови пациентами в домашних условиях с помощью глюкометра
Сахарный диабет 2 типа – нарушение углеводного обмена, вызванное преимущественной инсулинорезистентностью и относительной инсулиновой недостаточностью или преимущественным нарушением секреции инсулина с инсулинорезистентностью или без нее
Старческая астения — ассоциированный с возрастом синдром, основными клиническими проявлениями которого являются повышенная утомляемость, непреднамеренная потеря веса, снижение мобильности и мышечной силы. В основе развития старческой астении лежит саркопения — возраст-ассоциированная мышечная атрофия
Функционально зависимые пациенты пожилого возраста – лица, регулярно нуждающиеся в посторонней помощи в ежедневной активности по причине ухудшения их функционального статуса. Для них характерна более низкая ожидаемая продолжительность жизни и более высокий риск госпитализаций
Функционально независимые пациенты пожилого возраста — лица, которые не нуждаются в помощи при выполнении мероприятий повседневной активности, или нуждаются в ней в минимальном объеме (например, при необходимости добраться до мест, расположенных вне привычной дистанции)
Хлебная единица – количество продукта, содержащего 10-12 граммов углеводов
Хроническая болезнь почек – наднозологическое понятие, обобщающее повреждение почек или снижение скорости клубочковой фильтрации менее 60 мл/мин/1,73 м , персистирующее в течение более 3 мес, независимо от первичного диагноза
Хроническая сердечная недостаточность — клинический синдром, характеризующийся типичными жалобами (одышка, отеки лодыжек, усталость и другие), которые могут сопровождаться повышенным давлением в яремных венах, застойными хрипами в легких, периферическими отеками, вызванными нарушением структуры и/или функцией сердца, что приводит к уменьшению сердечного выброса и/или повышению внутрисердечного давления в покое или во время нагрузки
Целевой уровень глюкозы плазмы – индивидуально определяемый уровень глюкозы плазмы натощак, перед едой, через 2 часа после еды, на ночь, ночью.
Шприц-ручка -– устройство для инъекций инсулина 3P–MACE – комбинированая трехкомпонентная точка основных сердечно-сосудистых событий (сердечно-сосудистая смерть, нефатальный ИМ, нефатальный инсульт)
Критерии оценки качества медицинской помощи
Приложение А1. Состав рабочей группы
1. Дедов Иван Иванович – академик РАН, д.м.н., профессор; президент ФГБУ «Национальный медицинский исследовательский центр эндокринологии» Министерства здравоохранения Российской Федерации; президент Российской ассоциации эндокринологов (РАЭ); главный внештатный специалист эндокринолог Министерства здравоохранения Российской Федерации. dedov@endocrincentr.ru (mailto:nephro@endocrincentr.ru)
2. Шестакова Марина Владимировна – академик РАН, д.м.н., профессор; директор Института диабета ФГБУ «НМИЦ эндокринологии» Министерства здравоохранения Российской Федерации; главный ученый секретарь и член Президиума Правления Российской ассоциации эндокринологов (РАЭ); член Европейской ассоциации по изучению диабета (EASD); член Американской диабетической ассоциации (ADA); сопредседатель секции сердечно-сосудистых осложнений сахарного диабета при Российском кардиологическом обществе; член экспертного совета ВАК по терапевтическим наукам.
(mailto:nephro@endocrincentr.ru)shestakova.mv@gmail.com (mailto:shestakova.mv@gmail.com)
3. Майоров Александр Юрьевич — д.м.н., профессор, заведующий отделом прогнозирования и инноваций диабета ФГБУ «НМИЦ эндокринологии» Министерства здравоохранения Российской Федерации; президент ОООИ «Российская Диабетическая Ассоциация»; член Российской ассоциации эндокринологов (РАЭ); член Европейской ассоциации по изучению диабета (EASD); член Американской диабетической ассоциации (ADA); член Европейской научной группы по обучению пациентов с диабетом (DESG). (mailto:shestakova.mv@gmail.com)education@endocrincentr.ru (mailto:education@endocrincentr.ru)
4. Шамхалова Минара Шамхаловна – д.м.н., профессор, заведующая отделением диабетической болезни почек и посттрансплантационной реабилитации ФГБУ «НМИЦ эндокринологии» Министерства здравоохранения Российской Федерации; член Российской ассоциации эндокринологов (РАЭ); член Американской диабетической ассоциации (ADA). (mailto:education@endocrincentr.ru)shamkhalova@mail.ru (mailto:shamkhalova@mail.ru)
5. Сухарева Ольга Юрьевна – к.м.н., ведущий научный сотрудник отделения диабетической болезни почек и посттрансплантационной реабилитации ФГБУ «НМИЦ эндокринологии» Министерства здравоохранения Российской Федерации; член Российской ассоциации эндокринологов (РАЭ); член Европейской ассоциации по изучению диабета (EASD). (mailto:shamkhalova@mail.ru)olgasukhareva@mail.ru (mailto:olgasukhareva@mail.ru)
6. Галстян Гагик Радикович — д.м.н., профессор, заведующий отделением диабетической стопы ФГБУ «НМИЦ эндокринологии» Министерства здравоохранения Российской Федерации; член Российской ассоциации эндокринологов (РАЭ); член Европейской ассоциации по изучению диабета (EASD); член Американской диабетической ассоциации (ADA). (mailto:olgasukhareva@mail.ru)galstyangagik964@gmail.com (mailto:galstyangagik964@gmail.com)
7. Токмакова Алла Юрьевна – д.м.н., главный научный сотрудник отделения диабетической стопы ФГБУ «НМИЦ эндокринологии» Министерства здравоохранения Российской Федерации; член Российской ассоциации эндокринологов (РАЭ). (mailto:galstyangagik964@gmail.com)allatokmakova@ yandex.ru (mailto:alla-tokmakova@yandex.ru)
8. Никонова Татьяна Васильевна – д.м.н., заведующая отделением референс-центр обучения ФГБУ «НМИЦ эндокринологии» Министерства здравоохранения Российской Федерации; член Российской ассоциации эндокринологов (РАЭ); член Европейской ассоциации по изучению диабета (EASD). (mailto:allatokmakova@yandex.ru)tatiana_nikonova@mail.ru (mailto:tatiana_nikonova@mail.ru)
9. Суркова Елена Викторовна — д.м.н., профессор, главный научный сотрудник отделения терапии диабета ФГБУ «НМИЦ эндокринологии» Министерства здравоохранения Российской Федерации; член Российской ассоциации эндокринологов (РАЭ); член Европейской научной группы по обучению пациентов с диабетом (DESG). (mailto:tatiana_nikonova@mail.ru)elenasurkova@mail.ru (mailto:elenasurkova@mail.ru)
10. Кононенко Ирина Владимировна — к.м.н., ведущий научный сотрудник отделения терапии диабета ФГБУ «НМИЦ эндокринологии» Министерства здравоохранения Российской Федерации; член Российской ассоциации эндокринологов (РАЭ). (mailto:elenasurkova@mail.ru)shakhtarina@bk.ru (mailto:shakhtarina@bk.ru)
11. Егорова Дарья Никитична – к.м.н., ведущий научный сотрудник отделения диабетической стопы ФГБУ «НМИЦ эндокринологии» Министерства здравоохранения Российской Федерации; член Российской ассоциации эндокринологов (РАЭ). (mailto:shakhtarina@bk.ru)egorovadasha@yandex.ru (mailto:egorovadasha@yandex.ru)
12. Ибрагимова Людмила Ибрагимовна — к.м.н., ведущий научный сотрудник центра «Диабет и беременность» ФГБУ «НМИЦ эндокринологии» Министерства здравоохранения Российской Федерации; член Российской ассоциации эндокринологов (РАЭ); член Европейского общества молодых эндокринологов (EYES). (mailto:egorovadasha@yandex.ru)ibragimovaliudmila@gmail.com (mailto:ibragimovaliudmila@gmail.com)
13. Шестакова Екатерина Алексевна – к.м.н., ведущий научный сотрудник консультативно-диагностического центра ФГБУ «НМИЦ эндокринологии» Министерства здравоохранения Российской Федерации; член Российской ассоциации эндокринологов (РАЭ). (mailto:ibragimovaliudmila@gmail.com) katiashestakova@mail.ru (mailto:katiashestakova@mail.ru)
14. Клефортова Инна Игоревна – к.м.н., ведущий научный сотрудник отделения диабетической болезни почек и посттрансплантационной реабилитации ФГБУ «НМИЦ эндокринологии» Министерства здравоохранения Российской Федерации; член Российской ассоциации эндокринологов (РАЭ). (mailto:katiashestakova@mail.ru)iklefort@mail.ru (mailto:iklefort@mail.ru)
15. Скляник Игорь Александрович — научный сотрудник отдела прогнозирования и инноваций диабета ФГБУ «НМИЦ эндокринологии» Министерства здравоохранения Российской Федерации; член Российской ассоциации эндокринологов (РАЭ). (mailto:iklefort@mail.ru)sklyanik.igor@gmail.com (mailto:sklyanik.igor@gmail.com)
16. Ярек-Мартынова Ивона Яновна – к.м.н., заместитель директора Института диабета по лечебной работе, ведущий научный сотрудник отделения диабетической болезни почек и посттрансплантационной реабилитации ФГБУ «НМИЦ эндокринологии» Министерства здравоохранения Российской Федерации; член Российской ассоциации эндокринологов (РАЭ); член Европейской ассоциации кардиоваскулярной профилактики и реабилитации (EACPR). (mailto:sklyanik.igor@gmail.com)iwonamj@mail.ru (mailto:iwonamj@mail.ru)
17. Северина Анастасия Сергеевна – к.м.н., ведущий научный сотрудник отделения диабетической болезни почек и посттрансплантационной реабилитации ФГБУ «НМИЦ эндокринологии» Министерства здравоохранения Российской Федерации; член Российской ассоциации эндокринологов (РАЭ). (mailto:iwonamj@mail.ru)ansev1@mail.ru (mailto:ansev1@mail.ru)
18. Мартынов Сергей Андреевич – д.м.н., заведующий кабинетом экстракорпоральных методов лечения почечной патологии ФГБУ «НМИЦ эндокринологии» Министерства здравоохранения Российской Федерации; член Российского диализного общества (РДО); Европейской почечной ассоциации – Европейской ассоциации диализа и трансплантации (ERA – EDTA). (mailto:ansev1@mail.ru)smartynov@inbox.ru (mailto:smartynov@inbox.ru)
19. Викулова Ольга Константиновна – к.м.н., ведущий научный сотрудник, заведующая отделением эпидемиологии и государственного регистра сахарного диабета ФГБУ «НМИЦ эндокринологии» Министерства здравоохранения Российской Федерации; член Российской ассоциации эндокринологов (РАЭ). (mailto:smartynov@inbox.ru)olga-vikulova-1973@yandex.ru (mailto:olga-vikulova-1973@yandex.ru)
20. Калашников Виктор Юрьевич – член-корр. РАН, д.м.н., профессор, заведующий отделом кардиологии и сосудистой хирургии ФГБУ «НМИЦ эндокринологии» Министерства здравоохранения Российской Федерации. (mailto:olga-vikulova-1973@yandex.ru)victor9368@gmail.com (mailto:victor9368@gmail.com)
21. Бондаренко Ирина Зиятовна –д.м.н., главный научный сотрудник отдела кардиологии и сосудистой хирургии ФГБУ «НМИЦ эндокринологии» Министерства здравоохранения Российской Федерации. (mailto:victor9368@gmail.com)iz_bondarenko@mail.ru (mailto:iz_bondarenko@mail.ru)
22. Гомова Ирина Сергеевна – к.м.н., врач функциональной диагностики отдела кардиологии и сосудистой хирургии ФГБУ «НМИЦ эндокринологии» Министерства здравоохранения Российской Федерации. (mailto:iz_bondarenko@mail.ru)ivist08@yandex.ru (mailto:ivist08@yandex.ru)
23. Старостина Елена Георгиевна – д.м.н., профессор кафедры эндокринологии ФУВ ГБУЗ МО «Московский областной научно-исследовательский институт им. М.Ф. Владимирского» Министерства здравоохранения Московской области; член Российской ассоциации эндокринологов (РАЭ). (mailto:ivist08@yandex.ru)elena.starostina59@yandex.ru (mailto:elena.starostina59@yandex.ru)
24. Аметов Александр Сергеевич – д.м.н., профессор, заведующий кафедрой эндокринологии ФГБОУ ДПО «Российская медицинская академия непрерывного профессионального образования» Министерства здравоохранения Российской Федерации; член Правления Российской ассоциации эндокринологов (РАЭ); член Европейской ассоциации по изучению диабета (EASD); член Американской диабетической ассоциации (ADA). (mailto:elena.starostina59@yandex.ru)alexander.ametov@gmail.com (mailto:alexander.ametov@gmail.com)
25. Анциферов Михаил Борисович – д.м.н., проф., главный врач ГБУЗ «Эндокринологический диспансер» Департамента
здравоохранения г. Москвы, профессор кафедры эндокринологии ФГБОУ ДПО «Российская медицинская
академия непрерывного профессионального образования» Министерства здравоохранения Российской Федерации; главный внештатный специалист эндокринолог Департамента здравоохранения г. Москвы; член Правления Российской ассоциации эндокринологов (РАЭ). (mailto:alexander.ametov@gmail.com)antsiferov@rambler.ru _(mailto:antsiferov@rambler.ru)
26. Бардымова Татьяна Прокопьевна – д.м.н., профессор, заведующая кафедрой эндокринологии Иркутской государственной медицинской академии последипломного образования – филиала ФГБУ ДПО РМАНПО Министерства здравоохранения Российской Федерации; главный внештатный специалист-эндокринолог Министерства здравоохранения Иркутской области; член Правления Российской ассоциации эндокринологов (РАЭ). (mailto:antsiferov@rambler.ru)tpbardymova@mail.ru (mailto:tpbardymova@mail.ru)
27. Бондарь Ирина Аркадьевна – д.м.н., профессор, заведующая кафедрой эндокринологии ФГБОУ ВО «Новосибирский государственный медицинский университет» Министерства здравоохранения Российской Федерации; главный внештатный специалист эндокринолог Министерства здравоохранения Российской Федерации в Сибирском федеральном округе; член Правления Российской ассоциации эндокринологов (РАЭ). (mailto:tpbardymova@mail.ru)ibondar2008@gmail.com (mailto:ibondar2008@gmail.com)
28. Валеева Фарида Вадутовна – д.м.н., профессор, заведующая кафедрой эндокринологии ФГБОУ ВО «Казанский государственный медицинский университет» Министерства здравоохранения Российской Федерации, главный внештатный специалист эндокринолог Министерства здравоохранения Российской Федерации в Приволжском федеральном округе, член Правления Российской ассоциации эндокринологов (РАЭ) (mailto:ibondar2008@gmail.com)val_farida@mail.ru (mailto:val_farida@mail.ru)
29. Демидова Татьяна Юльевна – д.м.н., профессор, заведующая кафедрой эндокринологии лечебного факультета ФГБОУ ВО «Российский национальный исследовательский медицинский университет имени Н.И. Пирогова» Министерства здравоохранения Российской Федерации; член Европейской ассоциации по изучению диабета (EASD). (mailto:val_farida@mail.ru)t.y.demidova@gmail.com (mailto:t.y.demidova@gmail.com)
30. Мкртумян Ашот Мусаелович – д.м.н., профессор, заведующий кафедрой эндокринологии и диабетологии ФГБОУ ВО «Московский государственный медико-стоматологический университет имени А.Е. Евдокимова» Министерства здравоохранения Российской Федерации; член Правления Российской ассоциации эндокринологов (РАЭ); член Европейской ассоциации по изучению диабета (EASD); член Американской диабетической ассоциации (ADA). (mailto:t.y.demidova@gmail.com)vagrashot@mail.ru (mailto:vagrashot@mail.ru)
31. Петунина Нина Александровна – член-корр. РАН, д.м.н., профессор, проф., заведующая кафедрой эндокринологии лечебного факультета ФГАОУ ВО «Первый Московский государственный медицинский университет имени И.М. Сеченова» Министерства здравоохранения Российской Федерации; главный внештатный специалист эндокринолог Министерства здравоохранения Российской Федерации в Центральном федеральном округе; член Правления Российской ассоциации эндокринологов (РАЭ); член Европейской ассоциации по изучению диабета (EASD); член Американской диабетической ассоциации (ADA). napetunina@mail.ru (mailto:napetunina@mail.ru)
32. Руяткина Людмила Александровна – д.м.н., профессор кафедры неотложной терапии с эндокринологией и профпатологией ФГБОУ ВО «Новосибирский государственный медицинский университет» Министерства здравоохранения Российской Федерации; член Российской ассоциации эндокринологов (РАЭ); член Европейской ассоциации по изучению сахарного диабета (EASD); председатель Новосибирской ассоциации эндокринологов. (mailto:vagrashot@mail.ru)larut@list.ru (mailto:larut@list.ru)
33. Суплотова Людмила Александровна – д.м.н., профессор, заведующая курсом эндокринологии кафедры терапии с курсами эндокринологии, функциональной и ультразвуковой диагностики Института непрерывного профессионального развития ФГБОУ ВО «Тюменский государственный медицинский университет» Министерства здравоохранения Российской Федерации; главный внештатный специалист эндокринолог Департамента здравоохранения Тюменской области; вице-президент Российской ассоциации эндокринологов. (mailto:larut@list.ru)suplotovala@mail.ru (mailto:suplotovala@mail.ru)
34. Ушакова Ольга Вячеславовна — д.м.н., доцент кафедры общей врачебной практики и профилактической медицины КГБОУ ДПО «Институт повышения квалификации специалистов здравоохранения» Министерства здравоохранения Хабаровского края; главный внештатный специалист эндокринолог Министерства здравоохранения Российской Федерациив Дальневосточном федеральном округе; главный внештатный специалист эндокринолог Министерства здравоохранения Хабаровского края; член Правления Российской ассоциации эндокринологов (РАЭ). (mailto:suplotovala@mail.ru)oluschk@mail.ru (mailto:oluschk@mail.ru)
35. Халимов Юрий Шавкатович – д.м.н., профессор, начальник кафедры и клиники военно-полевой терапии ФГБВОУ ВО «Военно-медицинская академия имени С.М. Кирова»; заместитель главного терапевта Министерства обороны Российской Федерации; главный внештатный специалист эндокринолог Комитета по здравоохранению Правительства Санкт-Петербурга; член Правления Российской ассоциации эндокринологов (РАЭ). (mailto:oluschk@mail.ru)yushkha@gmail.com (mailto:yushkha@gmail.com)
Ни у кого из членов рабочей группы при разработке настоящих клинических рекомендаций не возникло конфликта интересов, а именно персональной заинтересованности в получении лично либо через представителя компании материальной выгоды или иного преимущества, которое повлияло бы или могло повлиять на надлежащее исполнение ими профессиональных обязанностей.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
1. Врачи – эндокринологи;
2. Врачи терапевты;
3. Врачи общей практики.
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым клиническим рекомендациям, но не чаще 1 раза в 6 месяцев.
Приложение А3. Связанные документы
1) Техника инъекций и инфузии при лечении сахарного диабета. Методическое руководство http://democenter.nitrosbase.com/clinrecalg5/Files/recomend/МР102.PDF
Приложение Б. Алгоритмы ведения пациента
Стратификация лечебной тактики в зависимости от уровня HbA1с в дебюте
Индивидуальный подход к больному с определением индивидуального целевого уровня НbА1с должен являться основой выбора стратегии сахароснижающего лечения.
Мониторинг эффективности терапии по уровню НbА1с рекомендуется осуществлять каждые 3 мес. Принятие решения об интенсификации не позже, чем через 6 мес (у лиц с низким риском целесообразно не позже, чем через 3 мес). Выбор препаратов в составе комбинаций или при непереносимости метформина проводится с учетом рекомендаций по персонализированному выбору (при наличии сердечно-сосудистых факторов риска, АССЗ, ХСН, ХБП, ожирения, риска гипогликемий определенные препараты/классы имеют преимущества). При использовании комбинаций следует учитывать рациональность сочетаний препаратов. Метформин рекомендуется использовать в любой комбинации сахароснижающих средств при отсутствии противопоказаний.
Приложение Б. Алгоритмы действий врача
Сахарный диабет 2 типа с диабетической ретинопатией
Сахарный диабет 2 типа с диабетической макулопаией
Сахарный диабет 2 типа с болевой диабетической нейропатией
Приложение В. Информация для пациентов
Дневник пациента с сахарным диабетом 2 типа, не получающего инсулин Ф.И.О.
_____________________________________________
Дневник пациента с сахарным диабетом 2 типа, получающего инсулин: Ф.И.О.____________________________
HbA1с___________ % (целевой уровень ________%) Дата _____________
Питание при избыточном весе
Продукты, которые следует употреблять без ограничения
Продукты, которые следует употреблять в умеренном количестве
Продукты, которые необходимо исключить или максимально ограничить
Замена продуктов по системе хлебных единиц
1 ХЕ = количество продукта, содержащее 10–12 г углеводов.
Правила ухода за ногами при сахарном диабете
1. Ежедневно самостоятельно или с участием членов семьи осматривайте стопы, состояние кожи, включая промежутки между пальцами.
2. Немедленно сообщите лечащему врачу о наличии потертостей, порезов, трещин, царапин, ран и других повреждений кожи.
3. Ежедневно мойте ноги теплой водой (температура ниже 37 С), просушивайте стопы аккуратно, мягким полотенцем, не забывая о межпальцевых промежутках.
4. При наличии ороговевшей кожи обработайте эти участки пемзой или специальной пилкой для кожи (не металлической). Не пользуйтесь для этих целей лезвием или ножницами.
5. Не используйте химические препараты или пластыри для удаления мозолей и ороговевшей кожи.
6. При сухой коже стоп после мытья смажьте их кремом, содержащим мочевину, кроме межпальцевых промежутков.
7. Осторожно обрабатывайте ногти, не закругляя уголки, используя пилочку, а не острые и режущие инструменты.
8. Для согревания ног пользуйтесь теплыми носками, а не грелкой или горячей водой, которые могут вызвать ожог из-за снижения чувствительности.
9. Носите бесшовные (или со швами наружу) носки/колготы, меняйте их ежедневно.
10. Не ходите без обуви дома и на улице, не надевайте обувь на босую ногу.
11. Проконсультируйтесь со специалистом кабинета «Диабетическая стопа» или ортопедом, нужно ли вам носить профилактическую или сложную ортопедическую обувь.
12. Ежедневно осматривайте обувь: нет ли в ней инородного предмета, не завернулась ли стелька, так как это может привести к потертости кожи стоп.
13. При повреждении кожи (трещина, царапина, порез) не используйте спиртосодержащие и красящие растворы. Используйте для обработки бесцветные водные антисептические растворы.
Содержание белка в продуктах питания
Для того, чтобы поддержать почки в хорошем состоянии, при снижении их функции необходимо соблюдать ограничение в питании белковой пищи.
- Животные белки содержатся в мясе, рыбе, птице, молочных и морских продуктах, яйцах.
- Животные белки наиболее ценные и должны составлять около 0,8 г/кг массы тела/сут. Более полную информацию Вам даст Ваш лечащий врач.
Содержание белка в продуктах животного происхождения
Содержание белка в крахмалистых продуктах
Обязательными мерами, кроме ограничения белка, может быть:
- Ограничение продуктов, богатых калием, таких как: орехи, горох желтый, капуста брюссельская, краснокочанная, картофель, ревень, редька, шпинат, щавель, изюм, курага чернослив, персики, абрикосы, ананас, бананы, кизил, финики, шелковица, смородина черная.
- Ограничение поваренной соли! Общее количество соли на день – не более 5 г, то есть неполная чайная ложка.
По возможности следует исключить из питания продукты, богатые солью: соленья (огурцы, помидоры, капуста), маринады, сельдь, консервы любые, готовые соусы.
Приложение Г.
Приложение Г1. Есть ли у вас предиабет или сахарный диабет 2 типа?
Опросник для пациентов FINDRISK
Тип: опросник
Назначение: выявление риска предиабета и сахарного диабета 2 типа
Русскоязычная версия валидирована [498]
Инструкция
- Ответьте на все 8 вопросов опросника.
- Для каждого вопроса выберите 1 правильный ответ и отметьте его в соответствующем квадратике.
- Сложите все баллы, соответствующие Вашим ответам на вопросы
- Используйте Ваш суммарный балл для определения Вашего риска развития сахарного диабета 2 типа или предиабета.
- Передайте заполненный опросник Вашему врачу/медсестре и попросите их объяснить Вам результаты опросника.
1. Возраст
До 45 лет 0 баллов
45 – 54 года 2 балла
55 – 64 года 3 балла
Старше 65 лет 4 балла
Индекс массы тела позволяет выявить наличие у Вас избыточного
веса или ожирения. Вы можете подсчитать свой индекс массы
тела сами:
Вес__кг: (рост___м)2 = ___кг/м2
Менее 25 кг/м2 0 баллов
25 – 30 кг/м2 1 балл
Больше 30 кг/м2 3 балла
3. Окружность талии
Окружность талии также указывает на наличие у Вас избыточного веса или ожирения.
4. Как часто Вы едите овощи, фрукты или ягоды?
Каждый день 0 баллов
Не каждый день 1 балл
5. Занимаетесь ли Вы физическими упражнениями регулярно?
Делаете ли вы физические упражнения по 30 минут каждый день или 3 часа в течение недели?
Да 0 баллов
Нет 2 балла
6. Принимали ли Вы когда-либо регулярно лекарства для снижения артериального давления?
Нет 0 баллов
Да 2 балла
7. Обнаруживали ли у Вас когда-либо уровень глюкозы (сахара) крови выше нормы (во время диспансеризации, проф. осмотра, во время болезни или беременности)?
Нет 0 баллов
Да 5 баллов
8. Был ли у Ваших родственников сахарный диабет 1 или 2 типа?
Нет 0 баллов
Да: дедушка/бабушка, тетя/дядя, двоюродные братья/сестры 3 балла
Да: родители, брат/сестра или собственный ребенок 5 баллов
РЕЗУЛЬТАТЫ:
Сумма баллов _______
КЛЮЧ К ОПРОСНИКУ
Ваш риск развития сахарного диабета в течение 10 лет составит:
- Если Вы набрали менее 12 баллов: у Вас хорошее здоровье и Вы должны продолжать вести здоровый образ жизни.
- Если Вы набрали 12 – 14 баллов: возможно, у вас предиабет. Вы должны посоветоваться со своим врачом, как Вам следует изменить образ жизни.
- Если Вы набрали 15 – 20 баллов: возможно, у Вас предиабет или сахарный диабет 2 типа. Вам желательно проверить уровень глюкозы (сахара) в крови. Вы должны изменить свой образ жизни. Не исключено, что Вам понадобятся и лекарства для снижения уровня глюкозы (сахара) в крови.
- Если Вы набрали более 20 баллов: по всей вероятности, у Вас есть сахарный диабет 2 типа. Вы должны проверить уровень глюкозы (сахара) в крови и постараться его нормализовать. Вы должны изменить свой образ жизни и Вам понадобятся и лекарства для контроля за уровнем глюкозы (сахара) в крови.
Снижение риска возникновения предиабета или сахарного диабета 2 типа
Вы не можете повлиять на свой возраст или наследственную предрасположенность к предиабету и сахарному диабету, но Вы можете изменить Ваш образ жизни и снизить тем самым риск развития этих заболеваний.
Вы можете снизить массу тела, стать более активным физически и потреблять более здоровую пищу. Эти изменения образа жизни особенно необходимы по мере увеличения возраста или при наличии у Вас наследственной отягощенности по сахарному диабету.
Здоровый образ жизни необходим и в том случае, если у Вас уже диагностировали предиабет или сахарный диабет 2 типа.
Для снижения уровня глюкозы (сахара) в крови, массы тела и уменьшения неблагоприятного прогноза заболевания может понадобиться лекарственная терапия.
Приложение Г2. Шкала балльной оценки симптомов нейропатии (Neuropathy Symptom Score).
Интерпретация результата:
3 – 4 балла – умеренная нейропатия
5 – 6 баллов – выраженная нейропатия
7 – 9 баллов – тяжелая нейропатия.
Приложение Г3. Мичиганский опросник для скрининга нейропатии (The Michigan Neuropath Screening Instrument, MNSI).
Приложение Г4. Опросник DN4 для диагностики болевой нейропатии.
Соответствует ли боль, которую испытывает пациент, одному или нескольким из следующих определений?
Сопровождается ли боль одним или несколькими из следующих симптомов в области ее локализации?
ОСМОТР ПАЦИЕНТА
Локализована ли боль в той же области, где осмотр выявляет один или оба следующих симптома:
Можно ли вызвать или усилить боль в области ее локализации:
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
- ИНВИТРО
- Библиотека
- Справочник заболеваний
- Сахарный диабет II…
Сахарный диабет II типа (Инсулиннезависимый СД, Type 2 Diabetes)
Сахарный диабет II типа: причины появления, симптомы, диагностика и способы лечения.
Определение
Сахарный диабет (СД) II типа — метаболическое заболевание, характеризующееся хронической гипергликемией (повышенным содержанием глюкозы в крови), развивающейся в результате нарушения механизмов взаимодействия инсулина с клетками тканей или его секреции (ВОЗ, 1999 год). У больных этой формой заболевания поджелудочная железа не может продуцировать достаточное количество инсулина, или организм неэффективно его использует. СД II типа диагностируется у 90% людей с гипергликемией.
Причины появления сахарного диабета II типа
Ключевым механизмом развития заболевания является инсулинорезистентность – невосприимчивость клеток тканей организма к действию инсулина, снижение их биологического ответа на один или несколько эффектов инсулина при его нормальной концентрации в крови. Инсулинорезистентность приводит к неспособности мышечной и жировой тканей поглощать глюкозу и к нарушению синтеза гликогена (одной из основных форм «запасной» энергии в организме человека) в печени.
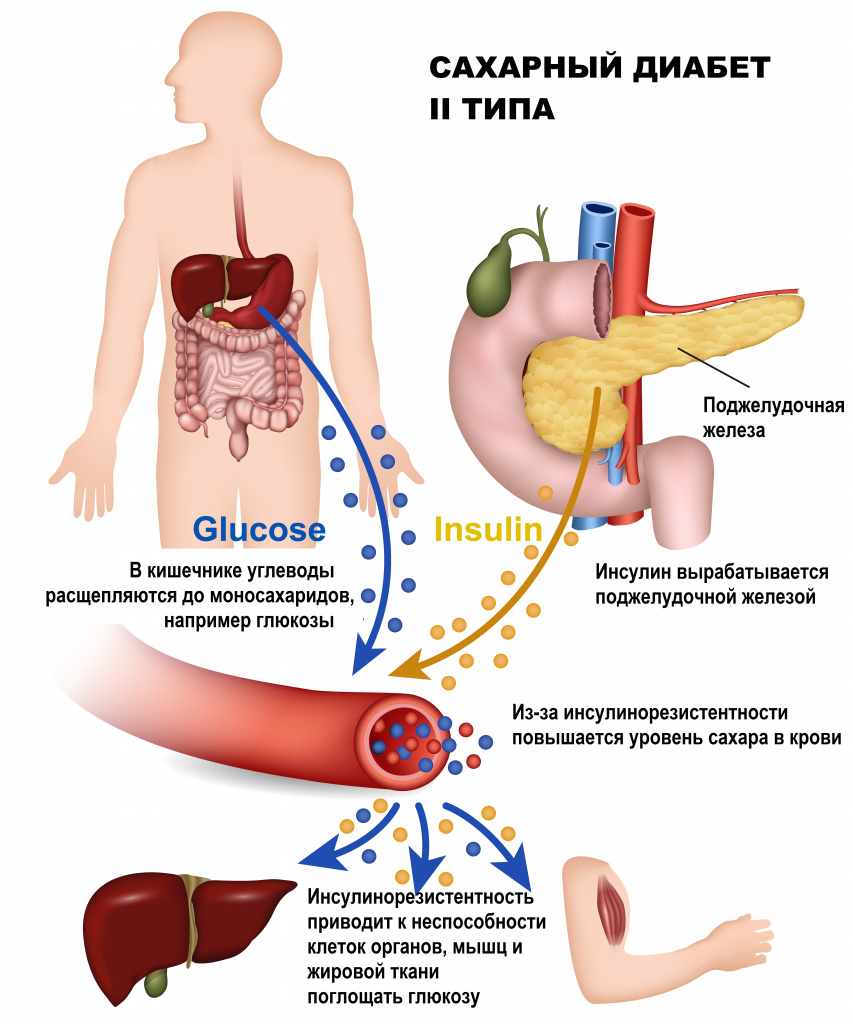
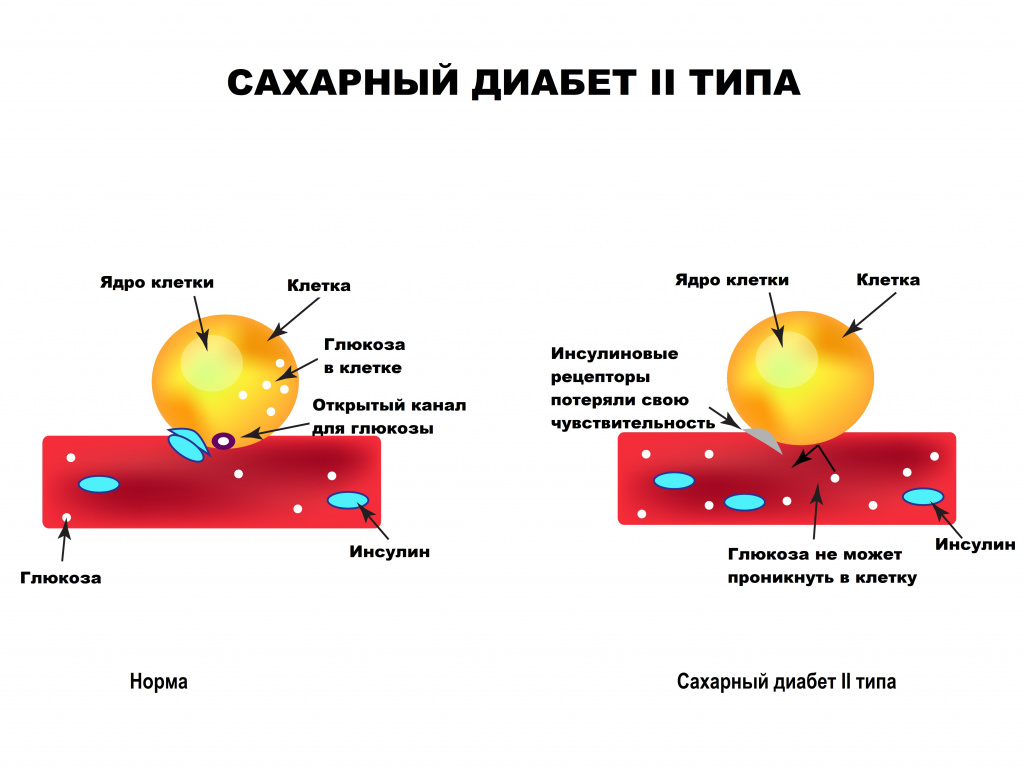
Несмотря на наличие генетического компонента в развитии СД II типа, основными факторами риска заболевания являются малоподвижный образ жизни, избыточный вес и абдоминальная форма ожирения (скопление жира в области живота), а также диета, содержащая слишком много жиров и углеводов. Зачастую имеет место не одна, а целый комплекс причин.
Заболевание чаще развивается у лиц старше 40 лет с избыточной массой тела или ожирением, но может манифестировать и в более молодом возрасте, а также у лиц с нормальной массой тела. В России СД II типа страдает не менее 9 млн человек (около 7% населения).
Классификация заболевания
По степени тяжести гликемии:
- Легкая – купируется больным самостоятельно, не требует посторонней помощи.
- Тяжелая — с выраженными симптомами, потерей сознания, купируется только с помощью посторонних лиц и в экстренном порядке.
По степени компенсации углеводного обмена:
- фаза компенсации,
- фаза субкомпенсации,
- фаза декомпенсации.
Международная классификация болезней 10-го пересмотра предлагает следующую классификацию сахарного диабета II типа:
E11.2 — СД II типа с поражением почек,
E11.3 — СД II типа с поражениями глаз,
E11.4 — СД II типа с неврологическими осложнениями,
E11.5 — СД II типа с нарушениями периферического кровоснабжения,
E11.6 — СД II типа с другими уточненными осложнениями,
E11.7 — СД II типа с множественными осложнениями,
E11.8 — СД II типа с неуточненными осложнениями,
E11.9 — СД II типа без осложнений.
Симптомы сахарного диабета II типа
Отличительной особенностью заболевания является длительное бессимптомное течение. Причиной первичного обращения пациента к врачу могут стать различные проявления микро- и макроангиопатий, боль в ногах, эректильная дисфункция. Симптомы СД II типа чаще возникают, когда гипергликемия носит уже стойкий характер.
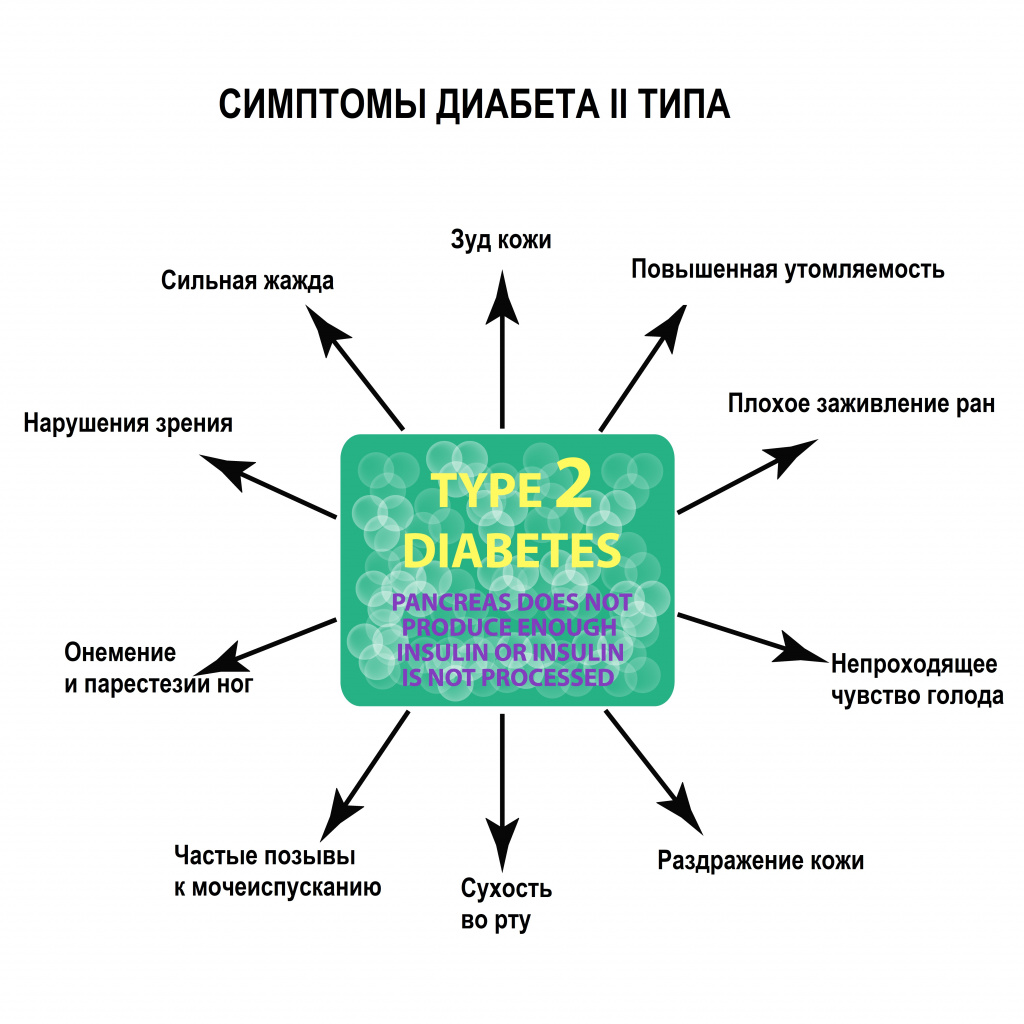
Диагностика сахарного диабета II типа
Выявление заболевания чаще всего происходит случайно либо в ходе диспансерного обследования. Диагноз «Сахарный диабет» устанавливается на основании уровня гликированного гемоглобина (HbA1C) в плазме крови. Молекулы глюкозы проникают внутрь эритроцитов и прочно связываются с рецепторами белка гемоглобина – гликируют его. Чем больше глюкозы в крови, тем больше ее молекул «оседает» на гемоглобине, мешая ему транспортировать кислород и углекислый газ. Диагноз СД устанавливается при уровне HbA1C более или равном 6,5%.
Определение уровня глюкозы натощак также является информативным показателем для диагностики СД II типа. В случае получения неоднозначных результатов проводят пероральный глюкозотолерантный тест, который считается единственным способом выявить нарушение толерантности к глюкозе (состояние преддиабета).
Глюкоза (в крови) (Glucose)
Материал для исследования
Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазм…
В соответствии с Рекомендациями Департамента здравоохранения Москвы обязательными также являются следующие исследования:
- Липидный спектр:
- общий холестерин,
- холестерин липопротеинов высокой плотности,
- холестерин липопротеинов низкой плотности,
- триглицериды.
Триглицериды (Triglycerides)
Синонимы: Липиды крови; нейтральные жиры; ТГ.
Triglycerides; Trig; TG.
Краткая характеристика определяемого вещества Триглицериды
Триглицериды (ТГ) – источник получен…
- Клинический анализ крови.
Креатинин (в крови) (Creatinine)
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat.
Краткая характеристика определя�…
Мочевина (в крови) (Urea)
Синонимы: Диамид угольной кислоты; Карбамид; Мочевина в крови; Азот мочевины.
Urea nitrogen; Urea; Blood Urea Nitrogen (BUN); Urea; Plasma Urea.
Краткая характеристика аналита Мочевина
Моче�…
ЭКГ без расшифровки
ЭКГ представляет собой исследование, в основе которого — регистрация биопотенциалов сердца. Применяется для диагностики функциональной активности миокарда.
Дополнительные исследования 1-го уровня выполняются при наличии показаний:
- ЭхоКГ.
Эхокардиография
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
УЗИ вен нижних конечностей (допплер)
Современный метод исследования венозного оттока нижних конечностей, позволяющий диагностировать нарушение кровотока, варикозных изменений вен и тромбообразова�…
При постановке диагноза «Сахарный диабет II типа» проводят ряд обследований 2-го уровня, а также оценку функции поджелудочной железы. От этого показателя зависит выбор методов сахароснижающей терапии. Рекомендуется скрининг осложнений СД и уточнение сопутствующей патологии сразу при постановке диагноза всем пациентам.
К каким врачам обращаться
Поскольку сахарный диабет является заболеванием эндокринологического профиля, его терапией занимается врач-эндокринолог.
Консультация врача-офтальмолога необходима при неожиданном снижении остроты зрения или появлении у больных сахарным диабетом каких-либо жалоб со стороны органа зрения, независимо от планового осмотра офтальмологом; при высоком уровне гликемии (HbA1с выше 10%) или протеинурии; при переводе пациента на инсулинотерапию.
Консультация врача-хирурга осуществляется при появлении симптомов нарушения целостности тканей стоп, деформации стоп, обусловленной неинфекционной деструкцией костей и суставов, а также после хирургического лечения стоп и голеней.
Лечение сахарного диабета II типа
СД II типа – заболевание, требующее длительной и непрерывной терапии, которая включает прием соответствующих препаратов, диету, изменение образа жизни.
Эффективное лечение СД II типа подразумевает борьбу не только с самим диабетом, но и с сопутствующими заболеваниями: ожирением, гипертонией, ангиопатией, нейропатией, депрессией.
СД II типа лечится в амбулаторных условиях. Госпитализируют лишь пациентов с гипергликемической и гиперосмолярной комой, кетоацидозом, тяжелыми формами нейропатий и ангиопатий, инсультами.
Достижение индивидуальных целей лечения по уровню HbА1c, показателям липидного обмена и артериального давления – основная задача терапии СД II типа. Выбор этих целей лечения зависит от возраста пациента, ожидаемой продолжительности жизни, наличия тяжелых осложнений и риска тяжелой гипогликемии.
Основные группы сахароснижающих препаратов и механизм их действия:
- Бигуаниды — снижают продукцию глюкозы печенью и инсулинорезистентность мышечной и жировой ткани.
- Препараты cульфонилмочевины – стимулируют секрецию инсулина.
- Ингибиторы aльфа-глюкозидазы — замедляют всасывание углеводов в кишечнике.
- Глиниды — имитируют первую фазу секреции инсулина при приеме пищи.
- Агонисты рецепторов ГПП-1 — обеспечивают коррекцию гликемии; эти препараты позволяют добиться значимого снижения веса, улучшения липидных показателей и уровня артериального давления.
- Ингибиторы ДПП-4 – повышают концентрацию эндогенных инкретинов, играющих основную роль в инсулиновом ответе организма на прием пищи.
- Инсулины (базальные, болюсные, смешанные) – поддерживают все механизмы, свойственные эндогенному инсулину.
Если не достигнут целевой индивидуальный уровень гликированного гемоглобина, врач принимает решение об интенсификации ранее назначенной терапии, комбинируя 2 или 3 препарата. Если заболевание диагностировано на поздних стадиях и поджелудочная железа не в состоянии вырабатывать необходимое количество инсулина, в схему лечения добавляют инсулинотерапию.
Тип инсулина, кратность инъекций и дозу подбирают индивидуально, ориентируясь на содержание сахара в крови и реакцию организма.
При проведении медикаментозной терапии для ее коррекции необходимо осуществлять гипогликемический контроль (уровень глюкозы плазмы <2,8 ммоль/л, сопровождающийся клинической симптоматикой, или <2,2 ммоль/л, независимо от симптомов).
Постоянный контроль содержания глюкозы в крови требуется всем больным диабетом, особенно при лечении препаратами инсулина. Для самоконтроля уровня глюкозы крови рекомендуется применять глюкометры, предназначенные для индивидуального использования.
Осложнения
У больных диабетом выявляются патологии почек и печени, снижается устойчивость к инфекциям, развивается остеопороз, появляются трофические язвы на стопах и голенях. Любая простуда чревата серьезными осложнениями, а воспаление легких крайне плохо поддается лечению – в том числе и поэтому у людей с диабетом II типа COVID 19 обычно протекает в тяжелой форме.
Основными осложнениями считаются:
- диабетическая микро- и макроангиопатия – нарушение проницаемости сосудов, повышение их ломкости, повышение склонности к тромбозам, к развитию атеросклероза сосудов;
- диабетическая полинейропатия – полиневриты периферических нервов, боли по ходу нервных стволов, парезы и параличи;
- диабетическая артропатия – боли в суставах, «хруст», ограничение подвижности, уменьшение количества синовиальной жидкости и повышение ее вязкости;
- диабетическая офтальмопатия – раннее развитие катаракты (помутнения хрусталика), ретинопатии (поражения сетчатки);
- диабетическая нефропатия – поражение почек с появлением белка и форменных элементов крови в моче, а в тяжелых случаях — с развитием гломерулонефрита и почечной недостаточности;
- диабетическая энцефалопатия – изменения психики и настроения, эмоциональная лабильность или депрессия, симптомы интоксикации ЦНС.
Риск инсульта и заболеваний сердца у больных сахарным диабетом выше в 2-3 раза, слепоты — в 10-25 раз, нефропатии — в 12-15 раз, а гангрены нижних конечностей почти в 20 раз, чем среди населения в целом.
Профилактика сахарного диабета II типа
Простые меры по поддержанию здорового образа жизни способствуют профилактике СД II типа либо позволяют отсрочить его возникновение:
- Контроль массы тела и ее поддержание в пределах нормы.
- Умеренные физические нагрузки и тренировки для улучшения процессов метаболизма и повышения чувствительности тканей организма к инсулину.
- Диета, дробное питание — до 5 раз в день. Основу питания должны составлять сложные углеводы и продукты, богатые клетчаткой. В процентном соотношении содержание углеводов в пище должно быть 60%, жиров — около 20%, белков — не более 20%. Жареную пищу заменяют отварной, тушеной, запеченной. Сладости, газированные напитки, десерты, растворимые напитки с сахаром, фастфуд, копченое, соленое необходимо исключить из рациона.
- Для раннего выявления сахарного диабета нужно определять уровень сахара хотя бы 1 раз в год.
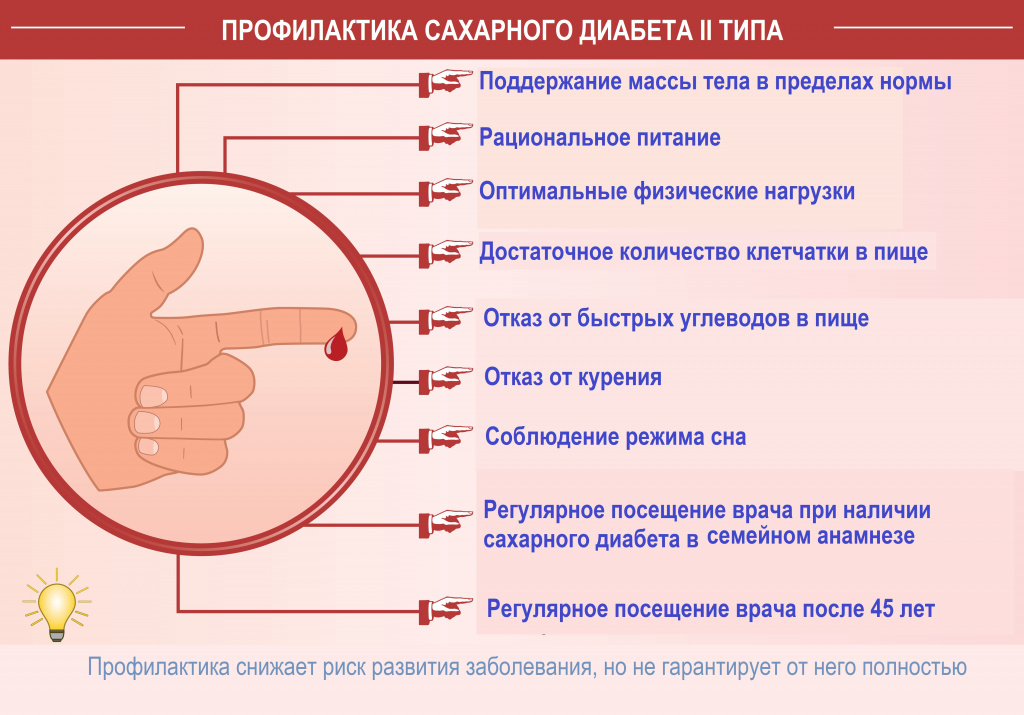
- Кононенко И.В., Смирнова О.М., Майоров А.Ю., Шестакова М.В. Классификация сахарного диабета. Всемирная Организация Здравоохранения 2019. Что нового? // Сахарный диабет. — 2020. — Т. 23. — №4. — С. 329–339.
- Электронный журнал «Заместитель главного врача», 5 августа 2020.
- Сахарный диабет 2 типа у взрослых. Клинические рекомендации. Минздрав РФ, 2019.
- Приказ ДЗМ от 25.09.2014г. № 835 «Перечень приоритетных медицинских показаний для направления к врачу-эндокринологу».
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
13060
01 Марта
-
13059
23 Февраля
-
4419
21 Февраля
Похожие статьи
Гангрена
Гангреной называют некроз (омертвение) тканей, который может развиваться в коже, подкожной жировой клетчатке, мышцах, кишечнике, желчном пузыре, легком и т. д.
Ихтиоз
Ихтиоз: причины появления, симптомы, диагностика и способы лечения.
Атрофия зрительного нерва
Атрофия зрительного нерва (оптическая нейропатия): причины появления, симптомы, диагностика и способы лечения.
Атеросклероз
Атеросклероз: причины появления, симптомы, диагностика и способы лечения.
Гирсутизм
Гирсутизм: причины появления, симптомы, диагностика и способы лечения.
Автор
М.Г. Руденко – врач-специалист
Научный редактор
докт. мед. наук, доц. А.Ф. Завалко
Записаться к специалисту можно через ЕМИАС
Около 400 миллионов людей в мире страдают сахарным диабетом, причем 90 % приходится на диабет 2-го типа. Это неинфекционная эпидемия современной жизни. Ежегодно «армия» диабетиков увеличивается на несколько миллионов. Заболевание коварно не своими симптомами, а развивающимися осложнениями, от которых каждый год во всем мире умирает около 5 миллионов человек. Как позаботиться о своем здоровье, чтобы жизнь была долгой и счастливой?
Причина диабета – инсулинорезистентность
Сахарный диабет 2-го типа – это заболевание преимущественно взрослых людей. Его, как правило, лечат не инсулином, а таблетированными формами сахароснижающих средств и диетой. Крайне редко диабет 2-го типа встречается в молодом возрасте, и называется такой вариант MODY-диабет. Но и в одном, и в другом случае непосредственной предпосылкой развития патологии является избыток веса. Особенно опасен тот вариант, когда жир откладывается преимущественно в области живота (висцеральное ожирение).
Жировые клетки синтезируют вещества, которые снижают чувствительность органов-мишеней (печень, мышцы и др.) к инсулину в «привычных» (физиологических) концентрациях. Такое состояние называется инсулинорезистентностью. К сожалению, однажды развившись, даже при похудении оно полностью не проходит, снижается только степень его выраженности.
В таких условиях глюкоза – основной источник энергии – не может проникнуть внутрь клеток. Они по-прежнему находятся в состоянии энергетического голода. Поджелудочная железа «пытается» исправить положение – начинает усиленно работать, образуя все больше и больше инсулина. Но его постоянно не хватает. С течением времени может произойти срыв компенсаторных возможностей, и тогда лечение диабета 2-го типа проводится не таблетками, а инсулином. Так развивается инсулинопотребный подтип. Однако не стоит рисковать здоровьем – начните заботиться о своем организме как можно раньше!
Когда диабет становится особенно агрессивным
Наверняка, вы замечали, что у одних людей диабет 2-го типа протекает легче, чем у других. Оказывается, дело в факторах-агрессорах и в том, как часто мы с ними сталкиваемся. Самым главным агрессором считается стресс. Столкнувшись с ним, с одной стороны, мы пытаемся его «заесть», еще больше прибавляя килограммы и усиливая инсулинорезистентность, с другой – даже без нашего участия стресс повреждает организм изнутри, т.к. образуется много свободных радикалов. Они имеют свободную пару электронов и постоянно стараются ее заполнить. А источником недостающих электронов являются мембраны клеток. Как результат – они повреждаются, и клетка погибает.
В зоне риска все клетки организма. Но особенно печальной ситуация становится, когда страдают β-клетки поджелудочной железы. Только они вырабатывают инсулин. И чем меньше их становится, тем выше риски перехода заболевания в инсулинопотребный подтип, когда без инъекций инсулина откорректировать углеводный обмен невозможно.
Избыточное количество жировой ткани в организме повышает риски не только сахарного диабета. У таких пациентов чаще, чем в общей популяции, встречаются следующие состояния:
-
поражение печени – триглицериды откладываются в гепатоцитах, и сдавливая их изнутри, нарушают функции печени, особенно трансформацию глюкозы в гликоген (такое состояние называется жировой дистрофией);
-
образование атеросклеротических бляшек на сосудах, т.к. возрастает концентрация «вредного» холестерина;
-
повышение артериального давления, потому что сосуды становятся менее эластичными.
Эти патологические изменения усугубляют течение диабета, приводя к раннему развитию осложнений. Особенно увеличиваются риски атеросклероза. Повышенное содержание глюкозы в крови равносильно яду, т.к. она повреждает клетки, выстилающие сосуды изнутри. В них образуются дефекты. Заполнить их пытается холестерин, циркулирующий в крови. Количество атеросклеротических бляшек неуклонно прогрессирует. Согласно статистике атеросклероз сосудов сердца и головного мозга – основная причина смертельных исходов у диабетиков (70 % и 25 % соответственно).
Всем известна поговорка «Предупрежден – значит вооружен». Относитесь внимательно к своему здоровью!
Список литературы:
-
Беловалова И. М., Кандрор В. И. Основы регуляции обмена веществ в норме и при сахарном диабете. В кн.: Сахарный диабет: диагностика, лечение, профилактика / под ред. И. И. Дедова, М. В. Шестаковой. М.: Изд-во МИА, 2011. С. 41–93.
-
Зубкова Н. А., Гиоева О. А., Тихонович Ю. В. [и др.]. Клиническая и молекулярно-генетическая характеристика случаев MODY1–3 в Российской Федерации, выявленных по результатам NGS // Проблемы эндокринологии. 2017. Т. 63, №6. С. 369–378.
-
Белая Ж. Е., Смирнова О. М., Дедов И. И. Роль физических нагрузок в норме и при сахарном диабете // Проблемы эндокринологии. 2005. Т. 51, №2.
-
Hattersley A. T., Greeley S. A. W., Polak M. et al. ISPAD Clinical Practice Consensus Guidelines 2018: The diagnosis and management of monogenic diabetes in children and adolescents // Pediatr Diabetes. 2018. Vol. 19, №S27. P. 47–63.