Острый аппендицит
Версия: Клинические протоколы МЗ РК — 2018 (Казахстан)
Категории МКБ:
Аппендицит неуточненный (K37), Другие болезни аппендикса (K38), Другие формы аппендицита (K36), Острый аппендицит (K35)
Разделы медицины:
Хирургия
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «04» марта 2019 года
Протокол №61
Острый аппендицит – острое неспецифическое воспаление червеобразного отростка.
ВВОДНАЯ ЧАСТЬ
Название протокола: Острый аппендицит
Коды МКБ-10:
| Код | Название |
|
K35 K35.0 K35.1 K35.9 K36 K37 K38 K38.0 K38.1 K38.2 K38.3 K38.8 K38.9 |
Острый аппендицит Острый аппендицит с генерализованным перитонитом Острый аппендицит с перитонеальным абсцессом Острый аппендицит неуточненный Другие формы аппендицита Аппендицит неуточненный Другие болезни аппендикса Гиперплазия аппендикса Аппендикулярные камни Дивертикул аппендикса Свищ аппендикса Другие уточненные болезни аппендикса Болезнь аппендикса неуточненная |
Дата разработки протокола: 2014 год (пересмотр 2018 г.)
Сокращения, используемые в протоколе:
| WSES | – | World Journal of Emergency Surgery |
| ОАРИТ | – | отделение анестезиологии, реаниматологии, интенсивной терапии |
| ЧСС | – | частота сердечных сокращений |
| АД | – | артериальное давление |
| САД | – | систолическое давление |
| ДАД | – | диастолическое давление |
| УД | – | уровень доказательности |
| КР | – | класс рекомендации |
| ГЭК | – | гидроксиэтилированный крахмал |
| ЭКГ | – | электрокардиограмма |
| УЗИ | – | ультразвуковое исследование |
| КТ | – | компьютерная томография |
| МРТ | – | магнитно-резонансная томография |
| ЭФГДС | – | эзофагофиброгастродуоденоскопия |
| ОАК | – | общий анализ крови |
| БХАК | – | биохимический анализ крови |
| АЛТ | – | аланинаминотрансфераза |
| АСТ | – | аспартатаминотрансфераза |
| АЧТВ | – | активированное частичное тромбопластиновое время |
| МНО | – | международное нормализованное отношение |
| ВИЧ | – | вирус иммунодефицита человека |
| КЩС | – | кислотно-щелочное состояние |
| АЭ | – | открытая аппендэктомия |
| ЛАЭ | – | лапароскопическая аппендэктомия |
|
NOT |
– |
(Nonoperative treatment) лечение без операции |
Пользователи протокола: хирурги, врачи и фельдшеры скорой медицинской помощи, акушер-гинекологи, урологи, врачи общей практики, терапевты, инфекционисты, урологи, анестезиологи-реаниматологи, фельдшеры.
Категория пациентов: взрослые, беременные.
Для оценки уровня доказательности и класса рекомендаций по актуальным вопросам диагностики и лечения острого аппендицита членами Консенсусной конференции (The 3rd World Congress of the WSES, Jerusalem, Israel, 2015) и членами Совета WSES использовалась Оксфордская система оценки достоверности доказательств и убедительности рекомендаций 2011 года (Оxford Сentre for Evidence-Based Medicine 2011 Levels of Evidence) [1, 2].
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
Острый аппендицит
- катаральный (простой, поверхностный)
- флегмонозный
- эмпиема червеобразного отростка
- гангренозный
Осложнения острого аппендицита:
- перфорация
- аппендикулярный инфильтрат (дооперационное выявление)
- аппендикулярный инфильтрат (интраоперационное выявление):
— рыхлый
— плотный
- периаппендикулярный абсцесс (дооперационное выявление)
- периаппендикулярный абсцесс(интраоперационное выявление)
- перитонит
- забрюшинная флегмона
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии
Жалобы:
- боль в правом нижнем квадранте живота (в правой подвздошной области) при типичном расположении червеобразного отростка;
- тошнота, 1-2 кратная рвота в начале заболевания;
- анорексия;
- сухость во рту.
Анамнез:
- боль появляется внезапно, начинается в эпигастрии (сипмтом Кохера-Волковича) или в параумбиликальной области (симптом Кюммеля), через 2-3 часа перемещается и локализуется в правом нижнем квадранте живота (правой подвздошной области) при типичном расположении червеобразного отростка.
Физикальное обследование:
1) Оценка состояния пациента.
Общее состояние при катаральном и флегмонозном аппендиците относительно удовлетворительное.
При деструктивном аппендиците, осложненном распространенным перитонитом, абдоминальным сепсисом, септическим шоком состояние может быть тяжелым или крайне тяжелым — пациент госпитализируется в отделение реанимации для реализации программы «Скрининг сепсиса» и определения объема предоперационной подготовки. Все диагностические мероприятия проводятся в ОАРИТ параллельно интенсивной синдромной терапии!
2) Выявление физикальных признаков острого аппендицита.
Чаще всего больные обращаются с флегмонозным аппендицитом. Температура тела повышена (37,0-38,50С). Язык обложен, суховат. Тахикардия. При пальпации в правом нижнем квадранте живота, в правой подвздошной области определяется триада Дьелафуа (при типичном расположении червеобразного отростка):
- болезненность,
- локальное защитное напряжение мышц (локальный мышечный дефанс),
- гиперестезия.
Положительны специфические симптомы острого аппендицита (Ровзинга, Воскресенского, Раздольского, Ситковского, Бартомье-Михельсона).
3) Выявление физикальных признаков перитонита: симптомы раздражения брюшины (Щеткина-Блюмберга, Кулленкампфа), вздутие живота, угнетение перистальтики.
- Симптом Ровзинга (патогномоничный симптом) – левой рукой через брюшную стенку сигмовидную кишку прижимают к крылу подвздошной кости, перекрывая просвет; правой рукой производят толчкообразные движения в проекции нисходящей ободочной кишки, при этом боль возникает в правой подвздошной области.
- Триада Дьелафуа – локальный болевой синдром, мышечное напряжение и гиперестезия в правом нижнем квадранте живота.
- Симптом Ситковского – усиление боли в положении больного на левом боку (более характерен для повторных приступов аппендицита).
- Симптом Бартомье-Михельсона – усиление болезненности при пальпации правой подвздошной области в положении больного на левом боку (отросток становится более доступным пальпации).
- Симптом Раздольского – при симметричной сравнительной перкуссии правой и левой подвздошной области отмечается гиперестезия справа.
- Симптом Воскресенского (симптом «рубашки» или «скольжения») – через рубашку производят скользящее движение от реберной дуги до паховой связки и обратно слева и справа, при этом отмечается гиперестезия, значительное усиление болезненности справа.
- Симптом Коупа — в положении больного на спине согнутая в коленном суставе правая нижняя конечность ротируется кнаружи — вследствие напряжения внутренней запирательной мышцы появляется боль в глубине таза справа и над лоном. Симптом Коупа может быть положительным и при гинекологических заболеваниях.
- Симптом Образцова – в положении лежа поднимают вытянутую правую ногу больного и просят медленно ее опустить, при этом больной ощущает глубокую боль в поясничной области справа из-за болезненного напряжения подвздошно-поясничной мышцы. Симптом Образцова характерен для ретроцекального, ретроперитонеального аппендицита.
- Симптом Тараненко-Богдановой (аппендицит у беременных) – ослабление боли в правой подвздошной области в положении на левом боку и усиление боли в положении на правом боку из-за давления беременной матки на воспаленный отросток.
- Симптом Щеткина-Блюмберга — ладонной поверхностью 2-4 пальцев руки плавно надавливают на переднюю брюшную стенку, задерживают в этом положении руку в течение нескольких секунд, после чего отдергивает руку, при этом больной отмечает резкое усиление боли.
- Симптом Кулленкампфа (симптом раздражения тазовой брюшины) – при ректальном и вагинальном исследовании определяется резкая болезненность в проекции дугласова пространства.
Во избежание диагностических ошибок необходимо учитывать особенности клинических проявлений острого аппендицита в зависимости от расположения червеобразного отростка, клинико-морфологической формы, пола и возраста, а также необходимо помнить о том, что лечение до поступления в клинику (обезболивающие препараты, антибиотики, дезинтоксикационная терапия) искажает клиническую картину.
При атипичном расположении аппендикса (восходящем, медиальном, тазовом, ретроцекальном или ретроперитонеальном, левостороннем) болевой синдром имеет соответствующую локализацию, при этом характерное для типичного расположения отростка мышечное напряжение в правом нижнем квадранте отсутствует.
При восходящем расположении боль локализуется в правом подреберье и может симулировать клинику желчной колики или язвенной болезни, часто сопровождается повторной рвотой вследствие раздражения двенадцатиперстной кишки.
При медиальном расположении отросток располагается близко к корню брыжейки тонкой кишки, боль локализуется медиально, в области пупка, сопровождается многократной рвотой вследствие рефлекторного раздражения корня брыжейки.
При тазовом расположении боль локализуется внизу живота, над лоном, в правой паховой области, симулирует гинекологические заболевания, нередко возникают частые позывы на стул, жидкий стул, частое болезненное мочеиспускание, живот остается мягким, определяется симптом Коупа. При подозрении на тазовый аппендицит показано вагинальное и ректальное исследование, которое выявляет болезненность в дугласовом пространстве, наличие выпота, инфильтрата, гинекологической патологии.
При ретроцекальном или ретроперитонеальном расположении боль в правой подвздошной области не отчетливая, отсутствуют гиперестезия, мышечный дефанс и симптом Щеткина-Блюмберга на передней брюшной стенке, определяется симптом Образцова вследствие раздражения подвздошно-поясничной мышцы, при близости мочеточника могут быть дизурические явления.
Левостороннее расположение червеобразного отростка наблюдается крайне редко: при обратном расположении внутренних органов или при мобильной слепой кишке с длинной брыжейкой. Все местные признаки аппендицита обнаруживаются в левой подвздошной области.
Особенности семиотики отдельных клинико-морфологических форм острого аппендицита, аппендицит у беременных, у больных пожилого возраста:
- при катаральном аппендиците общее состояние не страдает, симптомы раздражения брюшины отсутствуют;
- при эмпиеме червеобразного отростка симптомов перемещения боли (Кохера-Волковича, Кюммеля) не наблюдается, боль локализованная, носит пульсирующий характер, сопровождается ознобом с повышением температуры до 38-390С, локальный мышечный дефанс и другие симптомы раздражения брюшины часто отсутствуют;
- при гангренозном аппендиците температура тела может быть нормальной или субнормальной (ниже 36 0 С), не соответствует уровню тахикардии — больше 100 ударов в минуту («токсические ножницы»), интенсивность болевого синдрома значительно снижается, более выражены симптомы раздражения брюшины;
- при перфоративном аппендиците момент прободения проявляется резкой болью на фоне снижения интенсивности боли вследствие гангрены отростка, появляются симптомы раздражения брюшины, признаки эндогенной интоксикации;
- при остром аппендиците у беременных сложности в диагностике обусловлены невыраженностью болевого синдрома, наличием тошноты, рвоты, периодической боли внизу живота у женщин при обычном течении беременности; характерно перемещение боли (симптомы Кохера-Волковича, Кюммеля), локализация боли во второй половине беременности выше типичной проекции, при этом отмечается ее усиление в положении на правом боку (Тараненко-Богдановой), локальное мышечное напряжение выражено слабо, особенно при поздних сроках беременности (из-за растяжения передней брюшной стенки, а также локализации слепой кишки с отростком позади увеличенной матки);
- у лиц пожилого и старческого возраста на фоне атеросклероза или тромбоза аппендикулярной артерии развивается первично-гангренозный аппендицит, который начинается с резкой локальной боли, которая позже стихает, локальный мышечный дефанс не отчетливый вследствие возрастной релаксации мышц, однако симптом Щеткина-Блюмберга выражен.
Диагностика осложнений острого аппендицита:
Аппендикулярный инфильтрат – это конгломерат спаянных между собой органов и тканей, располагающихся вокруг воспаленного червеобразного отростка. Развивается через 3-5 дней от начала заболевания из-за несвоевременного обращения больного к врачу или в результате диагностической ошибки на догоспитальном или стационарном этапе. Боль стихает, общее состояние больного не страдает, температура тела субфебрильная, в правом нижнем квадранте живота (при типичном расположении отростка) пальпируется инфильтрат, признаки раздражения брюшины отсутствуют. Важен тщательный сбор анамнеза: выявляется симптом перемещения боли (Кохера-Волковича, Кюммеля) и характерный для начала аппендицита симптомокомплекс. Возможны 2 исхода развития аппендикулярного инфильтрата: рассасывание и абсцедирование.
Периаппендикулярный абсцесс – это исход аппендикулярного инфильтрата: в процессе наблюдения в стационаре у больного вновь появляются боли в проекции аппендикулярного инфильтрата, развивается системная воспалительная реакция (повышение температуры, тахикардия, нарастание уровня лейкоцитов), УЗИ выявляет округлое полостное образование с гипо- или анэхогенным содержимым и пиогенной капсулой.
При перитоните без явлений сепсиса определяется боль в животе, выраженная тахикардия, мышечное напряжение, положительные симптомы раздражения брюшины.
При развитии абдоминального сепсиса к местным проявлениям (боль в животе, мышечное напряжение, положительные симптомы раздражения брюшины) присоединяются 2 и более критерия ССВО:
- температура тела выше ≥ 38С или ≤ 36С,
- тахикардия ≥ 90/мин, тахипное > 20/мин,
- лейкоциты > 12 х109/л или < 4 х 109/л или наличие > 10% незрелых форм).
При тяжелом абдоминальном сепсисе развивается дисфункция органов:
- гипотензия (САД < 90 мм рт. ст. или ДАД < 40 мм рт. ст.),
- гипоперфузия (острое изменение психического статуса, олигоурия, гиперлактатацидемия).
При септическом шоке развивается гипотония, резистентная к возмещению ОЦК, а также тканевая и органная гипоперфузия.
Диагностика у данной категории больных может представлять трудности: сознание нарушено, болевой синдром, классические перитонеальные знаки не определяются или не выражены; как правило, имеются признаки энтеральной недостаточности (вздутие живота, отсутствие перистальтики), а также пастозность передней брюшной стенки.
Диагностическая эффективность клинической системы оценки Альварадо) по рекомендациям WSES, World Journal of Emergency Surgery, 2016 [5]:
1. Клиническая система оценки Альварадо, основанная на физикальном исследовании и лабораторных параметрах достаточно эффективна для исключения острого аппендицита: при сумме баллов менее 5 (0-4) аппендицит маловероятен (УД 1) [5].
2. Клиническая система оценки Альварадо недостаточно специфична для диагностики острого аппендицита (УД 1) [5].
3. Идеальной, клинически применимой диагностической системы оценки с высокой чувствительностью и специфичностью на сегодняшний день нет (УД 1 КР В) [5].
Шкала Альварадо
| ПРИЗНАКИ | Баллы |
| Боль в правой подвздошной области | 2 |
| Тошнота или рвота | 1 |
| Анорексия | 1 |
| Миграция боли из эпигастральной или параумбиликальной области в правую подвздошную область | 1 |
| Локальное мышечное напряжение в правой подвздошной области | 1 |
| Повышение температуры > 37,5° C | 1 |
| Лейкоцитоз > 10х109/л | 2 |
|
Сдвиг лейкоцитарной формулы влево (нейтрофилов > 75%) |
1 |
| Всего | 10 |
Оценка данных по сумме баллов:
| 0-4 балла | острый аппендицит маловероятен |
| 5-6 баллов | двусмысленная оценка (нельзя исключить) |
| 7-8 баллов | острый аппендицит вероятен |
| 9-10 баллов | Высокая вероятность острого аппендицита |
Лабораторные исследования:
- общий анализ крови: лейкоцитоз;
- общий анализ мочи;
- время свертывания, длительность кровотечения;
- микрореакция;
- анализ крови на ВИЧ;
- группа крови и RH- фактор;
Дополнительные:
- ОАК с развернутой лейкоформулой: сдвиг лейкоформулы влево;
- биохимический анализ крови по показаниям (АЛТ, АСТ, мочевина, креатинин, билирубин, глюкоза, общий белок): при осложнении перитонитом повышение уровня мочевины, креатинина;
- С-реактивный белок: повышение концентрации С-реактивного белка (0-49 мг/л или ≥ 50 мг/л) [5];
- коагулограмма 1 (протромбиновое время, фибриноген, АЧТВ, МНО) : коагулопатия (при осложнении абдоминальным сепсисом);
- электролиты;
- КЩС;
- определение уровня Д-димеров (для дифференциальной диагностики);
- определение уровня лактата сыворотки: лактоацидоз (при осложнении абдоминальным сепсисом);
- прокальцитониновый тест в плазме крови (количественный иммунолюминометрический метод или полуколичественный иммунохроматографический экспресс-метод): повышение уровня прокальцитонина (при осложнении абдоминальным сепсисом);
- определение почасового диуреза;
- определение ЦВД;
- определение уровня внутрибрюшного давления.
Инструментальные исследования:
- бактериологическое исследование перитонеального экссудата, содержимого полости периаппендикулярного абсцесса;
- гистологическое исследование червеобразного отростка.
Дополнительные:
Рекомендациии WSES, World Journal of Emergency Surgery, 2016 [5]:
1. У пациентов с подозрением на аппендицит рекомендуется индивидуальный подход в определении показаний к диагностической визуализации и выбору метода визуализации, зависящий от вероятности заболевания, пола и возраста пациента (УД 2 КР В) [5];
2. Беременным пациентам с подозрением на острый аппендицит КТ для дифференциальной диагностики противопоказана, рекомендуется МРТ (УД 2 КР В) [5].
- УЗИ брюшной полости (УД 2 КР В) [5]: диаметр отростка 6-7 мм, несокращаемый, наличие выпота в правой подвздошной области, наличие инфильтрата или абсцесса, наличие свободной жидкости в брюшной полости;
- диагностическая лапароскопия (УД 2 КР В) [5]: визуализация воспаленного червеобразного отростка, фибрина, выпота в правой подвздошной области, брюшной полости;
- КТ строго по показаниям для дифференциальной диагностики — при наличии КТ в лечебном учреждении, стабильной гемодинамике больного (УД 1 КР А) [5] (противопоказано беременным и детям до 18 лет!): диаметр отростка 6-7 мм, стенка утолщена, просвет несокращаемый, аппендиколиты, наличие выпота в правой подвздошной области, наличие инфильтрата или абсцесса;
- МRT по показаниям для дифференциальной диагностики — при наличии МRT в лечебном учреждении, стабильной гемодинамике больного (альтернатива КТ для беременных и детей до 18 лет) (УД 2 КР В) [5]: диаметр отростка 6-7 мм, стенка утолщена, просвет несокращаемый, аппендиколиты, наличие выпота в правой подвздошной области, наличие инфильтрата или абсцесса;
- ЭКГ, консультация терапевта;
- обзорная рентгенография грудной клетки;
- обзорная рентгенография органов брюшной полости: для дифференциальной диагностики с перфоративной гастродуоденальной язвой;
- ЭФГДС: для дифференциальной диагностики с заболеваниями желудка.
Показания для консультации специалистов:
- консультация терапевта для исключения сопутствующей патологии;
- консультация уролога, гинеколога и других узких специалистов – по показаниям для дифференциальной диагностики.
Диагностический алгоритм: (схема)
1. Сбор жалоб, анамнеза заболевания и жизни
2. Физикальное исследование (осмотр, пальпация, перкуссия, аускультация, определение показателей гемодинамики – ЧСС, АД, ректальное исследование):
1) Оценка состояния, выявление признаков системной воспалительной реакции, эндотоксикоза, нарушения гемодинамики.
2) Выявление физикальных признаков острого аппендицита.
3) Выявление физикальных признаков перитонита.
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований:
| Диагноз |
Обоснование для дифферен- циальной диагностики |
Исследования | Критерии исключения острого аппендицита |
|
Перфора- тивная язва |
Наличие общих клинических симптомов:
|
|
боль в эпигастрии
|
| Правосторонняя почечная колика |
Наличие общих клинических симптомов:
|
|
мышечного дефанса,
|
| Правосторонний пиелит (пиелонефрит) |
Наличие общих клинических симптомов:
определяться симптом Образцова |
|
гиперестезии
|
| Острый холецистит |
Наличие общих клинических симптомов:
|
|
|
| Острый гастроэнтерит |
Наличие общих клинических симптомов:
|
|
отрицательные симптомы аппендицита
|
| Воспалительные заболевания органов малого таза (сальпингит, оофорит, сальпинго-офорит) |
Наличие общих клинических симптомов:
|
|
|
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Амикацин (Amikacin) |
| Аминофиллин (Aminophylline) |
| Водорода пероксид (Hydrogen peroxide) |
| Гентамицин (Gentamicin) |
| Гепарин (Heparin) |
| Гидрокортизон (Hydrocortisone) |
| Декстроза (Dextrose) |
| Ибупрофен (Ibuprofen) |
| Кетопрофен (Ketoprofen) |
| Кеторолак (Ketorolac) |
| Левофлоксацин (Levofloxacin) |
| Метоклопрамид (Metoclopramide) |
| Метронидазол (Metronidazole) |
| Морфин (Morphine) |
| Натрия хлорид (Sodium chloride) |
| Неостигмина метилсульфат (Neostigmine methylsulfate) |
| Омепразол (Omeprazole) |
| Плазма свежезамороженная |
| Повидон — йод (Povidone — iodine) |
| Преднизолон (Prednisolone) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Фамотидин (Famotidine) |
| Флуконазол (Fluconazole) |
| Фуросемид (Furosemide) |
| Хлоргексидин (Chlorhexidine) |
| Цефепим (Cefepime) |
| Цефоперазон (Cefoperazone) |
| Цефотаксим (Cefotaxime) |
| Цефтазидим (Ceftazidime) |
| Цефтриаксон (Ceftriaxone) |
| Цефуроксим (Cefuroxime) |
| Ципрофлоксацин (Ciprofloxacin) |
| Эпинефрин (Epinephrine) |
| Эпинефрин (Epinephrine) |
| Эритроцитная взвесь лейкофильтрованная |
| Этамзилат (Etamsylate) |
| Этанол (Ethanol) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ:
Острый аппендицит, а также предположение/сомнение в диагнозе «острый аппендицит» являются основанием для немедленного вызова скорой неотложной помощи и направления больного в профильный хирургический стационар без лабораторных и инструментальных исследований в поликлинике.
На догоспитальном этапе запрещается вводить обезболивающие препараты, применять ванны, тепло, холод.
При нестабильной гемодинамике (деструктивный аппендицит, осложненный перитонитом, абдоминальным сепсисом, септическим шоком) лечебные мероприятия, направленные на стабилизацию гемодинамики начинаются врачами поликлиники до прибытия «скорой помощи», продолжаются бригадой «скорой помощи» по пути следования в хирургический стационар.
Немедикаментозное лечение: нет
Медикаментозное лечение
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
| Лекарственная группа | Международное непатентованное наименование ЛС | Доза | Способ приме-нения | Уровень доказа-тельности |
| Растворы для инфузий |
Натрия хлорид |
Раствор для инфузии 0,9% 200,0 мл, 400,0 мл |
в/в | А |
| Растворы для инфузий | Декстроза |
Раствор для инфузии 5%, 10% 200,0 мл, 400,0 мл |
в/в | А |
| Глюкокортикостероиды |
Гидрокортизон |
Раствор для инъекции 125-250 мг |
в/в капельно или струйно |
В |
| Глюкокортикостероиды |
Преднизолон 60-120 мг |
Раствор для инъекции 60-120 мг |
в/в капельно или струйно | В |
|
Альфа и бета адреномиметик |
Эпинефрин | Раствор для инъекции 0,18% -1 мл | в/в. п/к, в/м в/в медленно по 0,5 мл в 20 мл 40% раствора глюкозы | В |
Перечень дополнительных лекарственных средств (менее 100% вероятности применения): нет.
Хирургическое вмешательство: нет.
Дальнейшее ведение: направление в стационар.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения в поликлинике: своевременность направления в стационар.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
1) Острый аппендицит является показанием к экстренной операции.
Противопоказания к операции:
— установленный до операции аппендикулярный инфильтрат;
— септический шок (показана предоперационная подготовка в течение 2 часов).
Противопоказания к аппендэктомии, установленные интраоперационно:
— плотный неразделимый инфильтрат, выявленный интраоперационно.
2) При аппендикулярном инфильтрате, выявленном до операции, показано консервативное лечение.
3) При рыхлом аппендикулярном инфильтрате, выявленном интраоперационно, показано тупое разделение инфильтрата и аппендэктомия.
4) При периаппендикулярном абсцессе без признаков прорыва в брюшную полость, выявленном до операции, показано:
— перкутанное дренирование полости абсцесса (при наличии технических и кадровых ресурсов) (УД 2 КР В) [5];
— вскрытие и дренирование абсцесса, по возможности, внебрюшинным доступом (при отсутствии технических и кадровых ресурсов для перкутанного дренирования полости абсцесса) (УД 2 КР В) [5].
5) При периаппендикулярном абсцессе без признаков прорыва в брюшную полость, выявленном интраоперационно, показано вскрытие и дренирование полости абсцесса.
6) В сомнительных случаях (наличие/отсутствие острого аппендицита), а также с целью дифференциальной диагностики с другими острыми заболеваниями органов брюшной полости и малого таза показана диагностическая лапароскопия (при наличии эндовидеохирургического комплекса в лечебном учреждении).
7) При отсутствии эндовидеохирургического комплекса, если однозначно нельзя исключить острый аппендицит, вопрос решается в пользу экстренной операции.

9) При отказе больного от операции назначается курс антибактериальной и симптоматической терапии в хирургическом отделении, при отказе от госпитализации — больной предупреждается о последствиях отказа, отказ документируется, в поликлинику по месту жительства передается актив.
10) Особенности хирургической тактики при остром аппендиците у беременных:
- в пред- и послеоперационном периодах беременная находится под динамическим наблюдением хирурга и акушер-гинеколога, принимается консенсусное решение по антибактериальной терапии, по дальнейшему ведению, по показаниям назначаются препараты, понижающие тонус матки, консультации других специалистов;
- при клинической картине катарального и флегмонозного аппендицита в родах рекомендуется скорейшее родоразрешение с дальнейшей аппендэктомией [6];
- при клинической картине гангренозного и перфоративного аппендицита в родах рекомендовано угнетение родовой деятельности, срочная аппендэктомия и дальнейшая стимуляция родов [6];
- при клинической картине острого аппендицита у пациентки с планирующимся оперативным родоразрешением рекомендовано одномоментное выполнение кесарева сечения и аппендэктомии;
- лапароскопию не следует рассматривать как первый выбор при аппендэктомии у беременных (УД 1 КР В) [5, 7].
Карта наблюдения пациента, маршрутизация пациента
Немедикаментозное лечение
Режим — полупостельный, диета – легкоусвояемая пища.
Медикаментозное лечение
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
| Лекарственная группа | Международное непатентованное наименование ЛС | Доза | Способ примене-ния | Уровень доказа-тельности | |
| Наркотический анальгетик, для обезболивания в послеоперационном периоде | Морфина гидрохлорид | 1%-1 мл | в/м | В | |
| Наркотический анальгетик, для обезболивания в послеоперационном периоде | Тримеперидин | раствор для инъекций 2% — 1 мл | в/м | В | |
| Анальгетик смешанного типа действия — в послеоперационном периоде | Трамадол | 100 мг – 2 мл | в/м | А | |
| Ненаркотические анальгетики | Кетопрофен |
Капсула 50мг, раствор для инъекции 100мг/2мл, раствор дляв/ в 50мг/мл -2 мл. Для в/м введения – 100мг( 1 ампула). Гель для нанесения на болезненные участки. |
в/м, в/в, внутрь | В | |
| Ненаркотические анальгетики | Кеторолак | 10–30 мг | в/м, в/в, внутрь | В | |
| Ненаркотические анальгетики | Ибупрофен |
Инфузия 400 мг, 800 мг в 100 или 200 мл физ. раствора. Суспензия для приема внутрь 100мг/5мл, крем для наружно применения по 20г, 50г,100г, таб. 200 мг |
Внутривенно, Внутрь, крем для наружного применения | В | |
| Цефалоспорины 2-го поколения | Цефуроксим | Порошок 750 мг для приготовле-ния раствора для в/м и в/в введения каждые 8 часов | в/м, в/в | А | |
| Цефалоспорины 3-го поколения | Цефтазидим | По 1г каждые 8-12 часов, или 2 г каждые 12 часов | в/м, в/в | А | |
| Цефалоспорины 3-го поколения | Цефтриаксон | Порошок 1г для приготовле-ния раствора для в/м и в/в введения каждые 12 часов | в/м, в/в | А | |
| Цефалоспорины 3-го поколения |
Цефотаксим 1 г |
Порошок 1г для приготовле-ния раствора для в/м и в/в введения каждые 12 часов | в/м, в/в | А | |
| Цефалоспорины 3-го поколения | Цефоперазон | 2–4 г каждые 12 часов | в/м, в/в | А | |
| Цефалоспорины 4-го поколения | Цефепим |
|
в/м, в/в | А | |
| Аминогликозиды | Гентамицин | 0,4 мг/кг | в/в, в/м | В | |
|
Аминогликозиды |
Амикацин |
10–15 мг/кг | в/в, в/м | А | |
| Фторхинолоны | Ципрофлоксацин | Таблетки 250мг-500мг, раствор для инфузии 0,2%-100 мл | внутрь, в/в | В | |
| Фторхинолоны | Левофлоксацин | Таблетки 250–750 мг, раствор для инфузии 0,5%-100 мл | внутрь, в/в | А | |
| Нитроимидазолы | Метронидазол | 500 мг | в/в, внутрь | В | |
| Противогрибковое средство группы азолов | Флуконазол | 2 мг/мл |
в/в медлен- но в течение 60 минут |
А | |
| Антихолинэстеразное средство, для профилактики и лечения атонии кишечника |
Неостигмина метилсульфат |
10–15 мг | внутрь, в/м, в/в | В | |
| Прокинетик, противорвотное средство | Метоклопрамид | 5–10 мг | внутрь, в/м, в/в | В | |
| Антисептик, для обработки кожных покровов и дренажных систем | Повидон – йод | 10% раствор | наружно | В | |
| Антисептик | Хлоргексидин | 0,05% водный раствор | наружно | А | |
| Антисептик | Этанол | 70% раствор | наружно | А | |
| Антисептик | Перекись водорода | 3% раствор | наружно | В | |
| Растворы для инфузий, регуляторы водно-электролитного баланса и КЩС | Натрия хлорид |
0,9% раствор 200,0 мл, 400,0 мл |
в/в капельно |
А |
Перечень дополнительных лекарственных средств (менее 100% вероятности применения):
| Лекарственная группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказа-тельности | |
| Антисекреторный препарат — ингибитор протонной помпы | Омепразол |
Таблетки 40 – 80 мг/сут |
внутрь | А |
| Антисекреторный препарат – блокатор гистаминовых рецепторов | Фамотидин |
Таблетки 20 — 40 мг |
внутрь | А |
| Гемостатический препарат |
Этамзилат |
Раствор для инъеции 12.5%- 2 мл |
в/м, в/в за час до операции 250-500 мг |
В |
| Антикоагулянт прямого действия (для профилактики тромбозов) | Гепарин | 5000 — 1000–2000 МЕ/ч | в/в | А |
| Петлевой диуретик | Фуросемид | 20 — 40 м, раствор для инъекции 1%- 2мл | в/в, внутрь | А |
|
Спазмолитик миотропного действия |
Аминофиллин | 0,12-0,24г 5-10 мл 2,4% раствора |
в/в медленно |
В |
| Альфа и бета адреномиметик | Эпинефрин | Раствор для инъекции 0,18% -1 мл | в/в, п/к, в/м в/в медленно по 0,5 мл в 20 мл 40% раствора глюкозы | |
| Компоненты крови |
Эритроцитная взвесь лейкофильтрованная, по показаниям |
в/в капельно |
А | |
| Компоненты крови |
Свежезамороженная плазма, по показаниям |
в/в капельно |
А |
Хирургическое вмешательство:
Диагностическая лапароскопия
Лапароскопическая аппендэктомия (ЛАЭ) является операцией первого выбора при наличии лапароскопического оборудования и навыков (УД 1 КР А) [5]
- Лапароскопически-ассистированная аппендэктомия
- Традиционная (открытая) аппендэктомия (ОАЭ) из доступа по Волковичу-Дьяконову
- Ретроградная аппендэктомия
- Ретроперитонеальная аппендэктомия
- Срединная лапаротомия, аппендэктомия
- Перкутанное вмешательство (пункция и/или дренирование) при периаппендикулярном абсцессе
- Вскрытие и дренирование периаппендикулярного абсцесса
- Вскрытие забрюшинной флегмоны
Предоперационная подготовка:
- проба на местные анестезирующие препараты при операции под местной анестезией;
- гигиеническая подготовка области оперативного вмешательства и всей передней брюшной стенки;
- катетеризация мочевого пузыря;
- опорожнение мочевого пузыря;
- осмотр анестезиолога при операции под наркозом;
- катетеризация периферической вены;
- установление назогастрального зонда и эвакуация желудочного содержимого для предотвращения регургитации (при деструктивном аппендиците с распространенным перитонитом);
- при наличии гемодинамических нарушений и признаков эндотоксикоза: предоперационная подготовка в ОАРИТ в течение 2 часов с момента госпитализации (катетеризация центральной вены, эффективная гемодинамическая терапия)
- по показаниям – профилактика тромбообразования.
Антибиотикопрофилактика, антибиотикотерапия в соответствии с Рекомендациями WSES, World Journal of Emergency Surgery, 2016 [5]:
Основными патогенами при аппендиците являются энтеробактерии, стрептококки и анаэробы (особенно B. fragilis) [8, 9].
1. У пациентов с острым аппендицитом всегда рекомендуется предоперационная антибиотикопрофилактика препаратами широкого спектра действия (УД 1) [5]:
- 1-кратное введение антибиотиков широкого спектра действия за 30 минут до операции внутривенно.
2. Для пациентов с неосложненным аппендицитом не рекомендуется использовать антибиотики в послеоперационном периоде (УД 2 КР В) [5].
3. У пациентов с осложненным острым аппендицитом всегда рекомендуется послеоперационная антибиотикотерапия препаратами широкого спектра действия (УД 2 КР В) [5].
4. Рекомендуемый курс антибиотикотерапии 3-5 дней для взрослых пациентов (УД 2 КР В) [5].
Дальнейшее ведение
Терапия послеоперационного периода:
- при наличии клиники перитонита, абдоминального сепсиса – интенсивная и комбинированная антибактериальная терапия в соответствии с Протоколом диагностики и лечения перитонита [10].
- эмпирическая антибактериальная моно- или комбинированная терапия по выбранной схеме стартовой терапии с учетом предполагаемой флоры — по показаниям:
- цефалоспорины III поколения, фторхинолоны, аминогликозиды в монотерапии или в комбинации с имидазолами (метронидазол), в средней разовой и суточной дозировке.
- оценка эффективности эмпирической терапии антибиотиками через 48-72 часа по клинической картине и антибиотикограмме;
- адекватное обезболивание в режиме «по требованию» (наркотические, опиоидные наркотические, ненаркотические анальгетики);
- по показаниям:
- профилактика пареза кишечного тракта;
- дезинтоксикационная терапия;
- коррекция коагулопатии;
- профилактика легочных осложнений;
- противогрибковая терапия;
- профилактика острых язв.
Дальнейшее ведение в стационаре:
- рациональная терапия послеоперационного периода – см. выше;
- ежедневная оценка тяжести состояния;
- ежедневные перевязки, профилактика раневой инфекции;
- при периаппендикулярном абсцессе, забрюшинной флегмоне, абдоминальном сепсисе: контроль источника;
- контроль дренажа (функционирование дренажа, характер и объем отделяемого), удаление дренажа при отсутствии экссудата, при объеме отделяемого более 50,0 мл удаление дренажа не рекомендуется во избежание формирования абсцесса брюшной полости;
- уход за назогастральным (назоинтестинальным) зондом при его наличии;
- УЗИ, обзорная рентгенография брюшной полости (по показаниям);
- лабораторные исследования в динамике (ОАК, БХАК, коагулограмма, уровень лактата, Д-димеров, прокальцитонина в динамике – по показаниям);
- вопрос о выписке решается индивидуально;
- Показания для перевода в отделение интенсивной терапии и реанимации:
- нестабильная гемодинамика;
- распространенный перитонит, абдоминальный сепсис, септический шок, ПОН;
- ухудшение состояния, связанное с основным или сопутствующим заболеванием, требующее интенсивной терапии, мониторинга;
- состояния, требующие интенсивной терапии при наличии конкурирующих заболеваний.
Дальнейшее ведение в поликлинике:
- после выписки – наблюдение в поликлинике (продолжительность амбулаторного лечения и вопрос о трудоспособности решается индивидуально);
- профилактика раневой инфекции в поликлинике: своевременная ревизия раны, перевязки;
- вопрос о снятии швов решается индивидуально;
- УЗИ в динамике после выписки с разрешившимся аппендикулярным инфильтратом – по показаниям;
- ограничение физической нагрузки – в течение 3 недель с момента выписки из стационара;
- через 6-8 недель после разрешения аппендикулярного инфильтрата пациентам с рецидивирующими симптомами аппендицита выполняется интервальная аппендэктомия (УД 2 КР В) [5], операция выбора – лапароскопическая аппендэктомия (УД 1 КР А) [5].
Рекомендациии WSES, World Journal of Emergency Surgery, 2016, по ведению разрешившегося аппендикулярного инфильтрата [5]:
- Пациентам с разрешившимся аппендикулярным инфильтратом интервальная аппендэктомия не рекомендуется (УД 1) [5].
- Пациентам с разрешившимся аппендикулярным инфильтратом и рецидивирующими симптомами аппендицита рекомендуется интервальная аппендэктомия через 6-8 недель после разрешения аппендикулярного инфильтрата (УД 2 КР В) [5].
- Если через 6-8 недель после разрешения аппендикулярного инфильтрата интервальная аппендэктомия не произведена, рекомендуется осмотр хирурга и онколога с целью онкологической настороженности, выполняется колоноскопия [5, 11].
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
- отсутствие клиники ОА при консервативном лечении (аппендикулярный инфильтрат, отказ от хирургического лечения при неосложненном аппендиците);
- купирование боли в животе, явлений эндогенной интоксикации, лихорадки, лейкоцитоза;
- устранение осложнений острого аппендицита;
- заживление операционной раны.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
- состояние после успешной консервативной терапии аппендикулярного инфильтрата (через 6-8 недель после рассасывания инфильтрата).
Показания для экстренной госпитализации:
- острый аппендицит,
- обоснованное предположение/сомнение в диагнозе «острый аппендицит».
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2018
- 1. OCEBM Levels of Evidence Working Group «The Oxford 2011 Levels of Evidence». Oxford Centre for Evidence-Based Medicine. http://www.cebm.net/index.aspx?o=5653
2. Howick J., et al. The 2011 Oxford CEBM Levels of Evidence (Introductory Document). Oxford Centre for Evidence-Based Medicine. http://www.cebm.net/index.aspx?o=5653
3. Национальные клинические рекомендации по диагностике и лечению острого аппендицита. 2016. Москва. Группа разработчиков: Сажин А.В., Затевахин И.И., Федоров А.В., Луцевич О.Э., Шулутко А.М., Ермолов А.С., Гуляев А.А., Прудков М.И., Лядов К.В.
4. Руководство по неотложной хирургии органов брюшной полости. Под редакцией B.C. Савельева. — М.: Медицина, 2004.
5. Di Saverio S1, Birindelli A2, Kelly MD3, Catena F4, Weber DG5, Sartelli M6, Sugrue M7, De Moya M8, Gomes CA9, Bhangu A10, Agresta F11, Moore EE12, Soreide K13, Griffiths E14, De Castro S15, Kashuk J16, Kluger Y17, Leppaniemi A18, Ansaloni L19, Andersson M20, Coccolini F19, Coimbra R21, Gurusamy KS22, Campanile FC23, Biffl W24, Chiara O25, Moore F26, Peitzman AB27, Fraga GP28, Costa D29, Maier RV30, Rizoli S31, Balogh ZJ32, Bendinelli C32, Cirocchi R33, Tonini V2, Piccinini A34, Tugnoli G34, Jovine E35, Persiani R36, Biondi A37, Scalea T38, Stahel P12, Ivatury R39, Velmahos G40, Andersson R20
WSES Jerusalem guidelines for diagnosis and treatment of acute appendicitis. World J Emerg Surg. 2016 Jul 18;11:34. doi: 10.1186/s13017-016-0090-5. E Collection 2016.
6. Клиническая хирургия: национальное руководство: в 3 т. / под ред. В.С. Савельева, А.И. Кириенко. – М.: ГЭОТАР-Медиа, 2009. – Т.II – С. 103 – 141.
7. Wilasrusmee C, Sukrat B, McEvoy M, et al. Systematic review and meta-analysis of safety of laparoscopic versus open appendicectomy for suspected appendicitis in pregnancy. Br J Surg. 2012; 99:1470-1478.
8. Sartelli M, et al. Complicated intra-abdominal infections worldwide: the definitive data of the CIAOW Study. World J Emerg Surg. 2014; 9:37.
9. 2013 WSES guidelines for management of intra-abdominal infections. Massimo Sartelli 1* , Pierluigi Viale 2 , Fausto Catena 3 , Luca Ansaloni 4 , Ernest Moore 5 , Mark Malangoni 6 , Frederick A Moore 7, George Velmahos 8, Raul Coimbra 9, RaoIvatury 10, Andrew Peitzman 11 , Kaoru Koike 12 , Ari Leppaniemi 13, Walter Biffl 5, Clay Cothren Burlew 5 , Zsolt J Balogh 14 , Ken Boffard 15 , Cino Bendinelli 14, Sanjay Gupta 16 , Yoram Kluger 17 , Ferdinando Agresta 18 , Salomone Di Saverio 19 , Imtiaz Wani 20 , Alex Escalona 21, Carlos Ordonez 22 , Gustavo P Fraga 23 , Gerson Alves Pereira Junior 24 , Miklosh Bala 25 , Yunfeng Cui 26 , Sanjay Marwah 27 , Boris Sakakushev 28 , Victor Kong 29 , Noel Naidoo 30 , Adamu Ahmed 31 , Ashraf Abbas 32, Gianluca Guercioni 33, Nereo Vettoretto 34 , Rafael Díaz-Nieto 35 , Ihor Gerych 36 , Cristian Tranà 37 , Mario Paulo Faro 38, Kuo-Ching Yuan 39, Kenneth Yuh Yen Kok 40 , Alain Chichom Mefire 41 , Jae Gil Lee 42 , Suk-Kyung Hong 43, Wagih Ghnnam 44, Boonying Siribumrungwong 45, Norio Sato 11 , Kiyoshi Murata 46 , Takayuki Irahara 47, Federico Coccolini, Helmut A Segovia Lohse 48 , Alfredo Verni 49 and Tomohisa Shoko 50
10. Перитонит. Клинический протокол диагностики и лечения. www.rсrz.kz.
11. Carpenter SG, et al. Increased risk of neoplasm in appendicitis treated with interval appendectomy: single-institution experience and literature review. Am Surg. 2012;78(3):339–43.PubMedGoogle Scholar
12. Гостищев В.К. Гнойная хирургия. Руководство для врачей. — М.: Медицина, 1996.
- 1. OCEBM Levels of Evidence Working Group «The Oxford 2011 Levels of Evidence». Oxford Centre for Evidence-Based Medicine. http://www.cebm.net/index.aspx?o=5653
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1. Ахмеджанова Гульнара Ахмеджановна – кандидат медицинских наук, доцент кафедры хирургии №1 АО «Национальный медцицинский университет»;
2. Баймаханов Болатбек Бимендеевич – доктор медицинских наук, профессор, Председатель правления АО «Национальный научный центр хирургии им. А.Н. Сызганова»;
3. Медеубеков Улугбек Шалхарович – доктор медицинских наук, профессор, зам. Председателя правления АО «Национальный научный центр хирургии им. А.Н. Сызганова»;
4. Калиева Мира Маратовна – кандидат медицинских наук, клинический фармаколог АО «Национальный научный центр хирургии им. А.Н. Сызганова».
Указание на отсутствие конфликта интересов: нет.
Рецензент:
Аймагамбетов Мейрамбек Жаксыбекович – доктор медицинских наук, доцент, заведующий кафедрой госпитальной хирургии НАО «Медицинский университет Семей».
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие и/или при наличии новых методов с высоким уровнем доказательности.
Приложение 1
к типовой структуре Клинического протокола диагностики и лечения
АЛГОРИТМ ДИАГНОСТИКИ И ЛЕЧЕНИЯ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ (схемы)
1) Диагностические критерии
Жалобы:
- боль в правом нижнем квадранте живота (в правой подвздошной области) при типичном расположении червеобразного отростка;
- тошнота, 1-2 кратная рвота в начале заболевания;
- анорексия;
- сухость во рту.
Анамнез:
- боль появляется внезапно, начинается в эпигастрии (сипмтом Кохера-Волковича) или в параумбиликальной области (симптом Кюммеля), через 2-3 часа перемещается и локализуется в правом нижнем квадранте живота (правой подвздошной области) при типичном расположении червеобразного отростка.
Физикальное обследование:
1) Оценка состояния пациента.
Общее состояние при катаральном и флегмонозном аппендиците относительно удовлетворительное.
При деструктивном аппендиците, осложненном распространенным перитонитом, абдоминальным сепсисом, септическим шоком состояние может быть тяжелым или крайне тяжелым — пациент госпитализируется в отделение реанимации для реализации программы «Скрининг сепсиса» и определения объема предоперационной подготовки. Все диагностические мероприятия проводятся в ОАРИТ параллельно интенсивной синдромной терапии!
2) Выявление физикальных признаков острого аппендицита.
Чаще всего больные обращаются с флегмонозным аппендицитом. Температура тела повышена (37,0-38,50С). Язык обложен, суховат. Тахикардия. При пальпации в правом нижнем квадранте живота, в правой подвздошной области определяется триада Дьелафуа (при типичном расположении червеобразного отростка):
- болезненность,
- локальное защитное напряжение мышц (локальный мышечный дефанс),
- гиперестезия.
Положительны специфические симптомы острого аппендицита (Ровзинга, Воскресенского, Раздольского, Ситковского, Бартомье-Михельсона).
3) Выявление физикальных признаков перитонита: симптомы раздражения брюшины (Щеткина-Блюмберга, Кулленкампфа), вздутие живота, угнетение перистальтики.
- Симптом Ровзинга (патогномоничный симптом) – левой рукой через брюшную стенку сигмовидную кишку прижимают к крылу подвздошной кости, перекрывая просвет; правой рукой производят толчкообразные движения в проекции нисходящей ободочной кишки, при этом боль возникает в правой подвздошной области.
- Триада Дьелафуа – локальный болевой синдром, мышечное напряжение и гиперестезия в правом нижнем квадранте живота.
- Симптом Ситковского – усиление боли в положении больного на левом боку (более характерен для повторных приступов аппендицита).
- Симптом Бартомье-Михельсона – усиление болезненности при пальпации правой подвздошной области в положении больного на левом боку (отросток становится более доступным пальпации).
- Симптом Раздольского – при симметричной сравнительной перкуссии правой и левой подвздошной области отмечается гиперестезия справа.
- Симптом Воскресенского (симптом «рубашки» или «скольжения») – через рубашку производят скользящее движение от реберной дуги до паховой связки и обратно слева и справа, при этом отмечается гиперестезия, значительное усиление болезненности справа.
- Симптом Коупа – в положении больного на спине согнутая в коленном суставе правая нижняя конечность ротируется кнаружи – вследствие напряжения внутренней запирательной мышцы появляется боль в глубине таза справа и над лоном. Симптом Коупа может быть положительным и при гинекологических заболеваниях.
- Симптом Образцова – в положении лежа поднимают вытянутую правую ногу больного и просят медленно ее опустить, при этом больной ощущает глубокую боль в поясничной области справа из-за болезненного напряжения подвздошно-поясничной мышцы. Симптом Образцова характерен для ретроцекального аппендицита.
- Симптом Тараненко-Богдановой (аппендицит у беременных) – ослабление боли в правой подвздошной области в положении на левом боку и усиление боли в положении на правом боку из-за давления беременной матки на воспаленный отросток.
- Симптом Щеткина-Блюмберга — ладонной поверхностью 2-4 пальцев руки плавно надавливают на переднюю брюшную стенку, задерживают в этом положении руку в течение нескольких секунд, после чего отдергивает руку, при этом больной отмечает резкое усиление боли.
- Симптом Кулленкампфа (симптом раздражения тазовой брюшины) – при ректальном и вагинальном исследовании определяется резкая болезненность в проекции дугласова пространства.
Во избежание диагностических ошибок необходимо учитывать особенности клинических проявлений острого аппендицита в зависимости от расположения червеобразного отростка, клинико-морфологической формы, пола и возраста, а также необходимо помнить о том, что лечение до поступления в клинику (обезболивающие препараты, антибиотики, дезинтоксикационная терапия) искажает клиническую картину.
При атипичном расположении аппендикса (восходящем, медиальном, тазовом, ретроцекальном или ретроперитонеальном, левостороннем) болевой синдром имеет соответствующую локализацию, при этом характерное для типичного расположения отростка мышечное напряжение в правом нижнем квадранте отсутствует.
При восходящем расположении боль локализуется в правом подреберье и может симулировать клинику желчной колики или язвенной болезни, часто сопровождается повторной рвотой вследствие раздражения двенадцатиперстной кишки.
При медиальном расположении отросток располагается близко к корню брыжейки тонкой кишки, боль локализуется медиально, в области пупка, сопровождается многократной рвотой вследствие рефлекторного раздражения корня брыжейки.
При тазовом расположении боль локализуется внизу живота, над лоном, в правой паховой области, симулирует гинекологические заболевания, нередко возникают частые позывы на стул, жидкий стул, частое болезненное мочеиспускание, живот остается мягким, определяется симптом Коупа. При подозрении на тазовый аппендицит показано вагинальное и ректальное исследование, которое выявляет болезненность в дугласовом пространстве, наличие выпота, инфильтрата, гинекологической патологии.
При ретроцекальном или ретроперитонеальном расположении боль в правой подвздошной области не отчетливая, отсутствуют гиперестезия, мышечный дефанс и симптом Щеткина-Блюмберга на передней брюшной стенке, определяется симптом Образцова вследствие раздражения подвздошно-поясничной мышцы, при близости мочеточника могут быть дизурические явления.
Левостороннее расположение червеобразного отростка наблюдается крайне редко: при обратном расположении внутренних органов или примобильной слепой кишке с длинной брыжейкой. Все местные признаки аппендицита обнаруживаются в левой подвздошной области.
Особенности семиотики отдельных клинико-морфологических форм острого аппендицита, аппендицит у беременных, у больных пожилого возраста:
- при катаральном аппендиците общее состояние не страдает, симптомы раздражения брюшины отсутствуют;
- при эмпиеме червеобразного отростка симптомов перемещения боли (Кохера-Волковича, Кюммеля) не наблюдается, боль локализованная, носит пульсирующий характер, сопровождается ознобом с повышением температуры до 38-390С, локальный мышечный дефанс и другие симптомы раздражения брюшины часто отсутствуют;
- при гангренозном аппендиците температура тела может быть нормальной или субнормальной (ниже 36 0 С), не соответствует уровню тахикардии — больше 100 ударов в минуту («токсические ножницы»), интенсивность болевого синдрома значительно снижается, более выражены симптомы раздражения брюшины;
- при перфоративном аппендиците момент прободения проявляется резкой болью на фоне снижения интенсивности боли вследствие гангрены отростка, появляются симптомы раздражения брюшины, признаки эндогенной интоксикации;
- при остром аппендиците у беременных сложности в диагностике обусловлены невыраженностью болевого синдрома, наличием тошноты, рвоты, периодической боли внизу живота у женщин при обычном течении беременности; характерно перемещение боли (симптомы Кохера-Волковича, Кюммеля), локализация боли во второй половине беременности выше типичной проекции, при этом отмечается ее усиление в положении на правом боку (Тараненко-Богдановой), локальное мышечное напряжение выражено слабо, особенно при поздних сроках беременности (из-за растяжения передней брюшной стенки, а также локализации слепой кишки с отростком позади увеличенной матки);
- у лиц пожилого и старческого возраста на фоне атеросклероза или тромбоза аппендикулярной артерии развивается первично-гангренозный аппендицит, который начинается с резкой локальной боли, которая позже стихает, вследствие возрастной релаксации мышц локальный мышечный дефанс не отчетливый, однако симптом Щеткина-Блюмберга выражен.
Диагностика осложнений острого аппендицита:
Аппендикулярный инфильтрат – это конгломерат спаянных между собой органов и тканей, располагающихся вокруг воспаленного червеобразного отростка. Развивается через 3-5 дней от начала заболевания из-за несвоевременного обращения больного к врачу или в результате диагностической ошибки на догоспитальном или стационарном этапе. Боль стихает, общее состояние больного не страдает, температура тела субфебрильная, в правом нижнем квадранте живота (при типичном расположении отростка) пальпируется инфильтрат, признаки раздражения брюшины отсутствуют. Важен тщательный сбор анамнеза: выявляется симптом перемещения боли (Кохера-Волковича, Кюммеля) и характерный для начала аппендицита симптомокомплекс. Возможны 2 исхода развития аппендикулярного инфильтрата: рассасывание и абсцедирование.
Периаппендикулярный абсцесс – это исход аппендикулярного инфильтрата: в процессе наблюдения в стационаре у больного вновь появляются боли в проекции аппендикулярного инфильтрата, развивается системная воспалительная реакция (повышение температуры, тахикардия, нарастание уровня лейкоцитов), УЗИ выявляет округлое полостное образование с гипо- или анэхогенным содержимым и пиогенной капсулой.
При распространенном перитоните, абдоминальном сепсисе язык сухой, определяется выраженная тахикардия, возможна гипотония, вздутие живота, гиперестезия, резкая болезненность и мышечное напряжение при пальпации, положительные симптомы раздражения брюшины.
При септическом шоке диагностика может представлять трудности: сознание нарушено, болевой синдром, классические перитонеальные знаки не определяются или не выражены; как правило, имеются признаки энтеральной недостаточности (вздутие живота, отсутствие перистальтики), а также пастозность передней брюшной стенки.
Диагностический алгоритм
Тактика на этапе оказания скорой неотложной помощи
- Острый аппендицит, а также предположение/сомнение в диагнозе «острый аппендицит» являются основанием для доставки больного в профильный хирургический стационар.
- При наличии гемодинамических нарушений (деструктивный аппендицит, осложненный перитонитом, абдоминальным сепсисом, септическим шоком) лечебные мероприятия, направленные на стабилизацию гемодинамики начинаются врачами «скорой помощи», продолжаются по пути следования в хирургический стационар.
- Больные с нестабильной гемодинамикой и физикальными признаками абдоминального сепсиса доставляются в ОАРИТ, минуя приемный покой.
- На догоспитальном этапе запрещается вводить обезболивающие препараты, применять ванны, тепло, холод.
Немедикаментозное лечение: нет.
Медикаментозное лечение: При наличии физикальных признаков нарушения гемодинамики бригадой скорой помощи проводятся противошоковые мероприятия (инфузионная терапия, глюкокортикоиды, вазопрессоры), которые продолжаются по пути следования в стационар.
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
| Лекарственная группа | Международное непатентованное наименование ЛС | Доза | Способ приме-нения | Уровень доказа-тельности |
| Растворы для инфузий |
Натрия хлорид |
Раствор для инфузии 0,9% 200,0 мл, 400,0 мл |
в/в | А |
| Растворы для инфузий | Декстроза |
Раствор для инфузии 5%, 10% 200,0 мл, 400,0 мл |
в/в | А |
| Глюкокортикостероиды |
Гидрокортизон |
Раствор для инъекции 125-250 мг |
в/в капельно или струйно |
В |
| Глюкокортикостероиды |
Преднизолон 60-120 мг |
Раствор для инъекции 60-120 мг |
в/в капельно или струйно | В |
|
Альфа и бета адреномиметик |
Эпинефрин | Раствор для инъекции 0,18% -1 мл | в/в. п/к, в/м в/в медленно по 0,5 мл в 20 мл 40% раствора глюкозы | В |
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Аппендицит
Сильная боль в животе может говорить об аппендиците — воспалении в кишечнике. В отличие от многих других заболеваний органов брюшной полости, аппендицит требует экстренного оперативного лечения.
СОДЕРЖАНИЕ
Прогноз и профилактика аппендицита
Аппендицит при беременности
Что такое аппендицит
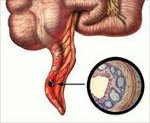
Аппендицит — это воспаление аппендикса, небольшого отростка на стыке толстой и тонкой кишки. Аппендикс расположен в нижней части живота справа, его длина около 10 см.
Учёные до сих пор не пришли к согласию, какую функцию выполняет аппендикс: одни считают, что в нём хранится запас полезных бактерий, которые помогают кишечнику восстанавливаться после расстройства; другие — что аппендикс производит антитела; третьи — что эта часть тела выродилась в процессе эволюции и уже не несёт значимых функций. Удаление аппендикса не вызывает видимых изменений в работе организма.
Виды аппендицита
Аппендицит классифицируют по форме течения, а также по наличию и по типу осложнений.
По форме течения:
- катаральный (простой, поверхностный);
- флегмонозный (гнойный);
- сопровождающийся эмпиемой (значительным скоплением гноя);
- гангренозный (с отмиранием тканей);
- вторичный (возникающий на фоне другого заболевания, например воспаления в брюшной полости).
По наличию осложнений:
- Острый неосложнённый аппендицит. Это самый благоприятный вариант течения заболевания. Удаление аппендикса в таком случае считается рутинной операцией, после которой пациент относительно быстро восстанавливается и возвращается к обычному образу жизни.
- Острый осложнённый аппендицит. Эта форма, как правило, развивается, если не удалось вовремя поставить диагноз и начать лечение. В этом случае процесс удаления становится более сложным, а прогноз — менее благоприятным.
По характеру осложнений:
- перфорация червеобразного отростка (нарушение целостности его стенки с распространением воспаления в брюшную полость);
- аппендикулярный инфильтрат (выявленный до или во время операции);
- периаппендикулярный абсцесс (отграничение гнойного образования);
- перитонит (воспаление брюшины);
- пилефлебит (тромбоз вены, по которой кровь течёт от желудка и кишечника к печени);
- забрюшинная флегмона (нагноение и отмирание тканей в забрюшинном пространстве).
Причины аппендицита
Воспаление возникает, если просвет аппендикса перекрыт. Такое состояние могут вызвать:
- порция затвердевшего кала,
- инородное тело,
- воспалённые ткани или лимфоузлы,
- опухоль,
- паразиты.
Иногда причины воспаления аппендикса остаются неуточнёнными.
Скопившиеся в замкнутом пространстве бактерии быстро размножаются, в результате чего аппендикс воспаляется и наполняется гноем.
Если аппендицит не начать лечить как можно скорее, это может привести к опасным для жизни состояниям.
Кто в группе риска
С аппендицитом сталкивается от 7 до 12% населения России. Воспаление может развиться в любом возрасте, но у детей до 2 лет встречается крайне редко. Наиболее часто аппендицит развивается в возрасте от 10 до 30 лет.
Симптомы аппендицита
Главный признак аппендицита — боль в животе. Чаще всего она возникает в районе пупка, а затем смещается ниже и нарастает с развитием воспаления. Боль при аппендиците усиливается при кашле или чихании, резких движениях или смене положения во сне.
Несмотря на то что аппендикс у большинства людей находится в нижней правой части живота, он также может иметь атипичное расположение: в левой половине брюшной полости, правой поясничной области или в малом тазу. Это значит, что болевые ощущения могут также локализоваться в других частях живота.
Сильная боль в животе — это повод немедленно обратиться к врачу. Своевременная диагностика аппендицита снижает вероятность опасных осложнений.
Распространённые симптомы и признаки аппендицита:
- боль в животе;
- отсутствие аппетита;
- тошнота или рвота, следующая за резкой болью в животе;
- вздутие живота;
- постепенное повышение температуры тела.
Более редкие симптомы аппендицита:
- острая или тупая боль в спине,
- боль при мочеиспускании,
- сильные спазмы в животе,
- запор или диарея.
При подозрении на аппендицит нельзя пить и есть, принимать препараты от изжоги или слабительное. Нельзя использовать местное тепло (прикладывать к животу грелку). Нельзя принимать обезболивающие препараты без разрешения врача.
Диагностика аппендицита
Диагностировать аппендицит бывает непросто. Его симптомы могут напоминать обострение жёлчнокаменной или мочекаменной болезни, воспаление мочевыводящей системы или болезнь Крона, кишечную инфекцию, гастрит, воспаление яичников.
Для диагностики аппендицита врач проводит полный осмотр пациента, обращая внимание на следующие признаки:
- температура тела (37–38 °C при неосложнённом аппендиците, озноб при гнойном воспалении);
- учащение сердцебиения;
- состояние живота.
Во время осмотра врач обращает внимание на особые признаки, которые указывают на аппендицит.
Специфические признаки аппендицита:
Положение пациента. Обычно человек с аппендицитом принимает позу эмбриона (лёжа на правом боку с согнутыми и подтянутыми к животу ногами). При этом форма живота, как правило, не изменена. Если заболевание только началось, передняя брюшная стенка участвует в дыхании. Но чем сильнее развивается воспаление, тем больше при дыхании отстаёт правая половина передней брюшной стенки.
Симптом Мак-Берни. При пальпации живота пациента врач надавливает на точку, расположенную посередине между пупком и передним верхним костным выступом на конце крыла подвздошной кости справа. Болезненность при нажатии на эту точку называется симптомом Мак-Берни.
Перитонеальные симптомы
Для диагностики аппендицита врач оценивает перитонеальные симптомы — болезненность при пальпации живота. Она указывает на перитонит (воспаление брюшины), которым может сопровождаться аппендицит.
Симптом Щёткина — Блюмберга — острая боль при резком отведении руки от передней брюшной стенки;
Симптом Воскресенского — боль при быстром проведении ладонью по передней брюшной стенке поверх одежды;
Симптом Ровзинга — боль в правой подвздошной области при толчкообразном движении во время глубокой пальпации левой подвздошной области;
Псоас-синдром: если поднять разогнутую правую ногу лёжа на левом боку, возникает боль внизу живота справа;
Ослабление перистальтических шумов в правой половине живота по сравнению с левой.
Результаты лабораторных и инструментальных исследований
Для подтверждения диагноза используют лабораторные и инструментальные исследования:
- общий анализ крови, а также исследование на С-реактивный белок (чтобы понять, есть ли в организме воспаление),
- анализ мочи (позволяет исключить инфекции мочевыделительной системы),
- компьютерную томографию брюшной полости,
- ультразвуковое исследование брюшной полости.
3.9.1. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

1.50. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) Колич. 1 день

9.1. 
1 день

В некоторых случаях, когда невозможно определить природу боли в животе, врач может назначить диагностическую лапароскопию, даже если не уверен, что причина в воспалённом аппендиксе.
Осложнения аппендицита
Аппендицит может вызвать осложнения — чаще всего они встречаются, если человек обратился за помощью слишком поздно или если врач поставил неверный диагноз.
Разрыв аппендикса
В некоторых случаях аппендикс разрывается от нарастающего давления и гной поступает в брюшную полость.
Симптомы разрыва аппендикса:
- боль перестаёт локализоваться в правой части живота и распространяется по всей брюшной полости;
- температура тела резко повышается (может доходить до 40 °C).
Это состояние опасно для жизни, нужно немедленно обратиться к врачу.
Перитонит
Это редкое осложнение является одним из самых опасных.
Выход гноя в брюшную полость после разрыва аппендикса в некоторых случаях вызывает воспаление оболочки, выстилающей брюшную полость (брюшины). Это состояние может привести к угрожающим жизни последствиям.
Лечение аппендицита
Подавляющее большинство случаев аппендицита требуют срочного оперативного вмешательства. Если осложнения не позволяют провести операцию сразу, назначают антибактериальную терапию и отвод гноя через дренаж.
Удаление аппендикса
Удаление аппендикса нужно произвести как можно скорее: откладывать опасно для жизни. Одновременно с операцией назначают курс антибактериальной терапии, чтобы снять воспаление. Удаление проводят под общим наркозом.
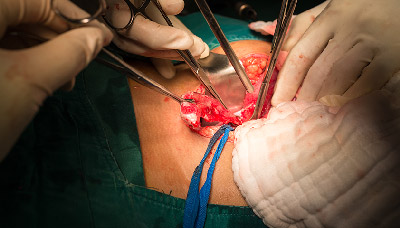
Предпочтительный метод операции — лапароскопический. Это значит, что для удаления аппендикса хирургические инструменты вводятся через три небольших прокола в брюшной полости. Но в некоторых случаях требуется полостная операция.
Аппендикс удаляют открытым способом (полостная операция) или через несколько проколов в брюшной стенке (лапароскопическая операция)
Осложнения после операции и их симптомы
Если после операции по удалению аппендикса возник один из следующих симптомов, нужно срочно обратиться к врачу:
- неконтролируемая рвота;
- нарастающая боль в животе;
- головокружение, предобморочное состояние;
- кровь в рвоте или моче;
- усиливающаяся боль и покраснение в области операционного шрама;
- повышение температуры;
- нагноение в ране.
Диета после операции
Главная цель диеты после удаления аппендикса — избежать образования запоров и боли в кишечнике и помочь организму скорее восстановиться. В течение месяца после завершения лечения рекомендуется:
- ограничить потребление овощей и фруктов;
- исключить из рациона продукты, богатые эфирными маслами, тугоплавкие жиры, жареные блюда, продукты, богатые холестерином и пуринами;
- чтобы исключить проблемы со стулом, рекомендуется пить много жидкости и отдавать предпочтение мягкой, обработанной пище.
Прогноз и профилактика аппендицита
Предотвратить аппендицит невозможно, но, так как успешность лечения зависит от своевременной диагностики, важно знать о симптомах воспаления и вовремя обращаться за помощью.
Чем быстрее провести операцию по удалению аппендикса, тем меньше вероятность осложнений. Осложнения вероятны, если с момента возникновения острого воспаления прошло более двух суток.
Аппендицит встречается реже у людей, в рационе которых содержится много клетчатки. Источники клетчатки — это фрукты, овощи и цельнозерновые продукты.
Аппендицит при беременности
Острый аппендицит во время беременности требует экстренного хирургического вмешательства. Своевременное удаление воспалённого участка позволяет спасти жизнь матери и плода.
Симптомы аппендицита у беременных
У беременных женщин боль при аппендиците может ощущаться в верхней части живота, так как расположение аппендикса по мере роста плода меняется.
Диагностика аппендицита у беременных
Чтобы избежать ошибки, диагностика аппендицита у беременных проводится совместно с акушером-гинекологом. Применяется физический осмотр, лабораторные и инструментальные исследования.
Аппендицит у детей
Как правило, аппендицит возникает у детей и подростков в возрасте 5–20 лет. У малышей это состояние встречается гораздо реже.
У детей и взрослых симптомы, диагностика и методы лечения аппендицита похожи.
Послеоперационное восстановление у детей
Восстановление после операции при неосложнённом аппендиците проходит достаточно быстро. Боль в области раны может доставлять сильный дискомфорт, в этом случае предлагают обезболивающие на основе парацетамола или ибупрофена.
После удаления аппендикса ребёнок может нормально есть, пить и принимать душ. К занятиям в школе возвращаются в среднем через неделю после выписки.
Послеоперационные осложнения у детей
После лечения аппендицита есть риск развития воспаления или непроходимости кишечника и нагноения раны. Нужно обратиться к врачу, если появились такие симптомы:
- повышение температуры тела выше 38,5 °C;
- покраснение, нагноение или боль в области послеоперационного шва;
- нарастающая боль, при которой не помогают обезболивающие средства.
Частые вопросы
Аппендицит — это острое воспаление, которое сопровождается выраженной нарастающей болью в правой нижней части живота. При диарее или рвоте боль выражена не так сильно: она имеет временный характер и обычно проходит после опорожнения кишечника. Но так как определить причину боли в животе бывает сложно, а аппендицит может провоцировать опасные для жизни состояния, важно обратиться к врачу как можно скорее, чтобы он поставил точный диагноз.
Аппендицит возникает, если червеобразный отросток слепой кишки (аппендикс) перекрыт затвердевшей порцией кала, инородным телом или опухолью. В этом случае бактерии, не имея выхода, скапливаются в перекрытом аппендиксе и вызывают воспаление, которое сопровождается острой нарастающей болью, потерей аппетита и повышением температуры.
Аппендицит — это опасное состояние, пытаться диагностировать его самостоятельно не нужно. При малейшем подозрении на аппендицит нужно сразу обращаться к врачу. Аппендицит имеет схожие симптомы независимо от возраста и пола. Заподозрить аппендицит можно при появлении нарастающей ноющей боли в правых отделах живота, вздутии живота, отсутствии аппетита и повышении температуры тела. Боль может усиливаться при кашле или чихании, резких движениях или смене положения во сне. При аппендиците важно обратиться за медицинской помощью как можно скорее: со временем воспаление нарастает, а лечение становится более сложным.
Аппендикс (или червеобразный отросток слепой кишки) находится с правой стороны в нижней части живота, на стыке тонкого и толстого кишечника. Именно там чаще всего локализуется боль во время воспаления (аппендицита). Но иногда аппендикс имеет нетипичное расположение (например, под печенью или в левой части живота), поэтому локализация боли может меняться. В начале воспаления боль может возникать в районе пупка, постепенно смещаясь книзу.
Аппендицит — это опасное состояние, пытаться диагностировать его самостоятельно не нужно. При малейшем подозрении на аппендицит нужно сразу обращаться к врачу. Заподозрить аппендицит можно при появлении нарастающей ноющей боли в правых отделах живота, вздутии живота, отсутствии аппетита и повышении температуры тела. Боль может усиливаться при кашле или чихании, резких движениях или смене положения во сне. Болевые ощущения могут быть выражены слабее или сильнее в зависимости от особенностей течения воспаления, поэтому определить аппендицит бывает непросто. При аппендиците важно обратиться за медицинской помощью как можно скорее: со временем воспаление нарастает, а лечение становится более сложным.
При неосложнённом аппендиците диету рекомендуют соблюдать в течение месяца после окончания лечения.
Операция длится от 40 минут. Продолжительность зависит от метода (лапароскопический или полостной) и наличия осложнений, а также веса пациента, особенностей расположения аппендикса и некоторых других факторов.
По Международной классификации болезней болезни аппендикса имеют номера с K35 по K38: острый аппендицит по МКБ-10 имеет код K35, другие виды аппендицита (хронический, рецидивирующий) по МКБ-10 имеют код K36, неуточнённый аппендицит по МКБ-10 имеет код K37, другие заболевания аппендикса (гиперплазия аппендикса, камни аппендикса, свищ аппендикса и другие болезни) имеют по МКБ-10 код K38.
Информацию проверил
врач-эксперт
Информацию проверил врач-эксперт
Екатерина Кашух
Врач-гастроэнтеролог, кандидат медицинских наук
Оцените статью:
Полезная статья? Поделитесь в социальных сетях:
ВАЖНО
Информация из данного раздела не может служить достаточным основанием для постановки диагноза или назначения лечения. Решение об этом должен принимать врач на основании всех имеющихся у него данных.
Вам может быть интересно
Вам телеграм.
Telegram-канал,
которому, на наш взгляд,
можно доверять
Аппендицит представляет собой воспаление отростка слепой кишки (аппендикса). В большей части случаев больной нуждается в проведении хирургического лечения: человеку проводится аппендэктомия (удаление воспаленного отростка). При отсутствии адекватной медицинской помощи не исключено развитие серьезных осложнений. Чтобы определить аппендицит и предотвратить формирование тяжелых осложнений, необходимо узнать характерную симптоматику приступа.

Главный редактор, заведующий хирургическим отделением
Задать вопрос
Врач-хирург высшей квалификационной категории, доктор медицинских наук, профессор кафедры общей хирургии АГМУ.
Содержание
- Основные признаки
- Инструкция для определения аппендицита
- Авторские симптомы
- Локализация боли в зависимости от расположения аппендикса
- Диагностика
- Признаки аппендицита
- Классические симптомы при аппендиците
- О чем можно судить при осмотре пациента?
- Диагностика по именным симптомам
- Симптомы атипичного течения аппендицита
- Тазовое положение воспаленного аппендикса
- Ретроцекальный аппендицит
- Современные способы диагностики
- Особенности симптомов в детском возрасте
- Особенности признаков в пожилом и старческом возрасте
- От каких болезней приходится отличать аппендицит?
- Как понять что у тебя аппендицит?
- Характеристика и заболеваемость
- Формы болезни
- Объективные общие симптомы
- Симптомы и проявления аппендицита у взрослых
- Проявления аппендицита у детей
- Симптомы острого аппендицита у детей
- Что делать при подозрении на аппендицит?
- Диагностика аппендицита
- Хронический аппендицит
- Особые формы воспаления
- Осложнения острого аппендицит
- Что вынести из полученной информации?
- Аппендицит
- Причины развития аппендицита
- Симптомы аппендицита
- Виды патологии
- Диагностика аппендицита
- Как лечить аппендицит?
- Профилактика аппендицита
- Лечение аппендицита в Красноярске
Основные признаки
Понять, что болит именно аппендицит, поможет знание основной симптоматики патологии. К таковой относятся:
- Область локализации болей. Изначально человек не может указать точную зону, в которой он ощущает болезненность. В следующие несколько часов боль «опускается» в нижний правый квадрант живота. Это признак вовлечения в патологический процесс париетальной брюшины. Боль усиливается при глубоком вдохе, смехе или кашле.
- Невозможность принять вертикальное положение. Когда боль становится слишком сильной, человек не может держать постоянно спину прямой. Распознать аппендицит можно по желанию больного принять позу эмбриона: он ложится на бок и поджимает ноги к животу. В таком положении рези становятся тише.
- Тошнота, заканчивающаяся рвотой. Этот симптом типичен для пищевого отравления. Но на воспаление именно аппендикса будет указывать непрекращающаяся тошнота: освобождение желудка облегчения не принесет. Важно помнить, что у ребенка рвота может быть многократной, но у пациента пожилого возраста может отсутствовать. Подробнее о том, как определить воспаление аппендикса у ребенка можно прочитать в этой статье.
- Повышение общей температуры тела. Воспаление аппендикса сопровождается повышением температур тела до 38 градусов. У малышей этот показатель способен достигать 40 градусов. Если значительный рост температуры отмечается у взрослых пациентов, то высок риск разрыва кишки и развитие перитонита.
- Изменение стула. У взрослых характерных изменений состав каловых масс не претерпевает, но у детей не исключено развитие поноса. Отличить аппендицит от пищевого отравления можно: при воспалении червеобразного отростка после освобождения кишечника болезненность не проходит.
- Сухость слизистых ротовой полости. При обострении хронического аппендицита и его острой форме это один из ведущих симптомов.
- Болезненное мочеиспускание. Выявить болезнь можно по развитию неприятных ощущений, сопровождающих освобождение мочевого пузыря. Дополнительно человек может ощущать дискомфорт в паховой области.
Важно! У маленьких детей приступ острого аппендицита может сопровождаться развитием кашля и насморка, что значительно усложняет диагностику аппендицита.
Если у человека наблюдается одновременное развитие сразу нескольких симптомов, то необходимо вызвать бригаду скорой помощи. Прием каких-либо обезболивающих препаратов запрещен, так как это приводит к «смазыванию» симптоматики и затрудняет постановку предварительного диагноза. Чтобы точно подтвердить либо опровергнуть наличие патологии, больному назначается исследование крови и некоторые другие анализы.
Инструкция для определения аппендицита
Чтобы опознать воспаление аппендикса, можно воспользоваться следующей инструкцией. Человек встает на ровную поверхность и начинает шагать на месте, поднимая колени как можно выше. Если боли начинают усиливаться, то вероятность развития аппендицита достаточно высока.
Человек ложится на спину. Мышцы тела полностью расслаблены. Нужно аккуратно прощупать живот в области проекции аппендицита. Если воспаление есть, то мышцы брюшины окажутся сильно напряжены, а манипуляции будут вызывать усиление боли.
Проверка на симптом Щеткина-Блюмбера. Больной лежит на спине. Необходимо надавить ладонью в области пупка и резко оторвать руку. Предварительно диагностировать аппендицит можно по появлению резкой боли, отдающей непосредственно в пупок.
Авторские симптомы
Существует ряд проверенных симптомов, позволяющих в домашних условиях понять, что у человека развился аппендицит.
- Симптом Кохера-Волчковского . Характерным признаком воспаления становится путь распространения боли. Изначально они отмечаются в эпигастральной зоне, затем опускаются к пупку и в итоге мигрируют в нижнюю правую часть живота.
- Симптом Щеткина-Блюмберга . Если проводить медленное надавливание на область проекции отростка, то болезненность практически не ощущается. Но при резком отрыве пальцев, формируется сильный болевой синдром. Симптом может указывать на воспаление брюшины или на начавшийся перитонит. Не проявляется при атипичном расположении отростка.
- Симптом Ровзинга . При одновременном нажатии на нисходящую толстую кишку и участок, расположенный выше, то при наличии аппендицита больной будет чувствовать боль. Она обусловлена попадающими в воспаленный отросток кишечными газами.
- Симптом Воскресенского . Нужно резко прочертить пальцами линию от правого подреберья в нижней правой части живота. Если воспаление имеется, то при завершении движения больной почувствует боль.
- Симптом Образцова . Если больному высоко поднять правую ногу и нажать пальцам на подвздошную область правого бока, то человек испытает сильную боль.
Пальпация брюшной полости при выявлении авторских симптомов должна проводиться максимально аккуратно. В противном случае не исключено повреждение целостности воспаленного аппендикса и излитие его содержимого в брюшную полость. При диагностировании аппендицита больному назначается удаление воспаленного отростка. Лечение патологии в домашних условиях недопустимо, поскольку может стать причиной гибели человека.
Локализация боли в зависимости от расположения аппендикса
При классическом расположении аппендикса ведущим признаком патологии становится боль. Она описывается как колющая/ноющая. Начинается приступ внезапно, без каких-либо предпосылок, во второй половине суток (чаще всего). Изначально чувство дискомфорта формируется в зоне эпигастрия. Позднее – по мере прогрессирования воспалительного процесса – характеристика болей меняется. Они становятся более выраженными, интенсивными и опускаются в правую подвздошную часть живота.
На этом этапе развития воспаления человека преследуют определенные ощущения: болезненность усиливается не только при ходьбе, но и во время смеха, чихания, кашля. Чтобы облегчить состояние, он вынужден принимать позу эмбриона: ноги в положении на правом боку поджаты к животу. В противном случае самочувствие значительно ухудшается.
При атипичном расположении воспаленного аппендикса – ретроциркальное либо тазовое – боли из эпигастральной зоны перемещаются область паха, поясничную зону, либо подреберную. Это зависит от положения воспаленного отростка. Боль остается постоянной, но симптоматика воспаления нарастает медленно.
При тазовом положении аппендикса, когда он повернут в малотазовую область, болезненность ощущается в надлобковом пространстве. По своему характеру напоминает цистит. Если болевой синдром вдруг исчезает, то это один из признаков некротизации воспаленных тканей. Разрыв стенок аппендикса может произойти в любой момент, что приведет к развитию перитонита и иных, более серьезных осложнений, вплоть до летального исхода.
Диагностика
Чтобы выяснить, имеется воспаление или нет, больному назначается исследование крови. Наличие патологии подтверждает повышение уровня лейкоцитов (в норме это 8–9*10 9 /л). Особенно сильно выражен лейкоцитоз при развитии гнойного процесса. По мере ухудшения состояния происходит сдвиг лейкоцитарной формулы влево, что сопровождается появлением палочкоядерных миелоцитов.
Отмечается увеличение показателя СОЭ – скорости оседания эритроцитов. Исследование мочи используется в качестве методики дифференциальной диагностики. Помогает отделить патологии мочеполовой системы от воспалительного процесса в аппендиксе. При развитии почечной колики в составе урины будут определяться эритроциты.
Дополнительно назначаются инструментальные способы исследований:
- УЗИ;
- компьютерная томография;
- МРТ.
Методы имеют свои противопоказания. Дифференциальная диагностика позволяет отделить воспаление аппендикса от других заболеваний, протекающих со схожей симптоматикой.
| Температура | Боль в животе | Тошнота и рвота | Сухость во рту | Запор/Поно с | Учащенное/затрудненное мочеиспускание |
| Гастрит | + | + | + | + | |
| Гастроэнтерит | + | + | + | + | |
| Язва желудка | + | + | |||
| Прободная язва 12-перстной кишки | + | + | + | ||
| Панкреатит | + | + | + | + | |
| Дивертикулит Меккеля | + | + | + | + | |
| Аднексит (воспаление придатков матки) | + | + | + | ||
| Апоплексия (разрыв яичника) | + | + | + | + | |
| Колит | + | + | + | ||
| Туберкулез кишечника | + | + | + | + | |
| Цистит | + | + | + | ||
| Воспаление почек | + | + | + | ||
| Холецистит | + | + | + | + |
Воспаление аппендицита – серьезная патология, требующая оказания срочной медицинской помощи. Именно поэтому, при появлении характерной симптоматики, необходимо получить квалифицированную консультацию.
Признаки аппендицита
Клинические проявления острого аппендицита отличаются многообразием, вариантами течения, зависимостью от формы воспаления, позиции червеобразного отростка. Нелегко практическому врачу поставить правильный диагноз. Поэтому уровень ошибок колеблется от 12 до 31%.
Изучению симптомов аппендицита многие выдающиеся хирурги и ученые посвятили свои исследования и оставили след в истории медицины, а также в практической деятельности хирургов именными названиями признаков заболевания. Быстрое развитие осложнений еще более путает проявление аппендицита.
Классические симптомы при аппендиците
Разумный человек подумает об аппендиците, если почувствует боль у себя в животе или ему пожалуются близкие люди. Не стоит пытаться поставить диагноз, лучше поскорее вызвать «Скорую помощь». Для тех, кто интересуется, как проявляется аппендицит, мы приведем описание наиболее типичных признаков.
Главным симптомом острого воспаления червеобразного отростка считается боль. Она имеет постоянный характер, но разную локализацию:
- наиболее типично начало с правой подвздошной области (в нижней части живота справа над паховой складкой), при этом не имеет типичной иррадиации;
- в половине случаев — согласно симптому Волковича-Кохера начинается в эпигастрии (подложечкой) или вокруг пупка (по Кюммелю), только спустя 1–3 часа переходит в правую подвздошную ямку;
- реже боль сразу носит разлитой характер и распространяется по всему животу, это указывает на признак бурного воспаления при аппендиците.
Атипичный болевой синдром чаще связан с особенностями топографии червеобразного отростка:
- при опущении в малый таз — боль локализуется над лонным сочленением или в глубине тазовых органов, воспаленный аппендикс у взрослых образует множество спаек с кишечником, мочевым пузырем, у женщин — с маткой и придатками, такие симптомы очень схожи с гинекологическими заболеваниями;
- при забрюшинной позиции (ретроцекальной) — ее следует ожидать в правой подвздошной области, пояснице, возможна иррадиация в правое бедро, болезненное мочеиспускание, не наблюдается симптома Щеткина-Блюмберга и напряжения мышц живота;
- для восходящего положения типичны боли в подреберье справа;
- при ретроилеальном (медиальном) положении они занимают всю правую половину живота, распространяются по направлению правого мочеточника, похожи на почечную колику, у мужчин отдают в яичко, у женщин — в половые губы.
На фото у человека явно имеются боли в животе справа, но вызваны ли они аппендицитом еще предстоит доказать
Если болевой приступ стихает, то следует думать о некрозе стенки отростка, гибели нервных окончаний, что является симптомом гангренозного воспаления аппендикса. Внезапное резкое нарастание интенсивности может служить признаком прободения отростка (если «лопнула» стенка), угрозы перитонита и других осложнений.
Иногда хирурги обнаруживают аппендикс в левой половине живота. Это возможно при слишком длинной брыжейке слепой кишки или зеркальном расположении органов. Тогда трудно заранее предположить какую сторону и локализацию болевого синдрома считать симптомом воспаления.
Вторым по значению в диагностике симптомом при подозрении на аппендицит считается рвота и постоянная тошнота. Она имеется у 75% пациентов. Образно рвоту называют «тенью боли». У взрослых пациентов возникает 1–2 раза. Вызывается рефлекторной реакцией при воспалении ограниченного участка брюшины.
Второстепенные симптомы аппендицита у взрослых нетипичны для поражения червеобразного отростка, а отражают общие расстройства функций кишечника. К ним относятся:
- исчезновение аппетита;
- вздутие живота;
- нарушения стула (понос или запор).
Резкая слабость и снижение работоспособности — ранние признаки патологии
О чем можно судить при осмотре пациента?
Первыми симптомами при аппендиците, которые можно обнаружить при осмотре пациента считаются умеренно выраженные признаки общего недомогания:
- положение пациента нельзя отнести к вынужденной позе, больные спокойно лежат на спине или на правом боку, возбуждение отсутствует;
- температура тела в пределах 37–38 градусов, появление озноба указывает на развитие гнойного воспаления;
- проявляется небольшая тахикардия, учащение пульса нарастает с повышением температуры, это связано с деструктивными процессами, ростом интоксикации и локальными перитонеальными явлениями, их рассогласованием (тахикардия на фоне нормальной температуры или брадикардия при ее повышении) – это является симптомом тяжелого состояния больного;
- цвет кожных покровов не изменяется, бледность наблюдается в случаях осложнения перитонитом;
- осмотр языка обращает внимание на обложенность белым налетом, сухость указывает на процессы интоксикации, местный или разлитой перитонит;
- осмотр живота показывает щажение правых отделов при дыхании за счет ограниченной подвижности брюшной стенки, чаще происходит при флегмонозной или гангренозной форме аппендицита.
Диагностика по именным симптомам
Симптомы аппендицита по авторам, которые их обнаружили и предложили учитывать для выявления аппендицита и его дифференциальной диагностики с другими заболеваниями, остаются в силе до настоящего времени. Их проверяют хирурги даже при наличии возможностей УЗИ и лабораторных исследований. В таких случаях консервативный подход с учетом накопленной годами практики оправдан.
Проверка симптома Щеткина-Блюмберга проводится при любых подозрениях на вовлечение брюшины
Методы только подчеркивают, что когда-то врачи могли надеяться только на себя, свои знания и наблюдения. Приводим несколько симптомов, указывающих, по мнению авторов, на острый аппендицит.
- Щеткина-Блюмберга — необходимо легко и постепенно надавить на брюшную стенку, затем резко отдернуть руку, перитонеальное воспаление характеризуется проявлением болезненности в момент снятия давления, а не при пальпации.
- Воскресенского — находясь справа от пациента, врач должен левой рукой натянуть на нем рубашку за нижний край, а правой провести резкое скользящее движение по ткани над животом сверху вниз, остановиться в подвздошной ямке. Положительный симптом проявляется усилением боли в момент остановки скольжения.
- Ровзинга — при надавливании одной рукой слева на область нисходящей кишки другой — производят короткий толчок, при этом у пациентов с аппендицитом боль появляется справа.
- Раздольского — автор использовал перкуссию живота, метод давал положительный результат по усилению боли над проекцией отростка.
- Ортнера-Ситковского — пациенту предлагают повернуться на левый бок, при этом у него возникают тянущие боли в правом боку.
- Образцова — усиление болезненности при пальпации в правой боковой области на фоне поднятой выпрямленной в колене ноги.
- Михельсона — помогает в диагностике воспаления червеобразного отростка у беременных, автор заметил усиление болей при положении женщины на правом боку, связано с давлением увеличенной матки на воспалительный очаг.
- Пастернацкого — поколачивание по поясничной области вызывает болезненные ощущения в животе, применяют не только в диагностике болезней почек, но и для выявления ретроперитонеальной позиции воспаленного аппендикса.
- Волковича — автор указал, что у пациентов с хроническим аппендицитом живот выглядит запавшим в правых боковых и подреберном отделе за счет более мягкой брюшной стенки.
- Ланца — определяется характерная для заболевания болезненная точка, мысленно нужно соединить линией выступающие верхние концы подвздошных костей, точка лежит на соединении наружной и срединной трети справа.
Симптом Образцова помогает в дифференциальной диагностике
Симптомы атипичного течения аппендицита
Главной причиной отсутствия классического течения аппендицита являются варианты позиции червеобразного отростка относительно близлежащих органов и брюшины. Тазовые и ретроцекальные формы сопровождаются наиболее тяжелым течением, чаще возникают гангренозные и перфоративные виды воспаления. Это зависит от ошибочной и запоздалой диагностики. Остановимся на распознавании этих форм.
Тазовое положение воспаленного аппендикса
Вместо наиболее ясных симптомов у пациента имеются дизурические расстройства:
- частое мочеиспускание;
- рези и боли над лобком.
Признаки поражения кишечника:
- жидкий частый стул;
- иногда ложные позывы на дефекацию (тенезмы).
Напряжение брюшных мышц выражено слабо. В диагностике важно провести ректальное обследование для выявления инфильтрата вокруг аппендикса. Женщин необходимо проконсультировать с гинекологом.
Ретроцекальный аппендицит
Отличается выраженными симптомами общей интоксикации (повышенная температура, рвота, тошнота, головная боль) при незначительных местных признаках. Рекомендуется пальпировать пациента в положении на левом боку двумя руками, надавливая со стороны поясницы и правой половины живота.
Если врач неуверен в отсутствии аппендицита, следует проводить операцию и решать вопрос диагностики по ходу вмешательства. Затягивание наблюдения опасно для жизни пациента.
Современные способы диагностики
Первые признаки аппендицита дают о себе знать по результатам лабораторных исследований. В анализе крови наблюдается лейкоцитоз со сдвигом формулы влево, изменения позволяют судить о характере тяжести воспалительного процесса:
- при простых формах — рост лейкоцитов умеренный (от 8 х 10 9 до 10 х 10 9 /л);
- при деструктивных и осложненных — от 14 х 10 9 до 20 х 10 9 /л.
Чем более выражен сдвиг лейкоцитарной формулы влево, тем выраженнее степень деструкции
Однако следует помнить, что в 4% случаев острого аппендицита анализ крови остается нормальным, а также, что небольшой лейкоцитоз при значительном сдвиге указывают на тяжелый процесс в брюшине.
Отклонения в составе осадка мочи в виде небольшой пиурии, появления белка, эритроцитов возникает при тазовой и ретроцекальной позиции воспаленного отростка. Вызваны вовлечением органов мочевыделительной системы. С целью уточнения необходимы срочные дополнительные исследования состояния почек, мочевого пузыря.
Проведение ультразвукового исследования по экстренным показаниям помогает решить проблему диагностики. Датчик аппарата УЗИ ставится в эпицентр боли, если он неясен, то осмотр начинается с правой подвздошной области. Необходимо прижимать его плотнее к брюшной стенке и постараться вытеснить газы из кишечника.
Признаками аппендицита на УЗИ являются:
- увеличение диаметра отростка до 7 мм и более;
- выявление округлого поперечника без изменения формы при давлении;
- наличие реактивного выпота вокруг отростка;
- отсутствие в аппендиксе газа;
- усиленный кровоток на цветной допплерограмме;
- увеличение региональных лимфоузлов;
- определение калового камня в просвете отростка.
Самым достоверным способом диагностики является лапароскопия. Осмотр петель кишечника и червеобразного отростка и окружающей брюшины позволяет с уверенностью поставить диагноз, а затем удалить аппендикс.
Особенности симптомов в детском возрасте
Острым аппендицитом болеют дети любого возраста. В период новорожденности и до двух лет встречается очень редко. Распространенность достигает максимума к 9–12 годам.
Особенность клинического течения обусловлена:
- сниженной устойчивостью брюшины к любой инфекции;
- небольшим сальником;
- более активной реактивностью организма.
Воспаление червеобразного отростка у детей поэтому развивается быстро, принимает сразу разлитой характер, протекает тяжелее, чем у взрослых.
Маленькие пациенты, к сожалению, чаще страдают деструктивными и осложненными формами
Болевой синдром сложно локализовать по жалобам. У ребенка возникает:
- высокая температура;
- частая рвота;
- понос.
- признаки интоксикации (беспокойство или заторможенность, симптомы менингизма);
- нарушения водно-электролитного баланса в сторону обезвоживания (сухость слизистых, обострение черт лица).
Пальпация живота затруднена бурной реакцией ребенка. У старших детей удается определить положительные симптомы аппендицита, напряжение мышц живота в правой стороне.
Особенности признаков в пожилом и старческом возрасте
У пожилых людей особенности течения аппендицита зависят:
- от снижения резервных возможностей иммунитета по защите от инфекции;
- наличия сопутствующего поражения сосудов атеросклеротическим процессом;
- хронических заболеваний.
Начало болезни выражено менее остро, чем у молодых, боли носят умеренный характер даже при деструктивных формах. У пациентов:
- наблюдается тошнота, рвота, запор с трудным отхождением газов;
- температура повышается редко;
- напряжение брюшных мышц слабое или отсутствует;
- в анализе крови умеренный лейкоцитоз без сдвига формулы.
От каких болезней приходится отличать аппендицит?
Дифференциальная диагностика острого аппендицита нуждается во внимательном сравнении с клиникой заболеваний, скрывающихся под маской «острого живота», учетом атипического течения, неясных и слабовыраженных симптомов.
К наиболее частой патологии, от которой необходимо отличить аппендицит, относятся:
- язвенная болезнь желудка и двенадцатиперстной кишки в стадии прободения — боли «кинжальные», картина шока, предшествующий язвенный анамнез;
- острый холецистит — максимум болей в правом подреберье, горечь во рту, френикус-симптом, высокая температура;
- кишечная непроходимость — атония кишечника, отсутствие газов;
- болезнь Крона — связь с наследственностью;
- острый панкреатит — «опоясывающие» боли;
- энтероколиты разной этиологии — связь с некачественными продуктами, частый понос, рвота;
- внематочная беременность, аднексит справа, разрыв кисты яичника у женщин — нарушение менструального цикла, болезненное образование при ручном обследовании;
- правосторонняя почечная колика при мочекаменной болезни — иррадиация в пах, наружные половые органы, поясницу, кровь в моче;
- правосторонняя крупозная пневмония — отсутствие проведения дыхания в нижних отделах легких, одышка, одностороннее отставание грудной клетки;
- острый инфаркт миокарда — загрудинная локализация болей, связь с физической нагрузкой или стрессами, уменьшение от Нитроглицерина, падение давления.
Больного с подозрением на острый аппендицит обязательно госпитализируют в хирургический стационар
На наблюдение, консультации специалистов и экстренное обследование отводится не более 3–5 часов. При сохранении или утяжелении симптомов показана операция. На врача ложится ответственность за своевременную диагностику аппендицита.
Часто пациентов в стационаре осматривают несколько хирургов с целью выработки общего мнения. Современные требования ставят задачу обучения врачей первичной УЗИ-диагностике и самостоятельного применения этой методики при осмотре больного. Эта возможность призвана сократить число диагностических ошибок и улучшить прогноз лечения.
Как понять что у тебя аппендицит?
Аппендикс — это небольшой отросток размером 5-10 см, расположенный в правой нижней части живота между тонким и толстым кишечником. При его воспалении требуется хирургического удаления, чтобы предотвратить разрыв, инфекцию брюшной полости. Поэтому важно знать проявления аппендицита.
Характеристика и заболеваемость
Аппендицит — это воспаление аппендикса, червеобразного отростка, выходящего из слепой кишки. Один его конец закрыт, другой заканчивается в толстой кишке. Его длина — около 10 см, ширина — 1 см. Он является «остатком» развития человеческого тела, расположен в нижней части живота, справа, не имеет значения для пищеварительной деятельности. Аппендикс считается лимфатическим органом, без которого организм может легко обойтись.
В развитых странах около 7% населения в течение жизни страдают от аппендицита. Болезнь редко встречается в некоторых частях Африки и Азии, вероятно, из-за высокого содержания клетчатки в рационе. С точки зрения возраста, в наибольшей степени затрагивается возрастная группа 10-19 лет. Смертность от аппендицита практически не изменилась с середины прошлого века (0,1-0,2%). Недавние достижения в предоперационной и послеоперационной помощи снизили смертность от болезни с перфорацией до 2-5%, но послеоперационные инфекции все еще встречаются в 30% этих форм.
Формы болезни
Воспаление червеобразного отростка может носить двойственный характер. Оно бывает острой формы, симптомы которой развиваются в течение нескольких дней, и хронической, характеризующейся длительной болью в животе, чередующейся с ассимптоматическими периодами.
- Острая форма болезни — быстроразвивающаяся. Симптомы проявляются в течение нескольких часов, исключительно их развитие занимает 2-3 дня. Воспаление поражает стенки червеобразного отростка. При отсутствии своевременной операции, происходит перфорация аппендикса с последующим образованием перитонита. В исключительных случаях воспаление стихает самопроизвольно, болезнь отступает.
Хроническая форма встречается реже, чем острая. Но недооценивать ее нельзя. Несмотря на влекущийся характер проявлений, она может привести к развитию осложнений. Поэтому при появлении типичных признаков, требуется проведение хирургического лечения.
Объективные общие симптомы
Как правило, болезнь начинается с неопределенного дискомфорта в средней верхней части живота, за которым следуют другие проявления, в частности: тошнота, потеря аппетита, диспепсия. В течение нескольких часов боль перемещается в правую нижнюю часть живота, ограничивается, вызывая трудности при движении, ходьбе, кашле. Если присутствует рвота, она развивается рано, через несколько часов после возникновения первоначальной боли в животе.
Первые симптомы, которыми проявляется аппендицит у детей и взрослых, — это изменение общего состояния пациента с болезненной реакцией на любое движение. Признаком острого аппендицита считается ускорение сердечного ритма, не соответствующее температуре тела. Оценка частоты дыхания и температуры не поможет поставить диагноз (только температура выше 39-40°C в основном свидетельствует против болезни).
Симптомы и проявления аппендицита у взрослых
Расположение аппендикса не одинаковое у всех людей. Анатомические карты описывают 6 различных мест, где может находиться червеобразный отросток. Поэтому симптомы болезни часто варьируются.
Наиболее типичное проявление, свидетельствующее о развитии аппендицита — боль в области пупка, медленно перемещающаяся вправо в нижнюю часть живота. Большая часть боли локализуется между пупком и выступом тазовой кости. Это точка МакБарни (McBurney), названная в честь американского хирурга, впервые описавшего ее.
Сопутствующие проявления у взрослых женщин и мужчин включают:
- тошноту;
- рвоту;
- температуру около 37,5°C;
- учащенное сердцебиение;
- запор;
Иногда может возникать легкая диарея. Боль усиливается при ходьбе, чихании, других «встрясках». Пациент ищет облегчающее положение, в основном, лежит на спине с согнутыми коленями.
При воспалении на поздней стадии, начинающем раздражать брюшную стенку, возникает болезненный укол после резкого ослабления пальцев при предыдущем сдавливании.
Кроме указанных типичных признаков заболевание у взрослых мужчин и женщин может встречаться в различных вариациях, имитировать другие расстройства брюшной полости. Аппендицит часто подражает почечной колике, воспалению желчного пузыря, гинекологической болезни.
Проявления аппендицита у детей
Иную проблему представляет собой аппендицит у детей — симптомы 5-7 лет трудно распознать самостоятельно, а ребенок младшего возраста не способен описать болевые очаги. Кроме того, дети часто жалуются на очень неспецифические признаки. Боль в животе вокруг пупка нередко сопровождается рвотой, диареей или запором. У самых маленьких детей над сопутствующими симптомами может преобладать опухший, чувствительный к прикосновению животик. Не исключена легкая лихорадка, сопровождающая воспаление. Боль усиливается с другими признаками.
При аппендиците симптомы у детей 10 лет и младше, указанные выше, встречаются чаще всего. Но болезнь может протекать нетипично, с некоторыми из описанных проявлений или без них. В этих случаях она распознается поздно, на стадии перфорирования червеобразного отростка.
Причиной, по которой бывает трудно определить заболевание, бывает нетипичное расположение аппендикса. Вышеописанные признаки возникают при ряде других расстройств. Важно обращать внимание на обстоятельства, предшествующие их появлению.
Симптомы острого аппендицита у детей
Признаки аппендицита у ребенка 11-12 лет отличаются от симптомов болезни 2-летних детей. До 2-летнего возраста она встречается редко из-за широкого соединения аппендикса со слепой кишкой. Это предотвращает застой содержимого червеобразного отростка. Но такое состояние опасно из-за сниженной способности ограничивать воспаление (низкая иммунная резистентность организма, плохая способность брюшины производить спайки, короткий сальник). На ранних стадиях болезнь проявляется сонливостью, раздражением, плаксивостью, потерей аппетита. При ее прогрессировании добавляется рвота, повышенная температура, боль.
Могут возникать позывы к дефекации с отхождением небольшого количества жидкого стула, запоры, жжение во время мочеиспускания.
У детей старше 2 лет клиническая картина не значительно отличается от проявлений у подростка и взрослого человека, но их обследование осложняется плохим сотрудничеством с врачом.
Проверить аппендицит в домашних условиях можно по поведению: ребенок занимает «облегчающую» позицию — полусидя с частично согнутыми ногами. Значительные трудности создает, в частности, спуск по лестнице. Температура повышается несущественно (обычно до 38°C). Также может присутствовать тошнота, иногда рвота.
Что делать при подозрении на аппендицит?
Чтобы понять, что аппендицит воспалился, оказать своевременную помощь, предотвратить осложнения, предпримите следующие меры:
- Резюмируйте период до появления проявлений с акцентом на прием пищи, частоту стула.
- При появлении боли в животе, прекратите есть.
- Пейте подслащенный чай или минеральную воду небольшими дозами с частыми интервалами, откажитесь от газированных напитков — такая временная диета предотвратит вздутие, усугубляющее признаки.
- Не принимайте обезболивающие лекарства (риск маскирования симптомов).
- Не прикладывайте лед к животику ребенка!
Аппендицит часто протекает при типичном наборе признаков, но со значительной вариабельностью. Ребенок жалуется на боли вокруг пупка. Через несколько часов боль переходит в правую нижнюю часть живота, имеет коликообразный или постоянный характер. Типична болезненная пальпация и постукивание по брюшной области справа и слева.
Диагностика аппендицита
Если болезнь не проявляется типичными симптомами, постановление диагноза бывает сложным. Диагностика включает составление анамнеза, пальпацию, измерение пульса, температуры.
Также необходимо делать анализ крови на лейкоциты, другие признаки воспаления. Диагностические рекомендации (в зависимости от сложности постановки диагноза) включают:
- методы визуализации (УЗИ);
- КТ;
- эндоскопическое исследование;
Взрослым женщинам рекомендуется гинекологическое обследование для исключения заболевания половой сферы (живот также болит при болезнях матки, маточных труб, яичников). Аналогично тому, как болит живот при аппендиците, проявляются фиброзные узлы, кисты, опухоли яичников, воспаления в малом тазу.
В рамках диагностики важно распознать тип аппендицита:
| Тип болезни | Типичные проявления |
| Катаральный | Воспаление поражает слизистую, аппендикс отекший |
| Флегмонозный | Воспаление на мышечной ткани, аппендикс гнойный, зеленый |
| Гангренозный | Аппендикс черный, утолщенный, хрупкий |
При разрыве берется образец для культивации, полость прополаскивается. Пациент лечится в ОИТ, применяется назогастральный зонд. Его выписывают в течение 3-7 дней после операции. Идти на работу он может через 10 дней после удаления аппендикса, заниматься спортом — через 6 недель.
Хронический аппендицит
Хронический аппендицит отличается от острой формы болезни разнообразием симптомов, сложностью обследования, хирургическим подходом, длительностью госпитализации и выздоровления. Он протекает медленно или с интервалами, симптоматические периоды чередуются с бессимптомными.
Воспаление часто ассоциируется с заболеваниями мочевыводящих путей, гинекологическими расстройствами. Его диагностика сложная; необходимо исключить другие болезни, похожие на хронический аппендицит. Операция может проводиться по графику.
Преимущество удаления хронически воспаленного аппендикса — лапароскопическая техника. Врач работает с камерой и 2-3 инструментами, введенными в брюшную полость через небольшие разрезы. Плюс этой техники — возможность лучшего обследования брюшной полости, чем при классической хирургической операции. Немаловажен также положительный косметический эффект после лапароскопической операции (меньшие шрамы), более короткая госпитализация, период восстановления.
Особые формы воспаления
Клиническая картина аппендицита зависит от атипичного положения аппендикса, изменения реакции пациента в связи с возрастом, беременностью, применением лекарств. Распознать особую форму самостоятельно невозможно — требуется специализированное обследование.
| Форма воспаления | Клиническая картина |
| Ретроцекулярный аппендицит | Боль, сокращение мышц, болезненное разгибание конечностей в бедре при обследовании пациента на левом боку |
| Латероцекальный аппендицит | Боль с правой стороны живота (из-за сокращения мышц болезненность может отдавать в поясничную область) |
| Тазовый аппендицит | Локализация боли вблизи симфиза, паховой связки, болезненное вращение бедра, дизурические проблемы, диарея |
| Мезоцелиальный аппендицит | Боль вокруг пупка, часто без сокращения мышц |
| Левосторонний аппендицит | Боль, сокращение мышц в левом гипогастрии, клинически имитирующее дивертикулит. Часто понять, что воспалился именно аппендикс можно только при обследовании живота методами визуализации |
| Старческий аппендицит | Возможное отсутствие классических симптомов, в частности, сокращения мышц; невыразительная боль. Течение заболевания более тяжелое, распространены гнойные осложнения, перфорации |
Проверить наличие воспаления в пожилом возрасте сложно из-за сниженной способности организма реагировать на него. У детей проблема заключается в ненадлежащем описании симптомов.
Осложнения острого аппендицит
Частые осложнения у взрослых и детей включают:
- перфорацию аппендикса;
- перитонит;
- периапендический абсцесс;
- поствоспалительную адгезию;
- пилефлебит.
Первые признаки перфорации — более высокая температура и боль, чем при «простом» аппендиците. Перфорация может привести к генерализованному перитониту. Перитонит приводит к усилению боли, сокращению брюшной стенки. Пациент имеет высокую температуру, признаки тяжелой токсемии.
Периапендикулярный инфильтрат может развиться в течение нескольких дней. Сальник и окружающие кишечные петли постепенно склеиваются фибрином из экссудата. Образуется болезненный, ощутимый отек в правом гипогастрии.
Периапендикулярный абсцесс характеризуется наличием гноя в полости, ограниченной сальником и кишечными петлями. Признаки ухудшаются по дням. В правом гипогастрии развивается пальпируемая, четко выраженная, болезненная опухоль мягкой консистенции. Диагноз подтверждается УЗИ или КТ.
Гнойный пилефлебит — это тромбофлебит портальной венозной системы. Характеризуется ознобом, высокой температурой, позже — абсцессами печени. Это редкое, но серьезное, даже смертельное осложнение.
Осложнения требуют немедленной специализированной терапии, попытки их облегчения в домашних, непрофессиональных условиях недопустимы.
Что вынести из полученной информации?
Аппендицит — это распространенное заболевание, в т.ч. у детей. Важно своевременно узнать признаки воспаления, вовремя его прооперировать. Это поможет предотвратить развитие осложнений. Для выявления болезни важно знать, с какой стороны аппендицит у ребенка и взрослого человека находится, а где болит. У большинства пациентов острый аппендицит протекает с типичной клинической картиной, его диагностика не сложная. Но есть случаи с другим клиническим течением, при котором диагноз подтверждается или исключается только при хирургической операции.
Аппендицит
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Аппендицит – острая патология, которая требует немедленного хирургического вмешательства. Если не предпринять меры по устранению аппендикса из тела человека, могут возникнуть опасные для жизни осложнения, например, перитонит.
Воспаление может возникнуть в любом возрасте, но чаще встречается у людей от 10-19 лет. Воспаляется червеобразный отросток толстой кишки. Орган влияет на работу иммунной системы и помогает организму бороться с инфекцией.
Причины развития аппендицита
Точные причины развития воспалительного процесса до сих пор неясны. Но существует несколько распространенных вариантов:
Нарушение баланса микрофлоры – бактерии, которые в нормальной среде являются безопасными, становятся ядовитыми и вызывают воспаление.
Спазм сосудов – вызывает ухудшение питания тканей. Некоторые участки отмирают и становятся очагом инфекции.
Застой в кишечнике – каловые массы, инородные тела, новообразования или паразиты могут закрывать просвет отростка. В месте закрытия скапливается слизь, где начинает размножаться микробиом. Сужение и сдавливание отростка нарушает процессы кровообращения, приток лимфы, что приводит к быстрой прогрессии воспаления и некрозу тканей аппендикса.
Предрасполагающим фактором будут частые запоры, которые формируют каловые камни.
Симптомы аппендицита
Аппендикс расположен в нижней части живота. Первый симптом – это нестерпимая боль, которая появляется в области пупка и распространяется на нижнюю правую часть живота. Боль усиливается в течение короткого времени, при движении, глубоком вдохе, кашле или чихании.
Другие типичные симптомы:
тошнота, вплоть до рвоты
снижение или полное отсутствие аппетита
запор или, наоборот, диарея
метеоризм, болезненное вздутие живота
повышение температуры, озноб, симптомы интоксикации
позывы к акту дефекации
Признаки воспалительного процесса аппендикса у мужчин и женщин могут отличаться. Так, например, у женщин появляется тошнота, рвота и повышение температуры. В начале развития болезни боль давящая, тянущая и даже необязательно с правой стороны, что ошибочно может распознаваться как гинекологические проблемы.
Затем боль может стать схваткообразной, такие симптомы чаще всего возникают в вечернее или ночное время.
У мужчин при остром воспалении возникает сильная боль в области живота, самопроизвольное подтягивание правого яичка. При оттягивании мошонки возникает дискомфорт и боль в области ануса и выраженный позыв к опорожнению кишечника.
У пожилых людей симптомы аппендицита могут проявляться менее отчетливо: незначительные боли, несильная тошнота. При этом аппендицит у пожилых людей часто отличается тяжелым течением и развитием осложнений.
У детей до 5 лет симптомы аппендицита выражены не так ярко, как у взрослых. Боли часто не имеют четкой локализации. Распознать аппендицит у маленького ребенка можно по повышению температуры тела, диарее и наличию на языке налета.
Виды патологии
Острый аппендицит – развивается стремительно, проявляется ярко выраженными симптомами. При бездействии боли усиливаются и воспаление может привести к серьезным осложнениям.
По своему характеру острый аппендицит может быть осложненным и неосложненным. Неосложненная патология в свою очередь имеет 2 формы: катаральная (воспаляется только слизистая оболочка), деструктивная (поражаются более глубокие слои).
Хронический – достаточно редкая форма. В большинстве случаев развивается вследствие перенесенного острого аппендицита при отсутствии лечения. Имеет те же симптомы, но они проявляют себя очень вяло. Свойственны периоды обострения и ремиссии, как и любому хроническому заболеванию.
Хронический аппендицит также разделяется на подвиды:
Резидуальный – последствие перенесенного острого аппендицита, закончившегося самоизлечением. Проявляется тупыми ноющими болями в правой подвздошной области.
Рецидивирующий – носит приступообразный характер: время от времени происходят обострения, сменяющиеся ремиссией.
Первично-хронический – развивается самостоятельно, без предшествия острого аппендицита.
Диагностика аппендицита
Первое, с чего начинается обследование пациента, — осмотр и сбор анамнеза. Врач просит рассказать о том, когда появились симптомы и как долго длятся неприятные ощущения. Это важно понимать для того, чтобы отличить заболевание от чего-то другого.
Важно учесть и другие факторы, которые могли стать причиной для развития аппендицита:
Хирургические операции в области живота, перенесенные в недавнем прошлом.
Прием лекарств или добавок.
Вредные привычки, злоупотребление алкоголем, наркотиками и др.
Ощупывание живота поможет определить локализацию и интенсивность боли, её характеристики. Может понадобиться тазовое и ректальное обследование. Окончательный диагноз ставится только после сдачи лабораторных анализов. Анализ крови и мочи помогут обнаружить признаки воспаления или иные проблемы со здоровьем.
Могут потребоваться и визуальные методы обследования – УЗИ органов брюшной полости, КТ или МРТ. Они позволят:
определить состояние аппендикса и оценить его целостность
обнаружить признаки воспаления
оценить закупорку внутри аппендикса
выявить абсцесс или другие осложнения
Как лечить аппендицит?
Патология требует незамедлительного лечения, так как отросток может лопнуть и его содержимое выльется в брюшную полость и начнется перитонит. Поэтому единственное решение – удаление аппендикса хирургическим путем.
Аппендэктомия – хирургическая операция по удалению аппендикса. Она может проводиться двумя способами:
классическим – полостная операция
лапароскопическим, когда крупные разрезы отсутствуют
Полостная операция проводится в случае разрыва аппендикса и, если его содержимое разлилось в брюшную полость, а также если разрыв вызвал абсцесс.
Лапароскопия считается самым современным методом удаления аппендикса в силу разных причин: меньшая инвазивность, быстрое восстановление, да и количество осложнений меньше.
Операция проводится следующим образом:
хирург делает небольшие разрезы, через которые появляется доступ к аппендиксу
вводится камера с подсветкой
другими инструментами происходит удаление отростка
обрабатываются участки для обеззараживания инфекционного материала
осматривается прооперированная область, накладываются швы
Профилактика аппендицита
Особой профилактики не существует, аппендицит может случиться с каждым. Лучше всего отказаться от вредных привычек, соблюдать правильное питание. Достаточное содержание клетчатки, свежих овощей и фруктов, кисломолочных продуктов поддерживает нормальную работу кишечника, предотвращает запоры.
Также к профилактическим мерам можно отнести своевременное лечение любых инфекционных и воспалительных заболеваний, патологий ЖКТ и глистных инвазий.
Лечение аппендицита в Красноярске
Чтобы пройти диагностику и лечение аппендицита, обращайтесь в медицинский центр «Медюнион». У нас работают опытные врачи, которые проведут полный осмотр и обследование, дружелюбный медицинский персонал.
Записаться вы можете одним из удобных для вас способов:
Онлайн на нашем сайте medyunion.ru. Заполните электронную форму, указав ваши контактные данные, специализацию врача, удобные дату и время для приема.
Закажите обратный звонок, указав ваше имя и номер телефона. Наши менеджеры перезвонят вам в течение 15 минут и ответят на интересующие вас вопросы.
Позвоните в регистратуру медицинской клиники по номеру телефона +7 391 203-01-01.
Опубликовано: 05.10.2021 13:40:00 Обновлено: 05.10.2021 Просмотров: 446753

Аппендицит – острое воспаление слепой кишки, поражающее ее червеобразный отросток (аппендикс). Этот анатомический орган не является рудиментом, как считалось раньше. Он несет иммунную функцию и участвует в формировании кишечной микробиоты, поэтому недавняя «мода» на профилактическую аппендэктомию не имела под собой реальной клинической почвы. Тем не менее при воспалении аппендикса с ним необходимо расставаться хирургическим путем.
Заболевание имеет инфекционное происхождение, развивается быстро и требует неотложной хирургической помощи. Острый аппендицит находится в группе 7 нозологических форм, объединенных в симптомокомплекс «Острый живот», занимая в его структуре долю в 27,7% [1]. Частота встречаемости острого аппендицита в Европе составляет 12 случаев на 100 человек, ежегодно в России проводится более 220000 операций, а летальность составляет 0,13% [2].
Аппендицит может случиться с человеком любого возраста и пола, ранее преимущественно у лиц от 10 до 19 лет, но в последние годы заболеваемость аппендицитом увеличилась в возрастной группе от 30 до 69 лет [1].
Острый аппендицит может быть катаральным (простым, без осложнений), гангренозным, флегмонозным, с эмпиемой аппендикса, первичным или вторичным.
Причины аппендицита
Воспалительный процесс обычно связан с наличием инфекции, преимущественно бактериального происхождения.
Факторы, способствующие воспалению:
- каловые камни;
- снижение пассажа по кишечнику с застоем кала;
- глисты;
- новообразования;
- тромбоз аппендикулярной артерии.
В результате повышается давление в просвете кишки, что способствует росту патогенных микроорганизмов.
Симптомы аппендицита
Классические признаки острого аппендицита:
- рвота и тошнота, в основном, в первые часы болезни;
- боли в животе;
- сухость во рту, обложенный язык;
- отсутствие аппетита;
- принятие позы эмбриона (свернувшись «калачиком» на больном боку);
- отставание правой стороны живота при дыхании;
- боль в правой нижней части живота при поднимании прямой ноги вверх из положения на левом боку;
- боль при нажатии между пупком и подвздошной костью;
- боль при отпускании ладони после надавливания на живот.
Основным симптомом аппендицита является боль в правой нижней части живота, внезапно появившаяся, ноющая, постоянная, сначала неопределенной локализации, но затем сконцентрировавшаяся около пупка справа.
С какой именно стороны аппендицит дает боли, зависит от анатомических особенностей расположения червеобразного отростка. Это может быть следующая локализация:
- справа вниз от пупка;
- правое подреберье;
- ближе к срединной линии справа от пупка;
- в правой нижней части живота, ближе к мочевому пузырю;
- иногда боль отдает в правый тазобедренный сустав и правое бедро;
- изредка при аппендиците болит слева от пупка или в области желудка.
При аппендиците беременных на поздних сроках боли локализованы в правом боку или правом подреберье, так как беременная матка смещает все органы.
Наибольшую проблему представляют атипичные формы аппендицита. Около трети случаев протекают без традиционных признаков аппендицита, маскирующегося под иные заболевания, что особенно актуально для женщин фертильного возраста. Могут присоединяться расстройства мочеиспускания, заболевания желчного пузыря, понос, очень высокая температура тела, гинекологические заболевания.
Осложнения острого аппендицита:
- разрыв червеобразного отростка;
- аппендикулярный инфильтрат или абсцесс (нагноение червеобразного отростка);
- забрюшинная флегмона (нагноение в забрюшинном пространстве);
- перитонит (воспаление брюшины);
- пилефлебит (воспаление вен слепой кишки);
- сепсис (заражение крови).
Погибают от аппендицита дети и лица пожилого, старческого возраста, имеющие хронические заболевания сердечно-сосудистой системы, сахарный диабет, новообразования.
Отсутствие лечения также приводит к летальному исходу, сам по себе аппендицит пройти не может. Увеличивает риск смерти и позднее обращение. В Санкт-Петербурге, например, в первые сутки обращаются к врачу лишь 67% больных с аппендицитом [1].
Аппендицит у детей
Наибольшая заболеваемость приходится на возраст от 9 до 12 лет, а в целом острый аппендицит случается у 3-6 из 1000 детей [3]. Аппендицит у детей старше 3 лет протекает практически так же, как и у взрослых.
Для пациентов младшего возраста характерны:
- длительная локализация боли в эпигастрии, затем – по всем отделам живота;
- запор или многократный понос;
- многократная рвота;
- беспокойство, плач, отсутствие аппетита;
- лихорадка до 39 °С;
- небольшое вздутие живота, постоянное напряжение мышц брюшной стенки.
У детей, особенно первых трех лет жизни, воспаление формируется быстрее, а осложнения – чаще.
Диагностика аппендицита
- В первую очередь требуется консультация хирурга в первый час госпитализации. Используют специальные диагностические шкалы (AAS, Альварадо, RIPASA).
- При аппендиците у женщин нужна консультация гинеколога.
- При дизурии – консультация уролога.
- УЗИ брюшной полости.
- КТ брюшной полости (беременным при аппендиците вместо КТ делают УЗИ или МРТ).
- Диагностическая лапароскопия – малоинвазивное вмешательство, при котором через небольшой надрез лапароскопом осматривается брюшная полость. Обнаружив признаки аппендицита, переходят к лапароскопической аппендэктомии.
Анализы при аппендиците
- Общий клинический анализ крови (показывает признаки воспаления в виде увеличения СОЭ, С-реактивного белка, лейкоцитоза, нейтрофилеза).
- Общий анализ мочи (для дифференциального диагноза).
- Определение альфа-амилазы в моче (в том числе панкреатической) – этот фермент позволяет выявить воспаление органов брюшной полости.
- Посев экссудата брюшной полости на чувствительность к антибиотикам.
- Гистологическое исследование аппендикса.
Материал для последних двух исследований берут в ходе операции.
Лечение аппендицита
В подавляющем большинстве случаев при остром аппендиците необходима операция. Лишь при аппендикулярном инфильтрате и иногда при беременности начинают с консервативной терапии, то есть внутривенного введения антибиотиков (амоксиклав или цефотаксим с метронидазолом, тигециклин, эртапенем) в течение 2-х суток.
Перед операцией проводят медикаментозную подготовку (устраняют водно-электролитные нарушения, проводят антибиотикотерапию, снимают интоксикацию и боль, проводят профилактику тромбоза).
Удаление аппендицита – аппендэктомия – выполняется как полостная или лапароскопическая операция.
Риск образования тромбов повышается при:
- большом весе;
- возрасте старше 50 лет;
- онкологических заболеваниях;
- инфаркте и инсульте в анамнезе;
- варикозной болезни;
- СКВ и эритремии;
- послеродовом периоде;
- травмах;
- приеме гормональных контрацептивов.
Операция проводится под общим наркозом или проводниковой анестезией.
При осложненном течении антибиотики назначают и в послеоперационном периоде, при катаральном аппендиците этого не требуется. В первые сутки дают лишь жидкую протертую пищу. Пациент выписывается из стационара на 3-4-е сутки, на 5-8-е сутки снимаются швы.
Восстановление после удаления аппендицита
При неосложненном аппендиците восстановление происходит быстро, осложнения предполагают больший срок госпитализации и более длительный период послеоперационной реабилитации.
Факторы, способствующие раннему восстановлению: ранняя диагностика и своевременная операция, отсутствие сопутствующих заболеваний, молодой возраст, отсутствие осложнений.
Факторы риска: поздняя госпитализация, ожирение, пожилой и старческий возраст, перитонит, сепсис, множественные сопутствующие заболевания.
В течение месяца после удаления аппендицита следует:
- ограничить физическую активность, в особенности – нагрузку на мышцы живота;
- соблюдать диету, исключающую овощи, фрукты, эфирные масла, копчености, животные жиры, жареное, острое, продукты, богатые пуринами и холестерином (красное мясо, сало, студень, крепкие бульоны, супы из пакета, копчености, жирная рыба, бобовые, консервы), малину, инжир, виноград, яйца, творог, сливочное масло, маргарин, жирные молочные продукты.
При современном уровне развития медицины аппендицит поддается лечению, но многое зависит от своевременного обращения к врачу и правильного поведения после операции.
Список литературы
- Барсукова, И.М. Острый аппендицит: история и современная организация медицинской помощи// И.М. Барсукова, M.В. Гавщук, А.П Кривов.- текст: непосредственный// Ученые записки СПбГМУ им. И. П. Павлова, 2018.- №3 –С.43-49, DOI: 10.24884/1607-4181-2018-25-3-43-49.
- Клинические рекомендации «Острый аппендицит у взрослых», 2020, Разработчики: Общероссийская общественная ассоциация «Российское общество хирургов», Общероссийская общественная организация «Российское общество эндоскопических хирургов».- Текст: электронный.- URL:
http://общество-хирургов.рф/stranica-pravlenija/klinicheskie-rekomendaci/urgentnaja-abdominalnaja-hirurgija/-ostryi-apendicit-u-vzroslyh-2020.html (дата обращения: 29.09.2021). - Проект клинических рекомендаций «Острый аппендицит у детей», 2016. Разработчик: Российская ассоциация детских хирургов,-Текст: электронный.- URL:
http://www.radh.ru/appendicite_guidelines_new.pdf (дата обращения: 29.09.2021).
Острый аппендицит
Острый аппендицит – острый неспецифический процесс воспаления червеобразного отростка — придаточного образования слепой кишки. Клиника острого аппендицита манифестирует с появления тупой боли в надчревной области, которая затем смещается в правую подвздошную область; отмечаются тошнота, рвота, субфебрилитет. Диагностика острого аппендицита основывается на выявлении характерных симптомов при исследовании живота, изменений в периферической крови, УЗИ; при этом исключаются другие заболевания брюшной полости и малого таза. При остром аппендиците выполняется аппендэктомия – удаление измененного червеобразного отростка.
Общие сведения
Острый аппендицит является наиболее частым хирургическим заболеванием, на долю которого в оперативной гастроэнтерологии приходится более 80%. Острый аппендицит чаще встречается у лиц в возрасте 20-40 лет, хотя также может возникнуть в детском или пожилом возрасте. Несмотря на достижения в области диагностики и совершенствование хирургических методов лечения, послеоперационные осложнения при остром аппендиците составляют 5-9%, а летальность – 0,1-0,3%.
Причины острого аппендицита
В вопросе о причинах развития острого аппендицита до сих пор не существует единого мнения. Среди этиологических теорий острого аппендицита обсуждаются механическая, инфекционная, ангионевротическая, аллергическая, иммунологическая и др. Считается, что ведущим фактором воспаления аппендикса (аппендицита) выступает механическая блокада просвета червеобразного отростка, вызванная каловым камнем, инородным телом, паразитами, гиперплазией лимфоидной ткани. Это приводит к скоплению в отростке слизи, активизации бактериальной флоры, воспалению стенок аппендикса, сосудистому тромбозу.
Согласно инфекционной теории, инициировать развитие острого аппендицита могут различные инфекционные заболевания – амебиаз, паразитарные инфекции, туберкулез, иерсиниоз, брюшной тиф и др. Сторонники ангионевротической теории придерживаются мнения о первостепенности трофических нарушений в стенке червеобразного отростка, связанных с нарушением его иннервации.
В определенной степени способствовать развитию острого аппендицита может алиментарный фактор. Известно, что употребление преимущественно мясной пищи способствует нарушению моторно-эвакуаторной функции кишечника, склонности к запорам, что, в свою очередь, предрасполагает к развитию острого аппендицита. Также к неблагоприятным фоновым факторам относят дисбактериоз кишечника, снижение резистентности организма, некоторые виды расположения аппендикса по отношению к слепой кишке.
Острый аппендицит вызывается неспецифической микробной флорой: анаэробными неспорообразующими микроорганизмами (бактероидами и анаэробными кокками – в 90% случаев), аэробными возбудителями (кишечной палочкой, энтерококками, клебсиеллой и др. — 6-8 %), реже – вирусами, простейшими, присутствующими в отростке. Основной механизм инфицирования червеобразного отростка – энтерогенный; лимфогенный и гематогенный пути проникновения инфекции не играют ведущей роли в патогенезе острого аппендицита.
Классификация острого аппендицита
Острый аппендицит может протекать в простой (катаральной) или деструктивной форме (флегмонозной, апостематозной, флегмонозно-язвенной, гангренозной).
Катаральная форма острого аппендицита (катаральный аппендицит) характеризуется расстройствами лимфо- и кровообращения в стенке отростка, его отеком, развитием конусовидных фокусов экссудативного воспаления (первичных аффектов). Макроскопически аппендикс выглядит набухшим и полнокровным, серозная оболочка – тусклой. Катаральные изменения могут носить обратимый характер; в противном случае, при их прогрессировании, простой острый аппендицит переходит в деструктивный.
К исходу первых суток от начала острого катарального воспаления лейкоцитарная инфильтрация распространяется на все слои стенки аппендикса, что соответствует флегмонозной стадии острого аппендицита. Стенки отростка утолщаются, в его просвете образуется гной, брыжейка становится отечной и гиперемированной, в брюшной полости появляется серозно-фибринозный или серозно-гнойный выпот. Диффузное гнойное воспаление аппендикса с множественными микроабсцессами расценивается как апостематозный острый аппендицит. При изъязвлениях стенок червеобразного отростка развивается флегмонозно-язвенный аппендицит, который при нарастании гнойно-деструктивных изменений переходит в гангренозный.
Симптомы острого аппендицита
В развитии острого аппендицита выделяют раннюю стадию (до 12 часов), стадию деструктивных изменений (от 12 часов до 2-х суток) и стадию осложнений (от 48 часов). Клинические проявления острого аппендицита манифестируют внезапно, без каких-либо предвестников или продромальных признаков. В отдельных случаях за несколько часов до развития клиники острого аппендицита могут отмечаться неспецифические явления – слабость, ухудшение самочувствия, потеря аппетита. Для стадии развернутых клинических проявлений острого аппендицита типичны болевой синдром и диспепсические нарушения (тошнота, рвота, задержка газов и стула).
Боль в животе при остром аппендиците – наиболее ранний и непреходящий симптом. В начальной стадии боль локализуется в эпигастрии или околопупочной области, носит неинтенсивный, тупой характер. При кашле, резкой перемене положения туловища боль усиливается. Через несколько часов от появления боль смещается в правую подвздошную область и может характеризоваться пациентами как дергающая, колющая, жгущая, режущая, острая, тупая. В зависимости от расположения червеобразного отростка боли могут иррадиировать в пупок, поясницу, пах, подложечную область.
При остром аппендиците, как правило, отмечаются симптомы нарушения пищеварения: тошнота, однократная рвота, метеоризм, запор, иногда – жидкий стул. Температура тела обычно повышается до субфебрильных значений.
В стадии деструктивных изменений болевой синдром усиливается, что заметно отражается на состоянии больных. Температура тела увеличивается до 38,5-390С, нарастает интоксикации, отмечается тахикардия до 130-140 уд. в мин. В некоторых случаях может наблюдаться парадоксальная реакция, когда боли, напротив, уменьшаются или исчезают. Это довольно грозный признак, свидетельствующий о гангрене отростка.
Деструктивные формы острого аппендицита часто сопровождаются осложнениями – развитием аппендикулярного абсцесса, периаппендицита, мезентериолита, абсцесса брюшной полости, перфорацией стенки отростка и перитонитом, сепсисом.
Диагностика острого аппендицита
В процессе диагностики острый аппендицит необходимо дифференцировать от гастрита, язвенной болезни желудка или 12-ти перстной кишки, острого холецистита, панкреатита, мочекаменной болезни, ЖКБ, внематочной беременности, аднексита, острого орхоэпидидимита, острого цистита и др. заболеваний, протекающих с абдоминальными болями.
Для острого аппендицита характерен ряд абдоминальных симптомов: отставание правых отделов живота при дыхании (симптом Иванова), напряжение мышц передней брюшной стенки, симптом раздражения брюшины (Щеткина-Блюмберга), болезненность в правой подвздошной области при перкуссии (симптом Раздольского), усиление боли в положении на левом боку (симптом Ситковского, Бартомье-Михельсона) и др. Изменения в лейкоцитарной формуле крови нарастают в соответствии со стадиями острого аппендицита – от 10-12х109/л при катаральном воспалении до 14-18х109/л и выше – при гнойно-деструктивных формах.
С целью дифференциальной диагностики проводится ректальное или вагинальное исследование. Для исключения другой острой патологии живота выполняется УЗИ органов брюшной полости, которое также обнаруживает увеличение и утолщение отростка, наличие выпота в брюшной полости. При неясной клинико-лабораторной картине прибегают к проведению диагностической лапароскопии.
Лечение острого аппендицита
При остром аппендиците показано как можно более раннее удаление воспаленного червеобразного отростка – аппендэктомия. В типичных случаях острого аппендицита используется доступ к червеобразному отростку по Волковичу-Дьяконову – косой разрез в правой подвздошной ямке.
В диагностически неясных ситуациях используется параректальный доступ по Ленандеру, при котором операционный разрез проходит параллельно наружному краю правой прямой мышцы выше и ниже пупка. К средне-срединной или нижне-срединной лапаротомии прибегают в тех случаях, если течение острого аппендицита осложнилось перитонитом.
В последние годы, с развитием малоинвазивной хирургии, операция нередко выполняется через лапароскопический доступ (лапароскопическая аппендэктомия).
Прогноз при остром аппендиците
Острый аппендицит — лечение в Москве
Аппендицит – это острое воспаление внутренней оболочки аппендикса. Он является самой частой причиной острых хирургических вмешательств и чаще всего возникает в 10-30 лет.
Боль обычно начинается с центра живота, затем спускается в его нижнюю правую часть. Как правило, она усиливается в течение 12-18 часов и становится очень выраженной.
Лечениеаппендицита заключается в незамедлительном хирургическом удалении аппендикса. Без операции он приводит к серьезным осложнениям.
Синонимы русские
Воспаление аппендикса.
Синонимы английские
Appendicitis.
Симптомы
- Ноющая боль в животе, которая начинается с области пупка, а затем обычно смещается в нижнюю правую часть живота.
- Кратковременная тошнота, рвота.
- Потеря аппетита, запор.
- Боль в животе, которая обостряется в течение нескольких часов.
- Острая боль в нижней правой части живота, которая возникает при внезапном ослаблении давления при прощупывании.
- Боль в животе, усиливающаяся при кашле, ходьбе, при резких движениях.
- Болезненность живота в нижней правой части при прощупывании.
- Повышение температуры тела до 37,7-38,3 °C.
- У детей до 3 лет – изменения поведения и отказ от приема пищи, а также понос и рвота.
- У больных пожилого возраста симптомы могут быть не выражены.
Сложность заключается в том, что типичные симптомы характерны лишь для 50 % больных. Иногда боль в животе может отсутствовать, быть не локализованной в правой части и т. д. Нетипичные симптомы обычно наблюдаются у пожилых людей и беременных женщин.
Общая информация о заболевании
Аппендицит – это острое воспаление внутренней оболочки аппендикса – червеобразного отростка слепой кишки (слепая кишка – начальный отдел толстой кишки в нижней правой части живота; аппендикс – небольшой отросток слепой кишки, функция которого в организме до сих пор точно не установлена). Он является самой частой причиной острых хирургических вмешательств и чаще всего возникает в 10-30 лет.
Воспаление аппендикса вызывается его закупоркой, которая может быть связана с повышением давления в просвете кишки. Это может происходить из-за:
- лимфоидной гиперплазии – увеличения лимфоидной ткани, расположенной фрагментарно вдоль стенки кишки;
- каловых камней (фрагментов затвердевших каловых масс);
- паразитов;
- инородных тел, опухоли.
Закупорка приводит к расширению отростка и присоединению инфекции. Как следствие, нарушается отток венозной крови из аппендикса, что вызывает кислородное голодание его тканей.
Также в некоторых случаях аппендицит является следствием воспалительных или инфекционных заболеваний кишечника.
Выделяют следующие виды аппендицита.
- Катаральный (простой). Протекает наиболее легко и характеризуется минимальным воспалением червеобразного отростка. Нагноения при этом не возникает.
- Флегмонозный. Аппендикс изъязвляется, происходит его воспаление и нагноение.
- Гангренозный. Является следствием тромбоза сосудов, питающих аппендикс, в результате происходит омертвение тканей, которое приводит к перитониту – воспалению брюшины (оболочки, покрывающей все органы брюшной полости). Этот тип аппендицита крайне опасен.
- Перфоративный. При нем происходит нагноение отростка с последующим расплавлением тканей, в аппендиксе образуется отверстие и его содержимое попадает в брюшную полость. Это вызывает воспаление брюшины, которое сопровождается системным воспалением всего организма. Сопровождается сильной болью.
Аппендикс может быть расположен в атипичном месте: позади слепой кишки, в малом тазу, близко к печени. В этом случае симптомы будут значительно отличаться от классических и напоминать признаки других заболеваний. Постановка диагноза при атипичном расположении аппендикса может быть затруднена. Кроме того, положение аппендикса изменяется при беременности, что также может осложнить диагностику.
Аппендицит может приводить к следующим осложнениям.
- Аппендикулярный инфильтрат – образование, состоящее из слепой кишки, аппендикса, петель толстого кишечника и сальника. Формируется в месте расположения червеобразного отростка на 3-5-й день с начала острого аппендицита и обычно рассасывается самостоятельно в течение месяца. В некоторых случаях может происходить его нагноение с образованием периаппендикулярного абсцесса.
- Перитонит – воспаление брюшины – оболочки, покрывающей все органы брюшной полости снаружи.
- Периаппендикулярный абсцесс – гнойное воспаление тканей, их расплавление и образование гнойной полости. Появление абсцесса требует его хирургического удаления.
Кто в группе риска?
- Люди в возрасте 10-30 лет.
- Страдающие воспалительными заболеваниями кишечника.
- Страдающие паразитарными заболеваниями кишечника.
- Беременные.
Диагностика
В случае наличия классических симптомов диагноз «аппендицит» обычно не вызывает сомнений. При атипичных или стертых симптомах для его постановки требуется проведение дополнительных исследований.
Лабораторные исследования
- Общий анализ крови (без лейкоцитарной формулы и СОЭ). У 80-85 % пациентов с аппендицитом уровень лейкоцитов повышается. В то же время их нормальное количество не исключает наличия аппендицита. Так как при беременности отмечается физиологическое повышение уровня лейкоцитов, общий анализ крови в таком случае не помогает в диагностике заболевания.
- Лейкоцитарная формула. Определяет соотношение различных видов лейкоцитов в процентах. При аппендиците может наблюдаться значительное преобладание нейтрофильных лейкоцитов.
- С-реактивный белок. Это белок, вырабатываемый в печени, который быстро реагирует на активное воспаление. Нормальный уровень СРБ практически исключает диагноз «аппендицит», однако повышение его уровня не является специфичным для аппендицита. Тест особенно достоверен в сочетании с определением уровня лейкоцитов.
- Общий анализ мочи. Проводится для исключения инфекции мочевыводящих путей и камней в почках.
- Определение уровня ХГЧ. Исследование назначается женщинам для исключения внематочной беременности.
Для исключения заболеваний печени и поджелудочной железы проводятся следующие анализы:
- аспартатаминотрансфераза (АСТ), аланинаминотрансфераза (АЛТ), фосфатаза щелочная общая (ЩФ) – печёночные ферменты, в норме находящиеся внутри гепатоцитов. При заболеваниях печени их уровень в крови повышается.
- амилаза, липаза – повышение уровня этих показателей в крови может указывать на воспаление поджелудочной железы.
Другие методы исследования
- Ультразвуковое исследование (УЗИ) или компьютерная томография (КТ) брюшной полости. Позволяют оценить состояние аппендикса и подтвердить аппендицит или обнаружить другие причины боли в области живота.
- Лапароскопия. Метод, при котором исследование внутренних органов производится через небольшие отверстия в брюшной стенке с помощью специального оборудования. В ряде случаев, особенно у женщин с невыраженной болью в нижних отделах живота, только лапароскопия позволяет поставить точный диагноз.
Лечение
Лечение аппендицита заключается в немедленном удалении воспаленного аппендикса. В настоящее время летальность при аппендиците не превышает 1 %. При задержке лечения риск летального исхода возрастает.
В большинстве случаев хирургическое вмешательство удается выполнить малотравматичным способом через небольшой разрез в правой нижней части живота. Перед проведением операции рекомендуется назначение антибиотиков. В случае гнойных осложнений объем операции может быть расширен.
После удаления аппендикса в течение нескольких недель для скорейшего заживления следует соблюдать следующие меры безопасности:
- избегать физических нагрузок, поддерживать живот (рукой) при кашле и смехе, чтобы не разошлись швы;
- активность следует увеличивать постепенно.
Профилактика
Профилактических мер в отношении аппендицита на данный момент не разработано.
Рекомендуемые анализы
- Общий анализ крови
- Лейкоцитарная формула
- С-реактивный белок, количественно (высокочувствительный метод)
- Общий анализ мочи
- Бета-субъединица хорионического гонадотропина человека (бета-ХГЧ свободный)
- Аспартатаминотрансфераза (АСТ)
- Аланинаминотрансфераза (АЛТ)
- Фосфатаза щелочная общая
- Билирубин общий
- Амилаза общая в сыворотке
- Липаза
Литература
- Dan L. Longo, Dennis L. Kasper, J. Larry Jameson, Anthony S. Fauci, Harrison’s principles of internal medicine (18th ed.). New York: McGraw-Hill Medical Publishing Division, 2011.