Как правильно пишется слово «дуоденит»
дуодени́т
дуодени́т, -а
Источник: Орфографический
академический ресурс «Академос» Института русского языка им. В.В. Виноградова РАН (словарная база
2020)
Делаем Карту слов лучше вместе
Привет! Меня зовут Лампобот, я компьютерная программа, которая помогает делать
Карту слов. Я отлично
умею считать, но пока плохо понимаю, как устроен ваш мир. Помоги мне разобраться!
Спасибо! Я стал чуточку лучше понимать мир эмоций.
Вопрос: сперматогенез — это что-то нейтральное, положительное или отрицательное?
Синонимы к слову «дуоденит»
Предложения со словом «дуоденит»
- Первичный хронический дуоденит встречается редко.
- Причиной острого дуоденита может быть пищевое отравление или длительные погрешности в питании (употребление острой пищи, алкогольных напитков).
- Вторичный хронический дуоденит встречается чаще.
- (все предложения)
Значение слова «дуоденит»
-
Дуодени́т (duodenitis; анат. duodenum двенадцатиперстная кишка + -itis) — воспалительное заболевание двенадцатиперстной кишки, чаще только слизистой оболочки. (Википедия)
Все значения слова ДУОДЕНИТ
Отправить комментарий
Дополнительно
дуоденит
→
дуоденит — существительное, именительный п., муж. p., ед. ч.
↳
дуоденит — существительное, винительный п., муж. p., ед. ч.
Часть речи: существительное
| Единственное число | Множественное число | |
|---|---|---|
| Им. |
дуоденит |
дуодениты |
| Рд. |
дуоденита |
дуоденитов |
| Дт. |
дуодениту |
дуоденитам |
| Вн. |
дуоденит |
дуодениты |
| Тв. |
дуоденитом |
дуоденитами |
| Пр. |
дуодените |
дуоденитах |
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Содержание
- 1 Русский
- 1.1 Морфологические и синтаксические свойства
- 1.2 Произношение
- 1.3 Семантические свойства
- 1.3.1 Значение
- 1.3.2 Синонимы
- 1.3.3 Антонимы
- 1.3.4 Гиперонимы
- 1.3.5 Гипонимы
- 1.4 Родственные слова
- 1.5 Этимология
- 1.6 Фразеологизмы и устойчивые сочетания
- 1.7 Перевод
- 1.8 Библиография
Русский[править]
| В Викиданных есть лексема дуоденит (L107875). |
Морфологические и синтаксические свойства[править]
| падеж | ед. ч. | мн. ч. |
|---|---|---|
| Им. | дуодени́т | дуодени́ты |
| Р. | дуодени́та | дуодени́тов |
| Д. | дуодени́ту | дуодени́там |
| В. | дуодени́т | дуодени́ты |
| Тв. | дуодени́том | дуодени́тами |
| Пр. | дуодени́те | дуодени́тах |
ду—о—де—ни́т
Существительное, неодушевлённое, мужской род, 2-е склонение (тип склонения 1a по классификации А. А. Зализняка).
Корень: -дуо-; корень: -ден-; суффикс: -ит [Тихонов, 1996].
Произношение[править]
- МФА: [dʊədɛˈnʲit]
Семантические свойства[править]
Значение[править]
- ◆ Отсутствует пример употребления (см. рекомендации).
- ◆ Отсутствует пример употребления (см. рекомендации).
Синонимы[править]
Антонимы[править]
Гиперонимы[править]
Гипонимы[править]
Родственные слова[править]
| Ближайшее родство | |
Этимология[править]
Происходит от ??
Фразеологизмы и устойчивые сочетания[править]
Перевод[править]
| Список переводов | |
Библиография[править]
|
|
Для улучшения этой статьи желательно:
|
Дуоденит
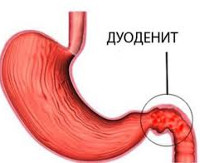
Дуоденит – это воспаление слизистой оболочки двенадцатиперстной кишки. При поражениях верхних отделов симптомы заболевания напоминают язвенную болезнь желудка, дуоденит нижних отделов вызывает симптомы, похожие на панкреатит или холецистит. Заболевание сопровождается общей слабостью, болями в области желудка, изжогой, отрыжкой, тошнотой, рвотой. Острое воспаление при соблюдении щадящей диеты (иногда голодания) обычно заканчивается через несколько дней. Повторные заболевания переходят в хроническую форму, осложненную кишечными кровотечениями, перфорацией стенки кишки, развитием острого панкреатита.
Общие сведения
Дуоденит – воспалительное заболевание слизистой оболочки стенки двенадцатиперстной кишики (ДПК). Различают острую и хроническую формы. Острый дуоденит характеризуется выраженными симптомами воспаления, которые полностью стихают после проведенной терапии и не оставляют заметных структурных изменений в слизистой. Хронический дуоденит – заболевание с длительным рецидивирующим течением, характеризующееся развитием очагов воспаления в слизистой с последующей патологической перестройкой ее структуры. Является самым распространенным поражением двенадцатиперстной кишки. 94% всех воспалительных процессов в ДПК приобретают хроническое течение. Хронический дуоденит более чем в два раза чаще возникает у мужчин, чем у женщин.
Дуоденит
Причины дуоденита
Причинами первичного воспаления специалисты в сфере современной гастроэнтерологии считают нарушения питания, употребление продуктов, раздражающих слизистую ЖКТ (кислое, копченое, острое, жареное); алкоголь, курение, злоупотребление кофе. Клинические случаи первичного дуоденита встречаются намного реже, чем вторичные процессы (развившиеся в результате другой патологии).
В качестве причин вторичного дуоденита рассматриваются инфицирование ДПК Helicobacter Pylori, хронические гастриты различной этиологии язвенная болезнь ДПК, нарушения кровоснабжения двенадцатиперстной кишки, ухудшение трофики, иннервации и тканевого дыхания в стенке кишки. Патологию могут провоцировать хронические заболевания кишечника и пищеварительных органов: печени, поджелудочной железы (колиты, гепатит и цирроз печени, острые и хронические панкреатиты различной этиологии, воспалительные заболевания брыжейки и др).
Патогенез
Механизм развития воспаления ДПК связан с повреждением слизистой стенки кишки поступающим из желудка гиперацидным соком. Повышенная кислотность в совокупности со снижением защитных свойств стенки кишки приводят к раздражению, а затем и воспалению слизистой. Если острое воспаление протекает без ярко выраженной симптоматики, то оно перерастает в хронический процесс, приобретает циклическое рецидивирующее течение, в стенке кишки начинаются дегенеративные и атрофические процессы.
В случае вторичного дуоденита основным патогенетическим звеном развития заболевания является дуоденостаз – следствие функциональных расстройств пищеварения, недостаточная перистальтика, спаечные процессы, компрессионная непроходимость ДПК. Хронические заболевания печени, желчного пузыря и поджелудочной железы вызывают нарушения ферментного баланса, что провоцирует изменение гомеостаза внутренней среды кишечника, снижает защитные свойства эпителия слизистой, становится основой хронического воспаления. Поражение дуденального сосочка, как правило, является результатом патологических процессов в желчных протоках.
Классификация
Хронический дуоденит классифицируется по нескольким признакам. По происхождению различают первичный и вторичный процессы, по локализации очагов воспаления — бульбарный, постбульбарный, локальный или диффузный варианты патологии. По эндоскопической картине выделяют эритематозный, геморрагический, атрофический, эрозивный, узелковый дуодениты. По степени структурных изменений рассматривают поверхностный, интерстициальный, атрофический типы болезни. Существуют также особые формы (специфические дуодениты: туберкулезный, при болезни Уиппла, иммунодефицитный, грибковый, при амилоидозе кишечника, при болезни Крона и др.). Клиническая классификация включает в себя:
- Хронический ацидопептический бульбит, как правило сочетающийся с гастритом типа В.
- Хронический дуоденит в сочетании с энтеритом и разного рода энтеропатиями.
- Дуоденит, как результат дуоденостаза.
- Локальный процесс (околососочковый дивертикулит, воспаление сосочка).
Симптомы дуоденита

Дуоденит, сочетанный с энтеритом проявляется в первую очередь кишечными симптомами (нарушения пищеварения, диспепсия, синдром нарушения всасывания). При дуоденостазе характерен выраженный болевой синдром – приступообразные, распирающего и скручивающего характера, боли в эпигастральной области, либо в правой половине живота, ощущение вздутия, урчание в животе, горькая отрыжка, тошнота и рвота с желчью.
При локальном поражении нарушается отток желчи, в результате возникает симптоматика дискинезии желчных путей. Болезненность в области проекции ДПК может иррадиировать в правое или левое подреберье, приобретать опоясывающий характер. Характерно развитие признаков желтухи, легкая желтизна кожи (для холестатической желтухи характерен коричневатый оттенок) и склер, осветленный вплоть до белого (при полной обтурации желчевыводящих путей) стул. В крови – билирубинемия.
Для продолжительного хронического процесса характерно нарушение синтеза секретина, энкефалинов и других гастроинтерстициальных ферментов. Это связано с снижением секреторных свойств эпителия слизистой вследствие ее дистрофии. Эти пептиды крайне важны в пищеварительной деятельности, и их недостаточность приводит к глубоким расстройствам не только органов пищеварительного тракта, но и других систем организма, вплоть до нарушений со стороны вегетативной и центральной нервной системы.
Существует несколько клинических форм заболевания. При язвенноподобной форме отмечается «ночная» и «голодная» боль в эпигастрии или в области проекции ДПК тянущего характера без иррадиаций. Купируется приемом пищи и приемом антацидных препаратов и гастропротекторов. Часто бывает изжога и горькая отрыжка. При гастритоподобной форме отмечается боль практически через 15-20 минут после приема пищи, диспепсический синдром – тошнота, рвота, отрыжка, бурчание в животе, понос, метеоризм, отсутствие аппетита.
При холецистоподобной и панкреатоподобной формах боль острая, выраженная, располагается в правом или левом подреберье, склонна к иррадиации, протекает по типу желчной колики, присутствуют признаки холестаза, диспепсические расстройства. У пациентов с нейро-вегетативной формой на первый план выступают вегетативные астеноневротические расстройства, депинг-синдром – следствия дуоденальной гормональной недостаточности. Смешанная форма сочетает признаки разных клинических форм дуоденитов. Бессимптомная форма выявляется при функциональных методах диагностики при обследовании по поводу других патологий.
Диагностика

- рентгенография желудка и двенадцатиперстной кишки
- исследование желудочного сока – биохимическое и определение рН
- дуоденальное зондирование
- биохимическое исследование крови
- копрограмма
При подозрении на озлокачествление пораженных участков слизистой проводят исследование биоптата.
Лечение дуоденита
Лечение хронических дуоденитов осуществляется врачом-гастроэнтерологом, различается в зависимости от их клинической формы. При ацидопептическом хроническом дуодените лечение подразумевает комплексное действие по трем направлениям: эрадикация хеликобактерий; защита слизистой: снижение секреции соляной кислоты (блокаторы протонной помпы, Н2-блокаторы, антациды) и гастропротекция (обволакивающие препараты); восстановление пищеварения с помощью ферментных препаратов.
При дуодените с энтеритом лечение обострения в первую очередь направлено на исключение из рациона продуктов, которые плохо перевариваются (в первую очередь молоко, злаки), применение ферментных препаратов для восстановления пищеварительной функции кишечника, нормализация кишечной флоры. В периоды ремиссии показано правильное сбалансированное питание. Лечебно-профилактические мероприятия должны осуществляться с учетом клинического варианта хронического дуоденита и характера сопутствующих заболеваний.
При дуодените на фоне дуоденостаза всегда направлено на искоренение причины непроходимости двенадцатиперстной кишки. Функциональный дуоденостаз лечат консервативно – частое питание маленькими порциями с исключением продуктов, способствующих секреции желчи, препараты, связывающие желчь, лекарственные средства, способствующие регуляции моторики кишечника. Эффективно дуоденальное зондирование с промыванием ДПК.
В случаях стойких обтураций в результате выраженных спаек, механических преград, а также при функциональной непроходимости, неподдающейся терапевтическому лечению, показана операция. Лечение дуоденальной непроходимости всегда проводят в стационарных условиях, чтобы предупредить возможные тяжелые осложнения.
Прогноз и профилактика
Первичная профилактика дуоденитов – это правильное сбалансированное питание, отказ от курения и умеренность в употреблении алкоголя. Своевременное выявление и лечение болезней ЖКТ, применение лекарственных средств строго по назначению. Профилактика рецидивов заключается в регулярном наблюдении и ежегодном амбулаторном обследовании, санаторно-курортном лечении. Прогноз при регулярном наблюдении и своевременном лечении благоприятен, при дуодените, обусловленном дуоденостазом после мероприятий, направленных на ликвидацию застоя, происходит стухание воспалительной симптоматики и, как правило, излечение.
Дуоденит — лечение в Москве
Дуоденит: причины появления, симптомы, диагностика и способы лечения.
Определение
Дуоденит – это воспалительное заболевание слизистой оболочки двенадцатиперстной кишки (лат. duodenum). Двенадцатиперстная кишка – это начальный отдел тонкой кишки, расположенный от привратника желудка до тощей кишки.

Из желудка переваренная пища вместе с желудочным соком (это называется химусом) поступает в двенадцатиперстную кишку, где перемешивается с дуоденальным секретом. Кишечные железы вырабатывают большое количество ферментов и гормонов, которые участвуют в пищеварении. Также в двенадцатиперстную кишку выделяются желчь и секрет поджелудочной железы. Благодаря сокращениям мышечного слоя кишки химус перемешивается с пищеварительным соком, состоящим из дуоденального, панкреатического секрета и желчи, в результате чего происходит расщепление пищевых веществ. Далее кишечное содержимое продвигается в следующие отделы кишечника.
В 6% случаев воспаление двенадцатиперстной кишки протекает остро, в оставшихся 94% заболевание принимает хроническое течение.
Частота диагностирования дуоденита среди взрослого населения – около 20%. Заболевание в 2-3,5 раза чаще регистрируется у мужчин, чем у женщин.
Развитие хронического воспаления в слизистой оболочке двенадцатиперстной кишки сопровождается структурными изменениями, приводящими к повреждению желез двенадцатиперстной кишки и нарушению ее основных функций (в первую очередь, пищеварительной).
Причины появления дуоденита
Острый дуоденит может возникать в результате пищевых токсикоинфекций, отравлений токсическими веществами, обладающими раздражающим действием на слизистую оболочку желудочно-кишечного тракта, а также чрезмерного приема очень острой пищи в сочетании с крепким алкоголем, при повреждении внутренней оболочки кишки инородными телами.
Работа двенадцатиперстной кишки тесно связана с функционированием других органов пищеварения, поэтому развитие воспаления в ней может быть следствием хронического гастрита, язвенной болезни желудка и двенадцатиперстной кишки, хронического панкреатита, пищевой аллергии, лямблиоза, описторхоза.
Одной из главных причин развития хронического дуоденита является хеликобактерная инфекция (Helicobacter pylori).
Как правило, хронический дуоденит развивается на фоне хронического хеликобактерного гастрита и метаплазии желудочного эпителия в двенадцатиперстной кишке – состояния, при котором энтероциты (клетки эпителия двенадцатиперстной кишки) замещаются эпителием, сходным с желудочным. Хеликобактер заселяет эти участки и вызывает воспаление. Очаги метаплазированного эпителия легко повреждаются кислым содержимым желудка, в них образуются эрозии. Такие изменения кишки чаще всего обнаруживаются в ее начальном отделе – в так называемой луковице двенадцатиперстной кишки.

При заболеваниях сердца и легких к развитию дуоденита предрасполагает гипоксия слизистой оболочки кишки. Хроническая почечная недостаточность сопровождается выделением через слизистую двенадцатиперстной кишки токсических азотистых шлаков, что также может стать причиной ее воспаления.
Хронический дуоденит имеет свойство развиваться в результате нарушений пищевого режима – нерегулярного питания, употребления острой, кислой пищи, недостаточного пережевывания пищи, употребления крепких алкогольных напитков, крепкого кофе и чая. Раздражающая пища повышает кислотность желудочного сока, усиливая его повреждающее действие на слизистую оболочку двенадцатиперстной кишки.
Доказано, что значимое влияние на развитие хронического дуоденита оказывает курение. Табачный дым стимулирует секрецию желудочного сока и снижает выработку щелочного секрета двенадцатиперстной кишки.
Классификация заболевания
В первую очередь дуоденит подразделяют на острый и хронический. При постановке диагноза «острый дуоденит» выделяют катаральный острый дуоденит, эрозивно-язвенный и флегмонозный.
Хронический дуоденит протекает с фазами обострения и ремиссии. Согласно причине, вызвавшей воспаление, хронический дуоденит делят на первичный и вторичный.
- Первичный дуоденит:
- алиментарный (связанный с пищей);
- инфекционный (бактериальный, вирусный, грибковый, паразитарный);
- аллергический;
- иммунный (аутоиммунный), в том числе на фоне амилоидоза;
- токсико-химический, в том числе билиарный, лекарственный и пр.;
- нейроэндокринный, в том числе психогенный;
- наследственный;
- идиопатический;
- мультифакторный (смешанный).
- Вторичный дуоденит:
- на фоне заболеваний желудка;
- на фоне заболеваний кишечника;
- на фоне патологии желчного пузыря, желчевыводящих путей и печени;
- на фоне патологии поджелудочной железы;
- на фоне заболеваний сердечно-сосудистой системы (в том числе гипоксический (при недостаточности кровообращения) и ишемический (при тромбозе и других нарушениях микроциркуляции));
- на фоне хронической почечной недостаточности (элиминационный);
- на фоне системных заболеваний;
- на фоне заболеваний системы кроветворения;
- на фоне лучевого поражения;
- на фоне первичного и вторичного иммунодефицита;
- мультифакторный (смешанный).
В зависимости от того, какой отдел поражен и какую площадь занимает воспаление, выделяют:
- распространенный (диффузный) дуоденит,
- ограниченный дуоденит:
- проксимальный (бульбит) с воспалением луковицы кишки,
- постбульбарный, или дистальный дуоденит,
- локальный дуоденит (папиллит, околососочковый дивертикулит).
По степени нарушения структуры кишки выделяют слабый дуоденит (1-я степень), умеренный (2-я степень) и тяжелый дуоденит (3-я степень).
По глубине, степени и распространенности дистрофических и атрофических процессов в слизистой оболочке кишки выделяют:
- поверхностный хронический дуоденит с поражением только поверхностного слоя слизистой оболочки,
- диффузный (интерстициальный) дуоденит с поражением всей толщи слизистой,
- атрофический хронический дуоденит с истончением слизистой оболочки, уменьшением количества крипт (углублений), ворсинок, бокаловидных клеток эпителия и разрастанием соединительной ткани. Степень атрофии также оценивается как слабая, умеренная и выраженная.
Симптомы дуоденита
Острый дуоденит обычно протекает в форме гастроэнтерита или гастроэнтероколита. Для этой формы заболевания характерна боль в верхних отделах живота, тошнота, рвота, общая слабость, повышение температуры.
Острый дуоденит может закончиться самостоятельным излечением, а при повторных эпизодах – перейти в хроническую форму.
Хронический дуоденит может протекать в нескольких клинических вариантах: язвенноподобном (наиболее частый вариант – свыше 80% случаев), гастритоподобном, холециститоподобном, панкреатоподобном, нервно-вегетативном, смешанном и латентном.
При язвенноподобной форме основным клиническим симптомом является периодическая «поздняя», «голодная» или «ночная» боль в эпигастральной области (верхних отделах живота под мечевидным отростком), без распространения, уменьшающаяся после приема пищи или лекарственных препаратов с антацидным и антисекреторным действием. Часто при этом типе хронического дуоденита отмечаются отрыжка кислым и запоры.
Гастритоподобный вариант сопровождается ранней болью в эпигастральной области, а также тяжестью после приема пищи, тошнотой, отрыжкой, метеоризмом и диареей, снижением массы тела.
При холецисто- и панкреатоподобных вариантах пациенты жалуются на боль в левом или правом подреберье, иногда носящую опоясывающий характер, связанную с приемом жирной пищи и сопровождающуюся чувством горечи во рту, иногда тошнотой, реже рвотой с примесью желчи, чередованием диареи и запора, метеоризмом.
Нервно-вегетативный вариант характеризуется появлением через несколько часов после еды общей слабости, потливости, сердцебиения, одышки, тремора, жидкого стула. Такой вариант чаще наблюдается у женщин.
Для смешанной формы характерны симптомы разных вариантов дуоденита. Латентный, или бессимптомный дуоденит нередко наблюдается у пожилых людей.
Диагностика дуоденита
Для диагностики дуоденита используют следующие исследования:
- общий анализ крови с определением числа лейкоцитов и СОЭ;
Копрограмма (Koprogramma, Stool)
Синонимы: Общий анализ кала. Stool analysis, Fecal analysis.
Краткая характеристика исследования «Копрограмма»
Кал – конечный продукт, образующийся в результате сло�…
Общий белок (в крови) (Protein total)
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок.
Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР.
Краткая характеристика определяемого вещества Общий бе�…
Глюкоза (в крови) (Glucose)
Материал для исследования
Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазм…
Калий, натрий, хлор в сыворотке крови (К+, Potassium, Na+, Sodium, Сl-, Chloride, Serum)
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl.
Краткая характеристика определяемых �…
Альфа-Амилаза (Диастаза, Alpha-Amylase)
Синонимы: Диастаза; Сывороточная амилаза; Амилаза сыворотки. α-Amylase; AMY; AML; Diastase; 1;4-?-D-glucanohydralase; Serum amylase; Blood amylase.
Краткая характеристика определяемого в�…
Мочевина (в крови) (Urea)
Синонимы: Диамид угольной кислоты; Карбамид; Мочевина в крови; Азот мочевины.
Urea nitrogen; Urea; Blood Urea Nitrogen (BUN); Urea; Plasma Urea.
Краткая характеристика аналита Мочевина
Моче�…
Креатинин (в крови) (Creatinine)
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat.
Краткая характеристика определя�…
Билирубин общий (Bilirubin total)
Синонимы: Общий билирубин крови; Общий билирубин сыворотки.
Totalbilirubin; TBIL.
Краткая характеристика определяемого вещества Билирубин общий
Билирубин – это пигм…
Гастроскопия
Исследование слизистой оболочки верхнего отдела желудочно-кишечного тракта с возможностью выполнения биопсии или эндоскопического удаления небольших патологич…
При проведении гастроскопии возможно взятие биопсийного материала с целью диагностики хеликобактерной инфекции;
- для неинвазиваной диагностики хеликобактерной инфекции часто применяется уреазный дыхательный тест;
С целью получения дополнительной информации могут быть назначены:
- исследование секреторной функции желудка методом 24-часового мониторирования рН;
- исследование моторной функции ДПК с помощью периферической компьютерной гастроэнтерографии и/или поэтажной манометрии;
- фракционное хроматическое дуоденальное зондирование;
- КТ, МРТ, ЭРПХГ, МРПХГ – для исключения поражения гастродуоденальной зоны заболеваниями опухолевой природы, вызвавшими вторичный дуоденит;
- колоноскопия (ирригоскопия) или с седацией;
Колоноскопия
Эндоскопическое исследование толстого кишечника для поиска участков патологии, проведения биопсии и удаления небольших полипов и опухолей.
Колоноскопия с седацией (во сне)
Лечебно-диагностический метод исследования толстого кишечника, во время которого при необходимости может быть проведено малое хирургическое вмешательство (биоп�…
К каким врачам обращаться
Заподозрить дуоденит может врач-терапевт и направить пациента за планом обследования и лечения к гастроэнтерологу.
Лечение дуоденита
Лечение направлено на устранение признаков обострения: клинических, эндоскопических и функциональных, а также на профилактику обострений и предотвращение осложнений.
Неосложненные варианты дуоденита лечатся амбулаторно. Пациентам рекомендуют отказаться от алкоголя и курения, соблюдать специальную диету, иногда включающую 1-2 голодных дня.
Назначаются схемы эрадикации хеликобактерной инфекции с применением ингибиторов протонной помпы, антибактериальных, противомикробных препаратов, препаратов висмута. Выбор схемы лечения осуществляет только врач-гастроэнтеролог. Дополнительно по показаниям могут быть назначены антациды и альгинаты, прокинетики, препараты урсодезоксихолиевой кислоты. В комплексном лечении дуоденитов широко применяются методы физиотерапии. Для купирования болевого синдрома назначают тепловые процедуры, синусоидальные модулированные токи или электрофорез новокаина и платифиллина; при функциональных расстройствах нервной системы показана гидротерапия в виде лечебных душей, хвойных, кислородных и жемчужных ванн.
Осложнения
Острый дуоденит может осложниться кишечным кровотечением, разрывом стенки кишки, развитием острого панкреатита.
Профилактика дуоденита
Для профилактики дуоденита рекомендована своевременная диагностика хеликобактерной инфекции с последующим полноценным лечением, а также терапия заболеваний, способных стать причиной вторичного хронического дуоденита, – хронического гастрита, язвенной болезни, хронического панкреатита, патологий печени и желчевыводящих путей и т.д.
Предотвращению развития воспалительных процессов в двенадцатиперстной кишке способствуют соблюдение режима питания, ограничение курения и алкоголя, а также употребления жирных и острых блюд, крепких чая и кофе.
Пациенты, длительно принимающие нестероидные противовоспалительные средства или глюкокортикостероиды, должны в профилактических целях принимать ингибиторы протонной помпы.
Источники:
- Трухан Д.И. Заболевания кишечника: клиника, диагностика и лечение : уч. пособие / Д.И. Трухан, С.Н. Филимонов. – Новокузнецк-Омск : ООО «Полиграфист» (Новокузнецк). – 2017. – 223 с.
- Клинические рекомендации «Гастрит и дуоденит». Разраб.: Российская гастроэнтерологическая ассоциация, Эндоскопическое общество РЭНДО. – 2021.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
2416
05 Марта
-
13074
01 Марта
-
13070
23 Февраля
Похожие статьи
Кольпит
Кольпит: причины появления, симптомы, диагностика и способы лечения.
Плеврит
Плеврит: причины появления, симптомы, диагностика и способы лечения.
Шелушение кожи
Шелушение кожи: причины, диагностика, при каких заболеваниях возникает, способы лечения.
Лейшманиоз
Лейшманиоз – это заболевание, вызываемое простейшими рода Leishmania.
Грыжи
Грыжи: причины появления, симптомы, диагностика и способы лечения.
воспаление стенки двенадцатиперстной кишки, чаще только слизистой оболочки, сопровождающееся при длительном течении процесса структурной ее перестройкой. Изолированное поражение слизистой оболочки луковицы двенадцатиперстной кишки носит название бульбит, области большого дуоденального сосочка (фатерова соска) — Сфинктерит, или оддит. Д. нередко сочетается с воспалением слизистой оболочки желудка (гастродуоденит).
Дуоденит — распространенная патология, чаще встречается у мужчин. Причины Д. в основном те же, что при гастрите. Он может развиться в результате употребления грубой пищи, алкогольных напитков, курения, длительного нервно-психического перенапряжения. Причиной Д. иногда являются паразитарные заболевания (например, анкилостомидозы, лямблиоз, описторхоз). Наблюдаются токсические Д. экзогенной (например, при лечении цитостатическими препаратами) или эндогенной (например, при уремии, подагре) природы. Д. может возникать на фоне хронического гастрита, язвенной болезни, дивертикулеза двенадцатиперстной кишки, хронического панкреатита, некоторых заболеваний печени и желчевыводящих путей.
Развитию Д. способствуют повышенное содержание соляной кислоты и пепсина в желудочном соке, длительная задержка эвакуации дуоденального содержимого (дуоденостаз), недостаточная выработка секретина, приводящая к нарушению нейтрализации соляной кислоты соком поджелудочной железы. Д. может возникнуть и на фоне гипо- или ахлоргидрии в связи с раздражающим действием на слизистую оболочку двенадцатиперстной кишки плохо переваренной пищи, а также активизацией микрофлоры верхних отделов пищеварительного тракта.
Слизистая оболочка кишки при Д. гиперемирована, отечна. В зависимости от особенностей морфологической картины различают следующие формы Д.: поверхностный Д. (поражение поверхностных слоев слизистой оболочки), диффузный (распространение процесса на всю глубину слизистой оболочки), эрозивный (появление единичных или множественных эрозий), атрофический (протекает с умеренной или выраженной атрофией кишечных ворсинок). Выделяют также флегмонозный Д. (флегмона двенадцатиперстной кишки), характеризующийся острым гнойным воспалением стенки органа, Д. может протекать остро и хронически.
Острый дуоденит проявляется болями и чувством распирания в эпигастральной области, слюнотечением, тошнотой, рвотой, снижением аппетита; температура тела нередко повышается. Заболевание может сопровождаться головной болью, слабостью, артериальной гипотензией.
Диагноз основывается обычно на данных анамнеза (выявление характерного этиологического фактора), клинической картины (наличие болевого синдрома, диспептических расстройств), результатах физикального исследования (болезненность при пальпации в пилородуоденалыной зоне). При дуоденальном зондировании (см. Зондирование дуоденальное) в порции А обнаруживают слизь, спущенный эпителий, при дуоденоскопии (см. Гастроскопия) — воспалительные изменения слизистой оболочки. Дифференциальный диагноз проводят с острым гастритом и другими острыми заболеваниями органов пищеварения.
Лечение в зависимости от выраженности симптомов осуществляют амбулаторно или в стационаре. Больным в течение первых трех дней назначают слизистые супы, протертые каши, мясное паровое суфле, молочный кисель сливки, черствый белый хлеб, затем до стихания процесса их переводят на диету № 1 (см Питание лечебное). При болях применяют Аналгезирующие средства и Спазмолитические средства, при явлениях обезвоживания — обильное питье, по показаниям солевые растворы внутривенно.
Прогноз при своевременной диагностике и адекватном лечении благоприятный, перехода в хронический процесс, как правило, не наблюдается, Профилактика заключается в основном в рациональном питании (Питание), устранении действия вредных факторов.
Хронический дуоденит отличается разнообразием клинических проявлений. В зависимости от особенностей клинической картины выделяют несколько клинических форм. Наиболее часто встречается язвенноподобная форма Д., основным симптомом которой являются боли, напоминающие таковые при язвенной болезни, однако отличающиеся меньшей выраженностью сезонности обострений. При гастритоподобной форме на первый план выступают диспептические расстройства. Холецистито- и панкреатито-подобная формы, характерные для сфинктерита, напоминает хронический холецистит или панкреатит (боли в правом подреберье или опоясывающие боли в верхней половине живота, усиливающиеся после приема жирной пищи). В клинической картине нервно-вегетативной формы Д., которая чаще встречается у молодых женщин, преобладают вегетативные расстройства (слабость, повышенная утомляемость или возбудимость, головные боли и др.). При смешанной форме хронического Д. наблюдается сочетание симптомов различных клинических форм. Часто (особенно у лиц пожилого возраста) отмечается бессимптомное течение процесса (скрытая форма).
К осложнениям хронического Д. относят перидуоденит, развивающийся в результате перехода воспалительного процесса на серозную оболочку двенадцатиперстной кишки. Для перидуоденита характерны усиление болей, особенно при физической нагрузке или сотрясении тела, иногда отмечается субфебрильная температура тела, увеличение СОЭ. Эрозивный Д. может осложниться желудочно-кишечным кровотечением (Желудочно-кишечное кровотечение) (иногда массивным), проявляющимся меленой, головокружением, слабостью, снижением АД вплоть до коллапса. Эрозивный Д. нередко служит фоном для последующего развития язвенной болезни. При прогрессировании процесса возможно присоединение хронического холецистита, панкреатита и других заболеваний пищеварительной системы.
Диагноз основывается на данных анамнеза, клинической картины, результатах физикального исследования. С целью выявления дуоденального кровотечения показаны повторные анализы кала на скрытую кровь. Большую диагностическую ценность при хроническом Д. имеет Зондирование желудка и двенадцатиперстной кишки. При поверхностном и особенно эрозивном Д. отмечается повышение объема желудочной секреции, уровня батального и стимулированного кислотовыделения. При атрофическом Д., напротив, часто наблюдается снижение показателей кислотообразования в желудке. В порции А при дуоденальном зондировании обнаруживают признаки воспаления. Существенное значение имеет рентгенологическое исследование, при котором выявляют изменения рельефа слизистой оболочки, нарушения моторики двенадцатиперстной кишки. Рентгенологическими признаками перидуоденита служат резкая деформация луковицы, ограничение подвижности двенадцатиперстной кишки, снижение ее просвета. Ведущая роль принадлежит дуоденоскопии. В сомнительных случаях диагноз подтверждают результатами гистологического исследования материала, взятого при биопсии.
Дифференциальный диагноз хронического Д. проводят с функциональными расстройствами желудка и двенадцатиперстной кишки, хроническим гастритом, язвенной болезнью, хроническим холециститом и дискинезиями желчевыводящих путей, хроническим панкреатитом. В связи со сходством клинической картины названных заболеваний их дифференциальная диагностика основывается главным образом на результатах эндоскопического исследования (наличие или отсутствие язвенного дефекта, воспалительных изменений слизистой оболочки желудка и двенадцатиперстной кишки), рентгенологического исследования желудка и двенадцатиперстной кишки (изменения рельефа слизистой оболочки, нарушения их двигательной функции), холецистографии (наличие конкрементов в желчном пузыре, признаки расстройства его сократительной функции), ультразвукового исследования (обнаружение деформации и утолщения желчного пузыря при холецистите, изменение структуры поджелудочной железы при панкреатите и др.). При проведении дифференциальной диагностики необходимо учитывать, что Д. часто сочетается с указанными заболеваниями.
Лечение проводят, как правило, амбулаторно; при неэффективности показана госпитализация. Больным рекомендуют диету №1, соблюдение режима труда и отдыха. При поверхностном и эрозивном Д. применяют Антацидные средства и препараты, снижающие секреторную деятельность желудка (платифиллин, метацин), для стимуляции репаративных процессов — экстракт алоэ, метилурацил и др. При повышенной моторной функции двенадцатиперстной кишки используют спазмолитические средства (но-шпу, папаверин), при дуоденостазе — метоклопрамид (реглан, церукал). При атрофических Д. показаны ферментные препараты (фестал, панкурмен и др.). Проводят лечение сопутствующих заболеваний. В случае отсутствия признаков желудочно-кишечного кровотечения назначают физиотерапевтические процедуры (электрофорез новокаина, УВЧ, микроволновую терапию, при перидуодените — тепловые процедуры, электрофорез ронидазы, грязелечение и др.). В период ремиссии показано санаторно-курортное лечение в санаториях гастроэнтерологического профиля (Дорохово, Друскининкай и др.).
Прогноз при хроническом Д. в случае отсутствия осложнения благоприятный. Больные длительное время сохраняют трудоспособность.
Профилактика включает рациональное питание, исключение алкоголя, курения, выявление и своевременное лечение других заболеваний пищеварительной системы.
Флегмонозный дуоденит встречается редко и представляет собой острое гнойное воспаление стенки двенадцатиперстной кишки. Он может возникать первично в результате проникновения микроорганизмов (стрептококков, стафилококков и др.) через слизистую оболочку в более глубокие слои стенки двенадцатиперстной кишки (например, при глубоких язвах, распадающейся опухоли, повреждении слизистой оболочки инородным телом). Вторичный флегмонозный Д. развивается в результате гематогенного распространения патогенных микробов из какого-либо первичного очага (фурункула, абсцессов различной локализации).
Клиническая картина характеризуется острым началом, ознобом, лихорадкой гектического типа. Больных беспокоят мучительные боли в верхней половине живота (чаще справа), тошнота, упорная рвота. Отмечаются тахикардия, сухость языка, болезненность при пальпации верхней половины живота, напряжение мышц передней брюшной стенки, положительный симптом Блюмберга — Щеткина, высокий лейкоцитоз (до 20 000—30 000) со сдвигом лейкоцитарной формулы влево, повышение СОЭ. Флегмонозный Д. часто осложняется острым перитонитом, гнойным плевритом, медиастинитом, поддиафрагмальным абсцессом и абсцессом печени, тромбофлебитом воротной и селезеночной вен, сепсисом.
Диагноз флегмонозного Д. затруднен. Часто больных оперируют с диагнозом острого перитонита, наличие флегмонозного Д. выявляется лишь на операционном столе. Лечение оперативное — после лапаротомии забрюшинную клетчатку обкалывают растворами антибиотиков, к двенадцатиперстной кишке подводят тампоны и дренажи. Прогноз серьезный.
Особенности дуоденита у детей. Острый Д. у детей протекает так же, как у взрослых. Чаще наблюдается первичное поражение двенадцатиперстной кишки, значительно реже возникает вторичный Д. Причиной хронического Д. наиболее часто являются действие алиментарного фактора, прием некоторых лекарственных препаратов, пищевая аллергия, паразитарные заболевания (лямблиоз, гельминтозы). В патогенезе существенное значение придается ацидопептической агрессии желудочного сока, а также секрета поджелудочной железы при одновременном снижении сопротивляемости слизистой оболочки двенадцатиперстной кишки. Играют роль атония и спазм, способствующие поддержанию кислой среды в полости двенадцатиперстной кишки. При длительности заболевания до 3 лет процесс ограничивается обычно луковицей двенадцатиперстной кишки. в дальнейшем поражаются и ее дистальные отделы. Морфологические изменения аналогичны изменениям слизистой оболочки желудка при хроническом гастрите.
В периоде обострения отмечаются диспептические расстройства и боли, которые имеют, как правило, приступообразный характер, возникают спустя 1—2 ч после еды, иногда натощак, редко ночью. При пальпации отмечается болезненность в пилородуоденальной зоне, реже в эпигастральной области и правом подреберье. Самостоятельные боли сохраняются от нескольких дней до 1—2 нед., болезненность при пальпации — до 2—3 недель. У некоторых детей имеются выраженные вегетативные расстройства, слабость, потливость, сонливость после еды, усиление перистальтики кишечника спустя 2—3 ч после приема пищи. В периоде неполной клинической ремиссии дети жалоб не предъявляют, однако болезненность при пальпации остается. При полной клинической ремиссии дети чувствуют себя здоровыми, но при лабораторных и эндоскопических исследованиях выявляются морфофункциональные изменения двенадцатиперстной кишки. В детском возрасте Д. нередко сочетается с холециститом и гастритом, что обусловливает появление соответствующих симптомов. При длительном воспалительном процессе развивается гастродуоденит. Вопрос о переходе Д. в язвенную болезнь у детей остается спорным. Осложнения встречаются редко.
Диагноз основывается на данных анамнеза, физикального и эндоскопического исследований. Рентгенологическое исследование двенадцатиперстной кишки в связи с небольшой информативностью у детей используют редко, по строгим показаниям. Дифференциальный диагноз проводят с заболеваниями поджелудочной железы, печени, желчевыводящих путей, кишечника.
Лечение комплексное, при обострении процесса детей рекомендуется госпитализировать. Показаны физический и психический покой, в течение 3—5 дней диета №16, в последующем диета №1, через 3—4 мес. — диета №5. Больным назначают витамины и антациды по показаниям спазмолитические препараты. Особое значение придают седативным средствам, малым транквилизаторам (седуксен, элениум). Для нормализации моторики кишки применяют метоклопрамид; при эрозивном Д. показаны гастрофарм, оксиферрискорбон, способствующие репаративным процессам. Назначают физиотерапию, ЛФК, санаторно-курортное лечение.
Прогноз благоприятный. Профилактика направлена, в первую очередь, на организацию рационального питания. Она включает также своевременное выявление и лечение функциональных расстройств желудка и двенадцатиперстной кишки, глистных инвазий и др.
Библиогр.: Белоусов А.С. Дифференциальная диагностика болезней органов пищеварения, М., 1984; Болезни органов пищеварения у детей, под ред. А.В. Мазурина, М., 1984; Валениевич Л.Н. Гастроэнтерология в периатрии, Л., 1986; Василенко В.X. и Гребенев А.Л. Болезни желудка и двенадцатиперстной кишки. А., 1981; Донецкий С.Я. и др. Эндоскопия органов пищеварительного тракта у детей, М., 1984; Дорофеев Г.И. и Успенский В.М. Гастродуоденальные заболевания в молодом возрасте, М., 1984; Комаров Ф.И. и др. Сочетанные заболевания органов дуоденохоледохопанкреатической зоны, М., 1983, библиогр.