|
|
В этой статье не хватает ссылок на источники информации.
Информация должна быть проверяема, иначе она может быть поставлена под сомнение и удалена. |
| Neisseria gonorrhoeae | ||||||||||||||
 Neisseria gonorrhoeae |
||||||||||||||
| Научная классификация | ||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
|
||||||||||||||
| Международное научное название | ||||||||||||||
|
Neisseria gonorrhoeae Zopf, 1885 |
||||||||||||||
|
Neisseria gonorrhoeae (синоним гонококки лат. Neisseria gonorrhoeae) — вид грамотрицательных диплококков рода Neisseria. Вызывают гонорею — антропонозную венерическую инфекцию, характеризующуюся гнойным воспалением слизистых оболочек, чаще мочеполовой системы.
Биологические свойства
Гонококки — грамотрицательные диплококки (от греч. diplo — двойной) бобовидной формы, располагаются парами, прилегая друг к другу вогнутой стороной (размером 1,25-1,0 × 0,7-0,8 мкм). Имеют нежную капсулу и пили. В гнойном отделяемом характерно расположение гонококков внутри и вне фагоцитирующих клеток — лейкоцитов (незавершённый фагоцитоз). Аэробы, растут в атмосфере, содержащей 3–10% С02 и большой относительной влажности воздуха. Оксидазоположительны и каталазоположительны, обладают нитратредуктазной активностью, утилизируют глюкозу с образованием кислоты, не гемолизируют эритроциты на кровяных питательных средах.[1]
Патология
Гонококки являются возбудителями гонореи, а также уретритов, цервицитов, сальпингитов, проктитов, бактеримии, артритов, конъюнктивитов (специфический гонококковый конъюнктивит называется бленнореей) и фарингитов. Реже вызывают воспаление глотки и прямой кишки.
Источником инфекции является больной человек. Возбудитель передаётся половым путём, реже — через предметы обихода (бельё, полотенце, мочалка). При бленнорее заражение новорожденного происходит через инфицированные родовые пути матери.
Примечания
- ↑ Part С: The Alpha-, Beta-, Delta- and Epsilonproteobacteria // Bergey’s Manual of Systematic Bacteriology / Editor-in-Chief: George M. Garrity. — 2nd Edition. — New York: Springer, 2005. — Т. The Proteobacteria. — 2816 p. — ISBN 0-387-95040-0
| |
|
|---|---|
| Бактерии | Мягкий шанкр (Haemophilus ducreyi) · Хламидиоз / Венерическая лимфогранулёма (Chlamydia trachomatis) · Паховая гранулёма (Klebsiella granulomatis) · Гонорея (Neisseria gonorrhoeae) · Сифилис (Treponema pallidum) · Уреаплазмоз (Ureaplasma urealyticum) |
| Простейшие | Трихомониаз (Trichomonas vaginalis) |
| Паразиты | Фтириаз / Лобковые вши (Pthirus pubis) |
| Вирусы | СПИД (ВИЧ) · Рак шейки матки / Генитальные кондиломы (Папилломавирус человека) · Гепатит B (Вирус гепатита B) · Гепатит C · Герпес (Вирус простого герпеса второго типа) · Контагиозный моллюск (Molluscum contagiosum virus) |
| Неспецифические воспаления |
женские: Цервицит · Воспаление тазовых органов мужские: Эпидидимит · Простатит общие: Проктит · Уретрит / Негонококковый уретрит |
«The clap» redirects here. For other uses, see Clap.
| Gonorrhea | |
|---|---|
| Other names | Gonorrhoea, gonococcal infection, gonococcal urethritis, the clap |
 |
|
| Gonococcal lesion on the skin | |
| Pronunciation |
|
| Specialty | Infectious disease |
| Symptoms | None, burning with urination, vaginal discharge, discharge from the penis, pelvic pain, testicular pain[1] |
| Complications | Pelvic inflammatory disease, inflammation of the epididymis, septic arthritis, endocarditis[1][2] |
| Causes | Neisseria gonorrhoeae typically sexually transmitted[1] |
| Diagnostic method | Testing the urine, urethra in males, or cervix in females[1] |
| Prevention | Condoms, having sex with only one person who is uninfected, not having sex[1][3] |
| Treatment | Ceftriaxone by injection and azithromycin by mouth[4][5] |
| Frequency | 0.8% (women), 0.6% (men)[6] |
Gonorrhea, colloquially known as the clap, is a sexually transmitted infection (STI) caused by the bacterium Neisseria gonorrhoeae.[1] Infection may involve the genitals, mouth, or rectum.[7] Infected men may experience pain or burning with urination, discharge from the penis, or testicular pain.[1] Infected women may experience burning with urination, vaginal discharge, vaginal bleeding between periods, or pelvic pain.[1] Complications in women include pelvic inflammatory disease and in men include inflammation of the epididymis.[1] Many of those infected, however, have no symptoms.[1] If untreated, gonorrhea can spread to joints or heart valves.[1][2]
Gonorrhea is spread through sexual contact with an infected person.[1] This includes oral, anal, and vaginal sex.[1] It can also spread from a mother to a child during birth.[1] Diagnosis is by testing the urine, urethra in males, or cervix in females.[1] Testing all women who are sexually active and less than 25 years of age each year as well as those with new sexual partners is recommended;[3] the same recommendation applies in men who have sex with men (MSM).[3]
Gonorrhea can be prevented with the use of condoms, having sex with only one person who is uninfected, and by not having sex.[1][3] Treatment is usually with ceftriaxone by injection and azithromycin by mouth.[4][5] Resistance has developed to many previously used antibiotics and higher doses of ceftriaxone are occasionally required.[4][5] Retesting is recommended three months after treatment.[3] Sexual partners from the last two months should also be treated.[1]
Gonorrhea affects about 0.8% of women and 0.6% of men.[6] An estimated 33 to 106 million new cases occur each year, out of the 498 million new cases of curable STI – which also includes syphilis, chlamydia, and trichomoniasis.[8][9] Infections in women most commonly occur when they are young adults.[3] In 2015, it caused about 700 deaths.[10] Descriptions of the disease date back to before the Common Era within the Hebrew Bible/Old Testament (Leviticus 15:2-3).[2] The current name was first used by the Greek physician Galen before AD 200 who referred to it as «an unwanted discharge of semen».[2]
Signs and symptoms
Gonorrhea infections of mucosal membranes can cause swelling, itching, pain, and the formation of pus.[11] The time from exposure to symptoms is usually between two and 14 days, with most symptoms appearing between four and six days after infection, if they appear at all. Both men and women with infections of the throat may experience a sore throat, though such infection does not produce symptoms in 90% of cases.[12][13] Other symptoms may include swollen lymph nodes around the neck.[11] Either sex can become infected in the eyes or rectum if these tissues are exposed to the bacterium.[14]
Women
Half of women with gonorrhea are asymptomatic but the other half experience vaginal discharge, lower abdominal pain, or pain with sexual intercourse associated with inflammation of the uterine cervix.[15][16][17] Common medical complications of untreated gonorrhea in women include pelvic inflammatory disease which can cause scars to the fallopian tubes and result in later ectopic pregnancy among those women who become pregnant.[18]
Men
Most infected men with symptoms have inflammation of the penile urethra associated with a burning sensation during urination and discharge from the penis.[16] In men, discharge with or without burning occurs in half of all cases and is the most common symptom of the infection.[19] This pain is caused by a narrowing and stiffening of the urethral lumen.[20] The most common medical complication of gonorrhea in men is inflammation of the epididymis.[18] Gonorrhea is also associated with increased risk of prostate cancer.[21]
Infants
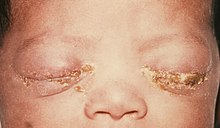
An infant with gonorrhea of the eyes
If not treated, gonococcal ophthalmia neonatorum will develop in 28% of infants born to women with gonorrhea.[22]
Spread
If left untreated, gonorrhea can spread from the original site of infection and infect and damage the joints, skin, and other organs. Indications of this can include fever, skin rashes, sores, and joint pain and swelling.[18] In advanced cases, gonorrhea may cause a general feeling of tiredness similar to other infections.[23][19] It is also possible for an individual to have an allergic reaction to the bacteria, in which case any appearing symptoms will be greatly intensified.[19] Very rarely it may settle in the heart, causing endocarditis, or in the spinal column, causing meningitis. Both are more likely among individuals with suppressed immune systems, however.[13]
Cause
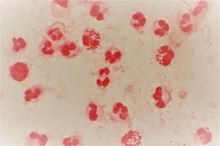
Gram-stained pus from a urethral discharge showing Gram-negative, intracellular diplococci
Gonorrhea is caused by the bacterium Neisseria gonorrhoeae.[16] Previous infection does not confer immunity – a person who has been infected can become infected again by exposure to someone who is infected. Infected persons may be able to infect others repeatedly without having any signs or symptoms of their own.[24]
Spread
The infection is usually spread from one person to another through vaginal, oral, or anal sex.[16][25] Men have a 20% risk of getting the infection from a single act of vaginal intercourse with an infected woman. The risk for men who have sex with men (MSM) is higher.[26] Insertive MSM may get a penile infection from anal intercourse, while receptive MSM may get anorectal gonorrhea.[27] Women have a 60–80% risk of getting the infection from a single act of vaginal intercourse with an infected man.[28]
A mother may transmit gonorrhea to her newborn during childbirth; when affecting the infant’s eyes, it is referred to as ophthalmia neonatorum.[16] It may be able to spread through the objects contaminated with body fluid from an infected person.[29] The bacteria typically does not survive long outside the body, typically dying within minutes to hours.[30]
Risk factors
It is discovered that sexually active women younger than 25 and men who have sex with men are at increased risk of getting gonorrhea.[31]
Other risk factors include:
- Having a new sex partner
- Having a sex partner who has other partners
- Having more than one sex partner
- Having had gonorrhea or another sexually transmitted infection[32]
Complications
Medically it has been said that Untreated gonorrhea can lead to major complications, such as:
- Infertility in women. Gonorrhea can spread into the uterus and fallopian tubes, causing pelvic inflammatory disease (PID). PID can result in scarring of the tubes, greater risk of pregnancy complications and infertility. PID requires immediate treatment.
- Infertility in men. Gonorrhea can cause a small, coiled tube in the rear portion of the testicles where the sperm ducts are located (epididymis) to become inflamed (epididymitis). Untreated epididymitis can lead to infertility.
- Infection that spreads to the joints and other areas of the body. The bacterium that causes gonorrhea can spread through the bloodstream and infect other parts of the body, including the joints. Fever, rash, skin sores, joint pain, swelling and stiffness are possible results.
- Increased risk of HIV/AIDS. Having gonorrhea increases the susceptibility to infection with human immunodeficiency virus (HIV), the virus that leads to AIDS. People who have both gonorrhea and HIV (untreated by anti-retroviral therapy) are able to pass both diseases more readily to their partners.
- Complications in babies. Babies who contract gonorrhea from their mothers during birth can develop blindness, sores on the scalp and infections.[23][24]
Diagnosis
Traditionally, gonorrhea was diagnosed with Gram stain and culture; however, newer polymerase chain reaction (PCR)-based testing methods are becoming more common.[17][33] In those failing initial treatment, culture should be done to determine sensitivity to antibiotics.[34]
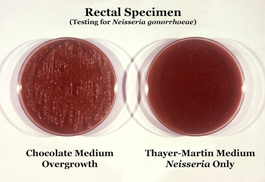
Tests that use PCR (aka nucleic acid amplification) to identify genes unique to N. gonorrhoeae are recommended for screening and diagnosis of gonorrhea infection. These PCR-based tests require a sample of urine, urethral swabs, or cervical/vaginal swabs. Culture (growing colonies of bacteria in order to isolate and identify them) and Gram-stain (staining of bacterial cell walls to reveal morphology) can also be used to detect the presence of N. gonorrhoeae in all specimen types except urine.[35][36] The swab sample for gonorrhea infections does not show difference whether the sample was collected in home or in clinic in term of number patient treated. The implications in cured patient, reinfection, partner management, and safety are unknown.[37]
If Gram-negative, oxidase-positive diplococci are visualized on direct Gram stain of urethral pus (male genital infection), no further testing is needed to establish the diagnosis of gonorrhea infection.[38][39] However, in the case of female infection direct Gram stain of cervical swabs is not useful because the N. gonorrhoeae organisms are less concentrated in these samples. The chances of false positives are increased as Gram-negative diplococci native to the normal vaginal flora cannot be distinguished from N. gonorrhoeae. Thus, cervical swabs must be cultured under the conditions described above. If oxidase positive, Gram-negative diplococci are isolated from a culture of a cervical/vaginal swab specimen, then the diagnosis is made. Culture is especially useful for diagnosis of infections of the throat, rectum, eyes, blood, or joints—areas where PCR-based tests are not well established in all labs.[39][40] Culture is also useful for antimicrobial sensitivity testing, treatment failure, and epidemiological purposes (outbreaks, surveillance).[39]
In patients who may have disseminated gonococcal infection (DGI), all possible mucosal sites should be cultured (e.g., pharynx, cervix, urethra, rectum).[40] Three sets of blood cultures should also be obtained.[41] Synovial fluid should be collected in cases of septic arthritis.[40]
All people testing positive for gonorrhea should be tested for other sexually transmitted diseases such as chlamydia, syphilis, and human immunodeficiency virus.[34] Studies have found co-infection with chlamydia ranging from 46 to 54% in young people with gonorrhea.[42][43] Among persons in the United States between 14 and 39 years of age, 46% of people with gonorrheal infection also have chlamydial infection.[44] For this reason, gonorrhea and chlamydia testing are often combined.[35][45][46] People diagnosed with gonorrhea infection have a fivefold increase risk of HIV transmission.[47] Additionally, infected persons who are HIV positive are more likely to shed and transmit HIV to uninfected partners during an episode of gonorrhea.[48]
Screening
The United States Preventive Services Task Force (USPSTF) recommends screening for gonorrhea in women at increased risk of infection, which includes all sexually active women younger than 25 years. Extragenital gonorrhea and chlamydia are highest in men who have sex with men (MSM).[49] Additionally, the USPSTF also recommends routine screening in people who have previously tested positive for gonorrhea or have multiple sexual partners and individuals who use condoms inconsistently, provide sexual favors for money, or have sex while under the influence of alcohol or drugs.[15]
Screening for gonorrhea in women who are (or intend to become) pregnant, and who are found to be at high risk for sexually transmitted diseases, is recommended as part of prenatal care in the United States.[50]
Prevention
As with most sexually transmitted diseases, the risk of infection can be reduced significantly by the correct use of condoms, not having sex, or can be removed almost entirely by limiting sexual activities to a mutually monogamous relationship with an uninfected person.[51][52]
Those previously infected are encouraged to return for follow up care to make sure that the infection has been eliminated. In addition to the use of phone contact, the use of email and text messaging have been found to improve the re-testing for infection.[53]
Newborn babies coming through the birth canal are given erythromycin ointment in the eyes to prevent blindness from infection. The underlying gonorrhea should be treated; if this is done then usually a good prognosis will follow.[54]
Treatment
Antibiotics
Penicillin entered mass production in 1944 and revolutionized the treatment of several venereal diseases.
Antibiotics are used to treat gonorrhea infections. As of 2016, both ceftriaxone by injection and azithromycin by mouth are most effective.[4][55][56][57] However, due to increasing rates of antibiotic resistance, local susceptibility patterns must be taken into account when deciding on treatment.[34][58] Ertapenem is a potential effective alternative treatment for ceftriaxone-resistant gonorrhea.[59][60]
Adults may have eyes infected with gonorrhoea and require proper personal hygiene and medications.[54] Addition of topical antibiotics have not been shown to improve cure rates compared to oral antibiotics alone in treatment of eye infected gonorrhea.[61] For newborns, erythromycin ointment is recommended as a preventative measure for gonococcal infant conjunctivitis.[62]
Infections of the throat can be especially problematic, as antibiotics have difficulty becoming sufficiently concentrated there to destroy the bacteria. This is amplified by the fact that pharyngeal gonorrhoea is mostly asymptomatic, and gonococci and commensal Neisseria species can coexist for long time periods in the pharynx and share anti-microbial resistance genes. Accordingly, an enhanced focus on early detection (i.e., screening of high-risk populations, such as men who have sex with men, PCR testing should be considered) and appropriate treatment of pharyngeal gonorrhoea is important.[4]
Sexual partners
It is recommended that sexual partners be tested and potentially treated.[34] One option for treating sexual partners of people infected is patient-delivered partner therapy (PDPT), which involves providing prescriptions or medications to the person to take to his/her partner without the health care provider’s first examining him/her.[63]
The United States’ Centers for Disease Control and Prevention (CDC) currently recommend that individuals who have been diagnosed and treated for gonorrhea avoid sexual contact with others until at least one week past the final day of treatment in order to prevent the spread of the bacterium.[64]
Antibiotic resistance
Many antibiotics that were once effective including penicillin, tetracycline, and fluoroquinolones are no longer recommended because of high rates of resistance.[34] Resistance to cefixime has reached a level such that it is no longer recommended as a first-line agent in the United States, and if it is used a person should be tested again after a week to determine whether the infection still persists.[55] Public health officials are concerned that an emerging pattern of resistance may predict a global epidemic.[65][66] In 2016, the WHO published new guidelines for treatment, stating «There is an urgent need to update treatment recommendations for gonococcal infections to respond to changing antimicrobial resistance (AMR) patterns of N. gonorrhoeae. High-level resistance to previously recommended quinolones is widespread and decreased susceptibility to the extended-spectrum (third-generation) cephalosporins, another recommended first-line treatment in the 2003 guidelines, is increasing and several countries have reported treatment failures.»[67]
Prognosis
Disability-adjusted life year for gonorrhea per 100,000 inhabitants
|
no data <13 13–26 26–39 39–52 52–65 65–78 |
78–91 91–104 104–117 117–130 130–143 >143 |
Gonorrhea if left untreated may last for weeks or months with higher risks of complications.[16] One of the complications of gonorrhea is systemic dissemination resulting in skin pustules or petechia, septic arthritis, meningitis, or endocarditis.[16] This occurs in between 0.6 and 3% of infected women and 0.4 and 0.7% of infected men.[16]
In men, inflammation of the epididymis, prostate gland, and urethra can result from untreated gonorrhea.[68] In women, the most common result of untreated gonorrhea is pelvic inflammatory disease. Other complications include inflammation of the tissue surrounding the liver,[68] a rare complication associated with Fitz-Hugh–Curtis syndrome; septic arthritis in the fingers, wrists, toes, and ankles; septic abortion; chorioamnionitis during pregnancy; neonatal or adult blindness from conjunctivitis; and infertility. Men who have had a gonorrhea infection have an increased risk of getting prostate cancer.[21]
Epidemiology
Gonorrhea rates, United States, 1941–2007
About 88 million cases of gonorrhea occur each year, out of the 448 million new cases of curable STI each year – that also includes syphilis, chlamydia and trichomoniasis.[9] The prevalence was highest in the African region, the Americas, and Western Pacific, and lowest in Europe.[69] In 2013, it caused about 3,200 deaths, up from 2,300 in 1990.[70]
In the United Kingdom, 196 per 100,000 males 20 to 24 years old and 133 per 100,000 females 16 to 19 years old were diagnosed in 2005.[16] In 2013, the CDC estimated that more than 820,000 people in the United States get a new gonorrheal infection each year. Fewer than half of these infections are reported to CDC. In 2011, 321,849 cases of gonorrhea were reported to the CDC. After the implementation of a national gonorrhea control program in the mid-1970s, the national gonorrhea rate declined from 1975 to 1997. After a small increase in 1998, the gonorrhea rate has decreased slightly since 1999. In 2004, the rate of reported gonorrheal infections was 113. 5 per 100,000 persons.[71]
In the US, it is the second-most-common bacterial sexually transmitted infections; chlamydia remains first.[72][73] According to the CDC African Americans are most affected by gonorrhea, accounting for 69% of all gonorrhea cases in 2010.[74]
The World Health Organization warned in 2017 of the spread of untreatable strains of gonorrhea, following analysis of at least three cases in Japan, France and Spain, which survived all antibiotic treatment.[75]
History
Some scholars translate the biblical terms zav (for a male) and zavah (for a female) as gonorrhea.[76]
It has been suggested[by whom?] that mercury was used as a treatment for gonorrhea[when?]. Surgeons’ tools on board the recovered English warship the Mary Rose included a syringe that, according to some, was used to inject the mercury via the urinary meatus into crewmen with gonorrhea. The name «the clap», in reference to the disease, is recorded as early as the sixteenth century, referring to a medieval red-light district in Paris, Les Clapiers. Translating to «The rabbit holes», it was so named for the small huts in which prostitutes worked.[77][58]
In 1854, Dr. Wilhelm Gollmann addressed gonorrhea in his book, Homeopathic Guide to all Diseases Urinary and Sexual Organs. He noted that the disease was common in prostitutes and homosexuals in large cities. Gollmann recommended the following as cures: aconite to cure «shooting pains with soreness and inflammation;» mercury «for stitching pain with purulent discharge;» nux vomica and sulphur «when the symptoms are complicated with hemorrhoids and stricture of the rectum. Other remedies include argentum, aurum (gold), belladonna, calcarea, ignatia, phosphorus, and sepia.[27]
Silver nitrate was one of the widely used drugs in the 19th century. However, it became replaced by Protargol. Arthur Eichengrün invented this type of colloidal silver, which was marketed by Bayer from 1897 onward. The silver-based treatment was used until the first antibiotics came into use in the 1940s.[78][79]
The exact time of onset of gonorrhea as prevalent disease or epidemic cannot be accurately determined from the historical record. One of the first reliable notations occurs in the Acts of the (English) Parliament. In 1161, this body passed a law to reduce the spread of «… the perilous infirmity of burning».[80] The symptoms described are consistent with, but not diagnostic of, gonorrhea. A similar decree was passed by Louis IX in France in 1256, replacing regulation with banishment.[81] Similar symptoms were noted at the siege of Acre by Crusaders.
Coincidental to, or dependent on, the appearance of a gonorrhea epidemic, several changes occurred in European medieval society. Cities hired public health doctors to treat affected patients without right of refusal. Pope Boniface rescinded the requirement that physicians complete studies for the lower orders of the Catholic priesthood.[82]
Medieval public health physicians in the employ of their cities were required to treat prostitutes infected with the «burning», as well as lepers and other epidemic patients.[83] After Pope Boniface completely secularized the practice of medicine, physicians were more willing to treat a sexually transmitted disease.[82]
Research
A vaccine for gonorrhea has been developed that is effective in mice.[84] It will not be available for human use until further studies have demonstrated that it is both safe and effective in the human population. Development of a vaccine has been complicated by the ongoing evolution of resistant strains and antigenic variation (the ability of N. gonorrhoeae to disguise itself with different surface markers to evade the immune system).[58]
As N. gonorrhoeae is closely related to N. meningitidis and they have 80–90% homology in their genetic sequences some cross-protection by meningococcal vaccines is plausible. A study published in 2017 showed that MeNZB group B meningococcal vaccine provided a partial protection against gonorrhea.[85] The vaccine efficiency was calculated to be 31%.[86]
References
- ^ a b c d e f g h i j k l m n o p q «Gonorrhea – CDC Fact Sheet (Detailed Version)». CDC. 17 November 2015. Archived from the original on 2 September 2016. Retrieved 27 August 2016.
- ^ a b c d Morgan MK, Decker CF (August 2016). «Gonorrhea». Disease-a-Month. 62 (8): 260–268. doi:10.1016/j.disamonth.2016.03.009. PMID 27107780.
- ^ a b c d e f Workowski KA, Bolan GA (June 2015). «Sexually transmitted diseases treatment guidelines, 2015». MMWR. Recommendations and Reports. 64 (RR-03): 1–137. PMC 5885289. PMID 26042815.
- ^ a b c d e «Antibiotic-Resistant Gonorrhea Basic Information». CDC. 13 June 2016. Archived from the original on 8 September 2016. Retrieved 27 August 2016.
- ^ a b c Unemo M (August 2015). «Current and future antimicrobial treatment of gonorrhoea — the rapidly evolving Neisseria gonorrhoeae continues to challenge». BMC Infectious Diseases. 15: 364. doi:10.1186/s12879-015-1029-2. PMC 4546108. PMID 26293005.
- ^ a b Newman L, Rowley J, Vander Hoorn S, Wijesooriya NS, Unemo M, Low N, et al. (8 December 2015). «Global Estimates of the Prevalence and Incidence of Four Curable Sexually Transmitted Infections in 2012 Based on Systematic Review and Global Reporting». PLOS ONE. 10 (12): e0143304. Bibcode:2015PLoSO..1043304N. doi:10.1371/journal.pone.0143304. PMC 4672879. PMID 26646541.
- ^ Delong L, Burkhart N (27 November 2017). General and Oral Pathology for the Dental Hygienist. Wolters Kluwer Health. p. 787. ISBN 978-1-4963-5453-2.
- ^ Vos T, Barber RM, Bell B, Bertozzi-Villa A, Biryukov S, Bolliger I, et al. (Global Burden of Disease Study 2013 Collaborators) (August 2015). «Global, regional, and national incidence, prevalence, and years lived with disability for 301 acute and chronic diseases and injuries in 188 countries, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013». Lancet. 386 (9995): 743–800. doi:10.1016/s0140-6736(15)60692-4. PMC 4561509. PMID 26063472.
- ^ a b Emergence of multi-drug resistant Neisseria gonorrhoeae (PDF) (Report). World Health Organisation. 2012. p. 2. Archived from the original (PDF) on 13 June 2013.
- ^ Wang, Haidong; et al. (October 2016). «Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980-2015: a systematic analysis for the Global Burden of Disease Study 2015». Lancet. 388 (10053): 1459–1544. doi:10.1016/s0140-6736(16)31012-1. PMC 5388903. PMID 27733281.
- ^ a b «Gonorrhea — Symptoms and causes». Mayo Clinic. Retrieved 6 August 2019.
- ^ Zakher B, Cantor AG, Pappas M, Daeges M, Nelson HD (December 2014). «Screening for gonorrhea and Chlamydia: a systematic review for the U.S. Preventive Services Task Force». Annals of Internal Medicine. 161 (12): 884–893. CiteSeerX 10.1.1.691.6232. doi:10.7326/M14-1022. PMID 25244000. S2CID 207538182.
- ^ a b Marr L (2007) [1998]. Sexually Transmitted Diseases: A Physician Tells You What You Need to Know (Second ed.). Baltimore, Maryland: Johns Hopkins University. ISBN 978-0-8018-8658-4.
- ^ «Detailed STD Facts — Gonorrhea». www.cdc.gov. 5 April 2022. Retrieved 23 April 2022.
- ^ a b Smith L, Angarone MP (November 2015). «Sexually Transmitted Infections». The Urologic Clinics of North America. 42 (4): 507–518. CiteSeerX 10.1.1.590.3827. doi:10.1016/j.ucl.2015.06.004. PMID 26475947.
- ^ a b c d e f g h i Moran JS (March 2007). «Gonorrhoea». BMJ Clinical Evidence. 2007. PMC 2943790. PMID 19454057.
- ^ a b Ljubin-Sternak S, Meštrović T (2014). «Chlamydia trachomatis and Genital Mycoplasmas: Pathogens with an Impact on Human Reproductive Health». Journal of Pathogens. 2014 (183167): 183167. doi:10.1155/2014/183167. PMC 4295611. PMID 25614838.
- ^ a b c «What Complications Can Gonorrhea Cause?». WebMD. 2019.
- ^ a b c Shmaefsky BR (1 January 2009). Gonorrhea. Infobase. p. 52. ISBN 978-1-4381-0142-2.
- ^ Cheng L, Bostwick DG (24 January 2014). Urologic Surgical Pathology E-Book. Elsevier Health Sciences. p. 863. ISBN 978-0-323-08619-6.
- ^ a b Caini S, Gandini S, Dudas M, Bremer V, Severi E, Gherasim A (August 2014). «Sexually transmitted infections and prostate cancer risk: a systematic review and meta-analysis». Cancer Epidemiology. 38 (4): 329–338. doi:10.1016/j.canep.2014.06.002. PMID 24986642.
- ^ «Prophylaxis for Gonococcal and Chlamydial Ophthalmia Neonatorum in the Canadian Guide to Clinical Preventative Health Care» (PDF). Public Health Agency of Canada. Archived from the original (PDF) on 10 March 2010.
- ^ a b «Complications from gonorrhea». stanfordhealthcare.org. Retrieved 25 April 2022.
- ^ a b «Gonorrhea — Symptoms and causes». Mayo Clinic. Retrieved 23 April 2022.
- ^ Trebach JD, Chaulk CP, Page KR, Tuddenham S, Ghanem KG (May 2015). «Neisseria gonorrhoeae and Chlamydia trachomatis among women reporting extragenital exposures». Sexually Transmitted Diseases. 42 (5): 233–239. doi:10.1097/OLQ.0000000000000248. PMC 4672628. PMID 25868133.
- ^ Howard Brown Health Center: STI Annual Report, 2009
- ^ a b Gollmann W (1854). Homeopathic Guide to all Diseases Urinary and Sexual Organ. Charles Julius Hempel. Rademacher & Sheek.
- ^ National Institute of Allergy and Infectious Diseases; National Institutes of Health, Department of Health and Human Services (20 July 2001). «Workshop Summary: Scientific Evidence on Condom Effectiveness for Sexually Transmitted Disease (STD) Prevention». Hyatt Dulles Airport, Herndon, Virginia. pp14
- ^ Goodyear-Smith F (November 2007). «What is the evidence for non-sexual transmission of gonorrhoea in children after the neonatal period? A systematic review». Journal of Forensic and Legal Medicine. 14 (8): 489–502. doi:10.1016/j.jflm.2007.04.001. PMID 17961874.
- ^ Shmaefsky BR (1 January 2009). Gonorrhea. Infobase. p. 48. ISBN 978-1-4381-0142-2.
- ^ Holmes KK (1984). Sexually transmitted diseases. McGraw-Hill. OCLC 644578106.
- ^ «A Randomized, Controlled Trial of inSPOT and Patient-Delivered Partner Therapy for Gonorrhea and Chlamydial Infection Among Men Who Have Sex With Men». Sexually Transmitted Diseases. 40 (5): 432. May 2013. doi:10.1097/olq.0b013e31829349ec. ISSN 0148-5717.
- ^ Barry PM, Klausner JD (March 2009). «The use of cephalosporins for gonorrhea: the impending problem of resistance». Expert Opinion on Pharmacotherapy. 10 (4): 555–577. doi:10.1517/14656560902731993. PMC 2657229. PMID 19284360.
- ^ a b c d e Deguchi T, Nakane K, Yasuda M, Maeda S (September 2010). «Emergence and spread of drug resistant Neisseria gonorrhoeae». The Journal of Urology. 184 (3): 851–8, quiz 1235. doi:10.1016/j.juro.2010.04.078. PMID 20643433.
- ^ a b «Final Recommendation Statement: Chlamydia and Gonorrhea: Screening – US Preventive Services Task Force». uspreventiveservicestaskforce.org. Retrieved 7 December 2017.
- ^ «Gonococcal Infections – 2015 STD Treatment Guidelines». cdc.gov. Retrieved 7 December 2017.
- ^ Fajardo-Bernal L, Aponte-Gonzalez J, Vigil P, Angel-Müller E, Rincon C, Gaitán HG, Low N, et al. (Cochrane STI Group) (September 2015). «Home-based versus clinic-based specimen collection in the management of Chlamydia trachomatis and Neisseria gonorrhoeae infections». The Cochrane Database of Systematic Reviews. 2015 (9): CD011317. doi:10.1002/14651858.CD011317.pub2. PMC 8666088. PMID 26418128.
- ^ Levinson W (1 July 2014). Review of medical microbiology and immunology (Thirteenth ed.). New York. ISBN 9780071818117. OCLC 871305336.
- ^ a b c Ng LK, Martin IE (January 2005). «The laboratory diagnosis of Neisseria gonorrhoeae». The Canadian Journal of Infectious Diseases & Medical Microbiology. 16 (1): 15–25. doi:10.1155/2005/323082. PMC 2095009. PMID 18159523.
- ^ a b c https://www.cdc.gov/std/tg2015/clinical.htm section on prevention methods
- ^ Gonorrhea~overview at eMedicine
- ^ Kahn RH, Mosure DJ, Blank S, Kent CK, Chow JM, Boudov MR, et al. (April 2005). «Chlamydia trachomatis and Neisseria gonorrhoeae prevalence and coinfection in adolescents entering selected US juvenile detention centers, 1997-2002». Sexually Transmitted Diseases. 32 (4): 255–259. doi:10.1097/01.olq.0000158496.00315.04. PMID 15788927. S2CID 20864079.
- ^ Dicker LW, Mosure DJ, Berman SM, Levine WC (May 2003). «Gonorrhea prevalence and coinfection with chlamydia in women in the United States, 2000». Sexually Transmitted Diseases. 30 (5): 472–476. doi:10.1097/00007435-200305000-00016. PMID 12916141. S2CID 39361152.
- ^ Datta SD, Sternberg M, Johnson RE, Berman S, Papp JR, McQuillan G, Weinstock H (July 2007). «Gonorrhea and chlamydia in the United States among persons 14 to 39 years of age, 1999 to 2002». Annals of Internal Medicine. 147 (2): 89–96. doi:10.7326/0003-4819-147-2-200707170-00007. PMID 17638719.
- ^ «Gonococcal Infections — 2015 STD Treatment Guidelines». 4 January 2018.
- ^ Ryan KJ, Ray CG, eds. (2004). Sherris Medical Microbiology (4th ed.). McGraw Hill. ISBN 978-0-8385-8529-0.[page needed]
- ^ Department of Reproductive Health and Research (2011). «Emergence of multi-drug resistant Neisseria gonorrhoeae – Threat of global rise in untreatable sexually transmitted infections» (PDF). FactSheet WHO/RHR/11.14. World Health Organization.
- ^ «Gonorrhea – STD information from CDC». cdc.gov. 6 October 2017. Retrieved 5 December 2017.
- ^ Meyers D, Wolff T, Gregory K, Marion L, Moyer V, Nelson H, et al. (March 2008). «USPSTF recommendations for STI screening». American Family Physician. 77 (6): 819–824. PMID 18386598.
- ^ Health Care Guideline: Routine Prenatal Care. Fourteenth Edition. Archived 5 July 2008 at the Wayback Machine By the Institute for Clinical Systems Improvement July 2010.
- ^ section: Prevention Archived 20 July 2013 at the Wayback Machine
- ^ section: How can gonorrhea be prevented? Archived 16 December 2016 at the Wayback Machine
- ^ Desai M, Woodhall SC, Nardone A, Burns F, Mercey D, Gilson R (August 2015). «Active recall to increase HIV and STI testing: a systematic review». Sexually Transmitted Infections. 91 (5): 314–323. doi:10.1136/sextrans-2014-051930. PMID 25759476.
- ^ a b Sadowska-Przytocka A, Czarnecka-Operacz M, Jenerowicz D, Grzybowski A (2016). «Ocular manifestations of infectious skin diseases». Clinics in Dermatology. 34 (2): 124–128. doi:10.1016/j.clindermatol.2015.11.010. PMID 26903179.
- ^ a b Centers for Disease Control Prevention (CDC) (August 2012). «Update to CDC’s Sexually transmitted diseases treatment guidelines, 2010: oral cephalosporins no longer a recommended treatment for gonococcal infections». MMWR. Morbidity and Mortality Weekly Report. 61 (31): 590–594. PMID 22874837.
- ^ «Antibiotic-resistant gonorrhoea on the rise, new drugs needed». World Health Organization. 7 July 2017. Archived from the original on 9 July 2017. Retrieved 10 July 2017.
- ^ Sánchez-Busó L, Golparian D, Corander J, Grad YH, Ohnishi M, Flemming R, et al. (November 2019). «The impact of antimicrobials on gonococcal evolution». Nature Microbiology. 4 (11): 1941–1950. doi:10.1038/s41564-019-0501-y. PMC 6817357. PMID 31358980.
- ^ a b c Baarda BI, Sikora AE (2015). «Proteomics of Neisseria gonorrhoeae: the treasure hunt for countermeasures against an old disease». Frontiers in Microbiology. 6: 1190. doi:10.3389/fmicb.2015.01190. PMC 4620152. PMID 26579097.
- ^ de Vries HJ, de Laat M, Jongen VW, Heijman T, Wind CM, Boyd A, et al. (May 2022). «Efficacy of ertapenem, gentamicin, fosfomycin, and ceftriaxone for the treatment of anogenital gonorrhoea (NABOGO): a randomised, non-inferiority trial». The Lancet. Infectious Diseases. 22 (5): 706–717. doi:10.1016/S1473-3099(21)00625-3. PMID 35065063. S2CID 246129045.
- ^ «Antibiotic Ertapenem is alternative drug in treatment of gonorrhea». Amsterdam UMC. 20 January 2022. Retrieved 8 July 2022.
- ^ Epling J (February 2012). «Bacterial conjunctivitis». BMJ Clinical Evidence. 2012. PMC 3635545. PMID 22348418.
- ^ Curry SJ, Krist AH, Owens DK, Barry MJ, Caughey AB, Davidson KW, et al. (January 2019). «Ocular Prophylaxis for Gonococcal Ophthalmia Neonatorum: US Preventive Services Task Force Reaffirmation Recommendation Statement». JAMA. 321 (4): 394–398. doi:10.1001/jama.2018.21367. PMID 30694327.
- ^ «Expedited partner therapy in the management of sexually transmitted diseases» Archived 2 November 2009 at the Wayback Machine. February 2006. Centers for Disease Control and Prevention (CDC).
- ^ «Gonorrhea – CDC Fact Sheet». U.S. Centers for Disease Control and Prevention. 14 July 2014. Archived from the original on 16 December 2016. Retrieved 17 October 2014.
- ^ Groopman J (1 October 2012). «Sex and the Superbug». The New Yorker. Vol. LXXXVIII, no. 30. pp. 26–31. Archived from the original on 9 October 2012. Retrieved 13 October 2012.
…public-health experts [see]…the emergence of a strain of gonorrhea that is resistant to the last drug available against it, and the harbinger of a sexually transmitted global epidemic.
- ^ Pleininger S, Indra A, Golparian D, Heger F, Schindler S, Jacobsson S, et al. (June 2022). «Extensively drug-resistant (XDR) Neisseria gonorrhoeae causing possible gonorrhoea treatment failure with ceftriaxone plus azithromycin in Austria, April 2022″. Euro Surveillance. 27 (24). doi:10.2807/1560-7917.ES.2022.27.24.2200455. PMC 9205165. PMID 35713023. S2CID 249747652.
- ^ «WHO guidelines for the treatment of Neisseria gonorrhoeae«. World Health Organization. 2016. Retrieved 24 September 2020.
- ^ a b Kumar, Vinay; Abbas, Abul K.; Fausto, Nelson; & Mitchell, Richard N. (2007). Robbins Basic Pathology (8th ed.). Saunders Elsevier. pp. 705–706 ISBN 978-1-4160-2973-1
- ^ Kirkcaldy RD, Weston E, Segurado AC, Hughes G (September 2019). «Epidemiology of gonorrhoea: a global perspective». Sexual Health. United States National Library of Medicine. 16 (5): 401–411. doi:10.1071/SH19061. PMC 7064409. PMID 31505159.
- ^ GBD 2013 Mortality Causes of Death Collaborators (January 2015). «Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013». Lancet. 385 (9963): 117–171. doi:10.1016/s0140-6736(14)61682-2. PMC 4340604. PMID 25530442.
- ^ «Gonorrhea – CDC Fact Sheet». CDC. 29 May 2012. Archived from the original on 16 December 2016. Retrieved 20 December 2013.
- ^ «CDC – STD Surveillance – Gonorrhea». Archived from the original on 6 March 2008. Retrieved 21 August 2008.
- ^ «CDC Fact Sheet – Chlamydia». Archived from the original on 16 December 2016. Retrieved 21 August 2008.
- ^ «STD Trends in the United States: 2010 National Data for Gonorrhea, Chlamydia, and Syphilis». Centers for Disease Control and Prevention (CDC). 22 November 2010. Archived from the original on 24 January 2012.
- ^ «Untreatable gonorrhoea ‘superbug’ spreading around world, WHO warns». The Daily Telegraph. 7 July 2017. Archived from the original on 7 July 2017.
- ^ «Daf Parashat Hashavua». Archived from the original on 3 October 2012. Retrieved 2 November 2012.
- ^ Higgins J (1587). The Mirror for Magistrates. as cited in the Oxford English Dictionary entry for «clap»
- ^ Bender M (1898). «Ueber neuere Antigonorrhoica (insbes. Argonin und Protargol)». Archives of Dermatological Research. 43 (1): 31–36. doi:10.1007/BF01986890. S2CID 45492365.
- ^ MedlinePlus Encyclopedia: Neonatal Conjunctivitis
- ^ Sanger W (1910). History of Prostitution. New York: Harper.
- ^ LaCroix P (1931). The History of Prostitution. Vol. 2. New Yory: MacMillan.
- ^ a b Moen J, Bivens L (2017). Basic Healthcare Studies: Sexually Transmitted Disease. Alpha Editions. ISBN 9789386367570.
- ^ Leiky WE (1926). History of European Morals. New York: MacMillan.
- ^ Jerse AE, Bash MC, Russell MW (March 2014). «Vaccines against gonorrhea: current status and future challenges». Vaccine. 32 (14): 1579–1587. doi:10.1016/j.vaccine.2013.08.067. PMC 4682887. PMID 24016806.
- ^ Gottlieb SL, Johnston C (February 2017). «Future prospects for new vaccines against sexually transmitted infections». Current Opinion in Infectious Diseases. 30 (1): 77–86. doi:10.1097/QCO.0000000000000343. PMC 5325242. PMID 27922851.
- ^ Petousis-Harris H, Paynter J, Morgan J, Saxton P, McArdle B, Goodyear-Smith F, Black S (September 2017). «Effectiveness of a group B outer membrane vesicle meningococcal vaccine against gonorrhoea in New Zealand: a retrospective case-control study». Lancet. 390 (10102): 1603–1610. doi:10.1016/S0140-6736(17)31449-6. PMID 28705462. S2CID 4230156.
External links
Wikimedia Commons has media related to Gonorrhea.
- Gonorrhea at Curlie
- «Gonorrhea – CDC Fact Sheet»
«The clap» redirects here. For other uses, see Clap.
| Gonorrhea | |
|---|---|
| Other names | Gonorrhoea, gonococcal infection, gonococcal urethritis, the clap |
 |
|
| Gonococcal lesion on the skin | |
| Pronunciation |
|
| Specialty | Infectious disease |
| Symptoms | None, burning with urination, vaginal discharge, discharge from the penis, pelvic pain, testicular pain[1] |
| Complications | Pelvic inflammatory disease, inflammation of the epididymis, septic arthritis, endocarditis[1][2] |
| Causes | Neisseria gonorrhoeae typically sexually transmitted[1] |
| Diagnostic method | Testing the urine, urethra in males, or cervix in females[1] |
| Prevention | Condoms, having sex with only one person who is uninfected, not having sex[1][3] |
| Treatment | Ceftriaxone by injection and azithromycin by mouth[4][5] |
| Frequency | 0.8% (women), 0.6% (men)[6] |
Gonorrhea, colloquially known as the clap, is a sexually transmitted infection (STI) caused by the bacterium Neisseria gonorrhoeae.[1] Infection may involve the genitals, mouth, or rectum.[7] Infected men may experience pain or burning with urination, discharge from the penis, or testicular pain.[1] Infected women may experience burning with urination, vaginal discharge, vaginal bleeding between periods, or pelvic pain.[1] Complications in women include pelvic inflammatory disease and in men include inflammation of the epididymis.[1] Many of those infected, however, have no symptoms.[1] If untreated, gonorrhea can spread to joints or heart valves.[1][2]
Gonorrhea is spread through sexual contact with an infected person.[1] This includes oral, anal, and vaginal sex.[1] It can also spread from a mother to a child during birth.[1] Diagnosis is by testing the urine, urethra in males, or cervix in females.[1] Testing all women who are sexually active and less than 25 years of age each year as well as those with new sexual partners is recommended;[3] the same recommendation applies in men who have sex with men (MSM).[3]
Gonorrhea can be prevented with the use of condoms, having sex with only one person who is uninfected, and by not having sex.[1][3] Treatment is usually with ceftriaxone by injection and azithromycin by mouth.[4][5] Resistance has developed to many previously used antibiotics and higher doses of ceftriaxone are occasionally required.[4][5] Retesting is recommended three months after treatment.[3] Sexual partners from the last two months should also be treated.[1]
Gonorrhea affects about 0.8% of women and 0.6% of men.[6] An estimated 33 to 106 million new cases occur each year, out of the 498 million new cases of curable STI – which also includes syphilis, chlamydia, and trichomoniasis.[8][9] Infections in women most commonly occur when they are young adults.[3] In 2015, it caused about 700 deaths.[10] Descriptions of the disease date back to before the Common Era within the Hebrew Bible/Old Testament (Leviticus 15:2-3).[2] The current name was first used by the Greek physician Galen before AD 200 who referred to it as «an unwanted discharge of semen».[2]
Signs and symptoms
Gonorrhea infections of mucosal membranes can cause swelling, itching, pain, and the formation of pus.[11] The time from exposure to symptoms is usually between two and 14 days, with most symptoms appearing between four and six days after infection, if they appear at all. Both men and women with infections of the throat may experience a sore throat, though such infection does not produce symptoms in 90% of cases.[12][13] Other symptoms may include swollen lymph nodes around the neck.[11] Either sex can become infected in the eyes or rectum if these tissues are exposed to the bacterium.[14]
Women
Half of women with gonorrhea are asymptomatic but the other half experience vaginal discharge, lower abdominal pain, or pain with sexual intercourse associated with inflammation of the uterine cervix.[15][16][17] Common medical complications of untreated gonorrhea in women include pelvic inflammatory disease which can cause scars to the fallopian tubes and result in later ectopic pregnancy among those women who become pregnant.[18]
Men
Most infected men with symptoms have inflammation of the penile urethra associated with a burning sensation during urination and discharge from the penis.[16] In men, discharge with or without burning occurs in half of all cases and is the most common symptom of the infection.[19] This pain is caused by a narrowing and stiffening of the urethral lumen.[20] The most common medical complication of gonorrhea in men is inflammation of the epididymis.[18] Gonorrhea is also associated with increased risk of prostate cancer.[21]
Infants
An infant with gonorrhea of the eyes
If not treated, gonococcal ophthalmia neonatorum will develop in 28% of infants born to women with gonorrhea.[22]
Spread
If left untreated, gonorrhea can spread from the original site of infection and infect and damage the joints, skin, and other organs. Indications of this can include fever, skin rashes, sores, and joint pain and swelling.[18] In advanced cases, gonorrhea may cause a general feeling of tiredness similar to other infections.[23][19] It is also possible for an individual to have an allergic reaction to the bacteria, in which case any appearing symptoms will be greatly intensified.[19] Very rarely it may settle in the heart, causing endocarditis, or in the spinal column, causing meningitis. Both are more likely among individuals with suppressed immune systems, however.[13]
Cause
Gram-stained pus from a urethral discharge showing Gram-negative, intracellular diplococci
Gonorrhea is caused by the bacterium Neisseria gonorrhoeae.[16] Previous infection does not confer immunity – a person who has been infected can become infected again by exposure to someone who is infected. Infected persons may be able to infect others repeatedly without having any signs or symptoms of their own.[24]
Spread
The infection is usually spread from one person to another through vaginal, oral, or anal sex.[16][25] Men have a 20% risk of getting the infection from a single act of vaginal intercourse with an infected woman. The risk for men who have sex with men (MSM) is higher.[26] Insertive MSM may get a penile infection from anal intercourse, while receptive MSM may get anorectal gonorrhea.[27] Women have a 60–80% risk of getting the infection from a single act of vaginal intercourse with an infected man.[28]
A mother may transmit gonorrhea to her newborn during childbirth; when affecting the infant’s eyes, it is referred to as ophthalmia neonatorum.[16] It may be able to spread through the objects contaminated with body fluid from an infected person.[29] The bacteria typically does not survive long outside the body, typically dying within minutes to hours.[30]
Risk factors
It is discovered that sexually active women younger than 25 and men who have sex with men are at increased risk of getting gonorrhea.[31]
Other risk factors include:
- Having a new sex partner
- Having a sex partner who has other partners
- Having more than one sex partner
- Having had gonorrhea or another sexually transmitted infection[32]
Complications
Medically it has been said that Untreated gonorrhea can lead to major complications, such as:
- Infertility in women. Gonorrhea can spread into the uterus and fallopian tubes, causing pelvic inflammatory disease (PID). PID can result in scarring of the tubes, greater risk of pregnancy complications and infertility. PID requires immediate treatment.
- Infertility in men. Gonorrhea can cause a small, coiled tube in the rear portion of the testicles where the sperm ducts are located (epididymis) to become inflamed (epididymitis). Untreated epididymitis can lead to infertility.
- Infection that spreads to the joints and other areas of the body. The bacterium that causes gonorrhea can spread through the bloodstream and infect other parts of the body, including the joints. Fever, rash, skin sores, joint pain, swelling and stiffness are possible results.
- Increased risk of HIV/AIDS. Having gonorrhea increases the susceptibility to infection with human immunodeficiency virus (HIV), the virus that leads to AIDS. People who have both gonorrhea and HIV (untreated by anti-retroviral therapy) are able to pass both diseases more readily to their partners.
- Complications in babies. Babies who contract gonorrhea from their mothers during birth can develop blindness, sores on the scalp and infections.[23][24]
Diagnosis
Traditionally, gonorrhea was diagnosed with Gram stain and culture; however, newer polymerase chain reaction (PCR)-based testing methods are becoming more common.[17][33] In those failing initial treatment, culture should be done to determine sensitivity to antibiotics.[34]
Tests that use PCR (aka nucleic acid amplification) to identify genes unique to N. gonorrhoeae are recommended for screening and diagnosis of gonorrhea infection. These PCR-based tests require a sample of urine, urethral swabs, or cervical/vaginal swabs. Culture (growing colonies of bacteria in order to isolate and identify them) and Gram-stain (staining of bacterial cell walls to reveal morphology) can also be used to detect the presence of N. gonorrhoeae in all specimen types except urine.[35][36] The swab sample for gonorrhea infections does not show difference whether the sample was collected in home or in clinic in term of number patient treated. The implications in cured patient, reinfection, partner management, and safety are unknown.[37]
If Gram-negative, oxidase-positive diplococci are visualized on direct Gram stain of urethral pus (male genital infection), no further testing is needed to establish the diagnosis of gonorrhea infection.[38][39] However, in the case of female infection direct Gram stain of cervical swabs is not useful because the N. gonorrhoeae organisms are less concentrated in these samples. The chances of false positives are increased as Gram-negative diplococci native to the normal vaginal flora cannot be distinguished from N. gonorrhoeae. Thus, cervical swabs must be cultured under the conditions described above. If oxidase positive, Gram-negative diplococci are isolated from a culture of a cervical/vaginal swab specimen, then the diagnosis is made. Culture is especially useful for diagnosis of infections of the throat, rectum, eyes, blood, or joints—areas where PCR-based tests are not well established in all labs.[39][40] Culture is also useful for antimicrobial sensitivity testing, treatment failure, and epidemiological purposes (outbreaks, surveillance).[39]
In patients who may have disseminated gonococcal infection (DGI), all possible mucosal sites should be cultured (e.g., pharynx, cervix, urethra, rectum).[40] Three sets of blood cultures should also be obtained.[41] Synovial fluid should be collected in cases of septic arthritis.[40]
All people testing positive for gonorrhea should be tested for other sexually transmitted diseases such as chlamydia, syphilis, and human immunodeficiency virus.[34] Studies have found co-infection with chlamydia ranging from 46 to 54% in young people with gonorrhea.[42][43] Among persons in the United States between 14 and 39 years of age, 46% of people with gonorrheal infection also have chlamydial infection.[44] For this reason, gonorrhea and chlamydia testing are often combined.[35][45][46] People diagnosed with gonorrhea infection have a fivefold increase risk of HIV transmission.[47] Additionally, infected persons who are HIV positive are more likely to shed and transmit HIV to uninfected partners during an episode of gonorrhea.[48]
Screening
The United States Preventive Services Task Force (USPSTF) recommends screening for gonorrhea in women at increased risk of infection, which includes all sexually active women younger than 25 years. Extragenital gonorrhea and chlamydia are highest in men who have sex with men (MSM).[49] Additionally, the USPSTF also recommends routine screening in people who have previously tested positive for gonorrhea or have multiple sexual partners and individuals who use condoms inconsistently, provide sexual favors for money, or have sex while under the influence of alcohol or drugs.[15]
Screening for gonorrhea in women who are (or intend to become) pregnant, and who are found to be at high risk for sexually transmitted diseases, is recommended as part of prenatal care in the United States.[50]
Prevention
As with most sexually transmitted diseases, the risk of infection can be reduced significantly by the correct use of condoms, not having sex, or can be removed almost entirely by limiting sexual activities to a mutually monogamous relationship with an uninfected person.[51][52]
Those previously infected are encouraged to return for follow up care to make sure that the infection has been eliminated. In addition to the use of phone contact, the use of email and text messaging have been found to improve the re-testing for infection.[53]
Newborn babies coming through the birth canal are given erythromycin ointment in the eyes to prevent blindness from infection. The underlying gonorrhea should be treated; if this is done then usually a good prognosis will follow.[54]
Treatment
Antibiotics
Penicillin entered mass production in 1944 and revolutionized the treatment of several venereal diseases.
Antibiotics are used to treat gonorrhea infections. As of 2016, both ceftriaxone by injection and azithromycin by mouth are most effective.[4][55][56][57] However, due to increasing rates of antibiotic resistance, local susceptibility patterns must be taken into account when deciding on treatment.[34][58] Ertapenem is a potential effective alternative treatment for ceftriaxone-resistant gonorrhea.[59][60]
Adults may have eyes infected with gonorrhoea and require proper personal hygiene and medications.[54] Addition of topical antibiotics have not been shown to improve cure rates compared to oral antibiotics alone in treatment of eye infected gonorrhea.[61] For newborns, erythromycin ointment is recommended as a preventative measure for gonococcal infant conjunctivitis.[62]
Infections of the throat can be especially problematic, as antibiotics have difficulty becoming sufficiently concentrated there to destroy the bacteria. This is amplified by the fact that pharyngeal gonorrhoea is mostly asymptomatic, and gonococci and commensal Neisseria species can coexist for long time periods in the pharynx and share anti-microbial resistance genes. Accordingly, an enhanced focus on early detection (i.e., screening of high-risk populations, such as men who have sex with men, PCR testing should be considered) and appropriate treatment of pharyngeal gonorrhoea is important.[4]
Sexual partners
It is recommended that sexual partners be tested and potentially treated.[34] One option for treating sexual partners of people infected is patient-delivered partner therapy (PDPT), which involves providing prescriptions or medications to the person to take to his/her partner without the health care provider’s first examining him/her.[63]
The United States’ Centers for Disease Control and Prevention (CDC) currently recommend that individuals who have been diagnosed and treated for gonorrhea avoid sexual contact with others until at least one week past the final day of treatment in order to prevent the spread of the bacterium.[64]
Antibiotic resistance
Many antibiotics that were once effective including penicillin, tetracycline, and fluoroquinolones are no longer recommended because of high rates of resistance.[34] Resistance to cefixime has reached a level such that it is no longer recommended as a first-line agent in the United States, and if it is used a person should be tested again after a week to determine whether the infection still persists.[55] Public health officials are concerned that an emerging pattern of resistance may predict a global epidemic.[65][66] In 2016, the WHO published new guidelines for treatment, stating «There is an urgent need to update treatment recommendations for gonococcal infections to respond to changing antimicrobial resistance (AMR) patterns of N. gonorrhoeae. High-level resistance to previously recommended quinolones is widespread and decreased susceptibility to the extended-spectrum (third-generation) cephalosporins, another recommended first-line treatment in the 2003 guidelines, is increasing and several countries have reported treatment failures.»[67]
Prognosis
Disability-adjusted life year for gonorrhea per 100,000 inhabitants
|
no data <13 13–26 26–39 39–52 52–65 65–78 |
78–91 91–104 104–117 117–130 130–143 >143 |
Gonorrhea if left untreated may last for weeks or months with higher risks of complications.[16] One of the complications of gonorrhea is systemic dissemination resulting in skin pustules or petechia, septic arthritis, meningitis, or endocarditis.[16] This occurs in between 0.6 and 3% of infected women and 0.4 and 0.7% of infected men.[16]
In men, inflammation of the epididymis, prostate gland, and urethra can result from untreated gonorrhea.[68] In women, the most common result of untreated gonorrhea is pelvic inflammatory disease. Other complications include inflammation of the tissue surrounding the liver,[68] a rare complication associated with Fitz-Hugh–Curtis syndrome; septic arthritis in the fingers, wrists, toes, and ankles; septic abortion; chorioamnionitis during pregnancy; neonatal or adult blindness from conjunctivitis; and infertility. Men who have had a gonorrhea infection have an increased risk of getting prostate cancer.[21]
Epidemiology
Gonorrhea rates, United States, 1941–2007
About 88 million cases of gonorrhea occur each year, out of the 448 million new cases of curable STI each year – that also includes syphilis, chlamydia and trichomoniasis.[9] The prevalence was highest in the African region, the Americas, and Western Pacific, and lowest in Europe.[69] In 2013, it caused about 3,200 deaths, up from 2,300 in 1990.[70]
In the United Kingdom, 196 per 100,000 males 20 to 24 years old and 133 per 100,000 females 16 to 19 years old were diagnosed in 2005.[16] In 2013, the CDC estimated that more than 820,000 people in the United States get a new gonorrheal infection each year. Fewer than half of these infections are reported to CDC. In 2011, 321,849 cases of gonorrhea were reported to the CDC. After the implementation of a national gonorrhea control program in the mid-1970s, the national gonorrhea rate declined from 1975 to 1997. After a small increase in 1998, the gonorrhea rate has decreased slightly since 1999. In 2004, the rate of reported gonorrheal infections was 113. 5 per 100,000 persons.[71]
In the US, it is the second-most-common bacterial sexually transmitted infections; chlamydia remains first.[72][73] According to the CDC African Americans are most affected by gonorrhea, accounting for 69% of all gonorrhea cases in 2010.[74]
The World Health Organization warned in 2017 of the spread of untreatable strains of gonorrhea, following analysis of at least three cases in Japan, France and Spain, which survived all antibiotic treatment.[75]
History
Some scholars translate the biblical terms zav (for a male) and zavah (for a female) as gonorrhea.[76]
It has been suggested[by whom?] that mercury was used as a treatment for gonorrhea[when?]. Surgeons’ tools on board the recovered English warship the Mary Rose included a syringe that, according to some, was used to inject the mercury via the urinary meatus into crewmen with gonorrhea. The name «the clap», in reference to the disease, is recorded as early as the sixteenth century, referring to a medieval red-light district in Paris, Les Clapiers. Translating to «The rabbit holes», it was so named for the small huts in which prostitutes worked.[77][58]
In 1854, Dr. Wilhelm Gollmann addressed gonorrhea in his book, Homeopathic Guide to all Diseases Urinary and Sexual Organs. He noted that the disease was common in prostitutes and homosexuals in large cities. Gollmann recommended the following as cures: aconite to cure «shooting pains with soreness and inflammation;» mercury «for stitching pain with purulent discharge;» nux vomica and sulphur «when the symptoms are complicated with hemorrhoids and stricture of the rectum. Other remedies include argentum, aurum (gold), belladonna, calcarea, ignatia, phosphorus, and sepia.[27]
Silver nitrate was one of the widely used drugs in the 19th century. However, it became replaced by Protargol. Arthur Eichengrün invented this type of colloidal silver, which was marketed by Bayer from 1897 onward. The silver-based treatment was used until the first antibiotics came into use in the 1940s.[78][79]
The exact time of onset of gonorrhea as prevalent disease or epidemic cannot be accurately determined from the historical record. One of the first reliable notations occurs in the Acts of the (English) Parliament. In 1161, this body passed a law to reduce the spread of «… the perilous infirmity of burning».[80] The symptoms described are consistent with, but not diagnostic of, gonorrhea. A similar decree was passed by Louis IX in France in 1256, replacing regulation with banishment.[81] Similar symptoms were noted at the siege of Acre by Crusaders.
Coincidental to, or dependent on, the appearance of a gonorrhea epidemic, several changes occurred in European medieval society. Cities hired public health doctors to treat affected patients without right of refusal. Pope Boniface rescinded the requirement that physicians complete studies for the lower orders of the Catholic priesthood.[82]
Medieval public health physicians in the employ of their cities were required to treat prostitutes infected with the «burning», as well as lepers and other epidemic patients.[83] After Pope Boniface completely secularized the practice of medicine, physicians were more willing to treat a sexually transmitted disease.[82]
Research
A vaccine for gonorrhea has been developed that is effective in mice.[84] It will not be available for human use until further studies have demonstrated that it is both safe and effective in the human population. Development of a vaccine has been complicated by the ongoing evolution of resistant strains and antigenic variation (the ability of N. gonorrhoeae to disguise itself with different surface markers to evade the immune system).[58]
As N. gonorrhoeae is closely related to N. meningitidis and they have 80–90% homology in their genetic sequences some cross-protection by meningococcal vaccines is plausible. A study published in 2017 showed that MeNZB group B meningococcal vaccine provided a partial protection against gonorrhea.[85] The vaccine efficiency was calculated to be 31%.[86]
References
- ^ a b c d e f g h i j k l m n o p q «Gonorrhea – CDC Fact Sheet (Detailed Version)». CDC. 17 November 2015. Archived from the original on 2 September 2016. Retrieved 27 August 2016.
- ^ a b c d Morgan MK, Decker CF (August 2016). «Gonorrhea». Disease-a-Month. 62 (8): 260–268. doi:10.1016/j.disamonth.2016.03.009. PMID 27107780.
- ^ a b c d e f Workowski KA, Bolan GA (June 2015). «Sexually transmitted diseases treatment guidelines, 2015». MMWR. Recommendations and Reports. 64 (RR-03): 1–137. PMC 5885289. PMID 26042815.
- ^ a b c d e «Antibiotic-Resistant Gonorrhea Basic Information». CDC. 13 June 2016. Archived from the original on 8 September 2016. Retrieved 27 August 2016.
- ^ a b c Unemo M (August 2015). «Current and future antimicrobial treatment of gonorrhoea — the rapidly evolving Neisseria gonorrhoeae continues to challenge». BMC Infectious Diseases. 15: 364. doi:10.1186/s12879-015-1029-2. PMC 4546108. PMID 26293005.
- ^ a b Newman L, Rowley J, Vander Hoorn S, Wijesooriya NS, Unemo M, Low N, et al. (8 December 2015). «Global Estimates of the Prevalence and Incidence of Four Curable Sexually Transmitted Infections in 2012 Based on Systematic Review and Global Reporting». PLOS ONE. 10 (12): e0143304. Bibcode:2015PLoSO..1043304N. doi:10.1371/journal.pone.0143304. PMC 4672879. PMID 26646541.
- ^ Delong L, Burkhart N (27 November 2017). General and Oral Pathology for the Dental Hygienist. Wolters Kluwer Health. p. 787. ISBN 978-1-4963-5453-2.
- ^ Vos T, Barber RM, Bell B, Bertozzi-Villa A, Biryukov S, Bolliger I, et al. (Global Burden of Disease Study 2013 Collaborators) (August 2015). «Global, regional, and national incidence, prevalence, and years lived with disability for 301 acute and chronic diseases and injuries in 188 countries, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013». Lancet. 386 (9995): 743–800. doi:10.1016/s0140-6736(15)60692-4. PMC 4561509. PMID 26063472.
- ^ a b Emergence of multi-drug resistant Neisseria gonorrhoeae (PDF) (Report). World Health Organisation. 2012. p. 2. Archived from the original (PDF) on 13 June 2013.
- ^ Wang, Haidong; et al. (October 2016). «Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980-2015: a systematic analysis for the Global Burden of Disease Study 2015». Lancet. 388 (10053): 1459–1544. doi:10.1016/s0140-6736(16)31012-1. PMC 5388903. PMID 27733281.
- ^ a b «Gonorrhea — Symptoms and causes». Mayo Clinic. Retrieved 6 August 2019.
- ^ Zakher B, Cantor AG, Pappas M, Daeges M, Nelson HD (December 2014). «Screening for gonorrhea and Chlamydia: a systematic review for the U.S. Preventive Services Task Force». Annals of Internal Medicine. 161 (12): 884–893. CiteSeerX 10.1.1.691.6232. doi:10.7326/M14-1022. PMID 25244000. S2CID 207538182.
- ^ a b Marr L (2007) [1998]. Sexually Transmitted Diseases: A Physician Tells You What You Need to Know (Second ed.). Baltimore, Maryland: Johns Hopkins University. ISBN 978-0-8018-8658-4.
- ^ «Detailed STD Facts — Gonorrhea». www.cdc.gov. 5 April 2022. Retrieved 23 April 2022.
- ^ a b Smith L, Angarone MP (November 2015). «Sexually Transmitted Infections». The Urologic Clinics of North America. 42 (4): 507–518. CiteSeerX 10.1.1.590.3827. doi:10.1016/j.ucl.2015.06.004. PMID 26475947.
- ^ a b c d e f g h i Moran JS (March 2007). «Gonorrhoea». BMJ Clinical Evidence. 2007. PMC 2943790. PMID 19454057.
- ^ a b Ljubin-Sternak S, Meštrović T (2014). «Chlamydia trachomatis and Genital Mycoplasmas: Pathogens with an Impact on Human Reproductive Health». Journal of Pathogens. 2014 (183167): 183167. doi:10.1155/2014/183167. PMC 4295611. PMID 25614838.
- ^ a b c «What Complications Can Gonorrhea Cause?». WebMD. 2019.
- ^ a b c Shmaefsky BR (1 January 2009). Gonorrhea. Infobase. p. 52. ISBN 978-1-4381-0142-2.
- ^ Cheng L, Bostwick DG (24 January 2014). Urologic Surgical Pathology E-Book. Elsevier Health Sciences. p. 863. ISBN 978-0-323-08619-6.
- ^ a b Caini S, Gandini S, Dudas M, Bremer V, Severi E, Gherasim A (August 2014). «Sexually transmitted infections and prostate cancer risk: a systematic review and meta-analysis». Cancer Epidemiology. 38 (4): 329–338. doi:10.1016/j.canep.2014.06.002. PMID 24986642.
- ^ «Prophylaxis for Gonococcal and Chlamydial Ophthalmia Neonatorum in the Canadian Guide to Clinical Preventative Health Care» (PDF). Public Health Agency of Canada. Archived from the original (PDF) on 10 March 2010.
- ^ a b «Complications from gonorrhea». stanfordhealthcare.org. Retrieved 25 April 2022.
- ^ a b «Gonorrhea — Symptoms and causes». Mayo Clinic. Retrieved 23 April 2022.
- ^ Trebach JD, Chaulk CP, Page KR, Tuddenham S, Ghanem KG (May 2015). «Neisseria gonorrhoeae and Chlamydia trachomatis among women reporting extragenital exposures». Sexually Transmitted Diseases. 42 (5): 233–239. doi:10.1097/OLQ.0000000000000248. PMC 4672628. PMID 25868133.
- ^ Howard Brown Health Center: STI Annual Report, 2009
- ^ a b Gollmann W (1854). Homeopathic Guide to all Diseases Urinary and Sexual Organ. Charles Julius Hempel. Rademacher & Sheek.
- ^ National Institute of Allergy and Infectious Diseases; National Institutes of Health, Department of Health and Human Services (20 July 2001). «Workshop Summary: Scientific Evidence on Condom Effectiveness for Sexually Transmitted Disease (STD) Prevention». Hyatt Dulles Airport, Herndon, Virginia. pp14
- ^ Goodyear-Smith F (November 2007). «What is the evidence for non-sexual transmission of gonorrhoea in children after the neonatal period? A systematic review». Journal of Forensic and Legal Medicine. 14 (8): 489–502. doi:10.1016/j.jflm.2007.04.001. PMID 17961874.
- ^ Shmaefsky BR (1 January 2009). Gonorrhea. Infobase. p. 48. ISBN 978-1-4381-0142-2.
- ^ Holmes KK (1984). Sexually transmitted diseases. McGraw-Hill. OCLC 644578106.
- ^ «A Randomized, Controlled Trial of inSPOT and Patient-Delivered Partner Therapy for Gonorrhea and Chlamydial Infection Among Men Who Have Sex With Men». Sexually Transmitted Diseases. 40 (5): 432. May 2013. doi:10.1097/olq.0b013e31829349ec. ISSN 0148-5717.
- ^ Barry PM, Klausner JD (March 2009). «The use of cephalosporins for gonorrhea: the impending problem of resistance». Expert Opinion on Pharmacotherapy. 10 (4): 555–577. doi:10.1517/14656560902731993. PMC 2657229. PMID 19284360.
- ^ a b c d e Deguchi T, Nakane K, Yasuda M, Maeda S (September 2010). «Emergence and spread of drug resistant Neisseria gonorrhoeae». The Journal of Urology. 184 (3): 851–8, quiz 1235. doi:10.1016/j.juro.2010.04.078. PMID 20643433.
- ^ a b «Final Recommendation Statement: Chlamydia and Gonorrhea: Screening – US Preventive Services Task Force». uspreventiveservicestaskforce.org. Retrieved 7 December 2017.
- ^ «Gonococcal Infections – 2015 STD Treatment Guidelines». cdc.gov. Retrieved 7 December 2017.
- ^ Fajardo-Bernal L, Aponte-Gonzalez J, Vigil P, Angel-Müller E, Rincon C, Gaitán HG, Low N, et al. (Cochrane STI Group) (September 2015). «Home-based versus clinic-based specimen collection in the management of Chlamydia trachomatis and Neisseria gonorrhoeae infections». The Cochrane Database of Systematic Reviews. 2015 (9): CD011317. doi:10.1002/14651858.CD011317.pub2. PMC 8666088. PMID 26418128.
- ^ Levinson W (1 July 2014). Review of medical microbiology and immunology (Thirteenth ed.). New York. ISBN 9780071818117. OCLC 871305336.
- ^ a b c Ng LK, Martin IE (January 2005). «The laboratory diagnosis of Neisseria gonorrhoeae». The Canadian Journal of Infectious Diseases & Medical Microbiology. 16 (1): 15–25. doi:10.1155/2005/323082. PMC 2095009. PMID 18159523.
- ^ a b c https://www.cdc.gov/std/tg2015/clinical.htm section on prevention methods
- ^ Gonorrhea~overview at eMedicine
- ^ Kahn RH, Mosure DJ, Blank S, Kent CK, Chow JM, Boudov MR, et al. (April 2005). «Chlamydia trachomatis and Neisseria gonorrhoeae prevalence and coinfection in adolescents entering selected US juvenile detention centers, 1997-2002». Sexually Transmitted Diseases. 32 (4): 255–259. doi:10.1097/01.olq.0000158496.00315.04. PMID 15788927. S2CID 20864079.
- ^ Dicker LW, Mosure DJ, Berman SM, Levine WC (May 2003). «Gonorrhea prevalence and coinfection with chlamydia in women in the United States, 2000». Sexually Transmitted Diseases. 30 (5): 472–476. doi:10.1097/00007435-200305000-00016. PMID 12916141. S2CID 39361152.
- ^ Datta SD, Sternberg M, Johnson RE, Berman S, Papp JR, McQuillan G, Weinstock H (July 2007). «Gonorrhea and chlamydia in the United States among persons 14 to 39 years of age, 1999 to 2002». Annals of Internal Medicine. 147 (2): 89–96. doi:10.7326/0003-4819-147-2-200707170-00007. PMID 17638719.
- ^ «Gonococcal Infections — 2015 STD Treatment Guidelines». 4 January 2018.
- ^ Ryan KJ, Ray CG, eds. (2004). Sherris Medical Microbiology (4th ed.). McGraw Hill. ISBN 978-0-8385-8529-0.[page needed]
- ^ Department of Reproductive Health and Research (2011). «Emergence of multi-drug resistant Neisseria gonorrhoeae – Threat of global rise in untreatable sexually transmitted infections» (PDF). FactSheet WHO/RHR/11.14. World Health Organization.
- ^ «Gonorrhea – STD information from CDC». cdc.gov. 6 October 2017. Retrieved 5 December 2017.
- ^ Meyers D, Wolff T, Gregory K, Marion L, Moyer V, Nelson H, et al. (March 2008). «USPSTF recommendations for STI screening». American Family Physician. 77 (6): 819–824. PMID 18386598.
- ^ Health Care Guideline: Routine Prenatal Care. Fourteenth Edition. Archived 5 July 2008 at the Wayback Machine By the Institute for Clinical Systems Improvement July 2010.
- ^ section: Prevention Archived 20 July 2013 at the Wayback Machine
- ^ section: How can gonorrhea be prevented? Archived 16 December 2016 at the Wayback Machine
- ^ Desai M, Woodhall SC, Nardone A, Burns F, Mercey D, Gilson R (August 2015). «Active recall to increase HIV and STI testing: a systematic review». Sexually Transmitted Infections. 91 (5): 314–323. doi:10.1136/sextrans-2014-051930. PMID 25759476.
- ^ a b Sadowska-Przytocka A, Czarnecka-Operacz M, Jenerowicz D, Grzybowski A (2016). «Ocular manifestations of infectious skin diseases». Clinics in Dermatology. 34 (2): 124–128. doi:10.1016/j.clindermatol.2015.11.010. PMID 26903179.
- ^ a b Centers for Disease Control Prevention (CDC) (August 2012). «Update to CDC’s Sexually transmitted diseases treatment guidelines, 2010: oral cephalosporins no longer a recommended treatment for gonococcal infections». MMWR. Morbidity and Mortality Weekly Report. 61 (31): 590–594. PMID 22874837.
- ^ «Antibiotic-resistant gonorrhoea on the rise, new drugs needed». World Health Organization. 7 July 2017. Archived from the original on 9 July 2017. Retrieved 10 July 2017.
- ^ Sánchez-Busó L, Golparian D, Corander J, Grad YH, Ohnishi M, Flemming R, et al. (November 2019). «The impact of antimicrobials on gonococcal evolution». Nature Microbiology. 4 (11): 1941–1950. doi:10.1038/s41564-019-0501-y. PMC 6817357. PMID 31358980.
- ^ a b c Baarda BI, Sikora AE (2015). «Proteomics of Neisseria gonorrhoeae: the treasure hunt for countermeasures against an old disease». Frontiers in Microbiology. 6: 1190. doi:10.3389/fmicb.2015.01190. PMC 4620152. PMID 26579097.
- ^ de Vries HJ, de Laat M, Jongen VW, Heijman T, Wind CM, Boyd A, et al. (May 2022). «Efficacy of ertapenem, gentamicin, fosfomycin, and ceftriaxone for the treatment of anogenital gonorrhoea (NABOGO): a randomised, non-inferiority trial». The Lancet. Infectious Diseases. 22 (5): 706–717. doi:10.1016/S1473-3099(21)00625-3. PMID 35065063. S2CID 246129045.
- ^ «Antibiotic Ertapenem is alternative drug in treatment of gonorrhea». Amsterdam UMC. 20 January 2022. Retrieved 8 July 2022.
- ^ Epling J (February 2012). «Bacterial conjunctivitis». BMJ Clinical Evidence. 2012. PMC 3635545. PMID 22348418.
- ^ Curry SJ, Krist AH, Owens DK, Barry MJ, Caughey AB, Davidson KW, et al. (January 2019). «Ocular Prophylaxis for Gonococcal Ophthalmia Neonatorum: US Preventive Services Task Force Reaffirmation Recommendation Statement». JAMA. 321 (4): 394–398. doi:10.1001/jama.2018.21367. PMID 30694327.
- ^ «Expedited partner therapy in the management of sexually transmitted diseases» Archived 2 November 2009 at the Wayback Machine. February 2006. Centers for Disease Control and Prevention (CDC).
- ^ «Gonorrhea – CDC Fact Sheet». U.S. Centers for Disease Control and Prevention. 14 July 2014. Archived from the original on 16 December 2016. Retrieved 17 October 2014.
- ^ Groopman J (1 October 2012). «Sex and the Superbug». The New Yorker. Vol. LXXXVIII, no. 30. pp. 26–31. Archived from the original on 9 October 2012. Retrieved 13 October 2012.
…public-health experts [see]…the emergence of a strain of gonorrhea that is resistant to the last drug available against it, and the harbinger of a sexually transmitted global epidemic.
- ^ Pleininger S, Indra A, Golparian D, Heger F, Schindler S, Jacobsson S, et al. (June 2022). «Extensively drug-resistant (XDR) Neisseria gonorrhoeae causing possible gonorrhoea treatment failure with ceftriaxone plus azithromycin in Austria, April 2022″. Euro Surveillance. 27 (24). doi:10.2807/1560-7917.ES.2022.27.24.2200455. PMC 9205165. PMID 35713023. S2CID 249747652.
- ^ «WHO guidelines for the treatment of Neisseria gonorrhoeae«. World Health Organization. 2016. Retrieved 24 September 2020.
- ^ a b Kumar, Vinay; Abbas, Abul K.; Fausto, Nelson; & Mitchell, Richard N. (2007). Robbins Basic Pathology (8th ed.). Saunders Elsevier. pp. 705–706 ISBN 978-1-4160-2973-1
- ^ Kirkcaldy RD, Weston E, Segurado AC, Hughes G (September 2019). «Epidemiology of gonorrhoea: a global perspective». Sexual Health. United States National Library of Medicine. 16 (5): 401–411. doi:10.1071/SH19061. PMC 7064409. PMID 31505159.
- ^ GBD 2013 Mortality Causes of Death Collaborators (January 2015). «Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013». Lancet. 385 (9963): 117–171. doi:10.1016/s0140-6736(14)61682-2. PMC 4340604. PMID 25530442.
- ^ «Gonorrhea – CDC Fact Sheet». CDC. 29 May 2012. Archived from the original on 16 December 2016. Retrieved 20 December 2013.
- ^ «CDC – STD Surveillance – Gonorrhea». Archived from the original on 6 March 2008. Retrieved 21 August 2008.
- ^ «CDC Fact Sheet – Chlamydia». Archived from the original on 16 December 2016. Retrieved 21 August 2008.
- ^ «STD Trends in the United States: 2010 National Data for Gonorrhea, Chlamydia, and Syphilis». Centers for Disease Control and Prevention (CDC). 22 November 2010. Archived from the original on 24 January 2012.
- ^ «Untreatable gonorrhoea ‘superbug’ spreading around world, WHO warns». The Daily Telegraph. 7 July 2017. Archived from the original on 7 July 2017.
- ^ «Daf Parashat Hashavua». Archived from the original on 3 October 2012. Retrieved 2 November 2012.
- ^ Higgins J (1587). The Mirror for Magistrates. as cited in the Oxford English Dictionary entry for «clap»
- ^ Bender M (1898). «Ueber neuere Antigonorrhoica (insbes. Argonin und Protargol)». Archives of Dermatological Research. 43 (1): 31–36. doi:10.1007/BF01986890. S2CID 45492365.
- ^ MedlinePlus Encyclopedia: Neonatal Conjunctivitis
- ^ Sanger W (1910). History of Prostitution. New York: Harper.
- ^ LaCroix P (1931). The History of Prostitution. Vol. 2. New Yory: MacMillan.
- ^ a b Moen J, Bivens L (2017). Basic Healthcare Studies: Sexually Transmitted Disease. Alpha Editions. ISBN 9789386367570.
- ^ Leiky WE (1926). History of European Morals. New York: MacMillan.
- ^ Jerse AE, Bash MC, Russell MW (March 2014). «Vaccines against gonorrhea: current status and future challenges». Vaccine. 32 (14): 1579–1587. doi:10.1016/j.vaccine.2013.08.067. PMC 4682887. PMID 24016806.
- ^ Gottlieb SL, Johnston C (February 2017). «Future prospects for new vaccines against sexually transmitted infections». Current Opinion in Infectious Diseases. 30 (1): 77–86. doi:10.1097/QCO.0000000000000343. PMC 5325242. PMID 27922851.
- ^ Petousis-Harris H, Paynter J, Morgan J, Saxton P, McArdle B, Goodyear-Smith F, Black S (September 2017). «Effectiveness of a group B outer membrane vesicle meningococcal vaccine against gonorrhoea in New Zealand: a retrospective case-control study». Lancet. 390 (10102): 1603–1610. doi:10.1016/S0140-6736(17)31449-6. PMID 28705462. S2CID 4230156.
External links
Wikimedia Commons has media related to Gonorrhea.
- Gonorrhea at Curlie
- «Gonorrhea – CDC Fact Sheet»
ГОНОРЕЯ
гонорея (gonorrhoea; греч. gonorrhoia истечение семени; от гоно— + rhoia истечение; син. триппер) — венерическая болезнь, вызываемая гонококками (Neisseria gonorrhoeae), характеризующаяся преимущественным поражением слизистых оболочек мочеполовых органов.
гонорея асимптомная — см. Гонорея латентная.
гонорея восходящая (g. ascendens) — Г. у женщин, осложненная распространением воспалительного процесса на тело матки, ее придатки или тазовую брюшину.
гонорея диссеминированная (g. disseminata) — см. Гонорея метастатическая.
гонорея латентная (g. latens; син.: гонококконосительство, Г. асимптомная, Г. скрытая) — состояние, при котором присутствие гонококков в организме не сопровождается никакими клиническими симптомами.
гонорея латентная вторичная (g. latens secundaria) — Г. л., остающаяся после исчезновения клинических симптомов гонореи.
гонорея латентная первичная (g. latens primaria) — Г. л., возникающая непосредственно вслед за заражением.
гонорея метастатическая (g. metastatica; греч. metastasis перемещение, переселение; син. Г. диссеминированная — осложненная Г. с поражением суставов, сердца, кожи, глаз и других органов, возникшим вследствие гематогенных метастазов при гонококковом сепсисе.
гонорея осложненная (g. complicata) — Г., при которой воспалительный процесс распространяется на другие органы, кроме уретры (у мужчин) или уретры и канала шейки матки (у женщин), или приводит к стриктурам и другим глубоким изменениям тканей, окружающих уретру.
гонорея ректальная (g. rectalis) — Г. с поражением слизистой оболочки прямой кишки.
гонорея свежая (g. recens) — Г. с давностью заболевания до двух месяцев.
гонорея семейная (g. familiaris) — малосимптомная Г. у обоих супругов, способная вызвать острое заболевание у третьего лица.
гонорея скрытая (g. latens) — см. Гонорея латентная.
гонорея торпидная (g. torpida) — вариант течения свежей Г., при котором с самого начала процесс протекает с незначительными объективными и субъективными нарушениями.
гонорея хроническая (g. chronica) — вяло протекающее заболевание Г. продолжительностью более двух месяцев или с неустановленной давностью.
гонорея экстрагенитальная (g. extragenitalis) — Г., при которой поражения, возникшие вследствие первичного внедрения гонококков, локализуются вне половых органов (гонорейные фарингиты, тонзиллиты и др.).
ГОНОСЕПСИС →← ГОНОПИЕМИЯ
Синонимы слова «ГОНОРЕЯ»:
БОЛЕЗНЬ, ВЕНЕРИЧЕСКАЯ БОЛЕЗНЬ, ГОНОРРЕЯ, ТРЕПАК, ТРИППЕР
Смотреть что такое ГОНОРЕЯ в других словарях:
ГОНОРЕЯ
(Gonorrhoea) — воспаление слизистой оболочки мочеиспускательного канала, вызываемое особыми низшими организмами, «гонококками». Гнойное отделение воспа… смотреть
ГОНОРЕЯ
(греч. gonórrhoia, от gónos — семя и rhéo — теку; по представлению древних греков, при Г. происходило истечение семени) триппер, перелой, инфекц… смотреть
ГОНОРЕЯ
ГОНОРЕЯ, -и, ж. Венерическая болезнь — гнойное воспаление мочеполовыхорганов. II прил. гонорейный, -ая, -ое.
ГОНОРЕЯ
гонорея ж. Венерическая болезнь, вызываемая гонококком; триппер.
ГОНОРЕЯ
гонорея
триппер, венерическая болезнь, гоноррея, трепак
Словарь русских синонимов.
гонорея
триппер
Словарь синонимов русского языка. Практический справочник. — М.: Русский язык.З. Е. Александрова.2011.
гонорея
сущ., кол-во синонимов: 5
• болезнь (995)
• венерическая болезнь (15)
• гоноррея (5)
• трепак (6)
• триппер (14)
Словарь синонимов ASIS.В.Н. Тришин.2013.
.
Синонимы:
болезнь, венерическая болезнь, гоноррея, трепак, триппер… смотреть
ГОНОРЕЯ
Гонорея (Gonorrhoea) — воспаление слизистой оболочки мочеиспускательного канала, вызываемое особыми низшими организмами, «гонококками». Гнойное отделение воспаленной слизистой оболочки, содержащее гонококки, перенесенное на здоровую другую слизистую ткань, немедленно вызывает ее заболевание. Так, довольно часто поражаются глаза (соn junctivitis etc. blennorrhoica) y новорожденных (см Бленнорея новорожденных). Гонококки впервые описаны Нейсером, а Бокхард культивировал их искусственно. Они круглой формы, диаметр — менее 0,001 мм, наичаще располагаются парно (диплококки) или кучками. Заболевание проявляется после 1-3 суток от заражения; протекает или остро, или хронически. Острая Г., характеризующаяся выделением сначала слизи, а потом гноя, ощущением щекотания, жжения и боли в канале, частыми позывами к мочеиспусканию, очень болезненному; при благополучном течении проходит в 1 -1<sup>1</sup>/<sub>2</sub> месяца, или же Г. становится хронической. Заразное начало из мочеиспускательного канала проникает к придатку яичка и вызывает его воспаление (Epididymitis acuta), выражающееся его увеличением, чрезвычайною болезненностью, общим лихорадочным состоянием; воспаление это через 3-4 недели может пройти благополучно, или обратиться в хроническое, или окончиться омертвением придатка. Семенной канатик также иногда воспаляется. Болезнь переходит иногда на мочевой пузырь, распространяется дальше на мочеточники и вызывает заболевание самих почек. Воспаление слизистой оболочки способно распространяться и в глубину тканей. Лимфатические железы и сосуды при Г. также поражаются, припухают. Наружные покровы воспаляются, отекают; иногда наступает даже омертвение крайней плоти. Хотя Г. болезнь чисто местная, но она сильно отражается на общем состоянии организма; нервная система расстраивается, развивается особое угнетенное состояние духа. Особо важное осложнение Г. — это поражение суставов, выражающееся их опуханием вследствие выпота жидкости в суставные сумки, болезненностью и медленно протекающее. В суставной жидкости находили гонококков. При таком специфическом поражении суставов наблюдается, как и при остром сочленовном ревматизме: заболевания сердечной сумки и внутрисердия, мозговых оболочек и т. д. Острая Г. у женщин имеет то же течение, что и у мужчин. Симптомы и течение болезни те же. От раздражения гноем наружных покровов развивается поражение кожи (eczema); Бартолиновы железы нагнаиваются; заболевания мочевого пузыря, внутренней оболочки и покровов матки (пара— и периметриты) и т. п. представляются тяжелыми осложнениями Г. Указывают, что Г. является очень часто причиною бесплодия. Хроническая Г. является почти всегда последствием запущенной острой формы. Слизистая оболочка канала утолщена, воспалена; в некоторых местах покрыта грануляциями или язвами, которые, заживая, покрываются рубцами. Образовавшееся местное сужение канала, в свою очередь, поддерживает хроническое воспаление слизистой оболочки, кот. выражается в слизисто-гнойном отделении в виде одной или нескольких капель. Лечение острой формы: обрывающее болезнь — в виде применения прижигающих средств, раствора азотнокислого серебра и т. д., и медленное — с помощью вяжущих и дезинфицирующих впрыскиваний. Внутрь употребляются разные бальзамические средства (копайский и некоторые другие бальзамы, скипидар, настойка сандального дерева и другие). При лечении требуется возможный покой, строгая диета. При хронической форме употребляются по преимуществу вяжущие, тонические средства и хирургические приемы при разрушении стриктур. <i> А. Л-ий. </i><br><br><br>… смотреть
ГОНОРЕЯ
IГоноре́я (gonorrhoea; греч. gonorrhoia истечение семени; синоним триппер)венерическая болезнь, вызываемая гонококком, характеризуется преимущественным… смотреть
ГОНОРЕЯ
– венерическое заболевание, вызываемое гонококком. Поражаются преимущественно слизистые оболочки мочеполовых органов. Возможно также поражение конъюнктивы, слизистых оболочек глотки, прямой кишки.
Гонококк – грамотрицательный парный кокк (диплококк). Вне человеческого организма гонококки мало устойчивы и гибнут по мере высыхания субстрата, в котором находятся, почти моментально погибают в мыльной воде, на них губительно действуют слабые растворы антисептических и антибактериальных средств. В организме человека гонококки относительно быстро приобретают устойчивость к антибиотикам и сульфаниламидным препаратам.
Гонорея передается, как правило, половым путем от больного гонореей или от бактерионосителя. Во время полового акта гонококк попадает на слизистую оболочку половых органов и мочеиспускательного канала и вызывает в них местное воспаление. При анальном половом акте может возникнуть гонококковое поражение прямой кишки, при оральном – носоглотки. Инфицирование глаз у взрослых изредка наблюдается при попадании на конъюнктиву гонококков с рук, загрязненных выделениями мочеполовых органов, а у новорожденного – при прохождении через родовые пути больной гонореей матери. Возможно также бытовое заражение девочек при нарушении гигиенических правил («горшечная» инфекция, пользование общими предметами личной гигиены и др.).
Из-за общности путей передачи возбудителя возможна смешанная инфекция, при которой, помимо гонококков, обнаруживаются хламидии, трихомонады, вирусы герпеса и др. В таких случаях после гибели гонококков воспалительный процесс могут поддерживать эти микроорганизмы. Гонорея часто отмечается у больных сифилисом.
Клиническая картина. Инкубационный период от 1 дня до 1 мес, чаще 2 – 4 дня. По течению выделяют острую (свежую) и хроническую гонорею. У мужчин гонорея проявляется чаще в форме уретрита, который характеризуется жгучими болями в мочеиспускательном канале в начале мочеиспускания, наличием слизисто-гнойных выделений из мочеиспускательного канала, гиперемией и слипанием (особенно по утрам) его наружного отверстия. Однако у многих больных субъективные расстройства (боли, жжение) выражены слабо, а количество отделяемого из уретры невелико.
Выделения из мочеиспускательного канала сначала скудные, серого цвета. Через 1 – 2 дня появляются гнойные, обильные, густые, желтовато-зеленого цвета выделения, которые пачкают белье. В ночное время возникают болезненные эрекции. При распространении процесса на шейку мочевого пузыря наблюдаются учащенные императивные позывы, боли в конце мочеиспускания, иногда примесь крови в моче. Общее состояние существенно не меняется, иногда незначительно повышается температура тела, отмечаются общая слабость, отсутствие аппетита.
Без лечения или при неправильном лечении гонорейный уретрит переходит в хроническую форму (давность инфекции более 2 мес). При этом отмечается слабовыраженная симптоматика – легкое покраснение губок уретры, скудные выделения, отсутствие субъективных растройств. Гонорейный уретрит может осложняться парауретритом, фимозом, парафимозом, эпидидимитом, простатитом, циститом, воспалением семенных пузырьков. Хроническое течение гонореи характеризуется периодическими обострениями, возникающими под влиянием полового возбуждения, приема алкоголя, острой пищи и т. д.
У женщин гонорея даже при остром течении протекает вяло, малозаметно. Почти у всех заболевших развивается гонорейный уретрит, сопровождающийся частыми позывами и режущей болью при мочеиспускании. Появляются гнойные выделения из влагалища, зуд и жжение в области наружных половых органов. Однако эти явления быстро проходят. Не чувствуя себя больной, женщина не обращается к врачу и ведет обычный образ жизни, являясь источником возбудителя инфекции. При этом воспалительный процесс продолжает распространяться, нередко поражая почти все отделы мочеполовой системы. При переходе возбудителей инфекции из полости матки в маточные трубы в них развивается воспалительный процесс, характеризующийся отеком, инфильтрацией и утолщением слизистой оболочки с формированием спаек и последующей обтурацией просвета. Маточная труба становится непроходимой для сперматозоидов и яйцеклетки, что ведет к бесплодию. Гонорейный сальпингит сопровождается постоянными болями внизу живота и в поясничной области, кровянистыми выделениями из влагалища. Нарушаются менструации (затягиваются, сопровождаются болями, становятся обильными). Хроническая гонорея у женщин протекает с периодическими обострениями, которые наступают под влиянием переохлаждения, во время менструации и т. д.
Девочки заболевают гонореей наиболее часто в возрасте 2 – 8 лет. Как правило, заражение происходит бытовым путем через предметы туалета и домашнего обихода, загрязненные выделениями больного. Обычно источником инфекции является мать, реже другие родственники и персонал, ухаживающий за ребенком. Вследствие возрастных анатомо-физиологических особенностей у девочек младшего возраста гонококки вызывают воспаление вульвы, влагалища, уретры. Внутренние половые органы поражаются крайне редко. Отмечаются ярко-красная гиперемия и отек больших половых губ, преддверия влагалища и промежности, обильные гнойные или слизисто-гнойные выделения из влагалища (гонорейный вульвовагинит). Заболевших беспокоят жжение и зуд в области наружных половых органов, болезненность при мочеиспускании.
Диагностика гонореи осуществляется только на основании обнаружения гонококков в мазках или посевах. Материал для микроскопического исследования и посевов у мужчин берут из уретры, при массаже предстательной железы, семенных пузырьков, у женщин – из уретры, канала шейки матки, прямой кишки.
Лечение проводится в кожно-венерологическом диспансере (амбулаторно или в стационаре). Показаниями для госпитализации служат осложнения гонореи (сальпингооофорит, простатит, артрит и др.), рецидивы и реинфекции гонореи, а также уклонение от амбулаторного лечения, отсутствие постоянного места жительства, хронический алкоголизм и другие социальные мотивы.
Результаты лечения во многом зависят от поведения самого больного. Во время лечения запрещается половая жизнь. Необходимо строго соблюдать правила личной гигиены, после мочеиспускания и туалета половых органов обязательно мыть руки с мылом. Нельзя выдавливать гной из мочеиспускательного канала ввиду опасности распространения инфекции. Следует воздерживаться от употребления острой и пряной пищи, алкоголя. Запрещаются езда на велосипеде, купание в бассейне, большие физические нагрузки. Рекомендуется обильное питье.
Основным в лечении гонореи является применение антибиотиков (пенициллинового, цефалоспоринового, тетрациклинового ряда, макролидов и др.).
Необходимо учитывать, что прекращение выделений из половых органов и исчезновение субъективных ощущений через 1 – 2 дня после начала приема лекарственных препаратов еще не означает полного излечения, так как гонококки могут длительно сохраняться в отдельных осумкованных очагах. С целью контроля за результатами лечения через 7 – 10 дней после его окончания производят так называемую провокацию различными методами (массаж уретры на буже, внутримышечное введение гонококковой вакцины, прием соленой, острой пищи, пива и др.) и затем берут мазки для бактериоскопического исследования. Провокацию и клиническое обследование повторяют через 1 мес. Лица, перенесшие гонорею, находятся под диспансерным наблюдением в течение 2 мес. В тех случаях, когда гонококки не выявляются в посевах и мазках, отсутствуют воспалительные изменения в уретре, предстательной железе, семенных пузырьках и куперовых железах у мужчин, боли, нарушения менструального цикла и явные пальпаторные изменения внутренних половых органов у женщин, – лица, перенесшие гонорею, признаются здоровыми и снимаются с учета. При гонорее не возникает иммунитета, предохраняющего от повторного заражения.
Прогноз в случаях своевременного и правильного лечения острой гонореи обычно благоприятный. Нарушение сроков лечения, его недостаточная эффективность могут привести к переходу заболевания в хроническую форму и различным осложнениям. Последствиями хронической гонореи у мужчин могут быть сужение мочеиспускательного канала, хронический простатит, нарушения половой функции, у женщин – хронический аднексит, бесплодие.
Профилактика. Основу борьбы с гонореей составляют меры общественной профилактики, которые заключаются в выявлении и санации лиц, являющихся источниками возбудителя инфекции, контроле за полнотой и качеством лечения, проведении санитарно-просветительной работы среди населения, обязательном обследовании всех членов семьи заболевшего гонореей.
Лучшим профилактическим средством является презерватив, одинаково предохраняющий от заражения гонореей как мужчину, так и женщину. Мужчинам в целях личной профилактики рекомендуется после случайного сношения тотчас же помочиться, обмыть с мылом половой член. Наиболее действенным методом профилактики гонореи является обильное промывание передней уретры раствором перманганата калия (1:6000), механически удаляющим с поверхности слизистой оболочки гонококков и создающим неблагоприятные условия для их размножения. Подобные промывания можно проводить повторно. Промывания эффективны в течение 1 – 2 ч после полового акта.
Личная профилактика у женщин менее надежна, чем у мужчин. До полового акта можно ввести во влагалище марлевый тампон, пропитанный раствором сулемы (1:3000) или протаргола (1:100), преддверие влагалища и уретру смазать вазелином. Сразу после сношения женщине рекомендуется убрать тампон, помочиться, обмыть половые органы с мылом и проспринцевать раствором перманганата калия (1:5000).
Для предупреждения заболевания гонореей дети должны спать отдельно от родителей, иметь отдельные предметы ухода (полотенце, ночной горшок и др.). Детей, поступающих в детский коллектив, должен осмотреть педиатр, а при подозрении на гонорею – венеролог. Обслуживающий персонал перед поступлением на работу в детское учреждение и в последующем каждые 3 мес также проходит осмотр венеролога…. смотреть
ГОНОРЕЯ
(греч. gonorrhoia — истечение семени; синоним — триппер, перелой), венерическое заболевание, вызываемое гонококком. Поражаются преимущественно … смотреть
ГОНОРЕЯ
гонорея
венерическая болезнь человека, вызываемая развитием на слизистых мочеполовых путей гонококков. См. также бленнорея.
(Источник: «Микробиология:… смотреть
ГОНОРЕЯ
ГОНОРЕЯгреч., от gony, семя, и rheo, теку. Триппер.Объяснение 25000 иностранных слов, вошедших в употребление в русский язык, с означением их корней.- … смотреть
ГОНОРЕЯ
— инфекционное заболевание, вызываемое гонококком Нейссера. Основной путь заражения половой. В редких случаях возможно бытовое заражение через предметы (постельное белье, ночные горшки, мочалки, губки, влагалищные зеркала и т.п.). Различают острую и хроническую гонорею. Острая гонорея начинается с зуда в мочеиспускательном канале, переходящего в резь (особенно при мочеиспускании) и выделений жидкого гноя желтовато-зеленого оттенка. Одновременно у мужчин отмечается покраснение и отечность наружного отверстия мочеиспускательного канала (передний гонорейный уретрит). На этой начальной стадии, если собрать мочу последовательно в два стакана, мутной окажется только первая порция мочи, а моча во втором стакане будет чистой, без примеси гноя (друхстаканная проба). При отсутствии лечения, употреблении алкоголя, при интенсивных физических, особенно спортивных, нагрузках процесс с передней уретры переходит на заднюю уретру и развивается тотальный гонорейный уретрит — в этой стадии моча при двухстаканной пробе будет мутной в обоих стаканах. Хроническая гонорея по сравнению с острой протекает более спокойно, вяло, гнойные выделения обычно скудные (порой 1-2 капли, склеивающие губки мочеиспускательного канала); слабее выражены также зуд в уретре и резь при мочеиспускании. Однако больные, так же как и при острой гонорее, очень заразны. При отсутствии лечения гонорея дает ряд осложнений: эпидидимит (поражение придатка яичка), простатит (воспаление простаты), везикулит (воспаление семерных пузырьков), а также сужение мочеиспускательного канала. Нередко причиной бесплодия у женщин и мужчин становится перенесенная ранее и недостаточно леченная гонорея…. смотреть
ГОНОРЕЯ
(gonorrhoea) венерическое заболевание, передающееся половым путем; вызывается бактериями вида Neisseria gonorrhoeae, которые поражают слизистые оболочки половых органов мужчин и женщин. Симптомы заболевания появляются примерно через неделю после заражения. Человека беспокоит боль во время мочеиспускания и гнойные выделения (хронический гонорейный уретрит (gleet)) из мочеиспускательного канала (у мужчин) или влагалища (у женщин); однако у некоторых женщин болезнь может протекать бессимптомно. Если гонорея развивается у женщины во время беременности, то во время прохождения ребенка через родовые пути инфекция может попасть ему в глаза (см. Бленнорея новорожденных). В запущенных, нелеченных случаях гонорея может распространиться на всю репродуктивную систему человека и в будущем явиться причиной его бесплодия; тяжелое воспаление мочеиспускательного канала у мужчин может затруднить процесс мочеиспускания (такое состояние называется стриктура). На более поздних стадиях заболевание может осложниться артритом, воспалением эндокарда, распространяющимся и на клапаны сердца (эндокардитом), а также привести к инфекционному, поражению глаз, вызывая конъюнктивит. Для лечения применяются сульфамиды, пенициллин или тетрациклин; эти лекарства являются особенно эффективными на ранних стадиях заболевания…. смотреть
ГОНОРЕЯ
венерическая болезнь, вызываемая микробом гонококком. Как правило, является результатом случайных половых связей. Возможна и внеполовая передача возбудителей инфекции через предметы домашнего обихода. Первые признаки Г. появляются обычно через 3–5 дней после заражения. У мужчин отмечаются жар, зуд и жжение в передней части мочеиспускательного канала, усиливающиеся при мочеиспускании. Наблюдаются скудные выделения серого цвета из мочеиспускательного канала, которые вскоре становятся гнойными и обильными. Процесс постепенно может распространиться на предстательную железу, семенные пузырьки, придатки яичек; возможны тяжелые осложнения. У женщин острая Г. протекает малозаметно. Гнойные выделения из влагалища, зуд и жжение в области наружных половых органов и промежности, режущая боль при мочеиспускании быстро проходят. Не чувствуя себя больной, женщина продолжает вести половую жизнь, становясь источником заражения для других людей. Если болезнь запустить, она распространится на все репродуктивные органы человека и может явиться причиной его бесплодия. … смотреть
ГОНОРЕЯ
венерическая болезнь, вызываемая микробом гонококком. Как правило, является результатом случайных половых связей. Возможна и внеполовая передача возбудителей инфекции через предметы домашнего обихода. Первые признаки Г. появляются обычно через 3–5 дней после заражения. У мужчин отмечаются жар, зуд и жжение в передней части мочеиспускательного канала, усиливающиеся при мочеиспускании. Наблюдаются скудные выделения серого цвета из мочеиспускательного канала, которые вскоре становятся гнойными и обильными. Процесс постепенно может распространиться на предстательную железу, семенные пузырьки, придатки яичек; возможны тяжелые осложнения. У женщин острая Г. протекает малозаметно. Гнойные выделения из влагалища, зуд и жжение в области наружных половых органов и промежности, режущая боль при мочеиспускании быстро проходят. Не чувствуя себя больной, женщина продолжает вести половую жизнь, становясь источником заражения для других людей. Если болезнь запустить, она распространится на все репродуктивные органы человека и может явиться причиной его бесплодия…. смотреть
ГОНОРЕЯ
ГОНОРЕ́Я, ї, ж.Венерична інфекційна хвороба – запалення слизової оболонки сечостатевих органів людини; трипер.Десь далеко заворухнеться огидливий спога… смотреть
ГОНОРЕЯ
1) Орфографическая запись слова: гонорея2) Ударение в слове: гонор`ея3) Деление слова на слоги (перенос слова): гонорея4) Фонетическая транскрипция сло… смотреть
ГОНОРЕЯ
(от греч. gоnos — семя и rheo — теку) (триппер), венерич. заболевание, вызываемое гонококком. Через 3-5 сут. после заражения появляются резь и гноетече… смотреть
ГОНОРЕЯ
ж. gonorrhea гонорея верхнего отдела женской мочеполовой системы — gonorrhea of female upper urogenital tract гонорея нижнего отдела женской мочеполовой системы — gonorrhea of female lower urogenital tract<p>— асимптомная гонорея — гонорея беременных — бессимптомная гонорея — гонорея девочек — латентная гонорея — метастатическая гонорея — осложнённая гонорея — острая гонорея — ректальная гонорея — свежая гонорея — семейная гонорея — скрытая гонорея — торпидная гонорея — хроническая гонорея — гонорея шейки матки — экстрагенитальная гонорея</p><div class=»fb-quote»></div>… смотреть
ГОНОРЕЯ
Венерическая болезнь, вызываемая гонококковой бактерией. Основные симптомы у мужчин: выделения из полового члена, ощущения боли и жжения во время мочеиспускания. У инфицированных женщин вначале симптомы могут не проявляться, но чаще имеются уретральные или влагалищные выделения, боль во время мочеиспускания и иногда боль в низу живота; серьезные случаи могут привести к воспалению тазовых органов, что очень болезненно. Если болезнь не лечить, она может стать хронической с рядом осложнений, включая воспаление простаты, артриты и серьезное воспаление мембран сердца…. смотреть
ГОНОРЕЯ
ГОНОРЕЯ (от греч . gonos — семя и rheo — теку) (триппер), венерическое заболевание, вызываемое гонококком. Через 3-5 сут после заражения появляются резь и гноетечение из мочеиспускательного канала. Возможны воспалительные осложнения наружные (баланопостит) и внутренние (простатит, эпидидимит, оофорит, эндометрит) половых органов, мочевого пузыря (цистит), суставов (артрит) и др. При попадании гонококка в глаз развивается бленнорея. Гонорея — нередкая причина бесплодия. Своевременное и правильное лечение обеспечивает полное выздоровление.<br><br><br>… смотреть
ГОНОРЕЯ
ГОНОРЕЯ (от греч. gonos — семя и rheo — теку) (триппер) — венерическое заболевание, вызываемое гонококком. Через 3-5 сут после заражения появляются резь и гноетечение из мочеиспускательного канала. Возможны воспалительные осложнения наружные (баланопостит) и внутренние (простатит, эпидидимит, оофорит, эндометрит) половых органов, мочевого пузыря (цистит), суставов (артрит) и др. При попадании гонококка в глаз развивается бленнорея. Гонорея — нередкая причина бесплодия. Своевременное и правильное лечение обеспечивает полное выздоровление.<br>… смотреть
ГОНОРЕЯ
— (от греч. gonos — семя и rheo — теку) (триппер) — венерическоезаболевание, вызываемое гонококком. Через 3-5 сут после зараженияпоявляются резь и гноетечение из мочеиспускательного канала. Возможнывоспалительные осложнения наружные (баланопостит) и внутренние (простатит,эпидидимит, оофорит, эндометрит) половых органов, мочевого пузыря(цистит), суставов (артрит) и др. При попадании гонококка в глазразвивается бленнорея. Гонорея — нередкая причина бесплодия. Своевременноеи правильное лечение обеспечивает полное выздоровление…. смотреть
ГОНОРЕЯ
(от греческого gonos — семя и rheo — теку) (триппер), венерическое заболевание, вызываемое гонококком. Через 3-5 суток после заражения появляются резь и гноетечение из мочеиспускательного канала. Возможны воспалительные осложнения наружных (баланопостит) и внутренних (простатит, эпидидимит, оофорит, эндометрит) половых органов, мочевого пузыря (цистит), суставов (артрит) и др. При попадании гонококка в глаз развивается бленнорея. Гонорея — нередкая причина бесплодия. Своевременное лечение обеспечивает полное выздоровление…. смотреть
ГОНОРЕЯ
⊲ ГОНОРЕЯ 1717 (гоне- 1731, -рр- 1761, -еа 1731), и, ж.Гр. γονόρροια, лат. gonorhoea.Венерическая болезнь.Болѣзнь у него Якова францужская, называется… смотреть
ГОНОРЕЯ
корень — ГОНОРЕ; окончание — Я; Основа слова: ГОНОРЕВычисленный способ образования слова: Бессуфиксальный или другой∩ — ГОНОРЕ; ⏰ — Я; Слово Гонорея со… смотреть
ГОНОРЕЯ
— венерическое урогенитальное инфекционное заболевание, передающееся преимущественно половым путем. Возбудителем заболевания является гонококк, которые поражается слизистую оболочку мочеполовых органов (мочеиспускательный канал, цервикальный канал и др.). Реже поражаются другие органы (например, сердце).
Источник: «Медицинская Популярная Энциклопедия»… смотреть
ГОНОРЕЯ
-и, ж.
Венерическая болезнь — гнойное воспаление мочеиспускательного канала, вызываемое гонококком; триппер.[греч. γονό’’ρ‛ροια]Синонимы:
болезнь, в… смотреть
ГОНОРЕЯ
belsoğukluğu* * *
ж, мед.
belsoğukluğuСинонимы:
болезнь, венерическая болезнь, гоноррея, трепак, триппер
ГОНОРЕЯ
гоноре́я,
гоноре́и,
гоноре́и,
гоноре́й,
гоноре́е,
гоноре́ям,
гоноре́ю,
гоноре́и,
гоноре́ей,
гоноре́ею,
гоноре́ями,
гоноре́е,
гоноре́ях
(Источник: «Полная акцентуированная парадигма по А. А. Зализняку»)
.
Синонимы:
болезнь, венерическая болезнь, гоноррея, трепак, триппер… смотреть
ГОНОРЕЯ
ж мед
blenorragia f, gonorreia fСинонимы:
болезнь, венерическая болезнь, гоноррея, трепак, триппер
ГОНОРЕЯ
гоноре́я
(від грец. γόνος – сім’я і ρέω – течу)
венерична хвороба, що характеризується запаленням слизової оболонки сечостатевих органів, можливо ураження кон’юнктиви, іноді – прямої кишки, спричинюється гонококом. Зараження відбувається переважно статевим шляхом…. смотреть
ГОНОРЕЯ
Ударение в слове: гонор`еяУдарение падает на букву: еБезударные гласные в слове: гонор`ея
ГОНОРЕЯ
гонорея; ж.
(гр., сім’я і течу)
венерична хвороба, що характеризується запаленням слизової оболонки сечостатевих органів, можливо ураження кон’юнктиви, іноді — прямої кишки, спричинюється гонококом. Зараження відбувається переважно статевим шляхом…. смотреть
ГОНОРЕЯ
(gonorrhoea; греч. gonorrhoia истечение семени; от гоно- + rhoia истечение; син. триппер) венерическая болезнь, вызываемая гонококками (Neisseria gonorrhoeae), характеризующаяся преимущественным поражением слизистых оболочек мочеполовых органов…. смотреть
ГОНОРЕЯ
ж. мед.blennorragie fСинонимы:
болезнь, венерическая болезнь, гоноррея, трепак, триппер
ГОНОРЕЯ
Венерична хвороба, спричинена гонококами; упродовж 3-5 днів після зараження у чоловіків з’являється гноєтеча з сечовивідного каналу, у жінок — білі; за… смотреть
ГОНОРЕЯ
(1 ж), Пр. о гоноре/еСинонимы:
болезнь, венерическая болезнь, гоноррея, трепак, триппер
ГОНОРЕЯ
сущ. жен. рода, только ед. ч.мед.гонорея
ГОНОРЕЯ
венерична хвороба, спричинена гонококами; упродовж 3-5 днів після зараження у чоловіків з’являється гноєтеча з сечовивідного каналу, у жінок — білі; занедбана г. призводить до ускладнень і може викликати неплідність…. смотреть
ГОНОРЕЯ
імен. жін. роду, тільки одн.мед.гонорея
ГОНОРЕЯ
гоноре́я, гоноре́иСинонимы:
болезнь, венерическая болезнь, гоноррея, трепак, триппер
ГОНОРЕЯ
-ї, ж. Венерична інфекційна хвороба – запалення слизової оболонки сечостатевих органів людини; трипер.
ГОНОРЕЯ
ж. мед.gonorrea f, blenorragia f
ГОНОРЕЯ
ГОНОРЕЯ гонореи, мн. нет, ж. (греч. gonorroia, букв. истечение семени) (мед.). Венерическая болезнь — гнойное воспаление мочевых путей; то же, что триппер.<br><br><br>… смотреть
ГОНОРЕЯ
гонор’ея, -иСинонимы:
болезнь, венерическая болезнь, гоноррея, трепак, триппер
ГОНОРЕЯ
淋病 〈复二〉-ей〔阴〕淋病. Синонимы:
болезнь, венерическая болезнь, гоноррея, трепак, триппер
ГОНОРЕЯ
זיבהСинонимы:
болезнь, венерическая болезнь, гоноррея, трепак, триппер
ГОНОРЕЯ
гонорея [гр. gonorrhoia < gonos семя+ rhed теку] ^- иначе триппер — заразная венерическая болезнь, вызываемая гонококком.
ГОНОРЕЯ
Гоноре́яkisalisali ед., kisonono ед., tego (-)
ГОНОРЕЯ
гоноре’я, гоноре’и, гоноре’и, гоноре’й, гоноре’е, гоноре’ям, гоноре’ю, гоноре’и, гоноре’ей, гоноре’ею, гоноре’ями, гоноре’е, гоноре’ях
ГОНОРЕЯ
гонорея, гонор′ея, -и, ж. Венерическая болезнь гнойное воспаление мочеполовых органов.прил. гонорейный, -ая, -ое.
ГОНОРЕЯ
f
Gonorrhoe f, Tripper m
восходящая гонореягонорея глазгонорея глаз новорождённыхложная гонореяметастатическая гонорея
ГОНОРЕЯ
ГОНОРЕЯ, -и, ж. Венерическая болезнь — гнойное воспаление мочеполовых органов. || прилагательное гонорейный, -ая, -ое.
ГОНОРЕЯ
ж.
blenorragia
Итальяно-русский словарь.2003.
Синонимы:
болезнь, венерическая болезнь, гоноррея, трепак, триппер
ГОНОРЕЯ
-ї, ж. Венерична інфекційна хвороба – запалення слизової оболонки сечостатевих органів людини; трипер.
ГОНОРЕЯ
Орн Орегон Орг Оон Ороген Рено Онер Нер Рон Егор Горн Гонорея Гонор Гея Яро Ген Гон Гор Горе Рог Негр Нея Огон
ГОНОРЕЯ
Начальная форма — Гонорея, единственное число, женский род, именительный падеж, неодушевленное
ГОНОРЕЯ
Гоноре́я, -pе́ї, -ре́єю (гр.)
ГОНОРЕЯ
ГОНОРЕЯ ж. греч. болезненное течение из половых частей.
ГОНОРЕЯ
гонорея триппер, венерическая болезнь, гоноррея, трепак
ГОНОРЕЯ
1) blennorragie
2) chaudepisse
3) gonococcie
4) gonorrhée
ГОНОРЕЯ
ГОНОРЕЯ — триппер; болезнь половых органов.
ГОНОРЕЯ
гонорея = ж. мед. gonorrhoea.
ГОНОРЕЯ
гонореяж мед. ἡ βλεννόρροια, ἡ γο-νόρροια.
ГОНОРЕЯ
гоноре́я
іменник жіночого роду
| Гонорея | ||
|---|---|---|
|
|
||
| Культивирование возбудителя на питательной среде. | ||
| МКБ-10 | A54 | |
| МКБ-9 | 098098 | |
| MeSH | D006069 | D006069 |
Гоноре́я (от др.-греч. γόνος «семенная жидкость» и ῥέω «теку») — инфекционное заболевание, вызываемое грамотрицательным диплококком — гонококком лат. Neisseria gonorrhoeae, Передаваемая половым путём и характеризующаяся поражением слизистых оболочек мочеполовых органов. Относится к венерическим заболеваниям.
Элекгронограмма ультратонких срезов гонококка. а) видна наружная мембрана клеточной стенки в бинарное деление гонококка; б) отделяемое уретры больного, гонококки на эпителиальной клетке.
При гонорее поражаются слизистые оболочки чаще всего половых путей, но могут поражаться слизистая прямой кишки, конъюнктива (в таком случае болезнь называется бленнорея).
Содержание
- 1 История
- 2 Возбудитель
- 3 Факторы вирулентности Neisseria gonorrhoeae
- 4 Клинические проявления
- 5 Профилактика
- 6 Диагностика
- 7 Лечение
- 8 См. также
- 9 Примечания
[править] История
Гонорея упоминается еще в Библии, как один из источников ритуальной нечистоты[1].
[править] Возбудитель
Гонококк (Neisseria gonorrhoeae)
N.gonorrhoeae. Мазок из гноя. Окраска метиленовым синим
Гонококки — вид грамотрицательных диплококков рода Neisseria. Вызывают гонорею — антропонозную венерическую инфекцию, характеризующуюся гнойным воспалением слизистых оболочек, чаще мочеполовой системы.
Возбудитель гонореи в мазке гноя (окраска по Граму).
Заболевания: уретрит, цервицит, сальпингит, проктит, бактериемия, артрит, конъюнктивит (бленнорея), фарингит. Реже вызывают воспаление глотки и прямой кишки. Источник инфекции — больной человек. Возбудитель передаётся половым путём, реже — через предметы обихода (белье, полотенце, мочалка). При бленнорее заражение новорожденного происходит через инфицированные родовые пути матери. Род Neisseria включает более 20 видов: N. canis, N. cinerea, N. denitrificans, N. elongata, N. flavescens, N. gonorrhoeae, N. lactamica, N. macacae, N . meningitidis, N. mucosa, N. polysaccharea, N. sicca, N. subflava и др. Гонококки — грамотрицательные диплококки (от греч. diplo — двойной) бобовидной формы, располагаются парами, прилегая друг к другу вогнутой стороной (размером 1,25-1,0 х 0,7-0,8 мкм). Имеют нежную капсулу и пили. В гнойном отделяемом характерно расположение гонококков внутри и вне фагоцитирующих клеток — лейкоцитов (незавершённый фагоцитоз).
[править] Факторы вирулентности Neisseria gonorrhoeae
| Факторы вирулентности | Биологический эффект |
|---|---|
| Пили (белок пилин) | Прикрепление гонококков к эпителию влагалища, фаллопиевых труб и полости рта |
| Капсула | Антифагоцитарная активность |
| Белки наружной мембраны | |
| Протеин I (Por-пориновый белок) | Способствует внутриклеточному выживанию бактерий, препятствуя слиянию лизосом с
фагосомой нейтрофилов |
| Протеин II (Ора — Opacity protein; Opacity — мутность), то есть белок мутности; | Опосредует плотное прикрепление к эпителиальным клеткам и инвазию внутрь клеток |
| Протеин III (Rmp — Reduction modifiable protein) | Защищает поверхностные антигены (Рог-белок, липоолигосахарид) от бактерицидных антител |
| LOS (Lipooliqosaccharide) | Липоолигосахарид обладает свойствами эндотоксина |
| IgAl-протеаза | Разрушает IgAl |
| Бета-лактамаза | Гидролизует бета-лактамное кольцо пенициллинов |
[править] Клинические проявления
Заболевание проявляется через 3-7 суток после заражения; протекает остро или хронически. Острая гонорея характеризуется выделением слизи, гноя, ощущением щекотания, жжения и боли в терминальном отделе уретрального канала, частыми позывами к мочеиспусканию, очень болезненному[2]. Приблизительно у половины зараженных людей не наблюдается никаких симптомов, особенно в начале заболевания. Наиболее склонны к малосимптомному/бессимптомному течению заболевания женщины.
Из мочеиспускательного канала микроорганизм проникает к придатку яичка и вызывает его воспаление (эпидидимит, орхоэпидидимит — воспаление всей структуры — яичко + придаток), выражающееся увеличением, чрезвычайной болезненностью, общим лихорадочным состоянием. Воспаление это через 3-4 недели может пройти благополучно, или обратиться в хроническое, или окончиться омертвением придатка. Семенной канатик иногда воспаляется.
Болезнь переходит иногда на мочевой пузырь, распространяется дальше на мочеточники и вызывает заболевание самих почек. Воспаление слизистой оболочки способно распространяться и в глубину тканей. Лимфатические узлы также поражаются при гонорее и припухают. Наружные покровы воспаляются, отекают. Иногда наступает даже омертвение крайней плоти.
Острая гонорея у женщин имеет то же течение, что и у мужчин. Симптомы и течение болезни те же. От раздражения гноем наружных покровов развивается поражение кожи (экзема). Бартолиновы железы нагнаиваются. Заболевания мочевого пузыря, внутренней оболочки и покровов матки (пара— и периметриты) и т. п. представляются тяжёлыми осложнениями гонореи. Очень часто гонорея является причиной бесплодия.
[править] Профилактика
Для профилактики гонореи, как и других ИППП, рекомендуется пользоваться латексными, а при их непереносимости — полиуретановыми, но не натуральными мембранными презервативами[3][4].
В случае незащищенного полового контакта не рекомендуется проводить антибактериальную профилактику, за исключением случаев контакта с партнёром, имеющим высокую вероятность инфицирования. С целью профилактики гонореи возможно, хотя и не описано ни в одном руководстве, применение антибактериальных препаратов до или вскоре после полового акта. Основным условием, в какой-то мере оправдывающим применение средств антибактериальной профилактики является контакт с предположительно инфицированным партнером и невозможность, по ряду причин, ожидания развития/отсутствия инфекции. Основным таблетированным препаратом, применение которого возможно при гонорее или риске её развития, является цефиксим, предпочтительно — диспергируемая таблетка 400 мг однократно.
Планомерное применение антибиотиков после каждого незащищенного контакта чревато развитием устойчивости микроорганизмов, что приведет, в последующем, к неудачам терапии и тяжёлым осложнениям. Ранее эффективный, азитромицин в настоящее время не используется при лечении гонореи[5][6][7] и, естественно, для её профилактики. Несмотря на невысокий, по сравнению, например, с фторхинолонами (ципрофлоксацин, офлоксацин и другие) уровень устойчивости, последняя превышает рекомендованный ВОЗ для социально опасных инфекций 5 % порог[4]. Превентивное использование азитромицина, возможно, оправданно в качестве профилатики генитальной хламидийной инфекции, однако небольшое количество исследований не может служить доказательством этого потенциально полезного свойства макролидов.
[править] Диагностика
Микробиологическая диагностика.
- Бактериоскопический метод — окраска двух мазков:
- по Граму;
- 1 % водным раствором метиленового синего и 1 % спиртовым раствором эозина.
- Бактериологический метод: посев на питательные среды, содержащие нативные белки крови, сыворотки или асцитической жидкости; используют безасцитные среды (например, среда КДС-1 с гидролизатом казеина, дрожжевым аутолизатом и нативной сывороткой); оптимум роста в атмосфере 10—20 % углекислого газа, при рН 7,2—7,4 и температуре 37 °C.
- Серологический метод: РСК (реакция Борде-Жангу) или РИГА с сывороткой крови больного. Молекулярно-биологический метод — тест с ДНК-зондом (метод амплификации нуклеиновых кислот — МАНК).
[править] Лечение
Лечение гонореи сводится к применению курса антибиотиков. Средством выбора при острой неосложненной гонорее является цефиксим, принимаемый перорально, однократно, в дозе 400 мг. При осложненной гонорее, как и при гонококковом фарингите показано применение цефтриаксона 250 мг.
В связи с высокой частотой сочетания гонореи с хламидийной и микоплазменной инфекцией (Chlamydia trachomatis, Mycoplasma genitalium, Ureaplasma urealyticum), рекомендовано одновременное применение доксициклина 100 мг 2 раза в сутки — 7 сут (наиболее безопасная форма — доксициклин моногидрат — или азитромицина 1 гр. однократно.
При хламидийном уретрите у мужчин наибольшей эффективностью, в том числе при сравнеии с азитромицином, обладает доксициклин[8].
[править] См. также
| Фото и Видео на Викискладе? |
- Инфекционное заболевание
- Венерическое заболевание
[править] Примечания
- ↑ Гонорея // Еврейская энциклопедия Брокгауза и Ефрона. — СПб., 1906—1913.
- ↑ Гонорея // Энциклопедический словарь Брокгауза и Ефрона: В 86 томах (82 т. и 4 доп.). — СПб., 1890—1907.
- ↑ Centers for Disease Control and Prevention. Sexually Transmitted Diseases Treatment Guidelines, 2010. Morbidity and Mortality Weekly Report (MMWR) 2010;59 (RR-12):1-114;
- ↑ 1 2 HO. Guidelines for the management of sexually transmitted infections. Geneva: World Health Organization, 2003.
- ↑ Canadian Guidelines on Sexually Transmitted Infections, 2008 Edition (Updated Jan 2010). Ottawa, ON: Public Health Agency of Canada. Available at: http://www.phac-aspc.gc.ca/std-mts/sti-its/pdf/sti-its-eng.pdf;
- ↑ 17th WHO Model List of Essential Medicines. Unedited report of the 18th Expert Committee on the Selection and Use of Essential Medicines. 21-25 March 2011, Accra, Ghana. Available at URL: http://www.who.int/selection_medicines/Complete_UNEDITED_TRS_18th.pdf. Last access 19, May 2011;
- ↑ Bignell C. 2009 European (IUSTI/WHO) guideline on the diagnosis and treatment of gonorrhoea in adults. International journal of STD & AIDS 2009 Jul;20(7):453-7.
- ↑ Korolev S, Rafalski VV. Single-dose azithromycin vs 7 days doxycycline for Chlamydia trachomatis urethritis in men: a systematic review and meta-analysis of randomised clinical trials. Abstracts of 18th European Congress of Clinical Microbiology and Infectious Diseases, Barcelona, Spain; 19-22, April 2008. Clin Microbiol Infect 2008; 12 (Suppl) [Abstract P1545]; Schwebke JR, Rompalo A, Taylor S, et al. Re-evaluating the treatment of nongonococcal urethritis: emphasizing emerging pathogens-a randomized clinical trial. Clin Infect Dis 2011 Jan;52(2):163-70
| |
|
|---|---|
| Бактерии | Мягкий шанкр (Haemophilus ducreyi) · Хламидиоз / Венерическая лимфогранулёма (Chlamydia trachomatis) · Паховая гранулёма (Klebsiella granulomatis) · Гонорея (Neisseria gonorrhoeae) · Сифилис (Treponema pallidum) · Уреаплазмоз (Ureaplasma urealyticum) |
| Протозоа | Трихомониаз (Trichomonas vaginalis) |
| Паразиты | Фтириаз / Лобковые вши (Pthirus pubis) |
| Вирусы | СПИД (ВИЧ) · Рак шейки матки / Генитальные кондиломы (Папилломавирус человека) · Гепатит B (Вирус гепатита B) · Гепатит C · Герпес (Вирус простого герпеса второго типа) · Контагиозный моллюск (Molluscum contagiosum virus) |
| Неспецифические воспаления |
женские: Цервицит · Воспаление тазовых органов мужские: Эпидидимит · Простатит общие: Проктит · Уретрит / Негонококковый уретрит |
Гонорея (триппер)
Гонорея (её иногда называют «триппер») — это инфекционное заболевание, которое передаётся при незащищённом половом контакте. В статье разбираем, как диагностируют заражение, чем лечат гонорею и какие осложнения могут возникнуть без лечения.
СОДЕРЖАНИЕ
Гонорея: определение болезни
Классификация и стадии развития гонореи
Когда стоит обратиться к врачу
Гонорея: определение болезни
Гонококковая инфекция (гонорея, или триппер) — заболевание, вызываемое бактериями гонококками (Neisseria gonorrhoeae) и чаще всего передаваемое половым путём. Редко встречаются случаи так называемого вертикального заражения — инфицирования ребёнка при прохождении родовых путей.
По данным Всемирной организации здравоохранения, ежегодно гонореей заболевают более 70 миллионов человек.
Чаще инфекция поражает органы мочеполовой системы и прямую кишку, реже — горло, нос, глаза и миндалины. Заболеть могут как мужчины, так и женщины всех возрастов, но чаще гонорею диагностируют у молодых людей от 15 до 24 лет.
У женщин заболевание часто протекает бессимптомно, поэтому пациентки обращаются к врачу на поздней стадии болезни, когда появляются осложнения. У мужчин гонорея имеет выраженную симптоматику.
Возбудитель гонореи
Возбудитель гонореи — гонококк — гноеродная бактерия Neisseria gonorrhoeae, по форме похожая на зерно боба.
Длина гонококка составляет в среднем 1,5 мкм, ширина — 0,8 мкм. Если посмотреть на бактерию под электронным микроскопом, на её поверхности можно увидеть тонкие нити — пили, которые ответственны за прикрепление и выживаемость гонококков на клетках слизистой оболочки.
Как передаётся гонорея
Гонореей заражаются преимущественно половым путём. Инфицирование может произойти как при вагинальном, так и при оральном или анальном контакте.
Другие способы передачи гонореи:
- трансплацентарный — через плаценту от инфицированной матери к ребёнку;
- трансфузионный — при переливании крови от инфицированного донора.
Гонореей нельзя заразиться через поцелуи, объятия или сиденье унитаза.
Симптомы гонореи
Различают «свежую» гонорею, заражение которой состоялось менее 2 месяцев назад, и хроническую, когда человек инфицирован дольше 2 месяцев.
Как правило, инфекционный процесс начинается в нижних отделах мочеполовой системы и включает:
- уретрит — воспаление уретры;
- цистит — воспаление мочевого пузыря;
- цервицит — воспаление шейки матки;
- вульвовагинит — воспаление слизистой оболочки наружных женских половых органов и влагалища.
Симптомы гонореи у женщин
В большинстве случаев гонорея у женщин длительно протекает бессимптомно. Иногда инфекция проявляется симптомами, связанными с воспалением мочеполовых органов.
Симптомы гонореи у женщин:
- зуд в области половых органов,
- боль при половом контакте,
- изменение характера выделений,
- боль или жжение во время мочеиспускания,
- тянущая боль в животе.
Из-за того что симптомы часто стёрты, женщины длительно не обращаются к врачу и выступают потенциальным источником заражения.
Симптомы гонореи у мужчин
У мужчин гонорея имеет ярко выраженную симптоматику и проявляется острым воспалением мочеиспускательного канала — уретритом.
Основное проявление уретрита у мужчин — обильные гнойные выделения из полового члена. В запущенных случаях к гною примешивается кровь.
К другим симптомам гонореи у мужчин относятся:
- боль и жжение во время мочеиспускания,
- боль или припухлость в яичках.
Кроме того, как у мужчин, так и у женщин может появиться зуд в заднем проходе, запор, кровянистые выделения из ануса, боль в горле, воспаление лимфатических узлов на шее, конъюнктивит.
Если заболевание не лечить, появляются симптомы интоксикации: повышенная утомляемость, высокая температура. В некоторых случаях гонорея переходит в скрытую форму и постепенно разрушает внутренние органы.
Классификация и стадии развития гонореи
Согласно Международной классификации болезней 10-го пересмотра (МКБ-10), выделяют следующие виды гонореи:
- гонококковая инфекция нижних отделов мочеполового тракта, не распространяющаяся на парауретральные и придаточные железы — гонококковая разновидность уретрита, цистита, вульвовагинита, цервицита;
- гонококковая инфекция нижних отделов мочеполового тракта с присоединением к воспалительному процессу парауретральных и придаточных желёз — гонококковый абсцесс больших вестибулярных желёз;
- гонококковый пельвиоперитонит и другая гонококковая инфекция мочеполовых органов — гонококковая разновидность эпидидимита, орхита, простатита, воспалительное заболевание органов малого таза у женщин;
- гонококковая инфекция глаз — гонококковая разновидность конъюнктивита, иридоциклита, гонококковая офтальмия новорождённых;
- гонококковая инфекция костно-мышечной системы — гонококковая разновидность артрита, бурсита, остеомиелита, синовита, теносиновита;
- гонококковый фарингит;
- гонококковая инфекция аноректальной области;
- другие гонококковые инфекции — гонококковая разновидность абсцесса мозга, эндокардита, менингита, миокардита, перикардита, перитонита, пневмонии, сепсиса, поражения кожи.
Стадии развития гонореи
Если гонорею не лечить, то по мере своего развития заболевание проходит три последовательные стадии:
- Инкубационный период — в это время гонококки активно размножаются в организме, но симптомов болезни ещё нет. Инкубационный период может длиться от 2 до 10 дней. В этот период пациенты не подозревают о том, что инфицированы, но могут заражать половых партнёров.
- Острая стадия — период ярких проявлений гонореи. Без лечения может продолжаться до 2 месяцев.
- Хроническая стадия — сменяет острый период и может длиться на протяжении нескольких лет. Характеризуется волнообразным течением гонореи — периоды рецидивов сменяют периоды затишья. На этой стадии развиваются характерные осложнения гонореи.
Осложнения гонореи
Гонококковая инфекция может сопровождаться локальными или обширными осложнениями как у мужчин, так и у женщин.
Локальные осложнения гонореи у мужчин:
-
Орхоэпидидимит — наиболее часто осложнение гонореи у мужчин, которое характеризуется воспалением яичка и его придатка.
Острый гонорейный орхоэпидидимит проявляется трудностями с мочеиспусканием и резкой болью в мошонке и промежности. Болевые ощущения также могут распространяться в область прямой кишки.
Мошонка отекает, а при пальпации определяется плотное образование. Хронический гонорейный орхоэпидидимит — одна из причин мужского бесплодия. -
Стриктура уретры — патологическое сужение мочеиспускательного канала, которое приводит к затруднению мочеиспускания.
-
Парауретрит — воспаление парауретральных желёз, которое проявляется дискомфортом, жжением и болезненностью мочеиспускательного канала. Кроме того, появляются боли при половом контакте.
-
Везикулит — поражение семенных пузырьков. Основной симптом — появление в эякуляте кровянистых прожилок и спонтанные болезненные эрекции. Кроме того, пациенты могут жаловаться на боль и дискомфорт в области мочеиспускательного канала и заднего прохода. Болевые ощущения усиливаются при половом контакте.
-
Простатит — воспаление предстательной железы, которое сопровождается болями и трудностями с мочеиспусканием. Моча отходит слабой струёй и небольшими порциями. Боль ощущается в заднем проходе, паху, мошонке и яичках.
Локальные осложнения гонореи у женщин
Наиболее частыми осложнениями гонореи у женщин выступают воспалительные заболевания малого таза:
- сальпингоофорит (аднексит) — воспаление маточных труб и яичников;
- эндометрит — воспалительный процесс в верхнем слое эндометрия (внутренней слизистой оболочки матки);
- вестибулит — воспаление преддверия влагалища;
- парауретрит — поражение парауретральных ходов и желёз;
- бартолинит — это воспаление большой железы преддверия влагалища (бартолиновой железы);
- цистит — поражение мочевого пузыря;
- пельвиоперитонит — острое состояние, которое возникает при воспалении брюшины из-за гонококковой инфекции.
Основной симптом таких осложнений — схваткообразные боли в области нижней части живота, а также обильные гнойные или слизистые влагалищные выделения.
Хроническое воспаление в мочеполовой системе — основная причина женского бесплодия. Если же беременность наступает, то хроническая гонорея может стать причиной акушерских осложнений: внематочной беременности, самопроизвольного аборта, преждевременных родов, патологий развития плода.
Обширные осложнения гонореи у мужчин и женщин
Диссеминированная (обширная) гонорейная инфекция развивается, если гонококки попадают в кровь и с ней распространяются по всему организму. Такое состояние проявляется резким повышением температуры и симптомами со стороны суставов, кожи и внутренних органов.
В зависимости от того, какой орган поражён, могут развиться следующие тяжёлые осложнения:
- менингит — воспаление оболочек головного мозга;
- эпидуральный абсцесс — гнойное воспаление спинного мозга;
- абсцесс печени — гнойное воспаление печени;
- эндокардит — воспаление внутренней оболочки сердца (эндокарда);
- миоперикардит — воспаление структур сердца;
- пневмония — воспаление лёгочной ткани;
- теносиновит — воспаление сухожильных оболочек;
- артрит — воспаление суставов;
- перигепатит — воспаление фиброзной капсулы печени.
Видимыми проявлениями обширных осложнений гонококковой инфекции выступают сыпь на коже (геморрагическая сыпь), суставные боли (гонококковый артрит) и участки уплотнений на ладонях и стопах (ладонно-подошвенный кератоз).
Геморрагическая сыпь — высыпания на коже, которые в основном локализуются в области суставов рук и ног. Сначала появляется мелкая красная сыпь, которая быстро увеличивается в размерах и со временем превращается в пузырьки с алым содержимым.
Гонококковый артрит — одностороннее поражение суставов. Чаще всего воспаление развивается в суставах пальцев рук и ног, в коленных, локтевых, голеностопных, плечевых и тазобедренных суставах. Кроме того, резко повышается температура, кожа над суставом краснеет и отекает.
Гонококковый артрит чаще всего развивается в суставах пальцев рук и ног, в коленных, локтевых, голеностопных, плечевых и тазобедренных суставах
Ладонно-подошвенный, или гонорейный, кератоз — на коже стоп и ладоней появляются тёмные уплотнения, похожие на мозоли.
Когда стоит обратиться к врачу
Если у человека появились странные симптомы вроде боли при мочеиспускании, зуда или гнойных выделений из половых органов, следует незамедлительно обратиться за консультацией к врачу.
Кроме того, специалиста обязательно нужно посетить, если у полового партнёра диагностировали гонорею.
Женщин консультирует врач-гинеколог и дерматовенеролог, мужчин — уролог или дерматовенеролог.
На приёме специалист проведёт осмотр слизистых оболочек половых органов и рта, а чтобы поставить точный диагноз, назначит лабораторные исследования.
Диагностика гонореи
Для диагностики гонореи применяются микроскопические, бактериологические и молекулярно-генетические лабораторные исследования.
Наиболее точный метод диагностики гонореи — полимеразно-цепная реакция в режиме реального времени (ПЦР).
ПЦР-тест на гонорею
Полимеразная цепная реакция, или ПЦР-тест, — исследование, которое определяет генетический материал (ДНК) Neisseria gonorrhoeae в моче или мазке, полученном из половых органов.
19.21.1. Соскоб (+450 ₽) 
Соскоб (+450 ₽) Кач. 1 день

19.65.1. Соскоб (+450 ₽) 
Соскоб (+450 ₽) Колич. 1 день

19.21.2. 
Колич. 1 день

19.65.2. 
1 день

Если тест окажется положительным, врач, скорее всего, посоветует сдать анализ и на другие инфекции, передаваемые половым путём. Например, на ВИЧ, гепатит B, трихомониаз, сифилис, хламидиоз, потому что их часто выявляют вместе.
28.93. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 1 день

28.97.2. 
1 день

28.97.1. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 1 день

28.95. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 2 дня

28.94. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 1 день

28.330. Взятие (2 вида, +670 ₽) 
Взятие (2 вида, +670 ₽) 3 дня

28.331. Взятие (2 вида, +220 ₽) 
Взятие (2 вида, +220 ₽) 3 дня

28.332. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 1 день

28.96.1. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 1 день

Лечение гонореи
Гонорею лечат антибиотиками. Как правило, курс состоит из одной инъекции и таблеток.
Лечение должны пройти оба половых партнёра.
Чтобы оценить эффективность терапии, врач назначает повторный ПЦР-тест примерно через месяц после последнего приёма препаратов.
При этом на время лечения следует воздержаться от половых контактов.
Профилактика гонореи
Специфической профилактики не существует.
Чтобы снизить риск заражения, следует использовать презерватив при каждом половом контакте с новым партнёром. А чтобы выявить заболевание на ранней стадии, рекомендуется раз в год проходить профилактическое обследование:
- молодым людям до 25 лет;
- людям, которые не пользуются презервативами, но ведут активную половую жизнь;
- ВИЧ-инфицированным.
Для профилактики внутриутробного инфицирования плода все беременные женщины проходят тест на гонорею.
Риск инфицирования можно снизить, если:
- просить у нового партнёра справку об отсутствии заражения инфекциями, передаваемыми половым путём;
- поддерживать долгосрочные отношения с одним партнёром;
- использовать презервативы.
Частые вопросы
Гонорея хорошо поддаётся лечению антибиотиками. Как правило, курс состоит из одной инъекции и таблеток.
Лечение должны пройти оба половых партнёра.
Симптомы гонореи у мужчин — боль во время мочеиспускания, беловатые выделения из полового члена, боль или припухлость в яичках.
Кроме того, как у мужчин, так и у женщин может появиться зуд в заднем проходе, запор, кровянистые выделения из ануса, боль в горле, воспаление лимфатических узлов на шее, конъюнктивит.
Инкубационный период гонореи у мужчин длится не более 2–5 дней, у женщин — до месяца.
Как правило, симптомы гонореи появляются в первые 2 недели после заражения.
Чтобы поставить диагноз «гонорея», врач сначала осматривает слизистые оболочки половых органов и рта пациента, а затем назначает ПЦР-исследование.
По положительному ПЦР-тесту судят о наличии болезни.
Симптомы гонореи у мужчин и женщин различаются.
Симптомы гонореи у женщин:
зуд в области половых органов,
изменение характера влагалищных выделений,
боль или жжение во время мочеиспускания.
Симптомы гонореи у мужчин:
боль во время мочеиспускания,
беловатые выделения из полового члена,
боль или припухлость в яичках.
Кроме того, как у мужчин, так и у женщин может появиться зуд в заднем проходе, запор, кровянистые выделения из ануса, боль в горле, воспаление лимфатических узлов на шее, конъюнктивит.
Гарднерелла и гонорея — разные понятия. Гарднерелла — бактерия, которая вызывает бактериальный гарднереллёз у женщин, а гонорея — название венерического заболевания, которое вызывают бактерии гонококки.
Сифилис и гонорея — венерические заболевания, которые вызывают разные бактерии. Так, сифилис вызывает Treponema pallidum (бледная трепонема), а гонорею — Neisseria gonorrhoeae (гонококк).
Информацию проверил
врач-эксперт
Информацию проверил врач-эксперт
Роман Иванов
Врач-дерматовенеролог
Оцените статью:
Полезная статья? Поделитесь в социальных сетях:
ВАЖНО
Информация из данного раздела не может служить достаточным основанием для постановки диагноза или назначения лечения. Решение об этом должен принимать врач на основании всех имеющихся у него данных.
Вам может быть интересно
Вам телеграм.
Telegram-канал,
которому, на наш взгляд,
можно доверять
| Neisseria gonorrhoeae | |
|---|---|
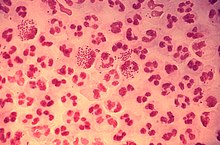 |
|
| Окраска по Граму гонококкового уретрита. Обратите внимание на распределение нейтрофилов и присутствие как внутриклеточных, так и внеклеточных бактерий. (CDC ) | |
| Научная классификация | |
| Домен: | Бактерии |
| Тип: | Proteobacteria |
| Класс: | Бетапротеобактерии |
| Порядок: | Neisseriales |
| Семейство : | Neisseriaceae |
| Род: | Neisseria |
| Виды: | N. gonorrhoeae |
| Биномиальное название | |
| Neisseria gonorrhoeae . (Zopf 1885) Trevisan 1885 | |
| Синонимы | |
|
Neisseria gonorrhoeae, также известные гонококк (единственное число) или гонококки (множественное число) — это вид грамотрицательных диплококков бактерий изолирован Альбертом Нейссером в 1879 году. Он вызывает передающуюся половым путем мочеполовую инфекцию гонорею, а также другие формы гонококковой инфекции, включая диссеминированную гонококкемию, септический артрит и гонококковая офтальмия новорожденных.
Он является оксидазоположительным и аэробным, и он выживает в нейтрофилах. Для его культивирования требуется добавка диоксида углерода и обогащенный агар (шоколадный агар ) с различными противомикробными средствами (Thayer-Martin ). Он проявляет антигенную изменчивость за счет рекомбинации его пилей и поверхностных белков, которые взаимодействуют с иммунной системой.
Передача половым путем возможна через вагинальный, анальный или оральный секс. Передачу половым путем можно предотвратить с помощью барьерной защиты. Перинатальная передача может происходить во время родов и может быть предотвращена лечением матери антибиотиками до рождения и нанесением антибиотического геля для глаз на глаза новорожденного. После эпизода гонококковой инфекции у инфицированных людей не вырабатывается иммунитет к будущим инфекциям. Реинфекция возможна из-за способности N. gonorrhoeae уклоняться от иммунной системы путем изменения поверхностных белков.
N. gonorrhoeae может вызвать инфекцию половых органов, горла и глаз. Бессимптомная инфекция часто встречается у мужчин и женщин. При отсутствии лечения инфекция может распространиться на остальные части тела (диссеминированная гонорея), особенно на суставы (септический артрит). Нелеченная инфекция у женщин может вызвать воспалительное заболевание тазовых органов и возможное бесплодие из-за образовавшегося рубца. Диагноз ставится на основании посева, окрашивания по Граму или полимеразной цепной реакции анализа мочи, мазка из уретры или цервикального мазка. Хламидиоз Совместное тестирование и тестирование на другие ИППП рекомендуется из-за высокого уровня коинфекции.
Содержание
- 1 Микробиология
- 1.1 Культура и идентификация
- 1.2 Поверхностные молекулы
- 1.3 Антигенная вариация
- 1.4 Фазовые вариации
- 1.5 Выживаемость гонококков
- 2 Геном
- 2.1 Горизонтальный перенос генов
- 3 Болезнь
- 3.1 Передача
- 3.2 Инфекция
- 3.3 Профилактика
- 3.4 Лечение
- 3.4.1 Устойчивость к антибиотикам
- 3.5 Устойчивость к сыворотке
- 4 История
- 4.1 Происхождение названия
- 4.2 Открытие
- 5 См. Также
- 6 Ссылки
- 7 Внешние ссылки
Микробиология
Виды Neisseria — это привередливые грамотрицательные кокки, которым для роста в лабораторных культурах требуются добавки питательных веществ. Neisseria spp. являются факультативно внутриклеточными и обычно появляются парами (диплококки), напоминающие по форме кофейные зерна. Несерии не образуют споры, способны двигаться, используя подергивание, и облигатный аэроб (для роста требуется кислород). Из 11 видов Neisseria, населяющих людей, только два являются патогенами. N. gonorrhoeae является возбудителем гонореи и N. meningitidis — одна из причин бактериального менингита.
Культивирование и идентификация
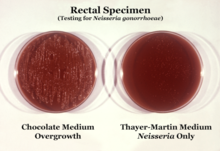

N. gonorrhoeae обычно выделяют на агаре Тайера-Мартина (или VPN) в среде, обогащенной 3-7% диоксида углерода. Агар Тайера-Мартина представляет собой пластину шоколадного агара (нагретый кровяной агар), содержащую питательные вещества и антимикробные вещества (ванкомицин, колистин, нистатин и триметоприм ). Этот агаровый препарат способствует росту видов Neisseria, подавляя рост бактерий и грибков. Мартин Льюис и агар Нью-Йорка — это другие типы селективного шоколадного агара, обычно используемые для выращивания Neisseria. N. gonorrhoeae является оксидазой положительной (обладающей цитохром с оксидазой) и каталазой положительной (способной превращать перекись водорода в кислород). При инкубации с углеводами, лактозой, мальтозой, сахарозой и глюкозой, N. gonorrhoeae окисляет только глюкозу.
Поверхностные молекулы
На своей поверхности N. gonorrhoeae несет волосовидные пили, поверхностные белки с различными функциями и сахара, называемые липоолигосахаридами. Пили опосредуют прилегание, движение и обмен ДНК. Белки Opa взаимодействуют с иммунной системой, как и порины. Липоолигосахарид (ЛОС) — это эндотоксин, который вызывает иммунный ответ. Все они антигены и все проявляют антигенные вариации (см. Ниже). Пили имеют наибольшее разнообразие. Пили, белки Opa, порины и даже LOS обладают механизмами подавления иммунного ответа, что делает возможным бессимптомное инфицирование.
Динамические полимерные белковые нити, называемые пили IV типа позволить N. gonorrhoeae прилипнуть к поверхностям и двигаться по ним. Чтобы проникнуть в организм хозяина, бактерии используют пили для прилипания к поверхностям слизистой оболочки и проникновения через них. Пили являются необходимым фактором вирулентности N. gonorrhoeae; без них бактерия не может вызвать инфекцию. Для передвижения отдельные бактерии используют свои пили как крюк: сначала они выходят из поверхности клетки и прикрепляются к субстрату. Последующее втягивание пилуса вытягивает клетку вперед. Возникающее движение называется подергиванием моторики. N. gonorrhoeae способна тянуть в 100000 раз больше собственного веса, и пили, используемые для этого, являются одними из самых сильных биологических двигателей, известных на сегодняшний день, с усилием в один наноньютон. Белки PilF и PilT АТФаза отвечают за приведение в действие расширения и сокращения ворсинок IV типа соответственно. Адгезивные функции гонококкового пилуса играют роль в агрегации микроколоний и формировании биопленки.

Поверхностные белки, называемые белками Opa, могут использоваться для связывания с рецепторами на иммунных клетках и предотвращения иммунного ответа. Известно по крайней мере 12 белков Opa, и многочисленные перестановки поверхностных белков затрудняют распознавание N. gonorrhoeae и создание защиты со стороны иммунных клеток.
Липоолигосахарид (LOS) представляет собой легкую версию липополисахарида, присутствующего на поверхности большинства других грамотрицательных бактерий. Это боковая цепь сахара (сахарида), прикрепленная к липиду А (таким образом, «липо») на внешней мембране, покрывающей клеточную стенку бактерий. Корень «олиго» указывает на то, что он на несколько сахаров короче типичного липополисахарида. Как эндотоксин ЛОС вызывает воспаление. Выделение LOS бактериями вызывает локальные повреждения, например, при воспалительных заболеваниях органов малого таза. Хотя его основная функция — это эндотоксин, LOS может маскироваться под хозяин сиаловой кислотой и блокировать запуск каскада комплемента.
Антигенная вариация
N. gonorrhoeae ускользает от иммунной системы посредством процесса, называемого антигенной вариацией. Этот процесс позволяет N. gonorrhoeae рекомбинировать свои гены и изменять антигенные детерминанты (участки, где связываются антитела), такие как пили типа IV, украшающие его поверхность. Проще говоря, химический состав молекул изменяется из-за изменений на генетическом уровне. N. gonorrhoeae может изменять состав своих пилей и LOS; из них пили проявляют наибольшую антигенную изменчивость из-за хромосомной перестройки. Ген PilS является примером этой способности к перестройке, поскольку его комбинация с геном PilE, по оценкам, дает более 100 вариантов белка PilE. Эти изменения позволяют приспособиться к различиям в местной среде в месте заражения, уклонению от распознавания целевыми антителами и способствуют отсутствию эффективной вакцины.
В дополнение к способности реорганизовывать гены он уже имеет, он также от природы компетентен приобретать новую ДНК (через плазмиды ) через пилусы типа IV, в частности белки Pil Q и Pil T. Эти процессы позволяют N. gonorrhoeae приобретение / распространение новых генов, маскировка с помощью различных поверхностных белков и предотвращение развития иммунологической памяти — способности, которая привела к устойчивости к антибиотикам, а также препятствовала разработке вакцины.
Фаза вариация
Фазовая вариация аналогична антигенной вариации, но вместо изменений на генетическом уровне, изменяющих состав молекул, эти генетические изменения приводят к включению или выключению гена. Вариация фазы чаще всего возникает из-за сдвига рамки считывания в экспрессируемом гене. Прозрачность, или Opa, белков N. gonorrhoeae строго зависит от фазового изменения. Каждый раз, когда бактерии реплицируются, они могут включать или выключать несколько белков Opa посредством неправильного спаривания со скользящей цепью. То есть бактерии вводят мутации сдвига рамки считывания, которые выводят гены в рамку или за пределы рамки. В результате каждый раз транслируются разные гены Opa. Пили различаются по антигенной изменчивости, но также по фазе. Сдвиги рамки происходят как в генах pilE, так и в генах pilC, эффективно отключают экспрессию пилей в ситуациях, когда они не нужны, например, после колонизации, когда N. gonorrhoeae выживает внутри клеток, а не на их поверхности.
Выживание. гонококков
После вторжения гонококков и трансцитоза эпителиальных клеток хозяина они попадают в подслизистую основу, где нейтрофилы быстро их поглощают. Пили и белки Opa на поверхности могут мешать фагоцитозу, но большинство гонококков попадают в нейтрофилы. Экссудаты инфицированных людей содержат много нейтрофилов с проглоченными гонококками. Нейтрофилы выделяют в своих фагосомах окислительный выброс активных форм кислорода, чтобы убить гонококки. Однако значительная часть гонококков может противостоять уничтожению за счет действия их каталазы, которая расщепляет активные формы кислорода и способна воспроизводиться в фагосомах нейтрофилов.
Stohl и Seifert показали, что бактериальный белок RecA, который опосредует восстановление повреждений ДНК, играет важную роль в выживаемости гонококков. Michod et al. предположили, что N. gonorrhoeae может заменять ДНК, поврежденную в фагосомах нейтрофилов, ДНК соседних гонококков. Процесс, в котором гонококки-реципиенты интегрируют ДНК соседних гонококков в свой геном, называется трансформацией.

Геном
Были секвенированы геномы нескольких штаммов N. gonorrhoeae. Большинство из них имеют размер около 2,1 МБ и кодируют от 2100 до 2600 белков (хотя большинство из них, похоже, находятся в нижнем диапазоне). Например, штамм NCCP11945 состоит из одной кольцевой хромосомы (2232025 п.н.), кодирующей 2662 предсказанных открытых рамок считывания (ORF), и одной плазмиды (4,153 п.н.), кодирующей 12 предсказанных ORF. Расчетная плотность кодирования по всему геному составляет 87%, а среднее содержание G + C составляет 52,4%, значения, которые аналогичны значениям для штамма FA1090. Геном NCCP11945 кодирует 54 тРНК и четыре копии оперонов 16S-23S-5S рРНК.
Горизонтальный перенос генов
В 2011 году исследователи из Северо-Западного университета обнаружили доказательства наличия фрагмента ДНК человека в N.gonorrhoeae, первый пример горизонтального переноса гена от человека к бактериальному патогену.
Заболевание
Симптомы заражения N. gonorrhoeae различаются в зависимости от локализации инфекция и многие инфекции протекают бессимптомно независимо от пола. У мужчин с симптомами мочеполовой инфекции основным симптомом является уретрит — жжение при мочеиспускании (дизурия ), усиление позывов к мочеиспусканию и гнойные -подобные (гнойные) выделения из полового члена. Выделения могут иметь неприятный запах. Без лечения рубцевание уретры может привести к затруднению мочеиспускания. Инфекция может распространяться из уретры полового члена на близлежащие структуры, включая яички (эпидидимит / орхит ) или в простату (простатит ). Мужчины, перенесшие инфекцию гонореи, имеют значительно повышенный риск развития рака простаты. У женщин с симптомами мочеполовой инфекции основными симптомами мочеполовой инфекции являются усиление выделений из влагалища, жжение при мочеиспускании (дизурия ), усиление позывов к мочеиспусканию, боль при половом акте или нарушения менструального цикла. Воспалительное заболевание органов малого таза возникает, если N. gonorrhoeae поднимается в таз брюшину (через шейку матки, эндометрий и маточные трубы ). Возникающее в результате воспаление и рубцевание маточных труб может привести к бесплодию и повышенному риску внематочной беременности. Воспалительные заболевания органов малого таза развиваются у 10-20% женщин, инфицированных N. gonorrhoeae. Важно отметить, что в зависимости от пути передачи N. gonorrhoeae может вызвать инфекцию горла (фарингит ) или инфекцию заднего прохода / прямой кишки (проктит ).
In перинатальная инфекция, первичным проявлением которой является инфекция глаза (конъюнктивит новорожденных или ophthalmia neonatorum ), когда новорожденный подвергается воздействию N. gonorrhoeae в родовых путях. Инфекция глаза может привести к рубцеванию роговицы или перфорация, что в конечном итоге приводит к слепоте. Если новорожденный подвергается воздействию облучения во время родов, конъюнктивит возникает в течение 2–5 дней после рождения и является тяжелым. Гонококковая офтальмия новорожденных, которая раньше часто встречалась у новорожденных, предотвращается применением эритромицина (антибиотик) в глаза младенцев при рождении в качестве меры общественного здравоохранения. Нитрат серебра больше не используется в Соединенных Штатах.
Диссеминированные гонококковые инфекции могут возникать, когда N. gonorrhoeae попадает в кровоток, часто распространяясь на суставы и вызывающие сыпь ( дерматитно-артритный синдром). Синдром дерматита-артрита проявляется болью в суставах (артрит ), воспалением сухожилий (теносиновит ) и безболезненным не зудящим (без зуда) дерматитом. Распространенная инфекция и воспалительные заболевания органов малого таза у женщин обычно начинаются после менструации из-за рефлюкса во время менструации, что способствует распространению. В редких случаях диссеминированная инфекция может вызвать инфекцию мозговых оболочек головного и спинного мозга (менингит ) или инфекцию сердечных клапанов (эндокардит ).
Передача
N. gonorrhoeae может передаваться через вагинальный, оральный или анальный секс; несексуальная передача маловероятна при заражении взрослых. Он также может передаваться новорожденному во время прохождения через родовые пути, если у матери нет лечения мочеполовой инфекции. Учитывая высокий уровень бессимптомной инфекции, все беременные женщины должны быть проверены на инфекцию гонореи. Однако общественные ванны, полотенца или ткань, ректальные термометры и руки лиц, осуществляющих уход, в педиатрических условиях считаются средством передачи инфекции. Поцелуи также считаются теоретическим средством передачи инфекции в педиатрической практике. гомосексуальная популяция мужского пола, основанная на новом исследовании.
Традиционно считалось, что бактерия перемещается прикрепленными к сперматозоидам, но эта гипотеза не объясняет передачу вируса от женщины мужчине к мужчине. он болезнь. Недавнее исследование предполагает, что бактерии N. gonorrhoeae не «бороздят» шевелящиеся сперматозоиды, используя пили для закрепления на белках сперматозоидов и движения через половую жидкость.
Инфекция
Для N. gonorrhoeae первым шагом после успешной передачи является прилипание к эпителиальным клеткам, обнаруженным на инфицированном участке слизистой оболочки. Бактерия полагается на пили типа IV, которые прикрепляются и оттягиваются, притягивая N. gonorrhoeae к эпителиальной мембране, где ее поверхностные белки, такие как белки непрозрачности, могут напрямую взаимодействовать. После присоединения N. gonorrhoeae размножается и образует микроколонии. Во время колонизации N. gonorrhoeae может трансцитозировать через эпителиальный барьер и проникать в кровоток. Во время роста и колонизации N. gonorrhoeae стимулирует высвобождение цитокинов и хемокинов из иммунных клеток хозяина, которые являются провоспалительными. Эти провоспалительные молекулы приводят к привлечению макрофагов и нейтрофилов. Эти фагоцитарные клетки обычно поглощают чужеродные патогены и уничтожают их, но N. gonorrhoeae разработала множество механизмов, которые позволяют им выживать в этих иммунных клетках и препятствуют попыткам элиминации.
Профилактика
Передачу можно снизить, используя латексные барьеры (например, презервативы или зубные прокладки ) во время секса и ограничивая половых партнеров. Презервативы и зубные прокладки также следует использовать во время орального и анального секса. Спермициды, вагинальные пены и спринцевания не эффективны для предотвращения передачи инфекции.
Лечение
Текущее лечение, рекомендованное CDC, представляет собой двойную терапию антибиотиками. Сюда входит однократная инъекционная доза цефтриаксона (цефалоспорин третьего поколения) вместе с азитромицином, вводимая перорально. Азитромицин предпочтителен для дополнительного покрытия гонореи, которая может быть устойчивой к цефалоспоринам, но чувствительной к макролидам. Сексуальных партнеров (определенных CDC как половой контакт в течение последних 60 дней) также следует уведомлять, обследовать и лечить. Важно, чтобы если симптомы сохраняются после лечения инфекции N. gonorrhoeae, необходимо провести повторную оценку.
Устойчивость к антибиотикам
Устойчивость к антибиотикам при гонорее была отмечена начиная с 1940-х годов. Гонорею лечили пенициллином, но для сохранения эффективности дозы необходимо было постепенно увеличивать. К 1970-м годам в Тихоокеанском бассейне появилась гонорея, устойчивая к пенициллину и тетрациклину. Эти устойчивые штаммы затем распространились на Гавайи, Калифорнию, остальные США, Австралию и Европу. Следующей линией защиты были фторхинолоны, но вскоре появилась и устойчивость к этому антибиотику. С 2007 года стандартным лечением являются цефалоспорины третьего поколения, такие как цефтриаксон, которые считаются нашей «последней линией защиты».
Недавно был получен высокоуровневый устойчивый к цефтриаксону штамм гонореи под названием H041. обнаружен в Японии. Лабораторные тесты показали, что он устойчив к высоким концентрациям цефтриаксона, а также к большинству других протестированных антибиотиков. Внутри N. gonorrhoeae существуют гены, которые придают устойчивость ко всем антибиотикам, используемым для лечения гонореи, но до сих пор они не сосуществуют в одном гонококке. Однако из-за высокого сродства N. gonorrhoeae к горизонтальному переносу генов, устойчивая к антибиотикам гонорея рассматривается как новая угроза общественному здоровью.
Сывороточная резистентность
N. gonorrhoeae как грамотрицательные бактерии требует защитных механизмов для защиты от системы комплемента (или каскада комплемента), компоненты которой обнаруживаются в сыворотке человека. Есть три различных пути, которые активируют эту систему, однако все они приводят к активации белка комплемента 3 (C3). Отщепленная часть этого белка откладывается на патогенных поверхностях и приводит к опсонизации, а также последующей активации комплекса атаки на мембрану. N. gonorrhoeae имеет несколько механизмов, позволяющих избежать этого действия. В целом, эти механизмы называют резистентностью к сыворотке.
История
Название происхождения
Neisseria gonorrhoeae названа в честь Альберта Нейссера, который выделил ее как возбудителя болезнь гонорея в 1878 году. Гален (130 г. н.э.) ввел термин «гонорея» от греческого gonos, что означает «семя», и rhoe, что означает «поток». Таким образом, гонорея означает «поток семян», описание, относящееся к белым выделениям из полового члена, предположительно являющимся семенной жидкостью, наблюдаемым при мужской инфекции.
Discovery
В 1878 году Альберт Нейссер выделил и визуализировал Диплококки N. gonorrhoeae в образцах гноя у 35 мужчин и женщин с классическими симптомами мочеполовой инфекции гонореи, у двоих из которых также были инфекции глаз. В 1882 году Лейстиков и Лёффлер смогли вырастить этот организм в культуре. Затем в 1883 году Макс Бокхарт убедительно доказал, что бактерия, выделенная Альбертом Нейссером, была возбудителем болезни, известной как гонорея, путем заражения полового члена здорового человека бактериями. Через несколько дней у мужчины развились классические симптомы гонореи, что соответствует последнему из постулатов Коха. До этого момента исследователи обсуждали, были ли сифилис и гонорея проявлением одного и того же заболевания или двух разных сущностей. Один из таких исследователей 18-го века, Джон Хантер, попытался разрешить спор в 1767 году, сделав мужчине прививку гноя, взятого у пациента с гонореей. Он ошибочно пришел к выводу, что и сифилис, и гонорея действительно были одним и тем же заболеванием, когда у мужчины появилась сыпь медного цвета, которая является классической для сифилиса. Хотя многие источники повторяют, что Хантер сделал себе прививку, другие утверждали, что на самом деле это был другой мужчина. После эксперимента Хантера другие ученые попытались опровергнуть его выводы, привив другим врачам-мужчинам, студентам-медикам и заключенным мужчинам гонорейный гной, у которых у всех развились жжение и выделения гонореи. Один исследователь, Ricord, выступил с инициативой провести 667 прививок гонорейного гноя пациентам психиатрической больницы, при этом не было случаев сифилиса. Примечательно, что появление пенициллина в 1940-х сделало доступными эффективные методы лечения гонореи.
См. Также
- Neisseria meningitidis
Ссылки
Внешние ссылки
- Типовой штамм Neisseria gonorrhoeae в BacDive — База метаданных по бактериальному разнообразию