Как говорить правильно: коллоидный рубец или келоидный рубец?
Келоидный (коллоидный рубец): что это?
Келоидный рубец — это неправильно сформированный некрасивый рубец. В нем отмечается патологическое разрастание соединительной ткани, имеющей волокнистую структуру.
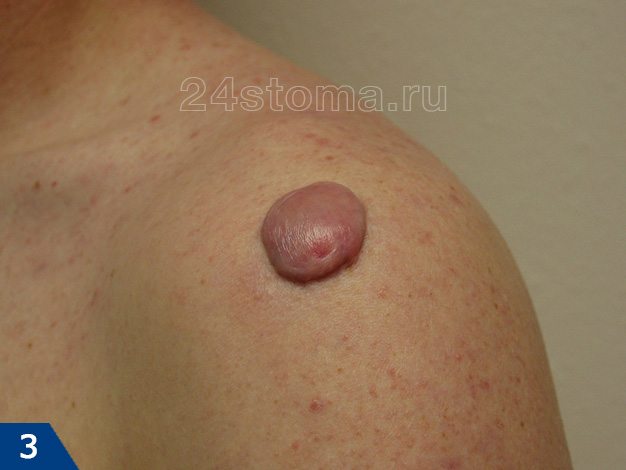
Рис. 1. Келоидный рубец — это неправильно сформированный, некрасивый рубец
Причин появления келоидных рубцов очень много:
- травмы,
- наследственность,
- гормональные нарушения,
- инфекции и пр.
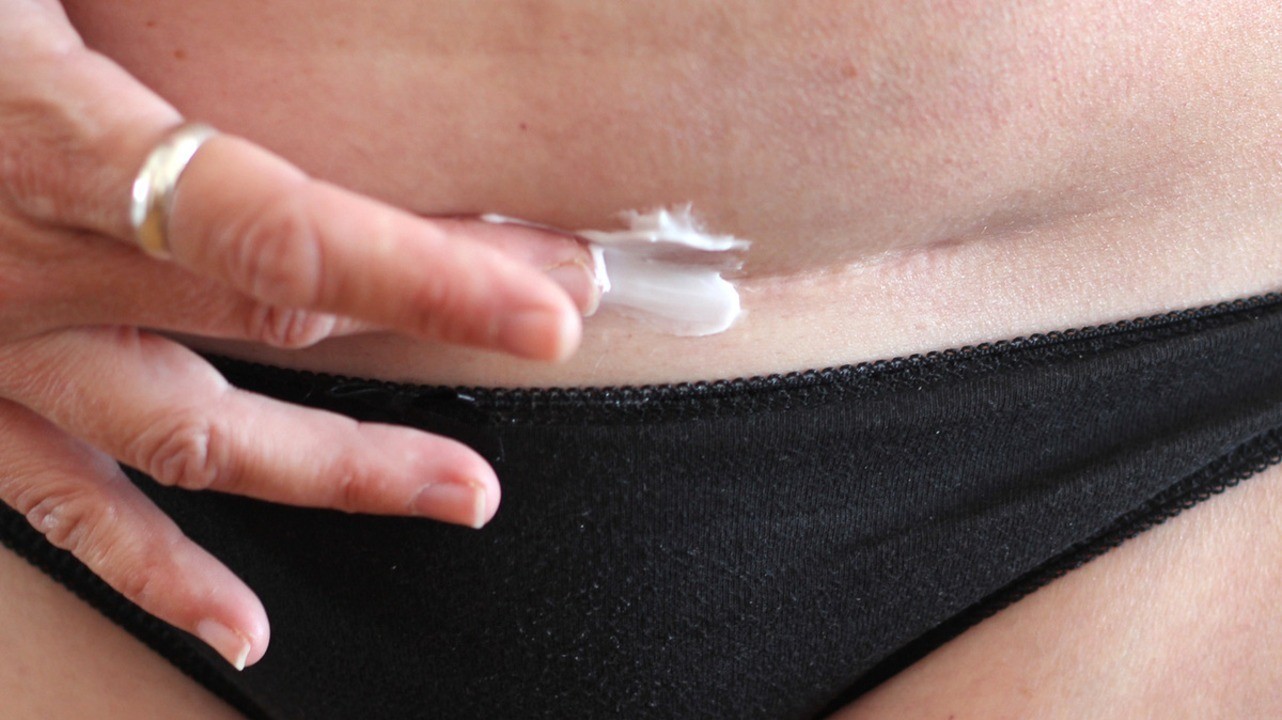
Келоидный рубец выглядит как утолщенный участок кожи розовато-красного цвета, возвышающийся над здоровыми участками на 3-8 мм. На ощупь это образование твердое, часто имеет яркую блестящую поверхность.
Язвы на поверхности келоидного рубца практически не встречается.
Гистологический анализ келоидных тканей показывает, что их основу составляет соединительная ткань, клетки которой являются незрелыми, но при этом усиленно растут. Такие рубцы практически лишены кровеносных капилляров и плазмы.
Рост келоидных образований может быть безудержным или постепенным. В среднем от начала появления рубца до окончания его роста проходит 36 месяцев.
Рис. 2. Келоидный рубец может трансформироваться в онкологию
Как правильно: келоидный или коллоидный рубец?
В Сети и даже медицинской литературе можно встретить написание «коллоидный рубец» вместо «келоидный». Как писать и говорить правильно? Слово «келоид» переводится с греческого как опухоль, портящая внешний вид. Учитывая, что келоидные рубцы действительно представляют собой новообразования, которые негативно влияют на эстетичный вид пациента, можно сделать вывод, что рубец является именно келоидным.
Существует ошибочное мнение, что название патологии «коллоидный рубец» произошло от слова «коллоид» — жидкая дисперсная субстанция. Слово «коллоидный» действительно иногда применяется для описания некоторых новообразований, внутри которых находится жидкость. Внутри келоидных рубцов жидкость отсутствует, поэтому данное слово относительно рассматриваемого новообразования применять некорректно.
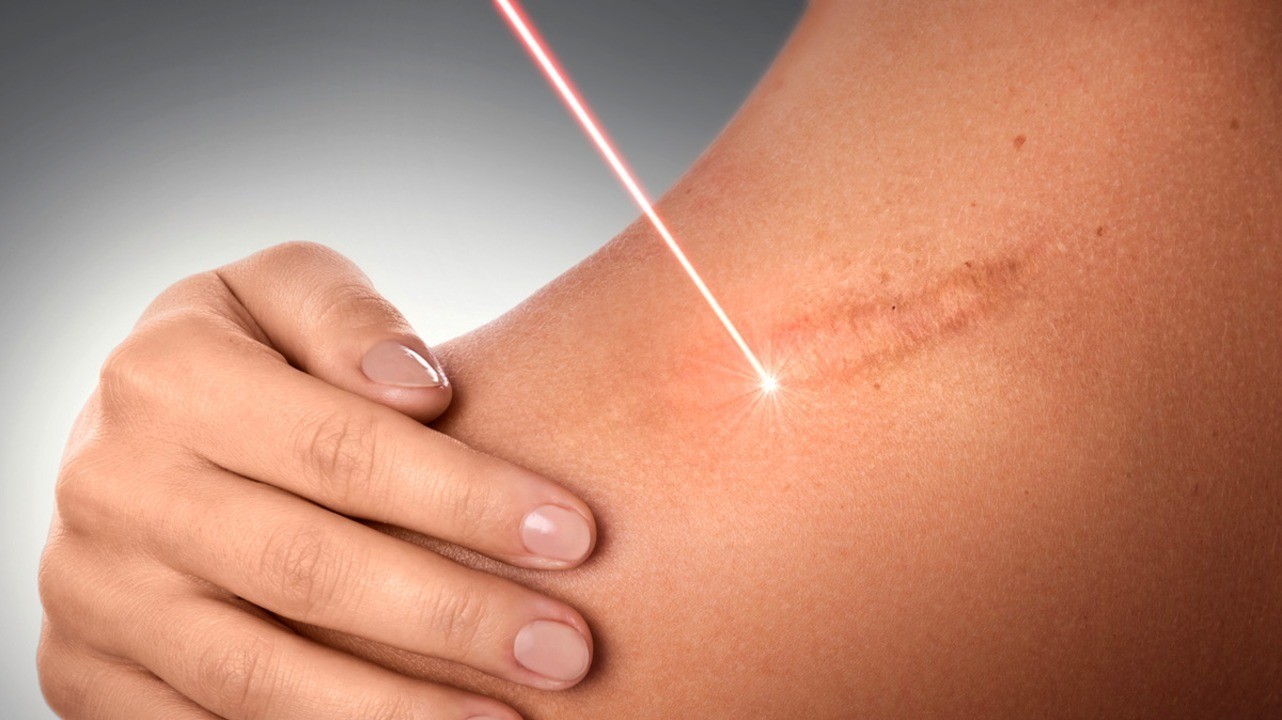
Рис. 3. Лазерное лечение келоидных рубцов дает хорошие результаты
Надо ли лечить келоидный рубец?
Зная, что такое келоидный (коллоидный) рубец, можно сделать вывод о его опасности. Как правило, новообразования не опасны, но выглядят очень непривлекательно. В редких случаях келоиды трансформируются в онкологию. Лечить рубцы необходимо обязательно! Особенно опасны рубцы, которые часто подвергаются травмированию и сдавливанию: на голове, лице, под мышками и пр.. Обратиться к врачу лучше на ранней стадии возникновения рубца.
Преимущества лазерного лечения рубцов заключаются в следующем:
- Метод позволяет удалить все виды рубцов.
- Результат очевиден уже после первого сеанса.
- Никакой специальной подготовки процедура не требует.
- Возможно удаление рубцов даже в самых деликатных местах.
- Подходит для лиц с любым типом кожи.
- Сразу после лечения можно вести обычный образ жизни.
- В ходе процедуры не затрагиваются здоровые участки кожи.
- ЗАПИСАТЬСЯ НА ПРИЁМ
- ЗАДАТЬ ВОПРОС ONLINE
Келоидный рубец: фото, лечение
Из этой статьи Вы узнаете:
- келоидный рубец и гипертрофический рубец – в чем разница,
- лазерная шлифовка рубцов: фото до и после, видео,
- какая мазь от рубцов лучше.
Келоидный рубец – это результат избыточного разрастания рубцовой ткани. Выглядит он как твердый, гладкий, жесткий, узелковый нарост, часто – различных оттенков красного цвета. Многие ошибочно называет его термином «коллоидный рубец», что является грамматически неверным названием.
Келоидные рубцы (келоиды) могут начать формироваться как сразу после получения травмы, так и спустя несколько месяцев. Они могут быть значительно большего размера, чем сама первоначальная рана. В отличие от других типов шрамов – этот тип рубцов/шрамов никогда не светлеет и не становится незаметным со временем.
Келоидный рубец: фото
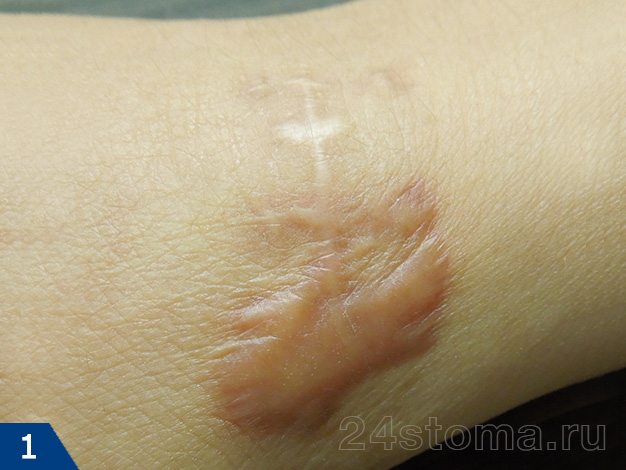
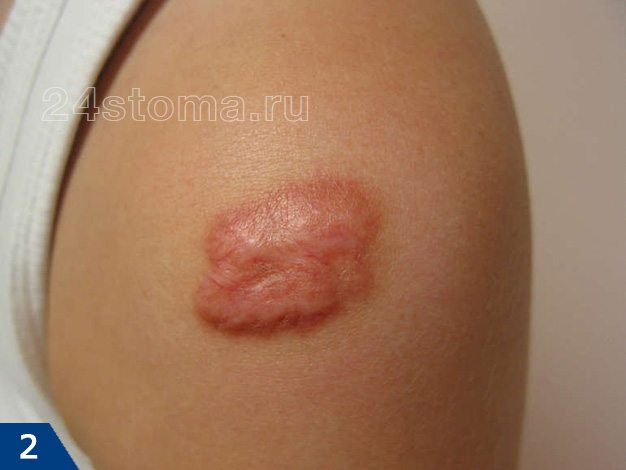
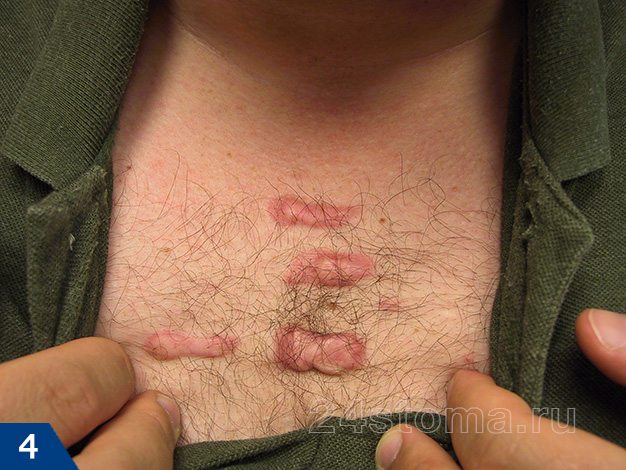
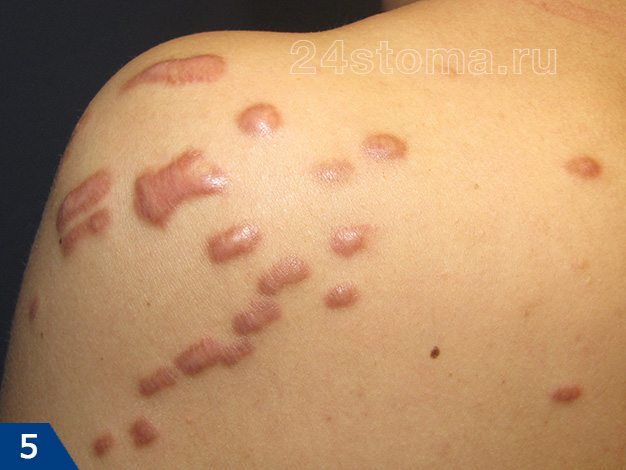
Возникают они на любой части тела, где было повреждение кожи, однако наиболее подвержены образованию келоидов следующие части тела: грудь, плечи, шея, колени, лодыжки, мочки ушей.
Келоидный рубец и гипертрофический рубец – в чем отличие?
Обычно, после полученной травмы организм запускает процесс заживления, в результате чего на поверхности кожи (на месте бывшей раны) образуется обычный плоский шрам. По неизвестным пока науке причинам шрам может внезапно начать утолщаться, т.е. возникает гипертрофия рубцовой ткани. Гипертрофия может быть двух типов, и в зависимости от ее типа – возникает либо гипертрофический рубец, либо келоидный.
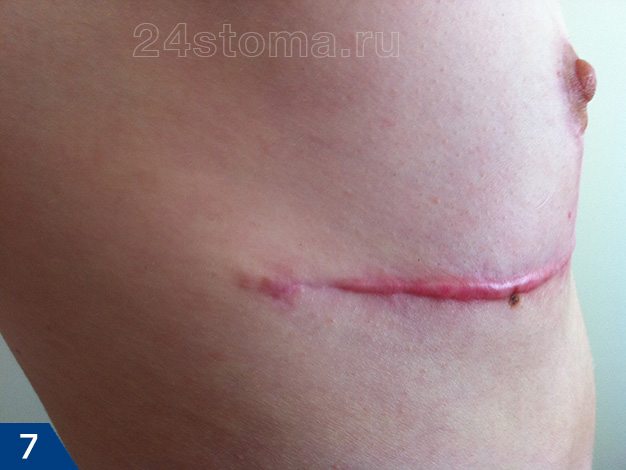
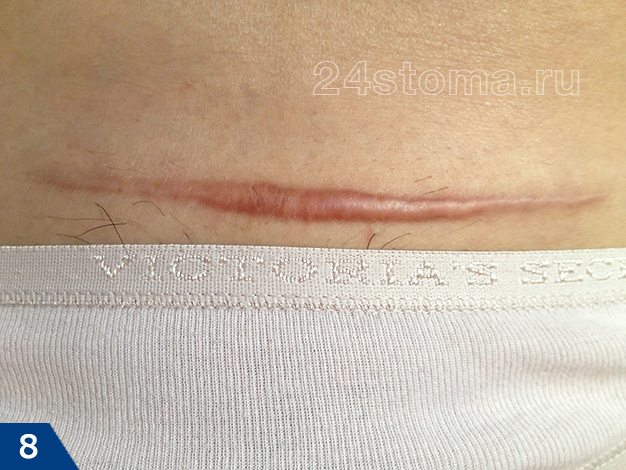
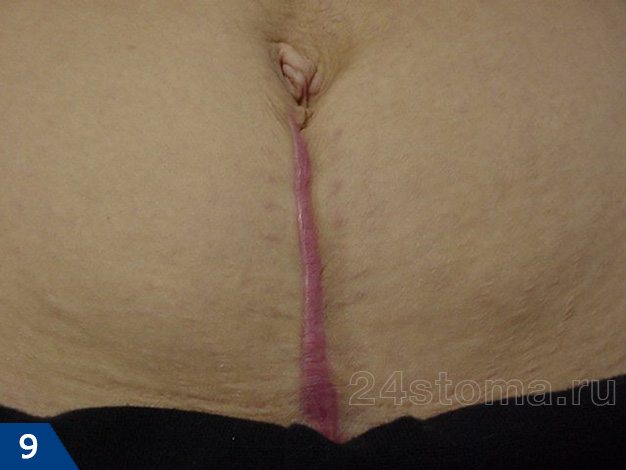
- Гипертрофический рубец (рис.7-9) –
образуется, если гипертрофия ограничивается площадью и размерами самой раны. Чаще всего гипертрофические рубцы начинают развиваться в течение первых двух месяцев после травмы, и при этом быстро краснеют. Разрастание происходит сроком до 6 месяцев, после чего обычно происходит спонтанная регрессия (останавливается в росте или даже немного уменьшается).Весь этот процесс, как правило, занимает 1 год, не более. Своевременное лечение (инъекции кортизона или стероидов) может ускорить процесс регрессии.
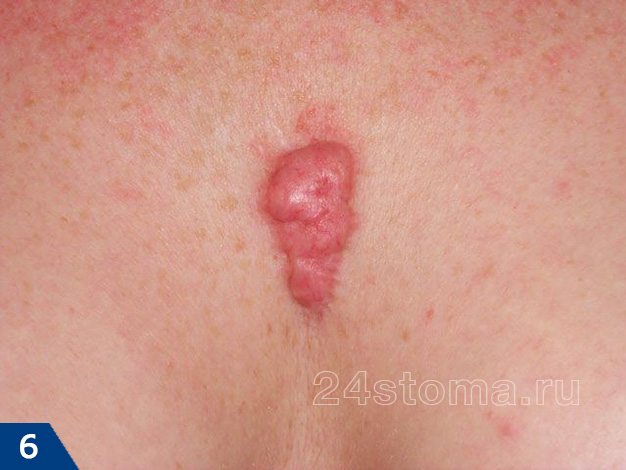
- Келоидный рубец (рис.1-6) –
если гипертрофия рубцовой ткани выходит за пределы площади повреждения кожи, захватывая здоровые неповрежденные ткани – такой рубец называют келоидным. Этот тип рубцов развивается в течение нескольких лет после травмы, но иногда может возникать совершенно спонтанно даже без предшествующей травмы, например, на груди.Келоидный рубец может расти в течение многих лет и никогда не регрессирует, как гипертрофический. Более того, келоидные рубцы часто разрастаются вновь, если были до этого удалены хирургическим путем. С гипертрофическими рубцами такое никогда не случается (24stoma.ru).
Другие симптомы келоидных рубцов –
Келоидные рубцы могут быть как телесного цвета, так и красного, розового и более темных цветов. Они могут быть гладкими, узловатыми или шаровидными, или просто выступать над кожей кусками. Если в первый год образования келоида на него попали солнечные лучи, то рубец может навсегда стать темнее окружающей кожи. Иногда келоидный рубец вызывает зуд, раздражение или боль (причем эти симптомы могут ухудшаться от трения одежды).
Келоидные рубцы: причины возникновения
В процессе заживления раны фибробласты начинают активно синтезировать коллаген. Иногда, по какой-то причине фибробласты начинают производить коллагена больше, чем это необходимо для нормального процесса заживления раны. В этом случае рубец начинает разрастаться, образуя келоид. Согласно исследованиям, в келоидных рубцах синтез коллагена в 20 раз выше, чем в нормальных рубцах и шрамах.
Келоиды могут развиваться от различных повреждений кожи, включая –
→ хирургические разрезы,
→ раны на коже после травм,
→ уколы при вакцинации,
→ при акне (угрях и прыщах), ветрянке,
→ при пирсинге различных частей тела (включая проколы мочек ушей).
Хирургическое удаление рубцов и шрамов –
Гораздо легче предотвратить появление келоидных рубцов, используя для этого специальные мази или силиконовые пластыри, чем лечить уже появившиеся рубцы. Хирургическое лечение заключается в иссечении келоидного рубца при помощи скальпеля или хирургического лазера. Хирургическое удаление рубцов и шрамов лазером не стоит путать с процедурой лазерной шлифовки рубцов. Последняя является консервативной нехирургической процедурой.
Однако, для келоидных рубцов хирургические методы лечения достаточно рискованны, т.к. операция может вызвать образование аналогичного или даже большего по размеру келоида на месте прежнего. Поэтому, если все же иссечение применяется, то сразу после операции используются все возможные превентивные меры во избежание рецидива –
→ специальные мази от рубцов,
→ кортикостероидные препараты,
→ длительное ношение давящей повязки или компрессионного белья после операции.
Иссечение келоида при помощи хирургического лазера: видео
Не хирургические методы лечения келоидов –
Помимо хирургического метода лечения, существуют другие варианты лечения, которые позволяют значительно уменьшить размер келоида, а также сделать его более светлым.
1. Лазерная шлифовка рубцов –
Это один из распространенных методов борьбы с рубцами, причем не только келоидными, но и гипертрофическими. Обычно для этого используются фракционные лазеры, аргонный лазер, неодимовый лазер (YAG), СО2-лазеры (углекислотные), импульсные лазеры на красителе. Лазерная шлифовка рубцов помогает сделать рубцы более плоскими и менее красными. Лечение является безопасным и не слишком болезненным, но обычно требуется несколько сеансов.
На первом видео представлена лазерная шлифовка рубцов: фото до и после
На втором – лазерная шлифовка келоидных рубцов, комбинированная с инъекциями стероидов.
2. Инъекции кортикостероидов –
Кортикостероиды уменьшают чрезмерное рубцевание за счет следующих эффектов:
→ они снижают пролиферацию и активность фибробластов,
→ уменьшают синтез коллагена,
→ уменьшают синтез глюкозаминогликанов,
→ сокращают синтез медиаторов воспаления.
Чаще всего в качестве кортикостероида используется «триамцинолон ацетонид» (ТАС) в концентрации от 10 до 40мг. Для лучшей эффективности кортикостероиды используются в комбинации с другими методами удаления рубцов (особенно с криотерапией), что снижает риск рецидивов на 50-100%.
3. Криотерапия –
Жидкий азот вызывает повреждение клеток. Обычно, для достижения желаемого эффекта проводят 1, 2 или 3 цикла замораживания-оттаивания, продолжительностью 10-30 секунд каждый. Может потребоваться повторные процедуры каждые 20-30 дней. Исследования показали, что эффективность этого метода составляет 51-74% без рецидивов в течение 30 месяцев наблюдения.
Возможные побочные эффекты –
→ боль,
→ постоянная депигментация кожи в месте воздействия.
Криотерапия, комбинированная с инъекциями стероидов: видео
4. Прессотерапия (давящие повязки) –
Издавна известно, что давление оказывает истончающее воздействие на кожу. Снижение количества коллагеновых волокон в гипертрофических и келоидных рубцах под давящими повязками было доказано с помощью данных электронной микроскопии.
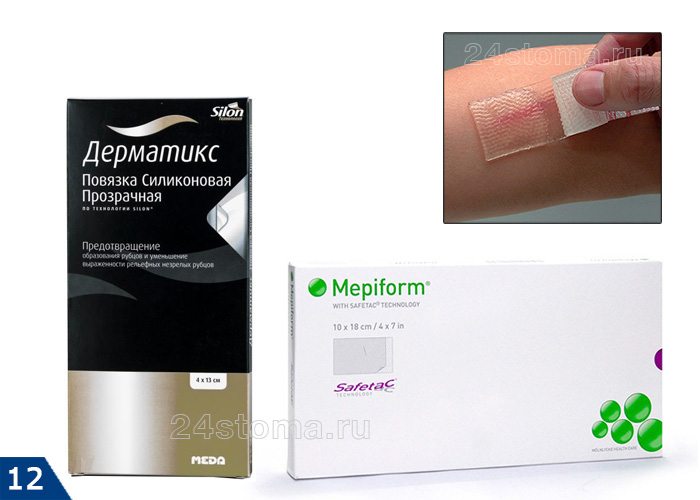
Компрессионные методы лечения включают в себя точечную (кнопочную) компрессию, давящие повязки, эластичные бинты, специальные пластыри на основе силикона… Исследования показали, что если использовать пластыри с силиконом (Mepiform, Spenco) с самого начала, то это улучшает состояние рубцов у 60% пациентов. Однако, такие пластыри нужно носить носить 24 часа в течение нескольких месяцев, что сложно выдержать.
5. Мазь от рубцов или крем от рубцов –
Практически любая современная мазь для рассасывания рубцов и шрамов содержит силикон, который (по недавним исследованиям) создает воздухонепроницаемую пленку, чем отлично увлажняет рубцы, придает им эластичность и мягкость. А это, в свою очередь, является хорошим фактором для нормального заживления и формирования малозаметного плоского шрама.
Пример наружных средств от рубцов –
- Дерматикс (силикон + диоксид кремния) – на рис.10,
- Кело-Кот (содержит силикон + полисилоксан) – на рис.11,
- Зерадерм ультра (силикон + витамины Е и К + коэнзим Q10 + UV-фильтр 15)
- Скаргард (силикон + гидрокортизон + витамин Е),
- Ферменкол (содержит коллагеназу животного происхождения).
- Контрактубекс (содержит гепарин натрия + экстракт лука + аллантоин),
- силиконовые пластыри Мепиформ, Дерматикс и др. (рис.12).
Мазь от рубцов после операции необходимо начать использовать только после заживления шва, то есть полного отпадания корочек. До этого времени корочки можно смазывать Пантенолом, Д-Пантенолом, Декспантенолом или другими подобными средствами. Имейте в виду, что ни в коем случае нельзя отковыривать корочки самостоятельно, они должны отпасть сами!
Мазь для рассасывания рубцов и шрамов: отзывы
Использовать или не использовать мазь или крем от рубцов и шрамов – отзывы показали противоречащие результаты. Анализ показал, что склонность к образованию рубцов полностью зависит от самого организма и его предрасположенности к келоидам на клеточном уровне.
Нам встречались отзывы, когда люди мазали рубцы всеми возможными дорогими и не очень дорогими мазями и кремами от рубцов, и все равно у них образовывались келоиды. А некоторые отзывы наоборот, отмечали, что совершенно ничего не делали со своими рубцами и со временем они превращались в едва заметные белые ниточки шрамов. Хуже от того, что вы будете использовать какую-нибудь мазь для рассасывания рубцов и шрамов – точно не будет, и в любом случае использование этих средств все же снижает риск образования грубых шрамов и келоидов.
6. Интерферон –
Недавние исследования показали, что применение интерферонов может помочь в уменьшении размера келоида, хотя пока нет точных данных о продолжительности эффекта такой терапии. В настоящее время медики часто рекомендуют этот метод как вспомогательный метод лечения. Лечение проводится путем использования кремов, содержащих «имиквимод 5%» (препараты «Aldara», «Zyclara»).
7. Лучевая терапия –
Ее стараются применять только в исключительных случаях, из-за риска возникновения рака.
8. Перспективные методы –
В настоящее время проводятся исследования других методов лечения келоидных рубцов. Направление исследований:
→ использование экстракта лука,
→ использование препарата «фторурацил» (5-ФУ),
→ внутренняя криотерапия (замораживание рубцовой ткани изнутри самого келоида).
9. Коллагеновый гель Коллост от рубцов: отзывы
На рынке в последнее время появляются и другие средства, обещающие улучшить состояние кожи и рубцов. Например, коллагеновый гель Коллост от рубцов – отзывы об эффективности препарата для лечения именно рубцов как таковые отсутствуют, но мы проанализировали состав и механизм действия препарата, чтобы определить саму возможность лечения этим препаратом.
Препарат состоит из гиалуроновой кислоты или коллагена животного происхождения, и сделан в форме 7 и 15% гелей, которые вводят инъекционно. Согласно составу и самой инструкции, препарат наоборот помогает выработке кожей собственного коллагена. Следовательно препарат может быть показан только для лечения атрофических рубцов, но никак не келоидных или гипертрофических, при которых коллагена вырабатывается и так в 20-30 раз больше, чем нужно.
Надеемся, что наша статья оказалась Вам полезной!
-
-
March 10 2010, 17:05
- Медицина
- Cancel
Медицинский термин
Подскажите, пожалуйста, как пишется слово «кЕЛЛОидный рубец»?
Я и врач, дававший мне интервью, склоняемся к этой версии.
Word автоматически исправляет на «кЕЛоидный».
Gramota.ru такого слова вообще не знает.
А Yandex уверен, что мы имели ввиду слова «кОЛЛоидный рубец»…
Других источников сейчас под рукой нету.
UPD: Всем большое спасибо, Word был прав, «кЕЛоидные» рубцы.
Келоидный рубец – это ограниченное доброкачественное разрастание соединительной ткани, чаще возникающее после травм, термических и химических ожогов кожи, акне. Клиническая картина характеризуется образованием плотного, красного рубцового валика, наличие которого иногда сопровождается зудом, жжением, локальным повышением температуры. Диагностика основывается на клинической картине, анамнезе заболевания и дифференциации с гипертрофическими рубцами. Лечение келоидов включает глюкокортикоиды в различных формах, крио- и лазеротерапию, массаж, компрессионные повязки, интерфероны, хирургическое иссечение.
Общие сведения
Келоидный рубец – одна из разновидностей патологических рубцов, относится к группе псевдоопухолевых фиброматозов. Из всех видов рубцов келоид занимает второе место по распространённости (после гипертрофического рубца) среди европейцев и первое место среди населения южно-африканских стран. Точных статистических данных нет. Это связано с низким количеством обращений пациентов к врачу при отсутствии прогрессивного разрастания и выраженной клинической картины. К образованию келоидных рубцов более склонны мужчины, что связано с повышенной частотой получения травм, а также лица с гормональными нарушениями.
Келоидный рубец
Причины
Этиологические факторы возникновения келоидов разнообразны. Основными причинами являются хирургические вмешательства, ожоги, однако триггером возникновения рубца у предрасположенных лиц может послужить даже микротравма. Развитию келоидов также способствуют некоторые кожные заболевания (прежде всего, акне), протекающие с воспалением глубоких слоев кожи и грубым рубцеванием. Нередко рубцовая ткань формируется в местах инъекций, татуировок, пирсинга, особенно в случае их осложнения нагноительным процессом. Среди предрасполагающих факторов наибольшее значение играют:
- Наследственность. На наличие генетической предрасположенности указывает семейная распространённость (склонность к образованию келоидов передаётся по аутосомно–доминантному типу), большое количество зарегистрированных случаев врождённых келоидов, а также повышенная заболеваемость у лиц африканского и азиатского происхождения.
- Гормональный дисбаланс. У лиц, склонных к келоидному рубцеванию, достоверно чаще выявляется нарушение показателей функционирования желез внутренней секреции (щитовидных, паращитовидных, половых). Наибольшее влияние оказывают кортикостероиды, поэтому патологическое рубцевание часто можно наблюдать у спортсменов, употребляющих анаболические стероиды. Вторым по частоте влияния гормоном является прогестерон – с ним связано увеличение риска образования келоидов при беременности. Келоидные рубцы чаще выявляются у людей со смуглой кожей, что позволяет связать их появление с нарушением синтеза меланина.
Патогенез
Механизм келоидного рубцевания достоверно не установлен, однако известно, что келоид является результатом нарушения процесса нормальной регенерации кожи. Для келоидного рубца характерно разрастание плотной соединительной ткани шире первоначальных границ раны. По всей видимости, это обусловлено избыточной выработкой фибробластами коллагена I типа и его чрезмерным сосредоточением в зоне рубца. При патоморфологическом исследовании в рубцовой ткани обнаруживаются широкие гиалинизированные пучки коллагена тускло-розового цвета. Существует ряд исследований, которые доказывают наличие взаимосвязи нервно–эндокринной нарушений и частоты возникновения келоидных рубцов. В норме по мере созревания рубцовой ткани происходит уменьшение ангиогенеза, но в келоидах идет постоянное образование неососудов, что обусловливает их гиперемию.
Классификация
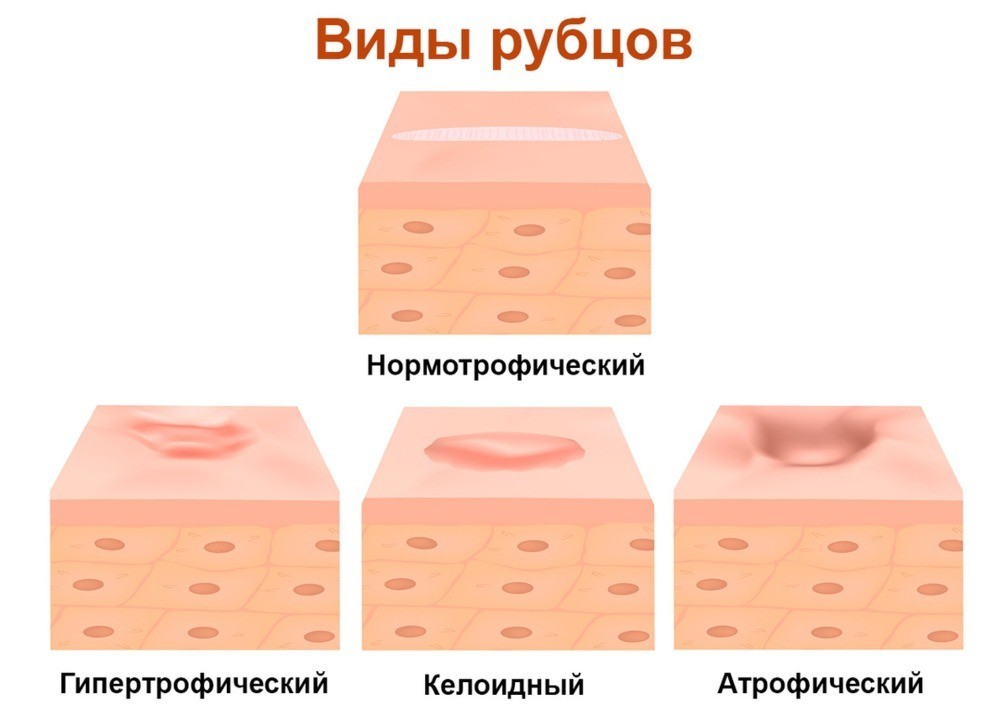
Все рубцы разделяют на нормотрофические, гипертрофические, атрофические и келоидные. Для первых трёх типов характерно стадийное формирование, светлый цвет при окончательной трансформации (цвет нормальной кожи), положительный и хороший ответ на терапию. Келоидный рубец отличается от остальных патогенезом, быстрым и неконтролируемым ростом, трудностями в лечении. В клинической дерматологии келоиды делятся на:
- Истинные (спонтанные). Образуются без видимых причин, однако, считается, что им может предшествовать микротравма, разрешившиеся гнойничковые высыпания. Излюбленная локализация – лицо и грудь. Истинные келоиды часто имеют причудливую форму с ветвящимися отростками, отходящими от основного рубца.
- Ложные (рубцовые). Возникают на месте поврежденной кожи после операций, порезов, ожогов, фурункулов, акне. Не имеют определенной локализации. Форма ложных рубцов линейная, кожа над ними склонная к изъязвлению.
- Келоидный фолликулит (келоид акне). Встречается у мужчин. Представляет собой фолликулярный дерматит волосистой части головы. Высыпания (папулы и пустулы) обычно располагаются в области затылка.
По стадии развития келоиды подразделяются на активные (растущие) и неактивные. Активный келоид находится в процессе роста и вызывает такие симптомы, как зуд, иногда переходящую в боль, онемение, гиперемию. Неактивный келоид не растёт и не беспокоит. По сроку давности рубцы классифицируют на молодые и старые. Молодым рубцам менее 5 лет, они имеют красный цвет и блестящую поверхность. Старые рубцы старше пяти лет, их окраска приближается к цвету кожи, а поверхность неровная.
Симптомы келоидных рубцов
В области предшествующей травмы или спонтанно возникает чётко ограниченное, плотное, бугристое разрастание келоидной ткани. Рубец синюшно-красного цвета, толстый, зудящий. Покрывающая келоид кожа атрофически истончена, не содержит потовых и сальных желёз, волосяных фолликулов и пигментных клеток, т. е. этот участок кожи никогда не загорает, на нем не растут волосы. Иногда наблюдаются телеангиэктатически расширенные сосуды.
Келоиды отличаются неудержимым ростом и распространением на здоровые участки кожи. Их рост начинается после 10–12 недели заживления, площадь распространения рубцовой ткани намного больше, чем полученная рана. Спонтанные келоиды особенно часто локализуются на лице шее, верхней части туловища, в частности, в области грудины. Наиболее типичные жалобы пациентов с келоидами ‒ неприятные ощущения в области рубца: боль при надавливании, повышенная чувствительность к различным раздражителям, назойливый зуд, иногда переходящий в невропатическую боль.
Осложнения
По мере увеличения глубины и размера рубца возрастает вероятность развития системных нарушений из-за гипертрофии соединительной ткани. На месте некоторых ран впоследствии образуются выраженные контрактуры, имеющие значительные функциональные и эстетические последствия. При наличии предрасположенности к патологическому рубцеванию на месте удаленного келоидного рубца может образовываться новый келоид, который быстро увеличивается в размерах и занимает ещё большую площадь.
Диагностика
Постановка диагноза не представляет особых трудностей и опирается на клинику и анамнез заболевания. Из базовых лабораторных данных исследуют гормональный статус и липидный профиль, которые могут быть изменены. Келоидные рубцы следует отличать от гипертрофических: последние обычно толстые, плотные, белые, с бугристой поверхностью, нередко с поперечными трещинами, возникаю при отсутствии генетической предрасположенности после травм или операций, в отличие от келоидных, не выходят за пределы первичного дефекта. Важным отличием гипертрофических рубцов является их отклик на лечение: хирургическая эксцизия даёт стойкий удовлетворительный косметический результат.
Лечение келоидных рубцов
Келоиды трудно поддаются терапии. Для того чтобы определить глубину, распространённость и способ лечения, необходима консультация хирурга и дерматолога. Грамотный план действий, включающий правильный выбор терапевтической тактики, учет предрасполагающих этиофакторов и эмоциональную поддержку, способствует оптимальным результатам. В отношении келоидов используются следующие виды лечения:
- Местная медикаментозная терапия. До образования корки на рубце можно использовать заживляющие мази и крема на основе пантенола. После формирования келоида в течение нескольких недель или месяцев наносится силиконовый крем или накладывается силиконовый пластырь. Силикон создаёт воздухопроницаемую мембрану, которая благоприятна для регенерации кожи. В случае свежих келоидов достигнуть ремиссии можно, применяя местно глюкокортикоиды либо в форме мазей под окклюзией, либо (что эффективнее) в форме внутриочаговых инъекций кристаллической суспензии.
- Физические методы. Широко используемым безопасным и безболезненным методом является лазерная шлифовка рубца. Лазерная терапия уменьшает размер рубца, снимает красноту и предотвращает повторный рост. При удобном анатомическом расположении келоида можно достичь некоторого регресса с помощью компрессионной повязки. Криотерапия используется только при лечении небольших рубцов на закрытых участках тела, поскольку достаточно болезненна и вызывает депигментацию кожи. Лечение жидким азотом проводится в несколько циклов (до 5 сеансов), чаще применяется в комбинации с другими методами.
- Массаж рубца. Ограниченные плотные келоидные тяжи можно размягчить регулярным массажем. Наиболее актуален данный вид лечения в районе суставов: как только рубец становится стабильным (через 3-4 недели), необходимо противодействовать укорачиванию рубцовой ткани массажем. Не используется в случае инфицирования и при прогрессивном росте рубца (более 1 см в неделю).
- Хирургическое лечение. От хирургических вмешательств рекомендуется воздержаться, после иссечения рубца чаще всего следует образование нового келоида, особенно, если во время операции затрагивают здоровую ткань. Поэтому следует проводить только частичные эксцизии, а затем инъекции глюкокортикоидов или криотерапию, иногда рентгеновское облучение.
- Особые методы лечения. В дерматологии лечение интерферонами и лучевой терапией используют в редких случаях из-за системного воздействия на организм. Несмотря на то, что при применении интерферона келоид уменьшается в размере, нет сведений о продолжительности эффекта. Лучевая терапия используется исключительно при крайней необходимости, т. к. увеличивает риск возникновения злокачественных новообразований.
Прогноз и профилактика
Прогноз зависит от объёма и местоположения рубца, состояния организма (наличия патологий со стороны эндокринной и нервной системы), предрасположенности к распространению, быстрой диагностики и грамотной комбинации различных видов терапии. Профилактика включает в себя предотвращение ожогов, грамотное и раннее лечение угревой болезни, щадящие хирургические разрезы, возможное ограничение инъекций и пирсинга. При наличии данной патологии у родственников стоит исключать вышеперечисленные факторы и защищать себя от всевозможных микротравм, которые могут послужить пусковыми механизмами в развитии рубцов келоидного типа.
Келоидные и гипертрофические рубцы
Версия: Клинические рекомендации РФ 2013-2017 (Россия)
Категории МКБ:
Келоидный рубец (L91.0)
Разделы медицины:
Дерматовенерология
Общая информация
Краткое описание
РОССИЙСКОЕ ОБЩЕСТВО ДЕРМАТОВЕНЕРОЛОГОВ И КОСМЕТОЛОГОВ
ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ CКЕЛОИДНЫМИ И ГИПЕРТРОФИЧЕСКИМИ РУБЦАМИ
Москва — 2015
Шифр по Международной классификации болезней МКБ-10
L91.0
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
Общепринятой классификации не существует.
Этиология и патогенез
Формирование рубцовой ткани представляет собой физиологический ответ на повреждение кожных покровов и слизистых оболочек. Однако изменение метаболизма внеклеточного матрикса (дисбаланс между его разрушением и синтезом) может привести к чрезмерному рубцеванию и образованию келоидных и гипертрофических рубцов [1].
Заживление ран и, следовательно, образование рубцовой ткани включает в себя три отдельных этапа: воспаление (в первые 48-72 ч после повреждения ткани), пролиферация (до 6 недель) и ремоделирование или созревание (в течение 1 года и более) [1]. Длительная или чрезмерно выраженная воспалительная фаза может способствовать усиленному рубцеванию. Согласно результатам современных исследований, у людей с генетической предрасположенностью, первой группой крови, IV-V-VI фототипом кожи образование рубцов может развиваться под действием различных факторов: гипериммуноглобулинемии IgE, изменения гормонального статуса (в период полового созревания, беременности и т.д.) [1, 2].
Ключевую роль в формировании келоидного рубца играют аномальные фибробласты и трансформирующий фактор роста — β1 [3, 4]. Кроме того, в тканях келоидных рубцов определяется увеличение числа тучных клеток, ассоциированных с повышенным уровнем таких промоторов фиброза, как индуцируемый гипоксией фактор-1α, сосудистый эндотелиальный фактор роста и ингибитор активатора плазминогена-1 [5, 6, 7, 8] .
В развитии гипертрофических рубцов основную роль играет нарушение метаболизма внеклеточного матрикса вновь синтезированной соединительной ткани: гиперпродукция и нарушение процессов ремоделирования межклеточного матрикса с повышенной экспрессией коллагена I и III типов. Кроме того, нарушение системы гемостаза способствует избыточной неоваскуляризации и увеличивает время реэпителизации [9,10] .
Официальные показатели заболеваемости и распространенности келоидных и гипертрофических рубцов отсутствуют. По данным современных исследований, образование рубцов наблюдается у 1,5-4,5% лиц в общей популяции. Келоидные рубцы выявляются в равной степени у мужчин и женщин, чаще – у лиц молодого возраста. Существует наследственная предрасположенность к развитию келоидных рубцов: генетические исследования указывают на аутосомно-доминантное наследование с неполной пенетрантностью [2].
Клиническая картина
Cимптомы, течение
Различают следующие клинические формы рубцов [11, 12, 13, 14]:
— нормотрофические рубцы;
— атрофические рубцы;
— гипертрофические рубцы:
o линейные гипертрофические рубцы;
o широко распространяющиеся гипертрофические рубцы;
— келоидные рубцы:
o малые келоидные рубцы;
o крупные келоидные рубцы.
Также выделяют стабильные (зрелые) и нестабильные (незрелые) рубцы.
Келоидные рубцы представляют собой четко очерченные плотные узлы или бляшки, от розового до лилового цвета, с гладкой поверхностью и неравномерными нечеткими границами. В отличие от гипертрофических рубцов, они часто сопровождаются болезненностью и гиперестезиями. Покрывающий рубцы тонкий эпидермис нередко изъязвляется, часто наблюдается гиперпигментация.
Келоидные рубцы образуются не ранее чем через 3 месяца после повреждения ткани, а затем могут увеличиваться в размерах в течение неопределенно длительного времени. По мере роста по типу псевдоопухоли с деформацией очага они выходят за границы первоначальной раны, спонтанно не регрессируют и имеют тенденцию к рецидивам после эксцизии.
Образование келоидных рубцов, в том числе спонтанное, наблюдается в определенных анатомических областях (мочки ушей, грудь, плечи, верхняя часть спины, задняя поверхность шеи, щеки, колени).
Гипертрофические рубцы представляют собой узлы куполообразной формы различных размеров (от мелких до очень крупных), с гладкой или бугристой поверхностью. Свежие рубцы имеют красноватую окраску, в дальнейшем она становится розоватой, белесоватой. По краям рубца возможна гиперпигментация. Образование рубцов происходит в течение первого месяца после повреждения ткани, увеличение в размерах – в течение последующих 6 месяцев; часто в течение 1 года рубцы регрессируют. Гипертрофические рубцы ограничены границами первоначальной раны и, как правило, сохраняют свою форму. Очаги поражения обычно локализуются на разгибательных поверхностях суставов или в областях, подверженных механическим нагрузкам.
Диагностика
Диагноз заболевания устанавливается на основании клинической картины, результатах дерматоскопического и гистологического исследований (при необходимости).
При проведении комбинированной терапии рекомендуются консультации терапевта, пластического хирурга, травматолога, радиолога.
Дифференциальный диагноз
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА [15, 16]
| Келоидный рубец | Гипертрофический рубец |
| Инфильтрирующий рост за пределы исходного повреждения | Рост в пределах исходного повреждения |
| Спонтанные или посттравматические | Только посттравматические |
| Преобладающие анатомические области (мочки ушей, грудь, плечи, верхняя часть спины, задняя поверхность шеи, щеки, колени) | Нет преобладающих анатомических областей (но обычно локализуются на разгибательных поверхностях суставов или в областях, подверженных механическим нагрузкам) |
| Появляются через 3 месяца или позже после повреждения ткани, могут увеличиваться в размерах в течение неопределенно длительного времени | Появляются в течение первого месяца после повреждения ткани, могут увеличиваться в размерах в течение 6 месяцев, часто регрессируют в течение 1 года. |
| Не связаны с контрактурами | Ассоциированы с контрактурами |
| Зуд и выраженная болезненность | Субъективные ощущения наблюдаются редко |
| IV фототип кожи и выше | Нет связи с фототипом кожи |
| Генетическая предрасположенность (аутосомно-доминантное наследование, локализация в хромосомах 2q23 и 7p11) | Нет генетической предрасположенности |
| Толстые коллагеновые волокна | Тонкие коллагеновые волокна |
| Отсутствие миофибробластов и α-SMA | Наличие миофибробластов и α-SMA |
| Коллаген I типа > коллаген III типа | Коллаген I типа < коллаген III типа |
| Гиперэкспрессия ЦОГ -2 | Гиперэкспрессия ЦОГ -1 |
Лечение
Цели лечения
— стабилизация патологического процесса;
— достижение и поддержание ремиссии;
— повышение качества жизни больных:
o купирование субъективной симптоматики;
o коррекция функциональной недостаточности;
o достижение желаемого косметического результата.
Общие замечания по терапии
Гипертрофические и келоидные рубцы являются доброкачественными поражениями кожи. Необходимость проведения терапии определяется выраженностью субъективных симптомов (например, зуда/боли), функциональной недостаточностью (например, контрактуры / механического раздражения из-за высоты образований), а также эстетическими показателями, которые могут значительно влиять на качество жизни и приводить к стигматизации [17, 18].
Ни один из доступных в настоящее время методов терапии рубцов в виде монотерапии не позволяет во всех случаях добиться редукции рубцов или улучшения функционального состояния и / или косметической ситуации. Практически во всех клинических ситуациях требуется сочетание различных методов лечения.
Медикаментозная терапия
Внутриочаговое введение глюкокортикостероидных препаратов [22-24]
— триамцинолона ацетонид (В) 1 мг на 1 см2 (не более 30 мг в сутки у взрослых лиц и 10 мг — у детей) внутриочагово (иглой 30 калибра длиной 0,5 дюйма). Инъекции проводятся 1 раз в 3-4 недели. Общее количество инъекций индивидуально и зависит от выраженности терапевтического ответа и возможных побочных эффектов (В).
Внутриочаговое введение триамцинолона ацетонида после хирургического иссечения рубца предотвращает рецидив (В).
или
— бетаметазона дипропионат (2 мг) + бетаметозона динатрия фосфат (5 мг) (D): 0,2 мл на 1 см2 внутриочаго. Очаг равномерно обкалывают, используя туберкулиновый шприц и иглу 25 калибра. Общее количество введенного в течение 1 недели препарата не должно превышать 1 мл.
Немедикаментозная терапия
Криохирургия [25-30]
Криохирургия жидким азотом приводит к полной или частичной редукции 60-75% келоидных рубцов после, по меньшей мере, трех сессий (В). Основными побочными эффектами криохирургии являются гипопигментация, образование пузырей и замедленное заживление (А).
Сочетание криохирургии жидким азотом и инъекций глюкокортикостероидных препаратов, имеет синергетический эффект за счет более равномерного распределения препарата в результате межклеточного отека ткани рубца после низкотемпературного воздействия (В).
Обработка рубца может проводится методом открытого криораспыления либо контактным методом с использованием криозонда. Длительность экспозиции – не менее 30 секунд; частота применения – 1 раз в 3-4 недели, количество процедур – индивидуально, но не менее 3.
Лазерное воздействие [31-36].
1. Лазер на основе диоксида углерода.
Обработка рубца СО2 лазером может проводится в тотальном или фракционном режимах. После тотальной абляции келоидного рубца СО2 лазером в качестве монотерапии рецидив наблюдается в 90% случаев (В), поэтому данный вид лечения не может быть рекомендован в виде монотерапии. Использование фракционных режимов лазерного воздействия позволяет снизить количество рецидивов.
2. Пульсирующий лазер на красителях.
Пульсирующий лазер на красителях (PDL) генерирует излучение с длиной волны 585 нм, что соответствует пику поглощения гемоглобина эритроцитов в кровеносных сосудах. Кроме прямого сосудистого воздействия PDL уменьшает индукцию трансформирующего фактора роста-β1 (TGF-β1) и гиперэкспрессию матриксных металлопротеиназ (MMP) в тканях келоида (С).
В большинстве случаев использование PDL оказывает положительное воздействие на ткань рубца в виде размягчения, уменьшения интенсивности эритемы и высоты стояния.
Хирургическое иссечение [36-39].
Хирургическая коррекция рубцовых изменений сопровождается рецидивом в 50-100% случаев, за исключением келоидов мочек ушных раковин, которые рецидивируют значительно реже (В). Такая ситуация связана с особенностями операционной техники, выбором метода закрытия операционного дефекта, различными вариантами пластики местными тканями.
Лучевая терапия [40-49].
Лучевая терапия применяется в качестве монотерапии или дополнения к хирургическому иссечению. Хирургическая коррекция в течение 24 часов после лучевой терапии считается наиболее эффективным подходом для лечения келоидных рубцов, позволяющим значительно снизить число рецидивов (B). Рекомендуется применение относительно высоких доз лучевой терапии в течение короткого времени экспозиции (В) [5].
К побочным реакциям ионизирующего излучения относят стойкую эритему, шелушение кожи, телеангиэктазии, гипопигментацию (В) и риск канцерогенеза (существует несколько научных сообщений о злокачественной трансформации последовавшей после лучевой терапии рубцов).
Требования к результатам лечения
В зависимости от метода терапии положительная клиническая динамика (уменьшение объема рубца на 30-50%, снижение выраженности субъективных симптомов) может быть достигнута после 3-6 процедур или после 3-6 месяцев лечения.
При отсутствии удовлетворительных результатов лечения после 3-6 процедур / 3-6 месяцев необходима модификация терапии (комбинация с другими методами / смена метода / увеличение дозы).
АЛГОРИТМЫ ТЕРАПИИ
Гипертрофические рубцы
*- Коррекция терапии.
** — Часто сочетанное поражение (келоидные и гипертрофические рубцы)
*** — Необходимо последующая профилактическая терапия.
Келоидные рубцы
Профилактика
Лицам, имеющим в анамнезе случаи образования гипертрофических или келоидных рубцов или тех, кому предстоит операция в зоне повышенного риска их развития, рекомендуется:
1. Для ран с высоким риском развития рубцов, предпочтительно использовать продукты на основе силикона. Силиконовый гель или пластины следует наносить после того, как разрез или рана эпителизируется и продолжать в течение по крайней мере 1 месяца. Для силиконового геля, рекомендовано как минимум 12-часовое ежедневное использование или, если возможно, непрерывное 24-часовое использование с гигиенической обработкой дважды в день. Использование силиконового геля может быть предпочтительным, при обширной площади поражения, при использовании на их в области лица, для лиц, проживающих в жарком и влажном климате.
2. Для пациентов со средней степенью риска развития рубцов возможно использование силиконового геля или пластин (предпочтительно), гипоаллергенной микропористой ленты.
3. Пациентам с низким риском развития рубцов следует рекомендовать соблюдать стандартные гигиенические процедуры. Если пациент выражает озабоченность в связи с возможностью формирования рубца, он может применять силиконовый гель.
Дополнительной общей профилактической мерой является исключение воздействия солнечных лучей и использование солнцезащитных кремов с максимальным коэффициентом защиты от солнца (SPF> 50) до созревания рубца.
Как правило, тактика ведения пациентов с рубцами может быть пересмотрена через 4-8 недель после эпителизации с целью определения необходимости дополнительных вмешательств по коррекции рубцов.
Информация
Источники и литература
-
Клинические рекомендации Российского общества дерматовенерологов и косметологов
- 1. Gauglitz GG, Korting HC, Pavicic T, Rucicka T, Jeschke MG. Hypertrophic scarring and keloids: pathomechanisms and current and emerging treatment strategies. Mol Med 2011;17(1–2):113–25.
2. Love PB, Kundu RV. Keloids: an update on medical and surgical treatments. J Drugs Dermatol 2013;12(4):403–9.
3. Marneros AG, Krieg T. Keloids: clinical diagnosis, pathogenesis and treatment options. J Detsch Dermatol Ges 2004;2(11):905–13.
4. Hahn JM, Glaser K, McFraland KL, Aronow BJ, Boyce ST, Supp DM. Keloid-derived keratinocytes exhibit an abnormal gene expression profile consistent with a distinct causal role in keloid pathology. Wound Repair Regen 2013;21(4):530–44.
5. Faler BJ, Macsata RA, Plummer D, Mishra L, Sidawy AN. Transforming growth factor-beta and wound healing. Perspect Vasc Surg Endovasc Ther 2006; 18: 55–62.
6. Bettinger DA, Yager DR, Diegelmann RF, Cohen IK. The effect of TGF-beta on keloid fibroblast proliferation and collagen synthesis. Plast Reconstr Surg 1996; 98: 827–33.
7. Fujiwara M, Muragaki Y, Ooshima A. Upregulation of transforming growth factor-beta1 and vascular endothelial growth factor in cultured keloid fibroblasts: relevance to angiogenic activity. Arch Dermatol Res 2005; 297: 161–9.
8. Desmouliere A, Geinoz A, Gabbiani F, Gabbiani G. Transforming growth factor-beta 1 induces alpha-smooth muscle actin expression in granulation tissue myofibroblasts and in quiescent and growing cultured fibroblasts. J Cell Biol 1993; 122: 103–11.
9. van der Veen WM, Bloemen MC, Ulrich MM, Molema G, van Zuijlen PP, Middelkoop E, et al. Potential cellular and molecular causes of hypertrophic scar formation. Burns 2009;35(1):15–29.
10. Armour A, Scott PG, Tredget EE. Cellular and molecular pathology of HTS: basis for treatment. Wound Repair Regen 2007;15(Suppl. 1):S6–17.
11. Mustoe TA, Cooter RD, Gold MH, Hobbs FD, et al. International clinical recommendations on scar management. Plast Reconstr Surg 2002;110:560–71.
12. Fearmonti R, Bond J, Erdmann D,Levinson H. A review of scar scales and scar measuring devices. Eplasty 2010;10: e43.
13. Perry DM, McGrouther DA, Bayat A. Current tools for noninvasive objective assessment of skin scars. Plast Reconstr Surg 2010; 126: 912–23.
14. Sebastian G, Hackert I, Stein A,Aschoff R. Möglichkeiten zur Objektivierung der Effizienz der Kryotherapie bei Keloiden. In: Koller J, Hutner H: Fortschritte der operativen und onkologischen Dermatologie. Berlin, Wien: Blackwell, 2000: 192–7.
15. Arno AI, et al. Up-to-date approach to manage keloids and hypertrophic scars: A useful guide. Burns, 2014
16. Gauglitz GG. Management of keloids and hypertrophic scars: current and emerging options. Clin Cosmet Investig Dermatol 2013;6:103–14.
17. Balci DD, Inandi T, Dogramaci CA, Celik E. DLQI scores in patients with keloids and hypertrophic scars: a prospective case control study. J Dtsch Dermatol Ges 2009; 7: 688–92.
18. Bock O, Schmid-Ott G, Malewski P, Mrowietz U. Quality of life of patients with keloid and hypertrophic scarring. Arch Dermatol Res 2006; 297: 433–8.
19. Published by. In: Middelkoop E, Monstrey S, Teot L, Vranckx JJ, editors. Scar Management Practical Guidelines. Maca-Cloetens; 2011. pp. 1-109
20. Haedersdal M, Bech-Thomsen N, Poulsen T, Wulf HC. Ultraviolet exposure influences laser-induced wounds, scars, and hyperpigmentation: a murine study. Plast Reconstr Surg 1998; 101:1315-22.
21. Due E, Rossen K, Sorensen LT, Kliem A, Karlsmark T, Haedersdal M. Effect of UV irradiation on cutaneous cicatrices: a randomized, controlled trial with clinical, skin reflectance, histological, immunohistochemical and biochemical evaluations. Acta Derm Venereol 2007;87:27-32.
22. Muneuchi G, Suzuki S, Onodera M, Ito O, Hata Y, Igawa HH. Long-term outcome of intralesional injection of triamcinolone acetonide for the treatment of keloid scars in Asian patients. Scand J Plast Reconstr Surg Hand Surg 2006;40:111-6 (LEVEL B).
23. Ardehali B, Nouraei SA, van Dam H, Dex E, Wood S, Nduka C. Objective assessment of keloid scars with three-dimensional imaging: Quantifying response to intralesional steroid therapy. Plast Reconstr Surg 2007;119:556-61 (LEVEL A).
24. Chowdri NA, Masarat M, Mattoo A, Darzi MA. Keloids and hypertrophic scars: Results with intraoperative and serial postoperative сorticosteroid injection therapy. Aust N Z J Surg 1999;69:655-9 (LEVEL B).
25. Zouboulis CC, Blume U, Büttner P, Orfanos CE. Outcomes of cryosurgery in keloids and hypertrophic scars. A prospective consecutive trial of case series. Arch Dermatol 1993;129:1146-51 (LEVEL B).
26. Ernst K, Hundeiker M. Results of cryosurgery in 394 patients with hypertrophic scars and keloids. Hautarzt 1995;46:462-6(LEVEL B).
27. Rusciani L, Rossi G, Bono R. Use of cryotherapy in the treatment of keloids. J Dermatol Surg Oncol 1993;19:529-34 (LEVEL B).
28. Zouboulis CC, Orfanos CE. Cryosurgical treatment of hypertrophic scars and keloids. Hautarzt 1990;41:683-8 (LEVEL B).
29. Sharma S, Bhanot A, Kaur A, Dewan SP. Role of liquid nitrogen alone compared with combination of liquid nitrogen and intralesional triamcinolone acetonide in treatment of small keloids. J Cosmet Dermatol 2007;6:258-61 (LEVEL B.)
30. Har-Shai Y, Dujovny E, Rohde E, Zouboulis CC. Effect of skin surface temperature on skin pigmentation during contact and intralesional cryosurgery of keloids. J Eur Acad Dermatol Venereol 2007;21:191-8 (LEVEL B).
31. Norris JE. The effect of carbon dioxide laser surgery on the recurrence of keloids. Plast Reconstr Surg 1991;87:44-9(LEVEL B).
32. Apfelberg DB, Maser MR, White DN, Lash H. Failure of carbon dioxide laser excision of keloids. Lasers Surg Med 1989;9:382-8 (LEVEL B).
33. Kuo YR, Wu WS, Jeng SF, Wang FS, Huang HC, Lin CZ, et al. Suppressed TGF-beta1 expression is correlated with upregulation of matrix metalloproteinase-13 in keloid regression after flashlamp pulsed-dye laser treatment. Lasers Surg Med 2005;36:38-42 (LEVEL C).
34. Kuo YR, Wu WS, Jeng SF, Nicolini J, Zubillaga M. Activation of ERK and p38 kinase mediated keloid fibroblast apoptosis after flashlamp pulsed-dye laser treatment. Lasers Surg Med 2005;36:31-7 (LEVEL C).
35. Kuo YR, Jeng SF, Wang FS, Chen TH, Huang HC, Chang PR, et al. Flashlamp pulsed dye laser (PDL) suppression of keloid proliferation through down-regulation of TGF-beta1 expression and extracellular matrix expression. Lasers Surg Med 2004;34:104-8 (LEVEL C).
36. Gold, Michael H., et al. «Updated international clinical recommendations on scar management: part 2—algorithms for scar prevention and treatment.» Dermatologic Surgery 40.8 (2014): 825-831.
37. Kim DY, Kim ES, Eo SR, Kim KS, Lee SY, Cho BH. A surgical approach for earlobe keloid: Keloid fillet flap. Arch Facial Plast Surg 2005;7:172-5 (LEVEL B).
38. Lee Y, Minn KW, Baek RM, Hong JJ. A new surgical treatment of keloid: Keloid core excision. Ann Plast Surg 2001;46:135-40 (LEVEL C).
39. Field LM. Subtotal keloid excision—a preferable preventative regarding recurrence. Dermatol Surg 2001;27:323-4 (LEVEL C).
40. Ragoowansi R, Cornes PG, Moss AL, Glees JP. Treatment of keloids by surgical excision and immediate postoperative single-fraction radiotherapy. Plast Reconstr Surg 2003;111:1853-9 (LEVEL B).
41. Subedi N, Roberts F. Radiotherapy treatment of keloid scars and other benign conditions: Is there a need for a database of patients treated? Br J Dermatol 2009;161:194-5 (LEVEL B).
42. Ogawa R, Miyashita T, Hyakusoku H, Akaishi S, Kuribayashi S, Tateno A. Postoperative radiation protocol for keloids and hypertrophic scars: Statistical analysis of 370 sites followed for over 18 months. Ann Plast Surg 2007;59:688-91 (LEVEL B).
43. Veen RE, Kal HB. Postoperative high-dose-rate brachytherapy in the prevention of keloids. Int J Radiat Oncol Biol Phys 2007;69:1205-8 (LEVEL B).
44. Kal HB, Veen RE. Biologically effective doses of postoperative radiotherapy in the prevention of keloids. Dose-effect relationship. Strahlenther Onkol 2005;181:717-23 (LEVEL B).
45. Viani GA, Stefano EJ, Afonso SL, De Fendi LI. Postoperative strontium-90 brachytherapy in the prevention of keloids: Results and prognostic factors. Int J Radiat Oncol Biol Phys 2009;73:1510-6 (LEVEL C).
46. Botwood N, Lewinski C, Lowdell C. The risks of treating keloids with radiotherapy. Br J Radiol 1999;72:1222-4 (LEVEL B).
47. Bilbey JH, Muller NL, Miller RR, Nelems B. Localised fibrous mesothelioma of pleura following external ionizing radiation therapy. Chest 1988;94:1291-2 (LEVEL B).
48. Speranza G, Sultanem K, Muanza T. Descriptive study of patients receiving excision and radiotherapy for keloids. Int J Radiat Oncol Biol Phys 2008;71:1465-9 (LEVEL B).
49. Bischof M, Krempien R, Debus J, Treiber M. Postoperative electron beam radiotherapy for keloids: Objective findings and patient satisfaction in self-assessment. Int J Dermatol 2007;46:971-5 (LEVEL B).
- 1. Gauglitz GG, Korting HC, Pavicic T, Rucicka T, Jeschke MG. Hypertrophic scarring and keloids: pathomechanisms and current and emerging treatment strategies. Mol Med 2011;17(1–2):113–25.
Информация
Персональный состав рабочей группы по подготовке федеральных клинических рекомендаций по профилю «Дерматовенерология», раздел «Келоидные и гипертрофические рубцы»:
1. Рахматулина Маргарита Рафиковна – заместитель директора ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России по научно-клинической работе, доктор медицинских наук, г. Москва.
2. Карамова Арфеня Эдуардовна – заведующий отделом дерматологии ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России, кандидат медицинских наук, г. Москва
3. Сайтбурханов Рифат Рафаилевич – врач-дерматовенеролог консультативно-диагностического центра ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России, г. Москва
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
| Сила | Описание |
| А |
По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++ , напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов или группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов |
| В |
Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных как 1++ или 1+ |
| С |
Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов; или экстраполированные доказательства из исследований, оцененных как 2++ |
| D |
Доказательства уровня 3 или 4; или экстраполированные доказательства из исследований, оцененных как 2+ |
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не были внесены, то зарегистрированы причины отказа от внесения изменений.
Консультация и экспертная оценка:
Предварительная версия была выставлена для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Как проявляются келоидные рубцы?
Келоидный рубец – патологическое (чаще всего опухолевое) разрастание соединительной ткани. Визуально проявляется утолщением и возвышением участка кожи, бывает ярко-красного, бордового или розового цвета. Келоидные рубцы, как правило, располагаются на руках, ногах, в области грудной клетки, на мочках ушей и на лице, при этом они никогда не локализуются на ладонях, стопах, веках или половых органах.
Келоиды покрыты тонким слоем кожи, который часто травмируется и изъязвляется. На месте язвочек затем появляется гиперпигментация. Келоидные рубцы образуются после повреждения кожи. В некоторых случаях к ним приводят кожные микроповреждения, которые не всегда заметны невооруженным глазом. Далее келоиды увеличиваются в размерах в течение неопределенного времени.
При воспалении келоида – срочно к врачу!
«Для воспаления келоидного рубца характерны следующие симптомы: зуд образования, жжение, изменение цвета от красного до синюшного, онемение тканей, активный рост рубца. При возникновении данных проявлений ни в коем случае нельзя заниматься самолечением, применять различные мази. Необходимо как можно скорее записаться на прием к дерматологу или хирургу. После диагностики и определения тяжести воспалительного процесса специалист назначит терапию».



Появление и рост келоида может сопровождаться болезненностью и повышенной чувствительностью в этой зоне. Чаще всего такие рубцы образуются на мочках ушей, груди, плечах, верхней части спины, задней поверхности шеи, щеках, коленях². Келоиды не заразны и не приводят к онкологическим заболеваниям³.
| Критерий | Келоидный рубец | Нормальный рубец (шрам) |
| Рост | Выходит за пределы повреждения | Только в пределах раны |
| Цвет | От светло-розового до темно-лилового | От бледно розового до красно-фиолетового, со временем бледнеет |
| Преобладающие области | Мочки ушей, грудь, плечи, верхняя часть спины, задняя поверхность шеи, щеки, колени | Нет преобладающих областей |
| Время появления | В течение 3 месяцев после повреждения кожи | В течение 1 месяца после повреждения кожи |
Лечение келоидных рубцов
Целями лечения келоидов являются: стабилизация рубца, достижение и поддержание ремиссии, исчезновение болезненности и зуда. Для лечения келоидных рубцов используется множество способов, однако ни один из них по отдельности не может гарантировать улучшения состояния пациента. По этой причине комбинируются различные методики¹.
Что делать со старыми рубцами?
«Для устранения старых келоидных рубцов, которые находятся в пассивной стадии (не увеличиваются в размерах, не вызывают зуда, не болят), применяют мази, гели, инъекции кортикостероидов. Медикаментозная терапия позволяет уменьшить размер небольших образований и сделать их менее заметными. Для борьбы с более крупными рубцами необходимо комбинированное лечение – медикаментозная терапия в сочетании с физиотерапевтическими процедурами (фонофорез, электрофорез, микротоки). Если такая терапия не дает эффекта, то для избавления от келоидных рубцов человеку придется прибегнуть к лазерной шлифовке, химическому пилингу, криодеструкции или хирургическому иссечению образований».



Терапевтические методы
Лекарственные средства могут использоваться в виде инъекций в зону рубца или топически (наноситься на поверхность кожи в виде мази). Мазь обязательно используется только после заживления раны, то есть после отпадания корочек.
Кортикостероиды
Это основные лекарства для борьбы с келоидами. Кортикостероиды уменьшают воспаление, снижают уровень коллагена в ране, тормозят деление клеток в ткани рубца. Чаще назначаются в виде мази для нанесения на пораженные участки кожи. Для таких целей используют средства с гидрокортизоном и бетамезона дипропионатом.
Кортикостероиды – это гормональные лекарственные средства. Применять их можно только по назначению и под наблюдением врача. Бесконтрольное и избыточное использование кортикостероидов для лечения келоидов может приводить к таким осложнениям, как атрофия кожи, нарушение пигментации, сосудистые звездочки на коже¹.
Для профилактики появления келоидных рубцов рекомендуются следующие действия:
- Наносить заживляющую мазь на рану с момента образования корочек до их отпадания.
- Использовать силиконовые пластины или гель в течение 1 месяца после того, как рана эпителизируется (затянется). Средства применяются ежедневно, 1-2 раза (предварительно нужно обработать рану). Такая профилактика рекомендуется пациентам с высоким риском развития келоидных рубцов.
- Наносить ферментные препараты, комбинированные мази против рубцевания.
- Исключить воздействие солнечных лучей и наносить солнцезащитный крем на область раны до созревания рубца².
Ферментные препараты
Из этой группы лекарств применяются коллагеназы и гиалуронидазы. Они расщепляют плотные белки рубцовой ткани, в результате чего рубец размягчается, повышается его эластичность. Эффект этих препаратов наиболее выражен в начальной стадии развития рубца, поэтому часто они рекомендуются для профилактики келоидов у людей с факторами риска.
Иммуномодуляторы
Эти препараты относительно недавно начали применяться для терапии келоидных рубцов. Они вводятся инъекционно в линию шва после иссечения рубца. Механизм действия заключается в снижении воспалительной реакции, в результате чего уменьшается активность образования ткани келоида.
Чем больше времени прошло с момента образования келоидного рубца, тем ниже будет эффективность его лечения Поэтому, если вы обнаружили у себя келоид, обратитесь к врачу-дерматологу как можно скорее³.
Витамины
Применяются препараты с витаминами А (ретинол) и Е (токоферол). Они подавляют рост келоидной ткани, ускоряют заживление кожных повреждений.
Флавоноидные соединения
К этой группе препаратов относятся различные растительные экстракты (травы арнебия, лаванды, зверобоя), которые обладают антиоксидантными свойствами. Они применяются местно, чаще в комбинации с другими типами лекарств.
Аминокислоты
Для терапии келоидных рубцов используется глицин. Эта аминокислота хорошо проникает в кожу, повышает ее насыщенность водой, улучшает защитную функцию кожи.
Комбинированные препараты
Эффект многокомпонентных мазей выше, чем у однокомпонентных средств, поскольку они воздействуют на несколько звеньев процесса образования келоида¹. К ним относятся:
- контрактубекс (содержит гепарин, экстракт лука, аллантоин);
- мази с силиконами и гидрокортизоном;
- гели с силиконом и витамином Е.
Силиконовые пластины, пластыри и гели
Они создают равномерное давление на рубец, это помогает упорядочить расположение волокон коллагена. Также силикон защищает келоид от травматизации и поддерживает зону рубца увлажненной, что способствует восстановлению водного баланса кожи.
Кто рискует?
«Келоидный рубец может образоваться у любого человека, однако существуют факторы риска, которые чаще всего провоцируют возникновение патологии. Причиной появления рубцового образования может стать наследственная предрасположенность, длительный прием кортикостероидов, цитостатиков и некоторых других лекарственных препаратов. Среди других факторов риска — хронические инфекции, заболевания, связанные с нарушением выработки коллагена, например, склеродермия, эндокринные и иммунные патологии, гематологические болезни. Чаще всего келоидные рубцы образуются на месте ожогов, травм, после оперативных вмешательств».



Лучевая терапия
Ионизирующее излучение разрушает избыточные коллагеновые волокна и клетки, которые их продуцируют. Кожа хорошо поглощает излучение, поэтому основная нагрузка приходится именно на рубец, а не на соседние ткани. К лучевой терапии келоидных рубцов существуют медицинские противопоказания: болезни почек, дерматит, нарушения кровообращения¹.
Криодеструкция
Это холодовое воздействие на келоид жидким азотом. Низкая температура повреждает сосуды рубца и клетки, образующие келоидные ткани. Некоторые пациенты могут переносить процедуру очень болезненно. Также недостатком метода является частое нарушение пигментации кожи.
Лазеротерапия
Этот метод заключается в тепловом воздействии лазера на келоид. В зависимости от типа лазера волокна коллагена сокращаются или разрушаются. Лазерная терапия способствует уменьшению и размягчению рубца. Изолированное применение лазеротерапии может приводить к повторному возникновению рубца, поэтому она применяется в комбинации с другими методиками.
Фотофорез
На область келоидного рубца наносится лекарственный препарат, затем на него воздействуют инфракрасным излучением для лучшего проникновения лекарства вглубь тканей. Процедура безболезненная и не требует обезболивания.
Ультразвуковая терапия
Применение лекарственных средств сочетается с ультразвуковыми колебаниями. Процедура продолжается около 15 минут. Рекомендуется курс из 20 сеансов с проведеним ежедневно или через день.
Хирургические методы
В некоторых случаях может использоваться хирургическое иссечение рубцовой ткани. Этот метод применяется крайне редко, потому что после удаления келоидные рубцы склонны образовываться снова в 50-100% случаев². Чаще рекомендуется не полное удаление рубца, а частичное, а также проведение физиотерапии и использование медикаментов вскоре после операции для предотвращения рецидивов.
Профилактика рубцов
«Профилактика образования келоидных рубцов основывается на устранении и минимизации факторов риска. Для предотвращения возникновения рубцовых образований рекомендуется своевременно диагностировать и лечить эндокринные заболевания, а также патологии, связанные с нарушением обменных процессов организма, постараться не травмировать кожу (избегать ожогов, порезов), при ранениях необходимо защитить рану от инфицирования и загрязнения. Кроме того, важно укреплять иммунитет, отказаться от вредных привычек, питаться сбалансировано и пить больше воды, а также постараться снизить влияние ультрафиолета на кожу (следует пользоваться солнцезащитными кремами с SPF и не посещать солярии)».



Как образуются рубцы (шрамы)?
Повреждение кожи может зарастать несколькими способами. Неглубокие ранки обычно затягиваются, и на их месте появляется эпителиальная ткань, которая по виду и свойствам неотличима от остальной кожи. Более глубокие повреждения зарастают с помощью образования соединительной ткани – рубца.
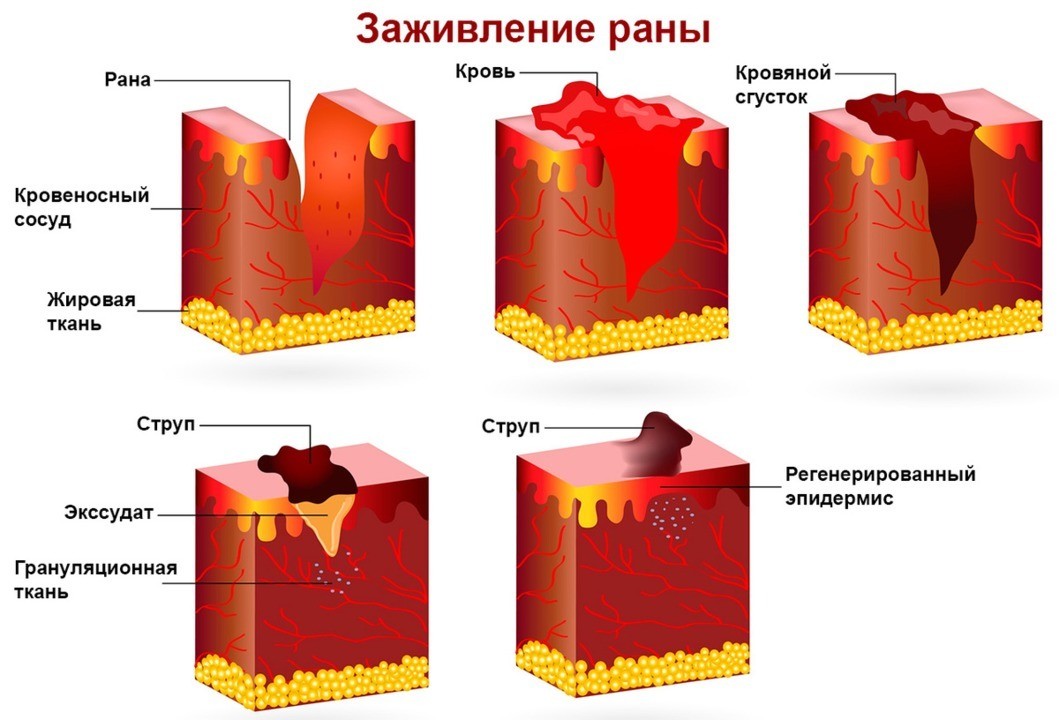
В норме рубец проходит несколько стадий развития:
- Стадия воспаления. Она длится первые 48-72 часа с момента повреждения кожи. В это время на месте ранки образуется сгусток свернувшейся крови, который останавливает кровотечение и служит матрицей для образования соединительной ткани.
- Стадия пролиферации (деления клеток). Продолжается до 6 недель после повреждения кожи. В эту фазу формируется молодая соединительная ткань, богатая кровеносными сосудами, а также синтезируется коллаген. Первым образуется эмбриональный коллаген (3 типа). Он представляет собой тонкие волокна, характеризуется хорошей эластичностью. В дальнейшем эмбриональный коллаген замещается на коллаген 1 типа (взрослый), состоящий из толстых волокон и обладающий меньшей эластичностью.
- Стадия ремоделирования и организации рубца. Длится в течение года и более после повреждения кожи. В это время синтезируются соединения, разрушающие компоненты внеклеточного вещества. Количество сосудов в соединительной ткани уменьшается, в результате чего рубец светлеет. Таким образом, на этой фазе регулируется баланс между синтезом и разрушением коллагена, в результате чего формируется нормальный рубец.
Келоидные рубцы – это результат нарушенного восстановления целостности кожи. Эти рубцы вначале развиваются так же, как нормальные. Но вторая стадия их образования затягивается, появляется все больше коллагена, рубец продолжает увеличиваться в размерах. Соединительная ткань рубца остается богата сосудами, которые не регрессируют, что обуславливает яркий цвет келоида.
Причины формирования келоидов
В настоящее время причинами появления келоидных рубцов считается наследственная предрасположенность. У некоторых людей наблюдается чрезмерно активный синтез коллагеновых волокон или, наоборот, недостаточное разрушение рубцовой ткани на месте повреждений кожи. В результате этого присутствует дисбаланс в синтезе и регрессии соединительной ткани, что приводит к неконтролируемому росту рубцов.
Кроме того, факторами риска возникновения келоидных рубцов являются:
- смуглая кожа (четвертый фототип и выше);
- гормональные нарушения и использование препаратов стероидного происхождения;
- травматизация формирующегося молодого рубца;
- сниженный иммунитет;
- нагноение раны.
Прогноз и профилактика
Келоидные рубцы постоянно появляются у людей, которые к ним склонны. Келоиды тяжело поддаются терапии, поэтому чем раньше она начинается, тем выше ее эффективность³.
Диагностика
Диагноз «келоидный рубец» ставится на основании клинической картины во время визуального осмотра. В некоторых ситуациях может потребоваться проведение дерматоскопического и гистологического исследования. При этом выполняется забор участка ткани рубца, который затем изучается под микроскопом. Диагноз может быть поставлен терапевтом, дерматологом или хирургом. В зависимости от вида терапии могут назначаться консультации у пластического хирурга, дерматолога, радиолога².
Классификация
Чтобы понимать, будет ли расти рубец, необходимо знать классификацию келоидов. Их разделяют на фибробластические (активные) и фиброзные (стабильные)². Фибробластические рубцы продолжают увеличиваться в размерах, а фиброзные не растут.
Заключение
Келоидные рубцы – это достаточно распространенное нарушение заживления повреждений кожи. Его легко заподозрить самостоятельно и диагностировать у врача. В настоящее время существует множество методов лечения келоидов, комбинация которых может дать ощутимый эффект. Чем раньше начинается терапия, тем лучше келоид ей поддается. По этой причине профилактика образования келоидных рубцов рекомендуется людям с высоким риском их развития еще до появления признаков келоидов.
Источники
- Черняков А.В. Профилактика и лечение патологических рубцов в хирургической практике / РМЖ. 2017/ 28:2063-2068.
- Российское общество дерматовенерологов и косметологов. Федеральные клинические рекомендации по ведению больных с келоидными и гипертрофическими узлами. Москва — 2015. 16 с.
- Keloid scar. Mayoclinic
Келоиды — одна из медицинских загадок. Кажется удивительным, но даже сейчас, в 21-м веке, наука не может точно сказать, откуда берется келоидный рубец и из-за чего он может возникнуть. Есть предположения, есть даже способы бороться. Но однозначного понимания, почему возникает келоидная болезнь, нет.
Говоря совсем коротко, келоид – это разрастание соединительной ткани. Соединительная ткань, как правило, разрастается в случае заживления раны – и может делать это тремя способами.
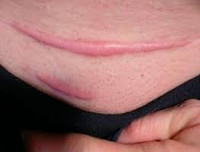
Первый вариант – нормальное рубцевание, при котором образуется плоский рубец. Он не выступает над уровнем кожи, не содержит сосудов, безболезнен и рассасывается сам за 7-10 дней.
Второй вариант – так называемый гипертрофический рубец. Он возвышается над кожей (отсюда и название), но область рубца ограничивается краем раны.
Наконец, третий вариант – келоидный рубец.
Симптомы келоидов
Гипертрофические и келоидные рубцы можно объединить тем, что и те и другие возвышаются над кожей и заметны, но различий между ними больше.
Гипертрофический рубец |
Келоидный рубец |
|
|
Ограничивается краем раны, не разрастается, размеры рубца не изменяются или уменьшаются со временем |
Не ограничивается краем раны, разрастается, иногда прорастает в соседние, неповрежденные ткани. Келоидный шрам может в несколько раз превышать размер ранки, на месте которой он образовался |
|
|
Нормальный цвет |
Краснота или синюшность |
|
|
Безболезненный |
Часто сопровождается болевыми ощущениями, зудом |
|
|
Рассасываются сами, хоть и медленнее, чем нормальные рубцы |
Сами не рассасываются, возможно озлокачествление рубца |
|
|
Стягивает кожу |
Не стягивает кожу |
Итак:
- если рубец, разрастаясь, захватывает здоровые ткани,
- не рассасывается самостоятельно,
- а при росте рубца вы испытывает зуд или даже боль – все это верные признаки, что перед нами келоидные образования. Стоит помнить также, что келоидные рубцы выделяются на коже контрастным цветом, и могут иметь различную форму.
В медицине келоидные рубцы принято подразделять на два вида: молодые и застарелые. Первые активно растут, имеют яркий цвет, гладкую, блестящую поверхность. Поверхность вторых морщинистая, цвет более бледный, они мягкие и практически не развиваются.
Видео
Как определить келоидный рубец, или нет
Когда появляются келоиды
Как и остальные рубцы, келоиды могут возникнуть на теле или лице после перенесенных хирургических операций, как следствие ожогов, порезов, как «память» о перенесенных заболеваниях, таких как ветрянка. Часто келоидная ткань разрастается на мочках ушей или вокруг губ: причиной становится сделанный пирсинг, татуаж, швы от операций, даже укусы насекомых.
Комментарий эксперта:
Вреден ли келоидный рубец
Принято считать, что сам по себе келоидный рубец не причиняет вреда организму, и достаточно просто скрыть его. Однако мало кто из мучающихся от келоидной болезни с этим согласится: келоид — это болезненное образование.
Лечение келоидов ни в коем случае нельзя начинать самостоятельно. Так называемые «народные методы» являются абсолютным противопоказанием. Любое непрофессиональное вмешательство провоцирует их разрастание.
Впрочем, для тех, кто любит лечиться самостоятельно, у нас есть хорошие новости: келоиды – одно из тех заболеваний, при лечении которых врач бессилен без активного участия пациента.
Если у вас обнаружен и удален келоидный рубец, то профилактика рецидивов зависит почти полностью от ваших усилий: нельзя загорать, посещать сауну, принимать горячие ванны. А вот здоровый образ жизни, то есть правильное питание, спорт, закаливание – очень полезны в том числе и для профилактики келоидов.
Записаться на консультацию пластического хирурга и получить дополнительную информацию вы можете по телефонам:
в Москве +7 495 723-48-38, +7 495 989-21-16
в Казани +7 843 236-66-66.
Запишитесь на прием онлайн, чтобы получить 30% скидку на консультацию. Чтобы сэкономить на процедурах, вы можете купить сертификат клиники и оплачивать любые процедуры со скидкой 10%.