Содержание
- Структурная формула
- Русское название
- Английское название
- Латинское название вещества Лидокаин
- Химическое название
- Брутто формула
- Фармакологическая группа вещества Лидокаин
- Нозологическая классификация
- Код CAS
- Фармакологическое действие
- Характеристика
- Фармакология
- Применение вещества Лидокаин
- Противопоказания
- Ограничения к применению
- Применение при беременности и кормлении грудью
- Побочные действия вещества Лидокаин
- Взаимодействие
- Передозировка
- Способ применения и дозы
- Меры предосторожности
- Особые указания
- Торговые названия с действующим веществом Лидокаин
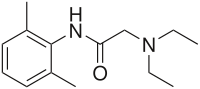
Структурная формула
Русское название
Лидокаин
Английское название
Lidocaine
Латинское название вещества Лидокаин
Lidocainum (род. Lidocaini)
Химическое название
(2-Диэтиламино)-N-(2,6-диметилфенил)ацетамид (и в виде гидрохлорида)
Фармакологическая группа вещества Лидокаин
Нозологическая классификация
Список кодов МКБ-10
- T30 Термические и химические ожоги неуточненной локализации
- Z01.2 Стоматологическое обследование
- L55 Солнечный ожог
- N999* Диагностика заболеваний мочеполовой системы
- Z01.8 Другое уточненное специальное обследование
- W57 Укус или ужаливание неядовитым насекомым и другими неядовитыми членистоногими
- Z40 Профилактическое хирургическое вмешательство
- I47.2 Желудочковая тахикардия
- Z100* КЛАСС XXII Хирургическая практика
- J999* Диагностика заболеваний органов дыхания
- H599* Диагностика/средства диагностики болезней глаза
- T14.1 Открытая рана неуточненной области тела
- I49.4 Другая и неуточненная преждевременная деполяризация
- T14.0 Поверхностная травма неуточненной области тела
- K94* Диагностика заболеваний ЖКТ
- Z01.0 Обследование глаз и зрения
- Z100.0* Анестезиология и премедикация
- L30.9 Дерматит неуточненный
- I49.9 Нарушение сердечного ритма неуточненное
- I49.0 Фибрилляция и трепетание желудочков
Фармакологическое действие
—
антиаритмическое, местноанестезирующее.
Характеристика
Белый или почти белый кристаллический порошок, плохо растворим в воде. Используется в виде солянокислой соли, легко растворимой в воде.
Фармакология
Антиаритмическая активность обусловлена угнетением фазы 4 (диастолической деполяризации) в волокнах Пуркинье, уменьшением автоматизма, подавлением эктопических очагов возбуждения. На скорость быстрой деполяризации (фаза 0) не влияет или незначительно снижает. Увеличивает проницаемость мембран для ионов калия, ускоряет процесс реполяризации и укорачивает потенциал действия. Не изменяет возбудимость синусно-предсердного узла, мало влияет на проводимость и сократимость миокарда. При в/в введении действует быстро и коротко (10–20 мин).
Механизм местноанестезирующего эффекта заключается в стабилизации нейрональной мембраны, снижении ее проницаемости для ионов натрия, что препятствует возникновению потенциала действия и проведению импульсов. Возможен антагонизм с ионами кальция. Быстро гидролизуется в слабощелочной среде тканей и после короткого латентного периода действует в течение 60–90 мин. При воспалении (тканевой ацидоз) анестезирующая активность снижается. Эффективен при всех видах местного обезболивания. Расширяет сосуды. Не оказывает раздражающего действия на ткани.
При в/в введении Cmax создается практически «на игле» (через 45–90 с), при в/м — через 5–15 мин. Достаточно быстро абсорбируется со слизистой оболочки верхних дыхательных путей или полости рта (Cmax достигается через 10–20 мин). После приема внутрь биодоступность составляет 15–35%, так как 70% всосавшегося препарата подвергается биотрансформации при «первом прохождении» через печень. В плазме на 50–80% связывается с белками. Стабильная концентрация в крови устанавливается через 3–4 ч при непрерывном в/в введении (у больных с острым инфарктом миокарда — через 8–10 ч). Терапевтический эффект развивается при концентрации 1,5–5 мкг/мл. Легко проходит через гистогематические барьеры, включая ГЭБ. Сначала поступает в хорошо кровоснабжающиеся ткани (сердце, легкие, мозг, печень, селезенка), затем — в жировую и мышечную ткани. Проникает через плаценту, в организме новорожденного обнаруживается 40–55% концентрации роженицы. Экскретируется в грудное молоко. T1/2 после в/в болюсного введения — 1,5–2 ч (у новорожденных — 3 ч), при длительных в/в инфузиях — до 3 ч и более. При нарушении функции печени T1/2 может увеличиваться в 2 раза и более. Быстро и почти полностью метаболизируется в печени (в неизмененном виде с мочой выводится менее 10%). Основной путь деградации — окислительное N-дезалкилирование, при этом образуются активные метаболиты (моноэтилглицинксилидин и глицинксилидин), имеющие T1/2 2 ч и 10 ч соответственно. При хронической почечной недостаточности возможна кумуляция метаболитов. Длительность действия — 10–20 мин при в/в введении и 60–90 мин — при в/м.
При местном применении на неповрежденную кожу (в виде пластин) возникает терапевтический эффект, достаточный для снятия болевого синдрома, без развития системного эффекта.
Применение вещества Лидокаин
Желудочковые экстрасистолии и тахиаритмии, в т.ч. при остром инфаркте миокарда, в послеоперационном периоде, фибрилляция желудочков; все виды местной анестезии, в т.ч. поверхностная, инфильтрационная, проводниковая, эпидуральная, спинальная, интралигаментарная при оперативных вмешательствах, болезненных манипуляциях, эндоскопических и инструментальных исследованиях; в виде пластин — болевой синдром при вертеброгенных поражениях, миозит, постгерпетическая невралгия.
Противопоказания
Гиперчувствительность, наличие в анамнезе эпилептиформных судорог на лидокаин, WPW-синдром, кардиогенный шок, слабость синусного узла, блокады сердца (AV, внутрижелудочковая, синусно-предсердная), тяжелые заболевания печени, миастения.
Ограничения к применению
Состояния, сопровождающиеся снижением печеночного кровотока (например при хронической сердечной недостаточности, заболеваниях печени), прогрессирование сердечно-сосудистой недостаточности (обычно вследствие развития блокад сердца и шока), ослабленные больные, пожилой возраст (старше 65 лет), нарушение целостности кожных покровов (в месте наложения пластины), беременность, кормление грудью.
Применение при беременности и кормлении грудью
При беременности и кормлении грудью возможно, если ожидаемый эффект терапии превышает потенциальный риск для плода и ребенка.
Категория действия на плод по FDA — B.
Побочные действия вещества Лидокаин
Со стороны нервной системы и органов чувств: угнетение или возбуждение ЦНС, нервозность, эйфория, мелькание «мушек» перед глазами, светобоязнь, сонливость, головная боль, головокружение, шум в ушах, диплопия, нарушение сознания, угнетение или остановка дыхания, мышечные подергивания, тремор, дезориентация, судороги (риск их развития повышается на фоне гиперкапнии и ацидоза).
Со стороны сердечно-сосудистой системы и крови (кроветворение, гемостаз): синусовая брадикардия, нарушение проводимости сердца, поперечная блокада сердца, понижение или повышение АД, коллапс.
Со стороны органов ЖКТ: тошнота, рвота.
Аллергические реакции: генерализованный эксфолиативный дерматит, анафилактический шок, ангионевротический отек, контактный дерматит (гиперемия в месте нанесения, кожная сыпь, крапивница, зуд), кратковременное ощущение жжения в области действия аэрозоля или в месте аппликации пластины.
Прочие: ощущение жара, холода или онемения конечностей, злокачественная гипертермия, угнетение иммунной системы.
Взаимодействие
Бета-адреноблокаторы повышают вероятность развития брадикардии и гипотензии. Норэпинефрин и бета-адреноблокаторы, уменьшая печеночный кровоток, снижают (возрастает токсичность), изопреналин и глюкагон — увеличивают клиренс лидокаина. Циметидин повышает концентрацию в плазме (вытесняет из связи с белками и замедляет инактивацию в печени). Барбитураты, вызывая индукцию микросомальных ферментов, стимулируют деградацию лидокаина и снижают его активность. Противосудорожные средства (производные гидантоина) ускоряют биотрансформацию в печени (уменьшается концентрация в крови), при в/в введении возможно усиление кардиодепрессивного действия лидокаина. Антиаритмики (амиодарон, верапамил, хинидин, аймалин) потенцируют кардиодепрессию. Сочетание с новокаинамидом может вызывать возбуждение ЦНС и галлюцинации. Усиливает угнетающее действие наркозных (гексобарбитал, тиопентал натрий) и снотворных средств на дыхательный центр, ослабляет кардиотоническое влияние дигитоксина, углубляет миорелаксацию, вызываемую курареподобными препаратами (возможен паралич дыхательных мышц). Ингибиторы МАО пролонгируют местную анестезию.
Передозировка
Симптомы: психомоторное возбуждение, головокружение, общая слабость, снижение АД, тремор, тонико-клонические судороги, кома, коллапс, возможна AV-блокада, угнетение ЦНС, остановка дыхания.
Лечение: прекращение приема, легочная вентиляция, оксигенотерапия, противосудорожные средства, вазоконстрикторы (норадреналин, мезатон), при брадикардии — холинолитики (атропин). Возможно проведение интубации, ИВЛ, реанимационных мероприятий. Диализ неэффективен.
Способ применения и дозы
Режим дозирования устанавливают индивидуально, в зависимости от показаний, клинической ситуации и используемой лекарственной формы. Аритмии: в/в струйно (в течение 3–4 мин) 50–100 мг со скоростью 25–50 мг/мин, затем капельно со скоростью 1–4 мг/мин. В/м из расчета 4,3 мг/кг массы тела, при необходимости повторно через 60–90 мин. Максимальная доза для взрослых при в/в и в/м введении — до 300–400 мг в течение 1 ч. Максимальная суточная доза — 2000 мг. Детям вводят струйно 1 мг/кг со скоростью 25–50 мг/мин, через 5 мин возможно повторное введение (суммарная доза не должна превышать 3 мг/кг). Затем инфузируют со скоростью 30 мкг/кг/мин. Максимальная суточная доза для детей — 4 мг/кг.
Для поверхностной анестезии — 2–10% раствор (не более 200 мг — 2 мл).
У взрослых для инфильтрационной анестезии используется 0,5% раствор, для проводниковой — 1–2% раствор. Максимальная общая доза — 300–400 мг.
В офтальмологии — по 1–2 капли 2–3 раза с интервалом 30–60 с.
Местно (в виде аэрозоля, геля, спрея, пластины). Детям до 2 лет назначают для поверхностной анестезии, предварительно нанеся на ватный тампон, 1–2 аэрозольные дозы (4,8–9,6 мг).
Пластина должна быть наклеена на кожу, чтобы покрыть болезненную поверхность. После наложения пластины следует избегать контакта рук с глазами, необходимо сразу вымыть руки. Пластина может находиться на коже в течение 12 ч. Затем пластину снимают и делают 12-часовой перерыв. Одновременно можно наклеивать до трех пластин.
Меры предосторожности
Следует соблюдать осторожность при заболеваниях печени и почек, гиповолемии, тяжелой сердечной недостаточности с нарушением сократимости, генетической предрасположенности к злокачественной гипертермии. У детей, ослабленных больных, пожилых пациентов необходима коррекция дозы в соответствии с возрастом и физическим статусом. При введении в васкуляризированные ткани рекомендуется проводить аспирационную пробу.
При местном применении с осторожностью используют при инфекции или травме в месте применения.
Если в период применения пластины возникнет чувство жжения или покраснение кожи, ее необходимо удалить и не применять пока покраснение не исчезнет. Использованные пластины не должны быть доступны для детей или домашних животных. Сразу после применения пластину следует уничтожить.
Особые указания
Для удлинения действия анестетика возможно добавление 1 капли 0,1% раствора адреналина на 5–10 мл лидокаина (при этом максимальная допустимая доза увеличивается до 500 мг).
Торговые названия с действующим веществом Лидокаин
| Торговое название | Цена за упаковку, руб. |
|---|---|
| Версатис |
от 680.00 до 3906.00 |
| Лидокаин |
от 51.00 до 326.00 |
| Лидокаин Велфарм |
35.30 |
| Лидокаин ДС |
57.00 |
| Лидокаин буфус |
от 89.00 до 141.00 |
| Лидокаин-АКОС |
287.80 |
| Лидокаин-Виал |
241.00 |
From Wikipedia, the free encyclopedia
 |
|
 |
|
| Clinical data | |
|---|---|
| Pronunciation | Lidocaine [1][2] Lignocaine |
| Trade names | Xylocaine, Ztlido, others |
| Other names | lignocaine |
| AHFS/Drugs.com | Local Monograph
Systemic Monograph Ophthalmic Professional Drug Facts |
| MedlinePlus | a682701 |
| License data |
|
| Pregnancy category |
|
| Routes of administration |
Intravenous, subcutaneous, topical, by mouth |
| ATC code |
|
| Legal status | |
| Legal status |
|
| Pharmacokinetic data | |
| Bioavailability | 35% (by mouth) 3% (topical) |
| Metabolism | Liver,[7] 90% CYP3A4-mediated |
| Onset of action | within 1.5 min (IV)[7] |
| Elimination half-life | 1.5 h to 2 h |
| Duration of action | 10 min to 20 min(IV),[7] 0.5 h to 3 h (local)[8][9] |
| Excretion | Kidney[7] |
| Identifiers | |
|
IUPAC name
|
|
| CAS Number |
|
| PubChem CID |
|
| IUPHAR/BPS |
|
| DrugBank |
|
| ChemSpider |
|
| UNII |
|
| KEGG |
|
| ChEBI |
|
| ChEMBL |
|
| PDB ligand |
|
| CompTox Dashboard (EPA) |
|
| ECHA InfoCard | 100.004.821 |
| Chemical and physical data | |
| Formula | C14H22N2O |
| Molar mass | 234.343 g·mol−1 |
| 3D model (JSmol) |
|
| Melting point | 68 °C (154 °F) |
|
SMILES
|
|
|
InChI
|
|
| (verify) |
Lidocaine, also known as lignocaine and sold under the brand name Xylocaine among others, is a local anesthetic of the amino amide type. It is also used to treat ventricular tachycardia.[7][8] When used for local anaesthesia or in nerve blocks, lidocaine typically begins working within several minutes and lasts for half an hour to three hours.[8][9] Lidocaine mixtures may also be applied directly to the skin or mucous membranes to numb the area.[8] It is often used mixed with a small amount of adrenaline (epinephrine) to prolong its local effects and to decrease bleeding.[8]
If injected intravenously, it may cause cerebral effects such as confusion, changes in vision, numbness, tingling, and vomiting.[7] It can cause low blood pressure and an irregular heart rate.[7] There are concerns that injecting it into a joint can cause problems with the cartilage.[8] It appears to be generally safe for use in pregnancy.[7] A lower dose may be required in those with liver problems.[7] It is generally safe to use in those allergic to tetracaine or benzocaine.[8] Lidocaine is an antiarrhythmic medication of the class Ib type.[7] This means it works by blocking sodium channels and thus decreasing the rate of contractions of the heart.[7] When injected near nerves, the nerves cannot conduct signals to or from the brain.[8]
Lidocaine was discovered in 1946 and went on sale in 1948.[10] It is on the World Health Organization’s List of Essential Medicines.[11] It is available as a generic medication.[8][12] In 2020, it was the 337th most commonly prescribed medication in the United States, with more than 700 thousand prescriptions.[13][14]
Medical uses[edit]
Local numbing agent[edit]
The efficacy profile of lidocaine as a local anaesthetic is characterized by a rapid onset of action and intermediate duration of efficacy. Therefore, lidocaine is suitable for infiltration, block, and surface anaesthesia. Longer-acting substances such as bupivacaine are sometimes given preference for spinal and epidural anaesthesias; lidocaine, though, has the advantage of a rapid onset of action. Adrenaline vasoconstricts arteries, reducing bleeding and also delaying the resorption of lidocaine, almost doubling the duration of anaesthesia.
Lidocaine is one of the most commonly used local anaesthetics in dentistry. It can be administered in multiple ways, most often as a nerve block or infiltration, depending on the type of treatment carried out and the area of the mouth worked on.[15]
For surface anaesthesia, several formulations can be used for endoscopies, before intubations, etc. Lidocaine drops can be used on the eyes for short ophthalmic procedures. There is tentative evidence for topical lidocaine for neuropathic pain and skin graft donor site pain.[16][17] As a local numbing agent, it is used for the treatment of premature ejaculation.[18]
An adhesive transdermal patch containing a 5% concentration of lidocaine in a hydrogel bandage, is approved by the US FDA for reducing nerve pain caused by shingles.[19] The transdermal patch is also used for pain from other causes, such as compressed nerves and persistent nerve pain after some surgeries.
Heart arrhythmia[edit]
Lidocaine is also the most important class-1b antiarrhythmic drug; it is used intravenously for the treatment of ventricular arrhythmias (for acute myocardial infarction, digoxin poisoning, cardioversion, or cardiac catheterization) if amiodarone is not available or contraindicated. Lidocaine should be given for this indication after defibrillation, CPR, and vasopressors have been initiated. A routine preventive dose is no longer recommended after a myocardial infarction as the overall benefit is not convincing.[20]
Epilepsy[edit]
A 2013 review on treatment for neonatal seizures recommended intravenous lidocaine as a second-line treatment, if phenobarbital fails to stop seizures.[21]
Other[edit]
Intravenous lidocaine infusions are also used to treat chronic pain and acute surgical pain as an opiate sparing technique. The quality of evidence for this use is poor so it is difficult to compare it to placebo or an epidural.[22]
Inhaled lidocaine can be used as a cough suppressor acting peripherally to reduce the cough reflex. This application can be implemented as a safety and comfort measure for patients who have to be intubated, as it reduces the incidence of coughing and any tracheal damage it might cause when emerging from anaesthesia.[23]
Lidocaine, along with ethanol, ammonia, and acetic acid, may also help in treating jellyfish stings, both numbing the affected area and preventing further nematocyst discharge.[24][25]
For gastritis, drinking a viscous lidocaine formulation may help with the pain.[26]
Adverse effects[edit]
Adverse drug reactions (ADRs) are rare when lidocaine is used as a local anesthetic and is administered correctly. Most ADRs associated with lidocaine for anesthesia relate to administration technique (resulting in systemic exposure) or pharmacological effects of anesthesia, and allergic reactions only rarely occur.[27] Systemic exposure to excessive quantities of lidocaine mainly result in central nervous system (CNS) and cardiovascular effects – CNS effects usually occur at lower blood plasma concentrations and additional cardiovascular effects present at higher concentrations, though cardiovascular collapse may also occur with low concentrations. ADRs by system are:
- CNS excitation: nervousness, agitation, anxiety, apprehension, tingling around the mouth (circumoral paraesthesia), headache, hyperesthesia, tremor, dizziness, pupillary changes, psychosis, euphoria, hallucinations, and seizures
- CNS depression with increasingly heavier exposure: drowsiness, lethargy, slurred speech, hypoesthesia, confusion, disorientation, loss of consciousness, respiratory depression and apnoea.
- Cardiovascular: hypotension, bradycardia, arrhythmias, flushing, venous insufficiency, increased defibrillator threshold, edema, and/or cardiac arrest – some of which may be due to hypoxemia secondary to respiratory depression.[28]
- Respiratory: bronchospasm, dyspnea, respiratory depression or arrest
- Gastrointestinal: metallic taste, nausea, vomiting
- Ears: tinnitus
- Eyes: local burning, conjunctival hyperemia, corneal epithelial changes/ulceration, diplopia, visual changes (opacification)
- Skin: itching, depigmentation, rash, urticaria, edema, angioedema, bruising, inflammation of the vein at the injection site, irritation of the skin when applied topically
- Blood: methemoglobinemia
- Allergy
ADRs associated with the use of intravenous lidocaine are similar to toxic effects from systemic exposure above. These are dose-related and more frequent at high infusion rates (≥3 mg/min). Common ADRs include: headache, dizziness, drowsiness, confusion, visual disturbances, tinnitus, tremor, and/or paraesthesia. Infrequent ADRs associated with the use of lidocaine include: hypotension, bradycardia, arrhythmias, cardiac arrest, muscle twitching, seizures, coma, and/or respiratory depression.[28]
It is generally safe to use lidocaine with vasoconstrictor such as adrenaline, including in regions such as the nose, ears, fingers, and toes.[29] While concerns of tissue death if used in these areas have been raised, evidence does not support these concerns.[29]
The use of lidocaine for spinal anesthesia may lead to an increased risk of transient neurological symptoms, a painful condition that is sometimes experienced immediately after surgery.[30] There is some weak evidence to suggest that the use of alternative anesthetic medications such as prilocaine, procaine, bupivacaine, ropivacaine, or levobupivacaine may decrease the risk of a person developing transient neurological symptoms.[30] Low quality evidence suggests that 2‐chloroprocaine and mepivacaine when used for spinal anesthetic have a similar risk of the person developing transient neurological symptoms as lidocaine.[30]
Interactions[edit]
Any drugs that are also ligands of CYP3A4 and CYP1A2 can potentially increase serum levels and potential for toxicity or decrease serum levels and the efficacy, depending on whether they induce or inhibit the enzymes, respectively. Drugs that may increase the chance of methemoglobinemia should also be considered carefully. Dronedarone and liposomal morphine are both absolutely a contraindication, as they may increase the serum levels, but hundreds of other drugs require monitoring for interaction.[31]
Contraindications[edit]
Absolute contraindications for the use of lidocaine include:
- Heart block, second or third degree (without pacemaker)
- Severe sinoatrial block (without pacemaker)
- Serious adverse drug reaction to lidocaine or amide local anesthetics
- Hypersensitivity to corn and corn-related products (corn-derived dextrose is used in the mixed injections)
- Concurrent treatment with quinidine, flecainide, disopyramide, procainamide (class I antiarrhythmic agents)
- Prior use of amiodarone hydrochloride
- Adams–Stokes syndrome[32]
- Wolff–Parkinson–White syndrome[32]
- Lidocaine viscous is not recommended by the FDA to treat teething pain in children and infants.[33]
Exercise caution in patients with any of these:
- Hypotension not due to arrhythmia
- Bradycardia
- Accelerated idioventricular rhythm
- Elderly
- Ehlers–Danlos syndromes; efficiency of local anesthetics can be reduced[34]
- Pseudocholinesterase deficiency
- Intra-articular infusion (this is not an approved indication and can cause chondrolysis)
- Porphyria, especially acute intermittent porphyria; lidocaine has been classified as porphyrogenic because of the hepatic enzymes it induces,[35] although clinical evidence suggests it is not.[36] Bupivacaine is a safe alternative in this case.
- Impaired liver function – people with lowered hepatic function may have an adverse reaction with repeated administration of lidocaine because the drug is metabolized by the liver. Adverse reactions may include neurological symptoms (e.g. dizziness, nausea, muscle twitches, vomiting, or seizures).[37]
Overdosage[edit]
Overdoses of lidocaine may result from excessive administration by topical or parenteral routes, accidental oral ingestion of topical preparations by children (who are more susceptible to overdose), accidental intravenous (rather than subcutaneous, intrathecal, or paracervical) injection, or from prolonged use of subcutaneous infiltration anesthesia during cosmetic surgery.
Such overdoses have often led to severe toxicity or death in both children and adults (local anesthetic systemic toxicity).[38] Symptoms include central nervous system manifestations such as numbness of the tongue, dizziness, tinnitus, visual disturbances, convulsions, reduced consciousness progressing to coma, as well as respiratory arrest and cardiovascular disturbances.[39] Lidocaine and its two major metabolites may be quantified in blood, plasma, or serum to confirm the diagnosis in potential poisoning victims or to assist forensic investigation in a case of fatal overdose.[citation needed]
Lidocaine is often given intravenously as an antiarrhythmic agent in critical cardiac-care situations.[40] Treatment with intravenous lipid emulsions (used for parenteral feeding) to reverse the effects of local anaesthetic toxicity is becoming more common.[41][42]
Postarthroscopic glenohumeral chondrolysis[edit]
Lidocaine in large amounts may be toxic to cartilage and intra-articular infusions can lead to postarthroscopic glenohumeral chondrolysis.[43]
Pharmacology[edit]
Mechanism of action[edit]
Lidocaine alters signal conduction in neurons by prolonging the inactivation of the fast voltage-gated Na+ channels in the neuronal cell membrane responsible for action potential propagation.[44] With sufficient blockage, the voltage-gated sodium channels will not open and an action potential will not be generated. Careful titration allows for a high degree of selectivity in the blockage of sensory neurons, whereas higher concentrations also affect other types of neurons.
The same principle applies for this drug’s actions in the heart. Blocking sodium channels in the conduction system, as well as the muscle cells of the heart, raises the depolarization threshold, making the heart less likely to initiate or conduct early action potentials that may cause an arrhythmia.[45]
Pharmacokinetics[edit]
When used as an injectable it typically begins working within four minutes and lasts for half an hour to three hours.[8][9] Lidocaine is about 95% metabolized (dealkylated) in the liver mainly by CYP3A4 to the pharmacologically active metabolites monoethylglycinexylidide (MEGX) and then subsequently to the inactive glycine xylidide. MEGX has a longer half-life than lidocaine, but also is a less potent sodium channel blocker.[46] The volume of distribution is 1.1 L/kg to 2.1 L/kg, but congestive heart failure can decrease it. About 60% to 80% circulates bound to the protein alpha1 acid glycoprotein. The oral bioavailability is 35% and the topical bioavailability is 3%.
The elimination half-life of lidocaine is biphasic and around 90 min to 120 min in most patients. This may be prolonged in patients with hepatic impairment (average 343 min) or congestive heart failure (average 136 min).[47] Lidocaine is excreted in the urine (90% as metabolites and 10% as unchanged drug).[48]
History[edit]
Lidocaine, the first amino amide–type local anesthetic (previous were amino esters), was first synthesized under the name ‘xylocaine’ by Swedish chemist Nils Löfgren in 1943.[49][50][51] His colleague Bengt Lundqvist performed the first injection anesthesia experiments on himself.[49] It was first marketed in 1949.
Society and culture[edit]
Dosage forms[edit]
Lidocaine, usually in the form of its hydrochloride salt, is available in various forms including many topical formulations and solutions for injection or infusion.[52] It is also available as a transdermal patch, which is applied directly to the skin.
-
Lidocaine hydrochloride 2% epinephrine 1:80,000 solution for injection in a cartridge
-
Lidocaine hydrochloride 1% solution for injection
-
Topical lidocaine spray
-
2% viscous lidocaine
Names[edit]
Lidocaine is the International Nonproprietary Name (INN), British Approved Name (BAN), and Australian Approved Name (AAN),[53] while lignocaine is the former BAN[citation needed] and AAN. Both the old and new names will be displayed on the product label in Australia until at least 2023.[54]
Xylocaine is a brand name.
Recreational use[edit]
As of 2021, lidocaine is not listed by the World Anti-Doping Agency as a substance whose use is banned in sport.[55] It is used as an adjuvant, adulterant, and diluent to street drugs such as cocaine and heroin.[56] It is one of the three common ingredients in site enhancement oil used by bodybuilders.[57]
Adulterant in cocaine[edit]
Lidocaine is often added to cocaine as a diluent.[58][59] Cocaine and lidocaine both numb the gums when applied. This gives the user the impression of high-quality cocaine, when in actuality the user is receiving a diluted product.[60]
Compendial status[edit]
- Japanese Pharmacopoeia 15
- United States Pharmacopeia 31[61]
Veterinary use[edit]
It is a component of the veterinary drug Tributame along with embutramide and chloroquine used to carry out euthanasia on horses and dogs.[62][63]
See also[edit]
- Dimethocaine (has some DRI activity)
- Lidocaine/prilocaine
- Procaine
- Mexiletine
References[edit]
- ^ «Lidocaine». Merriam-Webster Dictionary.
- ^ «Lidocaine». Dictionary.com Unabridged (Online). n.d.
- ^ «Poisons Standard February 2021». Federal Register of Legislation. 1 January 2021. Retrieved 11 April 2021.
- ^ «Lidocaine Hydrochloride Injection BP 1% w/v — Summary of Product Characteristics (SmPC)». (emc). 29 June 2020. Retrieved 11 April 2021.
- ^ «Xylocaine MPF- lidocaine hydrochloride injection, solution Xylocaine- lidocaine hydrochloride injection, solution Xylocaine- lidocaine hydrochloride,epinephrine bitartrate injection, solution». DailyMed. Retrieved 11 April 2021.
- ^ «Ztlido- lidocaine patch». DailyMed. Retrieved 11 April 2021.
- ^ a b c d e f g h i j k «Lidocaine Hydrochloride (Antiarrhythmic)». The American Society of Health-System Pharmacists. Archived from the original on 2015-08-10. Retrieved Aug 26, 2015.
- ^ a b c d e f g h i j «Lidocaine Hydrochloride (Local)». The American Society of Health-System Pharmacists. Archived from the original on 2015-09-06. Retrieved Aug 26, 2015.
- ^ a b c Nolan JP, Baskett PJ (1997). «Analgesia and anaesthesia». In David Skinner, Andrew Swain, Rodney Peyton, Colin Robertson (eds.). Cambridge Textbook of Accident and Emergency Medicine. Project co-ordinator, Fiona Whinster. Cambridge, UK: Cambridge University Press. p. 194. ISBN 9780521433792. Archived from the original on 2017-09-08.
- ^ Scriabine A (1999). «Discovery and development of major drugs currently in use». In Ralph Landau, Basil Achilladelis, Alexander Scriabine (eds.). Pharmaceutical Innovation: Revolutionizing Human Health. Philadelphia: Chemical Heritage Press. p. 211. ISBN 9780941901215. Archived from the original on 2017-09-08.
- ^ World Health Organization (2021). World Health Organization model list of essential medicines: 22nd list (2021). Geneva: World Health Organization. hdl:10665/345533. WHO/MHP/HPS/EML/2021.02.
- ^ Hamilton R (2015). Tarascon Pocket Pharmacopoeia 2015 Deluxe Lab-Coat Edition. Jones & Bartlett Learning. p. 22. ISBN 9781284057560.
- ^ «The Top 300 of 2020». ClinCalc. Retrieved 7 October 2022.
- ^ «Lidocaine — Drug Usage Statistics». ClinCalc. Retrieved 7 October 2022.
- ^ «Local anaesthetic drugs».
- ^ Derry S, Wiffen PJ, Moore RA, Quinlan J (July 2014). Derry S (ed.). «Topical lidocaine for neuropathic pain in adults». The Cochrane Database of Systematic Reviews. 7 (7): CD010958. doi:10.1002/14651858.CD010958.pub2. PMC 6540846. PMID 25058164.
- ^ Sinha S, Schreiner AJ, Biernaskie J, Nickerson D, Gabriel VA (November 2017). «Treating pain on skin graft donor sites: Review and clinical recommendations». The Journal of Trauma and Acute Care Surgery. 83 (5): 954–964. doi:10.1097/TA.0000000000001615. PMID 28598907. S2CID 44520644.
- ^ «Lidocaine/prilocaine spray for premature ejaculation». Drug and Therapeutics Bulletin. 55 (4): 45–48. April 2017. doi:10.1136/dtb.2017.4.0469. PMID 28408390. S2CID 19110955.
- ^ Kumar M, Chawla R, Goyal M (2015). «Topical anesthesia». Journal of Anaesthesiology Clinical Pharmacology. 31 (4): 450–6. doi:10.4103/0970-9185.169049. PMC 4676230. PMID 26702198.
- ^ Martí-Carvajal AJ, Simancas-Racines D, Anand V, Bangdiwala S (August 2015). «Prophylactic lidocaine for myocardial infarction». The Cochrane Database of Systematic Reviews. 8 (8): CD008553. doi:10.1002/14651858.CD008553.pub2. PMC 8454263. PMID 26295202.
- ^ Slaughter LA, Patel AD, Slaughter JL (March 2013). «Pharmacological treatment of neonatal seizures: a systematic review». Journal of Child Neurology. 28 (3): 351–64. doi:10.1177/0883073812470734. PMC 3805825. PMID 23318696.
- ^ Weibel S, Jelting Y, Pace NL, Helf A, Eberhart LH, Hahnenkamp K, et al. (June 2018). «Continuous intravenous perioperative lidocaine infusion for postoperative pain and recovery in adults». The Cochrane Database of Systematic Reviews. 2018 (6): CD009642. doi:10.1002/14651858.cd009642.pub3. PMC 6513586. PMID 29864216.
- ^ Biller JA (2007). «Airway obstruction, bronchospasm, and cough». In Berger AM, Shuster JL, Von Roenn JH (eds.). Principles and practice of palliative care and supportive oncology. Hagerstwon, MD: Lippincott Williams & Wilkins. pp. 297–307. ISBN 978-0-7817-9595-1.
Inhaled lidocaine is used to suppress cough during bronchoscopy. Animal studies and a few human studies suggest that lidocaine has an antitussive effect…
- ^ Birsa LM, Verity PG, Lee RF (May 2010). «Evaluation of the effects of various chemicals on discharge of and pain caused by jellyfish nematocysts». Comp. Biochem. Physiol. C. 151 (4): 426–30. doi:10.1016/j.cbpc.2010.01.007. PMID 20116454.
- ^ Morabito R, Marino A, Dossena S, La Spada G (Jun 2014). «Nematocyst discharge in Pelagia noctiluca (Cnidaria, Scyphozoa) oral arms can be affected by lidocaine, ethanol, ammonia and acetic acid». Toxicon. 83: 52–8. doi:10.1016/j.toxicon.2014.03.002. PMID 24637105.
- ^ Adams JG (2012). «32». Emergency Medicine: Clinical Essentials. Elsevier Health Sciences. ISBN 9781455733941. Archived from the original on 2017-09-08.
- ^ Jackson D, Chen AH, Bennett CR (October 1994). «Identifying true lidocaine allergy». J Am Dent Assoc. 125 (10): 1362–6. doi:10.14219/jada.archive.1994.0180. PMID 7844301.
- ^ a b Australian Medicines Handbook. Adelaide, S. Aust: Australian Medicines Handbook Pty Ltd. 2006. ISBN 978-0-9757919-2-9.[page needed]
- ^ a b Nielsen LJ, Lumholt P, Hölmich LR (October 2014). «[Local anaesthesia with vasoconstrictor is safe to use in areas with end-arteries in fingers, toes, noses and ears]». Ugeskrift for Laeger. 176 (44). PMID 25354008.
- ^ a b c Forget P, Borovac JA, Thackeray EM, Pace NL (December 2019). «Transient neurological symptoms (TNS) following spinal anaesthesia with lidocaine versus other local anaesthetics in adult surgical patients: a network meta-analysis». The Cochrane Database of Systematic Reviews. 2019 (12): CD003006. doi:10.1002/14651858.CD003006.pub4. PMC 6885375. PMID 31786810.
- ^ «Lidocaine». Epocrates. Archived from the original on 2014-04-22.
- ^ a b «Lidocaine Hydrochloride and 5% Dextrose Injection». Safety Labeling Changes. FDA Center for Drug Evaluation and Research (CDER). January 2014. Archived from the original on 2013-04-03.
- ^ «Lidocaine Viscous: Drug Safety Communication — Boxed Warning Required — Should Not Be Used to Treat Teething Pain». FDA Center for Drug Evaluation and Research (CDER). June 2014. Archived from the original on 2014-07-14.
- ^ Schubart JR, Schaefer E, Janicki P, Adhikary SD, Schilling A, Hakim AJ, et al. (October 2019). «Resistance to local anesthesia in people with the Ehlers-Danlos Syndromes presenting for dental surgery». Journal of Dental Anesthesia and Pain Medicine. 19 (5): 261–270. doi:10.17245/jdapm.2019.19.5.261. PMC 6834718. PMID 31723666.
- ^ «Table 96–4. Drugs and Porphyria» (PDF). Merck Manual. Merck & Company, Inc. 2011. Archived from the original on 2014-04-20.
- ^ «Lidocaine — N01BB02». Drug porphyrinogenicity monograph. The Norwegian Porphyria Centre and the Swedish Porphyria Centre. Archived from the original on 2014-04-20.
strong clinical evidence points to lidocaine as probably not porphyrinogenic
- ^ Khan MG (2007). Cardiac Drug Therapy (7th ed.). Totowa, NJ: Humana Press. ISBN 9781597452380.
- ^ El-Boghdadly K, Pawa A, Chin KJ (8 August 2018). «Local anesthetic systemic toxicity: current perspectives». Local and Regional Anesthesia. 11: 35–44. doi:10.2147/LRA.S154512. PMC 6087022. PMID 30122981.
- ^ van Donselaar-van der Pant KA, Buwalda M, van Leeuwen HJ (January 2008). «[Lidocaine: local anaesthetic with systemic toxicity]» [Lidocaine: local anaesthetic with systemic toxicity]. Nederlands Tijdschrift voor Geneeskunde (in Dutch). 152 (2): 61–65. PMID 18265791.
- ^ Baselt R (2008). Disposition of Toxic Drugs and Chemicals in Man (8th ed.). Foster City, CA: Biomedical Publications. pp. 840–4. ISBN 978-0-9626523-7-0.
- ^ Picard J, Ward SC, Zumpe R, Meek T, Barlow J, Harrop-Griffiths W (February 2009). «Guidelines and the adoption of ‘lipid rescue’ therapy for local anaesthetic toxicity». Anaesthesia. 64 (2): 122–125. doi:10.1111/j.1365-2044.2008.05816.x. PMID 19143686. S2CID 25581037.
- ^ El-Boghdadly K, Pawa A, Chin KJ (2018). «Local anesthetic systemic toxicity: current perspectives». Local and Regional Anesthesia. 11: 35–44. doi:10.2147/LRA.S154512. PMC 6087022. PMID 30122981.
- ^ Gulihar A, Robati S, Twaij H, Salih A, Taylor GJ (December 2015). «Articular cartilage and local anaesthetic: A systematic review of the current literature». Journal of Orthopaedics. 12 (Suppl 2): S200-10. doi:10.1016/j.jor.2015.10.005. PMC 4796530. PMID 27047224.
- ^ Carterall WA (2001). «Molecular mechanisms of gating and drug block of sodium channels». Sodium Channels and Neuronal Hyperexcitability. Novartis Foundation Symposia. Vol. 241. pp. 206–225. doi:10.1002/0470846682.ch14. ISBN 9780470846681.
- ^ Sheu SS, Lederer WJ (Oct 1985). «Lidocaine’s negative inotropic and antiarrhythmic actions. Dependence on shortening of action potential duration and reduction of intracellular sodium activity». Circulation Research. 57 (4): 578–90. doi:10.1161/01.res.57.4.578. PMID 2412723.
- ^ Lewin NA, Nelson LH (2006). «Chapter 61: Antidysrhythmics». In Flomenbaum N, Goldfrank LR, Hoffman RL, Howland MD, Lewin NA, Nelson LH (eds.). Goldfrank’s Toxicologic Emergencies (8th ed.). New York: McGraw-Hill. pp. 963–4. ISBN 978-0-07-143763-9.
- ^ Thomson PD, Melmon KL, Richardson JA, Cohn K, Steinbrunn W, Cudihee R, Rowland M (April 1973). «Lidocaine pharmacokinetics in advanced heart failure, liver disease, and renal failure in humans». Ann. Intern. Med. 78 (4): 499–508. doi:10.7326/0003-4819-78-4-499. PMID 4694036.
- ^ Collinsworth KA, Kalman SM, Harrison DC (1974). «The clinical pharmacology of lidocaine as an antiarrhythymic drug». Circulation. 50 (6): 1217–30. doi:10.1161/01.CIR.50.6.1217. PMID 4609637.
- ^ a b Löfgren N (1948). Studies on local anesthetics: Xylocaine: a new synthetic drug (Inaugural dissertation). Stockholm, Sweden: Ivar Heggstroms. OCLC 646046738.[page needed]
- ^ Löfgren N, Lundqvist B (1946). «Studies on local anaesthetics II». Svensk Kemisk Tidskrift. 58: 206–17.
- ^ Wildsmith JA (2011). «Lidocaine: A more complex story than ‘simple’ chemistry suggests» (PDF). The Proceedings of the History of Anaesthesia Society. 43: 9–16. Archived (PDF) from the original on 2014-04-22.
- ^ «Lidocaine international forms and names». Drugs.com. Retrieved 29 October 2017.
- ^ «Lidocaine Ingredient Summary». Therapeutic Goods Administration. Retrieved 20 September 2018.
- ^ «Updating medicine ingredient names — list of affected ingredients». Therapeutic Goods Administration. 24 June 2019. Archived from the original on 28 August 2021. Retrieved 16 February 2020.
- ^ «The 2021 Prohibited List International Standard» (PDF). The World Anti-Doping Code. World Anti-Doping Agency (WADA). 1 January 2021. Archived from the original (PDF) on 13 May 2021. Retrieved 18 May 2021.
- ^ «New York Drug Threat Assessment». National Drug Intelligence Center. November 2002. Archived from the original on 2012-08-12.
- ^ Pupka A, Sikora J, Mauricz J, Cios D, Płonek T (2009). «[The usage of synthol in the body building]». Polimery W Medycynie. 39 (1): 63–5. PMID 19580174.
- ^ Bernardo NP, Siqueira ME, De Paiva MJ, Maia PP (2003). «Caffeine and other adulterants in seizures of street cocaine in Brazil». International Journal of Drug Policy. 14 (4): 331–4. doi:10.1016/S0955-3959(03)00083-5.
- ^ «UNITED STATES of America, Plaintiff-Appellee, v. Luis A. CUELLO, Alvaro Bastides-Benitez, John Doe, a/k/a Hugo Hurtado, and Alvaro Carvajal, Defendants-Appellants». Docket No. 78-5314. United States Court of Appeals, Fifth Circuit. 1979-07-25. Archived from the original on 2012-05-24.
- ^ Winterman D (2010-09-07). «How cutting drugs became big business». BBC News Online. BBC News Magazine. Archived from the original on 2 February 2017. Retrieved 20 January 2017.
- ^ «Revision Bulletin: Lidocaine and Prilocaine Cream–Revision to Related Compounds Test». The United States Pharmacopeial Convention. November 30, 2007. Archived from the original on May 1, 2013.
- ^ Peterson ME, Talcott PA (2013-08-07). Small Animal Toxicology. Elsevier Health Sciences. ISBN 978-0323241984. Archived from the original on 2017-09-08.
- ^ «FDA Freedom of Information Summary — Tributame» (PDF). Food and Drug Administration. Archived from the original (PDF) on 2015-05-18.
External links[edit]
- «Lidocaine». Drug Information Portal. U.S. National Library of Medicine.
- «Lidocaine Transdermal Patch». MedlinePlus.
- US patent 2441498, Nils Magnus Loefgren & Bengt Josef Lundqvist, «Alkyl glycinanilides», published 1948-05-11, issued 1948-05-11, assigned to ASTRA APOTEKARNES KEM FAB
From Wikipedia, the free encyclopedia
 |
|
 |
|
| Clinical data | |
|---|---|
| Pronunciation | Lidocaine [1][2] Lignocaine |
| Trade names | Xylocaine, Ztlido, others |
| Other names | lignocaine |
| AHFS/Drugs.com | Local Monograph
Systemic Monograph Ophthalmic Professional Drug Facts |
| MedlinePlus | a682701 |
| License data |
|
| Pregnancy category |
|
| Routes of administration |
Intravenous, subcutaneous, topical, by mouth |
| ATC code |
|
| Legal status | |
| Legal status |
|
| Pharmacokinetic data | |
| Bioavailability | 35% (by mouth) 3% (topical) |
| Metabolism | Liver,[7] 90% CYP3A4-mediated |
| Onset of action | within 1.5 min (IV)[7] |
| Elimination half-life | 1.5 h to 2 h |
| Duration of action | 10 min to 20 min(IV),[7] 0.5 h to 3 h (local)[8][9] |
| Excretion | Kidney[7] |
| Identifiers | |
|
IUPAC name
|
|
| CAS Number |
|
| PubChem CID |
|
| IUPHAR/BPS |
|
| DrugBank |
|
| ChemSpider |
|
| UNII |
|
| KEGG |
|
| ChEBI |
|
| ChEMBL |
|
| PDB ligand |
|
| CompTox Dashboard (EPA) |
|
| ECHA InfoCard | 100.004.821 |
| Chemical and physical data | |
| Formula | C14H22N2O |
| Molar mass | 234.343 g·mol−1 |
| 3D model (JSmol) |
|
| Melting point | 68 °C (154 °F) |
|
SMILES
|
|
|
InChI
|
|
| (verify) |
Lidocaine, also known as lignocaine and sold under the brand name Xylocaine among others, is a local anesthetic of the amino amide type. It is also used to treat ventricular tachycardia.[7][8] When used for local anaesthesia or in nerve blocks, lidocaine typically begins working within several minutes and lasts for half an hour to three hours.[8][9] Lidocaine mixtures may also be applied directly to the skin or mucous membranes to numb the area.[8] It is often used mixed with a small amount of adrenaline (epinephrine) to prolong its local effects and to decrease bleeding.[8]
If injected intravenously, it may cause cerebral effects such as confusion, changes in vision, numbness, tingling, and vomiting.[7] It can cause low blood pressure and an irregular heart rate.[7] There are concerns that injecting it into a joint can cause problems with the cartilage.[8] It appears to be generally safe for use in pregnancy.[7] A lower dose may be required in those with liver problems.[7] It is generally safe to use in those allergic to tetracaine or benzocaine.[8] Lidocaine is an antiarrhythmic medication of the class Ib type.[7] This means it works by blocking sodium channels and thus decreasing the rate of contractions of the heart.[7] When injected near nerves, the nerves cannot conduct signals to or from the brain.[8]
Lidocaine was discovered in 1946 and went on sale in 1948.[10] It is on the World Health Organization’s List of Essential Medicines.[11] It is available as a generic medication.[8][12] In 2020, it was the 337th most commonly prescribed medication in the United States, with more than 700 thousand prescriptions.[13][14]
Medical uses[edit]
Local numbing agent[edit]
The efficacy profile of lidocaine as a local anaesthetic is characterized by a rapid onset of action and intermediate duration of efficacy. Therefore, lidocaine is suitable for infiltration, block, and surface anaesthesia. Longer-acting substances such as bupivacaine are sometimes given preference for spinal and epidural anaesthesias; lidocaine, though, has the advantage of a rapid onset of action. Adrenaline vasoconstricts arteries, reducing bleeding and also delaying the resorption of lidocaine, almost doubling the duration of anaesthesia.
Lidocaine is one of the most commonly used local anaesthetics in dentistry. It can be administered in multiple ways, most often as a nerve block or infiltration, depending on the type of treatment carried out and the area of the mouth worked on.[15]
For surface anaesthesia, several formulations can be used for endoscopies, before intubations, etc. Lidocaine drops can be used on the eyes for short ophthalmic procedures. There is tentative evidence for topical lidocaine for neuropathic pain and skin graft donor site pain.[16][17] As a local numbing agent, it is used for the treatment of premature ejaculation.[18]
An adhesive transdermal patch containing a 5% concentration of lidocaine in a hydrogel bandage, is approved by the US FDA for reducing nerve pain caused by shingles.[19] The transdermal patch is also used for pain from other causes, such as compressed nerves and persistent nerve pain after some surgeries.
Heart arrhythmia[edit]
Lidocaine is also the most important class-1b antiarrhythmic drug; it is used intravenously for the treatment of ventricular arrhythmias (for acute myocardial infarction, digoxin poisoning, cardioversion, or cardiac catheterization) if amiodarone is not available or contraindicated. Lidocaine should be given for this indication after defibrillation, CPR, and vasopressors have been initiated. A routine preventive dose is no longer recommended after a myocardial infarction as the overall benefit is not convincing.[20]
Epilepsy[edit]
A 2013 review on treatment for neonatal seizures recommended intravenous lidocaine as a second-line treatment, if phenobarbital fails to stop seizures.[21]
Other[edit]
Intravenous lidocaine infusions are also used to treat chronic pain and acute surgical pain as an opiate sparing technique. The quality of evidence for this use is poor so it is difficult to compare it to placebo or an epidural.[22]
Inhaled lidocaine can be used as a cough suppressor acting peripherally to reduce the cough reflex. This application can be implemented as a safety and comfort measure for patients who have to be intubated, as it reduces the incidence of coughing and any tracheal damage it might cause when emerging from anaesthesia.[23]
Lidocaine, along with ethanol, ammonia, and acetic acid, may also help in treating jellyfish stings, both numbing the affected area and preventing further nematocyst discharge.[24][25]
For gastritis, drinking a viscous lidocaine formulation may help with the pain.[26]
Adverse effects[edit]
Adverse drug reactions (ADRs) are rare when lidocaine is used as a local anesthetic and is administered correctly. Most ADRs associated with lidocaine for anesthesia relate to administration technique (resulting in systemic exposure) or pharmacological effects of anesthesia, and allergic reactions only rarely occur.[27] Systemic exposure to excessive quantities of lidocaine mainly result in central nervous system (CNS) and cardiovascular effects – CNS effects usually occur at lower blood plasma concentrations and additional cardiovascular effects present at higher concentrations, though cardiovascular collapse may also occur with low concentrations. ADRs by system are:
- CNS excitation: nervousness, agitation, anxiety, apprehension, tingling around the mouth (circumoral paraesthesia), headache, hyperesthesia, tremor, dizziness, pupillary changes, psychosis, euphoria, hallucinations, and seizures
- CNS depression with increasingly heavier exposure: drowsiness, lethargy, slurred speech, hypoesthesia, confusion, disorientation, loss of consciousness, respiratory depression and apnoea.
- Cardiovascular: hypotension, bradycardia, arrhythmias, flushing, venous insufficiency, increased defibrillator threshold, edema, and/or cardiac arrest – some of which may be due to hypoxemia secondary to respiratory depression.[28]
- Respiratory: bronchospasm, dyspnea, respiratory depression or arrest
- Gastrointestinal: metallic taste, nausea, vomiting
- Ears: tinnitus
- Eyes: local burning, conjunctival hyperemia, corneal epithelial changes/ulceration, diplopia, visual changes (opacification)
- Skin: itching, depigmentation, rash, urticaria, edema, angioedema, bruising, inflammation of the vein at the injection site, irritation of the skin when applied topically
- Blood: methemoglobinemia
- Allergy
ADRs associated with the use of intravenous lidocaine are similar to toxic effects from systemic exposure above. These are dose-related and more frequent at high infusion rates (≥3 mg/min). Common ADRs include: headache, dizziness, drowsiness, confusion, visual disturbances, tinnitus, tremor, and/or paraesthesia. Infrequent ADRs associated with the use of lidocaine include: hypotension, bradycardia, arrhythmias, cardiac arrest, muscle twitching, seizures, coma, and/or respiratory depression.[28]
It is generally safe to use lidocaine with vasoconstrictor such as adrenaline, including in regions such as the nose, ears, fingers, and toes.[29] While concerns of tissue death if used in these areas have been raised, evidence does not support these concerns.[29]
The use of lidocaine for spinal anesthesia may lead to an increased risk of transient neurological symptoms, a painful condition that is sometimes experienced immediately after surgery.[30] There is some weak evidence to suggest that the use of alternative anesthetic medications such as prilocaine, procaine, bupivacaine, ropivacaine, or levobupivacaine may decrease the risk of a person developing transient neurological symptoms.[30] Low quality evidence suggests that 2‐chloroprocaine and mepivacaine when used for spinal anesthetic have a similar risk of the person developing transient neurological symptoms as lidocaine.[30]
Interactions[edit]
Any drugs that are also ligands of CYP3A4 and CYP1A2 can potentially increase serum levels and potential for toxicity or decrease serum levels and the efficacy, depending on whether they induce or inhibit the enzymes, respectively. Drugs that may increase the chance of methemoglobinemia should also be considered carefully. Dronedarone and liposomal morphine are both absolutely a contraindication, as they may increase the serum levels, but hundreds of other drugs require monitoring for interaction.[31]
Contraindications[edit]
Absolute contraindications for the use of lidocaine include:
- Heart block, second or third degree (without pacemaker)
- Severe sinoatrial block (without pacemaker)
- Serious adverse drug reaction to lidocaine or amide local anesthetics
- Hypersensitivity to corn and corn-related products (corn-derived dextrose is used in the mixed injections)
- Concurrent treatment with quinidine, flecainide, disopyramide, procainamide (class I antiarrhythmic agents)
- Prior use of amiodarone hydrochloride
- Adams–Stokes syndrome[32]
- Wolff–Parkinson–White syndrome[32]
- Lidocaine viscous is not recommended by the FDA to treat teething pain in children and infants.[33]
Exercise caution in patients with any of these:
- Hypotension not due to arrhythmia
- Bradycardia
- Accelerated idioventricular rhythm
- Elderly
- Ehlers–Danlos syndromes; efficiency of local anesthetics can be reduced[34]
- Pseudocholinesterase deficiency
- Intra-articular infusion (this is not an approved indication and can cause chondrolysis)
- Porphyria, especially acute intermittent porphyria; lidocaine has been classified as porphyrogenic because of the hepatic enzymes it induces,[35] although clinical evidence suggests it is not.[36] Bupivacaine is a safe alternative in this case.
- Impaired liver function – people with lowered hepatic function may have an adverse reaction with repeated administration of lidocaine because the drug is metabolized by the liver. Adverse reactions may include neurological symptoms (e.g. dizziness, nausea, muscle twitches, vomiting, or seizures).[37]
Overdosage[edit]
Overdoses of lidocaine may result from excessive administration by topical or parenteral routes, accidental oral ingestion of topical preparations by children (who are more susceptible to overdose), accidental intravenous (rather than subcutaneous, intrathecal, or paracervical) injection, or from prolonged use of subcutaneous infiltration anesthesia during cosmetic surgery.
Such overdoses have often led to severe toxicity or death in both children and adults (local anesthetic systemic toxicity).[38] Symptoms include central nervous system manifestations such as numbness of the tongue, dizziness, tinnitus, visual disturbances, convulsions, reduced consciousness progressing to coma, as well as respiratory arrest and cardiovascular disturbances.[39] Lidocaine and its two major metabolites may be quantified in blood, plasma, or serum to confirm the diagnosis in potential poisoning victims or to assist forensic investigation in a case of fatal overdose.[citation needed]
Lidocaine is often given intravenously as an antiarrhythmic agent in critical cardiac-care situations.[40] Treatment with intravenous lipid emulsions (used for parenteral feeding) to reverse the effects of local anaesthetic toxicity is becoming more common.[41][42]
Postarthroscopic glenohumeral chondrolysis[edit]
Lidocaine in large amounts may be toxic to cartilage and intra-articular infusions can lead to postarthroscopic glenohumeral chondrolysis.[43]
Pharmacology[edit]
Mechanism of action[edit]
Lidocaine alters signal conduction in neurons by prolonging the inactivation of the fast voltage-gated Na+ channels in the neuronal cell membrane responsible for action potential propagation.[44] With sufficient blockage, the voltage-gated sodium channels will not open and an action potential will not be generated. Careful titration allows for a high degree of selectivity in the blockage of sensory neurons, whereas higher concentrations also affect other types of neurons.
The same principle applies for this drug’s actions in the heart. Blocking sodium channels in the conduction system, as well as the muscle cells of the heart, raises the depolarization threshold, making the heart less likely to initiate or conduct early action potentials that may cause an arrhythmia.[45]
Pharmacokinetics[edit]
When used as an injectable it typically begins working within four minutes and lasts for half an hour to three hours.[8][9] Lidocaine is about 95% metabolized (dealkylated) in the liver mainly by CYP3A4 to the pharmacologically active metabolites monoethylglycinexylidide (MEGX) and then subsequently to the inactive glycine xylidide. MEGX has a longer half-life than lidocaine, but also is a less potent sodium channel blocker.[46] The volume of distribution is 1.1 L/kg to 2.1 L/kg, but congestive heart failure can decrease it. About 60% to 80% circulates bound to the protein alpha1 acid glycoprotein. The oral bioavailability is 35% and the topical bioavailability is 3%.
The elimination half-life of lidocaine is biphasic and around 90 min to 120 min in most patients. This may be prolonged in patients with hepatic impairment (average 343 min) or congestive heart failure (average 136 min).[47] Lidocaine is excreted in the urine (90% as metabolites and 10% as unchanged drug).[48]
History[edit]
Lidocaine, the first amino amide–type local anesthetic (previous were amino esters), was first synthesized under the name ‘xylocaine’ by Swedish chemist Nils Löfgren in 1943.[49][50][51] His colleague Bengt Lundqvist performed the first injection anesthesia experiments on himself.[49] It was first marketed in 1949.
Society and culture[edit]
Dosage forms[edit]
Lidocaine, usually in the form of its hydrochloride salt, is available in various forms including many topical formulations and solutions for injection or infusion.[52] It is also available as a transdermal patch, which is applied directly to the skin.
-
Lidocaine hydrochloride 2% epinephrine 1:80,000 solution for injection in a cartridge
-
Lidocaine hydrochloride 1% solution for injection
-
Topical lidocaine spray
-
2% viscous lidocaine
Names[edit]
Lidocaine is the International Nonproprietary Name (INN), British Approved Name (BAN), and Australian Approved Name (AAN),[53] while lignocaine is the former BAN[citation needed] and AAN. Both the old and new names will be displayed on the product label in Australia until at least 2023.[54]
Xylocaine is a brand name.
Recreational use[edit]
As of 2021, lidocaine is not listed by the World Anti-Doping Agency as a substance whose use is banned in sport.[55] It is used as an adjuvant, adulterant, and diluent to street drugs such as cocaine and heroin.[56] It is one of the three common ingredients in site enhancement oil used by bodybuilders.[57]
Adulterant in cocaine[edit]
Lidocaine is often added to cocaine as a diluent.[58][59] Cocaine and lidocaine both numb the gums when applied. This gives the user the impression of high-quality cocaine, when in actuality the user is receiving a diluted product.[60]
Compendial status[edit]
- Japanese Pharmacopoeia 15
- United States Pharmacopeia 31[61]
Veterinary use[edit]
It is a component of the veterinary drug Tributame along with embutramide and chloroquine used to carry out euthanasia on horses and dogs.[62][63]
See also[edit]
- Dimethocaine (has some DRI activity)
- Lidocaine/prilocaine
- Procaine
- Mexiletine
References[edit]
- ^ «Lidocaine». Merriam-Webster Dictionary.
- ^ «Lidocaine». Dictionary.com Unabridged (Online). n.d.
- ^ «Poisons Standard February 2021». Federal Register of Legislation. 1 January 2021. Retrieved 11 April 2021.
- ^ «Lidocaine Hydrochloride Injection BP 1% w/v — Summary of Product Characteristics (SmPC)». (emc). 29 June 2020. Retrieved 11 April 2021.
- ^ «Xylocaine MPF- lidocaine hydrochloride injection, solution Xylocaine- lidocaine hydrochloride injection, solution Xylocaine- lidocaine hydrochloride,epinephrine bitartrate injection, solution». DailyMed. Retrieved 11 April 2021.
- ^ «Ztlido- lidocaine patch». DailyMed. Retrieved 11 April 2021.
- ^ a b c d e f g h i j k «Lidocaine Hydrochloride (Antiarrhythmic)». The American Society of Health-System Pharmacists. Archived from the original on 2015-08-10. Retrieved Aug 26, 2015.
- ^ a b c d e f g h i j «Lidocaine Hydrochloride (Local)». The American Society of Health-System Pharmacists. Archived from the original on 2015-09-06. Retrieved Aug 26, 2015.
- ^ a b c Nolan JP, Baskett PJ (1997). «Analgesia and anaesthesia». In David Skinner, Andrew Swain, Rodney Peyton, Colin Robertson (eds.). Cambridge Textbook of Accident and Emergency Medicine. Project co-ordinator, Fiona Whinster. Cambridge, UK: Cambridge University Press. p. 194. ISBN 9780521433792. Archived from the original on 2017-09-08.
- ^ Scriabine A (1999). «Discovery and development of major drugs currently in use». In Ralph Landau, Basil Achilladelis, Alexander Scriabine (eds.). Pharmaceutical Innovation: Revolutionizing Human Health. Philadelphia: Chemical Heritage Press. p. 211. ISBN 9780941901215. Archived from the original on 2017-09-08.
- ^ World Health Organization (2021). World Health Organization model list of essential medicines: 22nd list (2021). Geneva: World Health Organization. hdl:10665/345533. WHO/MHP/HPS/EML/2021.02.
- ^ Hamilton R (2015). Tarascon Pocket Pharmacopoeia 2015 Deluxe Lab-Coat Edition. Jones & Bartlett Learning. p. 22. ISBN 9781284057560.
- ^ «The Top 300 of 2020». ClinCalc. Retrieved 7 October 2022.
- ^ «Lidocaine — Drug Usage Statistics». ClinCalc. Retrieved 7 October 2022.
- ^ «Local anaesthetic drugs».
- ^ Derry S, Wiffen PJ, Moore RA, Quinlan J (July 2014). Derry S (ed.). «Topical lidocaine for neuropathic pain in adults». The Cochrane Database of Systematic Reviews. 7 (7): CD010958. doi:10.1002/14651858.CD010958.pub2. PMC 6540846. PMID 25058164.
- ^ Sinha S, Schreiner AJ, Biernaskie J, Nickerson D, Gabriel VA (November 2017). «Treating pain on skin graft donor sites: Review and clinical recommendations». The Journal of Trauma and Acute Care Surgery. 83 (5): 954–964. doi:10.1097/TA.0000000000001615. PMID 28598907. S2CID 44520644.
- ^ «Lidocaine/prilocaine spray for premature ejaculation». Drug and Therapeutics Bulletin. 55 (4): 45–48. April 2017. doi:10.1136/dtb.2017.4.0469. PMID 28408390. S2CID 19110955.
- ^ Kumar M, Chawla R, Goyal M (2015). «Topical anesthesia». Journal of Anaesthesiology Clinical Pharmacology. 31 (4): 450–6. doi:10.4103/0970-9185.169049. PMC 4676230. PMID 26702198.
- ^ Martí-Carvajal AJ, Simancas-Racines D, Anand V, Bangdiwala S (August 2015). «Prophylactic lidocaine for myocardial infarction». The Cochrane Database of Systematic Reviews. 8 (8): CD008553. doi:10.1002/14651858.CD008553.pub2. PMC 8454263. PMID 26295202.
- ^ Slaughter LA, Patel AD, Slaughter JL (March 2013). «Pharmacological treatment of neonatal seizures: a systematic review». Journal of Child Neurology. 28 (3): 351–64. doi:10.1177/0883073812470734. PMC 3805825. PMID 23318696.
- ^ Weibel S, Jelting Y, Pace NL, Helf A, Eberhart LH, Hahnenkamp K, et al. (June 2018). «Continuous intravenous perioperative lidocaine infusion for postoperative pain and recovery in adults». The Cochrane Database of Systematic Reviews. 2018 (6): CD009642. doi:10.1002/14651858.cd009642.pub3. PMC 6513586. PMID 29864216.
- ^ Biller JA (2007). «Airway obstruction, bronchospasm, and cough». In Berger AM, Shuster JL, Von Roenn JH (eds.). Principles and practice of palliative care and supportive oncology. Hagerstwon, MD: Lippincott Williams & Wilkins. pp. 297–307. ISBN 978-0-7817-9595-1.
Inhaled lidocaine is used to suppress cough during bronchoscopy. Animal studies and a few human studies suggest that lidocaine has an antitussive effect…
- ^ Birsa LM, Verity PG, Lee RF (May 2010). «Evaluation of the effects of various chemicals on discharge of and pain caused by jellyfish nematocysts». Comp. Biochem. Physiol. C. 151 (4): 426–30. doi:10.1016/j.cbpc.2010.01.007. PMID 20116454.
- ^ Morabito R, Marino A, Dossena S, La Spada G (Jun 2014). «Nematocyst discharge in Pelagia noctiluca (Cnidaria, Scyphozoa) oral arms can be affected by lidocaine, ethanol, ammonia and acetic acid». Toxicon. 83: 52–8. doi:10.1016/j.toxicon.2014.03.002. PMID 24637105.
- ^ Adams JG (2012). «32». Emergency Medicine: Clinical Essentials. Elsevier Health Sciences. ISBN 9781455733941. Archived from the original on 2017-09-08.
- ^ Jackson D, Chen AH, Bennett CR (October 1994). «Identifying true lidocaine allergy». J Am Dent Assoc. 125 (10): 1362–6. doi:10.14219/jada.archive.1994.0180. PMID 7844301.
- ^ a b Australian Medicines Handbook. Adelaide, S. Aust: Australian Medicines Handbook Pty Ltd. 2006. ISBN 978-0-9757919-2-9.[page needed]
- ^ a b Nielsen LJ, Lumholt P, Hölmich LR (October 2014). «[Local anaesthesia with vasoconstrictor is safe to use in areas with end-arteries in fingers, toes, noses and ears]». Ugeskrift for Laeger. 176 (44). PMID 25354008.
- ^ a b c Forget P, Borovac JA, Thackeray EM, Pace NL (December 2019). «Transient neurological symptoms (TNS) following spinal anaesthesia with lidocaine versus other local anaesthetics in adult surgical patients: a network meta-analysis». The Cochrane Database of Systematic Reviews. 2019 (12): CD003006. doi:10.1002/14651858.CD003006.pub4. PMC 6885375. PMID 31786810.
- ^ «Lidocaine». Epocrates. Archived from the original on 2014-04-22.
- ^ a b «Lidocaine Hydrochloride and 5% Dextrose Injection». Safety Labeling Changes. FDA Center for Drug Evaluation and Research (CDER). January 2014. Archived from the original on 2013-04-03.
- ^ «Lidocaine Viscous: Drug Safety Communication — Boxed Warning Required — Should Not Be Used to Treat Teething Pain». FDA Center for Drug Evaluation and Research (CDER). June 2014. Archived from the original on 2014-07-14.
- ^ Schubart JR, Schaefer E, Janicki P, Adhikary SD, Schilling A, Hakim AJ, et al. (October 2019). «Resistance to local anesthesia in people with the Ehlers-Danlos Syndromes presenting for dental surgery». Journal of Dental Anesthesia and Pain Medicine. 19 (5): 261–270. doi:10.17245/jdapm.2019.19.5.261. PMC 6834718. PMID 31723666.
- ^ «Table 96–4. Drugs and Porphyria» (PDF). Merck Manual. Merck & Company, Inc. 2011. Archived from the original on 2014-04-20.
- ^ «Lidocaine — N01BB02». Drug porphyrinogenicity monograph. The Norwegian Porphyria Centre and the Swedish Porphyria Centre. Archived from the original on 2014-04-20.
strong clinical evidence points to lidocaine as probably not porphyrinogenic
- ^ Khan MG (2007). Cardiac Drug Therapy (7th ed.). Totowa, NJ: Humana Press. ISBN 9781597452380.
- ^ El-Boghdadly K, Pawa A, Chin KJ (8 August 2018). «Local anesthetic systemic toxicity: current perspectives». Local and Regional Anesthesia. 11: 35–44. doi:10.2147/LRA.S154512. PMC 6087022. PMID 30122981.
- ^ van Donselaar-van der Pant KA, Buwalda M, van Leeuwen HJ (January 2008). «[Lidocaine: local anaesthetic with systemic toxicity]» [Lidocaine: local anaesthetic with systemic toxicity]. Nederlands Tijdschrift voor Geneeskunde (in Dutch). 152 (2): 61–65. PMID 18265791.
- ^ Baselt R (2008). Disposition of Toxic Drugs and Chemicals in Man (8th ed.). Foster City, CA: Biomedical Publications. pp. 840–4. ISBN 978-0-9626523-7-0.
- ^ Picard J, Ward SC, Zumpe R, Meek T, Barlow J, Harrop-Griffiths W (February 2009). «Guidelines and the adoption of ‘lipid rescue’ therapy for local anaesthetic toxicity». Anaesthesia. 64 (2): 122–125. doi:10.1111/j.1365-2044.2008.05816.x. PMID 19143686. S2CID 25581037.
- ^ El-Boghdadly K, Pawa A, Chin KJ (2018). «Local anesthetic systemic toxicity: current perspectives». Local and Regional Anesthesia. 11: 35–44. doi:10.2147/LRA.S154512. PMC 6087022. PMID 30122981.
- ^ Gulihar A, Robati S, Twaij H, Salih A, Taylor GJ (December 2015). «Articular cartilage and local anaesthetic: A systematic review of the current literature». Journal of Orthopaedics. 12 (Suppl 2): S200-10. doi:10.1016/j.jor.2015.10.005. PMC 4796530. PMID 27047224.
- ^ Carterall WA (2001). «Molecular mechanisms of gating and drug block of sodium channels». Sodium Channels and Neuronal Hyperexcitability. Novartis Foundation Symposia. Vol. 241. pp. 206–225. doi:10.1002/0470846682.ch14. ISBN 9780470846681.
- ^ Sheu SS, Lederer WJ (Oct 1985). «Lidocaine’s negative inotropic and antiarrhythmic actions. Dependence on shortening of action potential duration and reduction of intracellular sodium activity». Circulation Research. 57 (4): 578–90. doi:10.1161/01.res.57.4.578. PMID 2412723.
- ^ Lewin NA, Nelson LH (2006). «Chapter 61: Antidysrhythmics». In Flomenbaum N, Goldfrank LR, Hoffman RL, Howland MD, Lewin NA, Nelson LH (eds.). Goldfrank’s Toxicologic Emergencies (8th ed.). New York: McGraw-Hill. pp. 963–4. ISBN 978-0-07-143763-9.
- ^ Thomson PD, Melmon KL, Richardson JA, Cohn K, Steinbrunn W, Cudihee R, Rowland M (April 1973). «Lidocaine pharmacokinetics in advanced heart failure, liver disease, and renal failure in humans». Ann. Intern. Med. 78 (4): 499–508. doi:10.7326/0003-4819-78-4-499. PMID 4694036.
- ^ Collinsworth KA, Kalman SM, Harrison DC (1974). «The clinical pharmacology of lidocaine as an antiarrhythymic drug». Circulation. 50 (6): 1217–30. doi:10.1161/01.CIR.50.6.1217. PMID 4609637.
- ^ a b Löfgren N (1948). Studies on local anesthetics: Xylocaine: a new synthetic drug (Inaugural dissertation). Stockholm, Sweden: Ivar Heggstroms. OCLC 646046738.[page needed]
- ^ Löfgren N, Lundqvist B (1946). «Studies on local anaesthetics II». Svensk Kemisk Tidskrift. 58: 206–17.
- ^ Wildsmith JA (2011). «Lidocaine: A more complex story than ‘simple’ chemistry suggests» (PDF). The Proceedings of the History of Anaesthesia Society. 43: 9–16. Archived (PDF) from the original on 2014-04-22.
- ^ «Lidocaine international forms and names». Drugs.com. Retrieved 29 October 2017.
- ^ «Lidocaine Ingredient Summary». Therapeutic Goods Administration. Retrieved 20 September 2018.
- ^ «Updating medicine ingredient names — list of affected ingredients». Therapeutic Goods Administration. 24 June 2019. Archived from the original on 28 August 2021. Retrieved 16 February 2020.
- ^ «The 2021 Prohibited List International Standard» (PDF). The World Anti-Doping Code. World Anti-Doping Agency (WADA). 1 January 2021. Archived from the original (PDF) on 13 May 2021. Retrieved 18 May 2021.
- ^ «New York Drug Threat Assessment». National Drug Intelligence Center. November 2002. Archived from the original on 2012-08-12.
- ^ Pupka A, Sikora J, Mauricz J, Cios D, Płonek T (2009). «[The usage of synthol in the body building]». Polimery W Medycynie. 39 (1): 63–5. PMID 19580174.
- ^ Bernardo NP, Siqueira ME, De Paiva MJ, Maia PP (2003). «Caffeine and other adulterants in seizures of street cocaine in Brazil». International Journal of Drug Policy. 14 (4): 331–4. doi:10.1016/S0955-3959(03)00083-5.
- ^ «UNITED STATES of America, Plaintiff-Appellee, v. Luis A. CUELLO, Alvaro Bastides-Benitez, John Doe, a/k/a Hugo Hurtado, and Alvaro Carvajal, Defendants-Appellants». Docket No. 78-5314. United States Court of Appeals, Fifth Circuit. 1979-07-25. Archived from the original on 2012-05-24.
- ^ Winterman D (2010-09-07). «How cutting drugs became big business». BBC News Online. BBC News Magazine. Archived from the original on 2 February 2017. Retrieved 20 January 2017.
- ^ «Revision Bulletin: Lidocaine and Prilocaine Cream–Revision to Related Compounds Test». The United States Pharmacopeial Convention. November 30, 2007. Archived from the original on May 1, 2013.
- ^ Peterson ME, Talcott PA (2013-08-07). Small Animal Toxicology. Elsevier Health Sciences. ISBN 978-0323241984. Archived from the original on 2017-09-08.
- ^ «FDA Freedom of Information Summary — Tributame» (PDF). Food and Drug Administration. Archived from the original (PDF) on 2015-05-18.
External links[edit]
- «Lidocaine». Drug Information Portal. U.S. National Library of Medicine.
- «Lidocaine Transdermal Patch». MedlinePlus.
- US patent 2441498, Nils Magnus Loefgren & Bengt Josef Lundqvist, «Alkyl glycinanilides», published 1948-05-11, issued 1948-05-11, assigned to ASTRA APOTEKARNES KEM FAB
Lidocain
Регистрационный номер
Торговое наименование
Лидокаин
Международное непатентованное наименование
Лекарственная форма
раствор для инъекций
Описание
Прозрачная бесцветная или со слегка желтоватым оттенком жидкость.
Фармакотерапевтическая группа
Фармакологические свойства
Фармакодинамика
Лидокаин является короткодействующим местным анестетиком амидного типа. В основе его механизма действия лежит уменьшение проницаемости мембраны нейрона для иона натрия. В результате этого снижается скорость деполяризации и повышается порог возбуждения, приводя к обратимому местному онемению. Лидокаин применяется в целях достижения проводниковой анестезии в различных участках тела и контроля аритмии.
Обладает быстрым началом действия (около одной минуты после внутривенного введения и пятнадцати минут после внутримышечного), быстро распространяется в окружающие ткани. Действие продолжается 10–20 минут и около 60–90 минут после внутривенного и внутримышечного введения соответственно.
Фармакокинетика
Абсорбция
Лидокаин быстро абсорбируется из желудочно-кишечного тракта, однако вследствие эффекта «первичного прохождения» через печень лишь небольшое его количество достигает системного кровотока.
Системная абсорбция лидокаина определяется местом введения, дозой и его фармакологическим профилем. Максимальная концентрация в крови достигается после межрёберной блокады, далее (в порядке снижения концентрации), после введения в поясничное эпидуральное пространство, плечевое сплетение и подкожные ткани.
Основным фактором, определяющим скорость абсорбции и концентрацию в крови, является общая введённая доза, независимо от участка введения. Имеется линейная зависимость между количеством введённого лидокаина и результирующей максимальной концентрацией в плазме крови.
Распределение
Лидокаин связывается с белками плазмы, включая он-кислый гликопротеин (АКГ) и альбумин. Степень связывания вариабельна, составляет приблизительно 66 %. Плазменная концентрация АКТ у новорождённых низкая, поэтому у них отмечается относительно высокое содержание свободной биологически активной фракции лидокаина.
Лидокаина проникает через гематоэнцефалический и плацентарный барьеры, вероятно, посредством пассивной диффузии.
Метаболизм
Лидокаин метаболизируется в печени, около 90 % введённой дозы подвергается N-дезалкилированию с образованием моноэтилглицинксилидида (MEGX) и глицинксилида (GX), оба вносят вклад в терапевтические и токсические эффекты лидокаина.
Фармакологические и токсические эффекты MEGX и GX сопоставимы с таковыми лидокаина, но выражены слабее. GX обладает более длинным, чем лидокаин, периодом полувыведения (T½) (около 10 часов) и может кумулировать при многократном введении.
Метаболиты, образующиеся в результате последующего метаболизма, выводятся с мочой, содержание неизменного лидокаина в моче не превышает 10 %.
Выведение
Терминальный период полувыведения лидокаина после внутривенного болюсного введения здоровым взрослым добровольцам составляет 1–2 часа. Терминальный период полувыведения GX составляет около 10 часов, MEGX — 2 часа.
Особые группы пациентов
Вследствие быстрого метаболизма на фармакокинетику лидокаина могут оказывать влияние состояния, нарушающие функцию печени. У пациентов с печёночной дисфункцией период полувыведения лидокаина может повышаться в 2 и более раз.
Нарушение функции почек не влияет на фармакокинетику лидокаина, но может приводить к кумуляции его метаболитов.
У новорождённых отмечается низкая концентрация АКГ, поэтому связь с белками плазмы может снижаться. Вследствие потенциально высокой концентрации свободной фракции применение лидокаина у новорожённых не рекомендуется.
Показания
Местная и регионарная анестезия, проводниковая анестезия при больших и малых вмешательствах.
Противопоказания
- Гиперчувствительность к компонентам препарата и к анестетикам амидного типа.
- Тяжёлая синоатриальная блокада, синдром слабости синусового узла, атриовентрикулярная (AV) блокада 3 степени, тяжёлые нарушения внутрижелудочковой проводимости, синдром WPW.
- Кардиогенный или гиповолемический шок, острая декомпенсация сердечной недостаточности.
- Детский возраст до 1 года.
С осторожностью
Следует с осторожностью применять у пациентов:
- с миастенией gravis;
- лиц пожилого возраста;
- с эпилепсией. Необходимо тщательно наблюдать за пациентами с судорожными расстройствами на предмет симптоматики со стороны ЦНС. Низкие дозы лидокаина также могут повышать судорожную готовность;
- с полной или неполной блокадой внутрисердечного проведения, поскольку местные анестетики могут угнетать AV-проведение;
- с хронической сердечной недостаточностью, брадикардией и угнетением дыхания;
- с коагулопатией. Терапия антикоагулянтами (например, гепарином), НПВП или плазмозаменителями повышает склонность к кровотечениям. Случайное повреждение сосудов может привести к тяжёлым кровотечениям. При необходимости следует проверить время кровотечения, активированное частичное тромбопластиновое время (АЧТВ) и содержание тромбоцитов;
- у пациентов с синдромом Мелькерссона-Розенталя (аллергические и токсические реакции со стороны нервной системы в ответ на введение местных анестетиков могут развиваться чаще);
- в комбинации с препаратами, взаимодействующими с лидокаином и приводящими к повышению его биодоступности, потенцированию эффектов (например, фенитоином) или замедлению выведения (например, при печёночной или терминальной почечной недостаточности, при которой могут кумулировать метаболиты лидокаина);
- третий триместр беременности.
С осторожностью проведение субарахноидальной анестезии необходимо при: боли в спине, инфекции головного мозга, доброкачественных и злокачественных новообразованиях головного мозга, мигрени, субарахноидальном кровоизлиянии, артериальной гипертензии, артериальной гипотензии, психозе, истерии.
Применение при беременности и в период грудного вскармливания
Фертильность
Данные о влиянии лидокаина на фертильность человека отсутствуют.
Беременность
Лидокаин разрешается применять во время беременности и в период грудного вскармливания. Необходимо строго придерживаться назначенного режима дозирования.
При осложнениях или кровотечении в анамнезе проведение эпидуральной анестезии лидокаином в акушерстве противопоказано.
Лидокаин применяли у большого числа беременных женщин и женщин детородного возраста. Какие-либо репродуктивные нарушения не зарегистрированы, то есть повышения частоты пороков развития не отмечалось.
Вследствие потенциального достижения высокой концентрации местных анестетиков, у плода после парацервикальной блокады у него могут развиться нежелательные реакции, такие как фетальная брадикардия. В связи с этим лидокаин в концентрации, превышающей 1 %, в акушерстве не применяют.
В исследованиях на животных вредное воздействие на плод не обнаружено.
Период грудного вскармливания
Лидокаин в небольшом количестве проникает в грудное молоко, его пероральная биодоступность очень низкая. Таким образом, ожидаемое количество, поступающее с грудным молоком, очень небольшое, следовательно, потенциальный вред для ребёнка очень низкий. Решение о возможности применения лидокаина в период грудного вскармливания принимает врач.
Способ применения и дозы
Режим дозирования следует подбирать, основываясь на реакции пациента и месте введения.
Препарат следует вводить в наименьшей концентрации и наименьшей дозе, дающей требуемый эффект.
Максимальная доза для взрослых не должна превышать 300 мг.
Объём раствора, подлежащий введению, зависит от вида анестезии, размера анестезируемого участка. Если есть потребность во введении большого объёма с низкой концентрацией, то стандартный раствор разводят солевым раствором (0,9 % раствор натрия хлорида). Разведение осуществляют непосредственно перед введением.
Детям, пожилым и ослабленным пациентам препарат вводят в меньших дозах, соответствующих их возрасту и физическому состоянию.
У взрослых и детей 12–18 лет однократная доза лидокаина (за исключением спинальной анестезии) не должна превышать 4,5 мг/кг, при максимальной — 300 мг.
| Инфильтрационная анестезия: внутрикожно, подкожно, внутримышечно | |
| Малые вмешательства | 2–10 мл (20–100 мг) |
| Большие вмешательства | 10–20 мл (100–200 мг) |
| Проводниковая анестезия (анестезия/блокада периферических нервов, в том числе блокада нервных сплетений) | |
| Периневрально | 3–20 мл (30–200 мг) |
| Блокада нервов пальцев кисти и стопы | 2–4 мл (20–40 мг) |
| Блокада нервных сплетений | 10–20 мл (100–200ммг) |
| Блокада межрёберных нервов | 3 мл (30 мг) |
| Блокада плечевого нерва | 25–30 мл (250–300 мг) |
| Паравертебральная анестезия | 3–5 мл (30–50 мг) |
| Вагосимпатическая блокада шейного отдела | 5 мл (50 мг) |
| Вагосимпатическая блокада поясничного отдела | 5–10 мл (50–100 мг) |
| Эпидуральная анестезия | |
| Торакальный отдел | 20–30 мл (200–300 мг) |
| Люмбальный отдел | 25–30 мл (250–300 мг) |
| Сакральный отдел | 20–30 мл (200–300 мг) |
| Спинальная анестезия | |
| Внутривенная регионарная анестезия
(введение анестетика непосредственно в вену конечности (при условии, наложения жгута выше места введения) |
Не более 5 мл (50 мг) |
Дети младше 1 года
Опыт применения у детей младше 1 года ограничен. Максимальная доза у детей 1-12 лет составляет 4,5 мг/кг массы тела 1 % раствора.
Пожилые и ослабленные пациенты
Пожилым и ослабленным пациентам препарат вводят в меньших дозах, соответствующих их возрасту и физическому состоянию.
Порядок работы с полимерной ампулой
- Взять ампулу и встряхнуть её, удерживая за горлышко.
- Вращающими движениями повернуть и отделить клапан.
- Через образовавшееся отверстие набрать с помощью иглы содержимое ампулы в
шприц.
Побочное действие
Нежелательные реакции описаны в соответствии с системно-органными классами MedDRA.
Подобно другим местным анестетикам, нежелательные реакции на лидокаин редки и, как правило, обусловлены повышенной плазменной концентрацией вследствие случайного внутрисосудистого введения, превышения дозы или быстрой абсорбцией из участков с обильным кровоснабжением, либо вследствие гиперчувствительности, идиосинкразии или сниженной переносимости пациентом.
Реакции системной токсичности, главным образом, проявляются со стороны центральной нервной и/или сердечно-сосудистой системы (см. также раздел «Передозировка»).
Нарушения со стороны сердечно-сосудистой системы:
очень часто (≥1/10) — артериальная гипотензия; часто (≥1/100, <1/10) — брадикардия, артериальная гипертензия; редко (≥1/10 000, <1/1 000) — угнетение миокарда (отрицательный инотропный эффект), аритмии, возможна остановка сердца или недостаточность кровообращения.
Нарушения со стороны нервной системы и психические расстройства:
часто (≥1/100, <1/10) — головокружение, парестезии; нечасто (≥1/1 000, <1/100) — судороги, парестезия вокруг рта, онемение языка, гиперакузия, нарушение зрения, тремор, сонливость, шум в ушах, спутанность сознания, дизартрия; редко (≥1/10 000, <1/1 000) — нейропатия, повреждение периферических нервов, арахноидит.
Нарушения со стороны желудочно-кишечного тракта:
часто (≥1/100, <1/10) — рвота.
Нарушения со стороны иммунной системы:
редко (≥1/10 000, <1/1 000) — реакции гиперчувствительности, кожная сыпь, крапивница, ангионевротический отёк, анафилактический шок.
Нарушения со стороны органа зрения:
редко (≥1/10 000, <1/1 000) — затуманенное зрение, диплопия.
Нарушения со стороны дыхательной системы, органов грудной клетки и средостения:
редко (≥1/10 000, <1/1 000) — одышка, бронхоспазм, угнетение дыхания, остановка дыхания.
Передозировка
Симптомы
Токсичность со стороны ЦНС проявляется симптомами, нарастающими по тяжести.
Сначала может развиться парестезия вокруг рта, онемение языка, головокружение, гиперакузия и шум в ушах. Нарушение зрения и мышечный тремор или мышечные подёргивания свидетельствуют о более серьёзной токсичности и предшествуют генерализованным судорогам. Затем могут наступить потеря сознания и большие судорожные припадки продолжительностью от нескольких секунд до нескольких минут.
Судороги приводят к быстрому нарастанию гипоксии и гиперкапнии, обусловленных повышенной мышечной активностью и нарушением дыхания. В тяжёлых случаях может развиться апноэ. Ацидоз усиливает токсические эффекты местных анестетиков.
В тяжёлых случаях возникают нарушения со стороны сердечно-сосудистой системы. При высокой системной концентрации могут развиться артериальная гипотензия, брадикардия, аритмия и остановка сердца, которые могут оказаться летальными.
Разрешение передозировки происходит вследствие перераспределения местного анестетика из ЦНС и его метаболизма, оно может протекать достаточно быстро (если не была введена очень большая доза препарата).
Лечение
При возникновении признаков передозировки введение анестетика следует немедленно прекратить.
Судороги, угнетение ЦНС и кардиотоксичность требуют медицинского вмешательства.
Главные цели терапии заключаются в поддержании оксигенации, прекращении судорог, поддержании адекватного кровообращения и купирования ацидоза (в случае его развития).
В соответствующих случаях необходимо обеспечить проходимость дыхательных путей и назначить кислород, а также наладить вспомогательную вентиляцию лёгких (масочную или с помощью мешка Амбу). Поддержание кровообращения осуществляется посредством вливания плазмы или инфузионных растворов. При необходимости длительного поддержания кровообращения следует рассмотреть возможность введения вазопрессоров, однако они повышают риск возбуждения ЦНС. Контроль судорог можно достичь посредством внутривенного введения диазепама (0,1 мг/кг) или тиопентала натрия (1–3 мг/кг), при этом следует учитывать, что противосудорожные средства могут также угнетать дыхание и кровообращение. Продолжительные судороги могут препятствовать вентиляции лёгких и оксигенации пациента, в связи с чем следует рассмотреть возможность ранней эндотрахеальной интубации. При остановке сердца приступают к стандартной сердечно-лёгочной реанимации.
Эффективность диализа при лечении острой передозировки лидокаином очень низкая.
Взаимодействие с другими лекарственными средствами
Токсичность лидокаина увеличивается при его одновременном применении с циметидином вследствие повышения концентрации лидокаина, это требует снижения дозы лидокаина.
Оба препарата снижают печёночный кровоток. Кроме того, циметидин ингибирует микросомальную активность. Ранитидин незначительно снижает клиренс лидокаина, что приводит к повышению его концентрации. Повышение сывороточной концентрации лидокаина также могут вызывать противовирусные средства (например, ампренавир, атазанавир, дарунавир, лопинавир).
Гипокалиемия, вызываемая диуретиками, может снижать действие лидокаина при их одновременном применении (см. раздел «Особые указания»).
Лидокаин следует применять с осторожностью у пациентов, получающих другие местные анестетики или средства, структурно сходные с местными анестетиками амидного типа (например, антиаритмическими средствами, такими как мексилетин, токаинид), поскольку системные токсические эффекты носят аддитивный характер.
Отдельные исследования лекарственного взаимодействия между лидокаином и антиаритмическими средствами III класса (например, амиодароном) не проводились, однако рекомендуется соблюдать осторожность.
У пациентов, одновременно получающих антипсихотические средства, удлиняющие или способные удлинять интервал QT (например пимозид, сертиндол, оланзапин, кветиапин, зотепин), прениламин, эпинефрин (при случайном внутривенном введении) или антагонисты 5-HT3-серотониновых рецепторов (например, трописетрон, доласетрон), может повышаться риск развития желудочковых аритмий.
Одновременное применение хинупристина/дальфопристина может увеличивать концентрацию лидокаина и повышать, таким образом, риск желудочковых аритмий; их одновременного применения следует избегать.
У пациентов, одновременно получающих миорелаксанты (например, суксаметоний), может повышаться риск усиленной и пролонгированной нервно-мышечной блокады.
После применения бупивакаина у пациентов, получавших верапамил и тимолол, сообщалось о развитии сердечно-сосудистой недостаточности; лидокаин близок по структуре к бупивакаину.
Допамин и 5-гидрокситриптамин снижают порог судорожной готовности к лидокаину.
Опиоиды, вероятно, обладают противосудорожным действием, что подтверждается данными, что лидокаин снижает судорожный порог к фентанилу у человека.
Комбинация опиоидов и противорвотных средств, иногда применяемая в целях седации у детей, может снизить судорожный порог к лидокаину и повысить его угнетающее действие на ЦНС.
Применение эпинефрина вместе с лидокаином может снизить системную абсорбцию, но при случайном внутривенном введении резко возрастает риск желудочковой тахикардии и фибрилляции желудочков.
Одновременное применение прочих антиаритмиков, β-адреноблокаторов и блокаторов «медленных» кальциевых кальциев каналов может дополнительно снижать AV- проведение, проведение по желудочкам и сократимость.
Одновременное применение сосудосуживающих средств увеличивает длительность действия лидокаина.
Одновременное применение лидокаина и алкалоидов спорыньи (например, эрготамина) может вызвать тяжелую артериальную гипотензию.
Необходимо соблюдать осторожность при применении седативных средств, поскольку они могут повлиять на действие местных анестетиков на ЦНС.
Следует соблюдать осторожность при длительном применении противоэпилептических средств (фенитоин), барбитуратов и других ингибиторов микросомальных ферментов печени, поскольку это может привести к снижению эффективности и, как следствие, повышенной потребности в лидокаине. С другой стороны, внутривенно е введение фенитоина может усилить угнетающее действие лидокаина на сердце.
Анальгезирующий эффект местных анестетиков может усиливаться опиоидами и клонидином.
Этиловый спирт, особенно при длительном злоупотреблении, может снижать действие местных анестетиков.
Лидокаин не совместим с амфотерицином B, метогекситоном и нитроглицерином.
При одновременном применении лидокаина с наркотическими анальгетиками развивается аддитивный эффект, что используется при проведении эпидуральной анестезии, однако усиливает угнетение центральной нервной системы и дыхания.
Вазоконстрикторы (эпинефрин, метоксамин, фенилэфрин) удлиняют местноанестезирующее действие лидокаина и могут вызвать повышение артериального давления и тахикардию.
Использование с ингибиторами моноаминоксидазы (фуразолидон, прокарбазин, селегинин) вероятно усиливает местноанестезирующее действие лидокаина и повышает риск снижения артериального давления.
Гуанадрел, гуанетидин, мекамиламин, триметафана камзилат повышают риск выраженного снижения артериального давления и брадикардии.
Антикоагулянты (в том числе ардепарин натрия, далтепарин натрия, данапароид натрия, эноксапарин натрия, гепарин, варфарин и др.) увеличивает риск развития кровотечений.
Лидокаин снижает кардиотонический эффект дигитоксина.
Лидокаин снижает эффект антимиастенических лекарственных средств, усиливает и удлиняет действие миорелаксирующих лекарственных средств.
При обработке места инъекции дезинфицирующими растворами, содержащими тяжёлые металлы, повышается риск местной реакции в виде болезненного отёка.
Смешивать лидокаин с другими лекарственными препаратами не рекомендуется.
Особые указания
Регионарная и местная анестезия должна проводиться опытными специалистами в соответствующем образом оборудованном помещении при доступности готового к немедленному использованию оборудования и препаратов, необходимых для проведения мониторинга сердечной деятельности и реанимационных мероприятий. Персонал, выполняющий анестезию, должен быть квалифицированным и обучен технике выполнения анестезии, должен быть знаком с диагностикой и лечением системных токсических реакций, нежелательных явлений и реакций, и других осложнений.
Лидокаин следует с осторожностью применять у пациентов с миастенией gravis, эпилепсией, хронической сердечной недостаточностью, брадикардией и угнетением дыхания, а также в комбинации с препаратами, взаимодействующими с лидокаином и приводящими к повышению его биодоступности, потенцированию эффектов (например, фенитоином) или удлинению выведения (например, при печёночной или терминальной почечной недостаточности, при которой могут кумулировать метаболиты лидокаина).
За пациентами, получающими антиаритмические препараты III класса (например, амиодарон) необходимо установить тщательное наблюдение и ЭКГ-мониторинг, поскольку влияние на сердце может потенцироваться.
Поступали пострегистрационные сообщения о хондролизе у пациентов, которым осуществляли длительную внутрисуставную инфузию местных анестетиков после операции. В большинстве случаев хондролиз отмечался в плечевом суставе. Вследствие множества вносящих вклад факторов и противоречивости научной литературы относительно механизма реализации эффекта, причинно-следственная связь не выявлена.
Длительная внутрисуставная инфузия не является разрешённым показанием к применению лидокаина.
Внутримышечное введение лидокаина может повышать активность креатинфосфокиназы, что может затруднить диагностику острого инфаркта миокарда.
Показано, что лидокаин может вызывать порфирию у животных, его применения у лиц с порфирией следует избегать.
При введении в воспалённые или инфицированные ткани эффект лидокаина может снижаться.
Перед началом внутривенного введения лидокаина необходимо устранить гипокалиемию, гипоксию и нарушение кислотно-основного состояния.
Некоторые процедуры местной анестезии могут приводить к серьёзным нежелательным реакциям, независимо от применяемого местного анестетика.
Проводниковая анестезия спинномозговых нервов может приводить к угнетению сердечно-сосудистой системы, особенно на фоне гиповолемии, поэтому при проведении эпидуральной анестезии пациентам с сердечно-сосудистыми нарушениями следует соблюдать осторожность.
Эпидуральная анестезия может приводить к артериальной гипотензии и брадикардии.
Риск можно снизить предварительным введением кристаллоидных или коллоидных растворов. Необходимо немедленно купировать артериальную гипотензию.
В некоторых случаях парацервикальная блокада при беременности может приводить к брадикардии или тахикардии у плода, в связи с чем требуется тщательный мониторинг частоты сердцебиения у плода (см. раздел «Применение при беременности и в период грудного вскармливания»).
Введение в область головы и шеи может привести к непреднамеренному попаданию в артерию с развитием церебральной симптоматики даже в низких дозах.
Ретробульбарное введение в редких случаях может приводить к попаданию в субарахноидальное пространство черепа, приводя к серьёзным/тяжёлым реакциям, включая сердечно-сосудистую недостаточность, апноэ, судороги и временную слепоту.
Ретро- и перибульбарное введение местных анестетиков несёт низкий риск стойкой глазодвигательной дисфункции. К основным причинам относят травму и (или) местное токсическое действие на мышцы и (или) нервы.
Тяжесть подобных реакций зависит от степени травмы, концентрации местного анестетика и продолжительности его экспозиции в тканях. В связи с этим любой местный анестетик необходимо применять в наименьшей эффективной концентрации и дозе.
Раствор для инъекций лидокаина не рекомендуется применять у новорождённых.
Оптимальная сывороточная концентрация лидокаина, позволяющая избежать такой токсичности как судороги и аритмии, у новорождённых не установлена.
Следует избегать внутрисосудистого введения, если таковое напрямую не показано.
Применение с осторожностью:
- у пациентов с коагулопатией. Терапия антикоагулянтами (например, гепарином), НПВП или плазмозаменителями повышает склонность к кровотечениям. Случайное повреждение сосудов может привести к тяжёлым кровотечениям. При необходимости следует проверить время кровотечения, активированное частичное тромбопластиновое время (АЧТВ) и содержание тромбоцитов;
- пациенты с полной и неполной блокадой внутрисердечного проведения, поскольку местные анестетики могут угнетать AV-проведение;
- необходимо тщательно наблюдать за пациентами с судорожными расстройствами на предмет симптоматики со стороны ЦНС. Низкие дозы лидокаина также могут повышать судорожную готовность. У пациентов с синдромом Мелькерссона-Розенталя аллергические и токсические реакции со стороны нервной системы в ответ на введение местных анестетиков могут развиваться чаще;
- третий триместр беременности.
Лидокаин раствор для инъекций 10 мг/мл не разрешён для интратекального введения (субарахноидальной анестезии).
Влияние на способность управлять транспортными средствами, механизмами
В период лечения, из-за возможных побочных эффектов со стороны сердечно-сосудистой и нервной системы, необходимо соблюдать осторожность при управлении транспортными средствами и занятиях другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Форма выпуска
Раствор для инъекций, 1 %.
По 2 мл препарата в ампулу полимерную, изготовленную по технологии «blow-fill-seal» «выдувание-наполнение-герметизация» из гранул полиэтилена низкой плотности или полиэтилена высокого давления (низкой плотности). На ампулу наклеивают этикетку самоклеящуюся.
По 2 блока из 5 ампул полимерных вместе с инструкцией по применению помещают в пачку из картона для потребительской тары.
По 1 блоку из 5 ампул полимерных помещают в пакет из фольгированной плёнки. По 2 пакета вместе с инструкцией по применению помещают в пачку из картона для потребительской тары.
Хранение
При температуре не выше 25 °C в оригинальной упаковке (ампулы в пачке).
Хранить в недоступном для детей месте.
Срок годности
2 года.
Не применять по истечении срока годности, указанного на упаковке.
Условия отпуска из аптек
Отпускают по рецепту.
Производитель
Фармстандарт-УфаВИТА, ОАО,
Российская Федерация
Открытое акционерное общество «Фармстандарт-Уфимский витаминный завод»
(ОАО «Фармстандарт-УфаВИТА»), Россия,
450077, Республика Башкортостан, г. Уфа, ул. Худайбердина, д. 28,
тел./факс (347) 272 92 85
Владелец регистрационного удостоверения /организация, принимающая претензии потребителей
Открытое акционерное общество «Фармстандарт-Уфимский витаминный завод»
(ОАО «Фармстандарт-УфаВИТА»), Россия,
450077, Республика Башкортостан, г. Уфа, ул. Худайбердина, д. 28,
тел./факс (347) 272 92 85
Лидокаин (Lidocaine)
💊 Состав препарата Лидокаин
✅ Применение препарата Лидокаин
Описание активных компонентов препарата
Лидокаин
(Lidocaine)
Приведенная научная информация является обобщающей и не может быть использована для принятия
решения о возможности применения конкретного лекарственного препарата.
Дата обновления: 2021.06.07
Владелец регистрационного удостоверения:
Лекарственная форма
| Лидокаин |
Спрей д/местн. прим. дозированный 4.6 мг/1 доза: фл. 38 г (650 доз) с дозир. насосом с распылительн. головкой рег. №: П N014235/02 |
Форма выпуска, упаковка и состав
препарата Лидокаин
Спрей для местного применения дозированный в виде почти бесцветного спиртового раствора с характерным ментоловым запахом.
Вспомогательные вещества: масло листьев мяты перечной, пропиленгликоль, этанол 96%.
38 г (650 доз) — флаконы темного стекла вместимостью 50 мл (1) с дозирующим насосом с распылительной головкой — пачки картонные.
Фармакологическое действие
Местный анестетик для поверхностной анестезии. Действие обусловлено блокадой вольтаж-зависимых натриевых каналов, что препятствует генерации импульсов в окончаниях чувствительных нервов и проведению болевых импульсов по нервным волокнам.
При местном применении расширяет сосуды, не оказывает местно-раздражающего действия. Обладает анальгезирующим эффектом.
Эффект развивается через 1-5 мин после нанесения на слизистые оболочки или кожу и сохраняется 30-60 мин.
Фармакокинетика
Быстро всасывается со слизистых оболочек (особенно глотки и дыхательного тракта). Степень всасывания определяется степенью кровоснабжения слизистой оболочки, общей дозой, локализацией участка и продолжительностью аппликации, используемой лекарственной формой. После нанесения на слизистую оболочку верхних дыхательных путей частично проглатывается и инактивируется в ЖКТ. Время достижения Сmax при нанесении на слизистую оболочку полости рта и верхних дыхательных путей — 10-20 мин.
Связывание с белками зависит от концентрации препарата и составляет 60-80% при концентрации препарата 1-4 мкг/мл (4.3-17.2 мкмоль/л). Распределяется быстро (Т1/2 фазы распределения — 6-9 мин), сначала поступает в хорошо кровоснабжаемые ткани (сердце, легкие, мозг, печень, селезенка), затем в жировую и мышечную ткани. Проникает через ГЭБ и плацентарный барьер, секретируется с грудным молоком (40% от концентрации в плазме матери).
Метаболизируется в печени (90-95%) с участием микросомальных ферментов путем дезалкилирования аминогруппы и разрыва амидной связи с образованием менее активных по сравнению с лидокаином метаболитов (моноэтилглицинксилидин и глицинксилидин), Т1/2 которых составляет 2 ч и 10 ч соответственно.
Выводится с желчью и почками (до 10% в неизмененном виде).
При заболеваниях печени интенсивность метаболизма снижается и составляет от 50% до 10% нормальной величины.
При хронической почечной недостаточности возможна кумуляция метаболитов.
Показания активных веществ препарата
Лидокаин
Для терминальной (поверхностной) анестезии слизистых оболочек: в стоматологии, в оториноларингологии, в акушерстве и гинекологии, при инструментальных и эндоскопических исследованиях, в хирургии и дерматологии, рентгенографическом обследовании (устранение тошноты и глоточного рефлекса).
Режим дозирования
Способ применения и режим дозирования конкретного препарата зависят от его формы выпуска и других факторов. Оптимальный режим дозирования определяет врач. Следует строго соблюдать соответствие используемой лекарственной формы конкретного препарата показаниям к применению и режиму дозирования.
Применяют местно, наружно. Доза зависит от показаний и площади анестезируемой поверхности.
Побочное действие
Местные реакции: ощущение легкого покалывания, которое исчезает по мере развития анестезирующего эффекта (в течение 1 мин); могут наблюдаться преходящая эритема, отек и нарушения чувствительности.
Аллергические реакции: очень редко — крапивница, ангионевротический отек, бронхоспазм; в исключительных случаях — анафилактический шок. Применение препарата следует немедленно прекратить при возникновении любой аллергической реакции.
После местного применения системные эффекты развиваются редко, т.к. в кровоток может попасть лишь очень небольшое количество активного вещества.
Со стороны ЦНС: очень редко — нервное возбуждение, системное головокружение, бессонница, потеря сознания и паралич дыхания.
Со стороны сердечно-сосудистой системы: снижение АД, угнетение функции миокарда, брадикардия, остановка сердца.
Противопоказания к применению
Применение для тонзиллэктомии и аденотомии у детей до 8 лет; повышенная чувствительность к лидокаину.
С осторожностью
При инструментальных исследованиях (ректоскопия) у пациентов с геморроидальным кровотечением, местной инфекции в области применения, травме слизистой оболочки или кожных покровов в области применения, тяжелой соматической патологии, эпилепсии, брадикардии, нарушении сердечной проводимости, нарушении функции печени, тяжелом шоке, у детей младшего детского возраста, пациентов пожилого возраста, при беременности и в период лактации.
Применение при беременности и кормлении грудью
При необходимости применения местной анестезии и отсутствии более безопасного лечения, лидокаин можно применять при беременности.
Лидокаин выделяется с грудным молоком, однако после местного применения в обычных терапевтических дозах его количество, выделяющееся с молоком, слишком мало, чтобы нанести какой-либо вред грудному ребенку.
Применение при нарушениях функции печени
С осторожностью следует применять препарат при нарушении функции печени.
Применение при нарушениях функции почек
При хронической почечной недостаточности возможна кумуляция метаболитов.
Применение у детей
С осторожностью применять у детей. Не рекомендуется применение для местной анестезии перед тонзиллэктомией и аденотомией у детей в возрасте до 8 лет.
Применение у пожилых пациентов
С осторожностью следует применять у пациентов пожилого возраста.
Особые указания
С осторожностью применять у пациентов с эпилепсией, а также при брадикардии, нарушении проведения в сердце, нарушении функции печени и тяжелом шоке, особенно когда можно ожидать всасывания значительного количества препарата при обработке больших участков ткани высокими дозами.
Важно не допускать попадания лидокаина в дыхательные пути (риск аспирации).
Нанесение на слизистую оболочку щек сопровождается риском дисфагии и последующей аспирации, особенно у детей. При нарушении чувствительности языка и слизистой оболочки щек повышается риск их прикусывания.
Лидокаин хорошо всасывается через слизистые оболочки (особенно в трахее) и поврежденную кожу. Это следует принимать во внимание, особенно при обработке больших участков ткани у детей.
В случаях применения при хирургических операциях в области глотки или носоглотки следует учесть, что лидокаин, подавляя глоточный рефлекс, попадает в гортань и трахею и подавляет кашлевой рефлекс, что может привести к бронхопневмонии. Это особенно важно у детей, поскольку у них чаще вызывается глотательный рефлекс. В связи с этим спрей не рекомендуется для местной анестезии перед тонзиллэктомией и аденотомией у детей в возрасте до 8 лет.
Следует соблюдать осторожность при нанесении лидокаина на поврежденную слизистую оболочку и/или инфицированные зоны.
В более низких дозах следует применять у ослабленных и пожилых пациентов, при острых заболеваниях, а также у детей — в соответствии с возрастом и общим состоянием.
Влияние на способность к управлению транспортными средствами и механизмами
В период лечения необходимо соблюдать осторожность при вождении автотранспорта и занятии другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Лекарственное взаимодействие
Циметидин и пропранолол снижают печеночный клиренс лидокаина (снижение метаболизма вследствие ингибирования микросомального окисления и снижения печеночного кровотока) и повышают риск развития токсических эффектов (в т.ч. состояние оглушенности, сонливость, брадикардия, парестезии).
Барбитураты, фенитоин, рифампицин (индукторы микросомальных ферментов печени) снижают эффективность (может потребоваться увеличение дозы).
При назначении с аймалином, фенитоином, верапамилом, хинидином, амиодароном возможно усиление отрицательного инотропного эффекта. Совместное назначение с бета-адреноблокаторами увеличивает риск развития брадикардии.
Курареподобные лекарственные средства усиливают мышечную релаксацию.
Прокаинамид повышает риск развития возбуждения ЦНС, галлюцинаций.
При одновременном назначении лидокаина и снотворных и седативных лекарственных средств возможно усиление их угнетающего действия на ЦНС.
При в/в введении гексобарбитала или тиопентала натрия на фоне действия лидокаина возможно угнетение дыхания.
Под влиянием ингибиторов МАО возможно усиление местноанестезирующего действия лидокаина.
При одновременном применении лидокаина и полимиксина В возможно усиление угнетающего влияния на нервно-мышечную передачу, поэтому в таком случае необходимо следить за функцией дыхания пациента.
Если вы хотите разместить ссылку на описание этого препарата — используйте данный код
Лидокаина гидрохлорид (1%)
МНН: Лидокаин
Производитель: Химфарм АО
Анатомо-терапевтическо-химическая классификация: Lidocaine
Номер регистрации в РК:
№ РК-ЛС-5№013599
Информация о регистрации в РК:
24.12.2018 — бессрочно
Информация о реестрах и регистрах
Информация по ценам и ограничения
Предельная цена закупа в РК:
24.27 KZT
- Скачать инструкцию медикамента
Торговое название
Лидокаина гидрохлорид
Международное непатентованное название
Лидокаин
Лекарственная форма
Раствор для инъекций 1% 3,5 мл
Состав
Одна ампула содержит
активное вещество — лидокаина гидрохлорид (в пересчете на 100 % вещество) 35 мг,
вспомогательные вещества: 0.1 М раствор натрия гидроксида, вода для инъекций.
Описание
Прозрачная, бесцветная или слегка окрашенная жидкость.
Фармакотерапевтическая группа
Препараты для лечения заболеваний нервной системы. Анестетики местные. Амиды. Лидокаин
Код АТХ N01BB02
Фармакологические свойства
Фармакокинетика
После внутримышечного введения абсорбция практически полная. Распределение быстрое, объем распределения составляет около 1 л/кг (у пациентов с сердечной недостаточностью ниже).
Связывание с белками зависит от концентрации активного вещества в плазме и составляет 60-80%. Метаболизируется, главным образом, в печени с образованием активных метаболитов, которые могут способствовать проявлению терапевтического и токсического действия, особенно после инфузии в течение 24 ч и более.
Период полувыведения препарата имеет тенденцию к двухфазности с фазой распределения 7-9 мин. В целом, период полувыведения препарата зависит от дозы, составляет 1-2 ч и может увеличиваться до 3 ч и более во время длительных внутривенной инфузий (более 24 ч). Выводится почками в виде метаболитов, 10 % в неизмененном виде.
Фармакодинамика
Производное ацетанилида. Антиаритмическое, местноанестезирующее средство. Вызывает все виды местной анестезии: терминальную, инфильтрационную, проводниковую. Стабилизирует клеточные мембраны, блокирует натриевые каналы. В миокарде подавляет автоматизм эктопических очагов, главным образом в желудочках; практически не угнетает проводимость и сократимость миокарда. Способствует выходу ионов калия из клеток миокарда и ускоряет процесс реполяризации клеточных мембран, укорачивает продолжительность потенциала действия и эффективного рефрактерного периода.
Показания к применению
— проводниковая анестезия
-
спинальная анестезия
— эпидуральная анестезия
— для смазывания слизистых оболочек: (при интубации трахеи, бронхоэзофагоскопии, удалении полипов, проколов гайморовой пазухи)
— в качестве растворителя для цефалоспориновых антибиотиков
Способ применения и дозы
Препарат предназначен для внутримышечного, подкожного введения, а также для проводниковой анестезии и обработки слизистых оболочек.
Способ применения и дозы лидокаина гидрохлорида определяет лечащий врач индивидуально. Для местной анестезии, как правило, назначают подкожное, внутримышечное или местное (для слизистых оболочек) применение раствора лидокаина.
Для проведения местной проводниковой анестезии обычная доза составляет от 5 мл до 10 мл 1% раствора Лидокаина.
Для обезболивания плечевого и крестцового сплетения вводят 5-10 мл 1% раствора.
Для обезболивания пальцев конечностей применяется от 2 мл до 3 мл 1% раствора. Максимальная доза 1% раствора Лидокаина составляет 10 мл, эту дозу нельзя вводить повторно в течение 24 ч. При местной анестезии вводить препарат в сильно васкуляризированные ткани следует осторожно во избежание попадания его в кровяное русло.
Детям при любом виде периферической анестезии общая доза лидокаина не должна превышать 3мг/кг массы тела. В качестве растворителя для цефалоспориновых антибиотиков: для внутримышечной инъекции, не более 1г антибиотика (Цеф III) растворяют в 3,5мл 1% раствора лидокаина и вводят глубоко в ягодичную мышцу. Раствор содержащий лидокаин и цефалоспориновый антибиотик (Цеф III) нельзя вводить внутривенно.
Побочные действия
— угнетение или возбуждение центральной нервной системы
— нервозность, эйфория, тревожность
— общая слабость, сонливость
— головная боль, головокружение, шум в ушах
— диплопия, нистагм
— светобоязнь
— судороги (риск развития повышается на фоне гиперкапнии и ацидоза)
— тремор, тризм мимических мышц, парестезии
— дезориентация, спутанность или потеря сознания
— угнетение или остановка дыхания
— снижение или повышение артериального давления
— нарушение проводимости сердца, аритмия, синусовая брадикардия, периферическая вазодилатация, коллапс
— боль в груди
— остановка сердца
— тошнота, рвота
— непроизвольное мочеиспускание
— генерализованный эксфолиативный дерматит
— ангионевротический отек, анафилактический шок
— контактный дерматит (гиперемия в месте нанесения, кожная сыпь, крапивница, зуд)
Прочие
— ощущение «жара», «холода» или онемения конечностей
— стойкая анестезия
— эректильная дисфункция
— злокачественная гипертермия
— метгемоглобинемия
— мелькание «мушек» перед глазами и тахикардия при одновременном введении с вазоконстриктором
Противопоказания
— гиперчувствительность (в том числе к другим амидным местноанестезирующим лекарственным средствам)
-
инфицирование места предполагаемой инъекции
-
синдром слабости синусового узла, брадикардия
-
острая и хроническая сердечная недостаточность
— атриовентрикулярная блокада II-III степени (кроме случаев, когда установлен искусственный водитель ритма), синоаурикулярная блокада
-
синдром Вольфа-Паркинсона-Уайта, кардиогенный шок, нарушения внутрижелудочковой проводимости
-
закрытоугольная глаукома (при ретробульбарном введении)
-
нарушение функции печени
-
артериальная гипотензия
-
тяжелая миастения
-
эпилептиформные судороги
— беременность и период лактации
— детский возраст до 12 лет
Также необходимо учитывать общие противопоказания к проведению того или иного вида анестезии.
Если у Вас одно из перечисленных заболеваний, перед приемом препарата обязательно проконсультируйтесь с врачом.
При использовании 1% раствора лидокаина в качестве растворителя внутривенное введение противопоказано
Лекарственные взаимодействия
При одновременном применении лидокаина и бета-адреноблокаторов возможно усиление токсических эффектов лидокаина.
Нерационально назначать лидокаин вместе с аймалином, амиодароном, верапамилом или хинидином в связи с усилением кардиодепрессивного действия.
Совместное применение лидокаина и новокаинамида может вызвать возбуждение центральной нервной системы, галлюцинации.
При внутривенном введении гексенала или тиопентал-натрия на фоне действия лидокаина возможно угнетение дыхания.
Сочетанное применение лидокаина и дефинина следует использовать с осторожностью, так как возможно уменьшение резорбтивного действия лидокаина, а также развитие нежелательного кардиодепрессивного эффекта.
Под влиянием ингибиторов моноаминоксидазы вероятно усиление местноанестезирующего действия лидокаина. Больным, принимающим ингибиторы моноаминоксидазы не следует назначать лидокаин парентерально.
При одновременном назначении лидокаина и полимикисина В под влиянием последнего возможно усиление угнетающего влияния на нервно-мышечную передачу, используемого в качестве антиаритмического средства, поэтому в этом случае необходимо следить за функцией дыхания больного.
При сочетанном применении лидокаина со снотворными или седативными средствами возможно усиление угнетающего действия на центральную нервную систему.
Под влиянием циметидина внутривенное введение лидокаина вызывает нежелательные эффекты (оглушение, сонливость, брадикардия, и др.). В случае необходимости комбинированной терапии следует уменьшить дозу лидокаина.
Хлорпромазин, циметидин, пропранолол, бупивакаин, хинидин, дизопирамид, амитриптилин, имипрамин, нортриптилин повышают концентрацию лидокаина в сыворотке крови.
Увеличение в сыворотке крови уровня лидокаина может возникнуть и с противовирусными средствами (например ампренавир, атазанавиром, дарунавиром, лопинавиром).
Алкоголь усиливает угнетающий эффект лидокаина на центр дыхания.
Особые указания
С осторожностью применяют при сердечной недостаточности II-III ст, тяжелой печеночной и/или почечной недостаточности, гиповолемии, AV блокаде I-II ст, синусовой брадикардии, артериальной гипотензии, тяжелой миастении, эпилептиформных судорогах (в т.ч. в анамнезе), генетической предрасположенности к злокачественной гипертермии, острых заболеваний, ослабленным больным, в пожилом возрасте.
Следует осторожно вводить лидокаин в сильно васкуляризованные ткани во избежание интравазального попадания препарата, в таких случаях показаны меньшие дозы лидокаина.
С осторожностью следует назначать при местной анестезии богатых кровеносными сосудами органов; следует избегать внутрисосудистой инъекции во время введения. При разведении токсичность уменьшается.
При введении в васкуляризированные ткани рекомендуется проводить аспирационную пробу.
Профилактическое назначение всем без исключения больным с острым инфарктом миокарда не рекомендуется (рутинное профилактическое назначение лидокаина может повысить риск смерти за счет увеличения частоты возникновения асистолий).
При неэффективности лидокаина необходимо в первую очередь исключить гипокалиемию, в неотложных ситуациях существует несколько вариантов дальнейших действий: осторожное увеличение дозы до появления побочных эффектов со стороны центральной нервной системы (заторможенность, затрудненная речь); назначение, иногда совместное, препаратов IA класса (прокаинамид), переход к препаратам III класса (амиодарон, бретилия тозилат).
Запрещается вводить растворы лидокаина ретробульбарно больным глаукомой.
Особенности влияния лекарственного средства на способность управлять транспортным средством или потенциально опасными механизмами
В период лечения необходимо соблюдать осторожность при управлении транспортными средствами и занятии другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Передозировка
Симптомы: первые признаки интоксикации — головокружение, тошнота, рвота, эйфория, судороги мимической мускулатуры лица с переходом в тонико-клонические судороги скелетной мускулатуры, психомоторное возбуждение, общая слабость, апноэ, брадикардия, снижение артериального давления, коллапс, метгемоглобинемия.
Лечение: больной должен находиться в горизонтальном положении; назначают ингаляцию кислорода и вводят 10мг диазепама. В случаях проявления судорог скелетной мускулатуры, последние купируются медленным внутривенным введением 1% раствора гексобарбитала или тиопентала натрия.
При брадикардии- М-холинолитики (атропин), вазоконстрикторы (норэпинефрин, фенилэфрин). Диализ неэффективен.
Форма выпуска и упаковка
По 3.5 мл в ампулы вместимостью 5 мл из нейтрального стекла или ампулы стерильные для шприцового наполнения.
По 5 ампул упаковывают в контурную ячейковую упаковку из пленки поливинилхлоридной и фольги алюминиевой.
На каждую ампулу наклеивают этикетку из бумаги этикеточной или писчей или текст наносят непосредственно на ампулу краской глубокой печати для стеклянных изделий.
По 2 контурные ячейковые упаковки вместе с утвержденными инструкциями по медицинскому применению на государственном и русском языках помещают в пачку из картона коробочного.
Допускается контурные ячейковые упаковки (без вложения в пачку из картона) вместе с утвержденными инструкциями по медицинскому применению на государственном и русском языках помещают в коробки из картона.
Условия хранения
Хранить в сухом, защищенном от света месте, при температуре не выше 30 °С.
Хранить в недоступном для детей месте!
Срок хранения
3 года
По истечении срока годности препарат не применять.
Условия отпуска из аптек
По рецепту
Производитель
АО «Химфарм», Республика Казахстан,
г.Шымкент, Аль-Фарабийский р-н, ул. Ш. Рашидова, №81, т/ф: 560882
Владелец регистрационного удостоверения
АО «Химфарм», Республика Казахстан
Адрес организации, принимающей на территории Республики Казахстан претензии от потребителей по качеству продукции (товара)
АО «Химфарм», г. Шымкент, РЕСПУБЛИКА КАЗАХСТАН,
Аль-Фарабийский р-н, ул. Ш. Рашидова, №81, т/ф: 560882
Номер телефона 7252 (561342)
Номер факса 7252 (561342)
Адрес электронной почты standart@santo.kz
| 867146981477976805_ru.doc | 86.5 кб |
| 682210141477977969_kz.doc | 102 кб |
Отправить прикрепленные файлы на почту
Национальный центр экспертизы лекарственных средств, изделий медицинского назначения и медицинской техники