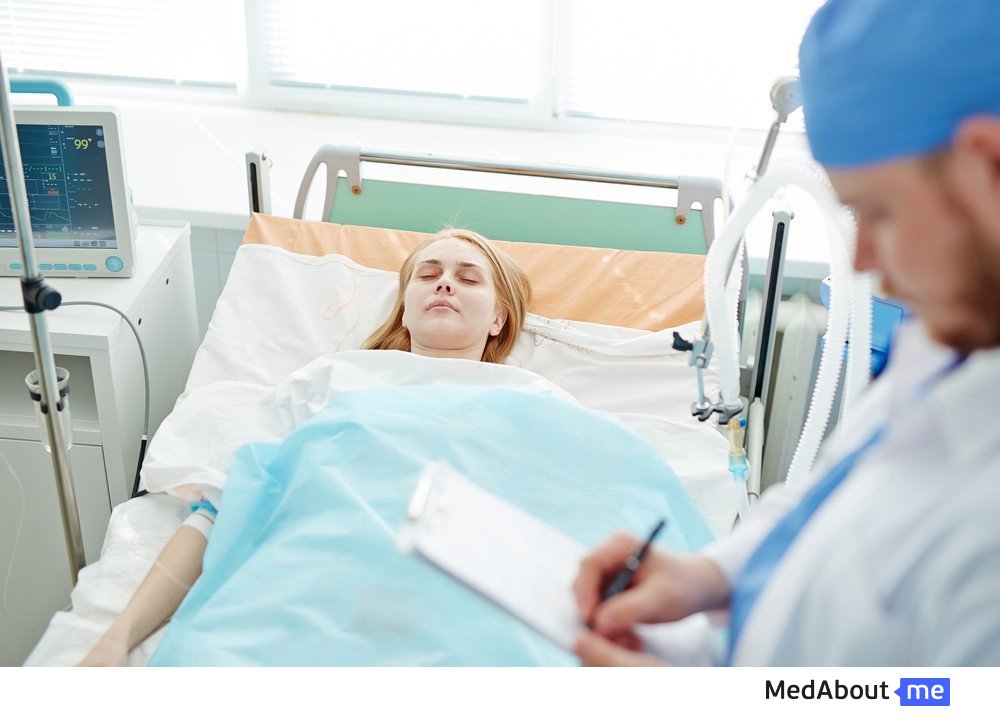
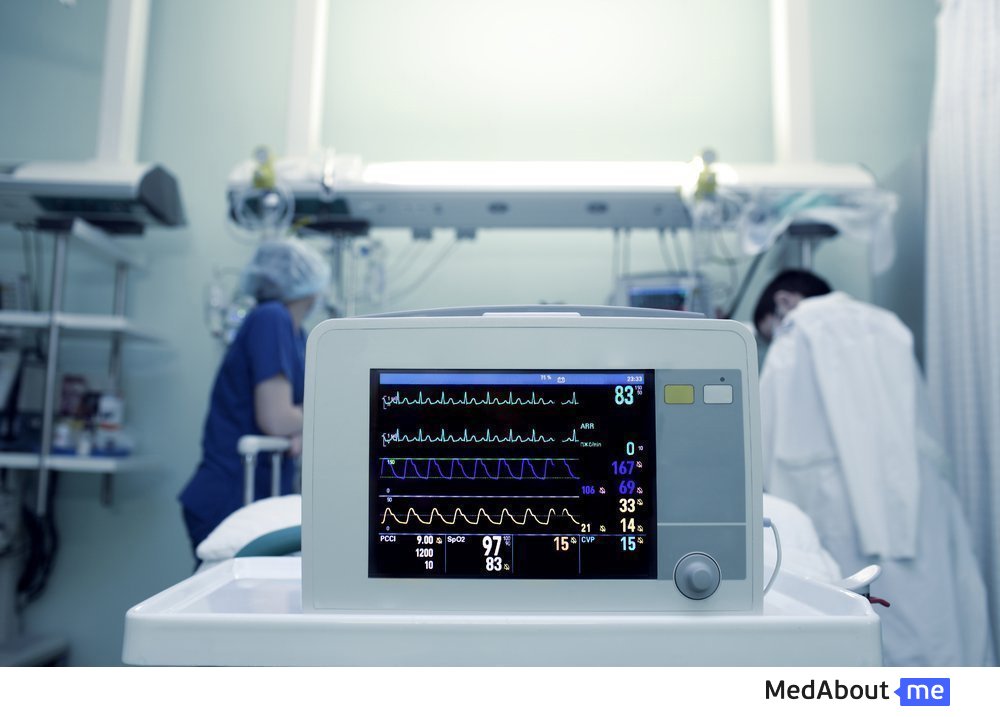
Искусственная кома — это особое состояние пациента, создаваемое целенаправленным введением больших доз седативных средств. При искусственной коме отсутствует сознание, снижается болевая чувствительность, замедляется метаболизм, а организм получает дополнительное время на борьбу с тяжелой патологией.
Врачи анестезиологи-реаниматологи могут погрузить в искусственную кому и поддерживать ее такое количество времени, которое потребуется для стабилизации состояния и предупреждения необратимых жизнеугрожающих изменений со стороны внутренних органов и нервной системы.
Искусственная кома — это не типичная кома со всеми присущими ей признаками, среди которых не только отсутствие сознания, но и полная потеря какой бы то ни было чувствительности, рефлекторной активности, мышечного тонуса и т. д. Скорее, это глубокая седация, подобная сну, из которого в любой момент специалист может вернуть пациента в реальность.
При искусственной, или медикаментозной, коме тормозится работа подкорковых отделов головного мозга, отключаются рефлексы и болевая чувствительность, дыхание становится более редким, уменьшается частота сокращений сердца, снижается температура тела, расслабляется мускулатура.
Пациент в состоянии искусственной комы нуждается в постоянном контроле со стороны специалистов, уходе, специальном питании. Дыхание осуществляется искусственно при помощи аппарата, врачи систематически контролируют газовый состав крови, электролиты, кислотно-щелочное равновесие.
Особая уязвимость, невозможность самостоятельного выхода из искусственной комы, потребность в постоянном наблюдении пугают родственников тех пациентов, которым показан этот метод лечения. Опасения связаны и с риском для жизни, который может принести ошибка врача. Тем не менее, во многих случаях риск оправдан и помогает вернуть пациенту жизнь.
Зачем вводят в искусственную кому?
Искусственная кома нужна при тяжелейших состояниях организма, когда единственный способ предотвратить необратимые процессы в мозге и гибель пациента — погрузить его в глубокий медикаментозный сон. Замедление кровообращения в головном мозге способствует снижению метаболизма в нейронах, что предупреждает появление очагов некроза в нервной ткани и нарастание отека мозга.

Искусственную кому широко применяют в нейрохирургии и неврологии при тяжелых черепно-мозговых травмах, острых нарушениях кровообращения (инсульты), при отравлениях, острых воспалительных процессах внутренних органов с выраженной интоксикацией. Показаниями к искусственной коме считаются:
- высокий риск отека головного мозга при травмах, инфарктах (инсультах), гематомах мозга нетравматического происхождения;
- сложные операции на сердце, головном мозге;
- тяжелые интоксикации;
- ожоговая болезнь;
- тяжелая гипоксия новорожденных;
- рефрактерная внутричерепная гипертензия, когда никакие другие средства не помогают нормализовать давление внутри черепа;
- некупирующийся судорожный синдром, эпилептический статус;
- тяжелый синдром отмены алкоголя, острые психозы;
- восстановительный период после нейрохирургических вмешательств (в качестве нейропротекторной терапии);
- сочетанная травма с интенсивным болевым синдромом, требующая проведения нескольких операций, между которыми восстанавливать сознание пострадавшего не имеет смысла.
Техника введения в искусственную кому
Вводят в искусственную кому врачи анестезиологи-реаниматологи исключительно в условиях клиники в отделении интенсивной терапии. Для погружения в медикаментозный сон используются вводимые внутривенно седативные средства, от которых пациент быстро теряет сознание и чувствительность.
После того, как необходимые препараты введены, врач приступает к налаживанию искусственной вентиляции легких, на груди фиксирует электроды для слежения за работой сердца. В случае необходимости обеспечивается возможность регистрации электроэнцефалограммы.

Препараты для обеспечения искусственной комы подбираются индивидуально в зависимости от преследуемых целей, возраста, веса пациента, характера основного заболевания и сопутствующей патологии, предполагаемой длительности медикаментозной комы. Сегодня врачи используют:
- Пропофол — препарат для внутривенной анестезии, который обеспечивает короткую продолжительность комы (всего несколько часов), оказывает протективное действие на нервную ткань и сосуды мозга, предупреждая их повреждение; длительность комы под действием пропофола невелика, поэтому риск побочных реакций относительно мал, а пациент быстро восстанавливается после отмены препарата; на протяжении нескольких часов действия пропофола врач легко контролирует глубину угнетения сознания;
- Бензодиазепины (диазепам) — обладают противосудорожной активностью, используются в качестве транквилизаторов в психиатрии, устраняют проблемы со сном и могут обеспечить медикаментозную кому длительностью не более трех суток;
- Барбитураты — наиболее часто применяются в целях создания искусственной комы благодаря выраженному защитному действию на нервную систему, возможности с их помощью устранить отек мозга; контроль работы мозга в условиях барбитуратной комы проводится посредством электроэнцефалографии.
Ранее для искусственной комы могли вводиться опиаты (наркотические анальгетики), однако ввиду высокого риска побочных эффектов от них практически отказались. Кроме того, известны случаи, когда кома от них развивалась самопроизвольно при применении в качестве анальгезирующего средства.
В нейрохирургии при тяжелых повреждениях головного мозга с высоким риском его отека применяют сочетания седативных средств и препаратов для наркоза (натрия тиопентал, оксибутират натрия). Такая медикаментозная седация позволяет снизить кровоток в головном мозге и скорость обменных процессов, сузить сосуды мозга и уменьшить внутричерепное давление. Кроме того, искусственная кома применяется в случаях, когда никакие консервативные методы не помогают нормализовать внутричерепное давление.

Состояние медикаментозной комы отличается от любой другой патологической комы тем, что создано оно целенаправленно специальными препаратами. У пациента нет самостоятельного дыхания, мышцы расслаблены, чувствительность выключена. После пробуждения сохраняется память на все прошлые события, но то, что происходило в период нахождения в искусственной коме, в памяти не остается. Этот своеобразный защитный механизм способствует лучшему восстановлению мозговой деятельности, нивелируя влияние стресса от травмы или тяжелого заболевания.
Искусственная кома может применяться в практике неонатологов при тяжелой гипоксии плода во время родов. Временное отключение сознания малыша и погружение его в кому способствуют торможению метаболизма в нейронах, восстановлению их функции и предупреждают некрозы.
Во время нахождения в искусственной коме пациент нуждается в постоянном уходе. Если кома длится долго, показано парентеральное питание. Для профилактики пролежней пациента каждые два часа переворачивают в постели. Важны гигиенические мероприятия, содержание в чистоте кожи, массаж, пассивная гимнастика, препятствующая атрофии мышц. Часто в процессе ухода за пациентом участвуют близкие родственники.
Один из главных вопросов, интересующих родственников пациента, – сколько времени продлится коматозное состояние и как оно повлияет на организм, память, длительность реабилитации. Однозначного ответа на этот вопрос нет, поскольку продолжительность медикаментозной седации зависит от тяжести состояния, характера патологии и может составить от нескольких часов до месяца и более.
С увеличением продолжительности искусственной комы, существенно повышаются риски осложнений, которые она несет. После прекращения введения седативных препаратов долго могут сохраняться признаки расстройств со стороны сердечно-сосудистой и нервной систем, в связи с чем пациенту потребуется долгая реабилитация.
Восстановление после искусственной комы
Восстановительный период после выведения из искусственной комы требует постоянного наблюдения за пациентом, контроля показателей сердечной деятельности, дыхания, метаболизма. В реабилитации участвуют врачи многих специальностей — реаниматолог, невролог, физиотерапевт, психотерапевт, реабилитолог. Восстановить работу мышц помогает массажист, при расстройствах речи проводятся занятия с логопедом, обязательна лечебная физкультура.

Важно знать, что искусственная кома не прекращается внезапно, а пациент не сможет открыть глаза и в ближайшее время покинуть клинику. По мере прекращения действия седативных средств восстанавливается рефлекторная активность и функционирование вегетативной нервной системы. Сознание восстанавливается не сразу, оно может быть спутанным, возможны эпизоды бреда, гиперкинезы и даже судороги. Как правило, в памяти пациента ни сама кома, ни первые дни реабилитации, пока сознание полностью не восстановлено, не сохраняются.
Выведение из искусственной комы требует некоторой подготовки пациента. Сначала производят постепенный переход к самостоятельному дыханию путем кратковременного периодического отключения аппарата искусственной легочной вентиляции (на несколько секунд, затем — минут) до полного восстановления дыхания, затем активизируют пациента — учат ходить, выполнять гигиенические процедуры, самостоятельно принимать пищу, разрабатывают мышцы. Реабилитация может затянуться на несколько месяцев, на протяжении которых пациент набирает вес, укрепляет опорно-двигательный аппарат, тренирует память и речь.
Ситуации, при которых применяется искусственная кома представляют собой довольно серьезный риск для здоровья: Лишь каждому десятому пациенту удается вернуться к обычному образу жизни в течение первого года после лечения. Чем меньше длилась кома, тем раньше завершается реабилитация, чем она дольше — тем выше вероятность неблагоприятного исхода.
Последствиями искусственной комы могут стать:
- воспалительные процессы в дыхательной системе — бронхиты, пневмонии;
- стеноз гортани, отек легких вследствие искусственной вентиляции легких;
- острая сердечная недостаточность, коллапс;
- неврологические расстройства — нарушение памяти, речи, двигательной активности и др.;
- пролежни;
- почечная недостаточность;
- инфекционно-воспалительные изменения внутренних органов, сепсис.
Постоянное лежачее положение способствует образованию пролежней, а расслабление мышц, отсутствие сознания и глотания может привести к попаданию содержимого желудка в дыхательную систему и тяжелой аспирационной пневмонии.
Несмотря на то, что в ряде случаев медикаментозная кома помогает спасти жизнь, прогноз при этом методе лечения остается крайне серьезным, особенно, если пациент перенес тяжелейшую травму или обширный инфаркт мозга. После комы, длившейся несколько месяцев, примерно половина больных погибает от осложнений либо остаются жить с серьезными нарушениями здоровья, треть — становятся инвалидами, и только каждому десятому удается достичь приемлемого для нормальной жизнедеятельности уровня здоровья.
Видео: пример истории болезни с применением искусственной комы при пневмонии
From Wikipedia, the free encyclopedia
| Induced coma | |
|---|---|
| Other names | Medically induced coma |
| Specialty | Neurology |
|
[edit on Wikidata] |
An induced coma – also known as a medically induced coma (MIC), barbiturate-induced coma, or drug-induced coma – is a temporary coma (a deep state of unconsciousness) brought on by a controlled dose of an anesthetic drug, often a barbiturate such as pentobarbital or thiopental. Other intravenous anesthetic drugs such as midazolam or propofol may be used.[1][2]
Drug-induced comas are used to protect the brain during major neurosurgery, as a last line of treatment in certain cases of status epilepticus that have not responded to other treatments,[2] and in refractory intracranial hypertension following traumatic brain injury.[1]
Induced coma usually results in significant systemic adverse effects. The patient is likely to completely lose respiratory drive and require mechanical ventilation; gut motility is reduced; hypotension can complicate efforts to maintain cerebral perfusion pressure and often requires the use of vasopressor drugs. Hypokalemia often results. The completely immobile patient is at increased risk of bed sores as well as infection from catheters.[citation needed]
Induced coma is a feature of the Milwaukee protocol, a controversial method that is promoted as a means of treating rabies infection in people.[3][4]
Theory[edit]
Barbiturates reduce the metabolic rate of brain tissue, as well as the cerebral blood flow. With these reductions, the blood vessels in the brain narrow, resulting in a shrunken brain, and hence lower intracranial pressure. The hope is that, with the swelling relieved, the pressure decreases and some or all brain damage may be averted. Several studies have supported this theory by showing reduced mortality when treating refractory intracranial hypertension with a barbiturate coma.[5][6][7]
About 60% of the glucose and oxygen used by the brain is meant for its electrical activity and the rest for all other activities such as metabolism.[8] When barbiturates are given to brain injured patients for induced coma, they act by reducing the electrical activity of the brain, which reduces the metabolic and oxygen demand.[9] Their action limits oxidative damage to lipid membranes and may scavenge free radicals. They also lead to reduced vasogenic edema, fatty acid release and intracellular calcium release.[1]
The infusion dose rate of barbiturates is increased under monitoring by electroencephalography until burst suppression or cortical electrical silence (isoelectric «flatline») is attained.[10] Once there is improvement in the patient’s general condition, the barbiturates are withdrawn gradually and the patient regains consciousness.
Controversy exists over the benefits of using barbiturates to control intracranial hypertension. Some studies have found that barbiturate-induced coma can reduce intracranial hypertension but does not necessarily prevent brain damage.[1] Furthermore, the reduction in intracranial hypertension may not be sustained. Some randomized trials have failed to demonstrate any survival or morbidity benefit of induced coma in diverse conditions such as neurosurgical operations, head trauma,[11] intracranial aneurysm rupture, intracranial hemorrhage, ischemic stroke, and status epilepticus. If the patient survives, cognitive impairment may also follow recovery from the coma.[12] Due to these risks, barbiturate-induced coma should be reserved for cases of refractory intracranial pressure elevation.[1]
See also[edit]
- Insulin shock therapy
- Traumatic brain injury
References[edit]
- ^ a b c d e Mariano GL, Fink ME, Hoffman C, Rosengart A (2014). «Intracranial pressure: monitoring and management.». In Hall JB, Schmidt GA, Kress JP (eds.). Principles of Critical Care (4th ed.). McGraw Hill. ISBN 978-0-07-173881-1.
- ^ a b An J, Jonnalagadda D, Moura V, Purdon PL, Brown EN, Westover MB (2018). «Variability in pharmacologically-induced coma for treatment of refractory status epilepticus». PLOS ONE. 13 (10): e0205789. Bibcode:2018PLoSO..1305789A. doi:10.1371/journal.pone.0205789. PMC 6209214. PMID 30379935.
- ^ Jackson AC (November 2016). «Human Rabies: a 2016 Update». Current Infectious Disease Reports (Review). 18 (11): 38. doi:10.1007/s11908-016-0540-y. PMID 27730539. S2CID 25702043.
- ^ Zeiler FA, Jackson AC (January 2016). «Critical Appraisal of the Milwaukee Protocol for Rabies: This Failed Approach Should Be Abandoned». The Canadian Journal of Neurological Sciences. Le Journal Canadien des Sciences Neurologiques (Review). 43 (1): 44–51. doi:10.1017/cjn.2015.331. PMID 26639059.
- ^ «The Brain Trauma Foundation. The American Association of Neurological Surgeons. The Joint Section on Neurotrauma and Critical Care. Use of barbiturates in the control of intracranial hypertension». Journal of Neurotrauma. Mary Ann Liebert, Inc. 17 (6–7): 527–530. 2000. doi:10.1089/neu.2000.17.527. PMID 10937896.
- ^ Lee MW, Deppe SA, Sipperly ME, Barrette RR, Thompson DR (June 1994). «The efficacy of barbiturate coma in the management of uncontrolled intracranial hypertension following neurosurgical trauma». Journal of Neurotrauma. 11 (3): 325–331. doi:10.1089/neu.1994.11.325. PMID 7996586.
- ^ Nordby HK, Nesbakken R (1984). «The effect of high dose barbiturate decompression after severe head injury. A controlled clinical trial». Acta Neurochirurgica. 72 (3–4): 157–166. doi:10.1007/BF01406868. PMID 6382945. S2CID 12215655.
- ^ Grocott HP. «Update on Techniques for Neuroprotection during Hypothermic Arrest» (PDF). Society of Cardiovascular Anesthesiologists. Archived from the original (PDF) on 23 April 2016. Retrieved 14 April 2016.
approximately 60% of CMRO2 is utilized for neuronal function (with the remainder being required for cellular integrity)
- ^ «Cerebral protection and resuscitation». CNS Clinic – Jordan – Amman. Archived from the original on 4 November 2020. Retrieved 16 April 2016.
The primary mechanism of protection involves a reduction in CMRo2 of up to 55% to 60% at which point the EEG becomes isoelectric.
- ^ «Barbiturate Coma». Trauma.org. Archived from the original on 19 August 2016. Retrieved 16 April 2016.
Therapeutic EEG response: burst suppression or cortical electrical silence (with preservation of SSEP and BAEF).
- ^ Schwartz ML, Tator CH, Rowed DW, Reid SR, Meguro K, Andrews DF (November 1984). «The University of Toronto head injury treatment study: a prospective, randomized comparison of pentobarbital and mannitol». The Canadian Journal of Neurological Sciences. Le Journal Canadien des Sciences Neurologiques. 11 (4): 434–440. doi:10.1017/s0317167100045960. PMID 6440704.
- ^ Schalén W, Sonesson B, Messeter K, Nordström G, Nordström CH (1992). «Clinical outcome and cognitive impairment in patients with severe head injuries treated with barbiturate coma». Acta Neurochirurgica. 117 (3–4): 153–159. doi:10.1007/BF01400613. PMID 1414516. S2CID 23032307.
External links[edit]
- Medically induced Coma – LiveScience
From Wikipedia, the free encyclopedia
| Induced coma | |
|---|---|
| Other names | Medically induced coma |
| Specialty | Neurology |
|
[edit on Wikidata] |
An induced coma – also known as a medically induced coma (MIC), barbiturate-induced coma, or drug-induced coma – is a temporary coma (a deep state of unconsciousness) brought on by a controlled dose of an anesthetic drug, often a barbiturate such as pentobarbital or thiopental. Other intravenous anesthetic drugs such as midazolam or propofol may be used.[1][2]
Drug-induced comas are used to protect the brain during major neurosurgery, as a last line of treatment in certain cases of status epilepticus that have not responded to other treatments,[2] and in refractory intracranial hypertension following traumatic brain injury.[1]
Induced coma usually results in significant systemic adverse effects. The patient is likely to completely lose respiratory drive and require mechanical ventilation; gut motility is reduced; hypotension can complicate efforts to maintain cerebral perfusion pressure and often requires the use of vasopressor drugs. Hypokalemia often results. The completely immobile patient is at increased risk of bed sores as well as infection from catheters.[citation needed]
Induced coma is a feature of the Milwaukee protocol, a controversial method that is promoted as a means of treating rabies infection in people.[3][4]
Theory[edit]
Barbiturates reduce the metabolic rate of brain tissue, as well as the cerebral blood flow. With these reductions, the blood vessels in the brain narrow, resulting in a shrunken brain, and hence lower intracranial pressure. The hope is that, with the swelling relieved, the pressure decreases and some or all brain damage may be averted. Several studies have supported this theory by showing reduced mortality when treating refractory intracranial hypertension with a barbiturate coma.[5][6][7]
About 60% of the glucose and oxygen used by the brain is meant for its electrical activity and the rest for all other activities such as metabolism.[8] When barbiturates are given to brain injured patients for induced coma, they act by reducing the electrical activity of the brain, which reduces the metabolic and oxygen demand.[9] Their action limits oxidative damage to lipid membranes and may scavenge free radicals. They also lead to reduced vasogenic edema, fatty acid release and intracellular calcium release.[1]
The infusion dose rate of barbiturates is increased under monitoring by electroencephalography until burst suppression or cortical electrical silence (isoelectric «flatline») is attained.[10] Once there is improvement in the patient’s general condition, the barbiturates are withdrawn gradually and the patient regains consciousness.
Controversy exists over the benefits of using barbiturates to control intracranial hypertension. Some studies have found that barbiturate-induced coma can reduce intracranial hypertension but does not necessarily prevent brain damage.[1] Furthermore, the reduction in intracranial hypertension may not be sustained. Some randomized trials have failed to demonstrate any survival or morbidity benefit of induced coma in diverse conditions such as neurosurgical operations, head trauma,[11] intracranial aneurysm rupture, intracranial hemorrhage, ischemic stroke, and status epilepticus. If the patient survives, cognitive impairment may also follow recovery from the coma.[12] Due to these risks, barbiturate-induced coma should be reserved for cases of refractory intracranial pressure elevation.[1]
See also[edit]
- Insulin shock therapy
- Traumatic brain injury
References[edit]
- ^ a b c d e Mariano GL, Fink ME, Hoffman C, Rosengart A (2014). «Intracranial pressure: monitoring and management.». In Hall JB, Schmidt GA, Kress JP (eds.). Principles of Critical Care (4th ed.). McGraw Hill. ISBN 978-0-07-173881-1.
- ^ a b An J, Jonnalagadda D, Moura V, Purdon PL, Brown EN, Westover MB (2018). «Variability in pharmacologically-induced coma for treatment of refractory status epilepticus». PLOS ONE. 13 (10): e0205789. Bibcode:2018PLoSO..1305789A. doi:10.1371/journal.pone.0205789. PMC 6209214. PMID 30379935.
- ^ Jackson AC (November 2016). «Human Rabies: a 2016 Update». Current Infectious Disease Reports (Review). 18 (11): 38. doi:10.1007/s11908-016-0540-y. PMID 27730539. S2CID 25702043.
- ^ Zeiler FA, Jackson AC (January 2016). «Critical Appraisal of the Milwaukee Protocol for Rabies: This Failed Approach Should Be Abandoned». The Canadian Journal of Neurological Sciences. Le Journal Canadien des Sciences Neurologiques (Review). 43 (1): 44–51. doi:10.1017/cjn.2015.331. PMID 26639059.
- ^ «The Brain Trauma Foundation. The American Association of Neurological Surgeons. The Joint Section on Neurotrauma and Critical Care. Use of barbiturates in the control of intracranial hypertension». Journal of Neurotrauma. Mary Ann Liebert, Inc. 17 (6–7): 527–530. 2000. doi:10.1089/neu.2000.17.527. PMID 10937896.
- ^ Lee MW, Deppe SA, Sipperly ME, Barrette RR, Thompson DR (June 1994). «The efficacy of barbiturate coma in the management of uncontrolled intracranial hypertension following neurosurgical trauma». Journal of Neurotrauma. 11 (3): 325–331. doi:10.1089/neu.1994.11.325. PMID 7996586.
- ^ Nordby HK, Nesbakken R (1984). «The effect of high dose barbiturate decompression after severe head injury. A controlled clinical trial». Acta Neurochirurgica. 72 (3–4): 157–166. doi:10.1007/BF01406868. PMID 6382945. S2CID 12215655.
- ^ Grocott HP. «Update on Techniques for Neuroprotection during Hypothermic Arrest» (PDF). Society of Cardiovascular Anesthesiologists. Archived from the original (PDF) on 23 April 2016. Retrieved 14 April 2016.
approximately 60% of CMRO2 is utilized for neuronal function (with the remainder being required for cellular integrity)
- ^ «Cerebral protection and resuscitation». CNS Clinic – Jordan – Amman. Archived from the original on 4 November 2020. Retrieved 16 April 2016.
The primary mechanism of protection involves a reduction in CMRo2 of up to 55% to 60% at which point the EEG becomes isoelectric.
- ^ «Barbiturate Coma». Trauma.org. Archived from the original on 19 August 2016. Retrieved 16 April 2016.
Therapeutic EEG response: burst suppression or cortical electrical silence (with preservation of SSEP and BAEF).
- ^ Schwartz ML, Tator CH, Rowed DW, Reid SR, Meguro K, Andrews DF (November 1984). «The University of Toronto head injury treatment study: a prospective, randomized comparison of pentobarbital and mannitol». The Canadian Journal of Neurological Sciences. Le Journal Canadien des Sciences Neurologiques. 11 (4): 434–440. doi:10.1017/s0317167100045960. PMID 6440704.
- ^ Schalén W, Sonesson B, Messeter K, Nordström G, Nordström CH (1992). «Clinical outcome and cognitive impairment in patients with severe head injuries treated with barbiturate coma». Acta Neurochirurgica. 117 (3–4): 153–159. doi:10.1007/BF01400613. PMID 1414516. S2CID 23032307.
External links[edit]
- Medically induced Coma – LiveScience
Человек в коме – не редкость для больниц, таких пациентов часто можно увидеть в отделениях реанимации. Но не всегда это состояние является следствием катастрофы – иногда его намерено вызывают врачи. Что такое кома медикаментозная и естественная, для чего вводят седативные пациентам, и в каких случаях вообще применяется медикаметозный сон, расскажет вам эта статья.
Что это такое?
Искусственная кома, так же известная как медицинская или терапевтическая, а также как медицинский сон – это бессознательное состояние, которое вызывается и тщательно контролируется медицинскими работниками с целью лечения серьезного заболевания. Для введения в это состояние пациенту дают особые препараты – в основном седативные и анестетики. Они заставляют человека потерять сознание и войти в состояние, похожее на естественную кому. Это исключительная мера, которая необходима для того, чтобы дать организму отдохнуть и восстановиться, снизить активность мозга и минимизировать риск дальнейших повреждений или травм.
Ниже перечислены этапы введения в искусственную кому:
- Медицинская бригада оценивает состояние здоровья пациента и определяет, является ли введение в кому наилучшим вариантом действий. Они учитывают такие факторы, как жизненно важные показатели пациента, уровень сознания и основное состояние здоровья.
- Больному вводят лекарства – обычно это происходит постепенно, для чего используется капельница. Дозировка тщательно контролируется врачами для достижения желаемого уровня седации (от латинского «sedatio» – «успокоение») и минимизации риска осложнений.
- Пока пациент находится в состоянии медикаментозного сна, его жизненные показатели, мозговая активность и другие медицинские индикаторы тщательно отслеживаются медицинскими работниками для обеспечения безопасности и комфорта пациента.
- Уровень седации может быть скорректирован по мере необходимости для достижения желаемого медицинского результата при минимизации риска осложнений.
- Когда приходит время пробуждать пациента, дозу лекарств постепенно снижают, чтобы он мог прийти в сознание контролируемым образом.
- Постепенное снижение седации: дозировку лекарств, используемых для выведения из комы, медленно снижают, чтобы пациент мог прийти в сознание контролируемым образом. Эта процедура может занять до нескольких дней, в зависимости от конкретного случая.
- Мониторинг жизненно важных показателей: на протяжении всего процесса снижения седации жизненно важные показатели пациента, такие как кровяное давление, частота сердечных сокращений и уровень кислорода, тщательно контролируются для обеспечения его безопасности.
- Оценка неврологической функции: когда пациент начинает приходить в сознание, медицинские работники оценивают его неврологические функции, включая способность двигаться, говорить и реагировать на раздражители.
- Лечение любых осложнений: у людей, находившихся в состоянии искусственной комы, могут возникнуть такие осложнения, как инфекции, тромбы или пролежни. Эти осложнения выявляются и лечатся по мере необходимости.
- Обеспечение поддержки и реабилитации: после того как пациент полностью выйдет из комы, ему может потребоваться постоянная медицинская и реабилитационная поддержка для восстановления от последствий комы и любых сопутствующих заболеваний.
- пациенты, находящиеся в коме в течение длительного периода времени, могут подвергаться повышенному риску развития инфекций, таких как пневмония или инфекции мочевыводящих путей, поскольку их иммунитет снижен;
- ппребывание в коме способно привести к атрофии и слабости мышц, что может затруднить восстановление сил и подвижности после пробуждения;
- у некоторых людей в таком состоянии могут наблюдаться когнитивные нарушения, такие как потеря памяти, спутанность сознания или трудности с вниманием и концентрацией;
- пациенты, находившиеся в коме, могут испытывать эмоциональные и психологические последствия, такие как тревога, депрессия или посттравматическое стрессовое расстройство (ПТСР);
- в некоторых случаях длительное пребывание в состоянии медикаментозного сна может привести к неврологическим повреждениям, таким как неконтролируемые судороги.
- Сколько может длиться кома?
- Что рассказывают люди, пережившие клиническую смерть?
- Терминальное состояние
Нахождение человека в коме, пусть даже вызванной искусственно – это серьезный риск для организма, после которого велики шансы на различные осложнения. Решение о введении в седацию принимается в каждом конкретном случае после серьезных врачебных консультаций и используется только тогда, когда польза перевешивает риск.
Зачем вводят в искусственную кому?
Врачи вводят в медикаментозную кому пациента по нескольким причинам. Одна из наиболее распространенных – защита мозга от дальнейшего повреждения после серьезной травмы, например, физической травмы головы или инсульта. Снижая активность мозга, они помогают уменьшить отек и давление внутри черепа, что дает возможность мозгу отдохнуть и восстановиться. Также это состояние может использоваться для контроля припадков или лечения, требующего абсолютной неподвижности тела в течение длительного периода времени – например, при некоторых операциях.
Реже врачи вводят пациента в состояние комы, чтобы дать организму возможность восстановиться после тяжелых инфекций, таких как сепсис. Искусственная кома после операции помогает поддержать организм в процессе заживления, но используется нечасто. В совершенно исключительных случаях глубокая седация может использоваться для купирования сильной боли, тревоги или возбуждения у пациента, позволяя ему отдохнуть и избежать дальнейшего стресса.
В настоящее время идут активные исследования способов применения медикаментозного сна. Появление новых медицинских препаратов и методов контроля состояния пациента позволяет расширить круг ситуаций, в которых возможно его применение. В будущем может измениться и доступность этого врачебного приема, и даже то, для чего человека вводят в искусственную кому.
Сколько длится искусственная кома?
Длительность искусственной комы зависит от конкретного случая и причины, вызвавшей необходимость прибегнуть к такому медицинскому приему. В некоторых случаях медикаментозная кома может длиться всего несколько часов или дней, в то время как в других ситуациях может достигать нескольких недель или даже месяцев.
То, сколько держат в искусственной коме, обычно определяется врачебной бригадой на основании конкретного состояния здоровья пациента и целей лечения. Приоритет врачей обычно заключается в том, чтобы поддерживать медикаментозный сон как можно меньше времени – не больше чем необходимо для достижения необходимого результата.
Пока пациент находится в состоянии медицинской комы, его жизненные показатели и мозговая активность тщательно контролируются медицинскими работниками. Его не будят, пока не будет вылечено основное заболевание (или иная причина введения в кому устранена). При этом риск повреждения мозга должен быть сведен к минимуму, а общее состояние пациента не будет достаточно стабильным.
Важно отметить, что процесс выхода из медицинской комы может занять некоторое время и может потребовать постоянной медицинской поддержки и реабилитации.
Как люди выходят из искусственной комы?
Процесс выхода может занять несколько дней или больше, в зависимости от конкретного случая. Он должен тщательно контролироваться медицинскими специалистами для обеспечения безопасности и комфорта пациента.
Вот некоторые этапы вывода пациента из состояния медицинского сна:
Есть ли последствия для здоровья и какой прогноз?
Пребывание в медикаментозной коме может иметь последствия для здоровья, хотя риск и тяжесть этих последствий зависят от конкретного случая и основного заболевания, приведшего к этому состоянию. Ниже приведены некоторые последствия медикаментозной комы для здоровья:
Вопросы и ответы
В чем отличие искусственной комы от естественной?
Обычно кома является следствием серьезных повреждений организма, и наступает внезапно, в то время как медикаметозный сон вызывается врачами в соответствии с выбранным протоколом лечения.
Когда применяется терапевтическая кома?
Искусственная кома обычно применяется при травматических повреждениях головного мозга, сильных судорогах или для облегчения проведения некоторых медицинских процедур.
Какова длительность медицинской комы?
Продолжительность комы зависит от конкретного случая и состояния, которое лечится.
Хотя глубина терапевтической седации регулируется медицинскими работниками, а жизненные показатели пациента тщательно контролируются для обеспечения его безопасности, кома все еще остается очень сложным с медицинской точки зрения состоянием. Этот врачебный прием применяется в исключительных случаях, его использование таит в себе немало угроз, но прогресс в области медицины позволит сделать его более безопасным.
14 февраля 2023

Автор
Станислав Марков
Опытный ритуальный агент, автор статей разделов «Похороны за рубежом», «Религия и традиции»
Возможно, вам будет интересно:
Для того, чтобы лучше разобраться, что же такое медикаментозный сон, надо понять, какие основные уровни сознания выделяет врач для оценки состояния сознания человека.
- Сознание ясное — состояние, при котором человек ориентируется в обстановке, четко отвечает на вопросы.
- Ступор (оглушение) — состояние, при котом человек плохо ориентируется в обстановке, вяло, медленно отвечает на вопросы, иногда не по существу, тут же начинает дремать, впадать в состояние оцепенения.
- Сопор (патологический сон, прекома) — глубокое помрачнение сознания, человек находится в состояние спячки. Только громкий оклик, болевое воздействие могут вывести его из этого состояния на короткое время, после исчезновения раздражителя вновь «засыпает».
- Кома — полная утрата сознания, при котором контакт с пациентом утрачен, исчезают реакции на раздражители, затухают безусловные рефлексы (реаниматологом кома разделяется еще на 3 уровня).
При проведении наркоза врач анестезиолог-реаниматолог благодаря сочетанию разных групп препараторов создает условия, при которых сознание у пациента снижается до комы, проходя все стадии, иногда настолько быстро, что оценить промежуточные состояния невозможно.
При всех высокотравматичных операциях проводят комбинированные эндотрахеальные наркозы — это позволяет сохранить человеку жизнь и защитить головной и спинной мозг от травмирующей информации, приходящей от места операции.
При слове наркоз у большинства людей возникает страх за жизнь, но нужно понимать:
- Если у человека нет угрожающего жизни состояния, то ему и наркоз не потребуется. Наркоз направлен именно на защиту и поддержания нервной систему от саморазрушения.
- Состояние после наркоза зависит в первую очередь не от наркоза, а от исходного состояния, в котором человек поступил в больницу, объема (травматичности) оперативного вмешательства и длительности самой операции.
- Врач анестезиолог-реаниматолог способен в любой момент прервать состояние наркоза, но хороший специалист оценивает ситуацию и думает в первую очередь о пациенте, поэтому нередко после больших операциях оставляют на несколько часов или даже дней в этом состоянии в отделениях реанимации (поддерживая медикаментозную кому).
На сегодняшний день, с появлением новых, более управляемых групп препаратов (седативных, гипнотиков и наркотиков) стало возможным проведение медикаментозных седаций.
Медикаментозная седация — состояние сопора, вызванное лекарственным препаратом.
Деление препаратов условно, для лучшего понимания врачом, что он назначает и какой эффект будет получен в зависимости от дозы, кратности, скорости введения. Препаратов, которые будут проявлять только один эффект на человека, даже при увеличении дозы, практически не существует, поэтому задача специалиста — точно оценить исходное состояние, чтобы правильно подобрать дозировку. Из-за уникальности каждого человека терапевтическая широта препарата (условное понятие для оценки минимальной и максимальной дозы в миллиграммах препарата на килограмм массы тела в минуту введения) для каждого человека своя.
Кроме основных эффектов, у всех препаратов есть побочные. Все изменения, которые не планировались при назначения лекарства считаются побочными. У каждого препарата свои побочные эффекты, но есть и общие, такие как аллергические реакции. Врач, назначающий и контролирующий введение и состояние человека всегда может о них рассказать.
И главный вопрос: опасен или нет медикаментозный сон? Ответ однозначен: при индивидуальном назначении препарата, при введении под контролем специалиста и при постоянной оценке состояния пациента, медикаментознай сон не представляет опасности для жизни и здоровья.
Но наркоз — дело серьёзное. Как врач анестезиолог-реаниматолог могу порекомендовать Вам:
- Если Вам предложили «медикаментозный сон» при каком-либо исследовании или лечении (гастро- и колоноскопии, лечение зубов, взятие биопсии), его может проводить только врач анестезиолог-реаниматолог.
- Если Вы зашли в кабинет и там нет аппарата ИВЛ (Исскуственной Вентиляции Легких), уходите из такой клиннике, это не безопасно.
- При седациях и наркозах желудок должен быть пустой, поэтому за 4-6 часов перестаем кушать, и минимум за 3 часа — пить даже воду
- Если есть хронические заболевания, требующие постоянно приема препаратов утром, то примите ½ дозы перед сном, остатки можно будет принять после процедуры. Это позволит сохранить терапевтическую дозировку препарата в крови.
Желанию Вам здоровья, долгих лет жизни и профессиональных специалистов по жизни.
Врач Анестезиолог-реаниматолог Баннов М.В.
Описание коматозного состояния в медицинских справочниках подразделяется на несколько степеней, начинаясь от пребывания человека в полном сознании и до самой глубокой комы 4 степени тяжести. На практике термин «кома» обычно применяется при обследовании и лечении больных с 1-4 степенью, причем в данной практической терминологии кому по тяжести нарастания различают от 1 до 4 степени: от поверхностного коматозного состояния до глубокой запредельной комы, относящейся к терминальным состояниям. В зависимости от причин, вызвавших кому (травмы, опухоли, кровоизлияния головного мозга, отравления, эндокринные и инфекционные заболевания), и ее степени различаются методы терапии и прогнозы на выход из комы и последствия комы. Подозрение на коматозное состояние – повод к немедленной госпитализации и оказанию экстренной медицинской помощи.
Кома в переводе с древнегреческого означает «глубокий сон». Однако от сна, даже очень глубокого, это состояние отличается далеко не в лучшую сторону. Современное определение термина «кома» звучит как максимальная степень патологического торможения активности центральной нервной системы. Такое состояние сильного угнетения ЦНС характеризуется потерей сознания, отсутствием или слабой выраженностью рефлексов и реакций на раздражители, нарушением регуляции процессов жизнедеятельности организма.
Часть 1. Кома: причины состояния
Причины развития коматозного состояния обусловлены нарушениями работы структур головного мозга. Различают первичные, вызванные механическими повреждениями тканей при травмах, опухолях различной этиологии, кровоизлияниях при инсультах, и вторичные, спровоцированные метаболическими изменениями (эндокринные, инфекционные заболевания, интоксикации).
Процесс развития коматозного состояния провоцируется двусторонним диффузным поражением коры или ствола головного мозга. При втором типе кома является следствием нарушения деятельности ретикулярной формации, расположенной в стволе головного мозга и ответственной за тонус и активность коры больших полушарий. Подобное нарушение вызывает глубокое торможение активности коры.
Состояние комы
Кома не является самостоятельным заболеванием. Коматозное состояние проявляется как осложнение основной болезни, травмы или иных факторов, вызвавших нарушения деятельности отделов головного мозга и ЦНС. В зависимости от причин, вызывавших коматозное состояние, различают первичную (неврологическую) и кому вторичного генеза, вызванную соматическим заболеванием. От правильной дифференциации и этиологии зависят как реанимационные и терапевтические меры, так и последствия комы, и прогнозы на выход из комы.
Больные могут находиться в коме от нескольких дней (наиболее распространенный вариант) до нескольких лет. Самое длительное коматозное состояние, зарегистрированное на сегодня, составляет 37 лет.
Первичная и вторичная кома
Разделение причин комы по ее генезу имеет основой причинный фактор: первичная кома обусловлена нарушениями действия непосредственно в тканях головного мозга, вторичная кома проявляется как следствие нарушений функционирования отделов головного мозга, вызванного внешними причинам.
Первичная кома
Первичная кома (неврологическая, церебральная) возникает при очаговом поражении головного мозга, влекущим за собой патологические реакции со стороны различных органов тела и систем жизнеобеспечения. Структурные нарушения головного мозга вследствие травм, кровоизлияний, развития опухолевых процессов и воспалительных процессов в тканях мозга являются ведущими в патогенезе состояния.
Первичная кома подразделяется на следующие типы:
- цереброваскулярный или апоплексический, вызванный острыми сосудистыми кризами кровообращения головного мозга.
Наиболее частая причина церебральной комы и коматозного состояния в целом – инсульт, геморрагический или ишемический, вызывающий нарушения или полную остановку притока крови к отдельным участкам мозга. Инфаркт мозга (формирование участка мертвой ткани вследствие длительного отсутствия кровоснабжения) и субарахноидальное кровоизлияние, при котором кровь накапливается в пространстве между двумя оболочками мозга — паутинной и мягкой мозговой, также могут вызывать кому;
- травматический тип, следствие черепно-мозговой травмы;
- гипертензионный или опухолевый, вызванный гипертензией из-за развития опухолевых новообразований в головном мозге;
- эпилептический, провоцируемый эпилептическими приступами;
- менингоэнцефалический, возникающий при воспалительных процессах тканей головного мозга и его оболочек в результате инфекций, вызывающих нарушение метаболизма клеток вследствие интоксикации;
- апоплектиформный, обусловленный вторичными нарушениями кровообращения мозга, когда заболевание (например, инфаркт миокарда) вызывает снижение или прекращение притока крови к тканям мозга.
Неврологическая (церебральная) кома вызывает сильное торможение функций нервной системы вследствие первичного поражения головного мозга. На долю первичной комы относится наибольший процент коматозных состояний.
Вторичная кома
Соматогенная кома вторичного генеза провоцируется различными хроническими заболеваниями и состояниями, а также интоксикацией организма. По статистическим данным, на втором месте после инсульта, как причины коматозного состояния, находится кома вследствие использования высоких доз наркотических веществ (14,5% пациентов). Злоупотребление алкоголем также вызывает кому, на долю больных с передозировкой алкоголя приходится 1,3% от общей статистики.
Основные типы и причины комы вторичного генеза:
- токсический тип, обусловленный внешним токсином (наркотические средства, алкоголь, медикаменты, яды и токсические вещества) и эндогенной интоксикацией при печеночной, почечной недостаточности, токсикоинфекциями и инфекционными заболеваниями, панкреатитом, сахарным диабетом, состоянием эклампсии.
В патогенезе токсической комы вторичного генеза отличием является наличие высоких доз токсина, пришедшего извне или присутствующего в организме, вывод которого организмом не осуществляется по тем или иным причинам;
- эндокринный тип, следствие тяжелых метаболических нарушений, недостатка или избытка гормонов, продуцируемых организмом, или передозировкой гормональных средств.
Дифференциальная диагностика проводится в зависимости от вызвавшего кому заболевания, коматозные состояния различаются по симптоматике. Различают гипокликемическую, печеночную, тиреотоксическую, диабетическую и прочие виды эндокринных ком. Сахарный диабет занимает третье место среди причин, провоцирующих состояние комы;
- гипоксический тип вызывается нарушением поступления кислорода при дыхании или транспортировки кислорода к органам (травмы, удушения, анемии, приступы бронхиальной астмы, острая дыхательная недостаточность и пр.);
- голодный тип, вызванный нехваткой питательных и/или энергетических веществ, жидкости, электролитов. Различают гемолитические, малярийные (при приступе малярии), хлорпенические (при острой нехватке хлоридов вследствие неукротимой рвоты или длительной диареи) и алиментарно-дистрофические коматозные состояния;
- термический тип, провоцируемый значительным термическим шоком (крайняя степень теплового удара), переохлаждением или ударом электротоком (комы, вызванные физическим воздействием извне).
Отдельно выделяют вторичную кому психогенного генеза на базе психических отклонений, различая симулированное и истерическое коматозные состояния, а также искусственную контролируемую кому, в которую пациента погружают или поддерживают при помощи медикаментов в случае опасности развития угрожающего жизни процесса в организме.
Заболевания, угрожающие комой
Большинство заболеваний и состояний, могущих стать причиной комы, вызывают это патологическое состояние в глубокой стадии развития болезни. Нарушение деятельности эндокринной, дыхательной системы, болезней почек и печени должны достигнуть крайней степени, прежде, чем оказать значительное влияние на угнетение центральной нервной системы. При своевременной диагностике и постоянной терапии большинство болезней и нарушений не вызывают комы.
Профилактические, лечебные меры, знание наследственных предрасположенностей и ведение здорового образа жизни позволяют избежать большинства ситуаций, грозящих тяжелыми последствиями комы для организма.
Кома у взрослых
Среди наиболее частых причин коматозного состояния у взрослых является инсульт, вызывающий кровоизлияние в головном мозге. На долю цереброваскулярного типа, обусловленного инсультами, приходится более 50% всех случаев. Передозировка наркотическими веществами занимает второе место среди причин коматозных состояний (около 15%), далее следуют гипогликемическая кома – 5,7%, черепно-мозговые травмы, токсическая кома при отравлении лекарственными препаратами, эндокринная диабетическая кома, алкогольные интоксикации.
Коматозные состояния отличаются разнообразием симптомов, примерно в каждом 10 случае до госпитализации причина не устанавливается без проведения тщательной диагностики.
Кома беременных
Кома беременных развивается вследствие нагрузки на организм в процессе вынашивания ребёнка. Как правило, мать имеет в анамнезе хронические заболевания, нарушения, патологии, наследственные склонности или особенности образа жизни, провоцирующие развитие критического состояния. Для профилактики тяжелых нарушений необходимо предварительное обследование до беременности, регулярные консультации и наблюдение за здоровьем во время вынашивания, а также соблюдение здорового образа жизни: отказ от вредных привычек, соблюдение правильного соотношения белков, жиров и углеводов в питании, полноценный отдых, а также поддержание водного и электролитного баланса в организме.
Кома опасна для здоровья и жизни как женщины, так и плода. Коматозные состояния являются одной из основных причин летальных исходов при беременности и родах. Оценка факторов риска развития патологического состояния, наблюдение и врачебная коррекция позволяют избежать усугубления ситуации.
Основные причины развития коматозного состояния при беременности, как правило, связаны с недостаточной функцией внутренних органов и метаболических нарушениях. Основные факторы риска при беременности:
- дистрофия печени, вызывающая стремительное развитие печеночной комы, а также влияющая на развитие эклампсии.
Как правило, вызывает смерть плода при первых приступах, возможен летальный исход для матери;
- нефропатия или почечная недостаточность, усиливающаяся при беременности из-за увеличения нагрузки на почки.
При заболеваниях почек необходим постоянный контроль состояния беременной, а также предварительное планирование и подготовка организма к зачатию. При хронической почечной недостаточности плод не получает нужного объёма питательных веществ, а организм матери страдает от накопления токсичных веществ, что может вызвать токсическое коматозное состояние. Нефропатия также может проявляться как следствие заболевания атеросклерозом или гипертонической болезнью. Эти же диагнозы могут приводить к инсульту головного мозга беременных. Предкоматозное состояние при нефропатической или церебральной коме, индуцированных нефропатией, отличаются быстрым развитием;
- эклампсия – опасное осложнение на фоне беременности, приводящее к коме во время беременности, родов или сразу после них.
Кома при тяжелой эклампсии может заканчиваться смертью без возвращения в сознание. Преэклампсия и эклампсия возникают как осложнение гестоза (позднего токсикоза беременности) чаще всего на фоне нарушения функций или дистрофии печени, иногда являясь следствием длительного неправильного питания, несоблюдения баланса белков, жиров и углеводов в рационе, а также несоблюдения питьевого режима во время беременности. Однако преэклампсия и эклампсия могут возникать и на фоне полного здоровья беременной. Прекома при эклампсии проявляется судорогами и ригидностью мышц затылка. Судороги при эклампсии кратковременны, но особо опасны для ребёнка, вызывая остановку дыхания и приводя к летальному исходу. При особо тяжелом развитии эклампсии кома заканчивается смертью матери;
- нарушение обмена веществ при сахарном диабете, сопровождающееся гипергликемией, глюкозурией.
Опасны как инсулинозависимая форма диабета, так и скрытая. Беременность в данном случае может провоцировать поражения мелких и средних сосудов, а также снижение иммунитета, вызывая подверженность инфекциям, приводящим к частым воспалительным процессам, циститам, пиелонефритам и коматозному состоянию. Сахарный диабет становится фактором риска для развития гипогликемических и гипергликемических видов комы. Развитию комы диабетической также могут способствовать несоблюдение правил введения инсулина, неправильная диета, отсутствие физических нагрузок, употребление алкогольных напитков и стрессы. Беременные с любым типом диабета должны быть поставлены на учет, так как находятся в группе риска. Скрытые формы диабета, не диагностированные до беременности, опасны внезапным развитием коматозных состояний и летальным исходом как для плода, так и для женщины;
- артеросклероз, гипертоническая болезнь также могут провоцировать нарушения кровообращения у беременных, вызывая нефропатию и являясь причиной инсультов головного мозга и комы. Инсульты могут вызывать нарушения в двигательных центрах мозга, парезы и стойкие параличи
К симптомам диабетического кетоацидоза, приводящего к диабетической коме беременных, относят следующие:
- постоянная жажда, сопровождающаяся сухостью слизистых;
- выделение избыточного (по сравнению с потреблением жидкости) количества мочи, полиурия;
- ощущение слабости, сонливости;
- головные боли;
- снижение аппетита, тошнота;
- запах ацетона при дыхании;
- клиническая картина «острого живота»: боль, рвота, напряженная брюшина.
Клиническая картина гипогликемической (индуцированной избытком инсулина в организме) комы начинается с явлений тахикардии, дрожи конечностей, побледнения кожных покровов, усиленного потоотделения, чувства голода, агрессивности, тошноты. Далее могут присоединяться такие симптомы, как парестезии, дезориентация, судороги и явления паралича, нарушения в поведении, двигательная дискоординация. Гипогликемическая кома также может быть спровоцирована печеночной недостаточностью, инфекциями, операциями, алкогольным отравлением, стрессами и высокой физической нагрузкой. К особенностям гипогликемической комы относят высокую вероятность возникновения на ранних стадиях беременности.
При острой инсулиновой недостаточности и сильно выраженной дегидратации на фоне диабета беременных может развиваться гиперосмолярное некетоацидотическое коматозное состояние. Для первичной дифференциации от других видов комы диабетической у беременных обращают внимание на тургор кожи (пониженный), отсутствие запаха ацетона при дыхании, а также проверяют с помощью пальпации через закрытые веки глазные яблоки на мягкость (при данном виде комы – мягкие). Подобная клиническая картина схожа с проявлениями острого отека мозга и требует тщательной дифференционной диагностики ввиду противоположных подходов к терапии.
Лактатацидотическая кома, вызванная избытком лактата, также может быть спровоцирована сочетанием беременности и сахарного диабета. Клиническую картину комы диабетической в данном случае дополняют сильные длительные боли в мышцах и в области сердца, не поддающиеся купированию приемом анальгетиков и антиангинальных медикаментов.
Помимо перечисленных заболеваний причинами комы беременных также могут быть анемия различной этиологии, сердечно-сосудистые заболевания, тромбоз, травмы и поражения головного мозга, аллергии, инфекционные заболевания, опухолевые новообразования и иные патологии.
Обследование на факторы риска, проведенное до беременности, плановые наблюдения у врача, лабораторные исследования и соблюдение здорового образа жизни способны максимально обезопасить маму и малыша и снизить вероятность развития патологий.
Кома у детей
Этиология комы у детей различается по возрастным периодам. У младенцев в анамнезе превалируют первичные и вторичные нарушения функций ЦНС на фоне инфекционных процессов (генерализованные инфекционные токсикозы, менингит, энцефалит). Среди младших дошкольников самый частый вид комы – токсический, вызванный отравлением лекарственными, бытовыми, химическими средствами. Среди старших дошкольников и младших школьников наиболее распространены черепно-мозговые травмы. У подростков к распространенным причинам токсических ком добавляется передозировка наркотических веществ и алкоголя.
Возникновение коматозных состояний в детском и подростковом возрасте провоцируют следующие факторы:
- травмы, сопровождаемые механическим повреждением тканей головного мозга или его гипертензия по причине отеков, гематом, вызывающих некоторые виды морфологических и функциональных нарушений деятельности ЦНС;
- токсическая энцефалопатия как следствие нарушения метаболических процессов или интоксикации химическими веществами и медикаментами;
- инфекционный токсикоз. Характерны для инфекционного токсикоза такие симптомы, как: нарушение сознания, судорожные приступы, расстройства гемодинамики;
- гипоксия. Мозговые ткани отличаются повышенной чувствительностью к перепаду уровня кислорода в крови, так как потребляют максимальное (в пропорциональной зависимости) количество кислорода по сравнению с другими тканями и органами. Дети наиболее сенситивны к количеству кислорода в крови вследствие соотношений объёма мозга и тела. Изменения работы дыхательной, сердечно-сосудистой систем, водно-электролитного баланса, падение уровня сахара могут вызывать коматозное состояние вследствие гипоксии;
- гиповолемия, критически низкий объём крови в организме и изменение соотношения компонентов крови, индуцирует коматозные состояния с необратимыми изменениями в мозговых тканях. Гиповолемия развивается при патологиях развития, больших кровопотерях, обезвоживании и некоторых инфекционных заболеваниях.
При постановке диагноза у детей обращают внимание на глубину потери сознания (при некоторых видах прекомы ребёнок может реагировать на раздражители, отвечать на вопросы), наличие рефлексов (рефлексы Брудзинского и Бабинского, реакция зрачков на свет, спонтанное дыхание) и менингеального комплекса. В случае глубокой комы процедура диагностики включает проверку реакции на боль (щипки, уколы, инъекции). Чем младше ребёнок, тем быстрее развивается коматозное состояние. Однако ранний возраст также дает и преимущество более быстрого выхода из комы, восстановления функций в максимально полном объёме вследствие высокой пластичности и способности к компенсации.
Часть 2. Виды комы
Кома подразделяется на виды в зависимости от патогенеза, нарушения или состояния, послужившего причиной ее развития.
Гипоксическая кома
Острая гипоксия из-за недостаточного поступления кислорода или нарушений его переноса к тканям мозга является причиной гипоксической или аноксической разновидности дыхательных форм комы, вызванной нарушениями газообмена. Гипоксия подобной стадии может наступать вследствие механического удушения (гипобарической гипоксемии), утопления, анемии (анемическая кома), острых сердечно-сосудистых недостаточностях, расстройствах кровообращения, бронхиальной астмы (астматическая кома).
К гипоксическому виду также относят респираторную (респираторно-ацидотическую, респираторно-церебральную) кому, возникающую при недостаточности внешнего дыхания. Острые стадии нарушения газообмена в легких с присоединением гиперкапнии (декомпенсации ацидоза) обуславливают дыхательную недостаточность и приводят к коме.
Искусственная кома
Индуцируется в случае невозможности избежать мозговых изменений другим путем при состоянии, угрожающем летальным исходом. Искусственная (медикаментозная) кома рассматривается как крайняя мера при необходимости спасения жизни пациента. Снижение интенсивности церебрального кровоснабжения и уменьшение активности метаболических процессов позволяют избежать или снизить вероятность образования очагов некротизации тканей головного мозга при гипертензии, компрессионном воздействии, отеке головного мозга, кровоизлияниях.
Искусственное погружение в состояние комы используется при лечении последствий тяжелых повреждений при черепно-мозговых травмах, заболеваниях сосудов мозга, а также может быть вариантом выбора при длительных операциях или экстренной нейрохирургии. Медикаментозная кома также используется для вывода из эпилептических приступов. Ведутся исследования, подтверждающие эффективность использования искусственно вызванного коматозного состояния при развитии бешенства и для коррекции повышенного внутричерепного давления (гипертензии), не поддающегося терапии другими способами.
Состояние искусственной комы достигается путем введения препаратов (препараты первого выбора в России для этих целей – барбитураты, угнетающие функции ЦНС; также возможно использование анестетиков или охлаждения всех тканей тела до 33 градусов). Процедура проводится строго в реанимационном отделении или отделении интенсивной терапии, включает в себя подключение к аппарату искусственной вентиляции легких, аппарату электроэнцефалографии и постоянный контроль специалистов-анестезиологов и реаниматологов.
Длительность нахождения пациента в искусственной коме, если она не индуцирована в плановом порядке для хирургических вмешательств, составляет в среднем от нескольких дней до месяцев, в зависимости от характера и степени тяжести травмы или заболевания, послужившего причиной для индукции. Вывод производится после исчезновения симптоматики болезней или последствий травм. Наименее эффективна длительная медикаментозная кома при субарахноидальном кровоизлиянии и мозговом инсульте.
Поскольку при экстренном погружении прогнозы выхода из комы и последствия комы даже при контролируемом состоянии не всегда благоприятны, то искусственная кома признается специалистами крайним средством, используемым при состояниях, угрожающих немедленным летальным исходом.
Церебральная кома
Церебральная кома – редкое, но очень тяжелое состояние, характеризующееся тяжелым расстройством функций организма. Относится к первичным, индуцируемым прямыми непосредственными церебральными повреждениями. В зависимости от этиологии выделяют апоплексическую церебральную кому, менингеальную форму и коматозное состояние при различных мозговых процессах (новообразования, опухоли и т. д.). В среднем церебральная кома приводит к летальному исходу в 35% случаев.
Токсическая кома
Намеренное или случайное употребление вредных веществ и ядов, а также эндогенная интоксикация могут приводить к токсической коме. В зависимости от отравляющего вещества токсические комы, вызванные экзогенным отравлением, подразделяют на алкогольные, барбитуратные, угарные (от угарного газа) и т. п. Различные токсины вызывают коматозные состояния, дифференцируемые по видам нарушений и степени тяжести.
Тяжелая эндогенная интоксикация организма бывает при печеночной недостаточности и дистрофии печени, почечной недостаточности и нефропатии, панкреатите, провоцируется токсикоинфекциями и инфекционными заболеваниями.
Выделяют следующие разновидности токсических коматозных состояний в зависимости от патогенеза:
- экламптическое, при эклампсии беременных, как следствие тяжелого припадка, опасно летальным исходом как для плода, так и для матери, развивается в процессе беременности, родов или непосредственно после родоразрешения;
- печеночное, вызванное нарушениями функций печени, дистрофией или острой печеночной недостаточностью;
- уремическое, как проявление острой почечной недостаточности, нефропатии, нарушении функции мочевыводящих путей;
- гиперкетонемическое, ацетонемическое, вид комы диабетической, обусловленной высоким содержанием кетоновых тел в организме;
- холерное коматозное состояние, вызванное отравлением токсинами холерных вибрионов в сочетании с нарушением водно-электролитного баланса в течение болезни (при неукротимой рвоте, диареи, потере жидкости).
Термическая кома
Тяжелая форма теплового удара с характерным симптомокомплексом угнетения деятельности центральной нервной системы. Часто сочетается с сердечно-сосудистыми заболеваниями в анамнезе или детским возрастом и является следствием перегрева организма.
Неспособность поддерживать терморегуляционные процессы в течение длительного времени, изменение водно-электролитного баланса приводят к различным реакциям организма. Если превалируют церебральные симптомы, возможно наступление состояния термической комы.
При первых признаках теплового удара необходимо вызвать врача, до его приезда принять горизонтальное положение, обеспечить приток свежего воздуха, холод на области лба и затылка, если есть возможность, принять прохладную ванну.
Перегревание и незначительные тепловые удары не воспринимаются обычно, как состояния, угрожающие здоровью или жизни. Однако термическая кома, прямое следствие теплового удара, может закончится летальным исходом, особенно для страдающих сосудистыми нарушениями и заболеваниями сердца. Соблюдение правил безопасного пребывания на солнце, здоровый образ жизни, своевременное посещение врача помогут избежать внезапных проблем, проявляющихся при нахождении на улице или в жарком помещении.
Эндокринная кома
К эндокринному типу относятся патологические коматозные состояния, индуцированные избыточным или недостаточным синтезом гормонов или злоупотреблением гормоносодержащими препаратами, что вызывает нарушения в метаболических процессах организма.
Кома, вызванная гормональной недостаточностью
К эндокринному типу коматозных состояний, вызванных недостаточным уровнем гормонов, относят следующие разновидности: кома диабетическая, надпочечниковая (при острой недостаточности коры надпочечников, продуцирующей кортикоиды), гипотиреоидная (при значительном снижении продукции тиреоидных гормонов), гипофизарная (резкое уменьшение синтеза гормонов гипофизом).
Кома диабетическая
Диабет является причиной коматозных состояний в среднем у 3 пациентов из 100. Кома диабетическая – серьезное осложнение сахарного диабета, появляющееся на фоне острой инсулиновой недостаточности, гиповолемии, нарушений, вызывающих острую гипергликемию и кетоацидоз. К факторам риска относят также стрессы, оперативные вмешательства. Коматозные состояния, вызванные диабетом, бывают кетоацидотические, гипогликемические, гипергликемические, гиперосмолярные, лактоцидемические, различаясь как по этиологии, так и по клиническим признакам.
Чаще всего причиной коматозного состояния является нарушение предписаний врача или неверно подобранная терапия. Так, к кетоацидотической коме приводит состояние, когда содержание глюкозы в крови быстро нарастает, так как без инсулина она не может быть переработана организмом. При невозможности переработки в печени начинают продуцироваться новые объёмы глюкозы, так как печень реагирует на наличие переработанных веществ в крови. В это же время начинает нарастать продукция кетоновых тел. Если содержание глюкозы превалирует над кетоновыми телами, при этом показатели содержания глюкозы могут превышать норму в 10 раз, происходит потеря сознания с переходом в кому диабетическую.
К симптомам гипергликемии относят жажду, сухость во рту, полиурию, слабость, головную боль, смену состояний возбуждения и сонливости, отсутствие аппетита, тошноту, рвоту. В дыхании возможен запах ацетона.
Гипергликемическая кома развивается постепенно. В течение 12-24 часов нарастающая гипергликемия способна перейти в кому диабетическую. Последовательно сменяя друг друга, проходят несколько стадий, характеризующихся безразличием к происходящему на начальном этапе развития, далее ситуативной утерей сознания, заканчиваясь комой с полным отсутствием сознания и реакции на внешние раздражители.
Диагностика основана на патогенезе, осмотре и лабораторных исследованиях крови, мочи, измерении артериального давления и сердечного ритма.
Для терапии комы диабетической данного типа препаратом первого выбора является инсулин и растворы электролитов для восстановления нормального кислотно-щелочного и водно-солевого баланса (от 4 до 7 литров в сутки). При своевременном обращении пациент проводит несколько дней в реанимации, впоследствии переходя в отделение эндокринологии с целью стабилизации состояния.
Летальный исход при коме диабетической составляет около 10%, 1 пациент из 10 не выходит из глубокого коматозного состояния. Своевременное обращение к специалисту, регулярные инъекции инсулина и соответствующая терапия при начальных признаках гипергликемии помогают избежать осложнений заболевания.
Кома от переизбытка гормонов
Выделяют тиреотоксический (возникает чаще как тяжелое развитие базедовой болезни) и инсулиновый, или гипогликемический тип ком, вызванных переизбытком гормонов в организме.
Гипогликемическую кому также считают разновидностью диабетической.
Кома истощения
Данный тип подразделяют в соответствии с веществом, нехватка которого (или которых) вызывает патологическое состояние. Данный тип относят к комам вторичного генеза.
Различают следующие виды в зависимости от причин:
- голодный или алиментарно-дистрофический, при хронической нехватке питательных веществ, как крайняя степень замедления энергообмена. Сопровождает истощение, дистрофию, кахексию, провоцируется недостаточным питанием или невозможностью усвоения элементов в связи с нарушением механизма абсорбции в ЖКТ;
- гемолитический, на фоне масштабного гемолиза, потери крови, вызванной кровоизлияниями (внутренними, внешними), а также инфекционными заболеваниями (например, малярией);
- хлорпенический, вызванный резким дисбалансом электролитов (хлора) в теле.
Все виды коматозных состояний истощения подлежат терапии в отделении реанимации, после вывода из острого состояния требуется длительный восстановительный процесс.
Часть 3. Стадии развития коматозного состояния
В зависимости от масштаба поражения организма выделяют несколько стадий. Может наблюдаться ухудшение состояния, когда из легкой стадии развивается тяжелая, причем в динамике порой сложно отделить одну стадию от другой, так как переход может происходить достаточно быстро. Подобный переход (поэтапное угнетение функций мозга при ухудшении состояния пациента) лежит в основе динамического подхода диагностики, основанного Н.К. Боголеповым.
Процесс нарушений сознания от видимого здоровья до комы может занимать как несколько минут, так и длиться нескольких суток в зависимости от этиологии и патогенеза. Реанимационные мероприятия, как правило, способны останавливать развитие процесса. Однако все зависит от причин, течения и своевременности принятых мер.
Шкала комы
Существуют несколько классификаций, позволяющих диагностировать этапы. При небольших отличиях друг от друга они довольно схожи и подразделяют коматозное состояние на 4 степени (кома 1 степени – кома 4 степени) и прекому, базируясь на степени угнетения центральной нервной системы. Наиболее распространена в диагностике шкала глубины коматозных состояний Глазго (по географическому названию города Глазго, в университете которого была разработана методика).
Для расширенной диагностики пользуются также версией Глазго-Питсбурга, модификациями на основе шкалы Глазго для неврологических больных, пациентов, подключенных к аппарату искусственной вентиляции легких, а также отечественной шкалой А.Р. Шахновича, разработанной в Институте Нейрохирургии им. Бурденко и основанной на оценке 14 наиболее важных неврологических признаках.
В основе оценки лежат реакции пациента: открывание глаз, речь и движение. Поскольку по мере углубления стадии первым исчезают «молодые» рефлексы, сменяясь подавлением более ранних, то в шкале оценивают произвольные реакции и основанные на глубоких рефлексах. Количественная шкала Шахновича в большей степени ориентирована на наличие/отсутствие рефлексов, чем шкала Глазго. По шкале Шахновича диагностируют семь стадий, от ясного сознания, до глубокой комы. Стадии 2-4 (по степени оглушения сознания, от умеренного и глубокого до сопора) в других классификациях обычно относят к прекоматозному состоянию.
Прекома
Прекома характеризуется оглушением сознания, дезориентацией, способностью пациента выполнять инструкции, отвечать на вопросы (не всегда, в зависимости от этапа), открывать глаза на звуки и болевые раздражители. В то же время в таком состоянии наблюдаются спутанность и нарушения сознания, гиперкинезы, сонливость (сомнолентность), переходящая в сопор (глубокий сон), также являющийся стадией прекомы. Как антагонизм сопору могут наблюдаться проявления психомоторного возбуждения, сменяющиеся вялостью.
Рефлексы сохранены, однако нарушена двигательная координация. Общее самочувствие зависит от причины острого состояния. Прекома длится в среднем 1-2 часа, без терапии сменяясь более глубоким коматозным состоянием.
Кома 1 степени
Легкая или поверхностная кома 1 степени является «легкой» лишь в сравнении с более острыми состояниями. Стойкие нарушения функций на уровне коры и подкорки головного мозга сопровождаются угнетением поверхностных рефлексов (брюшных и подошвенных), гиперкинезами, судорожными приступами, психомоторным возбуждением, явлениями автоматизма. На мышечном уровне может выявляться как гипотонус, так и гипертонус, сухожильные рефлексы обычно повышены. Наличествуют патологические стопные разгибательные рефлексы.
При коме 1 степени пациент может находиться в пограничном сознании, поворачиваться с боку на бок, открывать глаза при звуках или боли, проглатывать жидкости. Однако речь невнятна, присутствует дезориентация, дискоординация сознательных движений, затруднения при ответах на вопросы. Как правило, дыхательные процессы протекают без изменений, со стороны сердечно-сосудистой системы кома 1 степени характеризуется незначительной тахикардией, зрачки реагируют на свет. Могут наблюдаться расходящееся косоглазие и маятниковые движения глаз.
Кома 2 степени
Кома 2 степени отмечается при торможении деятельности подкорковых структур головного мозга и нарушениях, затрагивающих передние отделы ствола. На стадии комы 2 степени контакт с пациентом отсутствует, человек находится в состоянии глубокого сопора. Несмотря на то, что у пациента в состоянии «кома 2 степени» может наблюдаться двигательная активность, она является непроизвольной, движения хаотичны, вызваны зачастую фибрилляцией отдельных групп мышц, тоническими судорогами, спастическими явлениями, повышением и снижением тонуса мышц конечностей. Болевые раздражители не вызывают должную реакцию, также нет реагирования зрачков глаз, чаще всего они сужены.
При коме 2 степени может присутствовать патологическое нарушение дыхательной функции (паузы, остановки, шумы, гипервентиляция как следствие излишней глубины вдохов), нередки непроизвольные опорожнения мочевого пузыря, дефекация. Речевая деятельность отсутствует. Отмечается повышенная температура тела, потоотделение, тахикардия, резкие колебания артериального давления.
Кома 3 степени
Глубокая (атоническая) кома 3 степени тяжести, характеризуется отсутствием реакции и контактов. По шкале Глазго такому состоянию соответствует диапазон от 4 до 8 баллов.
Клиническая картина комы 3 степени внешне схожа с очень глубоким сном. Состояние характеризуется утратой сознания. Кома 3 степени может сопровождаться сохранением чувствительности некоторых болевых рецепторов, а также спастическими сокращениями отдельных групп мышц, судорогами на фоне пониженного мышечного тонуса и сухожильных рефлексов.
Зрачки расширены, реакции на световые раздражители нет. Дыхание поверхностное, частое, аритмичное, малопродуктивное, с вовлечением мускулатуры плечевого пояса. Артериальное давление снижено, кожные покровы холодные, температура тела ниже нормы. Мочеиспускание и дефекация непроизвольны.
Положительный прогноз восстановления всех функций организма после выхода из комы 3 степени неутешителен, высокий риск летального исхода.
Кома 4 степени
Риск летального исхода при коме 4 степени (запредельной стадии) приближается к 100%. Кома 4 степени – терминальное («вегетативное») состояние, свидетельствующее о патологических нарушениях функций центральной нервной системы, продолговатого мозга, коры головного мозга. Мозговая деятельность не фиксируется. Отмечается двусторонний фиксированный мидриаз (расширенный зрачок).
Рефлексы отсутствуют, развивается истинное недержание мочи и кала. Артериальное давление прогрессивно снижается. Самостоятельное дыхание при коме 4 степени отсутствует по причине угнетения всех рефлексов, пациента подключают к аппарату искусственной вентиляции легких. Без аппарата ИВЛ поддержание жизненных функций невозможно.
Часть 4. Выход из комы
Средняя длительность данного патологического состояния в среднем составляет от 1 до 3 недель. В зависимости от этиологии и терапии, а также степени тяжести комы прогноз на благоприятный выход из комы различается.
Первыми возвращаются рефлексы и вегетативные функции центральной нервной системы. При выходе из комы сознание возвращается постепенно, эпизодически, возможны проявления спутанного сознания, бреда, хаотичных движений, изредка судорог. Как правило, пациенты не помнят время, проведенное в патологическом состоянии.
Мозговая активность восстанавливается не сразу, процесс возвращения к самостоятельной жизнедеятельности нередко занимает длительное время, часть которого пациент проводит в отделении интенсивной терапии. Реабилитационные мероприятия проводятся несколькими специалистами: физиотерапевтами, массажистами, неврологами, логопедами, психиатрами и психологами. Если повреждения клеток головного мозга не были необратимыми, то возможно полное восстановление после процесса реабилитации. Уровень ухода во время пребывания в коматозном состоянии обуславливает также наличие осложнений, вызванных атрофией мышц, воспалительными или инфекционными процессами в местах пролежней и т. д.
Последствия комы
Нередко по окончании терапии состояние пациентов продолжает характеризоваться нарушениями памяти, внимания, мыслительных и речевых процессов, личностными изменениями. Отмечаются такие последствия комы, как частичные параличи, нарушения моторных навыков, судорожные приступы, склонность к вспышкам агрессии, раздражительности, депрессии. Часто отмечают неполное восстановление речевых функций, мелкой моторики, частичную амнезию.
После искусственной комы нередко наблюдаются галлюцинаторные приступы и ночные кошмары. Если медикаментозное коматозное состояние было длительным, к последствиям комы могут присоединяться воспаления подкожной клетчатки, цистит, воспаление легких, воспалительные процессы в сосудах, связанные с длительным введением медикаментов.
Клиническая смерть
Клиническая смерть – промежуточное состояние между жизнью и биологической, или истинной смертью. Характеризуется комой, отсутствием самостоятельного дыхания и сердцебиения, однако на таком этапе, когда органы еще не пострадали от гипоксии. Без реанимационных мероприятий клиническая смерть переходит в биологическую через 3-4 минуты (известны случаи пребывания в состоянии клинической смерти до 6 минут с последующим возвращением к жизни). Немедленно начатые реанимационные мероприятия оказывают значительное влияние на благоприятный прогноз выхода из клинической смерти.
Часть 5. Первая помощь при состоянии комы
Состояние комы на первых стадиях сложно отличить от потери или нарушений сознания, вызванными иными причинами. Поэтому для оказания первой помощи в таком случае необходимо вызывать бригаду скорой помощи. Если человек находится без сознания, нужно аккуратно уложить его в положение на боку для снижения риска блокады дыхательных путей языком (западание языка в горло при расслаблении мышц), расстегнуть верхние пуговицы, ослабить воротник. При признаках сознания уточнить, что болит, что предшествовало приступу, какие хронические заболевания имеются, есть ли препараты длительного приема, и ожидать приезда специалистов.
В список неотложной первой помощи пациенту в коме в условиях реанимации входят меры, обеспечивающие функциональность жизненно важных систем организма: поддержка дыхания (освобождение и санация дыхательных путей, кислородная маска, подключение к аппарату искусственной вентиляции легких) и поддержка системы кровообращения (используются медикаменты, нормализующие артериальное давление, сердечный ритм, объём и циркуляцию крови).
Проводится стабилизация шейного отдела позвоночника при подозрении на травму или при отсутствии возможности исключить травму из анамнеза. Далее проводится общее симптоматическое лечение (в соответствии с симптоматикой) противосудорожными, противорвотными, седативными препаратами, снижение температуры тела, промывание желудка, введение витамина В1, глюкозы, антибиотиков.
При точном установлении причин, спровоцировавших состояние, проводится специфическая терапия, направленная на устранение основного заболевания, нарушений или повреждений, а также осложнений, вызванных нахождением пациента в коматозном состоянии.
Кома – тяжелое осложнение патологических состояний, угрожающее летальным исходом. Разновидности ее многочисленны, что часто затрудняет диагностику и выбор терапевтической деятельности. Терапия проводится исключительно в условиях отделения реанимации и направлена на сохранение максимальной жизнедеятельности клеток головного мозга.
Что такое искусственная кома и чем она отличается от обычной
Чтобы ввести человека в искусственную кому, врачи используют специальные препараты. Человека поддерживают в таком состоянии до тех пор, пока не излечат заболевание.

Человек в искусственной коме находится под наблюдением специалистов. И хотя подобная процедура является большим стрессом для организма, в особых случаях она необходима чтобы сохранить жизнь пациента.
Что такое искусственная кома
Искусственная кома не является естественным состоянием человеческого организма. Однако, прежде чем дать ей определение, давайте разберёмся с тем, что специалисты называют обычной комой.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
Как правило, в состояние обычной комы или коматоза человек попадает при тяжелой болезни или в случае травмы, при этом находясь без сознания. В этом состоянии угасают все рефлексы, уменьшается пульс и частота дыхательных движений. Обычно такое состояние связано с недостаточным кровообращением в головном мозге или повреждением нервных клеток. Если вовремя не оказать человеку помощь, то естественная кома может привести к летальному исходу. Звучит страшно, и если остановиться только на этом, то может быть непонятным, зачем человека вводят в искусственную кому специально.
Дело в том, что она, в отличии от обычной, спасает жизни. Зачастую пациента вводят в искусственную кому для того, чтобы провести сложное операбельное вмешательство. Для введения человека в такое состояние врачи вводят ему в кровь специальные седативные препараты, которые снижают болевую чувствительность и угнетают рефлексы.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
Именно поэтому другое распространённое название данной процедуры — медикаментозная кома.
Искусственная медикаментозная кома получила наибольшее распространение в ХХ веке, благодаря чему, удалось спасти сотни тысяч жизней. О том же, кто придумал искусственную кому, как седацию при проведении операций, специалисты до сих пор окончательно не определились.
Photo by National Cancer Institute on Unsplash
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
Сколько находятся в искусственной коме
Пребывание в подобном бессознательном состоянии зависит от первоначальной тактики лечения, которой придерживается пациент и сопровождающий его врач. Обычно держат в искусственной коме ровно столько сколько нужно для проведения тех или иных операций. В целом такая процедура может быть кратковременной или долговременной. Они разнятся между собой и в первую очередь тем, как будет чувствовать себя человек после искусственной комы.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
Первый вид искусственной комы используют в качестве безопасной и дешёвой замены наркозу. Введение человека в медикаментозный сон помогает во многих терапевтических и диагностических операциях, например, при аборте или колоноскопии. В этом случае выводят из искусственной комы почти как после обычного, но сильного наркоза.
Операции в искусственной коме не редкость. Большинство людей пребывают в подобном состоянии именно из-за хирургического вмешательства.
Photo by Sharon McCutcheon on Unsplash
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
Второй вид — продлённая кома — применяется в основном в нейрохирургии. Здесь вводят в искусственную кому прежде всего чтобы не допустить возникновение у человека приступов эпилепсии и болевого шока. Так же при данном виде искусственной комы происходит вентиляция легких специальным аппаратом. Дело в том, что при нахождении в сознании, человек со здоровыми лёгкими не сможет синхронно работать с аппаратом, поэтому его и погружают в бессознательное состояние.
В случае продленной комы врачи постоянно наблюдают за пациентом, потому как увеличение времени пребывания в этом состоянии повышает и риски для здоровья. Чтобы вывести человека из медикаментозной комы, врачи просто прекращают введение препаратов в организм и через некоторое время пациент начинает приходить в сознание.