Особо опасные инфекции (ООИ) — условная группа инфекционных заболеваний, представляющих исключительную эпидемическую опасность. Перечень и меры профилактики распространения ООИ были закреплены в Международных медико-санитарных правилах (ММСП), принятых 22-й сессией Всемирной ассамблеи здравоохранения ВОЗ 26 июля 1969 года. В 1970 году 23-я ассамблея ВОЗ исключила из перечня карантинных инфекций сыпной и возвратный тифы. С поправками 1981 года список включал лишь три заболевания: чуму, холеру и сибирскую язву.
В настоящее время в мировой медицине нет единых стандартов насчет того, какие инфекции следует причислять к особо опасным. Перечни таких инфекций различны в различных регионах, могут дополняться новыми заболеваниями и, наоборот, исключать некоторые инфекции.
Отечественные эпидемиологи придерживаются перечня, в который входят 5 особо опасных инфекций:
- сибирская язва;
- холера;
- чума; туляремия;
- желтая лихорадка (а также сходные с ней лихорадки Эбола и Марбург).
КРАТКАЯ ЭПИДЕМИОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА ООИ
|
Наименование инфекции |
Источник инфекции |
Путь передачи |
Инкуб. период |
|---|---|---|---|
|
Натуральная оспа |
Больной человек |
Воздушно-капельный, воздушно-пылевой, контактно-бытовой |
14 дней |
|
Чума |
Грызуны, человек |
Трансмиссивный- через блох, Воздушно-капельный, возможно другие |
6 дней |
|
Холера |
Больной человек |
Водный, пищевой |
5 дней |
|
Жёлтая лихорадка |
Больной человек |
Трансмиссивный – комар Аэдес-Египти |
6 дней |
|
Лихорадка Ласа |
Грызуны, больной человек |
Воздушно-капельный, воздушно-пылевой, контактный, парентеральный |
21 день (от 3 до 21 дня, чаще 7-10) |
|
Болезнь Марбурга |
Больной человек |
Воздушно-капельный, контактный через коньюктиву глаз, параптеральный |
21 день (от 3 до 9 дней) |
|
Лихорадка Эбола |
Больной человек |
Воздушно-капельный, контактный через коньюктиву глаз, параптеральный |
21 день (чаще до 18 дней) |
|
Оспа обезьян |
Обезьяны, больной человек до 2-ого контакта |
Воздушно-капельный, воздушно-пылевой, контактно-бытовой |
14 дней (от 7 до 17 дней) |
ОСНОВНЫЕ СИГНАЛЬНЫЕ ПРИЗНАКИ ООИ
ЧУМА – острое внезапное начало, озноб, температура 38-40?С, резкая головная боль, головокружение, нарушение сознания, бессонница, гиперемия коньюктив, возбуждение, язык обложен (меловой), развиваются явления нарастающей сердечно-сосудистой недостаточности, Через сутки развиваются характерные для каждой формы признаки болезни:
Бубонная форма: бубон резко болезненный, плотный, спаянный с окружающей подкожной клетчаткой, неподвижен, максимум его развития — 3-10 дней. Температура держится 3-6 дней, общее состояние тяжёлое.
Первично-лёгочная: на фоне перечисленных признаков появляются боли в грудной клетке, одышка, бред, кашель появляется с самого начала болезни, мокрота часто пенистая с прожилками алой крови, характерно несоответствие между данными объективного обследования лёгких и общим тяжёлым состоянием больного. Продолжительность болезни 2-4 дня, без лечения 100% летальность;
Септемическая: ранняя тяжёлая интоксикация, резкое падение АД, кровоизлияние на коже, слизистых, кровотечение из внутренних органов.
ХОЛЕРА – лёгкая форма: потеря жидкости, потеря собственного веса встречается у 95% случаях. Начало болезни – острое урчание в животе, послабление стула 2-3 раза в сутки, может быть 1-2 кратная рвота. Самочувствие больного не нарушается, сохраняется работоспособность.
Средняя форма: потеря жидкости 8% собственного веса, встречается в 14% случаев. Начало внезапное, урчание в животе, неопределённые интенсивные боли в животе, затем жидкий стул до 16-20 раз в сутки, который быстро теряет каловый характер и запах, зелёной, жёлтой и розовой окраски рисового отвара и разведённого лимона, дефектация без позывов неудержимая (за 1 раз выделяется 500-100мл., характерно увеличение стула с каждой дефектацией). Вместе с поносом появляется рвота, ей не предшествует тошнота. Развивается резкая слабость, появляется неутолимая жажда. Развивается общий ацидоз, уменьшается диурез. Падает кровяное давление.
Тяжёлая форма: алгид развивается при потере жидкости и солей свыше 8% к весу тела. Клиника типична: резкое исхудание, запавшие глаза, сухие склеры.
ЖЁЛТАЯ ЛИХОРАДКА: внезапное острое начало, сильный озноб, головные и мышечные боли, высокая температура. Больные безопасны, состояние их тяжёлое, наступает тошнота, мучительная рвота. Боли под ложечкой. Через 4-5 дней после кратковременного падения температуры и улучшения общего состояния наступает вторичный подъём температуры, появляется тошнота, рвота желчью, носовое кровотечение. В этой стадии характерны три сигнальных признака: желтуха, кровоизлияние, понижение выделения мочи.
ЛИХОРАДКА ЛАССА: в раннем периоде симптомы: — патология часто не специфична, постепенное повышение температуры, озноб, недомогание, головная и мышечная боли. На первой неделе заболевания развивается тяжёлый фарингит с появлением белых пятен или язв на слизистой глотки, миндалин мягкого неба, затем присоединяются тошнота, рвота, диарея, боли в груди и животе. На 2-й неделе диарея проходит, но боли в животе и рвота могут сохраняться. Нередко бывает головокружение, снижения зрения и слуха. Появляется пятнисто-папулезная сыпь.
При тяжёлой форме нарастают симптомы токсикоза, кожа лица и груди становится красной, лицо и шея отёчны. Температура около 40?С, сознание спутанное, отмечается олигурия. Могут появляться подкожные кровоизлияния на руках, ногах, животе. Нередки кровоизлияния в плевру. Лихорадочный период длится 7-12 дней. Смерть чаще наступает на второй неделе болезни от острой сердечно-сосудистой недостаточности.
Наряду с тяжёлыми, встречаются лёгкие и субклинические формы заболевания.
БОЛЕЗНЬ МАРБУРГА: острое начало, характеризуется лихорадкой, общим недомоганием, головной болью. На 3-4 день болезни появляются тошнота, боли в животе, сильная рвота, понос (диарея может продолжаться несколько дней). К 5-му дню у большинства больных сначала на туловище, затем на руках, шее, лице появляется сыпь, коньюктивит, развивается геморрагический диатез, который выражается в появлении питехий на коже, эмаптемы на мягком небе, гематурия, кровотечения из дёсен, в местах шприцевых колов и др. Острый лихорадочный период длится около 2-х недель.
ЛИХОРАДКА ЭБОЛА: острое начало, температура до 39С, общая слабость, сильные головные боли, затем боли в области шейных мышц, в суставах мышц ног, развивается коньюктивит. Нередко сухой кашель, резкие боли в груди, сильная сухость в горле и глотке, которые мешают есть и пить и часто приводят к появлению трещин и язв на языке и губах. На 2-3 день болезни появляются боли в животе, рвота, понос, через несколько дней стул становится дёгте образным или содержит яркую кровь.
Диарея часто вызывает дегидратацию различной степени. Обычно на 5-й день больные имеют характерный внешний вид: запавшие глаза, истощение, слабый тургор кожи, полость рта сухая, покрыта мелкими язвами, похожими на афтозные. На 5-6 день болезни сначала на груди, затем на спине и конечностях появляется пятнисто-потулезная сыпь, которая через 2-е суток исчезает. На 4-5 день развивается геморрагический диатез (кровотечения из носа, дёсен, ушей, мест шприцевых уколов, кровавая рвота, мелена) и тяжёлая ангина. Часто отмечаются симптомы, свидетельствующие о вовлечении в процесс ЦНС – тремор, судороги, парестезия, менингиальные симптомы, заторможенность или наоборот возбуждение. В тяжёлых случаях развивается отёк мозга, энцефалит.
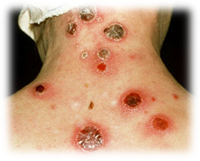
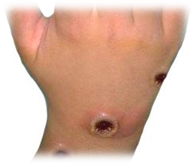
ОСПА ОБЕЗЬЯН: высокая температура, головная боль, боли в крестце, мышечные боли, гиперемия и отёчность слизистой зева, миндалин, носа, часто наблюдаются высыпания на слизистой ротовой полости, гортани, носа. Через 3-4 дня температура снижается на 1-2- С, иногда до субфебрильной, общетоксические явления проходят, самочувствие улучшается. После снижения температуры на 3-4 день появляется сыпь сначала на голове, затем на туловище, руках, ногах. Продолжительность высыпания 2-3 дня. Высыпания на отдельных частях тела происходят одновременно, преимущественная локализация сыпи на руках и ногах, одновременно на ладонях и подошвах. Характер сыпи -папулёзно – ведикулёзная. Развитие сыпи – от пятна до пустулы медленно, в течение 7-8 дней. Сыпь мономорфозная (на одной стадии развития – только папулы, везикулы, пустулы и корни). Везикулы при проколе не спадаются (многокамерные). Основание элементов сыпи плотное (наличие инфильтратов), воспалительный ободок вокруг элементов сыпи узкий, чётко очерченный. Пустулы образуются на 8-9 день болезни (6-7 день появления сыпи). Температура снова повышается до 39-40?С, состояние больных резко ухудшается, появляются головные боли, бред. Кожа становится напряжённой, отёчной. Корки образуются на 18-20 день болезни. Обычно имеются рубцы после отпадания корок. Имеется лимфаденит.
В целях личной профилактики необходимо помнить следующее:
- употреблять только гарантированно безопасную воду и напитки (кипяченая вода, питьевая вода и напитки в фабричной расфасовке),
- не употреблять лед и мороженое, если нет уверенности в том, что они приготовлены из безопасных продуктов,
- избегать употребления сырых морепродуктов,
- тщательно мыть фрукты, овощи безопасной проточной водой, ошпаривать кипятком,
- избегать питания с лотков и в не сертифицированных государством кафе и ресторанах,
- принимать пищу, которая подверглась тщательной кулинарной обработке и остается горячей, когда подается на стол,
- купаться только в специально отведенных местах, не допускать попадания воды в рот,
- тщательно следить за чистотой рук, мыть их с мылом перед приготовлением и приемом пищи, перед кормлением ребенка, после каждого посещения туалета, не допускать скопления грязи под ногтями,
- соблюдать чистоту в квартире и местах общего пользования,
- оберегать от мух пищевые продукты, не оставлять еду открытой, грязную посуду сразу убирать и мыть,
- особенно тщательно предохранять от загрязнения пищевые продукты, которые употребляются без предварительной тепловой обработки, молоко кипятить,
- соблюдать личную гигиену,
- при выезде в регионы где регистрируются ООИ, делать профилактические прививки от этих заболеваний
- при появлении первых признаков любого кишечного расстройства, высокой температуры необходимо обратиться за медицинской помощью.
Особо опасными инфекциями называются заболевания инфекционной природы, представляющие чрезвычайную эпидемическую опасность для окружающих.
Особо опасные инфекции появляются внезапно, распространяются молниеносно, охватывая значительную часть населения в кратчайшие сроки. Такие инфекции протекают с ярко-выраженной клинической картиной, как правило, имеют тяжелое течение и высокую летальность.
На сегодняшний день Всемирной организацией здравоохранения (ВОЗ) в список особо опасных инфекций включено более 100 заболеваний.
Также установлен перечень карантинных инфекций: полиомиелит, чума (легочная форма), холера, желтая лихорадка, натуральная оспа, лихорадка Эбола и Марбург, грипп (новый подтип), острый респираторный синдром (ТАРС).
В странах с жарким климатом распространены особо опасные инфекционные заболевания, такие как холера, лихорадки Денге, Зика, желтая лихорадка, чума, малярия и ряд других. Ежегодно в Российской Федерации регистрируются завезенные случаи заболеваний малярией, тропическими гельминтозами.
Ежегодно около 10-13 млн. российских граждан выезжает за рубеж для целей туризма и около 1 млн. граждан в командировки, деловые поездки. В нашу страну въезжает более 3,5 млн. иностранцев с туристическими и деловыми целями, в том числе, из стран с неустойчивой эпидемиологической обстановкой.
Перечень особо опасных инфекций для России:
-
Чума
-
Холера
-
Натуральная оспа
-
Желтая лихорадка
-
Сибирская язва
-
Туляремия
 |
Общие признаки особо опасных инфекций: |
-
Повышение температуры тела до 400С и выше
-
Озноб, резкая головная боль
-
Покраснение лица
-
Тошнота, рвота, боли в животе
-
Сыпь, кровоизлияния
-
Кровотечения из внутренних органов
-
Увеличение лимфоузлов.
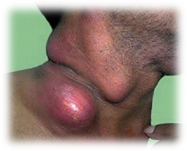 |
Чума – острое заразное заболевание |
Заражение происходит через кожу либо в результате укуса блохи, либо при попадании палочек чумы в ранку при нарушении кожных покровов (разделка туш инфицированного животного, снятие шкуры). Наиболее частая форма чумы при заражении через кожу – бубонная. В этом случае возбудитель задерживается в ближайшем от места укуса лимфатическом узле, этот узел воспаляется, становится заметным, болезненным. Припухлость лимфатического узла называется бубоном.
Для предохранения себя от заражения чумой необходимо:
-
Не располагаться на отдых вблизи нор грызунов
-
Избегать контакта с больными, особенно остролихорадящими людьми
-
При повышении температуры тела или увеличении лимфатических узлов немедленно обратиться к врачу.
 |
Туляремия – основные источники инфекции для человека – водяные крысы, ондатры, зайцы, полевки, домовая мышь. |
Заражение происходит при контакте с инфицированными грызунами (отлов, разделка туш, снятие шкурок) и водой, загрязненной выделениями грызунов. Возбудитель попадает в кровь человека через незащищенную кожу рук. На сельскохозяйственных работах — во время уборки урожая, при употреблении продуктов питания, к которым прикасались больные туляремией мыши, при употреблении в пищу недожаренного мяса. При употреблении загрязненной воды из открытых водоемов (например, в колодец могли попасть больные животные).При укусах кровососущими членистоногими (комары, слепни, клещи).
Как защититься?
1 – вакцинация. Проводится по эпидемическим показаниям.
2 – борьба с грызунами; защита продуктов питания при хранении; использование защитной одежды.
Источник инфекции – больные животные. Больные люди не заразны.
 |
Сибирская язва — острое инфекционное заболевание с преимущественно контактным механизмом передачи возбудителя инфекции, сопровождающееся лихорадкой и развитием специфического поражения кожи в виде серозно-геморрагического воспаления с некрозом, отека. |
Заболеваемость носит преимущественно профессиональный характер, единичные и групповые случаи регистрируются в сельской местности в летне-осенний период, но возможны в любое время года.
Источник инфекции — больные или павшие от сибирской язвы сельскохозяйственные животные. Инфекция передается через микротравмы, употребление продуктов, не прошедших термическую обработку, воздушно-пылевым путем, а также при укусах насекомыми (слепни).
Как защититься?
1. Специфическая профилактика по эпидемическим показаниям.
2. Вакцинация домашних животных.
3. Соблюдение правил захоронения павших животных и устройства скотомогильников;
4. Соблюдение правил техники безопасности при работе со скотом и животноводческим сырьем.
5. Мясо, молоко больных животных подлежат уничтожению, а шкуры, шерсть, щетины обеззараживаются.
6. Лица, подвергшиеся риску заражения подлежат медицинскому наблюдению в течение 2 недель. Им проводится экстренная химиопрофилактика.
7. При подозрении на заболевание — экстренная госпитализация.
8. В помещении, где находился больной, проводится заключительная дезинфекция.
 |
Холера – острое инфекционное заболевание, сопровождающееся поражением тонкого кишечника, с развитием поноса и рвоты. В результате развивается сильнейшее обезвоживание, влекущее за собой нарушение работы сердца, почек, печени. В случае неоказания медицинской помощи больному, смерть наступает в течение нескольких часов. |
Заражение происходит через воду, пищевые продукты, предметы, руки, загрязненные холерными вибрионами.
Для предохранения себя и окружающих от заражения холерой необходимо:
-
Перед выездом в страны, неблагополучные по холере пройти вакцинацию.
-
Строго должны соблюдаться правила личной гигиены – мытье рук.
- Пищевые продукты должны быть защищены от мух.
-
При появлении диареи – своевременно обратиться к врачу.
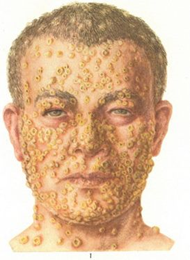 |
Натуральная оспа. Несмотря на прекращение передачи вируса от оспы от человека человеку и незначительную вероятность возврата оспы за счет инфицирования, например, в лаборатории, или в случае биотерроризма, информация об этой инфекции должна циркулировать в обществе. |
Возбудитель инфекции передается контактным, воздушно-капельным путем, от здоровых носителей, способен сохранять жизнеспособность на одежде и постельном белье.
Симптомы: общая интоксикация, характерные высыпания, покрывающие кожу и слизистые. Больные, перенесшие оспу частичную или полную потерю зрения и практически во всех случаях оставшимися после язв рубцами.
1. Вакцинация против оспы
2. Не посещать места массового скопления людей, не заходить в помещения, где находятся остролихорадящие люди.
3. Немедленно обратиться к врачу при появлении недомогания, общей слабости, болей в горле, при повышении температуры.
 |
Желтая лихорадка – это острое вирусное заболевание, передающееся комарами и характеризующееся тяжелыми изменениями со стороны крови, высокой температурой тела, поражением печени и почек. |
При молниеносно протекающей форме болезни больной умирает через 3—4 дня.
Осложнения заболевания — гангрена конечностей, мягких тканей; сепсис (в случае присоединения вторичной инфекции).
Как защититься?
1. При выезде в страны, неблагополучные по заболеваниям желтой лихорадкой, сделать прививку, защищающую от заболевания в течение 10 лет. Вакцинация проводится за 30 дней до планируемой поездки
2. Предохранять себя от укусов комаров, защищать места отдыха сетками, плотной закрывать окна и двери.
 |
Выезжая в страны, потенциально опасные по вероятности инфицирования особо опасными инфекциями, заранее уточняйте у туроператоров, в территориальных отделах Роспотребнадзора об эпидемической ситуации в месте, куда планируется поездка, обратитесь к врачу с целью проведения вакцинации перед выездом. |
Находясь на отдыхе, избегайте посещения болотистых местностей, лесов и парков с густой растительностью. В случае, если нет возможности избежать посещения – наденьте одежду, исключающую возможность укусов насекомых – с длинными рукавами, брюки, головной убор.
Как предотвратить укусы насекомых:
-
Существует 2 основных пути профилактики укусов насекомых – репелленты и настороженность (избегание укусов).
-
В помещениях должны быть сетки на окнах и дверях, если сеток нет – окна должны быть закрыты. Желательно наличие кондиционера.
-
Репеллент наносить на кожу каждые 3-4 часа в период между сумерками и рассветом.
-
Если комары проникают в помещение, над кроватями должна быть сетка, заправленная под матрас, убедиться, что сетка не порвана и под ней нет комаров.
-
В помещениях, предназначенных для сна использовать аэрозоли и специальные спирали
-
Одежда должна быть закрытая.
В случае появления признаков инфекционного заболевания (недомогание, жар, головная боль), обнаружения следов укусов кровососущих насекомых, появления высыпаний или любых других кожных проявлений — немедленно обратиться к врачу.
«Болезни вызывающие трепет»
Есть болезни, одно лишь название которых вызывает у нас трепет. Медики относят их в особую категорию, называемую «особо опасные инфекции», или ООИ. Существует перечень особо опасных инфекций, созданный Всемирной организацией здравоохранения (ВОЗ), а также меры профилактики, прописанные в одном из базовых документов этой организации – «Международных медико-санитарных правилах».
Впервые взять ООИ под контроль попытались еще в XIX веке, когда содружество ведущих стран мира определило максимальный и минимальный карантин для чумы, оспы и холеры, правила для въезда в порты, а также договорилось относительно обмена информацией об этих заболеваниях. Но лишь через сто лет были сформулированы полноценные правила для всеобщего пользования и перечень ООИ.
Действующий перечень этих заболеваний разделен на две группы.
В первой находятся болезни, которые являются необычными и могут оказывать серьезное влияние на здоровье. Сюда относятся натуральная оспа, полиомиелит (вызванный диким полиовирусом), и ТОРС (тяжелый острый респираторный синдром).
Во вторую группу попали болезни, все случаи которых оцениваются как опасные и потенциально угрожающие человечеству в целом, поскольку данные заболевания имеют тяжелые последствия для здоровья людей, и способны стремительно распространяться в мировом масштабе — это: легочная форма чумы, холера, желтая лихорадка, лихорадки Ласса, Маргбург, Эбола, Западного Нила, денге, Рифт-Валли, туляремия, бешенство.
Кроме инфекций, перечисленных в вышеупомянутом перечне, существуют так называемые «карантинные инфекции», список которых определяется отдельно взятым государством, регионом, городом или даже отдельным населенным пунктом.
Холера — опасное инфекционное заболевание, характеризующиеся сильнейшим обезвоживанием организма, при отсутствии своевременного лечения может привести к смертельному исходу. Возбудители проникают в организм человека вместе с инфицированной водой, напитками, соками или пищей. Наиболее опасными являются продукты, которые не подвергаются тепловой обработке: салаты, сырые овощи и фрукты, молоко, морепродукты. Заражение может произойти также во время купания в случайных водоёмах. Инкубационный период составляет от нескольких часов до 5 дней. Характерные признаки холеры – понос, рвота, что приводит к обезвоживанию организма. При появлении первых признаков заболевания необходимо немедленно обраться к врачу.
Геморрагическая лихорадка Эбо́ла— острая вирусная высококонтагиозная болезнь, вызываемая вирусом Эбо́ла. Редкое, но крайне опасное заболевание. Вспышки эпидемии зафиксированы в Центральной и Западной Африке, летальность составляла от 25 до 90 %.
Передача вируса происходит через слизистые оболочки, а также микротравмы кожи, попадая в кровь человека .
Заболевание начинается с сильной слабости, сильной головной боли, болей в мышцах, диареи, болей в животе, ангины]. Позднее появляется сухой кашель и колющие боли в грудной клетке, развиваются признаки обезвоживания, рвота, сыпь (примерно у 50 % заболевших). В 40-50 % случаев начинаются кровотечения из желудочно-кишечного тракта, носа, влагалища и десен.
Надежной вакцины от лихорадки Эбола на данный момент не существует.
Путешественникам, посещающим регионы, где зафиксированы вспышки болезни, рекомендуется соблюдать гигиену, избегать контактов с кровью и любыми человеческими выделениями, а также выделениями приматов.
Туляремия — зоонозная инфекция, имеющая природную очаговость. Характеризуется интоксикацией, лихорадкой, поражением лимфатических узлов. Возбудитель заболевания — мелкая бактерия Francisella tularensis. Инфекция передается человеку или непосредственно при контакте с животными (охота), или через заражённые пищевые продукты и воду, реже аспирационным путем (при обработке зерновых и фуражных продуктов, обмолоте хлеба), кровососущими членистоногими (слепень, клещ, комар и др.).
Болезнь начинается остро с внезапного подъёма температуры до 38,5—40°С. Появляется резкая головная боль, головокружение, боли в мышцах ног, спины и поясничной области, потеря аппетита. В тяжелых случаях может быть рвота, носовые кровотечения.
Специфическая профилактика (вакцинация) проводится живой туляремийной вакциной.
Чума — острая, особо опасная зоонозная трансмиссивная инфекция с тяжёлой интоксикацией и серозно-геморрагическим воспалением в лимфатических узлах, лёгких и других органах, а также возможным развитием сепсиса. Возбудитель — грамотрицательная неподвижная факультативно-анаэробная бактерия Y. pestis рода Yersinia семейства Enterobacteriaceae.
Основной резервуар и источник инфекции — дикие грызуны (почти 300 видов), распространённые повсеместно — сурки, суслики, песчанки, полёвки, пищухи, синантропные крысы ( серая крыса, или пасюк, живущая в канализационных трубах больших городов, чёрная крыса, обитающая на судах и в домах, александрийская, или египетская, чёрная крыса).
Инкубационный период составляет 3-6 сут (при эпидемиях или септических формах сокращается до 1-2 дней); максимальный срок инкубации — 9 дней.
Характерно острое начало болезни, выражающееся быстрым нарастанием температуры тела до высоких цифр с потрясающим ознобом и развитием выраженной интоксикации. Характерны жалобы больных на боли в области крестца, мышцах и суставах, головную боль. Возникают рвота (нередко кровавая), мучительная жажда. Уже с первых часов заболевания развивается психомоторное возбуждение. Больные беспокойны, чрезмерно активны, пытаются бежать («бежит, как очумелый»), у них появляются галлюцинации, бред.
Согласно клинической классификации чумы, предложенной Г.П. Рудневым (1970), выделяют локальные формы заболевания (кожную, бубонную, кожно-бубонную), генерализованные формы (первично-септическую и вторично-септическую), внешнедиссеминированные формы (первично-лёгочную, вторично-лёгочную и кишечную). В комплексе мер профилактики и борьбы с чумой решающая роль принадлежит мероприятиям, исключающим завоз инфекции из других стран и предупреждающим возникновение заболеваний в энзоотических очагах.
В целях личной профилактики необходимо помнить следующее:
— употреблять только гарантированно безопасную воду и напитки (кипяченая вода, питьевая вода и напитки в фабричной расфасовке),
— не употреблять лед и мороженое, если нет уверенности в том, что они приготовлены из безопасных продуктов,
— избегать употребления сырых морепродуктов,
— тщательно мыть фрукты, овощи безопасной проточной водой, ошпаривать кипятком,
— избегать питания с лотков и в не сертифицированных государством кафе и ресторанах,
— принимать пищу, которая подверглась тщательной кулинарной обработке и остается горячей, когда подается на стол,
— купаться только в специально отведенных местах, не допускать попадания воды в рот,
— тщательно следить за чистотой рук, мыть их с мылом перед приготовлением и приемом пищи, перед кормлением ребенка, после каждого посещения туалета, не допускать скопления грязи под ногтями,
— соблюдать чистоту в квартире и местах общего пользования,
— оберегать от мух пищевые продукты, не оставлять еду открытой, грязную посуду сразу убирать и мыть,
— особенно тщательно предохранять от загрязнения пищевые продукты, которые употребляются без предварительной тепловой обработки, молоко кипятить,
— соблюдать личную гигиену,
— при выезде в регионы где регистрируются ООИ, делать профилактические прививки от этих заболеваний
— при появлении первых признаков любого кишечного расстройства, высокой температуры необходимо обратиться за медицинской помощью.
Врач эпидемиолог ОЭЭ
ФФБУЗ «Центр гигиены и эпидемиологии
по Свердловской области в г. Н. Тагил,
Пригородному , Верхнесалдинскому районам,
г. Н.Салда, г. Кировград и Невьянскому району»
Н.В. Янина
ООИ
– группа острых заразных заболеваний
ч-ка, для которых характерно:
1)
высокая контагиозность и быстрое
распространение
2)
развитие эпидемий и пандемий
3)
тяжелое клиническое течение
4)
высокая летальность (иногда в первые
часы болезни)
Классификация
ООИ:
1.
Конвенционные – на эти инфекции
распространяется действие международных
санитарных правил: а) бактериальные:
чума (инфекционная доза 6-10 МБ), холера,
б) вирусные: оспа обезьян, геморрагические
вирусные лихорадки
2.
Инфекции, подлежащие международному
надзору, но не требующие проведения
совместных мероприятий: а) бактериальные:
сыпной и возвратный тифы, ботулизм,
столбняк б) вирусные: ВИЧ, полиомиелит,
грипп, бешенство, ящур в) протозойные
(малярия)
3.
Не подлежат надзору ВОЗ, контроль
регионарный: а) бактериальные: сибирская
язва, туляремия, бруцеллез
Тактика врача при
ООИ:
1.
Строгая изоляция в месте обнаружения
патогена.
2.
Текущая дезинфекция.
3.
Сообщить: в санэпидемстанцию, больницу,
скорую помощь.
4.
Транспортируются специальным транспортом,
все подвергается заключительной
дезинфекции. Взятие материала и
транспортировка в более жестких условиях
(система стекло-металл-металл).
Осуществляется только медицинскими
работниками, не более 3,5 часов.
5.
Место нахождения больного объявляется
в карантине. Запрещаются потоки больных
(не принимают и не выписывают), везде
устанавливаются посты наблюдения, берут
материал для исследования у всех лиц в
очаге инфекции, выявляют всех контактных
лиц, контактных лиц изолируют на время
максимального инкубационного периода,
проводится профилактика.
6.
Обработка сред обитания МБ, обеззараживание
трупов и их захоронение.
При
подозрении на чуму (первая группа):
работает специально обученный персонал,
строгий изоляционный режим, соблюдение
техники безопасности, специальный
скафандр, персонал по возможности
вакцинирован и т.п. Необходимо исключить
вынос инфекции за пределы лаборатории
и очага заражения.
Методы диагностики
ООИ.
113.
. Возбудитель холеры.
-
Классификация:
факультативные анаэробные палочки,
с.Vibrionaceae,
p.
Vibrio,
V.
cholerae. -
Морфология:
Гр-, слегка изогнутая палочка, монотрих,
спор и капсул не образует, подвижна -
Тип питания:
хемоорганотроф. -
Биологические
свойства:
а)
хорошо растут на простых средах со
щелочной реакцией
б)
ферментируют гл, сахарозу, мальтозу с
образованием кислоты
5.
АГ структура:
Н-АГ (видоспецифический) и О-АГ
(типоспецифический). По О-АГ – три
серотипа (компоненты А, В и С).
6.
Факторы
патогенности:
1)
факторы проникновения (жгутик, муциназа)
2)
фактор адгезии (филаментоподобное
вещество)
3)
белковые токсины:
а)
холероген (экзотоксин) – функциональный
блокатор (нарушает водно-солевой обмен,
внутриклеточный транспорт, межклеточные
контакты)
б)
нейраминидаза – усиливает действие
холерогена
в)
эндотоксин (ЛПС) – защита от фагоцитоза.
Проникновение
в слизистую тонкой кишки
адгезия на энтероцитах
колонизация слизистой кишки
секреция белковых токсинов. Холероген
связывается со специфическим рецептором
энтероцитов — ганглиозидом. Нейраминидаза
усиливает действие холерогена. Комплекс
холероген-специфический рецептор
активирует аденилатциклазу. цАМФ
регулирует посредством ионного насоса
секрецию воды и электролитов из клетки
в просвет кишечника. В результате
слизистая тонкой кишки начинает
секретировать огромное количество
изотонической жидкости, которую не
успевает всасывать толстая кишка.
Начинается профузный понос изотонической
жидкостью.
7.
Клинические
проявления:
инкубационный период 2-3 дня. Болезнь
обычно начинается остро. Первым клинически
выраженным признаком является профузный
понос. Испражнения напоминают рисовый
отвар. Рвота обычно появляется внезапно
вслед за поносом без предшествующей
тошноты, по виду рвотные массы также
похожи на рисовый отвар. Болей в животе
нет. Больные ощущают нарастающую
слабость, сухость во рту, боли и судорожные
подергивания в мышцах. Тяжесть течения
болезни определяется степенью
обезвоживания организма.
8.
Иммунитет:
непродолжительный, ГИО (антитоксические
и антибактериальные АТ).
9.
Эпидемиология.
Источник – больной человек или носитель,
ОПЗ – алиментарно, иногда контактно.
Чувствителен к дезинфектантам и АБ.
10.
Профилактика:
а) неспецифическая: выявление больных,
носителей, людей, контактировавших с
ними, санитарно-гигиенический контроль
за питанием и водоснабжением б)
специфическая: холерная вакцина (убитая)
и холероген-анатоксин.
11.
Лечение:
тетрациклины.
12. Диагностика:
Обследованию
подлежат не только больные, но обязательно
все люди в очаге для выявления скрытых
форм и бактерионосителей. Забор материала
проводится в условиях, обеспечивающих
полную безопасность персонала и внешней
среды, обязательно медицинским работником.
Материал от больного берется индивидуально,
от подозреваемых лиц — можно объединять
по несколько проб.
Материал для
исследования:
испражнения, кусочки кишечника от
трупов, пищевые продукты, вода, объекты
внешней среды. Пересылка материала
осуществляется медицинским работником
в течение не более 3,5 часов в системе
стекло-впитывающий материал-металл
с приложением сопроводительного письма,
в котором указаны паспортные данные
больного, предполагаемый диагноз, время
взятия материала, и пометкой
«бактериологическое загрязнение».
1. Бактериологическая
диагностика:
классическая и ускоренная.
Классическое
исследование: проводят поэтапно, через
каждые 6 часов.
1-й этап:
а) посев материала
для обогащения на 1% пептонную воду;
б) микроскопия
материала (окраска по Граму и фуксином);
в) посев материала
на щелочной агар и среду TCBS (тиосульфатцитрат-
бромтимоловый
синий, сахароза). Посевы помещают в
термостат;
2-й этап (через 6
часов):
а) вырастает пленка
на пептонной воде, делают пересев на
вторую пептонную воду для дальнейшего
обогащения;
б) пересев из первой
пептонной воды на щелочной агар и среду
TCBS;
3-й этап (через 12
часов):
а) исследование
роста на второй пептонной воде (аналогично
первой);
б) изучение чашек
первичного посева: — описание колоний
(желтые на TCBS, прозрачные голубоватые
на щелочном агаре; — микроскопия;
-определение подвижности; — постановка
РА на стекле с 0-1, Инаба и Огава сыворотками;
— просмотр колоний в стереоскопическом
микроскопе (голубоватый цвет); — пересев
на двухсахарную лактозо-сахарозную
среду. На этом этапе может быть дан
предварительный ответ;
4-й этап (через 18
часов) — изучение выросшей культуры:
а) учет изменения
лактозо-сахарозной среды (разложение
сахарозы в столбике без газа);
б) мазок по Граму;
в) идентификация
по ряду признаков.
Ускоренное
исследование подразделяется на ускоренный
метод индикации микроба, антигена и
ускоренную идентификацию.
1. Ускоренная
индикация — поиск микроба непосредственно
в материале или после подращивания в
пептонной воде следующими методами:
а) микроскопия (по
Граму и фуксином и на подвижность);
б) прямая РИФ;
в) р. иммобилизации
под действием сыворотки 0-1;
г) РА растущих
культур (материал засевается в 2 пробирки
с пептонной водой, в одну из них добавляют
диагностическую сыворотку, отмечается
рост и одновременно склеивание микробов
в пробирке с сывороткой);
д) проба с
бактериофагами.
2. Поиск антигена
в материале серологическими методами:
а) ИФА;
б) РОПГА;
в) РТПГА.
3. Ускоренная
идентификация осуществляется на 3-м
этапе бактериологического исследования
путем изучения свойств выросших колоний.
2. Серологическая
диагностика:
чаще носит ретроспективный характер,
помогает в неясных случаях, для выявления
переболевших и вибриононосителей.
Используют РА, РПГА, а также определение
вибриоцидных антител. Рекомендуют
использовать парные сыворотки.
Положительный ответ получают при наличии
высокого титра (в РА-1:180-1:3200) или при
нарастании его в парных сыворотках.
114.
. Возбудитель
чумы.
-
Классификация:
ФАН палочки, с. Enterobacteriaceae,
p.
Yersinia,
в. Y.
pestis -
Морфология:
Гр-, короткие палочки, бочкообразные,
спор не образуют, жгутиков не имеют,
есть капсула, неподвижны, концы палочек
окрашиваются гораздо интенсивнее
средней части (биполярность). -
Тип питания:
хемоорганотрофы. -
Биологические
свойства:
а)
хорошо растут на простых питательных
средах
б)
ферментируют гл, сахарозу с образованием
кислоты
-
АГ структура:
FI
(K-АГ),
V-АГ (белок), W-АГ
(липопротеид). Есть перекрестные АГ (с
Е. Coli,
Salmonella,
эритроцитами человека О-группы) -
Факторы
патогенности и патогенез:
а)
факторы резистентности к фагоцитозу
(V-,
W-
и F1-АГ,
ферменты и токсины)
б)
факторы адгезии (капсулы и поверхностные
структуры КС)
в)
«мышиный» токсин – блокирует функцию
митохондрий печени и сердца, вызывает
образование тромба
г)
плазмокоагулаза и фибринолизин –
нарушает активацию комплемента, вызывает
некроз в л.у.
Проникновение
возбудителя
миграция регионарные л. у.
захватывается мононуклеарными клетками
подавление внутриклеточного фагоцитоза
и размножение в макрофагах л.у.
геморрагический некроз л.у.бактериемия
и высвобождение эндотоксинов,
обусловливающие интоксикацию
возбудитель разносится по всему организму
(генерализация инфекции)
поражение внутренних органов и
формированием вторичных бубонов.
-
Клинические
проявления:
Инкубационный
период 3-6 сут.
Клинические формы: кожную, бубонную,
легочную и т.д. Обычно начинается
внезапно. Быстрое повышение температуры
и нарастание интоксикации. В ряде
случаев в рвотных массах появляется
примесь крови в виде кровавой или
кофейной гущи. Кожа горячая и сухая,
лицо и конъюнктивы гиперемированы,
нередко цианотичны. Слизистая ротоглотки
и мягкого неба гиперемированы. Миндалины
часто увеличены в размерах, отечны.
Язык покрывается белым налетом
(«натертый мелом»), утолщен. У некоторых
больных с тяжелой формой присоединяется
диарея с примесью крови и слизи. -
Иммунитет:
стойкий, высоко напряженный, ГИО и КИО. -
Эпидемиология.
Зоонозная инфекция, резервуар – грызуны,
переносчики – блоки. ОПЗ – трансмиссивно,
иногда аэрозольно от ч-ка к ч-ку при
легочной форме. МБ устойчив к высыханию
и холодным влажным условиям. -
Профилактика:
специфическая: живая или химическая
вакцина -
Лечение:
стрептомицин и др. АБ.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Международный символ биологической опасности
Особо опасные инфекции (ООИ) — условная группа инфекционных заболеваний, представляющих исключительную эпидемическую опасность. Перечень и меры профилактики распространения ООИ были закреплены в Международных медико-санитарных правилах (ММСП), принятых 22-й сессией Всемирной ассамблеи здравоохранения ВОЗ 26 июля 1969 года. В 1970 году 23-я ассамблея ВОЗ исключила из перечня карантинных инфекций сыпной и возвратный тифы. С поправками 1981 года список включал лишь три заболевания: чуму, холеру и сибирскую язву.
В 2005 году на 58-й сессии Всемирной ассамблеи здравоохранения ВОЗ приняла новые ММСП, в которых были введены довольно многочисленные и серьёзные изменения. В частности, согласно этим правилам, ВОЗ имеет право судить о состоянии с теми или иными заболеваниями в стране не только по официальным отчётам этих государств, но и по результатам оценки информации из СМИ. ВОЗ, согласно этим правилам, получила бо́льшую возможность международного медицинского регулирования инфекционной заболеваемости, вызванной ООИ.
Современное состояние проблемы
В мировой практике ООИ — это «инфекционные заболевания, которые вошли в перечень событий, что могут являть собой чрезвычайную ситуацию в системе охраны здоровья в международном масштабе»[1].
Список таких заболеваний сейчас значительно расширен. Согласно приложению № 2 ММСП-2005, он разделён на две группы. Первая группа — «болезни, которые являются необычными и могут оказать серьёзное влияние на здоровье населения»: оспа, полиомиелит, вызванный диким полиовирусом, человеческий грипп, вызванный новым подтипом, тяжёлый острый респираторный синдром (ТОРС) или SARS. Вторая группа — это «болезни, любое событие с которыми всегда оценивается как опасное, поскольку эти инфекции обнаружили способность оказывать серьёзное влияние на здоровье населения и быстро распространяться в международных масштабах»: холера, лёгочная форма чумы, жёлтая лихорадка, геморрагические лихорадки — лихорадка Ласса, Марбург, Эбола, лихорадка Западного Нила. Сюда же ММСП-2005 относят инфекционные болезни, «которые представляют особую национальную и региональную проблему», например лихорадку денге, лихорадку Рифт-Валли, менингококковую болезнь (менингококковую инфекцию). К примеру, для стран тропического пояса лихорадка денге является серьёзной проблемой, с возникновением тяжёлых геморрагических, нередко смертельных форм среди местного населения, тогда как европейцы переносят её менее тяжело, без геморрагических проявлений, а в странах Европы эта лихорадка не может распространиться из-за отсутствия переносчика. Менингококковая инфекция в странах Центральной Африки имеет значительную распространённость тяжёлых форм и высокую смертность (так называемый «менингитный африканский пояс»[2]), тогда как в других регионах эта болезнь имеет меньшее распространение именно тяжелых форм, а поэтому и меньшую смертность.
Обращает на себя внимание, что ВОЗ включила в ММСП-2005 только одну форму чумы — лёгочную, подразумевая, что при такой форме поражения распространение этой грозной инфекции идёт крайне быстро от больного человека к здоровому воздушно-капельным механизмом передачи, что может привести к очень скорому поражению многих людей и развитию громадной по объёму эпидемии, если вовремя не принять адекватные противоэпидемические меры (см. ниже Локальные мероприятия при обнаружении ООИ согласно нормативным документам РФ). Больной лёгочной чумой из-за присущего этой форме постоянного кашля выделяет в окружающую среду много микробов чумы и создаёт вокруг себя «чумную» завесу из капелек мелкодисперсной слизи, крови, содержащей внутри возбудителя. Эта круговая завеса радиусом в 5 метров, капельки слизи и крови оседают на окружающих объектах, что ещё больше усиливает эпидемическую опасность распространения чумной палочки. Войдя в эту «чумную» завесу незащищенный здоровый человек неминуемо заразится и заболеет. При других формах чумы такой воздушной передачи не происходит, а потому и заразность больного — меньшая.
В настоящее время сфера применения новых ММСП-2005 больше не ограничивается инфекционными болезнями, а охватывает «болезнь или медицинское состояние, независимо от происхождения или источника, которое представляет или может представлять риск нанесения людям значительного вреда».
Хотя в 1981 году 34-я сессия Всемирной ассамблеи здравоохранения ВОЗ исключила из перечня натуральную оспу в связи с её искоренением, но в ММСП-2005 снова вернула её в виде оспы, подразумевая, что в мире возможно остался вирус натуральной оспы в арсенале биологического оружия некоторых стран, а ещё может потенциально естественным путём распространиться так называемая оспа обезьян, детально описанная в Африке в 1973 году советскими исследователями. Она имеет клинические проявления, сравнимые с таковыми при натуральной оспе и может тоже гипотетически дать высокую смертность и инвалидизацию.
В России к ООИ также причисляется сибирская язва[3].
Термин «карантинные инфекции» (англ. quarantinable diseases) сейчас не равнозначен понятию «ООИ», так как «карантинные инфекции» — это условная группа инфекционных болезней, при которой накладывают карантин. Может быть наложен полный карантин государством на всей своей территории (оспа, лёгочная чума), на уровне региона, города, района, отдельного учреждения. Например, при возникновении случая кори в детском учреждении (школа, детский сад и тому подобные) накладывается учрежденческий карантин: в детский коллектив, где был случай кори, не принимают новых детей в течение возможного инкубационного периода этой болезни, проводятся дезинфекционные мероприятия в помещениях, где были дети, ведётся врачебно-медицинское наблюдение за потенциально зараженными детьми, но при этом свобода их передвижений не ограничивается[источник не указан 1744 дня]. При ООИ обычно накладывается строгий государственный карантин с привлечением нередко военных сил для ограничения передвижения потенциально зараженных, охране очага и тд. Хотя есть и некоторые исключения — ВОЗ неоднократно в последнее время заявляло о нецелесообразности строгого карантина при возникновении случаев холеры в той или иной стране, ограничения торговли и др[4].
Локальные мероприятия при обнаружении ООИ согласно нормативным документам РФ
При выявлении больного с ООИ в лечебно-профилактическом учреждении (ЛПУ) приём пациентов в кабинете (осмотр в палате) прекращается. Запрещается выход из кабинета всех лиц, находящихся в нём. Врач через телефон или проходящий в коридоре медперсонал передаёт начальнику ЛПУ (главврачу, заведующему) о выявлении случая ООИ, используя специальные коды (не называя само заболевание).
Противочумный костюм
Начальник ЛПУ сообщает по коду выявленное заболевание начальнику департамента здравоохранения региона и главному санитарному врачу региона. Главный санитарный врач обеспечивает подготовку специального стационара на базе инфекционной больницы (инфекционного отделения), а также вызывает машинную перевозку к месту выявления ООИ.
Запрещается выход из ЛПУ всех лиц, находящихся в нём. Старшая медсестра ЛПУ выставляет к кабинету ответственного медработника, отвечающего за передачу необходимых материалов в кабинет. В кабинет передаются комплекты спецодежды (противочумные костюмы) для медработников, дезсредства, экстренная укладка для взятия анализов на ООИ, медикаменты и оборудование, необходимые для оказания медицинской помощи больному. Старшая медсестра обеспечивает перепись всех лиц, находящихся в ЛПУ.
Медработники в кабинете после предварительной обработки себя дезсредствами надевают спецодежду, берут анализы на инфекцию в установленной форме, оказывают больному медицинскую помощь. Врач заполняет экстренное извещение в СЭС. По прибытии машинной перевозки медработники и другие находящиеся в кабинете вместе с больным отправляются в медицинский стационар. Больной помещается в палату-бокс, сопровождающие — в изолятор на карантин. Находящиеся в ЛПУ люди выпускаются, дезстанция СЭС проводит во всех помещениях ЛПУ заключительную дезинфекцию.
Составляется список людей, контактировавших с заболевшим. Близкоконтактные (члены семьи и жильцы одной квартиры, друзья, близкие соседи и члены коллектива, медработники, обслуживающие пациента) помещаются в изолятор на карантин. Неблизкоконтактные (неблизкие соседи и члены коллектива, медработники и пациенты ЛПУ, в котором была выявлена ООИ) берутся на учёт участково-терапевтической службой. При выявлении у неблизкоконтактных подозрительных симптомов, они госпитализируются в диспансерное отделение инфекционного стационара. По распоряжению главного эпидемиолога среди неблизкоконтактных может быть проведена экстренная вакцинация. Неблизкоконтактные, не имеющие симптомов и желающие выехать из очага предварительно помещаются в обсервационное отделение инфекционного стационара на карантин. При значительном количестве заболевших в населённом пункте может быть объявлен карантин.
ООИ как основа оружия массового поражения
Особо опасные инфекции ввиду своей специфики составляют основу биологического оружия массового поражения, поэтому их изучение имеет военное значение. В Советском Союзе и России защита от биологического вооружения обеспечивается Научно-исследовательским институтом микробиологии Министерства обороны[источник не указан 1744 дня].
ООИ в ветеринарии
В России, в ветеринарии ряд инфекционных заболеваний животных приводящие к возникновениям эпизоотии отнесены приказом Минсельхоза России от 17 мая 2005 года № 81 к карантинным и особо опасным болезням животных[5]: ящур, везикулярный стоматит, везикулярная болезнь свиней, чума крупного рогатого скота, чума мелких жвачных, контагиозная плевропневмония крупного рогатого скота, заразный узелковый дерматит крупного рогатого скота, лихорадка долины Рифт, катаральная лихорадка овец, оспа овец и коз, африканская чума лошадей, африканская чума свиней, классическая чума свиней, высокопатогенный грипп птиц, болезнь Ньюкасла, сибирская язва, бешенство, туберкулез, бруцеллез, лептоспироз, болезнь Ауески, губкообразная энцефалопатия крупного рогатого скота, эмкар, лейкоз (вирусный), скрепи овец и коз, аденоматоз, Меди-Висна, чума верблюдов, некробактериоз северных оленей, гиподерматоз крупного рогатого скота и северных оленей, энзоотический энцефаломиелит свиней (болезнь Тешена), рожа, листериоз, сап, энцефаломиелиты, инфекционная анемия, контагиозный метрит (вирусный аборт), Случная болезнь (трипанозамоз), Алеутская болезнь норок, чума плотоядных, вирусный энтерит, орнитоз (пситтакоз, хламидиоз), а также инфекционные болезни всех видов животных, ранее не регистрировавшиеся на территории Российской Федерации.
См. также
- Карантин
- Обсервация (медицина)
- Классификация патогенности
- Болезнь, подлежащая регистрации (англ.) (рус.
- Противочумная служба России
- Эпидемиология
Примечания
- ↑ Особо опасные инфекции — условная группа чрезмерно опасных заболеваний. formulazdorovya.com. Дата обращения: 13 марта 2020. Архивировано 5 декабря 2020 года. = https://domadoktor.ru/1319-osobo-opasnye-infekcii.html Архивная копия от 30 сентября 2020 на Wayback Machine {{подст:не АИ}}
- ↑ ВОЗ | Менингококковый менингит. Дата обращения: 19 июля 2011. Архивировано 21 сентября 2013 года.
- ↑ Особо опасные инфекции для Российской Федерации Архивная копия от 15 августа 2020 на Wayback Machine, РПН
- ↑ ВОЗ | Холера. Дата обращения: 19 июля 2011. Архивировано 5 июля 2011 года.
- ↑ Приказ Министерства сельского хозяйства Российской Федерации (Минсельхоз России) от 17.05.2005 г. № 81 Архивная копия от 24 мая 2018 на Wayback Machine. Текст приказа опубликованного 08.06.2005 г. в газете «Российская газета».
Литература
- Черкасский Б. Л. Справочник по особо опасным инфекциям. — М.: Медицина. — 1996. — 160 с. — ISBN 5-225-02736-9.
- Карантинные болезни / Ладный И. Д. // Большая медицинская энциклопедия : в 30 т. / гл. ред. Б. В. Петровский. — 3-е изд. — М. : Советская энциклопедия, 1979. — Т. 10 : Кабаков — Коалесценция. — 528 с. : ил.
- Маннапова Р. Т. Микробиология и микология: Особо опасные инфекционные болезни, микозы и микотоксикозы. — М.: Проспект, 2020. — 381 с. — ISBN 978-5-392-30535-3.
Ссылки
- Международные медико-санитарные правила, 2005 Архивная копия от 9 марта 2011 на Wayback Machine
- Информационный бюллетень ВОЗ № 141 декабрь 2010 г. Архивная копия от 21 сентября 2013 на Wayback Machine
- Информационный бюллетень ВОЗ № 107 июнь 2010 г. Архивная копия от 5 июля 2011 на Wayback Machine
Эта страница в последний раз была отредактирована 28 октября 2022 в 10:30.
Как только страница обновилась в Википедии она обновляется в Вики 2.
Обычно почти сразу, изредка в течении часа.
|
Инфекционные болезни. Особо опасные инфекции Особо опасные инфекции (ООИ) — условная группа инфекционных заболеваний, представляющих исключительную эпидемическую опасность. Перечень и меры профилактики распространения ООИ были закреплены в Международных медико-санитарных правилах (ММСП), принятых 22-й сессией Всемирной ассамблеи здравоохранения ВОЗ 26 июля 1969 года. В 1970 году 23-я ассамблея ВОЗ исключила из перечня карантинных инфекций сыпной и возвратный тифы. С поправками 1981 года список включал лишь три заболевания: чуму, холеру и сибирскую язву. В настоящее время в мировой медицине нет единых стандартов насчет того, какие инфекции следует причислять к особо опасным. Перечни таких инфекций различны в различных регионах, могут дополняться новыми заболеваниями и, наоборот, исключать некоторые инфекции. Отечественные эпидемиологи придерживаются перечня, в который входят 5 особо опасных инфекций:
Содержание главы:
Быстрая справка по ОКИ | Описание курса | Противочумный костюм |