Как правильно пишется словосочетание «порок сердца»
- Как правильно пишется слово «порок»
- Как правильно пишется слово «сердце»
Делаем Карту слов лучше вместе
Привет! Меня зовут Лампобот, я компьютерная программа, которая помогает делать
Карту слов. Я отлично
умею считать, но пока плохо понимаю, как устроен ваш мир. Помоги мне разобраться!
Спасибо! Я стал чуточку лучше понимать мир эмоций.
Вопрос: инфернальность — это что-то нейтральное, положительное или отрицательное?
Ассоциации к словосочетанию «порок сердца»
Синонимы к словосочетанию «порок сердца»
Предложения со словосочетанием «порок сердца»
- В нём я связал свои истории в одну сюжетную линию, в которой прослеживается мой путь от военного врача до врача анестезиолога-реаниматолога кардиохирургического отделения по лечению врождённых пороков сердца.
- Его назначают по 15 – 20 капель 1 – 2 раза в день при ревматических пороках сердца, кардиосклерозе, грудной жабе и неврозах.
- Третий период клинических проявлений. Отмечается возвратный ревмокардит с прогрессирующим поражением сердца, формированием сложных пороков сердца.
- (все предложения)
Цитаты из русской классики со словосочетанием «порок сердца»
- — И тогда через неделю или две, смотря по организму, он умрет внезапно от порока сердца, и никакой врач мира не будет в состоянии заподозрить отраву.
- Боркин. Нет, вы сейчас пощупайте. (Берет его руку и прикладывает к груди.) Слышите? Ту-ту-ту-ту-ту-ту. Это, значит, у меня порок сердца. Каждую минуту могу скоропостижно умереть. Послушайте, вам будет жаль, если я умру?
- Я знаю, они знают, что у него порок сердца, и они раздразнивают его и тащат в отделение бешеных.
- (все
цитаты из русской классики)
Сочетаемость слова «сердце»
- собственное сердце
с лёгким сердцем
с тяжёлым сердцем - сердце человека
сердце девушки
сердце женщины - биение сердца
с замиранием сердца
стук сердца - сердце сжалось
сердце колотилось
сердце замерло - схватиться за сердце
прижать руку к сердцу
слушать сердце - (полная таблица сочетаемости)
Каким бывает «порок сердца»
Значение словосочетания «порок сердца»
-
Порок сердца — болезненное изменение в строении сердца, болезнь сердечного клапана. У меня порок сердца, постоянные сердцебиения. Чехов. См. также порок. (Толковый словарь Ушакова)
Все значения словосочетания ПОРОК СЕРДЦА
Отправить комментарий
Дополнительно
Опубликовано: 19.10.2021 13:10:00 Обновлено: 19.10.2021 Просмотров: 73938

Порок сердца – это деформация и патологические изменения в структуре клапанов, перегородок и стенок камер, которые ведут к неправильной работе органа и нарушению внутрисердечной гемодинамики.
Заболевание бывает врожденным и приобретенным. Вероятность передачи врожденного порока сердца от матери ребенку составляет от 3% до 50%. У клинически здоровых родителей риск рождения ребенка с такой патологией равен 1% [1].
Порок сердца связан с высоким риском внутриутробной и детской смертности, внезапной смерти у пациентов старшего возраста, а также снижает качество жизни и трудоспособность, приводит к инвалидизации.
Профилактика заболевания включает грамотное планирование беременности, здоровый образ жизни, своевременную диагностику и лечение патологии на ранних стадиях. Наиболее эффективной терапией считается хирургическое вмешательство.
Классификация и причины пороков сердца
По происхождению выделяют два основных класса этого заболевания.
Врожденный порок сердца развивается у детей между третьей и восьмой неделями беременности из-за неправильного формирования органа. Такие патологии могут стать причиной спонтанных абортов или рождения мертвого ребенка. Кроме того, к факторам риска относятся:
- со стороны родителей: алкогольная или наркотическая зависимость, генетическая предрасположенность;
- со стороны матери: неправильное питание, перенесенные инфекции (сифилис, корь, краснуха), прием некоторых лекарств, нарушения обмена веществ (ожирение, диабет, фенилкетонурия), хронические заболевания (поражения дыхательной и сердечно-сосудистой систем), плохая экология, работа на вредном производстве.
Приобретенные пороки сердца развиваются в течение жизни. Они вызваны функциональными и структурными изменениями в органе при инфекционных поражениях, воспалительных и аутоиммунных процессах в его тканях. Также провоцирующим фактором считается избыточная нагрузка на камеры сердца, например, когда одна камера вынуждена перекачивать кровь через суженную аорту, когда в камеру поступает дополнительный объем крови из другой камеры при несрастании отверстия между ними или при недостаточности клапана.
По локализации дефекта различают:
- при врожденном пороке сердца: дефект межпредсердной перегородки, дефект межжелудочковой перегородки, открытый артериальный проток, сужение аорты и тетрада Фалло;
- при приобретенном пороке сердца: атеросклеротическая, сифилитическая, ревматическая формы или патология, вызванная эндокардитом, сепсисом, аутоиммунными реакциями и др.
По степени выраженности нарушения гемодинамики внутри сердца различают умеренную и выраженную патологию или порок без влияния на движение крови внутри органа.
По общей оценке гемодинамики пороки сердца бывают компенсированными, субкомпенсированными или декомпенсированными.
По числу пораженных клапанов выделяют многоклапанный (трикуспидальный или митральный) или комбинированный порок сердца (с вовлечением обоих клапанов и/или аорты).
Симптомы порока сердца
При незначительном нарушении симптомы заболевания длительное время не проявляются. Если гемодинамика серьезно нарушена, то отмечаются одышка, синюшность кожи, отеки, боли в области сердца, учащенное сердцебиение, беспричинный кашель, повышенная утомляемость, ухудшение трудоспособности, головокружение и обмороки, повышенное или пониженное артериальное давление. При аускультации также выявляют шум в сердце.
У новорожденных порок сердца проявляется появлением синюшности при кормлении грудью, холодными конечностями и кончиком носа, плохим прибавлением веса, отставанием в развитии.
Диагностика пороков сердца
Врач может заподозрить заболевание при первичном осмотре по таким внешним признакам, как синюшность или бледность кожи, одышка в покое. При аускультации выслушиваются характерный шум в сердце или нарушения ритма. С помощью пальпации врач выявляет отеки, пульсацию вен, границы печени. Перкуторно прослушиваются легкие и сердечные тоны, определяются границы сердца.
Важное значение имеет сбор анамнеза: жалобы пациента (для детей – симптомы, которые наблюдаются родителями), хронические, наследственные и перенесенные инфекционные заболевания.
Для подтверждения и уточнения диагноза проводят дополнительные обследования.
Лабораторная диагностика порока сердца включает общий анализ крови (лейкоформула, гематокрит), анализ мочи по Нечипоренко. Из инструментальных методов применяют электрокардиограмму, суточный мониторинг по Холтеру, УЗИ сердца, рентгенографию органов грудной клетки, МРТ сердца и крупных сосудов, ЭХО-КГ.
Для планирующих беременность и беременных женщин рекомендуется пройти специальный комплекс обследований:
- общий анализ крови, группа крови и резус-фактор, антитела к резус-фактору;
- цитологическое исследование мазков с шейки матки и цервикального канала;
- тест на TORCH-инфекции (токсоплазмоз, краснуха, цитомегаловирусная инфекция, герпетическая инфекция);
- для исключения почечной недостаточности: биохимический анализ крови (креатинин, мочевина, калий, кальций, фосфор, триглицериды, щелочная фосфатаза, холестерин, глюкоза), УЗИ органов малого таза, КТ и МРТ органов брюшной полости;
- тест на ассоциированный с беременностью плазменный белок;
- молекулярное исследование числа Х-хромосом;
- генетический тест на определение полиморфизмов, ассоциированных с риском развития артериальной гипертензии (гипертонии) в крови.
Лечение порока сердца
При врожденной патологии диагноз обычно известен еще до родов. Эффективным считается только хирургическое лечение, направленное на полное устранение причины. Чем раньше будет проведена операция по коррекции порока сердца, тем больше шансов на то, что дефект не скажется на развитии ребенка, и тем меньше риск послеоперационных осложнений. Если такое вмешательство невозможно, то ребенку назначают специальный режим физической активности и питания.
Тактика лечения приобретенного заболевания предусматривает комплексный подход. В этой подгруппе пациентов сначала применяют медикаментозное (симптоматическое) лечение, диетотерапию, коррекцию образа жизни. При отсутствии эффекта, ухудшении симптомов или риске осложнений назначают операцию.
Выделяют несколько видов хирургического вмешательства при пороках сердца:
- шунтирование (создание нового пути для кровотока в обход пораженного участка сосуда);
- эндопротезирование (замена пораженного клапана протезом);
- разделение (вальвулопластика) и рассечение (вальвулотомия) створок клапанов.
Прогноз при пороке сердца
Ввиду серьезности заболевания остро встает вопрос о том, сколько живут пациенты с пороком сердца и как увеличить продолжительность их жизни.
Согласно статистике, 25% детей с врожденной патологией умирают в раннем младенчестве и еще порядка 50% – на первом году жизни. Без лечения до подросткового возраста доживают около 10% детей. Благодаря современным технологиям до 80% людей с врожденным пороком сердца доживают до средних лет [2].
При клапанных пороках сердца отмечается высокий процент внезапной смерти, поэтому своевременность хирургического лечения в этой подгруппе пациентов играет решающую роль.
Приобретенная патология может проявиться в позднем возрасте. Продолжительность жизни в этом случае зависит от общего состояния здоровья пациента, физической выносливости, индивидуальных особенностей, условий жизни и работы.
Профилактика и рекомендации при пороках сердца
Врожденный порок сердца можно предотвратить только путем комплексной оценки состояния здоровья родителей при планировании беременности, соблюдения полноценной диеты и надлежащих условий для беременной женщины.
Профилактика приобретенного порока сердца заключается в своевременном и полном излечении основного заболевания, вызвавшего патологию. Общие рекомендации включают соблюдение кардиотрофической диеты, отказ от курения и алкоголя, умеренные физические нагрузки, избегание простудных и инфекционных заболеваний, прохождение регулярного осмотра у кардиолога.
Список литературы
- https://hospitalfts.ru/patients/diseases/details/23807/
- https://www.dhm.mhn.de/ww/ru/pub/dhm/kliniken_und_institute/kinderkardiologie/ambulanz/erwachsene_mi…
Содержание
- 1 Русский
- 1.1 Тип и синтаксические свойства сочетания
- 1.2 Произношение
- 1.3 Семантические свойства
- 1.3.1 Значение
- 1.3.2 Синонимы
- 1.3.3 Антонимы
- 1.3.4 Гиперонимы
- 1.3.5 Гипонимы
- 1.4 Этимология
- 1.5 Перевод
РусскийПравить
Тип и синтаксические свойства сочетанияПравить
по—ро́к се́рд—ца
Устойчивое сочетание (термин). Используется в качестве именной группы.
ПроизношениеПравить
- МФА: [pɐˈrok ˈsʲert͡sə]
Семантические свойстваПравить
ЗначениеПравить
- мед. врожденная или приобретенная аномалия строения клапанов сердца, отверстий или перегородок между камерами сердца и (или) отходящих от него крупных сосудов ◆ [Боркин]. Нет, вы сейчас пощупайте… (Берет его руку и прикладывает к груди. ) Слышите? Ту-ту-ту-ту-ту-ту… Это значит, у меня порок сердца. Каждую минуту могу скоропостижно умереть. А. П. Чехов, «Иванов», 1887 г. [НКРЯ]
СинонимыПравить
АнтонимыПравить
- —
ГиперонимыПравить
- дефект, аномалия
ГипонимыПравить
ЭтимологияПравить
ПереводПравить
| Список переводов | |
|
Всего лишь за один день сердце здорового человека перекачивает до 7 000 литров крови. Этот небольшой мышечный орган напряженно и безостановочно работает на протяжении всей нашей жизни. Поэтому неудивительно, что иногда с ним случаются различные патологические отклонения. Все они объединены одним понятием — «порок сердца». Такое заболевание характеризуется дефектными изменениями составляющих органа — клапанов, перегородок, стенок камер и сосудов. Пороки могут быть как врожденными, так и приобретенными. Избавиться от них посредством медикаментозной терапии не представляется возможными, поэтому прибегают к хирургическому лечению.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.
Симптомы порока сердца у взрослых
Клинические картины врожденной и приобретенной патологии очень похожи между собой. Любой порок сердца сопровождается перебоем кровообращения во всем организме. Кроме того, эта патология характеризуется такими симптомами, как:
- одышка даже после незначительной физической нагрузки;
- постоянное чувство усталости;
- нездоровая бледность кожных покровов;
- нервное перевозбуждение;
- посинение кожи в области носогубных складок и ушей;
- учащенное или замедленное сердцебиение;
- расстройство дыхательной функции.
Человек, у которого имеется порок сердца, часто испытывает приступы головокружения. Нередко они заканчиваются обморочным состоянием. Также симптомы порока сердца могут выражаться в виде задержек в развитии. Для взрослого человека с этой патологией характерны:
- низкий рост;
- недоразвитые конечности;
- слабая мускулатура.
Люди с отклонениями в сердце очень часто болеют различными острыми респираторными вирусными заболеваниями. Кроме того, они не любят активно двигаться и долго ходить пешком, так как быстро устают.
Причины
Данный вид патологии бывает двух видов: врожденным и приобретенным. Первый из них развивается у человека, когда он еще находится в утробе матери. Истинная причина, почему ребенок рождается с пороком сердца, так и не установлена. Однако медики выделяют ряд предрасполагающих к этому состоянию факторов, в частности:
- перенесенные женщиной вирусные инфекции;
- неблагоприятные условия проживания;
- влияние токсических, отравляющих веществ на организм женщины;
- нервные стрессы и перенапряжения во время беременности;
- прием серьезных медикаментов;
- наследственная предрасположенность ребенка.
По статистике, примерно 2,8 % новорожденных появляются на свет с теми или иными патологиями сердца. Все остальные заболевания этого органа формируются на протяжении жизни под действием ряда факторов. Итак, приобретенный порок сердца возникает вследствие:
- патологии печени;
- вредных привычек (курение, алкоголизм);
- различных травм шеи, головы или позвоночника;
- венерических заболеваний;
- сепсиса;
- ионизирующего излучения;
- острого ревматизма.
Также приобрести порок сердца можно в результате перенесенных вирусные заболеваний, будучи взрослым. Наибольшую опасность представляют краснуха, папиллома и грипп. Также неудивительно, что приобретенный порок сердца часто возникает после травматизма мышцы этого органа. Кроме того, группу риска входят люди, страдающие от таких воспалительных заболеваний, как ревматизм, эндокардит и артрит.
К какому врачу идти?
Порок сердца — это не самый страшных диагноз. Гораздо хуже его осложнения. Такие последствия могут быт неизлечимы и привести к преждевременной смерти пациента. Чтобы их избежать, следует своевременно выявить порок сердца. Поэтому при малейших нехарактерных изменениях в организме нужно отправиться к врачу. Диагностикой и лечением подобного рода патологий занимаются:
Наши специалисты

98%
удовлетворены результатом лечения

99%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения

99%
удовлетворены результатом лечения

80%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения
Указанные на сайте цены не являются публичной офертой. Для уточнения стоимости услуг и записи на прием к врачу обращайтесь по телефону 8 (495) 255-37-37.
Цены на услуги
Диагностировать этот недуг не составляет особого труда. Однако, прежде чем назначать аппаратные и лабораторные исследования, врач должен ознакомиться с клинической картиной. Для этого он проведет такие действия:
- выслушает все жалобы пациента;
- измерит его артериальное давление;
- осмотрит кожные покровы, на предмет бледности и синевы;
- поинтересуется, страдает ли кто-либо из близких родственников пороком сердца;
- прослушает шумы в сердце с помощью фонендоскопа.
Также он изучит анамнез пациента на предмет выявления хронических патологий. Только после всех этих манипуляций доктор сможет порекомендовать какие-то конкретные методы диагностики.
Лечение
Как только будут готовы результаты инструментальных и лабораторных анализов, врач займется их изучением. При подтверждении предварительного диагноза, он составит методику лечения, ориентированную на устранение порока сердца. Характер терапии полностью зависит от вида патологии и наличия возможных осложнений. Если заболевание было обнаружено на начальной стадии, то специалист назначит медикаментозное лечение. Оно подразумевает:
- предупреждение сердечной недостаточности;
- поддержание нормального функционирования органа;
- профилактику осложнений.
Стоит сказать, что вернуть сердцу его прежнее состояние невозможно. Однако соблюдая некоторые правила, можно поддерживать его нормальную работу и не допустить ухудшений. Медикаментозное лечение порока сердца подразумевает использование препаратов таких групп:
- Противовоспалительные и антибактериальные средства. Они поспособствуют купированию ревматического процесса в сердце.
- Гликозиды. Необходимы для усиления работы сократительной активности миокарда.
- Средства, ориентированные на улучшение питания сердечной мышцы.
- Мочегонные препараты. Назначаются для того, чтобы снизить нагрузку на сердце и сосуды.
- Антиагреганты. Следует принимать для предупреждения повышенной свертываемости крови.
- В-адрено-блокаторы. Назначаются пациенту, если у него диагностировано нарушение сердечного ритма.
Также при этой патологии врач нередко рекомендует принимать нитраты. Они способны предотвратить развитие стенокардии, которая может возникнуть по причине плохого кровообращения.
Диспансерное наблюдение при пороке сердца
Стоит сказать, что человек с подобной патологией вынужден систематически посещать кардиолога. Это необходимо для того, чтобы вовремя выявить повторные симптомы порока сердца. Диспансерное наблюдение может продолжаться всю жизнь. В таком случае пациент сталкивается с рядом ограничений. Ему следует:
- полностью отказаться от курения;
- избегать чрезмерной физической нагрузки;
- как можно больше ходить пешком, поскольку такие прогулки тренирую сердечную мышцу;
- два раза в год посещать санаторное лечение на кардиологических курортах.
Кроме того, больным с пороком сердца не рекомендуется резко сменять климатические условия пребывания. Особенно им противопоказан переезд в высокогорье, поскольку там разреженность воздуха больше и давление выше, что негативно сказывается на работе сердечно-сосудистой системы. Возможность трудоспособности определяется врачом в каждом отдельно взятом случае. Это зависит от физической формы, возраста пациента и вероятности риска осложнений. Но при отсутствии угрозы рецидива пациенту кардиологического отделения разрешается легкий физический труд с обязательными посещениями врача в положенный срок для планового обследования.
Диагностика заболевания
Для того чтобы понять, какую природу возникновения носит порок сердца и составить грамотное его лечение, врач должен провести ряд обследований. современная медицина для таких целей использует следующие диагностические методики:
- Общий анализ крови. Достоверность исследования приближается к 85 %. Стоимость этого анализа в московских клиниках начинается от 800 рублей.
- Исследование мочи. Информативность метода диагностики — 85-87 %. Цена анализа в столичных клиниках начинается от 750 рублей.
- Электрокардиограмма. Точность ЭКГ очень высока и достигает 90-95 %. Стоимость исследования составляет примерно 1300-1350 рублей.
- Рентгенография органов грудной клетки. Информативность метода — 95 %. Стоимость начинается от 1 500 рублей.
- Эхокардиография. Отличается высокой информативность и позволяет увидеть размер и состояние пораженного клапана и хорд. Точность исследования — 97 % и выше. Цена эхокардиографии 2250-2700 в диагностических центрах Москвы.
В некоторых случаях, чтобы выяснить, какова именно причина заболевания, врач может порекомендовать дополнительные методы обследования. Самыми информативными считаются КТ и МРТ грудной клетки. Достоверность результатов этих исследования стремиться к 99 %. Цена на КТ и МРТ — примерно 4 300 и 5 500 рублей соответственно.
Когда нужна операция?
Зачастую порок сердца следует устранять с помощью хирургического вмешательства. Показаниями для такого лечения выступают:
- стремительный прогресс заболевания;
- отсутствие положительного результата после консервативного лечения;
- запущенная стадия недуга, при несвоевременном обращении к специалисту.
Грамотно проведенная операция на сердце позволяет улучшить общее состояние пациента и устранить мучающие его симптомы. Современная медицина использует два основных вида операций на сердце. К первому относится протезирование клапанов сердца. Оно проводится с помощью механического или биологического имплантата. Также широкую популярность получили открытая и баллонная вальвулопластики. Они позволяют сохранить сердечный клапан. Выполняется хирургическое вмешательство только после тщательного обследования и достоверно поставленного диагноза.
Пороки сердца — это различные аномалии клапанного аппарата, перегородок, крупных сосудов и отдельных частей сердца, вызывающие нарушения кровообращения.
Существует огромное количество пороков сердца, каждый из которых по-своему опасен для здоровья человека. Практически всегда порок сердца требует хирургического вмешательства.
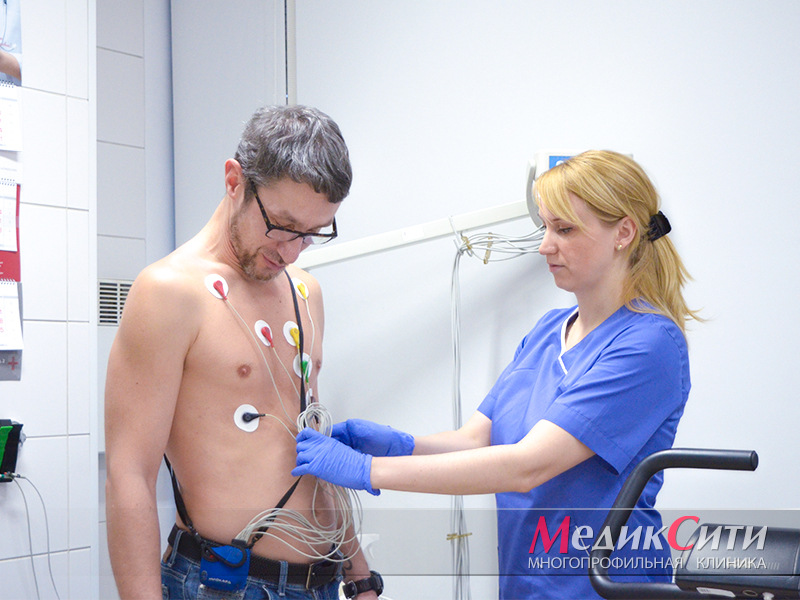
1
Холтер — диагностика пороков сердца
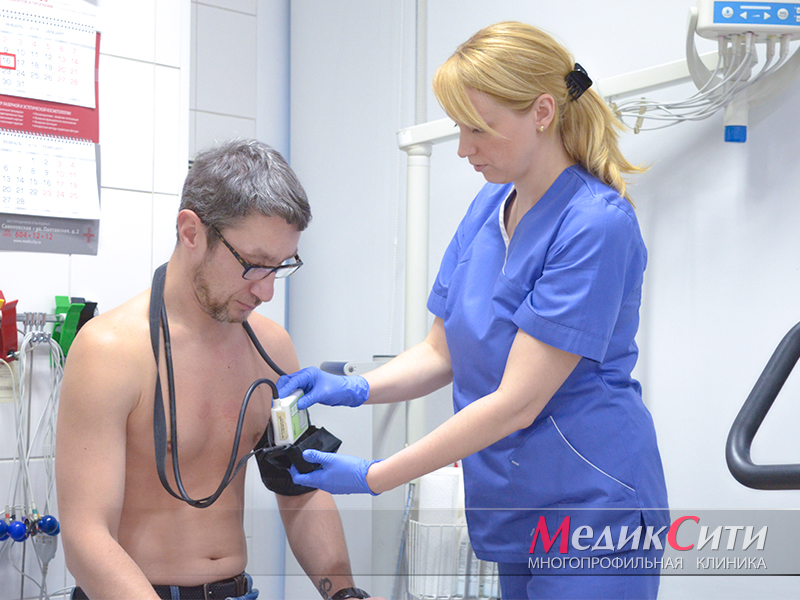
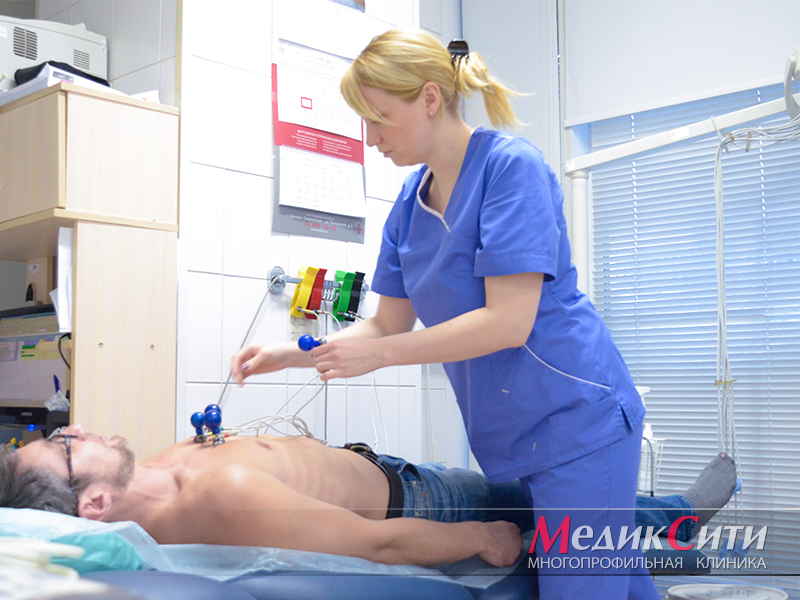
2
Диагностика пороков сердца
Структурная патология сердца может начать развиваться у человека еще в материнской утробе — это явление называется врожденным пороком сердца. Причиной, как правило, являются хромосомные нарушения или перенесенные матерью инфекции. С таким дефектом рождается от 5 до 8 младенцев из тысячи. Выявить порок можно посредством УЗИ плода.
Если же заболевание появилось как следствие травмы, перенесенной инфекции или системного заболевания, речь идет о приобретенном пороке сердца.
По своей сути, порок — собирательное название для заболеваний разных частей сердца. Оба вида пороков сердца имеют множество подвидов, обладающих разной степенью тяжести и последствий для здоровья человека.
Виды пороков сердца
В большинстве случаев, пороки сердца поражают клапанный аппарат. Появившиеся в результате этой патологии осложнения могут стать причиной ранней потери трудоспособности и даже смерти.
Основная роль клапанного аппарата — свободно пропускать кровь через себя при сокращении сердца и задерживать обратное движение крови через клапан при расслаблении, сохраняя ритмичный и непрерывный поток крови. Дефектные клапаны перестают полноценно выполнять эту работу и функции, из-за чего кровь с трудом поступает через суженный клапан в полость сердца и в полной мере не покидает камеры или поступает обратно через закрытый клапан.
Приобретенные пороки сердца:
- недостаточность клапана (неполное смыкание створок или повреждение створок) — вызывает обратный ток крови;
- стеноз клапана (сужение просвета между открытыми створками) — затрудняет кровообращение;
- пролабирование (выпячивание) клапана, в результате чего его створки выбухают в сердечную полость, и часто происходит обратный ток крови вследствие недозакрытия клапана.
В кардиологической практике часто встречаются комбинированные и сочетанные пороки, при которых поражены сразу несколько клапанов.
Чаще всего от аномальных изменений страдают митральный (митральный порок сердца) и аортальный (аортальный порок сердца) клапаны сердца.
Врожденные пороки сердца:
- дефект межпредсердной перегородки;
- дефект межжелудочковой перегородки;
- открытый артериальный проток;
- транспозиция (нарушение положения) крупных магистральных сосудов;
- коарктация аорты;
- стеноз легочной артерии и др.
Врожденные пороки сердца могут встречаться как по отдельности, так и в комбинациях друг с другом. Так, сочетание гипертрофии правого желудочка, транспозиции аорты, дефекта межжелудочковой перегородки и стеноза выходного тракта правого желудочка носит название тетрады Фалло (или синего порока сердца).
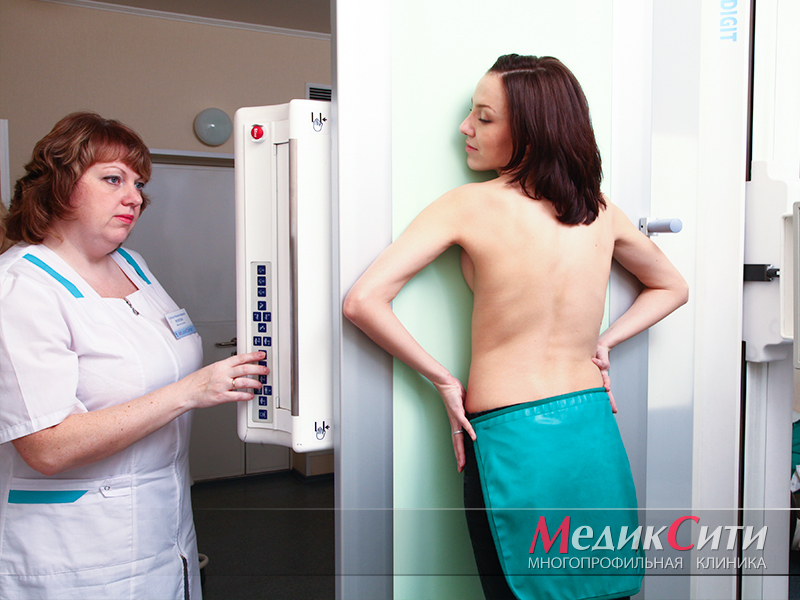
1
Рентгенография при пороках сердца

2
Диагностика пороков сердца с помощью рентгена

Причины пороков сердца
Причины врожденных пороков (ВПС):
- хромосомные и генетические отклонения;
- перенесенные в течение беременности инфекции (например краснуха и др.);
- алкоголизм и наркомания матери;
- побочное действие лекарств;
- облучение.
Причины приобретенных пороков:
- инфекционный, ревматический эндокардит (ревматические пороки сердца, хроническая ревматическая болезнь сердца, инфекционный эндокардит — обычно недостаточность аортального, митрального и трикуспидального клапанов);
- системные болезни соединительной ткани;
- травмы сердца;
- сепсис;
- инфекционные заболевания (особенно, сифилис);
- онкология.
Факторы риска развития пороков сердца
- наследственная предрасположенность (ВПС);
- осложнения при беременности (ВПС);
- прием (токсичных для плода) лекарственных препаратов при беременности (ВПС).
1
Лабораторная диагностика при пороках сердца: анализы

3
ЭХО-кг при пороках сердца
Симптомы пороков сердца
Проявления болезни полностью зависят от тяжести поражения.
Так, легкие врожденные и приобретенные пороки на ранних стадиях развития могут протекать незаметно и никак не влиять на самочувствие. Однако следует помнить, что тяжелые врожденные пороки сердца часто влияют на внешний вид, физическое развитие и сопротивляемость организма. Поэтому синюшность или бледность кожи, низкий рост и вес, а также склонность к частым простудным заболеваниям могут сами по себе быть симптомами недуга.
При приобретенных и врожденных пороках средней тяжести появляются явные симптомы сердечной недостаточности (одышка при физической нагрузке, отеки ног), головокружения, тахикардия, слабость, быстрая утомляемость.
Тяжелые врожденные (например, синий порок сердца) и приобретенные (недостаточность клапана в комбинации со стенозом аорты) пороки сердца могут сопровождаться симптомами острой сердечной недостаточности (приступы удушья, отек легких).
Общие симптомы порока сердца:
- одышка;
- аритмия (чаще тахикардия);
- цианоз кожных покровов (синюшность) или бледность;
- головокружения, слабость;
- набухание вен шеи и головы;
- понижение АД;
- обмороки.

1
Диагностика пороков сердца

2
Диагностика пороков сердца
3
Стресс-тест при пороках сердца
Диагностика пороков сердца
После разговора с больным, сбора жалоб и физического осмотра, врач-кардиолог назначает лабораторные и аппаратные исследования.
Методы диагностики пороков сердца:
- биохимический и клинический анализы крови;
- электрокардиография (ЭКГ);
- суточное мониторирование ЭКГ по Холтеру;
- УЗИ сердца (ЭХО-КГ);
- рентгенография органов грудной клетки;
- МСКТ или МРТ сердца и крупных сосудов;
- Чреспищеводная ЭХО-КГ.
Большинство из перечисленных методов диагностики также используются при определении показаний к хирургическому лечению пороков сердца.
Лечение пороков сердца
Медикаментозное лечение пороков сердца, как правило, не считается эффективным. Поэтому терапия нацелена на антибактериальное лечение при остром ревматизме, устранение проявлений хронической ревматической болезни сердца, сердечной недостаточности и других тяжелых осложнений. Единственно верным способом лечения пороков сердца на сегодняшний день считается хирургическая операция.
Хирургические методы лечения пороков сердца:
- протезирование клапана — при тяжелой недостаточности и тяжелом стенозе клапана дефектный клапан заменяют искусственным (существуют механические и биологические протезы клапанов сердца);
- имплантирование нескольких протезов клапанов сердца — при сочетанных и комбинированных пороках;
- закрытие дефекта межпредсердной/межжелудочковой перегородки — наложение шва или заплаты из искусственного материала;
- перевязка открытого артериального протока;
- рентгенохирургические, транскатетерные операции на работающем сердце (закрытие дефекта перегородок амплацером, транскатетерная имплантация аортального клапана — TAVI, наложение клипсы на створки митрального клапана при тяжелой недостаточности митрального клапана, закрытие открытого артериального протока и др.).
В нашей клинике вы можете пройти диагностику и лечение пороков сердца. Также наши врачи-кардиологи сведущи в амбулаторном ведении больных с пороками сердца и в амбулаторном ведении больных с протезами клапанов сердца.
-
Захаров Станислав Юрьевич
Врач-кардиолог, врач функциональной диагностики
Высшая квалификационная категория, доктор медицины, Член Европейского общества кардиологов и Российского кардиологического общества
Пороки сердца делятся на приобретенные и врожденные. В первом случае патология приобретается благодаря ухудшению здоровья или появлению особых факторов. Врожденные же имеются у человека уже в момент рождения, их также можно купировать, в большинстве случаев пороки сердца не имеют существенного влияния на качество жизни.
В большинстве случаев, приобретенные пороки сердца проявляются в зрелом возрасте, у лиц старше 40 лет. Недугу больше подвержены мужчины, они чаще страдают сердечно-сосудистыми заболеваниями и входят в особую группу риска. Особенно при наличии сопутствующих заболеваний, повышающих вероятность возникновения порока.
- Причины возникновения приобретенных пороков
- Причины врожденных пороков сердца
- Симптомы врожденных и приобретенных пороков сердца
- Диагностика порока сердца
- Профилактика порока сердца
- Как лечат приобретенный порок?
- Лечение врожденного порока
Причины возникновения приобретенных пороков
По статистике, в 80% случаев виновато наличие ревматических заболеваний, особенно ревматического эндокардита. Также в список причин входят:
- атеросклероз;
- системные болезни соединительных тканей;
- травмы, дающие осложнения на сердце;
- различные инфекции;
- сепсис;
- перегрузки организма, в том числе сердечной мышцы;
- аутоиммунные реакции организма.
Любое из этих патологических состояний способно вызвать нарушения в структуре сердечных клапанов.
Причины врожденных пороков сердца
Причины появления врожденных пороков сердца принято делить на две категории: экологические и генетические.
К экологическим факторам относят:
- наличие рентгеновского излучения матери в период беременности;
- также частое нахождение под солнечными лучами способно вызвать осложнения в развитии плода;
- наличие у матери серьезных заболеваний — диабета, волчанки, краснухи;
- злоупотребление алкоголем, сигаретами, прием сильнодействующих медицинских препаратов.
В большинстве случаев пороки сердца возникают именно по экологическим факторам, которым подвергается женщина в период вынашивания плода.
С генетическими факторами все немного сложнее, их делят на две категории:
- Полигенно-мультифакториальную предрасположенность, риск рождения ребенка с пороком сердца напрямую зависит от количества родственников, имеющих данное заболевание. Также играет роль степень родства, если пороки сердца имеются у матери, отца или бабушки с дедушкой – риск высок. Рогда недугом страдают более дальние родственники, процент риска становится меньше, но он все еще присутствует.
- Хромосомные нарушения, они возникают без наличия причин, чаще всего такие ситуации называют неудачным стечением обстоятельств. Порок сердца при таком раскладе возникает в результате сбоя при формировании хромосом, также как и в случае с синдромом Дауна.
- Серьезные генные мутации. Возникают в результате аутосомно-рецессивных синдромов.
Для выявления наличия генетического риска будущие родители обращаются к генетикам в период беременности. Специалисты соберут анамнез, при необходимости назначат дополнительные обследования. Серьезные вмешательства в большинстве случаев не требуются, их проводят только в случаях, когда польза от проведения процедуры превышает имеющийся риск.
Обращаться к специалисту без показаний не имеет смысла только в том случае, если в семье нет людей с пороками сердца.
Симптомы врожденных и приобретенных пороков сердца
Врожденные пороки сердца могут не проявляться длительный период времени. Самые распространенные признаки:
- болезненные ощущения в области сердца;
- появление тяжелого дыхания у младенца;
- отдышка при движении у подросшего ребенка;
- постоянная бледность;
- аритмия;
- отставание в развитии и росте;
- плохой набор веса.
В большинстве случаев врожденные пороки сердца выявляют в первые же месяцы после рождения, но если родители не проводили плановые осмотры и не проходили УЗИ, то недуг проявит себя позднее. Выраженность симптомов зависит от тяжести имеющегося порока.
Врожденный порок сердца имеет схожую симптоматику, пострадавшего беспокоят:
- быстрая утомляемость;
- появление отдышки;
- давящие боли в области сердца, которые становятся более выраженными во время физических упражнений;
- внезапные головокружения;
- изменение оттенка кожи;
- появление сухого кашля, сопровождаемого кровью;
- потери сознания;
- перебои в работе сердца.
При появлении любого признака из вышеперечисленных, рекомендуется немедленно обратиться к врачу за получением медицинской помощи. Приобретенные пороки сердца опасны, они могут давать осложнения любой тяжести на организм и в итоге привести к летальному исходу.
Только кардиолог сможет поставить точный диагноз и назначить индивидуальное лечение.
Диагностика порока сердца
Для постановки точного диагноза врачу потребуется получить как можно больше информации о пациенте: историю его болезни, имеются ли хронические заболевания, какие симптомы беспокоят на данный момент. Также важно рассказать специалисту о перенесенных инфекционных заболеваниях, а также о наследственных факторах, если они имеются.
Далее проводится визуальный осмотр:
- выслушивание работы сердца и чистоты дыхания в легких;
- измеряется артериальное давление;
- проводится прощупывание печени, фиксация ее размеров.
При необходимости назначают МРТ, КТ, ЭКГ. В редких случаях врачи просят прохождения полного перечня процедур, достаточно пары исследований для постановки точного диагноза, особенно если имеется полный анамнез болезни со слов пациента и выраженные симптомы.
Профилактика порока сердца
Предусмотреть наличие врожденного порока сердца могут только родители на стадии беременности, с приобретенным недугом все немного проще. Полностью застраховаться от его появления невозможно, но всегда есть методы минимизировать риск.
Основные меры профилактики:
- отказ от жирной, соленой и острой пищи, если полностью отказаться оказывается не под силу, достаточно свести потребление данных видов продуктов к минимуму;
- полный отказ от курения и употребления спиртных напитков, особенно это касается лиц старше 40 лет, когда риск выявления врожденного порока сердца становится выше;
- активный образ жизни, не обязательно каждый день пробегать марафоны, достаточно выделить час-полтора на пешие прогулки или активный досуг;
контроль течения любых инфекционных заболеваний, даже простуд и ОРВИ, они могут дать осложнения, которые в дальнейшем провоцируют образование сбоя в работе сердечных клапанов; - ежегодное прохождение кардиолога.
Профилактические осмотры позволяют своевременно выявить проблему и начать лечение.
Как лечат приобретенный порок?
Используется комплексный подход, который включает в себя изменение образа жизни, медикаментозную терапию и профилактические процедуры. Нередко пациенту назначают диету, вносят серьезные изменения в питание.
В тяжелых случаях применяется хирургическое лечение: вальвулопластика, вальвулотомия, протезирование клапана.
Лечение врожденного порока
В большинстве случаев требуется оперативное хирургическое вмешательство. В младенчестве и в детском возрасте полностью купировать врожденный порок сердца легче, чем во взрослом возрасте. В некоторых случаях назначают медикаментозную терапию с последующим наблюдением за состоянием.
Порок сердца не приговор для привычной жизни, если вовремя обратиться за помощью и следовать всем рекомендациям от кардиолога.
Пороки сердца – общее название для группы стойких нарушений сердечной деятельности, обусловленных патологическими изменениями строения сердца, его клапанного аппарата и отходящих от него сосудов. Как следствие, наступают расстройства внутрисердечной и общей гемодинамики (кровообращения).
Классификация, симптомы и признаки
Существует общепринятая классификация, согласно которой различают врожденные пороки сердца и приобретенные. Это 2 основные группы, каждая из которых включает несколько типов патологий. Они отличаются как причинами возникновения, так и симптомами, особенностями развития, методами диагностики и лечения.
Врожденный порок сердца (ВПС)
Возникает вследствие аномального формирования сердца и больших сосудов в первые 3–8 недель внутриутробного развития плода, чему способствовало негативное воздействие некоторых внешних факторов, болезни матери или прирожденная наследственность. Некоторые ВПС возникают в первые 2-3 месяца жизни человека из-за нарушения перестройки внутриутробного кровообращения плода, совмещенного с материнским кровотоком, на самостоятельный механизм.
Известно более 35 типов различных ВПС, далее приведены наиболее часто встречающиеся из них.
Дефект межпредсердной перегородки (ДМПП)
Врожденное аномальное соединение между левым и правым предсердиями, которому в 2-3 раза больше подвержены представители женского пола. У детей может протекать без каких-либо симптомов, некоторые спокойно занимаются спортом. С возрастом появляются
- одышка при физической нагрузке;
- бледность кожи;
- утомляемость;
- предрасположенность к бронхитам.
На какое-то время самочувствие может субъективно улучшиться, но после 20 лет у большинства больных состояние ухудшается. Нарастает одышка, появляется цианоз (синюшный окрас) кожных покровов, нарушается ритм сердца.
Дефект межжелудочковой перегородки (ДМЖП)
Порок развития перегородки, приводящий к формированию сообщения левого и правого желудочков. Жалоб пациенты обычно не предъявляют, размеры сердца не увеличены, легочная гипертензия не развивается, есть склонность к спонтанному закрытию дефекта. При средних и больших дефектах дети отстают в физическом развитии, возможны частые пневмонии. При осмотре отмечается бледность кожных покровов, парастернальный «сердечный горб».
Открытый артериальный проток (ОАП)
Артериальный проток – сосуд, соединяющий аорту и легочную артерию, необходим только для внутриутробного развития плода. После первого вдоха при рождении появляется легочное кровообращение, и необходимость в протоке отпадает, он закрывается на протяжении 10 дней. Пороком считается его функционирование у доношенных детей свыше этого срока.
Клинические проявления зависят от объема сбрасываемой через проток крови. При широком протоке, когда сброс большой, отмечается:
- отставание в физическом развитии;
- слабость;
- утомляемость;
- бледность;
- одышка при физической нагрузке;
- подверженность ОРВИ и пневмониям;
Если же размер протока небольшой, то патология длительное время не демонстрирует никаких признаков, выражаясь в пубертатном возрасте или позже (роды, значительные нагрузки, занятия спортом). Пульс у пациентов с ОАП высокий, быстрый, определяется пульсация сосудов шеи, капиллярный пульс. Диастолическое давление снижено, хотя систолическое в норме или умеренно повышено.
Коарктация аорты (КА)
Врожденное сужение аорты, чаще всего в месте перехода дуги аорты в её нисходящую часть. Составляет 5-8% от общего числа ВПС, среди больных гораздо больше мужчин. Симптоматика определяется анатомическими, возрастными изменениями и сочетанием с другими ВПС, а именно:
- замедление физического развития;
- диспропорция телосложения – хорошее развитие плечевого пояса на фоне общей задержки роста, гипотрофия мышц нижних конечностей;
- повышенная утомляемость;
- головные боли;
- головокружения, обмороки.
Со временем возможны носовые кровотечения, боли в области сердца, судороги мышц ног, жалобы на то, что мерзнут стопы. У женщин могут быть нарушения менструального цикла, бесплодие. Иногда у больных случаются гипертонические кризы.
Сегодня ВПС встречаются с частотой 8 на 1000, или 1 на 125 новорожденных. Чаще других видов наблюдается ДМЖП (от 30 до 50% всех ВПС), ОАП приходится на 10% случаев.
Приобретенный порок сердца (ППС)
Заболевание, в основе которого лежат морфологические (изменения в строении) или функциональные нарушения клапанного аппарата (створок клапанов, фиброзного кольца, хорд, папиллярных мышц). Развиваются ППС в результате острых или хронических болезней либо травм, нарушающих функцию клапанов и вызывающих изменения внутрисердечной гемодинамики.
В нормальном состоянии сердечные клапаны обеспечивают ток крови в одном направлении: в должные моменты они закрываются и открываются, пропуская кровь или ставя ей заслон. При образовании порока случается органическое поражение клапанного аппарата различного генеза (происхождения). Поражение клапанов сердца проявляется в их неспособности к полному раскрытию (приводит к сужению соответствующего отверстия) либо в неполном смыкании (вызывает их недостаточность).
Стеноз (сужение) клапанных отверстий сопровождается уменьшением площади выходного отверстия, что приводит к затруднению опорожнения полости сердца и увеличению давления между его отделами.
Недостаточность клапанов характеризуется регургитацией, то есть обратным потоком крови за счет неполного смыкания створок по причине их укорачивания, сморщивания, перфорации либо расширения фиброзного клапанного кольца.
Недостаточность митрального клапана (НМК)
Неспособность левого предсердно-желудочкового клапана препятствовать обратному току крови из левого желудочка в левое предсердие во время систолы (сокращения) желудочков сердца. Регистрируется у 50% больных с различными пороками сердца, но в чистом виде встречается редко. У детей наблюдается гораздо чаще, чем у взрослых. Часто совмещается с митральным стенозом или пороками клапанов аорты. В течении НМК условно выделяют 3 периода: компенсации, легочной венозной гипертензии и правожелудочковой недостаточности.
Поскольку компенсация приходится на самый мощный отдел сердца – левый желудочек, то этот период довольно длительный. Бессимптомное течение можно наблюдать на протяжении нескольких лет. При появлении клинических симптомов наиболее типичны жалобы на одышку (98%), быструю утомляемость (87%). На более поздних стадиях отмечаются:
- акроцианоз – цианоз губ, кончика носа, пальцев;
- ортопноэ – одышка в лежачем положении, пациент вынужденно предпочитает сидячее либо полулежащее положение;
- отеки на ногах;
- набухание шейных вен;
- редко – увеличение живота в объеме (асцит).
Митральный стеноз (МС)
Так называют сужение левого предсердно-желудочкового отверстия, что препятствует току крови из левого предсердия в желудочек при диастоле желудочков. Самая характерная жалоба – одышка, именно она часто служит причиной обращения к врачу. Она возникает при нагрузке, когда площадь клапана уменьшается вдвое. По мере прогрессирования сужения появляются другие симптомы:
- ортопноэ;
- ночные приступы сердечной астмы;
- тахикардия;
- мышечная слабость, быстрая утомляемость;
- тяжесть в правом подреберье;
- диспепсические расстройства;
- боли в области сердца.
Типичные признаки тяжелого МС – синюшно-красный цвет щек, возникающий в результате уменьшения сердечного выброса, и разный пульс на лучевых артериях верхних конечностей.
Недостаточность клапана аорты
Причиной служит деформация соединительной ткани клапана аорты. Его створки стают короче, могут провисать, края утолщаются – всё это приводит к недостаточному смыканию створок при диастоле.
Симптоматика зависит от темпов формирования и размера дефекта клапана. На стадии компенсации субъективные ощущения обычно отсутствуют. Одышка начинается только при значительной физической нагрузке, но далее, по мере развития недостаточности левого желудочка, – в покое и напоминает сердечную астму. Также могут присутствовать:
- головокружение;
- сердцебиение;
- стенокардия;
- бледность кожных покровов;
- выраженная пульсация сонных артерий – «танец каротин»;
- синхронный с пульсацией сонных артерий тик головы (симптом Мюссе);
- пульсирующее сужение зрачков (симптом Ландольфи);
- высокий и быстрый пульс.
Иногда присутствует капиллярный пульс – ритмичное изменение интенсивности окраса нёбного язычка и миндалин (симптом Мюллера), ногтевого ложа (симптом Кринке).
Стеноз устья аорты
Вследствие поражения створки аортального клапана утолщаются, стают плотнее, этим процессам способствует появление фиброзных наложений на желудочковой стороне клапана. Одновременно разрастается ткань клапана из-за механического раздражения интенсивным кровотоком. Свободные края створок спаиваются, что вызывает постепенное сужение аортального отверстия.
При небольших анатомических изменениях аортального клапана пациенты на протяжении многих лет не жалуются на здоровье, сохраняют довольно высокую трудоспособность, могут заниматься спортом и хорошо переносить большие физические нагрузки. Более выраженная преграда для кровотока из левого желудочка увеличивает силу сердечных сокращений, появляется ощущение выраженного сердцебиения. Развитие порока сопровождается такими признаками:
- быстрая утомляемость;
- одышка;
- головокружение;
- потеря сознания;
- бледность
- пульс медленный, слабый.
Нередко наблюдается стенокардия напряжения, вызванная несоответствием коронарного кровотока метаболическим потребностям гипертрофированного левого желудочка. Неадекватная, чрезмерная нагрузка сожжет спровоцировать отек легких. Появление приступов сердечной астмы в сочетании со стенокардией рассматриваются как симптом неблагоприятного прогноза.
Сочетанный аортальный порок сердца
Представляет собой сочетание клапанного стеноза устья аорты и недостаточности аортального клапана. Створки утолщенные, ригидные (двигаются с трудом), сросшиеся, что обуславливает их неполное раскрытие при систоле желудочков.
Клиническая картина в этом случае сочетает признаки стеноза аорты и аортальной недостаточности. Но при этом отсутствуют симптом Квинке, «танец каротид», а пульсация крупных артерий усилена.
Недостаточность трикуспидального клапана (НТК)
Порок связан с регургитацией крови из правого желудочка в правое предсердие. Компенсаторные механизмы во многом схожи с таковыми в левых отделах сердца при НМК. Но ввиду ограниченных компенсаторных возможностей тонкостенного правого предсердия рано возникают системная венозная гипертензия и развернутая картина правожелудочковой недостаточности.
С началом декомпенсации порока развивается быстро прогрессирующая симптоматика:
- гипостатические отеки, увеличивающиеся к вечеру (обычно на стопах и голенях);
- никтурия – частые позывы к мочеиспусканию ночью;
- тяжесть в правом подреберье (из-за увеличения печени);
- боли в эпигастрии (при застойном гастрите);
- одышка;
- акроцианоз;
- снижение температуры кистей и стоп;
- желтый оттенок кожи.
Диагностика
Диагностические мероприятия при обнаружении порока сердца и определении его типа требуют комплексного подхода. Для начала врач собирает анамнез: выясняет жалобы пациента, время и обстоятельства их проявления, интенсивность, наследственные факторы. На этом этапе ценной будет и информация от близких людей, нередко они замечают подробности, которым больной не придает значения.
Далее врач проводит физикальную диагностику:
- визуальный осмотр;
- пальпацию (ощупывание);
- перкуссию (простукивание);
- аускультацию (выслушивание).
Визуально оценивают окрас кожного покрова, строение тела пациента, особенности развития, предпочитаемую позу. При пальпации определяются характеристики пульса, сердечных сокращений, систолическое дрожание, температура кожных покровов на разных участках тела. Аускультативно определяются тоны сердца, их акценты, диастолические и систолические шумы. Перкуторно выявляется расширение границ сердца, других органов. Обязательно измеряется артериальное давление.
В обязательном порядке назначается лабораторная диагностика:
- биохимический и общий анализ крови (СОЭ, лейкоциты, гемоглобин);
- серологическое исследование (белки, белковые фракции, фибриноген и пр.);
- коагулограмма.
После физикальной и лабораторной диагностики назначают инструментальные методы обследования.
Эхокардиография
Один из основных методов диагностики пороков сердца и выявления сопутствующих им аномалий. Разрешает осуществить подробную визуализацию аномалии, оценить её размеры и влияние на гемодинамику. В режимах цветного и импульсного доплера есть возможность определить скорость и направление кровотока. Ключевое исследование для подтверждения диагноза, оценки тяжести патологии и прогноза.
Разновидность этой методики – чреспищеводная эхокардиография – показана при затрудненной по разным причинам классической трансторакальной эхокардиографии. Обязательно осуществляется при операции на клапане для мониторинга результатов.
Катетеризация сердца
Применяется для подтверждения диагноза, если доплерэхография не в состоянии детально выявить морфологические параметры порока и его гемодинамическую значимость, а также при выполнении некоторых видов коррекции аномалий.
Нагрузочные тесты
Тесты с физической нагрузкой полезны для обнаружения объективных признаков у пациентов без клинических симптомов и выраженных жалоб. Метод рекомендован истинно бессимптомным больным с аортальным стенозом.
Компьютерная томография (КТ)
Методика разрешает точно установить выраженность кальциноза клапанов с высокой достоверностью результата. В специализированных центрах спиральную КТ используют для исключения ишемической болезни сердца у пациентов с низким риском атеросклероза.
Также применяют другие методы инструментального обследования:
- электрокардиографию (ЭКГ);
- рентгенографию органов грудной клетки в двух проекциях;
- суточное мониторирование ЭКГ.
Причины развития
К наиболее распространенным причинам врожденных пороков относятся:
- неблагоприятные факторы окружающей среды (химические, биологические, физические тараторены);
- сочетанное воздействие наследственных факторов и окружающей среды – обуславливают 90% случаев ВПС;
- хромосомные аномалии (8%);
- перенесенная при беременности краснуха;
- прием некоторых лекарственных препаратов (противосудорожные, гормональные контрацептивы и др.).
Среди причин развития приобретенных пороков сердца называют:
- ревматизм (около 75% случаев);
- инфекционный эндокардит;
- атеросклероз;
- ревматоидный артрит;
- системные заболевания соединительной ткани;
- острый инфаркт миокарда;
- постинфарктный кардиосклероз;
- ишемическая болезнь сердца;
- миокардиты;
- аневризма аорты;
- первичный «идиопатический» кальциноз фиброзного кольца;
- травмы сердца и пр.
Лечение
В большинстве случаев рекомендовано оперативное лечение пороков сердца, то есть осуществление хирургических операций. Традиционная (медикаментозная) терапия играет роль вспомогательной методики, используются препараты для профилактики и лечения сердечной недостаточности и других осложнений.
Лечение медикаментами при ВПС патогенетическое, направлено на мобилизацию компенсаторных механизмов и достижение оптимального состояния организма больного ко времени хирургической операции. Консервативная терапия при ППС на стадиях компенсации поводится медикаментозная терапия сердечной недостаточности и, при необходимости, ревмокардита, операции показаны в случае декомпенсации.
Какие врачи лечат
Ключевую роль в процессе лечения любого типа порока сердца играют специализированный врач-кардиолог, кардиотерапевт и кардиохирург. Именно они на основании полученной в ходе всесторонней диагностики совокупности данных ставят диагноз и определяют дальнейшую тактику лечения.
Помимо них в процессе лечения принимают участие врачи инструментальной и лабораторной диагностики. Больным с пороком сердца нужно в обязательном порядке проходить тщательное обследование хотя бы раз в год. Это позволит вовремя выявить критические нарушения и предпринять необходимые лечебные мероприятия.
Пороки сердца часто сложно отличить от других заболеваний. Так, коарктация аорты часто проходит под маской вегетососудистой дистонии, артериальной гипертензии неясного генеза. Симптоматика артериального стеноза схожа с клинической картиной целого ряда сердечно-сосудистых заболеваний, а митральный стеноз нужно отличать от тиреотоксикоза.
Поэтому очень важна квалификация врача. Кардиологи АО «Медицина» (клиника академика Ройтберга) обладают многолетним опытом успешного лечения пороков сердца, клиника занимает одно из ведущих мест в этой области.
Показания
Для патологий, вызванных ВПС показания к проведению хирургических операций следующие:
- признаки сердечной недостаточности при неэффективности медикаментозной терапии;
- значительный артериовенозный сброс (соотношение легочного к системному объему крови 1,5:1 и больше);
- отставание ребенка в физическом развитии;
- обнаружение дилатации правого предсердия и правого желудочка по данным эхокардиографии;
- признаки легочной гипертензии.
Показанием к операции при ППС является развитие любого типа этих пороков до стадии выраженной декомпенсации, когда возникает непосредственная угроза жизни пациента.
Противопоказания
Противопоказанием для оперативного вмешательства при ВПС будет развитие обратного (веноартериального) сброса крови через дефект.
Относительными противопоказаниями при ППС выступают:
- гемодинамическая нестабильность;
- ишемическая болезнь сердца без должного лечения;
- тяжелая легочная патология;
- тромб в левом предсердии;
- тяжелая сопутствующая аортальная патология и др.
Стоимость первичного приема, исследований, лечения
Говорить о какой-либо фиксированной цене лечения порока сердца в Москве будет нецелесообразно. Нужно понимать, что ситуация каждого пациента индивидуальна, очень многое зависит от особенностей и состояния организма, типа и стадии развития порока. Лечение этой патологии не может быть дешевым, но это не повод отчаиваться. Существует государственная программа финансирования (полного или частичного) лечения таких пациентов, в том числе проведения операций за счет бюджетных средств.
Сориентироваться в стоимости первичного приема можно по соответствующей таблице услуг. Там же приведены цены на основные виды диагностических процедур, лабораторные анализы.
Преимущества лечения в клинике АО «Медицина»
В лечении любой болезни на первый план всегда выходит профессионализм врача. Клиника АО «Медицина» по праву гордиться своими специалистами. На их счету сотни успешных операций, а значит – спасенных жизней!
Здесь практикуют ведущие кардиологи и кардиохирурги России. При необходимости пациентов консультируют академики, профессора, кандидаты и доктора медицинских наук, ведь клиника является базой для медицинского университета. Поддерживается постоянная связь с международными врачебными сообществами, внедряются новые методики лечения.
Не менее важно техническое оснащение. Оснащение современным сверхточным оборудованием, помноженное на многолетний опыт врачей, позволяет добиться успеха даже в самых тяжелых случаях. Огромное значение имеет и своевременное обращение за медицинской помощью, а в случае с пороком сердца счет времени может быть на дни. Не медлите, запишитесь на прием – мы сумеем помочь!