Воспалительный процесс, который развивается в тканях внутренних венозных оболочек и сопровождается частичным или полным тромбированием поврежденных участков сосудов, называют тромбофлебитом. Как правило, заболевание вначале поражает вены нижних конечностей, проходящие близко к коже (поверхностные). При отсутствии лечения процесс постепенно распространяется на глубокие венозные сосуды. Если в остром периоде пациент не получает надлежащего лечения, воспаление переходит в хроническую форму с ремиссиями и рецидивами, однако часто хронизация происходит и при наличии своевременной терапии.
Особенности и причины развития
При наличии определенных условий воспалительный процесс поражает стенки сосудов любой локализации, однако в подавляющем большинстве случаев болезнь затрагивает вены нижних конечностей, и в первую очередь – поверхностные сосуды, деформированные варикозной болезнью. Глубокие вены, наряду с поверхностными, воспаляются примерно у 10% пациентов. Клиническая картина формируется под влиянием ряда факторов: роста показателя свертываемости крови под влиянием изменения ее состава, скорости кровотока, наличия деформаций или повреждений сосудистой стенки и т.д.
К причинам тромбофлебита относят:
- фактор генетической предрасположенности;
- варикозную болезнь, которая приводит к застою крови в венах ног;
- рану или травму нижней конечности, сопровождающуюся гнойным процессом;
- послеоперационный восстановительный период (в том числе после медаборта);
- послеродовый период;
- длительное пребывание катетера в вене;
- постельный режим или малоподвижность пациента;
- обезвоживание организма;
- возраст после 40 лет.
Развитию воспалительного процесса способствует любое заболевание или состояние, связанное с понижением иммунитета.
Как распознать заболевание
Симптомы тромбофлебита ярко выражены, если заболевание протекает в острой форме и локализовано в поверхностных венах. Его легко распознать по:
- острой боли, сосредоточенной по ходу воспаленной подкожной вены;
- покраснению, припухлости, повышению температуры в области воспаленного участка сосуда;
- вздутию вены, которая отчетливо выделяется на поверхности кожи;
- наличию уплотнений на некоторых участках вены в местах тромбирования;
- общему повышению температуры тела, но не выше 37,5-38°С;
- отеку мягких тканей конечности.
Повышенная температура держится в течение нескольких дней, затем спадает независимо от состояния конечности, постепенно исчезают и другие выраженные признаки тромбофлебита. Нередко пациенты не обращаются к врачу, ограничиваясь наложением успокаивающей мази на пораженный участок. Однако отказ от квалифицированной помощи чрезвычайно опасен, так как в случае отрыва тромба могут в очень короткий срок развиться тяжелейшие осложнения, от ишемического или гангренозного тромбофлебита до тромбоэмболии легочной артерии. Ни в коем случае нельзя массировать пораженный участок вены, так как в этом случае риск отрыва тромба существенно повышается.
Особенно опасен воспалительный процесс, развивающийся в глубоких венах конечности. Чаще всего он протекает бессимптомно или с незначительными общими признаками недомогания, по которым невозможно распознать и локализовать заболевание. Опасность тромбирования возрастает, если поверхностные вены поражены варикозной болезнью, сопровождающейся недостаточностью функции клапанов перфорантных вен, которые соединяют поверхностные и глубокие сосуды.
Диагностические методы
Во время первичной консультации врач проводит визуальный осмотр пораженной конечности и сбор анамнеза, однако многие важные данные, необходимые при диагностике тромбофлебита, можно определить только при помощи инструментальных исследований:
- УЗИ поверхностных сосудов для определения протяженности и расположения тромбов;
- ультразвуковой допплерографии для выявления особенностей кровотока в сосудах конечности;
- реовазографии, которая помогает выявить нарушения в снабжении кровью тканей и органов;
- ультразвукового дуплексного сканирования вен – наиболее информативного исследования, которое позволяет определить все важные диагностические показатели – скорость и направление тока крови, состояние венозной стенки, уровень сохранности просвета вены и т.д.
Кроме того, врач назначает проведение общих лабораторных анализов, чтобы уточнить общее состояние здоровья пациента, и составление коагулограммы для определения показателей свертываемости крови и склонности к образованию тромбов. По показаниям могут быть назначены дополнительные исследования.
Как лечат
Для лечения тромбофлебита современная медицина применяет различные методы, от медикаментозной терапии до хирургического вмешательства, в зависимости от тяжести заболевания и его стадии. Большинству пациентов, как правило, назначают консервативную терапию, целью которой становится прекращение воспалительного процесса и снижение риска тромбоза сосудов. С этой целью врач назначает:
- противовоспалительные нестероидные препараты;
- лекарства антикоагулирующего действия;
- ферментативную терапию;
- лечение флеботониками;
- местные компрессы и мази;
- при наличии гнойного процесса – антибиотикотерапию.
Больному показан постельный режим, однако лечиться он может в домашних условиях, если отсутствует угроза развития осложнений. Важное значение придается механической поддержке сосудов: необходимо бинтовать пораженную конечность эластичным бинтом и/или носить специальное компрессионное белье. При наличии риска прогрессирования болезни и перехода на глубокие вены назначают хирургическое удаление тромбированного сосуда.
Как предупредить дальнейшее развитие болезни
Меры по профилактике тромбофлебита одинаково действенны как для тех, кто уже перенес заболевание в острой форме, так и для людей, у которых существует риск развития воспаления вен. Они включают:
- постоянное ношение компрессионного трикотажа или поддержку вен при помощи эластичного бинтования;
- правильную организацию труда и отдыха;
- умеренные физические нагрузки на ноги, обеспечивающие поддержку функции венозных клапанов и предупреждение прогресса варикозной болезни;
- соблюдение специальной диеты;
- обеспечение регулярной разгрузки для ног в виде лежачего положения с ногами, приподнятыми над телом.
При соблюдении этих правил риск тромбофлебита существенно снижается.
Часто возникающие вопросы
Тромбофлебит: что нельзя есть и пить при этом заболевании?
Диета исключает употребление жирной и копченой пищи, соленых и острых продуктов, так как они приводят к загущению крови и повышению риска тромбоза. Необходимо повысить в рационе долю продуктов, содержащих рутин и аскорбиновую кислоту, – фруктов, ягод и овощей.
Лечение народными средствами
Рецепты народной медицины оказывают существенную помощь в периоды ремиссии и как профилактические средства, однако при обострении болезни необходимо обращаться к помощи медиков.
Как проявляется тромбофлебит у беременных женщин?
Во втором триместре беременности из-за увеличения веса возрастает нагрузка на ноги, что может привести к тромбофлебиту. Симптомы заболевания распознать несложно:
- на ногах появляется венозная сетка;
- вены увеличиваются в диаметре;
- появляются боли в ногах, отеки, ночные судороги.
Необходимо рассказать о них врачу, ведущему беременность, а также проконсультироваться у флеболога или сосудистого хирурга.
Тромбофлебит: причины появления, симптомы, диагностика и способы лечения.
Определение
Тромбофлебит (тромбоз поверхностных вен) – состояние, при котором происходит формирование тромботических масс в поверхностных венах с развитием сопутствующей воспалительной реакции кожи и подкожной клетчатки.
Причины появления тромбофлебита
Тромбоз поверхностных (подкожных) вен в клинической практике обычно обозначают термином «тромбофлебит».
В большинстве случаев тромбофлебит рассматривают как осложнение хронических заболеваний вен с варикозной трансформацией.
Но процесс может поражать не только варикозно-измененные, но и неварикозные вены. В связи с этим выделяют тромбоз варикозно-измененных поверхностных вен и тромбоз неварикозных поверхностных вен.
- нарушение кровообращения (застой крови);
- повреждение эндотелия сосудистой стенки;
- повышенная способность крови к образованию тромба,
а также сочетание этих факторов.
Нарушение кровотока вызывают:
- варикозно-расширенные вены;
- сдавление сосудов извне (опухолями, кистами, воспалительными инфильтратами, увеличенной маткой, костными фрагментами);
- разрушение клапанного аппарата вен после перенесенного ранее флеботромбоза;
- длительная иммобилизация, приводящая к нарушению функции мышечно-венозной помпы голеней;
- инсульт;
- паралич или парез нижних конечностей;
- недостаточность кровообращения при выраженной сократительной дисфункции миокарда (III—IV функциональные классы);
- аномалия развития вен;
- гиповолемия и гемоконцентрация.
Причины повреждения эндотелия сосудистой стенки:
- прямое повреждение при установке эндовазальных катетеров, внутрисосудистых устройств (фильтров, стентов);
- протезирование вен;
- гипоксия;
- вирусная нагрузка, инфекционные заболевания;
- сепсис, эндотоксины;
- обширные оперативные вмешательства;
- тяжелые механические травмы;
- массивная кровопотеря, распространенные ожоги.
Вышеперечисленные факторы способны включать механизм системной воспалительной реакции. При этом происходит выработка и выделение в кровоток большого числа биологически активных веществ (гистамина, серотонина, фрагментов комплемента, брадикинина). В результате лейкоциты активируются, прикрепляются к эндотелию и выделяют мощные оксиданты, вызывая гибель эндотелиальных клеток с обнажением субэндотелиального слоя.
Повышенная способность крови к образованию тромба может наблюдаться:
- при полицитемии, эритроцитозе;
- при дегидратации;
- при диспротеинемии, значительном увеличении содержания фибриногена;
- при тромбофилии;
- при злокачественном новообразовании;
- как результат гормонотерапии, химиотерапии, рентгенотерапии у онкологических пациентов;
- как результат применения эстроген-гестагенных препаратов;
- при нефротическом синдроме;
- при миелопролиферативных заболеваниях;
- при пароксизмальной ночной гемоглобинурии;
- во время беременности и в период до 6 недель после родов.
Развитие тромбофлебита поверхностных вен (ТФПВ) верхних конечностей чаще всего ассоциировано с периферическим внутривенным катетером.
Классификация заболевания
- Тромбофлебит поверхностных сосудов нижних конечностей.
- Тромбофлебит других локализаций.
- Тромбофлебит мигрирующий.
- Поверхностный тромбофлебит во время беременности.
- Поверхностный тромбофлебит в послеродовом периоде.
При формулировке диагноза отражают:
- локализацию тромбоза;
- поражены варикозно-измененные или неварикозные вены;
- вовлеченность в патологический процесс магистральных поверхностных вен;
- проксимальная граница поражения;
- имеется ли переход в глубокую венозную систему;
- длительность существования тромбофлебита;
- стадия и динамика проявлений воспаления;
- состояние просвета вен в зоне поражения (полная, неполная реканализация или отсутствие реканализации).
В зависимости от активности процесса:
- острый;
- стихающий;
- стихший.
По степени риска перехода процесса на глубокие вены:
- низкий;
- умеренный;
- высокий.
Симптомы тромбофлебита
Клинически тромбофлебит поверхностных вен проявляется болью по ходу тромбированной вены, гиперемией кожи в проекции пораженной вены, наличием шнуровидного, плотного, резко болезненного тяжа, местным повышением температуры, повышенной чувствительностью кожных покровов в месте локализации тромбированной вены.

Стихающий ТФПВ (продолжительностью от 1 до 3 недель) характеризуется регрессом проявлений воспаления мягких тканей около пораженных сосудов.
Стихший ТФПВ (более 3 недель) характеризуется отсутствием воспаления мягких тканей. Сохраняются безболезненные или слабо болезненные уплотнения по ходу пораженных сосудов и гиперпигментация кожи над ними. Сохраняется повышенный риск рецидива венозного тромбоза.
Тромбофлебит поверхностных вен может переходить на глубокие вены. Поэтому пациентов с ТФПВ в зависимости от протяженности тромботического процесса, локализации проксимальной границы тромбоза, наличия или отсутствия варикозной трансформации подкожных вен разделяют на группы по степени риска: низкий, умеренный, высокий.
Высокий риск перехода тромбоза на глубокие вены имеется у пациентов с тромбофлебитом магистральной поверхностной вены любой протяженности с проксимальной границей тромба на расстоянии 3 см от соустья или ближе.
Мигрирующий тромбофлебит – поражение поверхностных вен, при котором тромботический процесс затихает на одних и возникает на других участках венозной системы. Сначала в проекции подкожной вены одной локализации появляется различной длины шнуровидное уплотнение, затем тромбоз развивается в венах других анатомических зон. Он словно мигрирует, «перескакивает» на новые области, нередко поражая вены верхних конечностей. Иногда несколько очагов тромбоза возникают одновременно.
Мигрирующий тромбофлебит может быть проявлением облитерирующего тромбангиита, инфекции, подагры, системных заболеваний, заболеваний крови, синдрома Бехчета, панкреатита, рака поджелудочной железы и легких.
Синдром Мондора (тромбофлебит Мондора) – это тромбофлебит поверхностных вен передней поверхности грудной клетки и живота. Заболевание проявляется образованием тяжей в указанных отделах, их болезненностью (до 3-7 дней). Уплотнения, гиперпигментация кожи и гиперестезия сохраняются до нескольких месяцев. Причина первичной болезни Мондора – длительное раздражение кожи переднелатеральной поверхности грудной клетки и живота. Вторичный тромбофлебит Мондора развивается на фоне различных заболеваний или повреждений (рака молочной железы, гиперкоагуляционного состояния, оперативного вмешательства на молочной железе и др.).
Диагностика тромбофлебита
Диагноз «тромбофлебит поверхностных вен» выставляется на основании сочетания признаков воспаления мягких тканей и тромбоза поверхностной вены в зоне воспаления при ультразвуковом исследовании.
С целью оценки состояния вен, уточнения диагноза и определения тактики лечения проводят ультразвуковое исследование поверхностных и глубоких вен обеих конечностей:
- УЗИ вен нижних конечностей (допплер);
УЗИ вен нижних конечностей (допплер)
Современный метод исследования венозного оттока нижних конечностей, позволяющий диагностировать нарушение кровотока, варикозных изменений вен и тромбообразова�…
При подозрении на распространение тромбоза на глубокие вены и затруднениях в визуализации глубоких вен с помощью дуплексного сканирования вен нижних конечностей рекомендуется:
- рентгеноконтрастная флебография;
- магнитно-резонансная томография нижних конечностей с внутривенным контрастированием (МР-венография);
- компьютерная томография нижних конечностей с внутривенным болюсным контрастированием (КТ-венография).
Также рекомендовано проведение:
- общеклинического обследования:
- клинический анализ крови: общий анализ, лейкоформула, СОЭ (с обязательной «ручной» микроскопией мазка крови*);
- ретикулоциты;
Ретикулоциты (Reticulocytes)
Синонимы: Анализ крови на ретикулоциты; Количество ретикулоцитов; Подсчет количества ретикулоцитов; Ретикулоцитарный индекс.
Retic count; Reticulocyte index; Corrected reticulocyte; Ret…
- тромбоциты, микроскопия (подсчет в окрашенном мазке по методу Фонио);
- оценки сосудисто-тромбоцитарного гемостаза:
- АЧТВ (АПТВ, активированное частичное (парциальное) тромбопластиновое время);
АЧТВ (АПТВ, активированное частичное (парциальное) тромбопластиновое время, кефалинкаолиновое время, Activated Partial Thromboplastin Time, APTT)
АЧТВ – скрининговый тест для оценки внутреннего пути активации свертывания крови (факторы XII, XI, IX, VIII, X, V и II) и мониторинга пациентов, получающих гепариновую те�…
- протромбин, МНО (протромбиновое время);
- тромбиновое время ;
- фибриноген;
Фибриноген (Fibrinogen)
Фибриноген – белок, предшественник фибрина, составляющего основу сгустка при свертывании крови. Исследование направлено на оценку способности организма к тро�…
- D-димер;
D-димер (D-dimer)
Синонимы: Фрагмент расщепления фибрина.
D-dimer, Fragment D-dimer, Fibrin degradation fragment.
Краткая характеристика определяемого вещества D-димер
D-димер представляет собой рас�…
- антитромбин III, % активности;
- волчаночный антикоагулянт;
Волчаночный антикоагулянт (ВА, Lupus anticoagulants, LA)
Синонимы: Аутоантитела (IgG) против фосфолипидов;
Lupus anticoagulant panel; Lupus inhibitor; LA sensitive PTT; PTT-LA; Dilute Russell viper venom test; DRVVT; Modified Russell viper venom tes; MRVVT.
Краткая характеристик�…
- плазминоген, % активности;
- протеин C, % активности;
Протеин C, % активности (Protein C, % Activity)
Синонимы: Анализ крови на протеин С; Активность протеина C (%); ПС (% активности). Protein C; PC; Coagulation protein С; Protein C (% Activity).
Краткая характеристика определяемого веще�…
- протеин S свободный;
Протеин S свободный (Protein S)
Синонимы: Анализ крови на свободный S протеин; Свободный протеин S.
ПрS; Protein S, Free; Free protein S; fPS.
Краткая характеристика определяемого вещества Протеин S своб�…
- фактор VIII, активность;
- анти-Ха активность, МЕ/мл (гепарин, концентрация);
- фактор Виллебранда, антиген.
Результаты генетической предрасположенности к повышенной свертываемости крови не влияют на тактику лечения пациента, но целесообразны при прогрессировании тромбоза на фоне полноценной антикоагулянтной терапии.
- Склонность к тромбозам при беременности – минимальная панель.
Гемостазиограмма (коагулограмма) расширенная
Синонимы: Гемостазиограмма.
Coagulation studies (coagulation profile, coag panel, coagulogram).
Краткая характеристика исследования «Гемостазиограмма (коагулограмма) расширенная»
…
Расширенное исследование генов системы гемостаза (с описанием результатов врачом- генетиком)
Расширенное исследование генов системы гемостаза: F2, F5, MTHFR, MTR, MTRR, F13, FGB, ITGA2, ITGВ3, F7, PAI-1
Комплексное исследование генетических факторов риска развития нарушений в…
Тромбозы: расширенная панель
Генетические факторы риска тромбоза и повышения уровня гомоцистеина. Анализ наличия полиморфизмов в генах протромбина, фактора Лейдена и ферментов реакций фолат�…
Гипергомоцистеинемия
Генетические факторы риска нарушения фолатного цикла. Анализ наличия полиморфизмов в генах ферментов реакций фолатного цикла.
MTHFR (7211 и 7571), MTRR (7591), MTR (7581).
Тромбоцитарный рецептор фибриногена
Генетический фактор риска тромбоза. Анализ наличия полиморфизма в гене тромбоцитарного рецептора фибриногена (beta 3-интегрина). ITGB3 (7201 и 7201 A-IT)
Хочу стать мамой: осложнения беременности
Генетические факторы риска фетоплацентарной недостаточности, гестоза, тромбоза и нарушения фолатного цикла.
F2 (7161), F5 (7171), MTHFR (7211 и 7571), MTRR (7591), MTR (7581), ACE (7011), AGT (7…
К каким врачам обращаться
При первых проявлениях тромбофлебита необходима консультация сосудистого хирурга или общего хирурга.
Для уточнения причины заболевания может быть рекомендована консультация
врача-терапевта
, онколога, эндокринолога,
врача – акушера-гинеколога
.
Лечение тромбофлебита
Основными целями лечения тромбофлебита поверхностных вен является профилактика распространения тромботического процесса на глубокие вены и развития тромбоэмболии легочной артерии, купирование острой воспалительной реакции и предотвращение рецидива.
В большинстве случаев проводят консервативное лечение, которое включает эластичную компрессию нижних конечностей, системную фармакотерапию (антикоагулянты, нестероидные противовоспалительные средства), местное воздействие на пораженную конечность холодом и препаратами, содержащими гепарин и⁄или НПВС. Антибактериальную терапию назначают при гнойном тромбофлебите.
Показания к госпитализации в отделение сосудистой хирургии или в общехирургический стационар:
- локализация острого тромбофлебита на бедре;
- локализация острого тромбофлебита в верхней трети голени при поражении малой подкожной вены.
- При распространении тромбофлебита на верхнюю половину бедра либо приустьевые притоки показана операция кроссэктомия (перевязка большой (или малой) подкожной вены сразу у глубокой магистрали с обязательным лигированием всех приустьевых притоков и иссечением ствола подкожной вены в пределах операционной раны).
- При распространении тромбоза за пределы сафено-феморального либо сафено-плитеального соустья проводят тромбэктомию из магистральных глубоких вен.
- После выполнения кроссэктомии показано удаление всех варикозно-расширенных (тромбированных и нетромбированных) вен.
- Пункционная тромбэктомия из тромбированных узлов подкожных вен выполняется на фоне выраженного перифлебита.
Осложнения
Тромбофлебит глубоких вен – воспаление венозных стенок глубоких вен с образованием тромбов в просвете пораженного сосуда.
Гнойный тромбофлебит – микробное воспаление венозной стенки, связанное с тромбозом, бактериемией и др.
Тромбоэмболия легочных артерий – закупорка легочной артерии или ее ветвей тромбами, которые образуются чаще в крупных венах нижних конечностей или таза.
Посттромбофлебитический синдром – состояние, которое развивается после тромбозов глубоких вен, проявляется отеком и трофическими язвами голени.
Профилактика заболевания
К мероприятиям, позволяющим избежать развития заболеваний и осложнений, относят своевременную ликвидацию патологических рефлюксов и варикозно-измененных поверхностных вен. С целью профилактики бессимптомных тромбозов глубоких и поверхностных вен носят эластичный компрессионный трикотаж.
Источники:
- Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений (ВТЭО). Флебология. Т. 9. Вып. 2. № 4. 2015.
- Клинические рекомендации. Флебит и тромбофлебит поверхностных сосудов. – 2021-2022-2023 (21.09.2021).
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
2409
05 Марта
-
13067
01 Марта
-
13064
23 Февраля
Похожие статьи
Кардиосклероз
Кардиосклероз: причины появления, симптомы, диагностика и способы лечения.
Инсульт
Инсульт — это клинический синдром, представленный очаговыми и/или общемозговыми нарушениями, развивающийся внезапно вследствие острого нарушения мозгового кровообращения (ОНМК). Клиническая картина инсульта очень разнообразна, симптомы зависят от области поражения.
Легочное сердце
Легочное сердце: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Экзофтальм
Экзофтальм: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
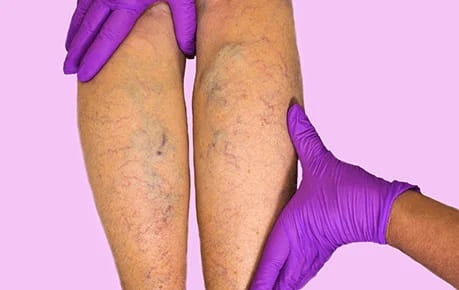
Тромбофлебит — это опасное заболевание вен, и одно из самых серьезных осложнений варикоза. По-другому его называют тромбозом поверхностных вен и ТПВ. Чаще всего заболевание встречается у пожилых людей, а также у тех, кто ведет малоактивный образ жизни и имеет избыточный вес.
При ранней диагностике и своевременном обращении к врачу тромбофлебиты можно победить. Для этого применяют медикаментозные, хирургические и другие методы лечения.
Что такое тромбофлебит
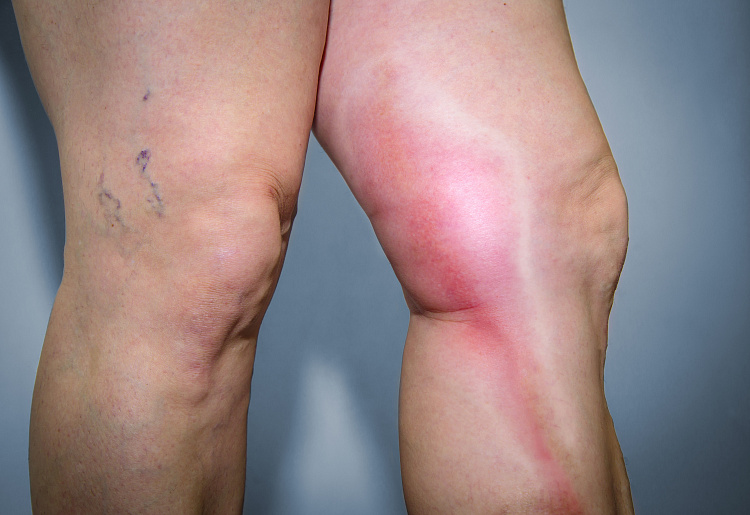
Это воспаление, при котором в вене образуется сгусток. Тромб прикрепляется к воспаленной вене и мешает кровотоку. На воспалительный процесс реагируют также кожа и подкожная клетчатка — область поражения краснеет, отекает и опухает.
Тромбофлебит распространяется не только на пораженные варикозом вены, но и на неварикозные. Если вовремя не начать лечение, воспалению могут подвергнуться глубокие сосуды.
Причины возникновения
Варикоз — одна из главных предпосылок к развитию тромбоза. Также к заболеванию предрасположены люди с избыточным весом, «сидячей» работой, низкой физической активностью, в период беременности.
Ненаследственные причины тромбофлебитов можно разделить на три группы:
- Проблемы с кровообращением. Застой крови возникает из-за варикозного расширения вен, сдавливания сосудов из-за опухолей или кист, длительного обездвиживания конечности. Также недостаточность кровообращения может быть из-за инсульта, паралича, аномалии в развитии вен и гиповолемии.
- Повреждения внутренних стенок сосудов. Такая проблема возникает из-за травмирования в результате установки эндовазальных катетеров или различных внутрисосудистых устройств, протезирования вен, гипоксии и сепсиса. Также к повреждениям могут привести инфекционные заболевания, тяжелые травмы с обильной потерей крови или обширные ожоги.
- Предрасположенность крови к образованию тромбов. Это состояние возникает в результате следующих заболеваний: полицитемия, нефротический синдром, миелопролиферативные патологии. Также в крови могут формироваться сгустки из-за обезвоживания организма, злокачественных опухолей, приема гормонов или химиотерапии. Во время беременности из-за повышения уровня эстрогена и после родов тоже существует такая опасность.
Кроме того, у человека может быть наследственная предрасположенность к тромбофлебиту.
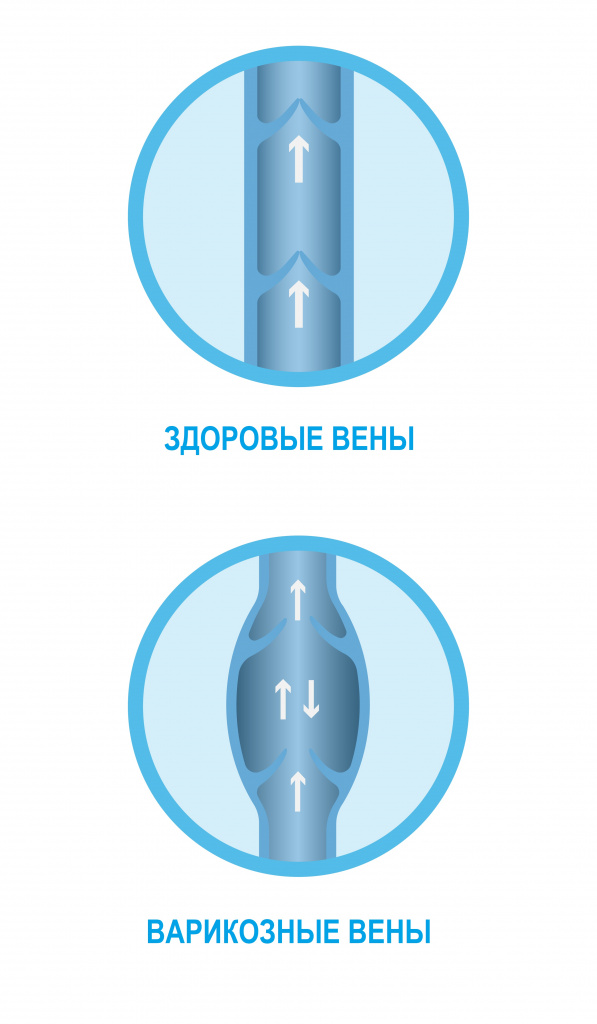
Тромбофлебит и варикозное расширение вен
Тромбоз отличается от варикозного расширения вен самим характером заболевания. Варикоз сопровождается повышением давления в венах с истонченными и неэластичными стенками. А тромбофлебит — это воспаление в стенках сосудов с образованием тромбов.
Различия есть и во внешних признаках. При варикозе наблюдается тянущая боль, вены выпирают, становится заметна их извилистость. Кожа в области поражения приобретает бледный оттенок, синие сосуды просвечивают. При тромбофлебите в зоне воспаления чувствуется распирающая и колющая боль, кожа в этой области краснеет. Например, при прощупывании голеней можно ощутить уплотнения и комки.
Виды тромбофлебита
Тромбофлебиты делят на несколько видов по следующим параметрам:
Зоне поражения. Тромбофлебит может быть мигрирующим и локальным. В первом случае сгусток крови образуется в одном месте, затем исчезает и со временем появляется в другом. Во втором случае тромб остается на том же участке, где образовался.
Наличию патогенов (инфекций). Выделяют септический тромбофлебит, при котором происходит быстрое распространение инфекции с кровотоком, что приводит к сепсису. Такая проблема может появиться после родов, оперативного вмешательства или рожистого воспаления. Лечится заболевание с помощью антибиотиков. Также существует асептический тромбоз, при котором инфекции нет, а воспаление возникло из-за травмы.
Размеру тромба. При окклюзионном тромбофлебите просвет сосуда полностью перекрывается. Отток крови нарушается, что может привести к отмиранию тканей. В этом случае необходимая срочная операция. При неокклюзивном тромбофлебите тромб перекрывает вену только частично. Циркуляция крови нарушается, но не прекращается полностью.
Масштабу патологического процесса. Поверхностный тромбофлебит локализуется в подкожных венах. Он сразу дает о себе знать: повышается температура, краснеет кожа, появляются уплотнения. Лечится медикаментозно. При неправильном или несвоевременном лечении болезнь переходит в тромбофлебиты глубоких вен. В этом случае симптомы становятся более выраженными. Опухоли значительно заметнее и боль сильнее.
Стадии развития заболевания
Тромбоз развивается по следующим стадиям:
- Острая. Период, когда появляются яркие признаки тромбофлебитов. Эта стадия длится обычно около месяца. Острый тромбофлебит может быть негнойным и гнойным — с абсцессом и некрозом (отмиранием) тканей.
- Подострая (стихающая). Эта опасная стадия, на которой острые симптомы тромбофлебита стихают, но не исчезают совсем. Отечность проходит, но уплотнения остаются, кожа по-прежнему сохраняет красноту, вены синеют. Длительность подострой стадии — 2 месяца.
- Хроническая. Если после 2–3 месяцев после выявления болезни не прибегнуть к лечению, она переходит в хроническую форму. При этом может отсутствовать боль, но ноги будут опухать, быстро уставать, зудеть
Если начать лечение в острой стадии в течение двух недель после появления симптомов, результаты будут очень хорошие: тромб рассосется и опасных последствий не будет.
Основные симптомы
Главный признак тромбофлебита — уплотнения (тромбы), ощутимые при прощупывании сосуда. Область поражения краснеет и отекает, чувствительность кожи повышается. Также при тромбофлебите вена синеет и заметно выделяется под кожей, уплотняется и становится теплее, чем остальные ткани.
Воспаленный участок болит, возникают ощущения покалывания и расширения. В зависимости от расположения пораженного участка, боль может отдаваться в пах, поясницу или в нижнюю часть живота. Температура тела повышается, может достигать 39 °С.
В ноге чувствуется тяжесть и слабость, становится сложно ходить и даже стоять. В положении лежа нижние конечности сложно или невозможно поднять, вращать стопой тоже может быть затруднительно.
Чем опасен тромбофлебит: возможные осложнения
Опасность тромбофлебитов в том, что тромб может оторваться и переместиться с кровотоком в другие участки венозной системы. Одно из осложнений заболевания — тромбоэмболия легочной артерии, при которой закупоривается тромбом легочная артерия. Такая проблема грозит смертью больного при отсутствии незамедлительного лечения.
Тромбоз в запущенном состоянии может стать причиной хронической венозной недостаточности. В этом состоянии нарушается венозный отток, ноги отекают, появляются сосудистые «звездочки», болевые ощущения.
Диагностика заболевания
Диагностику и лечение всех видов тромбофлебитов выполняет флеболог. Сначала он занимается изучением внешних симптомов, выясняет локализацию тромба, зону поражения по болевым ощущениям.
Более точные данные врач получает с помощью ультразвукового ангиосканирования (визуализации сосудов для оценки проходимости), реовазографии (анализа кровообращения в ногах), допплерографии (ультразвукового обследования), КТ-венографии (компьютерной томографии с контрастным веществом).
Также проводят анализ крови на свертываемость, наличие С-реактивного белка, уровень лейкоцитов, D-димер и др.
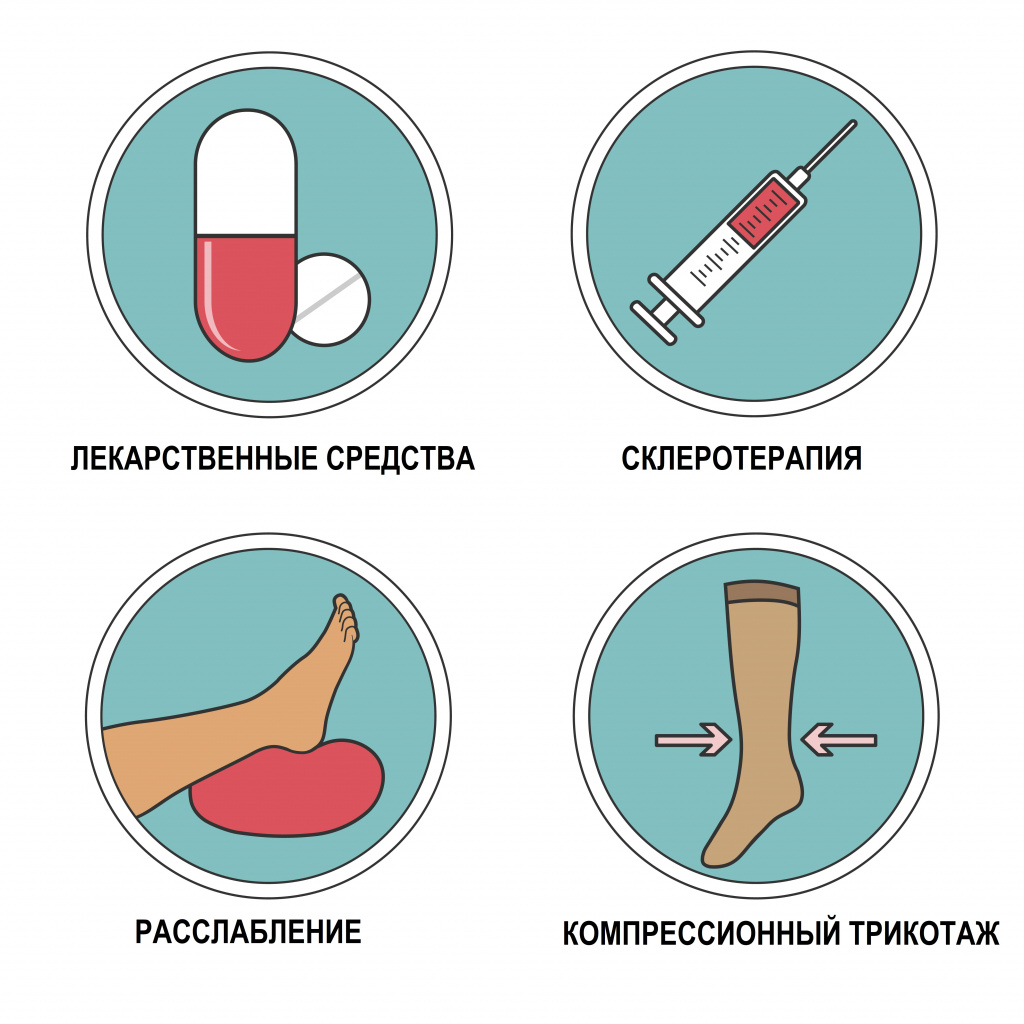
Методы лечения
Медикаментозное лечение
Для лечения различных тромбофлебитов применяют нестероидные противовоспалительные лекарства. Также назначают антикоагулянты для разжижения крови и предотвращения свертываемости, ангиопротекторы, повышающие тонус сосудов, и флеботоники, укрепляющие и повышающие эластичность стенок вен. Для устранения тромба используют дезагреганты и лекарства с фибринолитическим действием. Антибиотики назначают при разросшемся тромбофлебите или его гнойной форме.
Компрессионная терапия
Это применение компрессионных трикотажных чулок или колготок, бандажей, рукавов. Такие меры помогают ускорить кровоток в сосудах, препятствуют появлению сгустков крови или увеличению их размеров. Также изделия снижают болевые ощущения и отечность.
Физиотерапия
Включает магнитотерапию, инфракрасное излучение, ультрафиолетовое облучение, дарсонвализацию. С помощью этих процедур можно устранить воспаление, улучшить кровоток, ускорить восстановление внутренних венозных стенок.
Хирургическое вмешательство
Назначается при разрастании тромба и угрозе полного перекрытия вены. Сгусток крови удаляется методом кроссэктомии, тромбэктомии или инвагинационного стриппинга. Также применяется лечение стентированием, когда вену расширяют путем установки специального баллона.
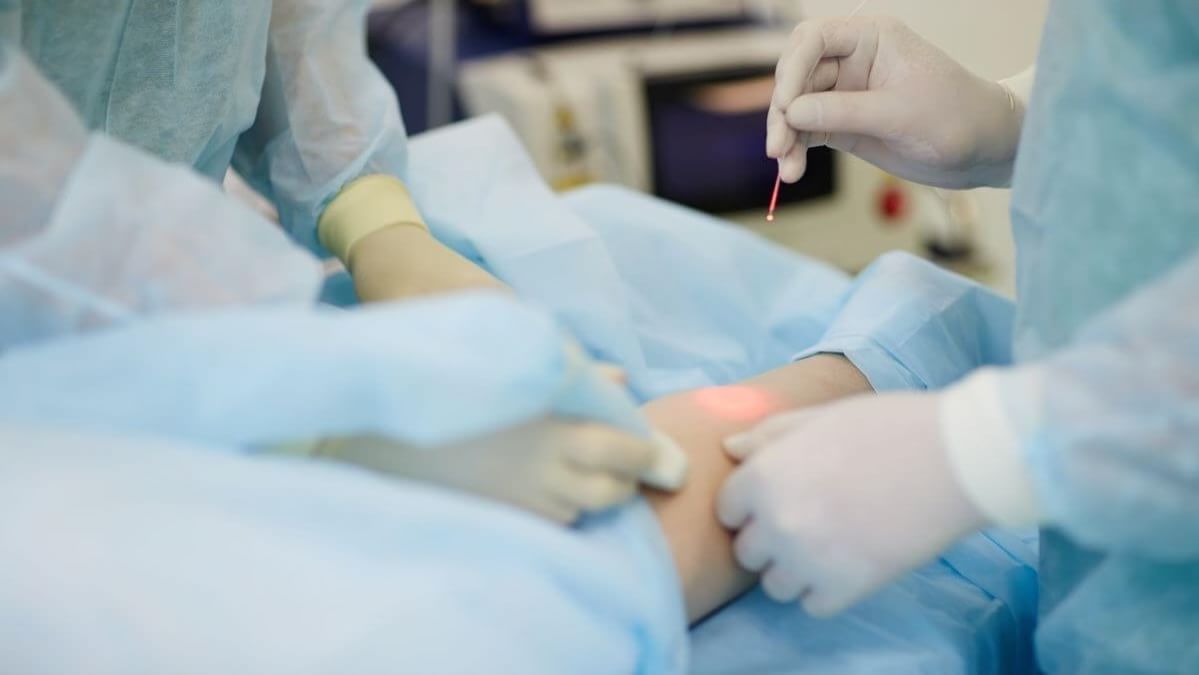
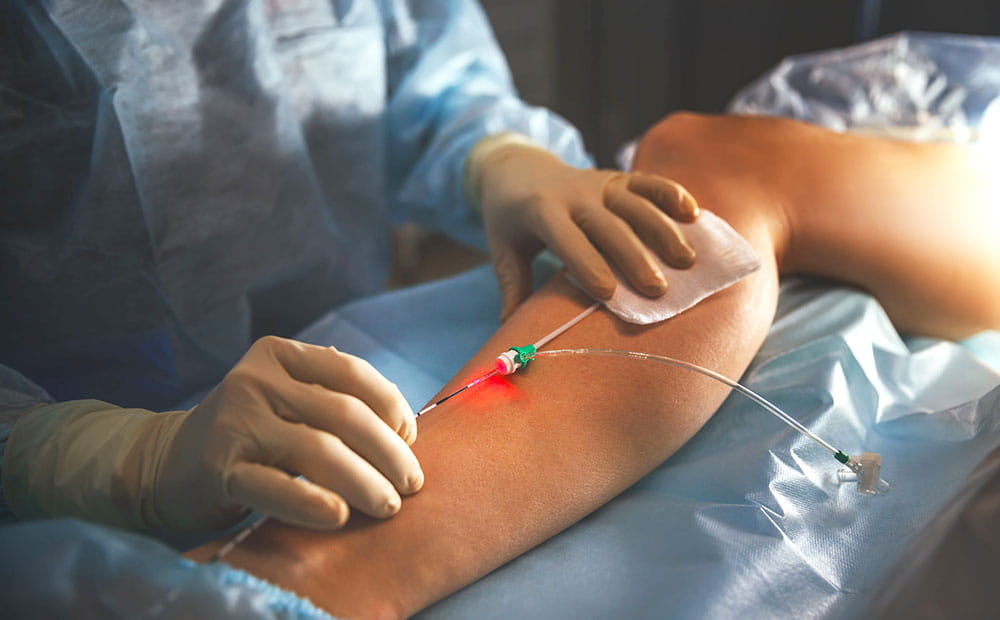
Лечение лазером (ЭВЛК, ЭВЛО)
Лазер воздействует на поврежденные участки и термически обрабатывает пораженные сосуды изнутри. В результате кровоток по больной вене прекращается, и она со временем рассасывается. Это полностью безопасный и малоинвазивный метод. После процедуры не остается рубцов и шрамов.
Общие рекомендации и противопоказания
Больным тромбофлебитом важно носить удобную обувь на плоской подошве, регулярно принимать лекарства, назначенные врачом, и соблюдать диету. Запрещены сильные нагрузки на ноги, поэтому понадобится исключить физические упражнения, которые предполагают поднятие тяжестей, отказаться от туфель на каблуках. Из спортивных занятий можно выбрать плавание, езду на велосипеде и прогулки пешком.
Также пациентам с тромбофлебитом нельзя делать массаж ног, носить гольфы или носки с плотными резинками, которые могут перетянуть сосуды. Запрещено удалять волосы на ногах с помощью воска и эпилятора, посещать баню и загорать.
Профилактика тромбофлебита
Важно вовремя лечить заболевания вен, не запускать варикоз. Носить компрессионные чулки, если вы находитесь в группе риска. Также важно правильно питаться и уменьшить количество жиров в рационе, что является одной из причин появления тромбов.
Кроме того, чтобы не заболеть тромбофлебитом, необходимо больше двигаться, заниматься спортом. Ходить на прием к флебологу при появлении симптомов заболевания и на плановые осмотры. Если потребуется — принимать назначенные врачом флеботоники, улучшающие отток крови.
626200cookie-checkТромбофлебит: особенности заболевания
Тромбофлебит
причины, симптомы, методы лечения и профилактики
Тромбофлебит — заболевание воспалительного характера, поражающее венозные каналы человека. Развивается при образовании тромба в сосуде. На первоначальных этапах имеет название флеботромбоз, отличается отсутствием признаков воспалительного процесса. Тромбофлебит глубоких вен нижних конечностей сопровождается перепадами давления тромбов. Возможна закупорка сосудов и развитие эмболии.
Симптомы тромбофлебита
При поражении поверхностных вен воспалительный процесс развивается после варикоза, чаще локализуется в области голени. Характеризуется следующей симптоматикой:
- контур расширенного сосуда, проявляется в виде узлов круглой формы, по мере развития болезни венозные шарики увеличиваются по длине;
- острые болезненные ощущения, покраснение кожных покровов, отёки
- боли усиливаются во время пальпации
- движения пораженной конечностью сопровождается болезненными ощущениями
- кожный зуд
- при возвышенном положении ноги болезненные ощущения уменьшаются
- кожные покровы в поражённой области становятся плотнее
- развивается воспаление окружающей ткани
- повышенная температура тела
При расположении рядом инфекционного очага развиваются следующие симптомы:
- болезненные ощущения по ходу артерии
- визуальное проявление контура канала
- расширение сетки поражённых вен
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 23 Февраля 2023 года
Содержание статьи
Причины
Тромбофлебит развивается вследствие повреждения сосудистых стенок. Частая причина прогрессирования болезни — варикозное расширение венозных каналов. Выделяют несколько факторов, провоцирующих тромбофлебит глубоких вен:
- сидячий образ жизни, при отсутствии физических нагрузок тромб увеличивается в размерах, провоцирует нарушения кровообмена
- повреждение стенки сосудистого канала иглой
- инфекционное заболевание
- проникновение в сосуд токсичных веществ
- врожденные заболевания, связанные со свертываемостью крови
Выделяют факторы, увеличивающие риск возникновения тромбофлебита:
- избыточная масса тела
- длительное пребывание в одной позе, например при постельном режиме после оперативного вмешательства
- злоупотребление алкогольными напитками, курение, прием наркотических препаратов
- нарушения гормонального фона
- процесс вынашивания ребенка, объясняется сдавливанием крупных венозных каналов в области малого таза увеличенной маткой
- заболевания злокачественного характера
- физические повреждения верхних или нижних конечностей
- аллергические реакции
- паралич верхних или нижних конечностей вследствие инсультов или болезней центральной нервной системы
- изменения качества кровеносных телец
- нарушение оттока крови
- переливания крови
Стадии развития тромбофлебита
Выделяют несколько стадий:
- третья стадия характеризуется образованием тромба, который чаще исчезает самостоятельно
- вторая стадия отличается отделением сформировавшегося тромба от стенки сосудистого канала, уплотнение может проникнуть через кровь в систему любого органа
- первая стадия характеризуется перекрыванием доступа крови,увеличением в размерах венозного канала, развитием дискомфорта
Разновидности
Выделяют несколько видов заболевания:
Острый тромбофлебит
Характеризуется быстрым развитием заболевания. Первый признак — острые болезненные ощущения вдоль кровотока пораженной области. Повышается общая температура тела. Требует постельного режима и вызова врача на дом. Острая разновидность тромбоза характеризуется высоким риском осложнений.
Постинъекционный тромбофлебит
В процессе лечения варикоза при помощи склеротизации нарушение методики выполнения процедуры провоцирует воспалительный процесс.
Хронический тромбофлебит
Характеризуется отсутствием ярко выраженной симптоматики. Болезненные ощущения возникают периодически, чаще после физической нагрузки на нижние конечности. Отёчность незначительна.
Тромбофлебит во время беременности
Первые симптомы развиваются в начале второго триместра — образование сосудистых звездочек на кожных покровах, увеличение венозных каналов, развитие болезненных ощущений. В вечернее время появляются отёки, периодически возникают судороги. Важно вовремя обратиться к врачу и соблюдать все рекомендации.
Диагностика
Врач уточняет симптоматику, назначает прохождение инструментальных процедур для определения протяженности тромба, оценки вероятности отрыва уплотнения от стенки. Пациента направляют на исследование крови для определения свёртываемости. Проводят исследование сосудистых каналов при помощи ультразвуковых методик, назначают рентгенографию, компьютерную томографию. В сети клиник ЦМРТ для диагностики тромбофлебита используют:
К какому врачу обратиться
Диагностикой и лечением тромбофлебита занимается флеболог. В тяжелых случаях понадобится консультация сосудистого хирурга.
Лечение тромбофлебита
Курс лечения зависит от локализации и стадии развития заболевания. Госпитализация требуется при развитии тромбофлебита в области сердца или бедра. Разогнать застой кровеносных телец помогают лекарственные препараты. Если вылечить тромбофлебит консервативными способами не удается, назначается оперативное вмешательство.
Осложнения
При отсутствии лечения тромбофлебит оказывает негативное воздействие на состояние венозной системы. Увеличивается риск возникновения следующих осложнений:
- ухудшается кровоток
- вязкость кровеносных телец повышается
- увеличивается травматичность венозных каналов
- тромбоэмболия, провоцирующая инфаркт миокарда и летальный исход
- кровотечения
- флебосклероз
- лимфангит
- утолщение кожных покровов
- воспалительный процесс нервной системы
- гнойное расплавление тромба
- инфицирование кровеносной системы
Профилактика тромбофлебита
Чтобы снизить риск возникновения осложнений и предотвратить развитие тромбофлебита нижних конечностей рекомендуется:
- носить компрессионную одежду для улучшения кровотока в пораженной области
- ежедневно заниматься физической культурой
- избегать стрессовых ситуаций
- отказаться от употребления алкогольных напитков, курения, приема наркотических препаратов
- придерживаться сбалансированного рациона питания
- избегать физических повреждений
- при обнаружении первых признаков тромбофлебита обратиться к врачу
- своевременно проходить профилактический осмотр
- избегать перенапряжения нижних конечностей
- при сидячей работе раз в час делать гимнастику
- своевременно лечить инфекционные заболевания.
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
Информация на сайте является ознакомительной, проконсультируйтесь с лечащим врачом
ЗАКАЗАТЬ БЕСПЛАТНЫЙ ЗВОНОК
Мы заботимся о безопасности наших пациентов
Работаем в плановом режиме, принимаем пациентов без QR-кода
Тромбофлебит конечностей: симптомы и лечение
- →
- →
Тромбофлебит — воспаление внутренней стенки венозного сосуда. Сопровождается образованием тромба, который перекрывает просвет вен. Причиной развития тромбофлебита может стать инфекционное заболевание, склонность к формированию тромбов, повреждение вен.
Часто заболевание приводит к тромбозу глубоких вен нижних конечностей — состоянию, угрожающему жизни. Именно поэтому при появлении покраснения и болезненного по ходу подкожной вены, образованию шнуровидного уплотнения необходимо как можно быстрее обратиться к флебологу.
Врач-невролог/ Стаж 10 лет
Дата публикации статьи: 20.03.2022
Дата обновления: 20.03.2022
Что такое тромбофлебит
Тромбофлебит нижних конечностей — болезнь, в основе которой лежит сосудистое воспаление, на месте которого формируется тромб (сгусток крови) и развивается тромбоз. Заболеванием страдают обычно люди старше 40 лет. Тромбофлебит ног встречается у женщин в 4 раза чаще, чем у мужчин. Как следствие варикозной болезни острый тромбофлебит с признаками тромбоза вен развивается в 60% случаев.
Обычно тромбы образуются в венозной системе, нежели в артериальных сосудах. Потому что в артериях кровь движется с большей скоростью и они просто не успевают возникнуть. Тромбоз чаще появляется на нижних конечностях, нежели на верхних.
Среди пациентов распространена подмена понятий тромбоз и тромбофлебит. Главное отличие болезней в том, что тромбоз — это невоспалительная патология, при которой из-за избыточного давления венозное русло не в состоянии обеспечить адекватный отток крови из периферических частей тела.
Это вызывает снижение скорости кровотока, загустение крови и формированию тромбов. Тромбозу может предшествовать хроническое заболевание вен нижних конечностей, геморрой, нарушения свертываемости крови, наследственная патология и другие заболевания
-
Что такое тромбофлебит
-
Классификация
-
Стадии развития
-
Патогенез болезни
-
Чем тромбофлебит отличается от варикоза
-
Причины и факторы риска
-
Симптомы
-
Осложнения
-
Диагностика
-
Лечение тромбофлебита в Москве
-
Врачебные рекомендации
-
Прогноз и профилактика
Копылов Борис Эдуардович
Флеболог, врач первой категории
Есть 2 опасных осложнения тромбофлебита. Миграция тромба по глубоким венам. В результате поражения образуется сильный отек, а со временем появляются трофические язвы. И отрыв тромба, который приводит к тромбоэмболии, что может закончится летальным исходом. Чтобы этого не произошло к врачу нужно обратиться как можно быстрее.
Классификация
Существуют различные подходы к разделению ТГВ. Воспаление поверхностных вен по расположению подразделяют:
-
на локальный — тромб образуется в определенном месте кровеносной системы;
-
мигрирующий — очаг воспаления способен перемещаться на другие участки сосуда.
Классификация по глубине поражения:
-
глубокий тромбофлебит — болезнь развивается в глубоко расположенных венах, особенно неблагоприятно развитие процесса в подколенной области;
-
поверхностный — пораженные венулы можно увидеть невооруженным глазом при осмотре конечностей.
По степени нарушения кровотока принято выделять:
-
неокклюзивный — тромб маленький и скорость кровотока почти не изменена;
-
окклюзивный — тромбоз перекрывает сосуд более чем на 50% его просвета, что приводит к замедлению тока крови и нарушению питания тканей;
-
ишемический — тромбоз полностью перекрывает вены, что является причиной ишемии участка тканей и их некротических изменений.
Последняя классификация является основополагающей при выборе лечения тромбоза.
От области поражения различают:
-
тромбоз малого таза — наблюдаются нарушения походки и работы органов малого таза;
-
тромбоз паховой области — боль и припухлость паховых лимфатических узлов;
-
тромбоз бедер — выраженный болевой синдром, поражения хорошо просматриваются, кожа выглядит бледной из-за сдавления тканей;
-
тромбоз голени — болит лишь при движении икр, отек и боль наблюдаются редко.
По длительности выделяют хронический и острый тромбофлебит. Последний развивается за несколько часов и характеризуется выраженной местной симптоматикой тромбоза и общей реакцией организма. Возникающее состояние длится до 4 недель. В случае хронической патологии тромбоз уходит и возвращается периодами, вылечить болезнь не представляется возможным.
Одной из самых опасных разновидностей является флотирующий тромб: основанием сгусток крови закрепляется на эндотелии, а головка свободно плавает в просвете сосуда. Опасность заключается в отрыве головки и закупорке магистральных сосудов абсолютно любой части тела. В 10% случаев когда тромб отрывается, наступает внезапная смерть от тромбоэмболии легочной артерии.
Хотите красивые и здоровые ноги?
Приходите в наш центр флебологии — обязательно поможем
Противоположностью мигрирующего является пристеночный тромб — он не отрывается. Однако любое тромбообразование в той или иной мере несет угрозу для жизни, поэтому состояние тромбофлебита нижних конечностей обязательно требует лечения.
Стадии развития
Традиционно выделяют три стадии развития:
-
Острая
Симптомы появляются внезапно и развиваются быстро. Область на руке или ноге, где выявлен тромб, краснеет и болит, поднимается температура. Если вовремя начать лечение, осложнения можно избежать. Обычно такое состояние проходит за 4 недели.
-
Подострая стадия
Характеризуется длительностью более месяца и наличием слабо выраженных признаков тромбофлебита поверхностных вен нижних конечностей. Вены приобретают синий оттенок и вздуваются, под кожей образуются шишки.
-
Хронический восходящий тромбофлебит
Диагноз определяется, если симптомы выявляют в течение более 3 месяцев. Проявления болезни затихают на время, а затем наблюдается рецидив. Часто человек с таким диагнозом испытывает тяжесть в ногах, при длительной ходьбе.
На первых этапах заболевание лечится сменой образа жизни. Важно понять значимость рекомендаций и делать их регулярно. В большинстве случаев болезнь начинается бессимптомно, человек не проявляет жалоб, кожа туловища, конечностей и лица выглядит без изменений, не болит. Поэтому людям из группы риска необходимо профилактически обследовать сосудистую систему.
Лечение острого тромбофлебита отличается в незамедлительном обращении в клинику. Важно вовремя диагностировать риски, чтобы не оторвался пристеночный сгусток или не развился гнойный флебит, как последствия тромбофлебита вен. Высока вероятность развития состояний, угрожающих жизни.
Консервативные методы лечения не устраняют тромбофлебит, а только смягчают течение болезни. Избавиться от опасной болезни и не допустить угрожающих жизни осложнений помогает качественно проведенная эндовенозная лазерная облитерация сосуда. Это современный метод лечения запечатыванием больной вены при помощи температурного воздействия лазерными лучами. После склеивания сосуда процесс образования тромбов прекращается. Кровообращение перераспределяется по здоровым сосудам.
Патогенез болезни
Пусковым фактором является повреждение эндотелия — внутреннего слоя, выстилающего сосуды. В ответ развивается воспаление и запускается реакция образования тромба. На месте дефекта скапливаются тромбоциты, затем прикрепляются белые кровяные тельца. Образуется тромбоз. Пристеночный сгусток частично или даже полностью перекрывает кровоток, и сосуд закупоривается. Чем серьезнее повреждение и меньше просвет сосуда, тем более выражены застойные явления.
В артериях тромбы преимущественно образуются из-за разрушения сосудистой интимы и проявляются ишемией органа или эмболизацией отдельных участков сосудистого русла. Тромбоз в венах обусловлен еще и дисбалансом коагуляции, антикоагуляции и фибринолиза с явным преобладанием свертывающей системы крови с последующим замедлением кровотока. Венозный тромбоз проявляется тромбофлебитами вен нижних конечностей.
Чем тромбофлебит отличается от варикоза
При варикозе вены становятся неэластичными, наблюдается нарушения в работе венозных клапанов. Тромбофлебит голени представляет собой воспалительный процесс, вследствие которого формируются кровяные сгустки. Отличить эти болезни можно и по проявлениям.
Боль тянущая наблюдается при варикозе. Если это воспаление вены, то она обычно резкая и колющая. Судороги и чувство жжения — яркие признаки варикозного расширения вен. При тромбофлебите большой подкожной вены кожа ног приобретает красноватый цвет, а то время как для варикоза характерно побледнение и синюшность кожных покровов. Точно разобраться позволяет дуплексное УЗИ.
Причины и факторы риска
К причинам, способствующим развитию тромбофлебита, относят:
-
гормональный дисбаланс — наблюдается при климаксе, беременности, приеме КОК и патологии эндокринной системы;
-
избыточный вес — адипоциты (клетки жировой ткани) содержат большое количество эстрогенов, стимулирующих компоненты системы свертывания крови, из-за чего она становится более вязкой;
-
наследственная патология соединительной ткани, несостоятельность венозных клапанов, недоразвитие мышечного слоя сосудов, нарушения в системе крови;
-
раковые опухоли, а точнее, химиотерапия — здесь наблюдается двойной отрицательный эффект: меняются физиологические свойства крови и повреждается интима капилляров;
-
инфекционно-воспалительные процессы — бактериями и организмом вырабатываются эндогенные токсины и воспалительные медиаторы, которые приводят к загустению крови;
-
механические повреждения — переломы и хирургические вмешательства, при которых организм старается залатать повреждения и активизирует систему тромбообразования;
-
ИБС — сюда относятся любые заболевания сердца, так как нарушения органа, перекачивающего кровь, сильно влияет на ее реологические свойства;
Факторы риска тромбофлебита и тромбоза:
-
венозные стенты и катетеры;
-
женский пол, так как у них чаще обнаруживают тромбоз, чем мужчины;
-
гиподинамия, в том числе стоячая и сидячая работа;
-
употребление недостаточного количества жидкости;
-
длительные поездки и перелеты;
Спровоцировать тромбоз поверхностных вен нижних конечностей может любое нарушение кровообращения, в том числе после травмы или хирургического вмешательства.
Симптомы
Признаки тромбофлебита зависят от разновидности болезни. Для острого состояния характерны:
-
резкое повышение температуры до 40 градусов;
-
слабость, озноб, общее недомогание;
-
боль и жжение в пораженной области;
-
при прощупывании кожи обнаруживаются подкожные уплотнения.
Иногда болевой синдром в икрах сильно выражен, пациент не в состоянии переносить вес на больную ногу. При ходьбе, когда стопа сгибается, появляется напряжение во всей ноге.
Хроническая патология проявляется постепенно. Распознать тромб в руке и ноге можно по таким признакам, как:
- отек конечности и пальцев, обычно только одной;
- покраснение воспаленной области;
- ощущается тяжесть и распирание в ногах;
- пораженный сосуд приобретает темно-синий оттенок, хорошо заметен под кожей, а при пальпации по ходу вены обнаруживается подкожное уплотнение тканей;
- пациент не может вращать стопой, когда лежит.
С течением острого тромбофлебита нижних конечностей нарушается подвижность ног. Однако до 30% пациентов с тромбозом глубоких вен не отмечают какие-либо признаки. О запущенной форме ТГВ человек может узнать, когда образуются трофические язвы с гнойным воспалением.
Осложнения
Последствия болезни несут прямую угрозу для жизни: сгустки могут распространяться в легкие, сердце и головной мозг, что приводит тромбоэмболии легочной артерии, инфаркту и инсульту. В группе риска находятся беременные, люди с тромбофилией, длительно принимающие КОК.
ТЭЛА развивается у 6‒7% пациентов с тромбом в вене. Признаки нарастают постепенно, после того, как тромб оторвался. Сперва появляется усталость, затем больной может почувствовать одышку, боли в сердце и головокружение. Появляется цианоз губ и лица. Необходимо срочно вызвать скорую помощь, как только удалось распознать ТЭЛА. Состояние может развиваться стремительно, когда человек не успевает понять происходящее.
Не менее серьезным является закупорка любого сосуда с последующим развитием ишемии данной области. Так часто происходит при тромбозе вен верхних конечностей. При неправильном оказании помощи развивается некроз, приводящий к ампутации пораженного участка.
Гнойные трофические язвы ног, как результат тромбоза подколенной вены, могут закончиться сепсисом, если их не лечить.
Диагностика
Диагностика восходящего тромбофлебита включает лабораторные и инструментальные обследования, а также консультацию у флеболога. Окончательно диагностировать патологию можно на основании анализа крови и ультразвукового исследования. После осмотра врач назначает следующие анализы, чтобы определить категории свертываемости крови:
-
анализ на D-димеры плазмы — при склонности к тромбообразованию значение этого показателя повышено;
Дуплексное ультразвуковое сканирование — основополагающий метод диагностики тромбов в вене. Преимуществом УЗИ является исследование не только состояния сосудистой стенки, но и возможность определить скорости и направления потока. Иногда проводится триплексное сканирование: чтобы проверить состояние сосудов и регионарного кровотока аппарат проявляет его в цветовом режиме и фиксирует на фото.
Флебография — контрастный метод диагностики. С помощью этого метода можно распознать, как выглядит сосуд на рентгене. Если врач обнаруживает округлый нарост в вене, он диагностирует тромб. Когда имеются противопоказания к флебографии, вместо нее проводится МРТ.
Чтобы исключить ТЭЛА всем пациентам с тромбами в венах показано делать спиральную компьютерную томографию грудной клетки. Метод очень точный и позволяет определить и зафиксировать самые маленькие образования.
Лечение в Москве
Лечение тромбофлебита бывает хирургическое и консервативное. Важно понимать, что болезнь имеет высокий процент рецидивов и излечиться ее раз и навсегда не получится. Однако комплексный подход к лечению тромбоза глубоких вен нижних конечностей значительно улучшает качество жизни.
При медикаментозной терапии поверхностных тромбофлебитов основная препараты — противосвертывающие. Они бывают прямого действия — блокируют факторы свертывания крови непосредственно в сосуде, а также непрямого — снижают синтез протромбина в печени.
Первая группа обычно используется в стационарах и требует периодического лабораторного контроля основных показателей. Самые популярные среди них — низкомолекулярные гепарины и ингибиторы фактора Ха (ривароксабан). Противосвертывающие средства снимают симптомы тромбофлебита уже через месяц регулярного приема.
Флеболог, врач первой категории
Врачебный стаж 15 лет
Хирург, кандидат медицинских наук, врач высшей категории
Врачебный стаж 36 лет
Сосудистый хирург, флеболог, врач первой категории
Врачебный стаж 19 лет
Бондаренко Александр Николаевич
Флеболог, сосудистый хирург, врач высшей категории
Врачебный стаж 19 лет
Клименко Марина Сергеевна
Сосудистый хирург, флеболог
Врачебный стаж 10 лет
Для лечения воспаления поверхностных вен часто назначаются наружные лекарственные формы: гели и мази. Их компоненты улучшают циркуляцию, оказывают местное противосвертывающее и противовоспалительное действие.
В последнее время набирает популярность физиотерапия, как метод лечения и профилактики тромбофлебита. Для снижения болевых симптомов тромба в ноге или руке применяют ионофорез. Благоприятное действие обусловлено гальваническим током низкого напряжения и ионизации молекул лекарств, что способствует их лучшему проникновению.
Врачи также рекомендуют делать ударно-волновую терапию (УВТ). За счет ультразвука укрепляются стенки, стимулируется мышечный слой и повышается эластичность сосудов. Противопоказание для УВТ — период обострения заболевания. К другим эффективным физиопроцедурам относятся магнитотерапия, дарсонваль и инфракрасное излучение.
Компрессионное белье играет большую роль как в консервативной терапии, так и после хирургического лечения. Благодаря умеренному сдавливанию сосудистые стенки стабилизируются препятствуя дальнейшему растяжению вен. Мигрирующие тромбы в вене фиксируются, поэтому снижается опасность отрыва.
Чулки нагоняют давление в области голени и коленного сустава, колготы рекомендуются при тромбозе бедер и паховой части тела. Медицинский трикотаж отличается по степени компрессии, которую рекомендует лечащий врач клиники. Определение нужного размера можно узнать по фото и инструкции к изделию. Для этого нужно проверить замеры под коленом и самой широкой части голени.
К хирургической медицине прибегают в случае прогрессирования болезни, наследственной предрасположенности, высокого риска отрыва тромба в вене. Лечение тромбоза поверхностных вен нижних конечностей направлено на исключение поврежденного сосуда из кровотока. Для этого врачи используют:
-
Операцию Троянова-Тренделенбурга
Классический метод лечения восходящего тромбофлебита. Вена пережимается с помощью металлической скобы, зажима, а кровь начинает течь по другим сосудам. Метод весьма травматичный и опасный.
-
Тромбэктомию
Удаление сгустка крови посредством катетера, доступ к вене осуществляется через один разрез в пораженной области.
-
Кроссэктомия
Операция похожа на тромбэктомию, с той лишь разницей, что доступ к вене осуществляется через пах и разрез в области бедра.
-
Стентирование
Установка специального стента для предотвращения сужения вены. Однако вероятность рецидива при этой операции значителен.
-
Лечение лазером
Эндовенозная лазерная коагуляция — малотравматичная и высокоэффективная методика разрушения кровяных сгустков.
-
РЧА
Радиочастотная венозная абляция — методика основанная на склеивании сосуда с использованием высоких температур. Хирург вводит в вену специальный катетер и участок за участком запаивает капилляр. Метод исключает кровотечения, безболезненный и высокоэффективный.
Как именно лечить выбирает врач, основываясь на возможных рисках, степени развития тромбоза, общего состояния больного и противопоказаниях.
Врачебные рекомендации при тромбофлебите
Специалисты рекомендуют придерживаться диеты:
-
потреблять продукты, содержащие полезные жиры (лосось, грецкий орех, кунжутное и оливковое масла);
-
богатых антиоксидантами (петрушка, морковь, шиповник);
-
полезных для сосудистой стенки (ежевика, клубника, гранат);
-
клюква и имбирь разжижают кровь, рекомендуется готовить из них морс;
-
пить минимум 2 литра воды в день.
При варикотромбофлебите обязательным является ношение компрессионного белья и прием антикоагулянтов. Люди с диагнозом флебит всегда находятся в зоне риска образования тромбоза, поэтому важно посещать флеболога, чтобы сделать УЗИ минимум раз в год. Пациентам рекомендован активный образ жизни.
Обычно план тренировок прописывает сам доктор, так как в тяжелых случаях упражнения могут лишь усугубить ситуацию и привести к отрыву тромба. Пневмомассаж верхних и нижних конечностей — один из важнейших пунктов правильной реабилитации пациента. Процедура помогает разогнать кровь по капиллярам и препятствует ее избыточному сгущению.
Не рекомендуется посещать сауны, бани, солярии, носить обувь на каблуке выше 3‒5 см. При приеме гормональных препаратов или КОК необходима консультация с врачом для пересмотра курса лечения.
Прогноз и профилактика
В первые 72 часа после разрушения тромба пациентам назначаются большие дозы тромболитиков и прописывается обязательное ношение компрессионного белья. Прогноз благоприятный, если не оторвался тромб. В противном случае результат зависит от того, как быстро была оказана помощь.
Определяющим в профилактике тромбоза глубоких венозных сосудов нижних конечностей является прием противосвертывающих препаратов на постоянной основе и компрессионный трикотаж.
Курение увеличивает риск развития тромбофлебита на 6,1% каждые 10 лет. Ожирение и гиподинамия — первые факторы риска данной патологии. Правильное питание, достаточный объем воды и ежедневные прогулки играют значительную роль в снижении риска развития тромбоза.
Уважаемые пациенты! Обращаем ваше внимание — информация в данной статье носит информационный характер. Не является пособием по самолечению и самодиагностике. Если у вас появились неприятные симптомы — настоятельно рекомендуем обратиться к врачу.