Единственный способ узнать, есть ли у вас высокое или низкое артериальное давление — это измерить свое артериальное давление. Понимание ваших результатов является ключом к контролю вашего артериального давления.
- Систолическое артериальное давление (Первое или верхнее число) — максимальное давление в артериях в момент, когда сердце сжимается и выталкивает кровь в артерии.
- Диастолическое артериальное давление (Второе или нижнее число) — показывает давление в артериях в момент расслабления сердечной мышцы, оно отражает сопротивление периферических сосудов.
Какое число важнее?
Обычно больше внимания уделяется систолическому артериальному давлению (первое число) как главному фактору риска сердечно-сосудистых заболеваний для людей старше 50 лет. У большинства людей систолическое артериальное давление неуклонно повышается с возрастом из-за потери эластичности крупных артерий, увеличения частоты сердечных сокращений и развития сосудистых заболеваний.
Тем не менее, повышенное систолическое или повышенное значение диастолического артериального давления может использоваться для постановки диагноза высокого артериального давления. Риск смерти от ишемической болезни сердца и инсульта удваивается с увеличением систолического давления на 20 мм рт. ст. или диастолического на 10 мм рт. ст. среди людей в возрасте от 40 до 89 лет.
Диапазоны артериального давления
У нас в стране придерживаются норм Европейского общества по изучению гипертензии, также есть рекомендации Министерства здравоохранения Российской Федерации от 2020, которые установили следующие диапазоны цифр:
- Нормальное – АД-систолическое менее АД 120-129 мм.рт.ст., диастолическое АД менее 80-85 мм.рт.ст.
- Высоко нормальное – систолическое АД 130-139 мм.рт.ст., диастолическое АД 85-89 мм.рт.ст.
- 1 степень – 140-159/90-99 мм.рт.ст.
- 2 степень – 160-179/100-109 мм.рт.ст.
- 3 степень – более 180/110 мм.рт.ст.
Примечание: Диагноз должен быть подтвержден врачом. Гипертония – это заболевание или диагноз, а гипертензия – сам факт повышения давления. Врач также может оценить любые необычно низкие показатели артериального давления и связанные с ним симптомы.
Нормальное давление
- Оптимальное АД — САД менее 120 мм.рт. ст. и/или ДАД менее 80 мм рт. ст.
- Нормальное АД — давление в диапазоне САД 120–129 мм рт. ст. и/или ДАД 80–84 мм рт. ст.
Если ваши результаты попадают в эту категорию, придерживайтесь полезных для сердца привычек, таких как сбалансированная диета и регулярные упражнения.
Повышенное давление
Повышенное артериальное давление — это когда показания постоянно находятся в диапазоне выше 140 мм.рт.ст для систолического и для диастолического более 90 мм рт. ст. Необходимо принять меры для контроля этого состояния.
Гипертония 1 степени
1 степени гипертонии — это когда артериальное давление постоянно колеблется систолическое в пределах 140–159 и/или диастолическое выше 90–99 мм рт. Ст. На этой стадии высокого кровяного давления врачи могут порекомендовать изменить образ жизни и могут рассмотреть возможность приема лекарств от кровяного давления. Дальнейшие действия зависят от вашего риска атеросклеротических сердечно-сосудистых заболеваний (ССЗС), таких как сердечный приступ или инсульт и факторов риска.
Гипертония 2 и 3 степени
2 степень гипертонии — это когда артериальное давление постоянно находится на уровне 160/100 мм.рт.ст. или выше. На этих стадиях высокого кровяного давления врачи могут назначить комбинацию лекарств от кровяного давления и порекомендовать незамедлительно изменить образ жизни.
Гипертонический криз
Эта стадия высокого кровяного давления требует медицинской помощи. Если ваши показания артериального давления внезапно превысят 180/120 мм рт. ст., подождите пять минут, а затем снова проверьте артериальное давление. Если ваши показатели по-прежнему необычно высоки, немедленно обратитесь к врачу. Возможно, у вас гипертонический криз.
Если ваше кровяное давление выше 180/120 мм рт. ст. и вы испытываете признаки возможного поражения органов, такие как боль в груди, одышка, боль в спине, онемение / слабость, изменение зрения или затрудненная речь, не ждите, снижения давления. Позвоните 103
Симптомы пониженного давления
Большинство врачей считают хроническое низкое артериальное давление опасным только в том случае, если оно вызывает заметные признаки и симптомы, такие как:
- Головокружение
- Тошнота
- Обморок
- Обезвоживание и необычная жажда
- Нехватка концентрации
- Затуманенное зрение
- Холодная, липкая, бледная кожа
- Учащенное дыхание
- Усталость
- Депрессия
Единичное отклонение показателей давления от нормы не является поводом для беспокойства, если только вы не испытываете каких-либо других симптомов.
Почему артериальное давление измеряется в мм рт. ст.
Аббревиатура мм рт. ст. означает миллиметры ртутного столба. Ртуть использовалась в первых точных манометрах, и единица измерения до сих пор используется в медицине как стандартная единица измерения давления.
Артериальное давление (АД) – один из важных показателей состояния здоровья человека. Оно характеризует состояние сердечно-сосудистой системы. Про верхнее и нижнее давление слышал каждый из нас, однако не все, хотя бы в общих чертах, представляют, что это такое. Правильное медицинское название верхнего показателя артериального давления – систолическое, нижнего – диастолическое.
Систола в переводе с древнегреческого означает «сжатие, сокращение», диастола – «растяжение, расширение».
Сердечная мышца состоит из четырех камер (двух пар): правого и левого предсердий и желудочков, которые поочередно сокращаются (систола) и расслабляются (диастола).
Чтобы сердце нормально работало, ему необходим кислород. Его доставляют отходящие от основания аорты (самой крупной артерии организма) две коронарные артерии, которые затем разделяются на более мелкие сосуды, питающие все отделы сердца.
Во время систолы кровь выталкивается в легочную артерию, в легких обогащается кислородом и собирается в левое предсердие. Пульс – это колебания стенки артерии при каждом сокращении сердца.
Максимальное давление в аорте при сокращении желудочков называется систолическим давлением, его также называют верхним. Это та сила, с которой кровь выталкивается из сердца.
Во время диастолы кровь из левого предсердия разносится по организму и обогащая его системы кислородом. Кровь, отдавшая кислород, по мелким венам собирается в большую (венечный синус) и поступает через правое предсердие в правый желудочек. Минимальное остаточное давление крови на стенки сосудов при расслаблении левого желудочка называют диастолическим или нижним давлением.
За счет разности верхнего и нижнего давления кровь непрерывно течет по сосудам.
Артериальное давление обычно записывают в виде соотношения «Верхнее АД/Нижнее АД», например, 120/80.
К сожалению, заложенный природой механизм нередко дает сбои, и сердечно-сосудистые заболевания служат самой частой причиной смерти в России. Самая частая патология – артериальная гипертензия (гипертоническая болезнь).
Гипертонию диагностируют, если у пациента постоянно превышено значение АД 140/90.
АД выше 180/120 – это гипертонический криз, при котором срочно нужно обратиться к врачу.
Кардиологи выделяют 3 степени артериальной гипертензии:
1-я: 140/90-159/99
2-я: 160/100-179/109
3-я: более 180/110.
Мы привыкли больше внимания обращать именно на верхнее давление. Действительно, его высокие показатели – это доказанный фактор риска инфаркта или инсульта в будущем. Но нижнее давление, оказывается, не менее важно для состояния здоровья и его отклонения могут свидетельствовать о серьезных нарушениях в организме.
Диастолическое давление характеризует тонус, степень эластичности и проходимости крупных и мелких сосудов.
Поскольку тонус сосудов связан с количеством фермента ренина, вырабатываемого почками, нижнее давление часто называют почечным. По статистике, в 60% случаев повышение показателя связано именно с патологиями почек.
Нормы нижнего артериального давления
Взрослые
|
Возраст |
Мужчины |
Женщины |
|
Лет |
мм рт. ст. |
|
|
20 |
75 |
72 |
|
20–30 |
78 |
75 |
|
30–40 |
80 |
79 |
|
40–50 |
83 |
81 |
|
50–60 |
82 |
83 |
|
60–70 |
80 |
85 |
|
70–80 |
79 |
83 |
|
80–90 |
78 |
79 |
|
Более 90 |
73 |
75 |
Показатели зависят не только от возраста, но и от особенностей телосложения.
Дети
|
Возраст |
мм рт. ст. |
|
Новорожденные |
45-50 |
|
1-6 месяцев |
50-65 |
|
6 мес.-2 года |
60-70 |
|
2-3 года |
62-75 |
|
3-4 года |
65-78 |
|
4-5 лет |
67-80 |
|
5-8 лет |
70-82 |
|
8-11 лет |
70-85 |
|
12-15 лет |
72-87 |
|
15-16 лет |
74-88 |
|
старше 16 лет |
80-90 |
Большой диапазон нормы связан с тем, что показатели нижнего АД сильно зависят от веса и роста ребенка.
Отклонения диастолического давления от нормы
Врачи советуют, начиная с 35 лет, каждый день измерять АД, а если есть семейная предрасположенность к заболеваниям сердечно-сосудистой системы, то и раньше.
Беспокоящие молодых людей частая головная боль, слабость или тошнота по утрам часто списывается на усталость, недостаток сна и т. д., хотя это может быть симптомом повышения нижнего АД, связанного с различными патологиями.
Единичное отклонение показателей АД от нормы может быть следствием перегрева, повышенной физической нагрузки, эмоционального напряжения или других внешних факторов. Однако, если цифры систематически отличаются от нормальных, нужно обратиться к терапевту.
Повышенное диастолическое давление
Симптомы:
· пульсирующая головная боль,
· головокружение,
· покалывает сердце,
· ухудшается зрение,
· сильная одышка без большой нагрузки,
· слабость и утомляемость.
При сильном скачке нижнего давления развивается гипертонический криз, требующий немедленной медицинской помощи.
Причины высокого нижнего давления
· Заболевания надпочечников и почек: хронический гломерулонефрит, сужение почечной артерии, почечная недостаточность, врожденные дефекты строения, приводящие к задержке жидкости в организме.
· Сердечная недостаточность, порок или опухоль сердца, атеросклероз.
· Заболевания щитовидной железы.
· Гормональные отклонения при климаксе.
· Заболевания гипофиза и надпочечников.
· Грыжи межпозвонковых дисков позвоночника – сужаются в диаметре каналы позвоночника.
· Прием некоторых лекарственных средств (нестероидных противовоспалительных, антидепрессантов, анаболических стероидов и других групп препаратов).
В то же время, примерно треть случаев повышения нижнего АД не являются признаками заболевания, а связаны с нормальными физиологическими процессами, например, в подростковом возрасте, в период интенсивного роста. Во время беременности сосуды также испытывают повышенную нагрузку и отмечаются колебания АД (чаще именно диастолического).
Непродолжительное повышение нижнего давления может быть связано с сильным переохлаждением или обезвоживанием, хроническим стрессом, слишком интенсивными тренировками.
Гипертония диагностируется, когда повышены и верхнее и/или нижнее АД.
Высокое нижнее давление при нормальном верхнем свидетельствует о наличии диастолической гипертензии. Сердечная мышца находится в постоянном напряжении, ухудшается ее кровоснабжение, а при отсутствии лечения появляются и органические изменения. Эта патология чаще выявляется у людей до 40-45 лет, имеющих избыточный вес. К сожалению, к повышению нижнего показателя примерно через 10 лет в большинстве случаев присоединяется и подъем верхнего давления.
Опасным считается состояние, при котором разница между верхним и нижним давлением (пульсовое давление) становится значительно ниже нормы (если АД 120/80, то пульсовое давление составляет 40 мм рт. ст.).
Как понизить диастолическое давление
В первую очередь нужно скорректировать свою диету: исключить соления, консервы, пить не меньше 2 литров чистой воды в сутки, снизить количество кофеиносодержащих напитков, употреблять клюкву, свежие огурцы (природные мочегонные продукты), другие фрукты и овощи. Важно контролировать свой вес, стараться снизить уровень стресса.
Стабилизировать давление помогают дыхательная гимнастика, ежедневная ходьба, умеренные кардионагрузки. Если нет органических поражений, то изменение образа жизни через несколько месяцев приведет к снижению давления.
Если правильное питание и достаточная физическая активность не привели к нормализации показателя, нужно обратиться к специалисту-эндокринологу для проверки работы надпочечников. Назначаются гипотензивные препараты (правда, все они действуют одновременно и на нижнее, и на верхнее давление), а при наличии отечности также мочегонные травы и лекарственные средства.
Низкое нижнее давление
Причинами понижения диастолического давления могут быть:
· Гормональные и эндокринные нарушения;
· Резкий скачок роста у детей и подростков;
· Обезвоживание, большая кровопотеря;
· Аритмия или сердечная недостаточность;
· Нарушения в работе вегетативной нервной системы (так называемая вегетососудистая или нейроциркуляторная дистония – ВСД);
· Побочный эффект от приема некоторых лекарственных средств;
· Длительный постельный режим и др.
При постоянном понижении диастолического давления совместно с верхним систолическим (АД ниже 90/60) ставят диагноз «артериальная гипотония». Однако у некоторых людей постоянно фиксируется АД 100/60 и это является для них вариантом нормы.
В основном диагностируется:
· ортостатическая гипотония (как правило, у пожилых) – падение давления при резкой перемене положения тела;
· нарушения в работе вегетативной нервной системы (ВСД), чаще в молодом возрасте.
Симптомы гипотонии:
· нечеткость зрения,
· тошнота,
· обморочное состояние,
· сонливость,
· внезапная слабость, головокружение,
· шум в ушах и кратковременное потемнение в глазах при вставании с постели или смены положения тела,
· зябкость.
Резкое падение АД с потерей сознания может быть предвестником ишемического инсульта.
Если снижается эластичность стенок сосудов или их тонус, верхнее давление может быть в норме, а нижнее снижено.
Это свидетельствует о недостатке кровоснабжения сердца и может потребоваться лекарственная терапия. У молодых людей причиной может являться ВСД, у пожилых – следствие атеросклероза. Одной из причин низкого диастолического давления при нормальном систолическом является курение и злоупотребление алкоголем.
Лечение и профилактика низкого АД
В первую очередь нужно лечить заболевание, ставшее причиной таких отклонений. Если серьезных заболеваний не обнаружено, то повлиять на улучшение сосудистого тонуса могут регулярные физические нагрузки, которые нужно подбирать с учетом возраста и своего состояния здоровья. В качестве «скорой помощи» помогут чашка крепкого чая или кофе, но эффект от них не продлится долго.
Рекомендуется больше пить и увеличить потребление соли, особенно в жаркую погоду.
Беременным женщинам желательно носить компрессионное белье для нормализации кровообращения.
Важно высыпаться (спать не меньше 8 часов), чаще бывать на свежем воздухе, избегать стрессов.
Медикаментозное лечение должен назначать врач. При установленном диагнозе артериальной гипотонии рекомендуется прием растительных адаптогенов, таких как лимонник или элеутерококк.
Помните, что любые сильные отклонения АД от нормы нельзя оставлять без внимания, своевременное обращение к врачу поможет вам сохранить здоровье.
https://yandex.ru/health/turbo/articles?id=4350
https://cardiograf.com/gipertenziya/bolezn/pochemu-vysokoe-nizhnee-arterialnoe-davlenie-chto-delat.html
https://medart.by/blog/stati-o-kardiologii/vysokoe-nizhnee-davlenie/
Что это такое и как проводится?
Суточное мониторирование артериального давления – инструментальное исследование, при котором осуществляется контроль данного показателя в течение суток. Проводится он так: на плечо пациента надевается манжета для измерения давления. С помощью специальной трубочки манжета присоединяется к регистратору. Этот небольшой аппарат через определенные промежутки времени нагнетает воздух в манжету, а затем стравливает его. Днем измерения проводятся обычно через 15 минут, ночью – через 30 минут. Чувствительный датчик определяет время появления и затухания пульсовых волн (как при обычном измерении давления по Короткову). Результаты записываются в память прибора. После их считывания с помощью компьютерной программы врач функциональной диагностики анализирует результаты и дает заключение.
Что покажет это исследование?
Исследование показывает ряд важных для здоровья человека значений.
- Максимальное и минимальное артериальное давление (систолическое и диастолическое) за время наблюдения в естественной для пациента среде, а не в больнице.
- Среднее артериальное давление в дневные и ночные часы, что позволит определить, есть ли у пациента гипертония. Это основной показатель, ради которого проводится исследование.
- Суточный ритм артериального давления. Отсутствие снижения давления в ночные часы сопряжено с повышенным риском инфаркта и инсульта.
Все эти данные помогут поставить диагноз гипертензии и подобрать правильное лечение, а затем оценить его эффективность.
О самостоятельном измерении артериального давления
Самостоятельное постоянное измерение артериального давления даст значительно менее ценную информацию. Его нельзя проводить в ночные часы. Если же человек специально просыпается, это приводит к неизбежному подъему давления и искажению результатов.
Нужно знать, что самые точные результаты дает измерение традиционным методом Короткова (определение тонов с помощью фонендоскопа). Лучше всего использовать полуавтоматические аппараты с автоматическим нагнетанием воздуха, так как ручное нагнетание может вызвать кратковременный подъем давления. Аппараты с измерением давления на запястье или пальце значительно менее точны. Рекомендуются аппараты, работающие от сети, а не на аккумуляторах.
Следует учитывать, что примерно у 5% больных показатели мониторирования давления существенно отличаются от данных самоконтроля. Поэтому очень важно проводить контрольные измерения в кабинете диагностики сразу после начала исследования.
Как подготовиться к исследованию?
По рекомендации лечащего врача перед мониторированием могут быть отменены некоторые препараты для лечения гипертонии. Если специальных указаний не было, необходимо принимать все лекарства, как обычно.Желательно надеть легкую футболку с рукавом до локтя, а сверху – какую-то просторную одежду, так как регистратор будет помещен в сумку и подвешен на шею, а на руке будет манжета.
В некоторых случаях рекомендуют принести с собой батарейки для прибора. Необходимы щелочные (алкалиновые) батарейки.
Перед исследованием можно есть, пить, вести обычный образ жизни.
Как вести себя во время исследования?
Подробные инструкции дает медсестра функциональной диагностики. Она должна выдать пациенту дневник, в котором он будет отмечать свои действия и ощущения во время каждого измерения давления (кроме времени сна), а также прием медикаментов и время сна.
В начале каждого измерения пациент должен остановиться и вытянуть руку вниз вдоль туловища, расслабив ее. После окончания измерения обследуемый должен внести запись в дневник и продолжать прерванное занятие. При сползании манжеты нужно аккуратно ее поправить. Нельзя допускать перегиба трубочки, через которую нагнетается воздух.
Повышение давления в манжете часто довольно сильное, что приводит к болезненности при сжатии руки. Эти ощущения нужно потерпеть.
Показания для исследования
- «Пограничные» цифры артериального давления, выявленные при повторных измерениях методом Короткова.
- Контроль подобранной антигипертензивной терапии, в том числе для исключения эпизодов выраженной гипотонии после приема препаратов.
- Подозрение на «гипертонию белого халата», когда повышенное давление регистрируется только при измерениях медперсоналом. Подозрение на «гипертонию на рабочем месте», когда повышение давления возникает на работе.
- Тяжелая гипертония, устойчивая к лечению.
Кому рекомендовано пройти исследование?
При наличии перечисленных показаний особенно ценную информацию можно получить у следующих групп пациентов:
- Беременные.
- Больные сахарным диабетом 1 типа.
- «Гипертония белого халата» и «гипертония на рабочем месте».
- Эпизоды гипотензии.
- Молодые люди с нарушениями вегетативной нервной системы.
- Пациенты старшего возраста.
- Пациенты, страдающие гипертонией без эффекта от лечения.
Противопоказания для исследования
- Обострение кожного заболевания на месте наложения манжеты.
- Нарушения в системе свертывания крови со склонностью к кровотечениям в период обострения.
- Травмы обеих верхних конечностей, исключающие возможность сдавливания манжетой.
- Нарушение проходимости плечевых артерий, подтвержденное инструментально.
- Отказ пациента.
- Исследование может быть бесполезным при значительных нарушениях сердечного ритма, а также очень высоких цифрах давления (более 200 мм рт. ст.).
Что такое Холтер?
В процессе обследования используется специальный портативный прибор – Холтер. Его электроды крепят на грудную клетку пациента, они фиксируют все изменения АД и регистрируют ЭКГ в течение суток.
Диагностический прибор назван в честь Нормана Холтера известного американского исследователя биофизика. В 1961 году он разработал методику мониторирования и впервые применил ее на практике. Благодаря методе Холтера сегодня врачи-кардиологи могут выявить нарушения в работе сердца и различные скрытые заболевания, которые на обычной электрокардиограмме не видны.
Для чего нужно суточное мониторирование ЭКГ (Холтер)?
Пройти мониторирование по Холтеру может назначить кардиолог либо же врач-терапевт, для того чтобы подтвердить диагноз, проверить эффективность лечения, отменить лекарства, уточнить детали и т. п.
Метод Холтера позволяет выявить:
- Ишемические изменения ЭКГ.
- Частоту сердечных сокращений.
- Вид ритма сердца.
- Нарушения сердечного ритма: паузы, желудочковые экстрасистолы и другие.
Обычная кардиограмма в информативности значительно уступает суточному мониторированию, поскольку она хоть и может выявить заболевание сердца, но оценить периодичность возникновения и тяжесть его протекания неспособна. Врачу легче подобрать адекватную терапию после анализа результатов ЭКГ по Холтеру.
Кому показано суточное мониторирование ЭКГ (Холтер)?
Обычно электроды прибора устанавливают пациентам на сутки, если за 24 часа не удалось ничего зафиксировать и ухудшение не произошло, тогда мониторирование продлевают (максимальный срок 7 дней).
Показания к назначению:
- Ишемическая болезнь сердца различных форм: безболевая ишемия миокарда, стенокардия Принцметала и т. п.
- Исследования нарушений сердечного ритма: синдром Паркинсона, Вольфа, Уайта, мерцательная аритмия, а также желудочковые тахикардии и синоатриальная блокада.
- Артериальная гипертония.
- Пороки сердца.
- Контроль лечения
- Плановое профилактическое обследование.
Кроме того, суточное мониторирование ЭКГ назначается, если есть жалобы пациентов на дискомфорт в левой части грудной клетки, ощущение замирания сердца, обморочные состояния, чувство нехватки воздуха. Также показана диагностика при частых головокружениях.
Противопоказаний у диагностики нет, разве что поражения кожи в области грудной клетки, они затруднят процедуру прикрепления электродов.
Как проходит обследование?
В диагностическом кабинете пациенту на грудную клетку лейкопластырем фиксируют специальные одноразовые электроды в количестве 5-7 штук (зависит от модели Холтера). С помощью провода датчики соединяются с прибором-регистратором. Прибор находится в специальном чехле, его вешают на шею или пояс больного.
Специалист проведет инструктаж о том, как пользоваться Холтером и выдаст пациенту дневник наблюдения. В нем нужно указывать все события, произошедшие с обследуемым человеком: ухудшение и улучшение состояния, прием лекарств, физическую нагрузку, ночной, а также дневной отдых. Данные должны записываться с привязкой к точному времени.
Чтобы видеть, как реагирует сердечно-сосудистая система на нагрузку, во время исследования врач может посоветовать пациенту пройтись по лестнице. Это поможет найти связь между жалобами и изменениями электрокардиограммы.
Важно! Если больной в течение 24 часов ощутил любые перебои в работе сердца, беспричинно участился ритм, появились головокружения или другие жалобы, это обязательно должно быть зафиксировано в дневнике.
Во время диагностики нельзя проходить магнитно-резонансную томографию и рентгенографию органов. Через сутки врач снимает электроды и производит расшифровку полученных данных.
Мониторинг — показания, установка, результаты, вред
Холтер-мониторинг представляет метод функциональной диагностики, позволяющий осуществить суточный контроль электрокардиограммы. Запись ЭКГ проводится непрерывно от 24 часов до трех суток. Используют с целью контроля ЭКГ холтер – небольшой переносной регистратор, который фиксирует круглосуточную работу сердца и записывает данные о его работе за сутки на компьютер. Расшифровывает эти записи впоследствии врач-кардиолог.
Холтер-мониторинг назвали в честь исследователя Норманна Дж. Холтера, который впервые применил данное устройство на практике в 1961 году.
При установке холтер-монитора электроды крепятся к грудной клетке пациента. Электроды, в свою очередь, соединены с записывающим устройством. Конечно, пациент испытывает определенные неудобства во время ношения устройства, тем не менее, само исследование является очень информативным и точным, что позволяет кардиологу определить точный диагноз.
Программа обработки данных обеспечивает анализ и определение всех видов нарушений работы сердца, в частности приступов стенокардии и аритмии, что позволяет существенно повысить эффективность лечения сердечно-сосудистых заболеваний.
Кому показан холтер-мониторинг?
При помощи холтера ЭКГ назначают преимущественно для определения нарушений сердечного ритма – эпизодов мерцательной аритмии, экстрасистол и пр., которые довольно тяжело обнаружить при проведении короткого исследования – обычной электрокардиограммы.
Случается, что некоторые нетипичные сокращения для здоровой сердечной мышцы проявляются только в период активной физической нагрузки, сильного эмоционального потрясения или в других ситуациях. В данных случаях подобные нарушения невозможно зафиксировать при помощи обычной электрокардиограммы, тогда как при холтер- мониторировании пациент может вести свой привычный образ жизни: заниматься определенным видом спорта, работать, принимать любое положение тела и т.д.
Также при помощи холтер-исследования можно определить различные нарушения кровоснабжения сердечной мышцы, в частности изменение сегмента ST при занятиях спортом или физической нагрузке.
Может ли холтер-исследование негативно сказаться на здоровье пациента?
Никакого вреда для здоровья холтер ЭКГ не представляет. Отсутствует также риск поражения электрическим током.
Во избежание порчи устройства во время его ношения не рекомендуется принимать ванну или плавать, чтобы вода не попала внутрь. Также не рекомендуется во время ношения холтера переходить через металлоискатель.
Как устанавливается холтер-монитор?
Прежде чем устройство прикрепят на тело пациента, ему рекомендуют принять душ, так как в последующие сутки или даже больше ему нельзя будет принимать ванну и снимать монитор.
На груди пациента врач закрепляет электроды и регулирует их положение. Впоследствии электроды доктор соединяет с проводками записывающего устройства, которое крепится на теле пациента при помощи специальных ремней.
Врач проводит инструктаж больного, учит его вести дневник. Это необходимо для корректной расшифровки данных, полученных с устройства. Пациент записывает периоды сна, бодрствования, физической активности, покоя и все симптомы (боль в грудине, тахикардия, аритмия и др.) с точным указанием времени.
После установки устройства и получения списка инструкций больной может возвращаться к привычному для него ритму жизни и повседневным заботам.
Холтер-мониторинг – процедура абсолютно безболезненная. Небольшое неудобство пациент испытывает только во время ношения прибора, когда провода и коробочка устройства скрываются под одеждой. Во время сна не рекомендуется пациенту переворачиваться на живот, так как электроды при этом могут сместиться, что нарушит запись данных.
Результаты холтер-исследования
Снимает холтер непосредственно врач-кардиолог либо медсестра. Пациент предоставляет врачу дневник активности и симптомов, который врач исследует вместе с данными устройства.
В зависимости от ситуации, врач ставит окончательный диагноз либо отправляет пациента на дополнительное обследование. Если за сутки результаты холтер-исследования не позволили составить врачу определенную картину, он может назначить пациенту временное ношение записывающего сердечный ритм устройства, которое пациент будет сам активировать во время наступления тревожных симптомов.
Почему нужно проводить СМАД?
Артериальное давление — показатель крайне нестабильный. Оно может меняться в течение суток, зависеть от эмоционального состояния, различаться во время сна и бодрствования.
Следует упомянуть о термине «ЭБХ», эффекте белого халата, суть которого заключается в том, что некоторые пациенты испытывают неоправданную тревожность просто потому, что находятся в кабинете врача.
Давление у них повышается, что не соответствует истинному уровню АД. На отклонение измерений может повлиять масса негативных факторов: холодный стетоскоп, скрещенные ноги, волнение. Для назначения «правильных» доз противогипертензивных препаратов крайне важно знать точные нормативы АД, полученные в привычной для пациента обстановке вне врачебного кабинета.
Объективную картину дает суточное мониторирование давления (СМАД) с использованием полностью автоматизированного аппарата, укрепленного на руке пациента. Прибор фиксирует значения АД в течение 1-2 суток в обыденных для человека условиях.
Анализируя полученные данные, врач подтверждает или опровергает наличие гипертонии. У СМАД есть ряд преимуществ перед традиционными исследованиями.
Исключаются следующие недостатки, присущие клиническим измерениям:
- влияние тревожной реакции, что влечет за собой гипердиагностику АД и некорректную медицинскую терапию пациентам с ЭБХ;
- округление результата измерения, обычно до десятков;
- субъективная оценка, когда исследователь (врач) заранее настроен на определенный результат, который, как он считает, «должен быть» у пациента;
- невозможность учитывать колебания АД в течение 24 часов.
Суточное мониторирование полезно и для пациентов с уже диагностированной артериальной гипертонией, когда исследование сочетается с приемом лекарственных препаратов
Показания к проведению
Методика СМАД показана при:
- неэффективности антигипертензивного лечения;
- высоких числах АД у пациентов без признаков поражения органов-мишеней (почки, миокард, глазное дно, головной мозг) и без выявленных факторов риска артериальной гипертензии (АГ);
- нормальном АД у пациентов, с установленными факторами риска АГ или имеющимися поражениями органов-мишеней;
- высокой изменчивости АД при самостоятельном измерении или во время повторных посещений врача;
- частых эпизодах гипотензии (факт пониженного давления) у возрастных пациентов с сахарным диабетом 1 типа;
- подозрении на преэклампсию.
СМАД к клинической практике применяется не только у пациентов с АГ, но и у больных с нарушением сердечного ритма.
Подготовительные мероприятия
Первый шаг — запись к кардиологу. В ЛДЦ «Семейный доктор» СМАД можно пройти обследование и без врачебного назначения, но направлением лучше запастись, поскольку оценивать результаты исследования должен специалист.
Для СМАД нужен свободный аппарат, поэтому производится предварительная запись.
В нашем центре вы принимаетесь без очереди и по записи, но в государственных медучреждениях придется подождать несколько недель. Специальной подготовки не нужно. Аппарат установит врач. Он же подберет «правильную» манжету в зависимости от окружности плеча обследуемого.
Слишком короткая или, наоборот, длинная манжета исказит показания. Сумку с монитором (считывающим механизмом) крепят на пояс пациента. Манжету накладывают на нерабочую руку: для правшей – на левую, для левшей – на правую.
Врач проверит устройство на точность, поочередно измеряя АД на одной руке монитором, а на другой обычным тонометром. Если числа совпадут, пациента отпускают домой.
С этого момента прибор будет периодически измерять ваше давление и «запоминать» данные. СМАД позволяет получить достаточно точную суточную динамику АД при условии, что пациент придерживается рекомендаций врача.
Результат исказится, если больной не сообщит доктору о принимаемых в данный момент лекарственных препаратах.
Кому противопоказан суточный мониторинг АД
СМАД – неинвазивная методика, не требующая серьезного вмешательства в организм. Однако ряд противопоказаний существует и для нее.
Диагностика невозможна при:
- травме верхних конечностей;
- кожных заболеваниях, локализованных в области рук и плеч;
- ригидности сосудистой системы, поскольку точность проверки нарушается;
- беременности;
- болезнях сердца и других серьезные патологиях, мешающих проведению диагностики;
- высоких показателях АД;
- нарушениях свертываемости крови.
В этих случаях от диагностики СМАД придется отказаться, обратившись к традиционному измерению АД.
Как проходит?
Диагностика ведется день или два. Первые 2 часа не учитываются, поскольку это время адаптации. Врач попросит вас вести дневник, где следует записывать часы физической нагрузки и эпизоды покоя, время сна и пробуждения, прием лекарств, боли в сердце и другие симптомы дискомфорта, если они появятся.
Регистрация АД происходит раз в полчаса в дневные часы и каждый час ночью, не реже. В назначенное время пациент приходит в клинику, с него снимают аппарат. Врач обрабатывает показания прибора. Полученный результат трактует кардиолог, сверяя их с записями в дневнике.
Во время обследования больной должен придерживаться несложных рекомендаций:
- следить за положением манжеты. Если она сползла, поправить ее;
- в момент старта прибор издает звуковой сигнал и начинает нагнетать воздух в манжету. Постарайтесь в это время расслабить руку. По возможности не двигайтесь, так показания будут точнее. В конце измерения раздастся повторный звуковой сигнал;
- не пережимайте трубки, соединяющие монитор с манжетой;
- держитесь вдали от электромагнитных приборов;
- избегайте стрессовых ситуаций. Тревожные реакции сильно искажают показания прибора;
- временно воздержитесь о купания;
- не пейте алкоголь;
- берегите прибор от влаги. Если есть острая необходимость снять манжету, аккуратно отсоедините трубки от монитора. В противном случае при нагнетении воздуха они могут лопнуть;
- если вы заметили, что прибор перестал работать, сообщите об этом врачу;
- откажитесь от приема противогипертонических лекарств (с согласия врача);
- не забывайте вести дневник.
Методика СМАД не мешает обследуемому жить привычной жизнью, хотя и привносит незначительный дискомфорт.
Точность показаний во многом зависит от поведения пациента во время диагностики. Внимательно слушайте инструктаж врача перед проведением исследования и старайтесь выполнять все рекомендации.
Расшифровка результатов
За время исследования удается получить 14 достоверных измерений в течение дневных часов и не менее 7 за ночь. На их основании врач вычисляет средние величины АД и частоту пульса.
Поскольку интерпретация средних значений сегодня не представляет проблемы и ведется на основании общепринятых нормативов, наиболее важными являются «дополнительные» показания СМАД:
- суточный ритм (СР). СМАД – единственное неинвазивное исследование, дающее полное представление об этой характеристике. Главный показатель СР — снижение АД ночью в процентах. Нарушение этого значения сигнализирует о дисфункции сердечно-сосудистой системы (ССС) и поражении органов-мишеней АГ. Практической проблемой использования показателя является его низкая воспроизводимость, поэтому для подтверждения достоверности выявленных сбоев СР требуется проведение повторного мониторинга, что для обследуемого не всегда удобно. Тем не менее, эта характеристика должна обязательно учитываться в заключении по результатам СМАД, особенно если процедура проводится в диагностических целях;
- амбулаторное пульсовое АД. Этот показатель напрямую связан с проблемами миокарда и сосудов. СМАД оценивает данную характеристику точнее, чем клинические исследования. «Критическое» значение амбулаторного пульсового давления – 53 мм.рт.ст. Более высокие значения свидетельствуют о риске осложнений ССС;
- вариабельность АД. Повышенные значения этого показателя могут указывать на некорректную антигипертензивную терапию и необходимость смены схемы лечения;
- утренняя динамика АД. Известно, что в это время случается наибольшее количество инфарктов, злокачественных аритмий и инсультов, которые могут стать причиной внезапной смерти пациента. Утреннее повышение АД у гипертоников по сравнению со здоровыми людьми стабильно завышено, что чревато осложнениями ССС;
- оценка эпизодов гипотензии в суточном профиле АД. Для объективной количественной оценки достаточно учитывать только минимальные значения АД;
- индекс сглаживания (ИС). Поскольку СМАД дает большой объем информации, есть возможность использовать ее для более точной оценки результативности антигипертензивных препаратов. Расчет показателя ведется на основании почасовых эффектов лекарства: отношение усредненного эффекта к отклонению от него. Оптимальным считается ИС не менее 1,2-1,5.
Перечисленные дополнительные показатели СМАД очень важны. Однако их практическое использование пока ограничено. Ситуация должна измениться при внедрении в клиническую практику препаратов от гипертонии нового поколения и широкого применения методов хронотерапии.
Суточное мониторирование АД
Аксельрод А.С., заведующая отделением функциональной диагностики
Клиники кардиологии ММА им. И.М. Сеченова
На сегодняшний день по-прежнему нет единых жестких стандартов формулировки заключения по суточному мониторированию АД (СМАД). Именно поэтому заключения, составленные в разных лечебных учреждения России, могут значительно различаться по своей форме. Единым для подавляющего большинства регистраторов будет лишь общий принцип оформления: на свободном поле под сводной таблицей титульного листа врач формулирует свои впечатления и выводы (рисунок 1). Отсутствие такой сводной таблицы и возможности наложения на него поля будут крайне неудобными для работы врача.
Рис. 1. Титульный лист распечатки: поле для формулирования заключения по СМАД.
Заключение необходимо начать с представления общей информации о мониторировании. Помимо данных пациента, которые вводятся программным обеспечением большинства фирм-производителей после переноса информации с регистратора в рабочую станцию, в заключении обязательно следует отразить информацию о продолжительности регистрации, общем количестве измерений, особенностях его проведения. В отдельном поле также указывается терапия, которую пациент получает во время мониторирования, а также данные врача, анализировавшего результаты мониторирования.
При наличии особых обстоятельств (технический сбой регистрации, купирование гипертонического криза медикаментозными препаратами, развитие синкопальных состояний, особые варианты активности) стоит обратить на них внимание в тексте заключения. Варианты таких обстоятельств можно сформулировать в следующем виде:
За время мониторирования (23:40) произведено 47 измерений, в том числе всего 5 – в ночные часы (обрыв регистрации около 2:00 по неизвестной причине, возобновление – в 7:42).
За время мониторирования (22:51) произведено 55 измерений, в том числе 4 – в ночные часы на фоне купирования гипертонического криза с 3:00 до 3:40 (см. таблицу).
За время мониторирования (21:15) произведено 57 измерений. В 3:40 произведено измерение АД на фоне синкопального состояния, составившее 78/46 мм рт.ст. (см. таблицу).
За время мониторирования (21:56) произведено 60 измерений, в том числе 15 – в дневные часы во время занятий в фитнес-клубе (см. таблицу).
Основные выводы заключения базируются на стандартных показателях, которые представлены в современных регистраторах в обязательном порядке. Для практического подбора антигипергензивной терапии действительно нужно отразить динамику в течение суток следующих стандартных показателей:
- средние значения систолического (САД), диастолического (ДАД), среднего и пульсового (ПАД) АД, а также среднюю ЧСС за сутки, день и ночь;
- максимальные и минимальные значения АД и ЧСС за различные периоды суток;
- суточный индекс (степень снижения систолического и диастолического АД в ночные часы);
- по возможности — индекс измерений, индекс времени.
Типичное заключение по результатам СМАД описывается по следующему плану:
- указание продолжительности мониторирования
- средние значения АД и ЧСС в течение суток (при необходимости – отметить тенденцию к тахикардии или брадикардии)
- тип снижения в зависимости от суточного индекса (диппер, нон-диппер, овер-диппер, найт-пикер)
- наличие, количество эпизодов повышения АД и их процент от общего количества (индекс измерений) в течение суток, их распределение в течение суток.
Пометка о продолжительности мониторирования является обязательной и необходимой, поскольку эта информация позволяет оценить достоверность всех полученных выводов.
Нормальный диапазон АД и ЧСС оценивается в соответствии с рекомендациями Европейского общества по АГ. Нормальный уровень дневного АД не должен превышать 135/83 мм рт. ст., ночного – 120/70 мм рт. ст. При этом повышенным считается АД выше 140/90 мм рт.ст. и 125/75 мм рт.ст. в дневное и ночное время соответственно. Под верхней нормальной границей средней ЧСС принято считать 85 уд/мин. При повышении средней ЧСС до 90 в минуту можно говорить об умеренной тенденции к тахикардии, при превышении этого значения – о выраженной тенденции к тахикардии. Напротив, при снижении средней ЧСС за исследуемый период менее 60 в минуту можно говорить об умеренной тенденции к брадикардии, при средней ЧСС менее 50 – о выраженной тенденции к брадикардии.
Суточный индекс (степень снижения систолического и диастолического давления в ночные часы) обязательно отражается в заключении как при проведении СМАД без медикаментозной терапии («чистый фон»), так и при оценке эффективности антигипертензивной терапии. Исходя из того, что у здорового человека должно быть снижение систолического и диастолического АД в ночные часы на 10-20%, в заключении отражаются все типы нормального (диппер) и ненормального суточного профиля АД (менее 10%-нон-диппер; более 20%-овер-диппер; 0%-найт-пикер).
Максимальные и минимальные значения АД и ЧСС в течение суток обычно представлены в сводной таблице, при этом в заключении традиционно принято отмечать максимальный уровень АД за исследуемые сутки. Минимальные значения АД и ЧСС отражаются в заключении только в ситуациях, когда эти показатели клинически значимы (например, при развитии синкопального состояния).
Индекс измерений (процент повышенных значений от общего количества) традиционно находит свое место в заключении, поскольку является наглядным для практического врача и позволяет лучше оценить как необходимость назначения гипотензивной коррекции, так и эффективность проводимой терапии. Разумеется, чем выше процент повышенных измерений, тем более выражен гипертонический профиль по результатам СМАД.
Расчет остальных показателей «нагрузки давлением» (индекса времени гипертензии — ИВ, индекса площади гипертензии — ИП) является желательным для практической деятельности врача, однако в настоящее время нет общепризнанных нормативов для ИВ и ИП. Именно поэтому нередко в сводной таблице итоговой распечатки имеются все представленные показатели, тогда как в заключении они не упоминаются.
При расчете и оценке ИВ большинство исследователей считает нормальными значения менее 15%, несомненно повышенными – значения более 30% (American Society of Hypertension, 1996). Тем не менее, в литературе можно увидеть и несколько иные пограничные значения этого показателя.
Общепринятых нормативов для ИП (показателя «площади под кривой») в настоящее время нет. Этот показатель наиболее информативен при динамическом наблюдении одного и того же пациента, причем в отличие от ИВ, ИП не имеет эффекта насыщения, т.е. остается информативным даже при стабильно повышенных значениях АД.
Не следует также забывать, что величина ИП зависит как от степени превышения критического уровня, так и от длительности превышения, а также от времени анализа. Показатель ИП весьма чувствителен к неточностям в определении времени сна и бодрствования. При этом ошибка на один час во времени просыпания (с ложным увеличением времени сна) приводит к росту ИП систолического АД для ночных часов – ИПСАД (ночные) в среднем на 22,3 + 2.5%. Для исключения такой погрешности в последнее время был предложен новый индекс — нормированный индекс площади (ИПН), равный отношению традиционного индекса площади ко времени анализа:
ИПН=ИП/Т, где Т — время анализа нагрузки давлением.
Отсутствие возможности автоматического расчета ИВ и ИП в регистраторе позволяет сформулировать вполне информативное для подбора терапии заключение или рассчитать нужный показатель (например, ИВ) вручную.
Некоторые стандартные показатели (почасовые средние значения АД и ЧСС и вариабельность систолического, диастолического, среднего и пульсового АД и ЧСС) нередко не находят свое место в итоговом заключении. Такая ситуация вполне понятна: перегруженное заключение трудно воспринимать и использовать для практической работы. Тем не менее, при особой значимости этих стандартных показателей (чаще всего речь идет о вариабельности АД на фоне антигипертензивной терапии) эта информация может быть отражена в заключении. При этом высокая вариабельность АД (ВАД), свидетельствующая о нестойком эффекте препарата, констатируется при использовании следующих границ: для САД в дневные и ночные часы 15 мм рт.ст., для ДАД- 14 мм рт.ст в дневное и 12 мм рт.ст. в ночное время. Можно думать об эффективности антигипертензивной терапии, если ВАД снижается при наблюдении пациента в динамике.
Ниже представлены рисунки сводной таблицы СМАД с заключениями (рисунки 2-4).
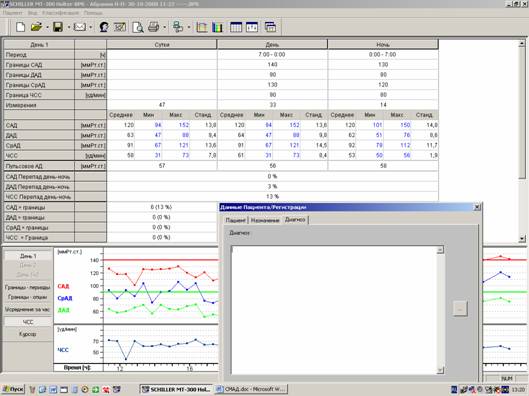
Рис.2. Сводная таблица и заключение СМАД здорового мужчины, посещавшего фитнесс-клуб.
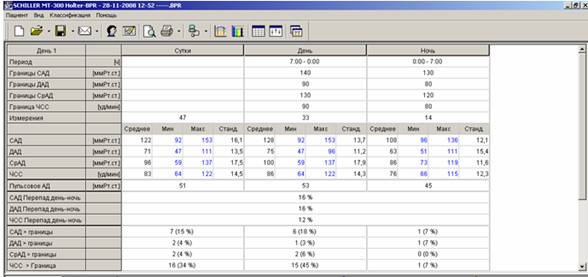
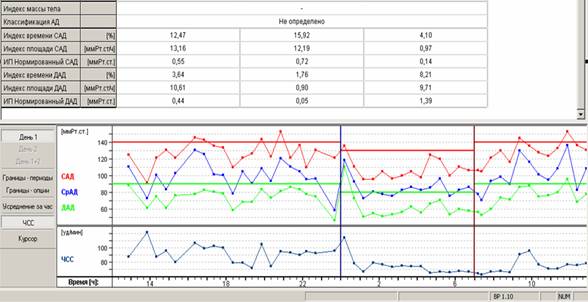
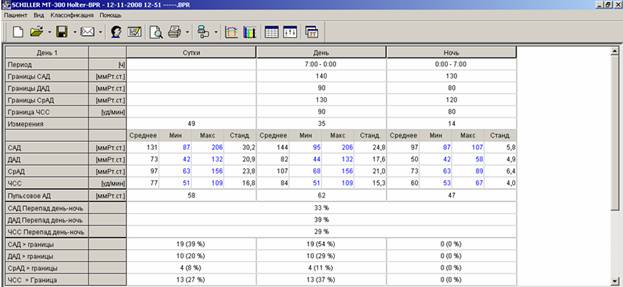
За время мониторирования (24:38) средние значения АД составили 122 и 71 мм рт. ст., средняя ЧСС-83 в минуту. Умеренная тенденция к тахикардии в дневные часы (средняя ЧСС днем-86 в минуту). Степень снижения систолического (16%) и диастолического (16%) давления в ночные часы в пределах нормы (10-20%) – диппер. Индексы измерений за сутки: систолический — 15% (при дневном – 18%), диастолический — 4%. Суточный ИВ систолический — 12.47%, диастолический – 3,64% (в норме до 15%). Максимальные значения АД – 153 и 111 мм рт.ст.(все эпизоды повышения соответствуют пометкам в дневнике «занятия в фитнесс-клубе»).
Рис.3. Сводная таблица и заключение СМАД пациента с гипертонической болезнью 2 стадии.
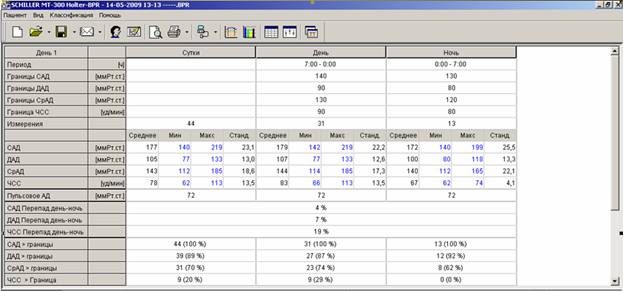
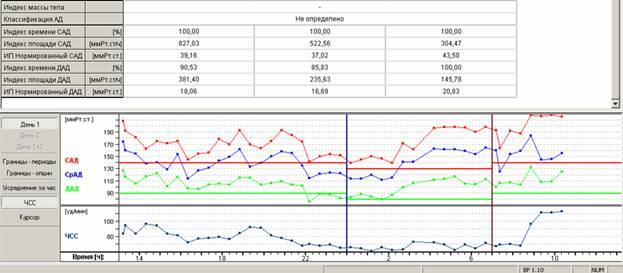
За время мониторирования (21:00) средние значения АД составили 177 и 105 мм рт. ст., средняя ЧСС-78 в минуту. Умеренная тенденция к тахикардии в дневные часы (средняя ЧСС днем-83 в минуту). Степень снижения систолического (4%) и диастолического (7%) давления в ночные часы недостаточная (в норме 10-20%) – нон-диппер. Индексы измерений за сутки: систолический-100%, диастолический-89%. Суточный ИВ систолический не информативен (100% — стабильно высокие значения АД), диастолический – 90.5%. Суточный ИП систолический – 827.03 ммРт.ст/ч, диастолический – 381.4. Максимальные значения АД – 219 и 133 мм рт.ст.
Рис.4. Сводная таблица и заключение СМАД у пациента с гипертонической болезнью 2 стадии на фоне избыточной дозы амлодипина вечером.
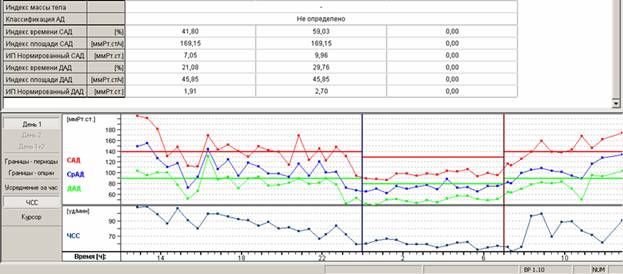
За время мониторирования (25:00) средние значения АД составили 131 и 73 мм рт. ст., средняя ЧСС-77 в минуту. Умеренная тенденция к тахикардии в дневные часы (средняя ЧСС днем-84 в минуту). Степень снижения систолического (33%) и диастолического (39%) давления в ночные часы избыточная (в норме 10-20%) – овер-диппер. Индексы измерений: систолический суточный -39%,дневной-54%, ночной-0%; диастолический суточный-20%, дневной-29%, ночной-0%. Суточный ИВ систолический 41.8%, диастолический – 21.08% (в норме до 15%). Максимальные значения АД – 206 и 132 мм рт.ст.
Из представленных выше заключений видно, что в каждом случае врач должен выбрать наиболее наглядные показатели. Так, например, в одном случае можно увидеть только суточные индексы измерений, тогда как в другом целесообразно представить также дневные и ночные показатели. То же самое можно сказать о возможности использования в заключении дополнительных показателей: врач может использовать их, если такое использование более наглядно по сравнению с использованием стандартных показателей.
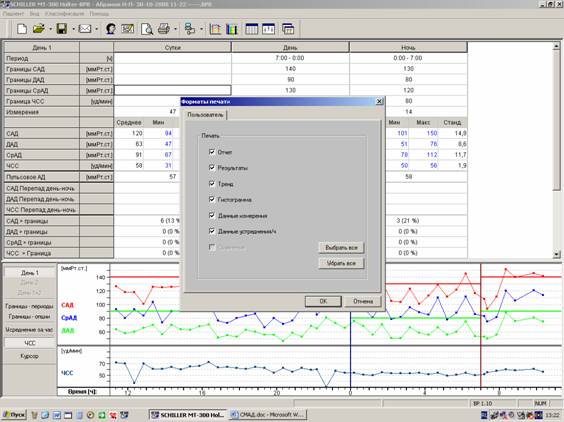
Заполнив свободное поле, врач имеет возможность выбрать для общей распечатки помимо титульного листа те фрагменты, которые будут хорошо иллюстрировать составленное заключение (рисунок 5).
Рис.5. Формирование итоговой распечатки
Таким образом, хотелось бы выделить два общих принципа составления заключения: логичность и наглядность. Само понятие «заключение» применимо именно к практической кардиологии, поскольку помогает решить вопрос о необходимости медикаментозной коррекции и/или оценке эффективности антигипертензивной терапии. С этой точки зрения все стандартные и дополнительные показатели СМАД могут быть перегруппированы на «практические» и «научно-исследовательские». Тем не менее, единственный совет, который мы позволим себе дать врачу, — четко осознавать цели каждой регистрации. В противном случае вместо заключения может сформироваться добросовестное, но бесцельное перечисление всех известных на сегодняшний день показателей.
Москва, 01.10.2009
Как вести дневник контроля артериального давления?
Как вести дневник контроля артериального давления?
- Артериальное давление – один из главных показателей работы сердца, к тому же это очень динамичный показатель. Давление меняется неоднократно в течение часа, и даже минуты. Такая подвижность зависит от физической активности, эмоционального состояния, гормональных «всплесков», характера питания, наличия лекарств в крови, алкоголя, при курении и многих других причин.
Разовые измерения в кабинете врача не всегда дают объективную картину характера изменений давления у конкретного человека. Однако визиты к доктору не могут быть ежедневными. Поэтому необходимо организовать контроль показателей в домашних условиях. Для этого нужно обзавестись хорошим тонометром, изучить правила измерения артериального давления и записывать полученные данные в дневник давления.
Такой мониторинг поможет врачу оценить эффективность назначенных препаратов, проанализировать изменения показателей и определиться с дальнейшей стратегией лечения.
Дневник представляет собой таблицу с результатами ежедневных (3-4 раза в день) измерений, его можно заполнять в любой удобной для вас тетради.
Какие данные нужно записывать?
1. Дата и время измерения;
2.Показатели артериального давления;
3. Пульс;
4. Самочувствие в данный момент;
5. Принимаемые лекарства.
Также в дневник следует вносить записи об уровне физических нагрузок, стрессовых ситуациях и прочих нюансах, которые могут влиять на давление.
Как правильно проводить измерения?
1. Не измерять артериальное давление в течение часа после эмоциональных или физических нагрузок, употребления кофе или чая;
2. Выполнять измерения только в спокойном состоянии;
3. Проводить замеры в положении сидя, опираясь о спинку стула, не скрещивая ноги;
4. Рука с манжетой должна лежать на поверхности стола, находясь при этом на уровне сердца.
Нажмите на иконку социальной сети и поделитесь статьей ↓
© БОСТИ КЕЙДЖИ. Данная публикация является объектом авторского права. Запрещается копирование текста на другие сайты и ресурсы в Интернете без предварительного согласия правообладателя — bosti.kg
Статьи по теме
Консультации для пациентов
Наши высококвалифицированные и сертифицированные врачи проконсультируют Вас и ваших родственников по всему портфолио представленных технологий и методов лечения сердечно-сосудистых и онкологических заболеваний.
Поддержка пациентов
Когда важна каждая секунда. Наш центр поддержки врачей и больниц работает ежедневно и круглосуточно.

Статью подготовила врач-кардиолог
медицинского центра «КОРДИС»
Карась Наталья Геннадьевна
Согласно оценкам Всемирной организации здравоохранения, 46% взрослых с гипертонией не подозревают о наличии у себя заболевания.
Гипертония может привести к инфаркту и инсульту.
О чём говорят цифры на тонометре и какие результаты должны вызвать беспокойство?
Результат измерения АД содержит два числовых значения:
- Верхнее — систолическое давление (SYS). Это давление в кровеносных сосудах в момент сжатия или сокращения сердечной мышцы
- Нижнее — диастолическое давление (DIA). Это давление в сосудах в момент, когда сердце находится в состоянии покоя между двумя сокращениями
Единица измерения — мм рт.ст (mm Hg).
Каковы нормы?
Давление — переменная величина, так как на него влияют множество факторов — возраст, состояние здоровья, сопутствующие заболевания, внешние факторы (время, условия проведения измерений, нагрузки).
Норма давления для взрослых старше 20 лет — ниже 120/80 мм рт. ст. Ниже можно увидеть таблицу данных от American Heart Association (Американской ассоциации сердца):
При выявленном повышении АД врач может назначить СМАД — суточное мониторирование артериального давления.
Самая нижняя цифра на тонометре — это индикатор пульса. В зависимости от модели, тонометр может также фиксировать аритмию. В этом случае на экране появляется специальный символ (например, несколько сердечек).
В случае, если тонометр показал аритмию, лучше повторить изменение через некоторое время. Если ситуация повторилась, рекомендуется обратиться к врачу.
Правила измерения давления:
- делать это в спокойном состоянии, правильно надев манжету
- перед измерением не принимать лекарства/не пить кофе
Важно помнить: хорошее измерение — надёжные результаты!




