Синусит острый и хронический
Утратил силу — Архив
Версия: Клинические протоколы МЗ РК — 2013 (Казахстан)
Категории МКБ:
Хронический синусит неуточненный (J32.9)
Разделы медицины:
Оториноларингология
Общая информация
Краткое описание
Утвержден протоколом заседания
Экспертной комиссии по вопросам развития здравоохранения
№ 18 МЗ РК от 19 сентября 2013 года
Синусит — это воспаление слизистой оболочки, подслизистого слоя, а иногда надкостницы и костных стенок околоносовых пазух.
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Синусит острый и хронический
Код протокола:
Код(ы) МКБ-10:
J01 Острый синусит
J01.0 Острый верхнечелюстной синусит
J01.1 Острый фронтальный синусит
J01.2 Острый этмоидальный синусит
J01.3 Острый сфеноидальный синусит
Острый гемисинусит
J01.4 Острый пансинусит
J01.8 Другой острый синусит
J01.9 Острый синусит неуточненный
J32 Хронический синусит
J32.0 Хронический верхнечелюстной синусит
J32.1 Хронический фронтальный синусит
J32.2 Хронический этмоидальный синусит
J32.3 Хронический сфеноидальный синусит
J32.4 Хронический пансинусит
J32.8 Другие хронические пансинуситы
J32.8 Другие хронические синуситы
J32.9 Хронический синусит неуточненный
Сокращения, используемые в протоколе:
КТ компьютерная томография
ОАК общий анализ крови
ОАМ общий анализ мочи
ППН придаточные пазухи носа
СОЭ скорость оседания эритроцитов
УВЧ ультравысокочастотная терапия
Дата разработки протокола: апрель 2013 г.
Категория пациентов: дети и взрослые с диагнозом «Острый синусит» или «Хронический синусит — обострение».
Пользователи протокола: ЛОР-врачи, ВОП, челюстно-лицевые хирурги.
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
Клиническая классификация
Классификация синусита (С.З.Пискунов, Г.З.Пискунов, 1997)
По течению и форме поражения:
1. Острый (катаральный, гнойный, некротический).
2. Хронический (катаральный, гнойный, пристеночно-гиперпластический, полипозный, фиброзный, кистозный, смешанные формы, осложненный — остеомиелит, холестеатома, пиомукоцеле, распространение процесса на клетчатку орбиты, полость черепа).
3. Вазомоторный (аллергический, неаллергический).
По причине возникновения:
1. Риногенный
2. Одонтогенный
3. Травматический
По характеру возбудителя:
1. Вирусный
2. Бактериальный аэробный
3. Бактериальный анаэробный
4. Грибковый
5. Смешанный
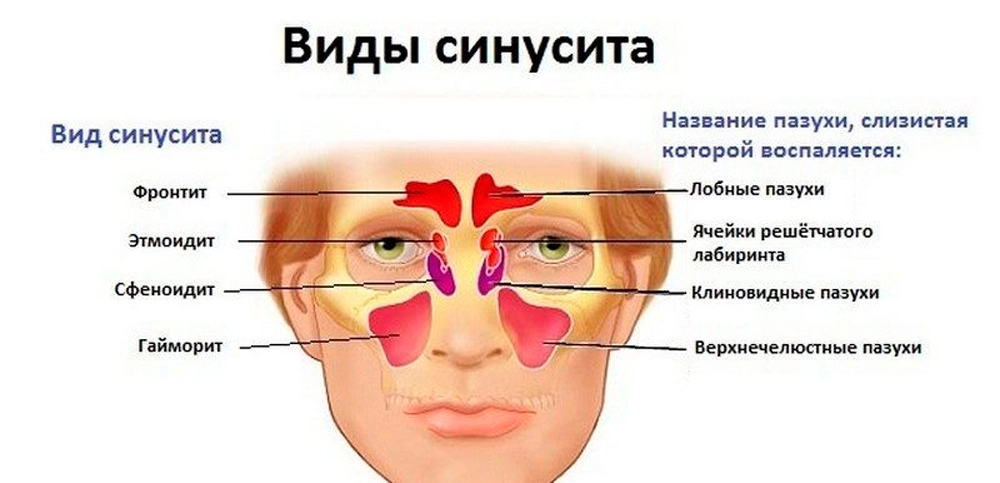
По распространенности процесса:
1. Этмоидит (передний, задний, тотальный)
2. Гайморит
3. Фронтит
4. Сфеноидит
5. Этмоидогайморит
6. Гемисинуит (справа, слева)
7. Пансинуит
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Минимум исследований до плановой госпитализации:
1. ОАМ
2. ОАК развернутый (тромбоциты, свертываемость, длительность кровотечения)
3. Кал на яйца гельминтов
4. Флюорография органов грудной клетки
5. Микрореакция
6. Заключение терапевта, педиатра, стоматолога.
Основные:
1. Сбор жалоб и анамнеза
2. Пальпация
3. Риноскопия
4. Исследование функции носа
5. Обзорная рентгенография придаточных пазух носа
6. Общий анализ крови
7. Общий анализ мочи
8. Соскоб на яйца глист (требование СЭС)
9. Бактериологическое исследование отделяемого из носа на флору и чувствительность к антибиотикам
10. Эхосинусоскопия для беременных
Дополнительные:
1. Риноцитограмма
2. При необходимости биохимия крови
3. Контрастная рентгенография
4. Компьютерная томография
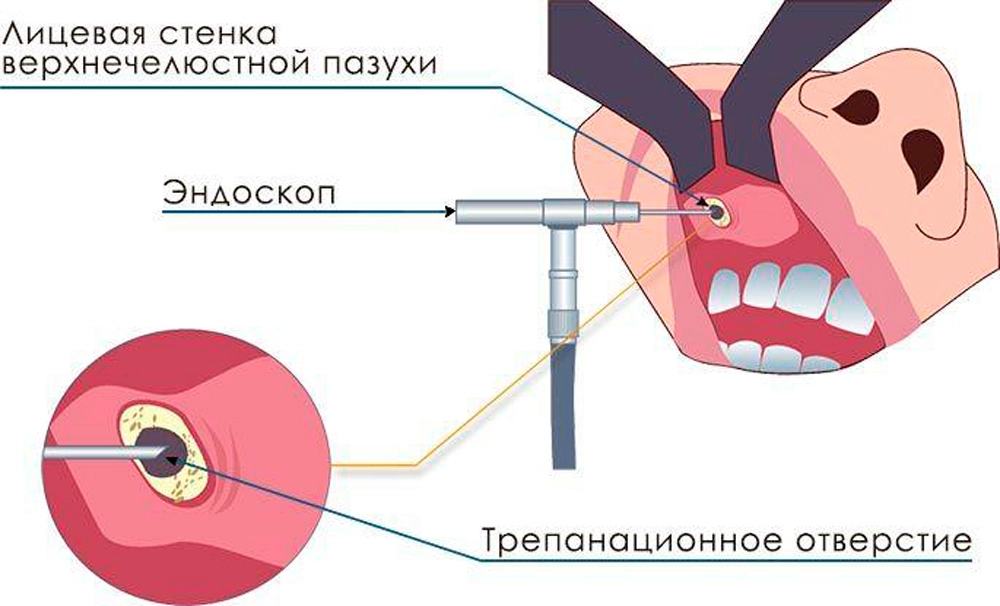
5. Эндоскопия носа и околоносовых пазух
6. Диагностическая пункция пазухи
7. Промывание полости носа с использованием электроотсоса методом «перемещения» с обязательным осмотром содержимого в промывной жидкости
8. Применение катетера для эвакуации и введение в пазухи диагностических препаратов через естественные соустья синусов
9. Инсуфляция порошкообразных и пульверизация жидких лекарственных веществ
Диагностические критерии
Жалобы и анамнез:
— нарушение носового дыхания;
— локализованная боль в зависимости от поражения пазух в подглазничной (гайморит), надбровной (фронтит), затылочной (сфеноидит) области и переносицы (этмоидит));
— гнойные выделения из полости носа;
— заложенность носа;
— припухлость мягких тканей в области щеки, у корня носа;
— головная боль;
— недомогание т.д.
Физикальное обследование
Обращают внимание на конфигурацию, целостность и окраску кожных покровов носа и прилегающих областей (щек, век, лба и т.д.).
Пальпация проекции придаточных пазух носа позволяет судить о состоянии мягких тканей. При надавливании большими пальцами обеих рук на точки первой и второй ветвей тройничного нерва проверяется их болезненность, которой в норме быть не должно. Пальпируют передние стенки верхнечелюстных пазух в области собачьей ямки мягко надавливая.
Признаками вовлечения в патологический процесс решетчатого лабиринта и лобных пазух может служить болезненность при пальпации в области внутренней поверхности медиальных и верхних отделов орбит. Дополнительные данные можно получить при легком стукивании (перкуссии) передних стенок придаточных пазух носа согнутым под прямым углом средним пальцем.
Необходима пальпация регионарных подчелюстных и глубоких шейных лимфатических узлов. Следующий этап исследования – определение дыхательной, обонятельной и других функций носа.
Инструментальные исследования:
1. Передняя и средняя риноскопия — гиперемия и отечность слизистой оболочки полости носа, наличие гнойного экссудата в носовых ходах.
2. Для более детального осмотра глубоких отделов полости носа производится задняя риноскопия.
3. Эндоскопия носа и околоносовых пазух позволяет атравматично оценить характер изменений.
4. Рентгенологическое исследование придаточных пазух носа: Носоподбородочная проекция — тотальное или краевое затемнение пазух, уровень жидкости в гайморовых пазухах. Носолобная проекция. Эту проекцию используют с целью детального изучения лобной пазухи и решетчатого лабиринта. Боковая проекция. Для оценки глубины лобных пазух и состояния их передних, задних и глазничных стенок, для уточнения локализации патологического процесса (лобная пазуха, либо задние клетки решетчатого лабиринта) и для выявления клиновидной пазухи прибегают к рентгенографии черепа в боковой проекции. Нарушение целостности стенок свидетельствует о деструктивных процессах, характерных для злокачественных новообразований. Появление теней костной плотности заставляет думать о наличии в пазухах остеомы.
5. Контрастная рентгенография производится для уточнения формы хронического процесса в пазухах.
6. Флюорография ППН – изменение слизистой, наличие экссудата.
7. Пункция гайморовой пазухи — наличие гнойного содержимого.
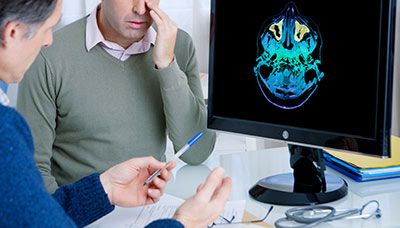
8. Компьютерная томография (КТ) позволяет получать трехмерное изображение полости носа и околоносовых пазух.
Показания для консультации специалистов:
— при подозрении на наличие внутриглазничных осложнении необходима консультация окулиста;
— при внутричерепных осложнениях — невропатолога, нейрохирурга;
— при наличии поражения зубов (синусит одонтогенного происхождения) необходима консультация стоматолога, челюстно-лицевого хирурга.
Лабораторная диагностика
Лабораторные исследования:
1. Общий анализ крови – лейкоцитоз, повышение СОЭ
2. Исследование микрофлоры – выявление возбудителя
3. Цитологическое исследование – нейтрофиллез, клетки слущенного эпителия, слизь.
Дифференциальный диагноз
Дифференциально-диагностические признаки хронических риносинуситов
| Признак | Гайморит | Этмоидит | Фронтит | Сфеноидит |
| Локализация боли | В щеке и в зубах | У корня носа | В надбровной области и при надавливании на глазничную стенку лобной пазуха | Головная боль, иррадиирующая в затылок и темя |
| Данные риноскопии | Полипы, выделения в среднем носовом ходе | Полипы, выделения в среднем и нижнем носовых ходах | Скопление выделений под средней носовой раковиной | При задней риноскопии видны ограниченные гипертрофии носовой перегородки и раковин, выделения стекают в глотку |
| Данные рентгенографии | Затемнение верхнечелюстной пазухи | Затемнение ячеек решетчатой кости | Затемнение лобной пазухи | Затемнение основной пазухи |
Лечение
Цели лечения: Устранение патологического содержимого и восстановление дренажной функции носа и околоносовых пазух.
Тактика лечения
Немедикаментозное лечение: диета — стол №15, исключение переохлаждения.
Медикаментозное лечение:
1. Сосудосуживающие средства
2. Десенсибилизирующие средства (антигистаминные средства)
3. Системная антибактериальная терапия. Препараты выбора (7-10 дней): антибиотики группы защищенных пенициллинов, цефалоспоринов, макролидов. Противогрибковые препараты (группа препаратов азолов и полиенов).
4. Топические кортикостероиды (по показаниям).
5. Препараты с аналгетическим и значительно выраженным противоспалительным действием (НВСП)
6. Антисептические и муколитические препараты местного действия (ацетилцистеин)
7. Витамины (витамин «С» (аскорбиновая кислота)).
Другие виды лечения:
1. Анемизация слизистой оболочки полости носа
2. Пункция пазух с промыванием раствором антисептика
3. Шунтирование пазух
4. Промывание полости носа методом «перемещения» по Проетцу
5. Физиолечение
Хирургическое вмешательство:
1. Гайморотомия, этмоидотомия, фронтотомия, сфеноидотомия.
2. Функциональная эндоскопическая риносинусохирургия.
Профилактические мероприятия:
1. Своевременная и адекватная терапия острых респираторных заболеваний и острых ринитов (разгрузочная терапия, восстановление аэрации и дренажа околоносовых пазух).
2. При одонтогенных верхнечелюстных синуситах профилактика заключается в своевременном санировании зубов верхней челюсти.
3. Устранение анатомических дефектов носовой полости (искривление носовой перегородки, гипертрофия носовых раковин), но вопрос о хирургической коррекции данных дефектов ставится только при развитии хронических синуситов.
Дальнейшее ведение:
— наблюдение у ЛОР врача по месту жительства в послеоперационном периоде.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе: Регрессия воспалительных изменений в полости носа, отсутствие гноя в полости носа, отсутствие осложнений, восстановление функции носа.
Госпитализация
Показания для госпитализации:
Плановая:
— наличие хронического синусита;
— изменения на рентгенограмме, КТ;
— затруднение носового дыхания;
— снижение обоняния;
— головные боли.
Экстренная:
— интенсивная головная боль;
— гипертермия;
— риногенные внутриглазные и внутричерепные осложнения;
— гнойные выделения из носа;
— затруднение носового дыхания;
— изменения на рентгенограмме, КТ, эхосинусоскопии (у беременных);
— в общем анализе крови лейкоцитоз и ускоренное СОЭ.
Информация
Источники и литература
-
Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- 1. Блоцкий А.А., Карпищенко С.А. Неотложные состояния в оториноларингологии, СПб., «Диалог», 2009, — 180с.
2. Богомильский М.Р., Чистякова В.Р. Детская оториноларингология. Москва.- 2007. -576с.
3. Насыров В.А., Изаева Т.А., Исламов И.М., Исмаилова А.А., Беднякова Н.Н., Синуситы. Клиника, диагностика и лечение, Бишкек, 2011, 175 с.
4. Насыров В.А., Изаева Т.А., Исламов И.М., Дикамбаева М.К., Беднякова Н.Н., Эндоскопическая внутриносовая диагностика и лечение дакриоцистита, Бишкек, 2008, 168 с.
5. Пальчун В.Т., Магомедов М.М., Лучихин Л.А. Оториноларингология. Учебник для медицинских ВУЗов.- М., Медицина, 2008.-656 с.
6. Оториноларингология. Национальное руководство / гл. редактор чл. кор. РАМН В.Т. Пальчун. Изд-во «ГЭОТАР — Медиа».2008.
7. Пискунов Г.З., Пискунов С.З., Руководство по ринологии, ООО изд. «Литерра», Вильнюс, 2011, 959с.
8. Плужников М.С. и др. Консервативные и хирургические методы в ринологии. СПб, «Диалог», 2005, — 440 с.
9. Тулебаев Р.К., Кудасов Т.Р., Диагностика, профилактика и лечение синуситов в амбулаторных условиях, Санкт-Петербург, 2007, 215 с.
10. Фейгин Е.А., Шалабаев Б.Д., Миненков Г.О. Компьютерная томография в диагностике и лечении объемных образований челюстно-лицевой области., Бишкек, изд-во КРСУ, 2008, — 237 с.
11. Шадыев Х.Д, Хлыстов В.Ю., Хлыстов А.А., Практическая оториноларингология, Москва, Медицинское информационное агентство, 2002, 281 с.
- 1. Блоцкий А.А., Карпищенко С.А. Неотложные состояния в оториноларингологии, СПб., «Диалог», 2009, — 180с.
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Разработчик:
Кулимбетов Амангельды Сейтмагамбетович – доктор медицинских наук, профессор кафедры оториноларингологии Казахского национального медицинского университета имени С.Д.Асфендиярова
Рецензент:
Буркутбаева Татьяна Нуриденовна, доктор медицинских наук, профессор кафедры оториноларингологии с курсом детских ЛОР-болезней АГИУВ.
Конфликт интересов: Разработчик протокола не имеет финансовой или другой заинтересованности, которая могла бы повлиять на вынесение заключения, а также не имеет отношение к продаже, производству или распространению препаратов, оборудования и т.п., указанных в протоколе.
Указание условий пересмотра протокола: по истечению 5 лет с момента публикации.
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
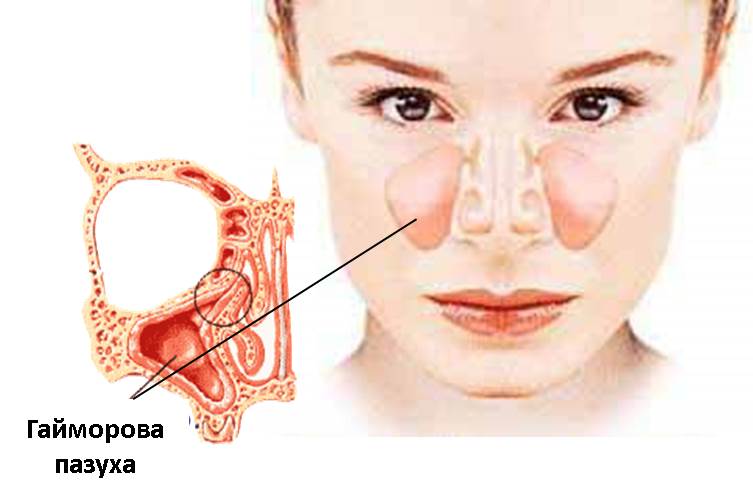
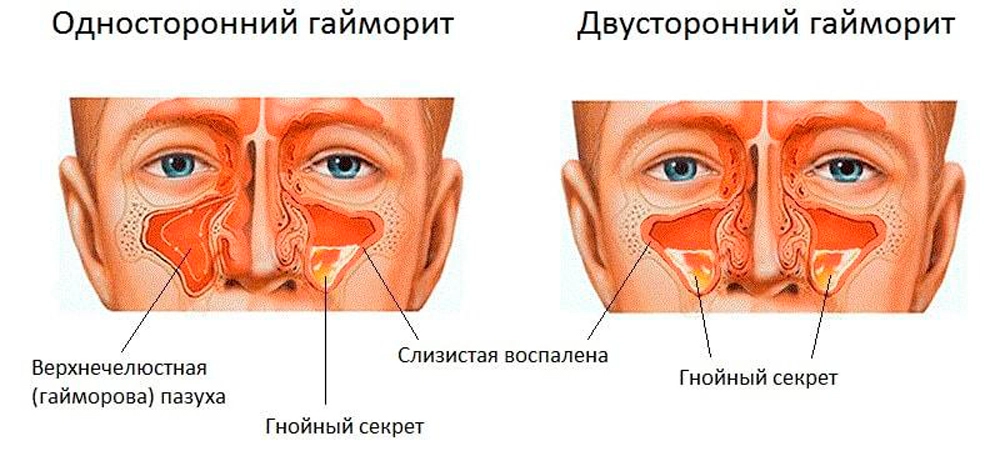
Гайморит — разновидность синусита (риносинусита), протекающая с воспалением верхнечелюстных, или гайморовых, пазух носа. Это одно из наиболее распространенных заболеваний верхних дыхательных путей. Болезнь сопровождается характерной клинической картиной — заложенностью носа, головными болями, общим недомоганием. Симптомы не пройдут без комплексного лечения. Их игнорирование чревато опасными для жизни заболеваниями.
Содержание
- Как развивается гайморит
- Классификация
- Признаки гайморита у взрослых: симптомы и лечение воспаления пазух
- Возможные осложнения
- Диагностика заболевания
- Методы лечения гайморита у взрослых
- Лечение гайморита промыванием без прокола
- Физиотерапевтические методики лечения воспаления пазух
- Хирургическое лечение гайморита
- Лечение гайморита при беременности
- Профилактика заболевания
Как развивается гайморит
Пазухи носа — это полости в костях черепа, сооединяющиеся с носовыми ходами. Их основная функция — защитная. Они предохраняют зрительный аппарат и корни зубов от резких перепадов температур, согревая вдыхаемый воздух. Верхнечелюстные пазухи располагаются слева и справа от крыльев носа. Они названы в честь английского врача Натаниэля Гаймора. Он впервые описал болезнь, сопровождающуюся воспалением этих пазух. Впоследствии она получила название гайморит.
Основная причина развития болезни — воспалительный процесс внутри пазух. Он может иметь разную природу.
Основные возбудители:
- вирусы — аденовирусы, риновирусы;
- бактерии — гемофильная палочка, пневмококки;
- грибки — ризопус, белая плесень.
В 98% случаев диагностируется вирусный гайморит. Грибковая форма диагностируется у пациентов с ослабленным иммунитетом или на фоне иммунодефицитных состояний. Бактериальный гайморит обычно представляет собой осложнение вирусного.
Возбудители заболевания обычно проникают в гайморовы пазухи непосредственно через носовые ходы. Риск развития инфекции повышается при отеках и обильной секреции слизи. В этом случае газообмен нарушается. Внутри костных полостей создаются благоприятные условия для патогенной флоры.
Риск развития гайморита выше при влиянии провоцирующих факторов. К ним относятся:
- искривленная носовая перегородка;
- контакт с аллергенами;
- бронхиальная астма;
- полипы, опухоли на слизистых носовых ходов;
- курение;
- кариес, пульпит на верхних зубах;
- увеличенные аденоиды.
Толчком к воспалительному процессу могут стать ослабление иммунитета и переохлаждение. По этой причине гайморит чаще всего диагностируется в осенне-зимний период, когда сопротивляемость организма инфекциям снижена.
Классификация
По характеру течения гайморит подразделяется на два вида — острый и хронический. В первом случае симптомы выражены ярко. Болезнь развивается как осложнение ОРВИ и длится менее 10-12 недель. Хроническое течение подразумевает чередование периодов обострения и ремиссии. Симптомы выражены слабо. Диагностируется до 2-3 обострений в год. И при хроническом, и при остром гайморите поражаться могут обе пазухи (двусторонняя форма) или только одна (лево- или правосторонняя форма).
Признаки гайморита у взрослых: симптомы и лечение воспаления пазух
Главный признак патологии — боль в области гайморовых пазух. Дискомфорт ощущается в зоне от нижних век до верхней челюсти. Как правило, боль резкая, распирающая. Она усиливается при движении — поворотах или наклонах головы. Пик интенсивности приходится на вечернее время. Боль может иррадиировать в переносицу и виски.
Другие симптомы гайморита у взрослых:
- обильное отделение слизи;
- заложенность носовых ходов;
- примесь гноя в слизи;
- потеря обоняния;
- кашель на фоне отека задней стенки горла.
При острой форме гайморита температура поднимается до 38 градусов и выше. На фоне интоксикации продуктами жизнедеятельности патогенных бактерий, вирусов или грибков развиваются озноб, лихорадка. Общее самочувствие ухудшается, беспокоит слабость, сниженная работоспособность.
При хроническом течении болезни сохраняется субфебрильная температура — не выше 37,5 градусов. Этот симптом свидетельствует о вялотекущем воспалении. Головная боль и заложенность носа беспокоят только в периоды обострений.
Возможные осложнения
Гайморит нельзя расценивать как обычный насморк. Это опасное заболевание, требующее адекватного лечения. В запущенных случаях воспаление распространяется не только на верхнечелюстные пазухи, но и на соседние органы:
- переход инфекции в горло развиваются тонзиллит или фарингит;
- воспаление структур уха диагностируется отит;
- подъем инфекции к глазницам возможны панофтальмит или конъюнктивит;
- при проникновении возбудителей к оболочкам головного мозга развиваются менингит, менингоэнцефалит.
Осложнения, связанные с поражением тканей головного мозга, опасны для жизни. Эти состояния требуют экстренных мер — госпитализации, хирургического вмешательства, назначения адекватной медикаментозной терапии.
Диагностика заболевания
При заложенности носа в сочетании с повышенной температурой и головными болями необходима консультация терапевта или оториноларинголога (ЛОРа). Первый этап обследования при подозрении на гайморит — опрос и физикальный осмотр пациента. Врач выясняет характер боли, проводит пальпацию.
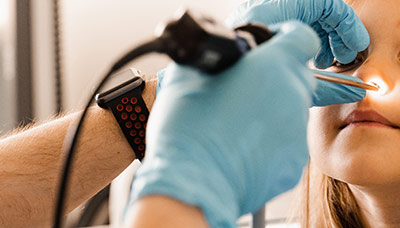
Далее проводится риноскопия. Оториноларинголог оценивает состояние видимой части носовых ходов с помощью носового зеркала. Специалист также обращает внимание на состояние подчелюстных лимфатических узлов. При синуситах они часто увеличены.
Дополнительно проводятся следующие процедуры:
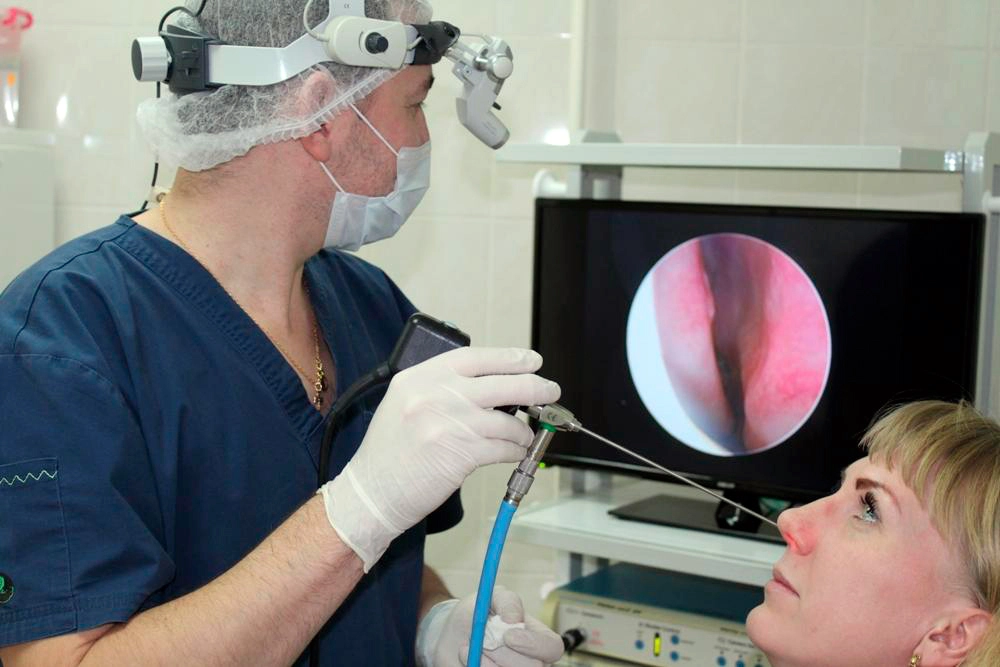
- эндоскопическое исследование — проверка пазух с помощью гибкого зонда с оптической системой;
- рентгенографическое исследование или КТ носовых пазух — получение двухмерного изображения тканей с помощью минимальных доз облучения;
- ультразвуковое исследование — неинвазивная проверка состояния пазух, применяющаяся при противопоказаниях к КТ или рентгену;
- диагностическая пункция — забор содержимого гайморовых пазух для определения чувствительности к препаратам.
Пациенту с признаками гайморита врач назначит лабораторную диагностику. При первичном обращении нужно сдать кровь на общий анализ и С-реактивный белок. На основании результатов будет составлена схема терапии.
Методы лечения гайморита у взрослых
При диагнозе «гайморит» возможно как консервативное, так и хирургическое лечение. При неосложненном течении с болезнью можно справиться при помощи лекарственных препаратов и физиотерапевтических методик. Если консервативные способы не эффективны, проводится операция.
Консервативное лечение препаратами
При терапии воспаления гайморовых пазух важен комплексный подход. Основная задача — устранить возбудителя заболевания. При гайморите вирусной этиологии назначаются противовирусные препараты системного действия. При бактериальной природе обязателен прием антибиотиков. Медикаменты с противомикробными свойствами назначаются строго после проверки на чувствительность.
Второй этап консервативного лечения гайморита — очищение дыхательных путей. С этой целью пациенту назначаются сосудосуживающие препараты в форме капель или спреев. Они снимают отек со слизистой и способствуют полноценному дыханию. Сосудосуживающие капли нельзя принимать постоянно. Максимальный срок — 5-7 дней под наблюдением врача. Осторожность необходима, так как препараты вызывают привыкание.
Усилить действие сосудосуживающих капель помогут солевые растворы для промывания носа. Они не борются с возбудителем, но снимают отечность и облегчают дыхание. Их также нужно использовать с осторожностью. Промывать носовые ходы можно, если нет заложенности. При игнорировании этого правила инфекция может перейти на среднее и внутреннее ухо.
Дополнительно при остром гайморите может быть назначено симптоматическое лечение. Для снижения температуры тела могут использоваться жаропонижающие, а для подавления воспаления — препараты из группы НПВС. Среди прочих рекомендаций при воспалении гайморовых пазух — постельный режим при недомогании, обильное питье для снятия интоксикации, увлажнение воздуха в помещении.
Лечение гайморита промыванием без прокола
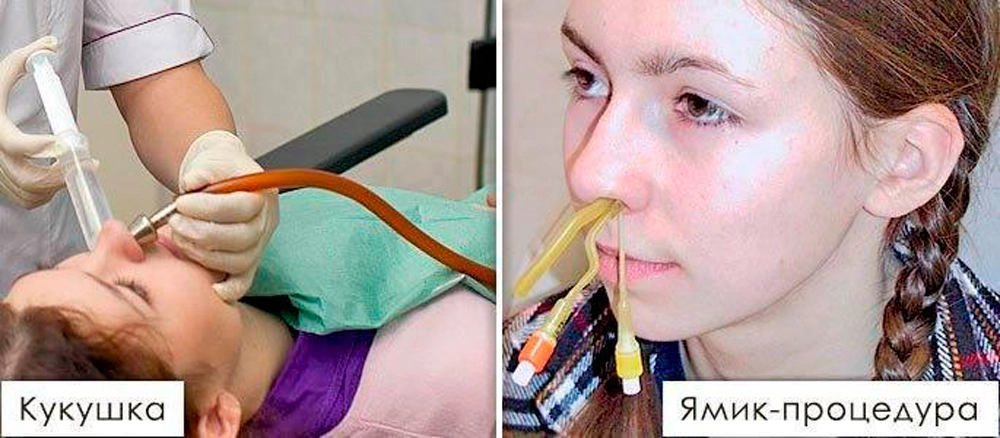
Усилить эффект медикаментозного лечения поможет промывание пазух. Оно осуществляется оториноларингологом в клинике. Госпитализация для процедуры не требуется. Наиболее распространенная методика консервативного лечения гайморита — вакуумное перемещение жидкостей по Проетцу, также известное как «кукушка».
Как проходит сеанс промывания носовых ходов и пазух:
- Пациент ложится на кушетку.
- В обе ноздри устанавливаются гибкие катетеры.
- Через один из катетеров вводится лекарственный раствор.
- Через другой катетер с помощью вакуумного устройство отсасывается слизь.
- Пациент в ходе промывания постоянно произносит «ку-ку». Это нужно, чтобы раствор не попал в ротоглотку.
Если перемещение жидкостей по Проетцу не дает ожидаемого результата, проводится промывание ЯМИК-катетером. Это более серьезная процедура, требующая местной анестезии.
Как проходит сеанс очищения носовых пазух:
- Пациент садится в кресло.
- Врач обрабатывает слизистые оболочки носовых ходов местным анестетиком.
- Врач вводит ЯМИК-катетер в одну ноздрю до носоглотки.
- Камеры катетера наполняются воздухом. За счет этого создается нужное давление в пазухах.
- Пациент держит голову под наклоном.
- Врач удаляет слизь из полости носа шприцем.
- Носовые ходы промываются антисептиком.
Промывание ЯМИК-катетером предполагает использование анестезии, но все равно может вызывать неприятные ощущения. Однако эта методика, несмотря на временный дискомфорт, менее травматична по сравнению с хирургическим лечением гайморита. При сочетании медикаментозной терапии и промывания в стационаре можно быстро справиться с заболеванием без хирургического вмешательства.
Физиотерапевтические методики лечения воспаления пазух
Физиотерапия при гайморите — вспомогательный метод лечения. Он нацелен на купирование воспаления и быстрое устранение неприятных симптомов. При поражении гайморовых пазух назначаются следующие процедуры:
- магнитотерапия;
- лечение ультрафиолетом;
- лазерное воздействие;
- фотодинамическая терапия;
- виброакустическое лечение.
Любой метод физиотерапии эффективен при курсовом лечении. Оптимальная продолжительность — 6-10 сеансов. Улучшения, как правило, заметны раньше, уже после 2-3 процедур.
Хирургическое лечение гайморита
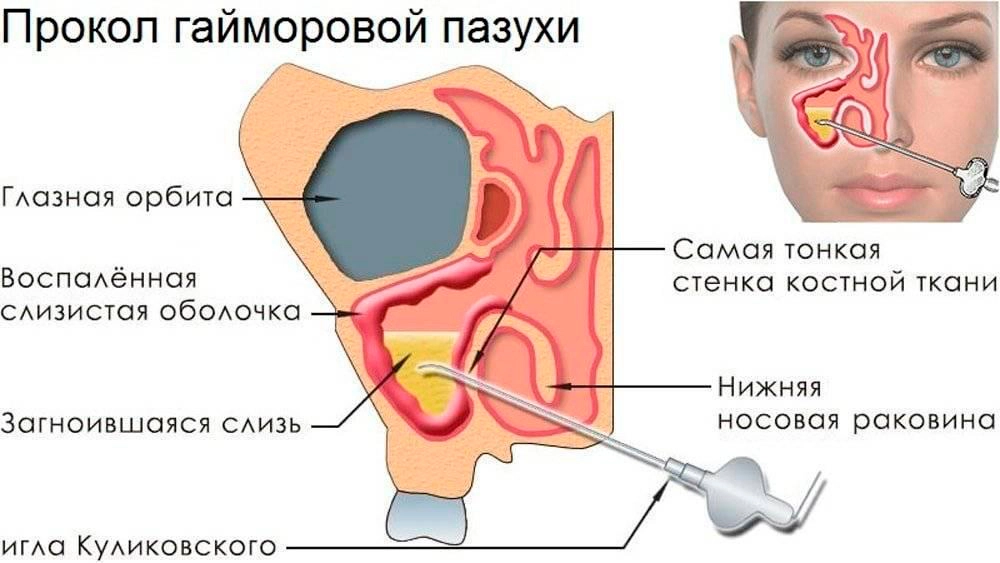
В запущенных случаях, когда не удается справиться с воспалением консервативными методами и возрастает риск осложнений, проводится хирургическое вмешательство. Оперативное лечение гайморита — это пункция гайморовых пазух.
Показания к операции:
- непроходимость соустий — отверстий, связывающих пазухи с носовыми ходами;
- заполнение гайморовых пазух гноем более чем на 50%;
- обильное выделение из носовых ходов зеленой слизи со зловонным запахом.
Как проводится пункция:
- Выполняется рентгенографическое исследование для оценки состояния пазух.
- Врач обезболивает слизистые местным анестетиком — раствором лидокаина и адреналина.
- Хирург прокалывает кожные покровы и мягкие ткани, а затем вводит в пазуху иглу Куликовского.
- С помощью шприца откачивается гнойное содержимое.
- При необходимости проводится промывание пазухи.
Пункция гайморовых пазух — минимально инвазивная операция. Пациент все время находится в создании, но благодаря местной анестезии не испытывает болезненных ощущений. При низком пороге чувствительности возможен дискомфорт. Прокол обычно комбинируют с другими методами лечения гайморита — промыванием, физиотерапией и приемом лекарств. Облегчение наступает сразу после пункции.
Лечение гайморита при беременности
Любая форма синусита, в том числе гайморит, может развиться у беременной женщины. В этом случае есть свои нюансы. Первый из них касается диагностического этапа. Будущим мамам запрещено КТ и рентгенографическое обследование. Для оценки состояния пазух врач будет ориентироваться на данные УЗИ. Этот метод диагностики менее информативен, но полностью безопасен.
Второй нюанс — выбор тактики терапии. Медикаментозное лечение назначается во втором и третьем триместре. Врач выбирает противовирусные или антибиотические препараты в зависимости от этиологии болезни, разрешенные при беременности. Безопасным методом признано промывание носовых пазух по Проетцу. При нестерпимых головных болях и низкой эффективности консервативного лечения возможна пункция. Физиопроцедуры при беременности запрещены.
Профилактика заболевания
Гайморит можно предотвратить, если своевременно лечить ОРВИ. Нельзя допускать застоя слизи в дыхательных путях. При заложенности носа следует сразу обращаться к терапевту или ЛОРу для составления эффективной схемы терапии.
Комплекс профилактических мер направлен на поддержание иммунной системы и устранения провоцирующих факторов.
Для защиты от гайморита или других синуситов врачи рекомендуют:
- уделять время прогулкам;
- заниматься спортом, особенно при сидячей работе;
- одеваться по погоде;
- избегать сквозняков;
- сбалансированно питаться;
- принимать витаминно-минеральные комплексы для поддержки иммунной системы;
- отказаться от вредных привычек;
- избегать контактов с потенциальными аллергенами;
- своевременно лечить кариес.
Гайморит сопровождается неприятными симптомами. Болезнь в острой форме вызывает недомогание и существенно ухудшает качество жизни. Однако при своевременно начатом лечении справиться с заболеванием можно за 10-14 дней. Главное — не игнорировать первые признаки гайморита и соблюдать все врачебные рекомендации.
Статья была полезна? Читайте другие наши материалы о диагностике, профилактике и мерах помощи при различных заболеваниях. Подпишитесь на рассылку и будьте в курсе актуальных публикаций. Заботьтесь о здоровье вместе с нами.
Гайморит – это воспаление слизистой оболочки верхнечелюстной (или гайморовой) пазухи.
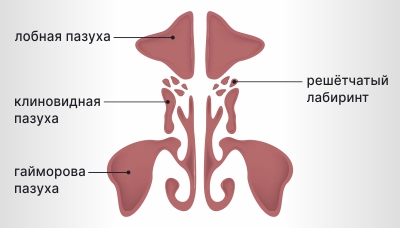
Гайморовых пазух у нас две; они находятся в толще верхнечелюстной кости по обе стороны от крыльев носа. Околоносовые пазухи (в число которых, помимо гайморовых, входят две лобные пазухи, решетчатый лабиринт и клиновидная пазуха) предназначены для подготовки вдыхаемого воздуха к дальнейшему перемещению внутри организма (попаданию в нижние дыхательные пути). В пазухах воздух согревается и увлажняется. Кроме того, благодаря пазухам снижается вес лицевой части черепной коробки. Пазухи также играют роль резонатора, задавая тембр нашего голоса.
Пазухи открываются в носовую полость маленькими отверстиями – соустьями. Это
делает их уязвимыми: при отёке слизистой носа пазухи могут перекрываться. В
слизистой оболочке самих пазух мало нервных окончаний, поэтому воспалительный
процесс здесь может проходить, до определенного момента не вызывая болевых
ощущений.
Хронический гайморит
Хронический гайморит диагностируется, если воспалительный процесс в гайморовых пазухах продолжается более 4-х недель. При хронической форме заболевания периоды относительно хорошего самочувствия сменяются обострениями, когда симптомы гайморита проявляются снова.
Между обострениями симптомы гайморита обычно выражены слабо. Температура, как правило, не поднимается или поднимается незначительно – до 37−37,5 °C. Наиболее показательный симптом при хроническом гайморите – это приступы сухого ночного кашля, не поддающегося традиционному лечению. Кашель вызывается мокротой, стекающей по задней стенке глотки.
Хронический гайморит полностью вылечить очень трудно. Поэтому заболев гайморитом, надо сразу обращаться к врачу, пока заболевание не стало хроническим.
Осложнения при гайморите
Инфекция из гайморовых пазух при попадании в дыхательные пути может вызвать ангину или бронхит, а спустившись ниже, – стать причиной воспаления легких.
Более редкие осложнения – остеопериостит (воспаление костной ткани, окружающей гайморову пазуху) и менингит (острое воспаление оболочек головного мозга).
Есть вопросы?
Оставьте телефон –
и мы Вам перезвоним
Причины гайморита
Чаще всего гайморит возникает как осложнение простудных инфекционных заболеваний (таких как грипп, ОРВИ). Способствовать возникновению и развитию гайморита могут пониженный иммунитет, особенности строения носовых ходов (например, искривлённая носовая перегородка), подверженность аллергическому насморку, повышенная чувствительность вегето-сосудистой системы к раздражителям (так называемый вазомоторный ринит).
Изнутри пазухи выстланы оболочкой, которая вырабатывает слизистый секрет. Если человек здоров, выработанное незначительное количество слизи без проблем выводится через соустье пазухи в носовую полость, и с этим постоянным потоком из пазух удаляются попавшие туда вместе с воздухом микроорганизмы и пылевые частицы.
Как только начинается насморк, отекает слизистая носовой полости, иногда – включая слизистую соустий. Вход в пазуху перекрывается. Если отёк значительный, в пазуху перестаёт поступать кислород, создавая благоприятные условия для развития анаэробных патогенных микроорганизмов. В пазухе возрастает давление, возникает распирающее ощущение, а потом боль. Патогенные бактерии вырабатывают токсины, которые, попадая в кровь, способны вызвать признаки общей интоксикации. Развивается воспаление слизистой уже самой пазухи, то есть собственно гайморит. Слизь превращается в гной, который, имея более вязкую консистенцию, даже уже при спавшем отеке, не может выйти из пазухи естественным образом. Иногда гной заполняет всю пазуху, при этом острота болевых ощущений возрастает.
Обычно воспаление не ограничивается только одной пазухой, а затрагивает сразу и гайморовы, и лобные пазухи, а также решетчатый лабиринт в глубине носа. В этом случае говорят о полисинусите (синусит – это воспаление любой околоносовой пазухи; гайморит является частным случаем синусита).
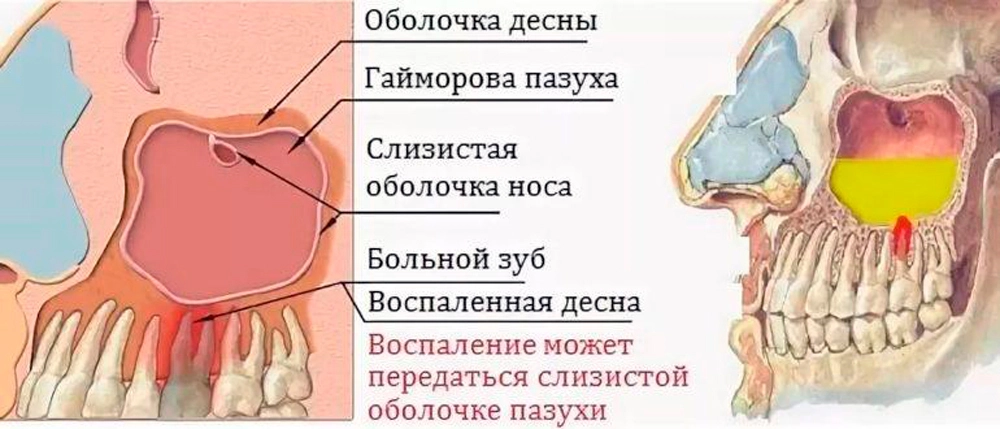
Гайморит, проявившийся в виде изолированного воспаления только одной пазухи, может иметь одонтогенное происхождение, то есть быть следствием воспаления в зубочелюстной области. Если гайморова пазуха имеет значительный объём, её от верхушек корней зубов отделяет лишь тонкая кость, а в отдельных случаях верхушки корней зубов прилегают непосредственно к слизистой оболочке пазухи. В этом случае запущенное воспаление в области четырёх самых дальних верхних зубов или непрофессиональная операция по удалению зуба могут привести к инфицированию слизистой гайморовой пазухи.
Симптомы гайморита
При остром гайморите характерны следующие симптомы:
Насморк
Для гайморита характерен длительный насморк с гнойными или слизистыми выделениями. Обычный насморк должен проходить за 7-10 дней. Если насморк затягивается, и улучшения состояния не наступает, то, вероятно, воспалительный процесс перешёл на слизистую оболочку околоносовых пазух. Одним из признаков перехода насморка в гайморит может быть попеременная заложенность правой и левой ноздри.
Подробнее о симптоме
Утренняя мокрота
Слизь из пазух затекает в носоглотку, вызывая частое отхаркивание и обильное выделение мокроты по утрам.
Боль в области пазух
Характерным симптомом гайморита является неприятное чувство тяжести или боли в области щёк. Иногда болит не только непосредственно область воспалённой пазухи, но и зубы, глаза, виски. Боль, менее заметная утром, к вечеру усиливается. Болевые ощущения также усиливаются при наклоне вперёд.
Слабость
Общая слабость и быстрая утомляемость при гайморите вызваются вырабатывающимися токсинами.
Подробнее о симптоме
Методы диагностики гайморита
Диагностические процедуры при гайморите призваны определить состояние гайморовых пазух: степень отёка слизистой, наличие и уровень жидкости в пазухе. Для этой цели используются:
Рентгенография носовых пазух
МСКТ придаточных пазух носа
УЗИ носовых пазух
УЗИ носовых пазух проводится, как правило, в случае, если рентген нежелателен (при беременности, обследовании детей или при проведении повторного обследования). УЗИ может проведено с помощью прибора ультразвуковой диагностики «Синускан».
МРТ носовых пазух
МРТ носовых пазух используется, если необходимо оценить состояние слизистой пазух.
Записаться на диагностику
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения гайморита
Лечение гайморита должно быть своевременным. Очень важно не допустить перехода болезни в хроническую форму и развития осложнений. Поэтому при появлении симптомов гайморита необходимо сразу же обратиться к врачу.
Лечение гайморита в «Семейном докторе»
Удаление гноя из придаточных пазух может быть осуществлено с помощью синус-катетера ЯМИК, использующего для этого создание управляемого давления в пазухах и носовой полости. Это малоболезненная и эффективная процедура. В случае, когда иного способа обеспечить отток гноя из пазухи нет, проводится прокол (или пункция) гайморовой пазухи. Прокол осуществляется с предварительной анестезией и выполняется при помощи малотравматичных игл, что делает операцию безболезненной.
При обращении к врачу на ранних стадиях заболевания в проколе необходимости, как правило, не возникает, достаточно промываний и медикаментозного лечения.
Получить квалифицированную врачебную помощь при гайморите Вы можете, обратившись к ЛОР-врачу в любой из поликлиник «Семейного доктора». Выберите поликлинику, которая находится в нужном Вам районе Москвы.
Лечение гайморита у беременных
В период беременности у женщин несколько снижается иммунитет. Поэтому насморк во время беременности – довольно распространённое явление. А как осложнение насморка часто развивается гайморит.
Диагностика и лечение гайморита у беременных имеет свои особенности: не рекомендуется делать рентгенографию и компьютерную томографию головы, особенно на ранних сроках. Нельзя использовать некоторые медицинские препараты (антибиотики).
Подробнее о гайморите у беременных
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Фото и видео галерея
Оцените, насколько был полезен материал
Похожие заболевания
Все заболевания
Хронический гайморит

Рядом с носом в черепе расположено несколько пазух — в них вдыхаемый воздух задерживается, чтобы согреться, прежде чем отправиться к лёгким. Если движение воздуха в пазухе носа затруднено, развивается воспаление, которое у некоторых пациентов сохраняется долгое время и с трудом поддаётся лечению.
СОДЕРЖАНИЕ
Причины хронического гайморита
Симптомы хронического гайморита
Виды хронического гайморита
Осложнения хронического гайморита
Диагностика хронического гайморита
Лечение хронического гайморита
Профилактика хронического гайморита
Определение болезни
Хронический гайморит — это длительное воспаление гайморовой, самой большой, пазухи носа. Заболевание может развиваться на фоне частых респираторных инфекций, аллергической реакции или регулярного воздействия раздражающих факторов. Например, если человек курит, работает на «грязном» производстве или спит в комнате с очень сухим воздухом.
Зачем носу нужны пазухи
Идеальный для организма воздух — в лесу в тёплый летний день после дождя: не слишком холодный, достаточно увлажнённый и чистый.
Чтобы организм мог получать такой воздух, даже когда человек едет по пробкам в офис или включает на ночь батареи посильнее, природа придумала сложную систему полостей и пазух, которые помогают фильтровать, согревать и увлажнять воздух, прежде чем он попадёт внутрь. Полости — это лабиринт ходов в самом носу, а пазухи — это пустые пространства, расположенные в костях черепа неподалёку от носа.
Пазухи носа:
- верхнечелюстные, или гайморовы, — расположены по обе стороны носа, под глазами;
- решётчатый лабиринт — образуют пазухи, расположенные за переносицей;
- лобные — находятся над переносицей и глазами;
- клиновидные — находятся за носом, глубоко в черепе.
Виды околоносовых пазух
Все пазухи и полости покрыты слизистой оболочкой — она тёплая за счёт густой сетки сосудов и влажная благодаря слизистым железам, которые вырабатывают специальный секрет. Попадая сюда, воздух согревается, увлажняется и очищается от бактерий, вирусов, частиц пыли и аллергенов.
Пазухи — это первый и очень важный фильтр, который воздушный поток встречает на пути к лёгким.
Но подготовка воздуха — это не единственная задача пазух. Они выполняют важную иммунную функцию: здесь вырабатывается и накапливается оксид азота — вещество, которое помогает эффективно бороться с бактериями и грибами в случае инфекционного воспаления носоглотки. Также пазухи выступают в качестве резонатора для звуков, которые мы произносим (именно поэтому при заложенном носе голос становится более «плоским» и непривычным).
Чем гайморит отличается от синусита
Синусит — это общий термин для воспаления в пазухах (синусах) носа. «Гайморит» (или «верхнечелюстной синусит») — это термин для изолированного воспаления в гайморовой (или верхнечелюстной) пазухе.
Так как все пазухи расположены очень близко и соединяются ходами, изолированное воспаление встречается достаточно редко, поэтому чаще используется диагноз «хронический синусит».
В Международной классификации болезней МКБ-10 хронический гайморит (хронический верхнечелюстной синусит) имеет код J32.0.
Причины хронического гайморита
Гайморит возникает, если слизистая оболочка воспаляется, отекает и затрудняет движение воздуха и отток слизи из пазухи. Это может происходить по разным причинам: из-за новообразований, перекрывающих полость или просвет хода, аномалий строения носа, респираторных инфекций, иммунодефицитных состояний или аллергических реакций.
Причины хронического гайморита:
- полипы (доброкачественные новообразования) или злокачественные опухоли;
- искривлённая носовая перегородка и аномальное строение полости или пазух носа, которые приводят к застою слизи и нарушению движения воздуха;
- частые инфекционные заболевания носоглотки, в том числе хроническое воспаление нёбных и носоглоточных миндалин;
- хронические заболевания дыхательных путей — бронхиальная астма, хроническая обструктивная болезнь лёгких;
- аллергические реакции (наиболее часто гайморит вызван аллергическим ринитом, пищевая или лекарственная аллергия также может стать причиной воспаления пазухи);
- заболевания зубов верхней челюсти;
- грибковое поражение верхнечелюстной пазухи;
- иммунодефицитные состояния (ВИЧ);
- некоторые генетические заболевания (например, муковисцидоз, при котором ворсинки эпителия не могут эффективно отводить слизь из пазух) и другие нарушения, вызванные повреждением генов.
Риск гайморита возрастает, если человек курит, работает на «грязном» производстве, спит в комнате с очень сухим воздухом или привык дышать ртом.
Симптомы хронического гайморита
При хроническом гайморите симптомы могут быть не очень выраженными: человек может догадываться, что с носом не всё в порядке, но выявить причину дискомфорта бывает непросто. Во время инфекционных заболеваний носоглотки симптомы хронического гайморита становятся более очевидными.
Возможные проявления хронического гайморита:
- длительный воспалительный процесс в носу, который сопровождается заложенностью (постоянной или эпизодической, например преимущественно в горизонтальном положении);
- выделения из носа — жидкие, слизистые, гнойные;
- стекание слизи по задней стенке глотки;
- кашель, возникающий из-за скопления слизи в дыхательных путях (часто возникает ночью или утром);
- заложенность ушей, шум в ушах (тиннитус);
- головная боль в области лба, висков;
- боль в щеках или в области верхних зубов;
- частичная потеря обоняния, вкусовых ощущений (агевзия);
- неприятный запах в носу;
- боль над глазами, отёчность вокруг глаз, нарушение оттока слёз, ухудшение зрения;
- незначительное повышение температуры тела;
- общее недомогание;
- боль в ушах или одном ухе;
- боль в горле;
- неприятный запах изо рта.
Если описанные признаки хронического гайморита сопровождаются резким повышением температуры, сильной головной болью, отёчностью в районе глаз и лба или болью в шее, нужно как можно скорее обратиться к врачу.
Стадии развития хронического гайморита
Если гайморит развивается из-за полипа или опухоли, стадия заболевания определяется размером новообразования: оно может занимать небольшую часть пазухи, полностью перекрывать её или распространяться на соседние регионы. Новообразование может менять размер: увеличиваться в период обострения или уменьшаться на фоне консервативного лечения.
Если хронический гайморит не вызван новообразованиями, различают не стадии течения, а периоды обострения и ремиссии.
Период обострения часто возникает на фоне провоцирующих факторов, например инфекционного воспалительного процесса в носоглотке. Симптомы проявляются более ярко и доставляют значительный дискомфорт.
В период ремиссии симптомы становятся менее выраженными.
Виды хронического гайморита
Хронический гайморит может возникать как самостоятельное заболевание (если воспаление началось непосредственно в слизистой оболочке) или как следствие других патологий (например, воспаления в смежных регионах — носоглотке, зубах, ушах — или изменений, вызванных аутоиммунным или генетическим заболеванием). Также различают особенности течения хронического гайморита — то есть какие именно процессы в тканях вызвали затруднение движения воздуха и оттока слизи.
От того, насколько точно врач определил разновидность хронического гайморита, зависит эффективность лечения.
Виды хронического гайморита по происхождению:
- первичный — воспаление началось на слизистых оболочках носа;
- вторичный — воспаление возникло как осложнение или следствие других патологий.
Виды хронического гайморита по особенностям течения:
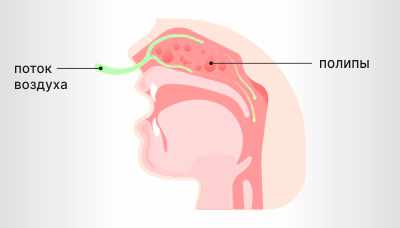
- полипозный — отток слизи и движение воздуха затруднены из-за новообразований в пазухе,
- неполипозный — отток слизи и движение воздуха затруднены на фоне отёка слизистой оболочки и утолщения её тканей (воспалительный), нарушения работы ресничек эпителия (механический) или иммунных патологий (иммунный).
Полипы в носу затрудняют движение воздуха и отток слизи
Виды хронического гайморита по локализации:
- изолированный — возникает только в верхнечелюстной пазухе, например при развитии новообразования;
- диффузный — поражает не только верхнечелюстную, но и близлежащие пазухи и полости.
Осложнения хронического гайморита
Со временем симптомы хронического гайморита, в особенности нарушение носового дыхания и боли в голове, приводят к ухудшению качества сна, быстрой утомляемости, раздражительности и снижению продуктивности.
Также хронический гайморит может привести к опасным для жизни состояниям, но такие ситуации возникают достаточно редко. Как правило, заболевания развиваются при значительном снижении иммунитета или если организм ослаблен после лечения сильнодействующими препаратами.
Возможные осложнения при хроническом гайморите:
- воспаление костных тканей верхней челюсти (остеомиелит);
- воспаление тканей глаза (флегмона глазной орбиты);
- воспаление мозговых оболочек (менингит);
- скопление гноя в тканях головного мозга (абсцесс мозга);
- проникновение инфекции в кровь (сепсис).
Такие состояния сопровождаются резким повышением температуры, головной болью, нарушением зрения и сознания, ознобом. Это опасные признаки — при их появлении нужно как можно скорее обратиться к врачу.
При длительном течении хронического полипозного гайморита возможно развитие злокачественных образований.
Носовое дыхание не только обеспечивает оптимальное качество воздуха. Проходя через носовые ходы, воздушная струя запускает ряд рефлексов. Они помогают контролировать работу лёгких и сердца, артериальное и внутричерепное давление и другие показатели.
Если человек дышит ртом или если одна ноздря работает «лучше» другой, это может стать причиной развития или усугубления гипертонии (заболевания сердечно-сосудистой системы, которое сопровождается повышенным артериальным давлением), бронхиальной астмы (заболевания дыхательной системы, которое сопровождается приступами затруднённого дыхания из-за спазмов бронхов), ишемической болезни сердца (состояния, при котором к сердцу поступает недостаточно кислорода) и других патологий.
Полноценное носовое дыхание необходимо для корректной работы сердечно-сосудистой и дыхательной системы.
Диагностика хронического гайморита
Диагностику и лечение гайморита проводит лор-врач. При необходимости он направит на консультации к аллергологу, пульмонологу и другим специалистам.
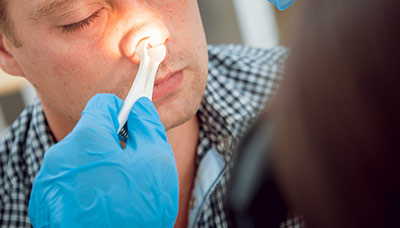
На приёме врач собирает информацию о респираторных, хронических и наследственных заболеваниях, просит подробно описать симптомы, оценивает лицо пациента на предмет отёков или болезненных ощущений. Также врач осматривает полость носа изнутри, используя специальные приспособления — расширители, фонарик, зеркало. Осмотр позволяет выявить искривление носовой перегородки или новообразования.
Предварительный осмотр носовой полости врач проводит с помощью фонарика и расширителя
Чтобы оценить состояние пазух, проводят инструментальные исследования: эндоскопию (изучение носовой полости с помощью гибкой трубки с камерой на конце), компьютерную или магнитно-резонансную томографию — эти методы позволяют выявить воспаление или новообразования в пазухе носа.
МРТ даёт более подробные данные о воспалении или новообразованиях в пазухе носа
Чтобы исключить аллергическую природу хронического гайморита, назначают анализы на респираторные аллергены и риноцитограмму — исследование, которое позволяет аллергическое воспаление.
41.513. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) Колич. 4 дня

16.10. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 2 дня

Чтобы исключить генетические мутации, которые могли привести к некорректной работе слизистой оболочки носовых пазух, назначают анализ на муковисцидоз.
GNP202 Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 30 дней

Чтобы выявить дисбаланс микроорганизмов в носу и пазухах, назначают культуральный анализ — он позволит определить возбудителя, если причиной хронического гайморита стала бактериальная или грибковая инфекция.
199.12. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 5 дней

Если выявлены полипы, врач может взять небольшой образец ткани для гистологического анализа — это нужно, чтобы исключить злокачественную природу новообразований.
15.42. 
3 дня

Лечение хронического гайморита
Выбор лечения зависит от природы хронического гайморита и от выраженности его симптомов.
Чтобы снять отёк и улучшить носовое дыхание, врач может назначить гормональные (глюкокортикостероидные) спреи для носа. Как правило, их назначают на длительный срок. Чтобы усилить эффект, дополнительно рекомендуют использовать промывание солевыми растворами — они помогают механически удалять со слизистой оболочки аллергены, частички пыли, вирусы и бактерии.
Солевые растворы для носа применяют в активной фазе гайморита и в период ремиссии
Если заболевание протекает тяжело, возможно назначение и системных гормональных препаратов (в таблетках или инъекциях) — они помогают снять воспаление, в том числе вызванное полипозным гайморитом. Применение системных гормональных препаратов должен строго контролировать врач.
При обострении — остром инфекционном воспалении на фоне хронического гайморита — показано лечение антибиотиками или противогрибковыми препаратами.
Если гайморит вызван аллергической реакцией, назначают антигистаминные препараты или аллерген-специфическую иммунотерапию (АСИТ) — серию инъекций, которые помогают постепенно снижать чувствительность организма к аллергену.
Чтобы убрать большие скопления гноя и слизи из пазухи, восстановить анатомические нарушения или удалить новообразования, применяют хирургические методы.
Операция проводится при помощи эндоскопа — гибкой или жёсткой трубки с камерой на конце, которая позволяет выводить изображение оперируемого участка на монитор. Благодаря эндоскопу врач может удалить блокирующие пазуху участки тканей, полип или гной из пазухи через небольшие надрезы, не травмируя полость носа и соседние регионы.
Хирургические манипуляции в пазухах проводят при помощи эндоскопа
Прогноз при хроническом гайморите
Хронический гайморит не всегда легко поддаётся лечению: в некоторых случаях удаётся лишь снизить выраженность симптомов и сделать периоды ремиссии более длительными. Но это не значит, что от терапии можно отказаться: принимаемые меры позволяют снизить риск осложнений, улучшить качество жизни и уменьшить негативное влияние заболевания на работу всего организма.
Профилактика хронического гайморита
Меры профилактики хронического гайморита направлены на то, чтобы снизить инфекционную нагрузку на слизистые оболочки носоглотки, укрепить иммунитет, контролировать проявления аллергии и других хронических заболеваний и по возможности улучшить качество вдыхаемого воздуха.
Профилактика хронического гайморита:
- своевременное лечение респираторных и зубных инфекций;
- соблюдение мер предосторожности в «сезон простуд» (избегать людных помещений, соблюдать дистанцию, мыть руки с мылом);
- поддержание местного и общего иммунитета (промывать нос солевым раствором, восполнять дефициты витаминов, достаточно спать, правильно питаться, больше двигаться и гулять на свежем воздухе);
- контроль аллергии (по возможности исключить аллергены, принимать антигистаминные препараты);
- забота о качестве воздуха (отказаться от курения, выбрать более экологичный район, выбирать для прогулки парки, а не шумные улицы, дома использовать увлажнитель или мойку воздуха, чаще мыть полы и вытирать пыль).
Источники
- Бойкова Н. Э. Нормализация слизистой оболочки полости носа как медико-социальная проблема // Русский медицинский журнал. 2010. № 24. С. 1457–1461.
- Красножен В. Н., Щербаков Д. А., Гарскова Ю. А. Околоносовые пазухи как депо оксида азота // Вестник оториноларингологии, 2015. № 80(4). С. 9–13.
- Пискунов Г. З. Физиология и патофизиология носа и околоносовых пазух // Российская ринология, 2017. № 25(3). С. 51–57.
Частые вопросы
При хроническом гайморите человек может догадываться, что с носом не всё в порядке, но выявить причину дискомфорта бывает непросто. Среди возможных симптомов — заложенность носа (постоянная или эпизодическая, преимущественно в горизонтальном положении), гнойные выделения из носа, кашель по утрам, снижение слуха, головная боль в области лба, переносицы, щёк или висков. Возможно общее недомогание, неприятный запах в носу.
Хронический гайморит не всегда легко поддаётся лечению: в некоторых случаях удаётся лишь снизить выраженность симптомов и сделать периоды ремиссии более длительными. Но это не значит, что от терапии можно отказаться: принимаемые меры позволяют снизить риск осложнений, улучшить качество жизни и уменьшить негативное влияние заболевания на работу всего организма.
Информацию проверил
врач-эксперт
Информацию проверил врач-эксперт
Денис Банный
Врач акушер-гинеколог
Оцените статью:
Полезная статья? Поделитесь в социальных сетях:
ВАЖНО
Информация из данного раздела не может служить достаточным основанием для постановки диагноза или назначения лечения. Решение об этом должен принимать врач на основании всех имеющихся у него данных.
Вам может быть интересно
Вам телеграм.
Telegram-канал,
которому, на наш взгляд,
можно доверять
- Симптоматика
- Как отличить вирусный гайморит от бактериального?
- Как понять самостоятельно?
- Формы заболевания
- Лечение
- Меры предосторожности
- Когда нельзя лечиться дома?
- Меры профилактики
- Рекомендации

Симптоматика
Болезнь проявляет себя симптомами, среди которых:
- головные боли;
- болезненность в области щек, лба;
- чувство тяжести и распирания в районе переносицы, верхних зубов;
- неприятный запах изо рта;
- ухудшение общего самочувствия;
- гнусавость голоса;
- снижение обоняния;
- затруднение носового дыхания.
Основной симптом — обильные слизистые и гнойные выделения из носовых проходов. При обострении заболевания происходит повышение температуры.
Как отличить вирусный гайморит от бактериального?
Для правильного подбора лечения необходимо определить возбудитель заболевания. Это могут быть патогенные микробы или вирусная инфекция. Самый эффективный способ диагностики — обратиться к оториноларингологу. Врач соберет анамнез, проведет необходимые обследования.
Для выявления бактериального гайморита производится бакпосев из носа. Этот анализ на состав микрофлоры позволит определить, что стало причиной воспаления. При подозрении на вирус пациенту назначается общий анализ крови. Компьютерная томография или рентгеновский снимок придаточных пазух носа помогут определить очаг патологии, сопутствующие заболевания. Для оценки состояния носовых проходов назначается риноскопия.
По статистике, основное количество случаев заболевания вызваны вирусной инфекцией. Бактериальная микрофлора присоединяется позднее, на 4–5 день болезни. Вирусный гайморит по симптомам похож на обычную простуду и длится в среднем неделю. Чаще всего заболевание протекает в легкой форме. Если подключается бактериальный фактор, меняется симптоматика:
- Выделения приобретают желтовато-зеленый оттенок, становятся более обильными.
- В носовых пазухах появляется чувство распирания.
- Вокруг носа и глаз возникает болезненность.
Как понять самостоятельно?
У гайморита обширная симптоматика, которая по многим признакам схожа с другими респираторными заболеваниями. Поставить окончательный диагноз может только врач по результатам обследования.
Если признаки воспаления гайморовых пазух не исчезают через 10 дней и более, скорее всего, у пациента бактериальная инфекция. Чаще всего заболевание возникает как осложнение после простуды.
При вирусном гайморите симптоматика нарастает в течение нескольких дней. К концу первой недели, как правило, состояние улучшается. Болезнь в легкой форме может пройти сама по себе, если человек регулярно очищает носовую полость от слизи, принимает теплое питье, поддерживает иммунитет витаминами.
Иногда гайморит с вирусной природой длится дольше десяти дней, проявляя себя частыми рецидивами — симптомы воспаления то появляются, то исчезают.
Формы заболевания
По характеру течения различают острый и хронический типы гайморита. В острой форме воспаление проявляется ярко выраженными признаками, доставляет серьезный дискомфорт из-за температуры и выраженной заложенности, ухудшения самочувствия, снижения работоспособности.
Если пациент игнорирует тревожные симптомы и не принимает никаких мер, болезнь может перейти в хроническую форму. Признаки воспаления в гайморовых пазухах сохраняются постоянно и выявляются при помощи аппаратной диагностики. В патологический процесс вовлекаются костные и подслизистые ткани, происходит их утолщение, которое вызвано фиброзом. Очаг хронического воспаления может приводить к образованию полипов или кисты — данные новообразования лечатся хирургически.
При хроническом гайморите ухудшается качество жизни. Пациенты жалуются на головные боли, ухудшение обоняния, выделения из носа. Из-за сложности с носовым дыханием у человека меняется голос, появляется характерная гнусавость. В холодное время года с наступлением сезона простуд болезнь проявляет себя обострениями, при которых симптомы становятся более выраженными.
При обострениях заболевания могут возникать различные осложнения — воспаление распространяется на близлежащие органы и ткани у пациентов может диагностироваться отит, фарингит, тонзиллит. Сильные болевые ощущения свидетельствуют о поражении тройничного нерва. В тяжелых случаях возникают внутричерепные осложнения: менингит, абсцесс головного мозга.
Лечение
Заболевание при отсутствии осложнений лечится амбулаторно. В случае бактериальной инфекции пациенту назначаются антибиотики, при вирусном гайморите — противовирусные препараты. Если гайморит вызван аллергеном, необходимы антигистаминные средства. В некоторых случаях виновником воспалительного процесса становится грибок. Грибковый гайморит возникает при попадании грибковых спор на слизистые оболочки носа. Для лечения патологии используются антигрибковые препараты.
Следует знать, что антибиотиками можно вылечить только бактериальный гайморит, который вызван стрептококками, стафилококками, синегнойной палочкой и т. д. На вирусы, грибки и аллергены антибиотики не действуют.
Таким образом, успех терапии возможен только при четком понимании причины воспаления.
С целью облегчения состояния при гайморите назначаются препараты для разжижения слизи, которые улучшают ее отток из носа. Для снятия заложенности используются спреи и капли, которые сужают сосуды.
В домашних условиях нос промывают антисептическими и солевыми растворами, проводят ингаляции. Для промывания пазух в условиях медицинского учреждения используют ЯМИК-катетеры и процедуру «кукушка». В сложных случаях для удаления гнойного содержимого назначается прокол.
Меры предосторожности
Самолечение при гайморите способно навредить и даже создать угрозу для жизни. В первую очередь это касается злоупотребления лекарственными препаратами — бесконтрольный прием антибиотиков может вызвать серьезные нарушения со стороны органов ЖКТ, сердца, почек и печени, привести к аллергии. В сложных случаях возникает сильная интоксикация, требующая госпитализации.
Беременным, детям, пациентам пожилого возраста, аллергикам стоит с осторожностью относиться к приему любых лекарств.
Злоупотребление каплями для сужения сосудов приводит к лекарственной зависимости. Человек вынужден постоянно закапывать их в нос, иначе невозможно дышать, что провоцирует воспаление слизистой — медикаментозный ринит.
Использовать паровые ингаляции и греть нос при гнойном гайморите обычно противопоказано, поскольку опасно осложнениями. Нагревание ускорит размножение бактерий и распространение гнойного содержимого, что приведет к еще большим отеку и заложенности. Нагревание также не назначается при высокой температуре, склонности к носовым кровотечениям, болезнях сердца. В таких случаях стоит ограничиться промыванием носовых пазух солевыми и антисептическими растворами, прохладными ингаляциями.
Когда нельзя лечиться дома?
Большинство случаев гайморита лечатся в домашних условиях. Исключения составляют ситуации, когда болезнь привела к осложнениям, которые чреваты ухудшением здоровья и создают угрозу для жизни. Речь идет о случаях распространения инфекции на костную ткань, головной мозг. При нарастании симптомов, резком ухудшении самочувствия, повышении температуры потребуются срочная медицинская помощь и госпитализация.
Острый гайморит у детей чаще всего лечится в больнице. Для снятия воспаления назначаются инъекции антибиотиков, физиотерапевтические процедуры – это необходимые способы воздействия для предотвращения перехода заболевания в хроническую форму.
Если у пациента обнаружена киста носовой пазухи или полипы, необходимо хирургическое лечение. Такая же позиция касается запущенных случаев хронического гайморита, при которых для откачки гноя из гайморовых пазух назначается пункция, называемая проколом. Пациенту придется провести в больнице около недели, после чего его направляют на домашнюю реабилитацию.
Госпитализация может потребоваться и при одонтогенном гайморите, когда инфекция от больного зуба проникает в носовую пазуху. В ряде случаев показано хирургическое лечение.
Меры профилактики
Гайморитом болеют люди любого пола и возраста. Для минимизации рисков следует следить за своим здоровьем, укреплять иммунитет, избегать переохлаждений. Болезнь чаще всего возникает как осложнение после простуды и гриппа, поэтому их лечению нужно уделить должное внимание. На здоровье дыхательной системы положительно влияют прогулки по хвойному лесу, морской воздух, профилактические промывания носа морской водой.
В группе повышенного риска — люди с деформированной носовой перегородкой, воспалением аденоидов, болезнями зубов и десен, аллергики, курильщики, работники вредных производств. Для профилактики заболевания стоит по возможности устранить те причины, которые способны спровоцировать воспалительный процесс.
Рекомендации
Гайморит — распространенное заболевание, для которого разработаны эффективные схемы лечения. При любой форме и причине болезни врач подберет подходящую терапию. Учитывая высокую вероятность осложнений, пациенту с подозрением на воспаление верхнечелюстных пазух следует своевременно пройти диагностику.
Опубликовано при поддержке RENEWAL. АО ПФК Обновление.
Программа лечения Врачи Цены Отзывы
Содержание
- Что такое гайморит
- Причины и механизм развития(этиология и патогенез)
- Симптомы гайморита
- Острый
- Хронический
- Классификация гайморита
- По тяжести течения
- По месту локализации воспаления
- По типу возбудителя
- По пути распространения
- По характеру изменений в гайморовой пазухе
- По характеру течения
- Возможные осложнения гайморита
- Какой врач и где лечит гайморит
- Гайморит: что делать до обращения к врачу
- Диагностика гайморита
- Осмотр и сбор анамнеза
- Дополнительные исследования
- Лечение гайморита
- Консервативная терапия
- Хирургическое лечение
- Чего нельзя делать пациенту во время курса лечения гайморита
- Прогноз
- Профилактика гайморита
- Лечение гайморита в клинике «Парамита»
- Частые вопросы
Воспаление гайморовых пазух – одно из самых частых заболеваний и осложнений после острых респираторных вирусных инфекций. Его не всегда удается вовремя распознать,
поэтому воспалительный процесс переходит в хроническую форму. Своевременное выявление и лечение этого заболевания избавляет пациента от многочисленных осложнений.
В московской клинике «Парамита» гайморит лечат европейскими и восточными методами.
Что такое гайморит
Это инфекционно-воспалительный процесс в гайморовой или верхнечелюстной придаточной носовой пазухе. Всего имеется четыре пары придаточных околоносовых пазух (синусов).
Воспалительные процессы в придаточных пазухах могут называться просто синуситами или более конкретно: гайморит, фронтит, этмоидит, сфеноидит.
Гайморова пазуха самая большая. Она располагается по сторонам от носа, открывается в средний носовой ход, отделяется от полости рта тонкой костной
перегородкой и граничит вверху с глазницей. В гайморовой пазухе вырабатывается дополнительная слизь, способствующая удалению бактерий. Она выполняет также
функции терморегуляции, резонатора голоса, увеличивает площадь обонятельной поверхности.
Воспаление гайморовых пазух – очень распространенная патология с тенденцией к постоянному росту заболеваемости в последнее десятилетие.
Специалисты постоянно изучают вопрос, отчего появляется гайморит и растет его заболеваемость. Считается, что это связано со снижением иммунитета,
высокой распространенностью ОРВИ и появлением микрофлоры, невосприимчивой к антибактериальным средствам. Последнее является следствием бесконтрольного применения населением антибиотиков.
Анатомическое расположение пазухи создает риск распространения патологического процесса на область глаза, ухо и головной мозг. Поэтому верхнечелюстной
синусит требует быстрого выявления и адекватного лечения. Несмотря на высокую эффективность современного консервативного лечения, иногда возникает необходимость
в проведении хирургических методов лечения. Коды заболевания по МКБ-10:
- острый верхнечелюстной синусит – J01.0
- хронический верхнечелюстной синусит – J32.0
Причины и механизм развития (этиология и патогенез)
Причины гайморита могут быть разными. Причиной острого гайморита является инфекция, развивающаяся на фоне:
- острых респираторных вирусных и бактериальных инфекционных заболеваний;
- хронических воспалительных процессов в носоглотке – ринита, тонзиллита, ларингита, фарингита;
- травм, нарушающих выведение слизи из пазухи;
- аллергических реакций;
- стоматологической патологии и ее лечения, приводящей к нарушению целостности костной перегородки между синусом и ротовой полостью.
Причины возникновения хронического гайморита:
- нелеченый острый воспалительный процесс;
- анатомические особенности строения носовой полости и гайморовой пазухи, приводящие к нарушению оттока слизи.
Предрасполагающие факторы, увеличивающие риск возникновения болезни:
- снижение иммунитета;
- наличие аденоидов или полипов в гайморовой пазухе;
- аллергические процессы;
- аномалии развития тканей носоглотки;
- искривление носовой перегородки.
Острый верхнечелюстной синусит чаще всего начинается на фоне ОРВИ. Если воспаление носит вирусный характер, оно заканчивается выздоровлением
или становится бактериальным. Во время любой острой инфекции снижается иммунитет и организм не может подавить размножение бактериальной
условно-патогенной микрофлоры, постоянно обитающей в полости носа. Поэтому вслед за вирусной развивается бактериальная патология. Отечность
слизистой гайморовой пазухи приводит к тому, что закрываются сообщения между синусом и носовой полостью, слизь не выводится, а скапливается
в пазухе, что вызывает бурное размножение бактерий.
Отзыв пациента о лечении хронического ринита
Вначале процесс носит негнойный (серозный) характер – это начальная стадия гайморита, но если заболевание не лечить, процесс быстро становится гнойным.
Это очень опасно, так как инфекция может проникать в область глазницы, головной мозг, вызывать абсцессы, флегмоны и тяжелые гнойные отиты. Заболеть
может любой расположенный рядом орган.
Отчего бывает гайморит с хроническим течением, не всегда понятно. Чаще это случается при недостаточном лечении острого воспалительного процесса. Но
не меньшее значение имеет наличие дополнительных предрасполагающих факторов в виде сниженного иммунитета, аллергических заболеваний или анатомических
препятствий для оттока воспалительной жидкости из гайморовой пазухи.
Гайморит от зуба (одонтогенный) развивается после прободения перегородки гайморовой пазухи. Это может произойти при неправильно растущем зубе или
во время стоматологического лечения. Воспаляется стенка гайморовой пазухи, развивается бактериальная инфекция. Она может быть острой или изначально
хронической.
Аллергический синусит развивается на фоне аллергической реакции или аллергического заболевания. Возникает сначала аллергический воспалительный процесс,
затем к нему присоединяется инфекция. Разницу между аллергическим и инфекционным процессом определить удается не сразу.
Симптомы гайморита
Признаки болезни зависят от особенностей его течения (острый, хронический процесс) и наличия предрасполагающих факторов.
Острый
Если заболевание начинается на фоне ОРВИ, то человек отмечает ухудшение состояния: еще больше повышается температура тела, появляются головная
боль, усиливается недомогание. На лице под глазницей появляются болезненные участки, в этом же месте может слегка отекать щека. Боли усиливаются
при надавливании и наклоне головы. Нарастает заложенность носа – больной переходит на дыхание через рот, что вызывает постоянную сухость во рту.
При гнойном воспалении выделения имеют желто-зеленый цвет, неприятный запах и отделяются с трудом. Речь становится гнусавой.
При развитии болезни на фоне аллергии, например при аллергическом насморке (рините) на фоне затруднения носового дыхания и обильных жидких выделений, появляется
лихорадка, слизистые светлые или желтоватые выделения из носа, заложенность усиливается, сопровождается нарастающей головной болью и распирающими лицевыми болями.
Одонтогенный процесс начинается не сразу после перфорации стенки гайморовой пазухи, а через несколько дней. Он может протекать остро или изначально
хронически. Острое течение сопровождается такими же признаками, как и в остальных случаях. Может просто болеть зуб, поэтому пациенты не сразу обращаются
к отоларингологу, стараясь самостоятельно снять зубную боль.
Хронический
При переходе острого воспалительного процесса в хронический состояние больного улучшается, лихорадка может полностью исчезать, все симптомы
становятся более сглаженными. Болезнь или постепенно, медленно прогрессирует, или протекает в виде обострений и ремиссий. При этом она распространяется
на все более глубокие ткани – надкостницу, кость, окружающую клетчатку и расположенные рядом органы.
Основные симптомы: общее недомогание, снижение трудоспособности, постоянные головные боли, усиливающиеся при наклоне головы, скудные слизисто-гнойные
выделения с неприятным запахом. Трудно дышать из-за постоянно заложенного носа. Может заболеть ухо или глазница. На любой стадии гайморита, даже при
отсутствии обострения, больной почти не ощущает запахов. При обострении все симптомы усиливаются, может слегка повышаться температура тела, появляются
лицевые боли, более обильные выделения.
Классификация гайморита
По разным критериям заболевание делится на различные виды и формы.
По тяжести течения
По этому признаку выделяют следующие формы:
- легкую – недомогание, слабость, умеренная головная боль, небольшое повышение температуры, нарушение носового дыхания,
слизистые белые или желтоватые выделения из носа, нарушение обоняния; на рентгене – толщина слизистой гайморовой пазухи не более 6 мм; - средней тяжести – лихорадка до 38°С, головная боль нарастающего характера, сильная заложенность носа в сочетании с
необильными гнойными выделениями, легкая отечность и болезненность при надавливании на проекцию гайморовой пазухи, запахи почти не различаются;
на рентгене – толщина слизистой гайморовой пазухи более 6 мм; - тяжелую – лихорадка выше 38°С, слабость, сильная распирающая головная боль, лицевые боли рядом с носом, в подглазье,
отдающие в глазницу и уши; нос не дышит, выделения или обильные гнойные, или их нет совсем, и тогда состояние больного еще более утяжеляется, полное
отсутствие обоняния; на рентгене – полное затемнение; появляется высокий риск осложнений со стороны головного мозга.
По месту локализации воспаления
Выделяют разновидности:
- односторонний воспалительный процесс – иногда это лишь начальный этап заболевания;
- двусторонний – поражаются оба верхнечелюстных синуса.
По типу возбудителя
Заболевание вызывается следующими группами возбудителей:
- вирусами – это вирусы гриппа и других острых респираторных заболеваний; проявления острого вирусного гайморита
почти не отличаются от обычного насморка при ОРВИ, но заложенность носа держится больше; если не присоединяется бактериальная инфекция,
синусит протекает в острой форме и проходит за 2–3 недели; - бактериальной условно-патогенной микрофлорой, постоянно обитающей в полости носа; это различные виды стрептококков, стафилококков,
гемофильная палочка; все эти бактерии могут вызывать как острое, так и хроническое течение болезни; - грибковой инфекцией – различные виды грибков (в основном грибки рода Кандида) обычно вызывают развитие хронического воспалительного
процесса; поражают в основном лиц со сниженным иммунитетом и частым бесконтрольным применением антибиотиков.
По пути распространения
Инфекция попадает в верхнечелюстные пазухи следующими путями:
- через нос (риногенный путь) – самый частый;
- через ротовую полость при перфорации стенки синуса, связанной со стоматологическими проблемами (одонтогенный путь);
- через кровь из расположенных рядом или отдаленных очагов инфекции (гематогненный путь) – встречается достаточно редко.
По характеру изменений в гайморовой пазухе
По этому признаку различают виды:
- серозный — воспаление и отечность слизистой пазухи, прозрачные жидкие выделения; чаще бывает вирусным;
проходит самостоятельно или переходит в бактериальный гнойный процесс; - гнойный — всегда бактериальный, сопровождается лихорадкой, гнойными зловонными выделениями из носа,
нарушением обоняния; бывает острым и хроническим; - гипертрофический — при хроническом течении происходит резкое разрастание слизистой синуса; проявляется
постоянной заложенностью носа и нарушением обоняния; - полипозный — это также разрастание слизистой, но не равномерное, а в виде доброкачественных опухолей,
полипов; полипы образуются при хроническом течении; заболевание отличается выраженным нарушением носового дыхания и обоняния; - атрофический — при длительном хроническом воспалении слизистая синуса резко уменьшается в объеме (атрофируется)
и не может защищать стенки от агрессивной микрофлоры; процесс часто переходит на надкостницу и костные стенки синуса; - смешанный – при обследовании выявляется сочетание нескольких видов гайморита.
По характеру течения
Различают следующие виды гайморита:
- острый – является следствием вирусной инфекции, аллергии или травмы с последующим присоединением бактериальной инфекции;
протекает с выраженными симптомами, но хорошо поддается лечению; - хронический – развивается при недолеченном остром воспалении, при сниженном иммунитете, на фоне травм
или аномалий развития; отличается длительным течением с обострениями и ремиссиями.
Об уникальной методике сочетания восточной и западной медицины
Возможные осложнения гайморита
Если не лечить гайморит, то нельзя исключить возникновения осложнений. Особенно часто встречаются осложнения гайморита со стороны других ЛОР-органов, органов зрения и головного мозга:
Со стороны ЛОР-органов – все эти органы взаимосвязана, поэтому возникшая в гайморовой пазухе инфекция быстро распространяется, вызывая:
- гнойный отит – состояние ухудшается, усиливается головная боль, болит ухо;
- гнойную ангину – в небных миндалинах появляется гной в лакунах или в виде фолликул, что также тяжело сказывается на состоянии больного.
Со стороны органов зрения:
- отек клетчатки глазницы и век – болит глазница, усиливается головная боль; появляются ощущение давления и распирания в глазнице, нечеткость зрения;
- абсцессы и флегмоны в области глазницы – сильнейшая лихорадка, боль в пораженной области;
- остеопериоститы – участки воспаления надкостницы и кости глазницы; могут быть последствия в виде гнойного остеомиелита.
Со стороны головного мозга:
- серозный (негнойный) или гнойный менингит (воспаление мозговых оболочек) — бывает с высокой температурой тела, головными
болями, рвотой; заболевание требует немедленной госпитализации; - менингоэнцефалит – одновременное поражение мозговых оболочек и ткани головного мозга – тяжелейшее состояние с нарушением
сознания, судорогами; пациент попадает в реанимацию; - абсцессы головного мозга – состояние требует хирургической помощи.
Неврологические осложнения гайморита:
- неврит тройничного нерва – поражается в основном средняя ветвь чувствительного тройничного нерва; это сопровождается приступами
сильнейших болей, отдающих в ухо; вылечить его непросто; - неврит лицевого нерва – это двигательный нерв, его поражение приводит к параличу лицевых мышц – все лицо перекашивается; также
с трудом поддается лечению.
Сепсис – попадание инфекции в кровяное русло приводит к ее распространению на многие органы и ткани с образованием в них гнойных очагов. Это
одно из самых тяжелых последствий гайморита.
Какой врач и где лечит гайморит
При воспалении верхнечелюстного синуса вирусного происхождения лечение чаще всего приходится проводить терапевту. Но после того как
вирусная инфекция заканчивается, а признаки гайморита сохранятся, терапевт направляет пациента к ЛОР-врачу (отоларингологу). При одонтогенном
процессе потребуется также сделать визит к стоматологу.
Лечиться можно как в районной поликлинике, так и в частных клиниках. Разница в том, что ЛОР-врач поликлиники загружен и не в состоянии оказывать
должного внимания всем пациентам.
В нашей клинике нет очередей и гарантировано максимально внимательное отношение специалистов самой высокой квалификации к пациентам.
Что делать при гайморите до обращения к врачу
При появлении симптомов ОРВИ или гриппа нужно вызвать на дом терапевта, он проследит за вашим состоянием до выздоровления от вирусной инфекции.
Если врач заметит признаки осложнения в виде гайморита, то назначит необходимое лечение, а затем направит отоларингологу.
Лечиться самостоятельно, без назначения врача, в том числе использовать народные средства, не рекомендуется: слишком высок
риск тяжелых осложнений. Что точно нельзя при гайморите, так это проведение согревающих процедур, ведь воспаление бывает гнойным
и тогда инфекция по кровеносным сосудам распространится по всему организму.
Диагностика гайморита
Перед назначением лечения пациента обследуют и устанавливают окончательный диагноз. Диагностика гайморита – это осмотр врача, лабораторные и инструментальные исследования.
Осмотр и сбор анамнеза
На первичном приеме врач-отоларинголог расспрашивает больного о его жалобах, начале и течении заболевания, осматривает его, выявляет такие
симптомы, как отечность, покраснение лица, увеличение лимфатических узлов.
В кабинете врача проводятся также некоторые инструментальные исследования:
Риноскопия – осмотр полости носа с помощью носового зеркала – при средней риноскопии можно увидеть носовые отверстия гайморовой пазухи и оценить их состояние;
Эндоскопия – эндоскопом врач исследует состояние гайморовой пазухи.
Дополнительные исследования
По назначению врача проводятся:
Лабораторная диагностика. Назначаются:
- общеклинический анализ крови – выявляет наличие воспаления;
- биохимический анализ крови – наличие воспаления и степень его выраженности;
- микробиологическое исследование выделений из носа – посев на биологические среды для выявления возбудителя инфекции и его чувствительности к различным препаратам.
Инструментальная диагностика:
- рентген гайморовой пазухи – при воспалении на снимках будет видна разная степень затемнения;
- УЗИ гайморовой пазухи (синуссканирование) – тоже выявляется наличие воспалительного экссудата в синусе;
- компьютерная томография (КТ) – дает четкое представление о состоянии синуса; недостатком метода является повышенная доза облучения.
Лечение гайморита
После окончания обследования пациент возвращается к отоларингологу. Врач устанавливает окончательный диагноз и составляет план лечебных мероприятий,
в который входят различные виды медикаментозной и немедикаментозной терапии. В некоторых случаях назначаются хирургические манипуляции и операции.
Основными задачами лечебных мероприятий являются:
- подавление инфекции;
- устранение воспаления и отека тканей;
- обеспечение оттока экссудата из верхнечелюстного синуса.
Консервативная терапия
Лечебные мероприятия включают в себя следующее.
Медикаментозную терапию для взрослых пациентов:
- назначение этиотропных (воздействующих на причину болезни) средств для подавления инфекции – антибиотиков или противогрибковых
препаратов в соответствии с чувствительностью к ним выявленной инфекции; препараты назначаются внутрь, внутримышечно и местно в виде капель и спреев; - для устранения воспаления и отека – нестероидные противовоспалительные средства (НПВС) – «Диклофенак», «Найз» и др.; эти лекарства обладают также жаропонижающим действием;
- для устранения аллергизации и отека – антигистаминные средства – «Диазолин», «Зиртек»; если отек не снимается, а нарастает, назначают спреи, в состав которых входят
глюкокортикоидные гормоны; - для снятия отека слизистой носа и лучшего оттока выделений – сосудосуживающие капли – «Називин», «Отривин».
Лечебные манипуляции:
- промывание синусов методом «кукушка» – щадящая, достаточно комфортная процедура для взрослых и детей: в положении пациента лежа
на спине ему вводятся в носовую полость две резиновых трубки; через одну вводят промывающий антисептический раствор, а через другую его отсасывают
вместе с воспалительным экссудатом, чтобы раствор не попал в дыхательные пути, пациент должен постоянного говорить «ку-ку»; - промывание ЯМИК-катетером – также вакуумная, но менее щадящая аппаратная методика; перед ее проведением обычно проводится местное
обезболивание; в зависимости от тяжести заболевания проводится от 1 до 6 процедур, ежедневных их или через день; помогает даже в запущенных случаях.
Физиотерапевтические процедуры:
- лазеро- и магнитотерапия;
- электрофорез с гидрокортизоном – при сильном отеке;
- ультрафиолетовое облучение (УФО).
Хирургическое лечение
Верхнечелюстной синусит не всегда поддается консервативному лечению. И тогда приходится прибегать к хирургическим методам.
Пункция (прокол) верхнечелюстной пазухи – проводится, если промыть синус консервативными методами невозможно из-за отека тканей
или полипов, препятствующих выведению экссудата. Под местной анестезией проводится прокол пазухи, откачивание гнойного содержимого и промывание
синуса. Облегчение наступает сразу же.
Гайморотомия – операция удаления из верхнечелюстного синуса воспалительного экссудата и полипов. Восстанавливается также сообщение
пазухи с носовой полостью. Показаниями для такой операции являются гнойные осложнения. В стационарных условиях проводятся следующие виды гайморотомии:
- классический – с разрезом слизистой под верхней губой, проникновением в полость пазухи, удалением всех патологических
образований, промыванием и наложением швов; проводится под общим наркозом; - эндоскопический – с небольшим проколом стенки гайморовой пазухи, введением эндоскопа и очищение пазухи при помощи микроинструментов
с визуальным контролем по монитору; этот вид операции сегодня проводится чаще, выполняется под местной анестезией.
Чего нельзя делать пациенту во время курса лечения гайморита
Пациент должен четко понимать, что лечение верхнечелюстного синусита нужно проводить строго по назначению врача. Самостоятельное лечение, в том числе использование
народных методов, должно быть полностью исключено. Нельзя проводить:
- согревающие процедуры – это чревато распространением гноя по сосудам и сепсисом;
- промывание носа любыми растворами – жидкость вместе со слизью из носа может попасть в дыхательные пути и вызвать осложнение;
- закладывать в нос раздражающие вещества – лук, чеснок – они усилят отек и еще больше нарушат отток воспалительного экссудата из синуса;
- закапывать в нос капли, приготовленные самостоятельно – это может привести к активизации инфекции;
- применять антибиотики без назначения врача – их назначают только по результатам бактериологического исследования выделений из носа; применение антибиотиков,
к которым возбудитель инфекции нечувствителен, приведет к подавлению остальной бактериальной микрофлоры и разрастанию грибков; бактериально-грибковая инфекция
очень тяжело поддается лечению.
ЛОР-врач отлично знает, как нужно лечить гайморит, поэтому нет необходимости дополнять его назначения самостоятельным лечением.
Это может принести только вред.
Прогноз
Острый гайморит хорошо поддается лечению. Гарантией его полного излечения является своевременное обращение к врачу, до того как появились осложнения.
Выздоровление наступает в сроки от нескольких дней до 2–3 недель. С осложнениями острого гайморита современная медицина также научилась справляться.
Полностью вылечить хронический гайморит удается не всегда. Но специалист может избавить пациента от неприятных симптомов, подавить
прогрессирование болезни и предупредить развитие осложнений.
Профилактика гайморита
Чтобы избежать гайморита, нужно проводить следующую профилактику:
- укреплять иммунитет – закаляться, заниматься спортом, делать гимнастику;
- не есть всухомятку, избегать затяжных стрессов и перегрузок – это тоже снижает защитные силы организма;
- лечить насморк и вирусные инфекции на начальной стадии под контролем врача;
- своевременно лечить хронические заболевания и аномалии развития ЛОР-органов;
- соблюдать гигиену полости рта, дважды в год посещать стоматолога для выявления и лечения заболеваний зубов.
Профилактика гайморита несложна – это здоровый образ жизни и своевременное лечение всех заболеваний.
Лечение гайморита в клинике «Парамита»
Специалисты нашей клиники отлично знают, как правильно лечить гайморит. Мы обязательно тщательно обследуем пациентов перед назначением лечения.
В нашей клинике практикуются такие методы лечения гайморита:
- Моксотерапия.
- Мануальная терапия
- Фитотерапия
Особенностью лечения гайморита у нас является сочетание самых современных европейских методов с традиционными восточными. Это позволяет нам быстро,
уже на первом приеме, избавить пациента от боли, а затем постепенно привести его к выздоровлению. О качестве лечения говорят положительные отзывы пациентов.
Частые вопросы
Гайморит и ринит – одно и то же?
Есть ли разница между гайморитом и фронтитом?
Может ли возникнуть гайморит после удаления зуба?
Почему после гриппа появился гайморит?
Почему после гайморита болит голова?
Гайморит заразен?
Можно ли умереть от гайморита?
Опасны любые синуситы, в том числе гайморит. Поэтому важно знать симптомы этих заболеваний и своевременно обращаться с ними к врачу. Специалисты клиники «Парамита» в Москве
успешно лечат все виды гайморита и его осложнений, о чем свидетельствуют многочисленные положительные отзывы наших пациентов.
Литература:
- Лопатин А.С. Принципы лечения острых и хронических синуситов. Фармакотерапия болезней уха, горла и носа с позиций доказательной медицины. Лекционный образовательный курс. М., 2006. С. 15–23.
- Изотова Г.Н., Кунельская Н.Л., Туровский А.Б. Острый гнойный синусит: современные представления // Справочник поликлинического врача. – 2009. – № 4. – С. 58–59.
- Hoxworth J.M., Glastonbury C.M. Orbital and intracranial complications of acute sinusitis / Neuroimaging Clin N Am. 2010 Nov; 20(4):511-26.
Оценка читателей
Острый гайморит — этот диагноз, который можно часто услышать в кабинете оториноларинголога. Острым гайморитом называется воспаление верхнечелюстных (гайморовых) пазух. Пазухи могут воспалиться по многим причинам, среди которых достаточно необычные, например, кариозные зубы. Болезнь протекает с достаточно неприятными симптомами, поэтому первые признаки заболевания сложно не заметить. Каковы причины острого гайморита? С какими симптомами протекает болезнь? Как нужно правильно лечить гайморит? Ответы вы найдёте в нашей новой статье.
Оглавление статьи
- Как возникает острая форма гайморита?
- Причины воспаления
- Признаки заболевания
- Как вылечить гайморит?
Диагноз острый гайморит очень часто ставят в кабинете у оториноларинголога. По количеству обращений острый гайморит занимает лидирующее место среди прочих лор диагнозов.
Гайморитом называется форма синусита, при которой воспаляются гайморовы пазухи. У этих пазух есть и второе название, характеризующее их месторасположение — верхнечелюстные.
Болезнь может протекать в острой и хронической формах. Воспаление носа считается острым, если симптомы болезни длятся не больше трёх недель и после правильного лечения полностью исчезают.
Чаще всего острая форма гайморита осложняет острые респираторные вирусные инфекции, поэтому в группе риска люди, которые очень часто «подхватывают» простуду в течение года.
Симптомы острого гайморита «переждать» в бездействии не получится. Острая форма гайморита протекает с очень характерными симптомами, которые проблематично терпеть и которые мешают вести привычный образ жизни.
Гайморит — это не банальный насморк, когда можно понадеяться на собственные защитные силы организма, и его не лечить. Лечить заболевание нужно в обязательном порядке, причём адекватное и эффективное лечение подбирается исключительно лор-врачом. Очень важно не упустить время и сразу распознать первые признаки острой формы гайморита.
Как развивается воспаление в пазухах? Каковы основные причины заболевания? На какие признаки болезни нужно сразу обратить внимание? Как лечить острый гайморит? Методы лечения, причины и симптомы острой формы гайморита — тема нашей новой статьи.
Как возникает острая форма гайморита?
Верхнечелюстные — самые большие из придаточных пазух носа. Это полости в черепе, которые заполнены воздухом. Их поверхность выстилается слизистой оболочкой, которая всегда выделяет определённое количество слизи. Здоровые пазухи выполняют ряд важных задач в организме: снижают вес черепа и нивелируют силу удара при механических травмах, согревают и увлажняют воздух, которым мы дышим, участвуют в образовании голоса.
Выделения слизистой оболочки двигают в одном направлении — к соустью.
Соустье — это единственный «мостик», который соединяет пазуху с полостью носа. Именно через соустье слизь, не задерживаясь в пазухе, выходит в носовую полость, и далее выводится наружу.
Диаметр соустья — всего пара миллиметров, и, если по какой-то причине пазуха воспаляется и отекает, это отверстие становится ещё меньше, слизь не может покинуть область пазухи, и её дренажная функция нарушается. Слизистые массы остаются заблокированными и застаиваются. В такой среде тут же запускается инфекционный процесс, что влечёт за собой воспаление пазухи, или всем нам известный диагноз острый гайморит.
На этом этапе важно своевременно начать лечить болезнь, чтобы снять неприятные симптомы воспаления, облегчить состояние больного, а главное, не допустить перехода острой формы заболевания в хроническую форму и снизить риск развития осложнений.
Причины воспаления
Ни одно из заболеваний (и диагноз гайморит — не исключение) не возникает на пустом месте. Развитию воспаления в пазухах обязательно предшествуют определённые причины.
Главная причина гайморита — это инфицирование здоровой пазухи болезнетворными микроорганизмами.
Чаще всего возбудителями являются стафилококки и стрептококки. Но нельзя также сбрасывать со счетов вирусы, грибки, хламидии и т.п.
Все причины, провоцирующие развитие диагноза, объединяет одно: все они затрудняют естественную вентиляцию пазух и способствуют проникновению в них болезнетворных микроорганизмов.
Список причин, вызывающих воспаление в пазухах, достаточно обширен:
- инфекционные заболевания (ОРВИ, ОРЗ, грипп, ринит и прочие подобные диагнозы);
- хронические заболевания в анамнезе больного — причиной в этом случае выступают очаги инфекции, которые присутствуют в организме постоянно, и бактерии из одного органа легко с кровотоком переносятся к другому (к таким диагнозам относят: тонзиллит хронической формы, хронический ринит, хронический фарингит и т.п.);
- аденоиды — частая причина развития болезни у детей (увеличенная глоточная миндалина нарушает естественное носовое дыхание, в результате чего пазуха недостаточно хорошо вентилируется; воспалённая глоточная миндалина (диагноз «аденоидит») — сама является хроническим источником воспаления, которое может перейти на здоровую пазуху;
- искривлённая носовая перегородка — ещё один фактор, способствующий нарушению нормального дыхания через нос со всеми вытекающими последствиями;
- кариозные зубы верхней челюсти — инфекция с корней зубов может легко попадать в полость пазухи, поэтому важно своевременно посещать стоматолога и вовремя лечить зубы. Если причина болезни кроется в больных зубах, лор-врач ставит диагноз «одонтогенный гайморит»;
- механические травмы носа;
- наличие полипов в носовой полости — признак того, что человек также находится в группе риска;
- склонность к аллергическим реакциям;
- постоянное нахождение в пространстве с загрязнённым или запыленным воздухом;
- переохлаждение;
- ослабленный иммунитет.
Лечить болезнь нужно начинать с определения точной причины её появления.
Можно сколько угодно бороться с признаками заболевания, но без устранения первопричины симптомы будут возвращаться вновь и вновь.
Признаки заболевания
Болезнь протекает с очень яркими симптомами, поэтому не заметить первые признаки воспаления будет ну очень сложно.
Характерный признак заболевания, который указывает на воспалительный процесс в пазухах, — болевые ощущения в области щёк. Боль может «отдавать» в лобную часть головы, а также в зубы. Чтобы понять, связан ли этот симптом с больными зубами, наклоните голову вниз. Если боль в области переносицы и щёк усилится, с большой долей вероятности, у вас проблема не с зубами, а именно с пазухами.
Характерно, что боль нарастает к вечеру, поэтому в конце дня симптомы болезни усиливаются, и больной чувствует себя особенно плохо.
Одним из признаков заболевания, появляющимся в числе первых, является заложенность носа. Заложенность ощущается с той стороны, с которой находится воспалённая пазуха. При двустороннем воспалении нос заложен полностью.
На начальной стадии болезни выделения из носовой полости прозрачные, но, если болезнь не начать лечить сразу, застоявшаяся в пазухе слизь превращается в гной. Выделения из носа становятся густыми, жёлто-зелёного цвета с характерным неприятным запахом.
Признак любого воспалительного процесса в организме — повышение температуры тела. То же самое происходит и при гайморите. Это ответная реакция организма на возбудителя и попытка его уничтожить с помощью собственных внутренних ресурсов. При острой форме болезни температура повышается до отметки 39℃.
Больной всё это время чувствует себя крайне усталым, разбитым, симптомы болезни выбивают человека из привычного ритма жизни. Лечить болезнь необходимо начинать на ранней стадии.
Вылечить болезнь собственными силами не получится: нужна грамотная схема лечения, подобранная лор-врачом.
Как вылечить гайморит?
Лечение заболевания начинается с посещения лор-врача, который поставит диагноз, определит причину и назначит эффективную схему лечения. Лечить воспаление народными средствами не только неэффективно, но и опасно. Все, наверное, помнят старый бабушкин метод лечения — приложить горячие яйца к щекам. А вы знаете, что если этим способом лечить болезнь, процесс образования гноя только усилится, и состояние больного резко ухудшится?
Правильное лечение острого гайморита включает:
- антибиотикотерапию;
- сосудосуживающие препараты;
- местные противовоспалительные и антибактериальные назальные спреи;
- растворы для промывания носа на основе морской воды;
- противовоспалительные препараты;
- промывания пазух в лор-клинике (метод «кукушка» и ЯМИК-катетер);
- физиотерапевтическое лечение.
Именно такая схема лечения, применяемая в «Лор Клинике Доктора Зайцева», эффективна и даёт быстрый результат.
Чтобы записаться на консультацию, звоните, пожалуйста, по телефонам: +7 (495) 642-45-25; +7 (926) 384-40-04.
Тысячи пациентов уже оценили качество наших услуг и доступные цены.
Приходите — мы вам поможем!
24.08.2017
09.10.2019
10.02.2017
23.11.2020
08.08.2019
26.07.2019
Вы можете задать вопрос нашим специалистам

Голова уже от этих соплей распухла. Не могу больше терпеть этот гайморит. Можно к вам приехать и сразу прокол сделать, чтобы мне полегчало? Только так чтобы на час максимум к вам заскочить и все.

Павел, для начала мы Вас осмотрим и поставим диагноз. После чего будет понятна тактика лечения. Если у Вас подтвердится гайморит, пока обойдемся без прокола: пропишем лекарства, проведем промывания пазух, назначим физиотерапию. Прокол – это самая крайняя мера, когда консервативные меры не помогают. Первые процедуры проведем уже в день обращения. Не затягивайте с визитом: чем быстрее начнем лечение, тем быстрее улучшится самочувствие.