Как правильно пишется слово «бронхит»
бронхи́т
бронхи́т, -а
Источник: Орфографический
академический ресурс «Академос» Института русского языка им. В.В. Виноградова РАН (словарная база
2020)
Делаем Карту слов лучше вместе
Привет! Меня зовут Лампобот, я компьютерная программа, которая помогает делать
Карту слов. Я отлично
умею считать, но пока плохо понимаю, как устроен ваш мир. Помоги мне разобраться!
Спасибо! Я стал чуточку лучше понимать мир эмоций.
Вопрос: вуайеризм — это что-то нейтральное, положительное или отрицательное?
Цитаты из русской классики со словом «бронхит»
- Опять. Опять пляшут в глазах бронхиты и катары и вдруг прерываются… вновь «Lues»…
- — Ну, вот! Жених — пропал, а у меня будет насморк и бронхит. Клим, не смей смотреть на меня бесстыжими глазами!
- Все поднялись с восклицаниями и со смехом; дамы разыскивали свои шляпы и зонтики и надевали перчатки; Тальман, страдавший бронхитом, кричал на всю комнату о том, чтобы не забыли теплых платков; поднялась оживленная суматоха.
- (все
цитаты из русской классики)
Каким бывает «бронхит»
Значение слова «бронхит»
-
БРОНХИ́Т, -а, м. Воспаление слизистой оболочки бронхов. (Малый академический словарь, МАС)
Все значения слова БРОНХИТ
Отправить комментарий
Дополнительно
бронхит
→
бронхит — существительное, именительный п., муж. p., ед. ч.
↳
бронхит — существительное, винительный п., муж. p., ед. ч.
Часть речи: существительное
| Единственное число | Множественное число | |
|---|---|---|
| Им. |
бронхит |
бронхиты |
| Рд. |
бронхита |
бронхитов |
| Дт. |
бронхиту |
бронхитам |
| Вн. |
бронхит |
бронхиты |
| Тв. |
бронхитом |
бронхитами |
| Пр. |
бронхите |
бронхитах |
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
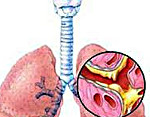
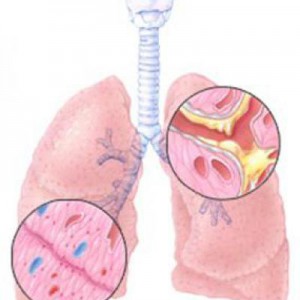
Бронхит – это диффузно-воспалительное заболевание бронхов, затрагивающее слизистую оболочку или всю толщу стенки бронхов. Повреждение и воспаление бронхиального дерева может возникать как самостоятельный, изолированный процесс (первичный бронхит) или развиваться как осложнение на фоне имеющихся хронических заболеваний и перенесенных инфекций (вторичный бронхит). Повреждение слизистого эпителия бронхов нарушает выработку секрета, двигательную активность ресничек и процесс очищения бронхов. Разделяют острый и хронический бронхит, различающиеся по этиологии, патогенезу и лечению.
Общие сведения
Бронхит – диффузно-воспалительное заболевание бронхов, затрагивающее слизистую оболочку или всю толщу стенки бронхов. Повреждение и воспаление бронхиального дерева может возникать как самостоятельный, изолированный процесс (первичный бронхит) или развиваться как осложнение на фоне имеющихся хронических заболеваний и перенесенных инфекций (вторичный бронхит). Повреждение слизистого эпителия бронхов нарушает выработку секрета, двигательную активность ресничек и процесс очищения бронхов. Разделяют острый и хронический бронхит, различающиеся по этиологии, патогенезу и лечению.
Бронхит
Острый бронхит
Острое течение бронхита характерно для многих острых респираторных инфекций (ОРВИ, ОРЗ). Чаще всего причиной острого бронхита являются вирусы парагриппа, респираторно-синцитиальный вирус, аденовирусы, реже — вирус гриппа, кори, энтеровирусы, риновирусы, микоплазмы, хламидии и смешанные вирусно-бактериальные инфекции. Острый бронхит редко имеет бактериальную природу (пневмококки, стафилококки, стрептококки, гемофильная палочка, возбудитель коклюша). Воспалительный процесс сначала затрагивает носоглотку, миндалины, трахею, постепенно распространяясь на нижние дыхательные пути – бронхи.
Вирусная инфекция может провоцировать размножение условно-патогенной микрофлоры, усугубляя катаральные и инфильтративные изменения слизистой. Поражаются верхние слои стенки бронхов: возникает гиперемия и отек слизистой оболочки, выраженная инфильтрация подслизистого слоя, происходят дистрофические изменения и отторжение эпителиальных клеток. При правильном лечении острый бронхит имеет благоприятный прогноз, структура и функции бронхов полностью восстанавливаются и через 3 – 4 недели. Острый бронхит очень часто наблюдается в детском возрасте: этот факт объясняется высокой восприимчивостью детей к респираторным инфекциям. Регулярно повторяющиеся бронхиты способствуют переходу заболевания в хроническую форму.
Хронический бронхит
Хронический бронхит — это длительно протекающее воспалительное заболевание бронхов, прогрессирующее со временем и вызывающее структурные изменения и нарушение функций бронхиального дерева. Хронический бронхит протекает с периодами обострений и ремиссий, часто имеет скрытое течение. В последнее время наблюдается рост заболеваемости хроническим бронхитом в связи с ухудшением экологии (загрязнением воздуха вредными примесями), широким распространением вредных привычек (курение), высоким уровнем аллергизации населения. При длительном воздействии неблагоприятных факторов на слизистую дыхательного тракта развиваются постепенные изменения в строении слизистой оболочки, повышенное выделение мокроты, нарушение дренажной способности бронхов, снижение местного иммунитета. При хроническом бронхите возникает гипертрофия желез бронхов, утолщение слизистой оболочки. Прогрессирование склеротических изменений стенки бронхов ведет к развитию бронхоэктазов, деформирующего бронхита. Изменение воздухопроводящей способности бронхов значительно нарушает вентиляцию легких.
Классификация бронхитов
Бронхиты классифицируют по ряду признаков:
По тяжести течения:
- легкой степени
- средней степени
- тяжелой степени
По клиническому течению:
- острый бронхит
- хронический бронхит
Острый бронхит
Острые бронхиты в зависимости от этиологического фактора бывают:
- инфекционного происхождения (вирусного, бактериального, вирусно-бактериального)
- неинфекционного происхождения (химические и физические вредные факторы, аллергены)
- смешанного происхождения (сочетание инфекции и действия физико-химических факторов)
- неуточненной этиологии
По области воспалительного поражения различают:
- трахеобронхиты
- бронхиты с преимущественным поражением бронхов среднего и мелкого калибра
- бронхиолиты
По механизму возникновения выделяют первичные и вторичные острые бронхиты. По характеру воспалительного экссудата различают бронхиты: катаральные, гнойные, катарально-гнойные и атрофические.
Хронический бронхит
В зависимости от характера воспаления различают катаральный хронический бронхит и гнойный хронический бронхит. По изменению функции внешнего дыхания выделяют обструктивный бронхит и необструктивную форму заболевания. По фазам процесса в течении хронического бронхита чередуются обострения и ремиссии.
Основными факторами, способствующими развитию острого бронхита являются:
- физические факторы (сырой, холодный воздух, резкий перепад температур, воздействие радиации, пыль, дым);
- химические факторы (присутствие поллютантов в атмосферном воздухе – оксида углерода, сероводорода, аммиака, паров хлора, кислот и щелочей, табачного дыма и др.);
- вредные привычки (курение, злоупотребление алкоголем);
- застойные процессы в малом круге кровообращения (сердечно-сосудистые патологии, нарушение механизма мукоцилиарного клиренса);
- присутствие очагов хронической инфекции в полости рта и носа – синуситы, тонзиллиты, аденоидиты;
- наследственный фактор (аллергическая предрасположенность, врожденные нарушения бронхолегочной системы).
Установлено, что курение является основным провоцирующим фактором в развитии различных бронхолегочных патологий, в т. ч. хронического бронхита. Курильщики болеют хроническим бронхитом в 2-5 раз чаще, чем некурящие. Вредное влияние табачного дыма наблюдается и при активном, и при пассивном курении.
Предрасполагает к возникновению хронического бронхита длительное воздействие на человека вредных условий производства: пыли – цементной, угольной, мучной, древесной; паров кислот, щелочей, газов; некомфортный режим температуры и влажности. Загрязнение атмосферного воздуха выбросами промышленных предприятий и транспорта, продуктами сгорания топлива оказывает агрессивное воздействие в первую очередь на дыхательную систему человека, вызывая повреждение и раздражение бронхов. Высокая концентрация вредных примесей в воздухе крупных городов, особенно в безветренную погоду, приводит к тяжелым обострениям хронического бронхита.
Повторно перенесенные ОРВИ, острые бронхиты и пневмонии, хронические заболевания носоглотки, почек могут в дальнейшем вызвать развитие хронического бронхита. Как правило, инфекция наслаивается на уже имеющееся поражение слизистой органов дыхания другими повреждающими факторами. Сырой и холодный климат способствует развитию и обострению хронических заболеваний, в том числе бронхита. Важная роль принадлежит наследственности, которая при определенных условиях повышает риск возникновения хронического бронхита.
Симптомы бронхита
Острый бронхит
Основной клинический симптом острого бронхита – низкий грудной кашель – появляется обычно на фоне уже имеющихся проявлений острой респираторной инфекции или одновременно с ними. У пациента отмечаются повышение температуры (до умеренно высокой), слабость, недомогание, заложенность носа, насморк. В начале заболевания кашель сухой, со скудной, трудно отделяемой мокротой, усиливающийся по ночам. Частые приступы кашля вызывают болезненные ощущения в мышцах брюшного пресса и грудной клетки. Через 2-3 дня начинает обильно отходить мокрота (слизистая, слизисто-гнойная), и кашель становится влажным и мягким. В легких выслушиваются сухие и влажные хрипы. В неосложненных случаях острого бронхита одышки не наблюдается, а ее появление свидетельствует о поражении мелких бронхов и развитии обструктивного синдрома. Состояние больного нормализуется в течение нескольких дней, кашель может еще продолжаться несколько недель. Длительная высокая температура говорит о присоединении бактериальной инфекции и развитии осложнений.
Хронический бронхит
Хронический бронхит возникает, как правило, у взрослых, после неоднократно перенесенных острых бронхитов, или при длительном раздражении бронхов (сигаретный дым, пыль, выхлопные газы, пары химических веществ). Симптомы хронического бронхита определяются активностью заболевания (обострение, ремиссия), характером (обструктивный, необструктивный), наличием осложнений.
Основное проявление хронического бронхита — это длительный кашель в течение нескольких месяцев более 2 лет подряд. Кашель обычно влажный, появляется в утренние часы, сопровождается выделением незначительного количества мокроты. Усиление кашля наблюдается в холодную, сырую погоду, а затихание — в сухое теплое время года. Общее самочувствие пациентов при этом почти не изменяется, кашель для курильщиков становится привычным явлением. Хронический бронхит со временем прогрессирует, кашель усиливается, приобретает характер приступов, становится надсадным, непродуктивным. Появляется жалобы на гнойную мокроту, недомогание, слабость, утомляемость, потливость по ночам. Присоединяется одышка при нагрузках, даже незначительных. У пациентов с предрасположенностью к аллергии возникают явления бронхоспазма, свидетельствующие о развитии обструктивного синдрома, астматических проявлений.
Осложнения
Бронхопневмония является частым осложнением при остром бронхите, развивается в результате снижения местного иммунитета и наслоения бактериальной инфекции. Многократно перенесенные острые бронхиты (3 и более раз в год), приводят к переходу воспалительного процесса в хроническую форму. Исчезновение провоцирующих факторов (отказ от курения, перемена климата, смена места работы) может полностью избавить пациента от хронического бронхита. При прогрессировании хронического бронхита возникают повторные острые пневмонии, а при длительном течении заболевание может перейти в хроническую обструктивную болезнь легких. Обструктивные изменения бронхиального дерева рассматриваются как предастменное состояние (астматический бронхит) и повышают риск возникновения бронхиальной астмы. Появляются осложнения в виде эмфиземы легких, легочной гипертензии, бронхоэктатической болезни, сердечно-легочной недостаточности.
Диагностика
Диагностика различных форм бронхита основывается на изучении клинической картины заболевания и результатах исследований и лабораторных анализов:
- Общего анализа крови и мочи;
- Иммунологического и биохимического анализов крови;
- Рентгенографии легких;
- Спирометрии, пикфлоуметрии;
- Бронхоскопии, бронхографии;
- ЭКГ, эхокардиографии;
- Микробиологического анализа мокроты.
Лечение бронхитов
В случае бронхита с тяжелой сопутствующей формой ОРВИ показано лечение в отделении пульмонологии, при неосложненном бронхите лечение – амбулаторное. Терапия бронхита должна быть комплексной: борьба с инфекцией, восстановление проходимости бронхов, устранение вредных провоцирующих факторов. Важно пройти полный курс лечения острого бронхита, чтобы исключить его переход в хроническую форму. В первые дни болезни показан постельный режим, обильное питье (в 1,5 – 2 раза больше нормы), молочно-растительная диета. На время лечения обязателен отказ от курения. Необходимо повышать влажность воздуха в помещении, где находится больной бронхитом, так как в сухом воздухе кашель усиливается.
Терапия острого бронхита может включать противовирусные препараты: интерферон (интраназально), при гриппе – ремантадин, рибавирин, при аденовирусной инфекции – РНК-азу. В большинстве случаев антибиотики не применяют, за исключением случаев присоединения бактериальной инфекции, при затяжном течении острого бронхита, при выраженной воспалительной реакции по результатам лабораторных анализов. Для улучшения выведения мокроты назначают муколитические и отхаркивающие средства (бромгексин, амброксол, отхаркивающий травяной сбор, ингаляции с содовым и солевым растворами). В лечении бронхита применяют вибрационный массаж, лечебную гимнастику, физиотерапию. При сухом непродуктивном болезненном кашле врач может назначить прием препаратов, подавляющих кашлевой рефлекс – окселадин, преноксдиазин и др.
Хронический бронхит требует длительного лечения, как в период обострения, так и в период ремиссии. При обострении бронхита, при гнойной мокроте назначаются антибиотики (после определения чувствительности к ним выделенной микрофлоры), разжижающие мокроту и отхаркивающие препараты. В случае аллергической природы хронического бронхита необходим прием антигистаминных препаратов. Режим – полупостельный, обязательно теплое обильное питье (щелочная минеральная вода, чай с малиной, медом). Иногда проводят лечебную бронхоскопию, с промыванием бронхов различными лекарственными растворами (бронхиальный лаваж). Показана дыхательная гимнастика и физиолечение (ингаляции, УВЧ, электрофорез). В домашних условиях можно использовать горчичники, медицинские банки, согревающие компрессы. Для усиления сопротивляемости организма принимают витамины и иммуностимуляторы. Вне обострения бронхита желательно санаторно-курортное лечение. Очень полезны прогулки на свежем воздухе, нормализующие дыхательную функцию, сон и общее состояние. Если в течение 2 лет не наблюдается обострений хронического бронхита, больного снимают с диспансерного наблюдения у пульмонолога.
Прогноз
Острый бронхит в неосложненной форме длится около двух недель и заканчивается полным выздоровлением. В случае сопутствующих хронических заболеваний сердечно-сосудистой системы наблюдается затяжное течение заболевания (месяц и более). Хроническая форма бронхита имеет длительное течение, смену периодов обострений и ремиссий.
Профилактика
Профилактические меры по предупреждению многих бронхолегочных заболеваний, в том числе острого и хронического бронхитов, включают в себя: ликвидацию или ослабление воздействия на органы дыхания вредных факторов (запыленности, загрязненности воздуха, курения), своевременное лечение хронических инфекций, профилактику аллергических проявлений, повышение иммунитета, здоровый образ жизни.
Бронхит – острое воспаление слизистых оболочек бронхов, которое вызывают различные возбудители. Из-за воспаления слизистые отекают, диаметр просвета бронхов сужается, нарушается нормальная работа бронхиальных желез (их секрет становится вязким). В результате всех этих процессов в дыхательных путях скапливается мокрота, дыхание ребенка затрудняется и начинается сухой кашель. Бронхит часто развивается у детей младшего возраста.
Кашель при бронхите является основным симптомом. В начале заболевания он частый, мучительный, сухой. Врачи называют такой кашель непродуктивным, так как он только раздражает бронхи и не помогает удалению мокроты. С течением болезни кашель становится влажным.
Вместе с кашлем у ребенка развивается одышка, дыхание становится шумным и свистящим. С обеих сторон грудной клетки можно услышать хрипы. Температура повышается, но часто не до высоких значений. Общая интоксикация (она проявляется как слабость, головная боль, ломота в мышцах) при бронхите несильная.
Серьезным осложнением течения бронхита у детей в первые месяцы жизни является бронхиолит (воспаление самых мелких бронхов). При этом заболевании возникает острая недостаточность кислорода, у младенца появляется синева вокруг рта, на пальцах, вздувается грудная клетка. Дыхание при этом шумное, сильная одышка. В подобной ситуации необходимо немедленно вызвать скорую помощь, так как счет идет на минуты.
При нормальном течении бронхит длится 2–3 недели, но в последние годы длительность заболевания возросла.
Первая и главная причина, вызывающая бронхит – это вирусы или бактерии, попавшие в организм ребенка и начавшие развиваться в тот момент, когда малыш был ослаблен другим заболеванием (простуда, грипп, ОРВИ). Если ребенок в возрасте до года получал много антибиотиков, у него может развиться грибковый бронхит. Он связан с тем, что на фоне препаратов, которые убивают бактерии, размножаются грибки. Это очень тяжелая форма бронхита, приводящая к глубокому поражению слизистой оболочки бронхов.
Диагностировать бронхит и назначить соответствующие препараты может только врач. При бактериальной инфекции могут потребоваться антибиотики. Сами родители не в состоянии определить, чем вызвана болезнь, и самолечение может серьезно повредить ребенку.
Однако, это соображение не означает, что родители ничего не могут сделать. Малыша надо оградить от холода и сырости, обеспечить ему правильное питание (не кормить насильно) и обильное питье. Последний пункт особенно важен, так как жидкость разжижает мокроту, после чего она легче отходит. Комнату ребенка надо чаще проветривать, чтобы свежий воздух приостановил размножение возбудителей болезни.
Лучшим способом борьбы с бронхитом является его профилактика – закаливающие процедуры, здоровое питание, подвижный, активный образ жизни ребенка.
Версия: Справочник заболеваний MedElement
Категории МКБ:
Острый бронхит (J20)
Разделы медицины:
Пульмонология
Общая информация
Краткое описание
Бронхит острый — диффузное острое воспаление трахеобронхиального дерева (слизистой оболочки бронхов).
В данную рубрику включены следующие клинические и морфологические формы:
1. Бронхит неуточненный как острый или хронический у лиц моложе 15 лет.
2. Острый или подострый бронхит, включая:
— острый бронхит с бронхоспазмом;
— фибринозный;
— мембранозный;
— гнойный;
— септический.
3. Трахеобронхит острый.
Из данной рубрики исключаются:
1. Бронхит (трахеобронхит) неуточненный как острый или хронический у лиц 15 лет и старше (см. J40 ).
2. Астма неуточненная ( уст. аллергический бронхит) — J45.9.
3. Астма с преобладанием аллергического компонента ( уст. аллергический бронхит) — J45.0.
4. Хроническая обструктивная легочная болезнь с острой респираторной инфекцией нижних дыхательных путей (J44.0).
5. Острый бронхит при бронхоэктазии (J47.0).
7. Бронхит и пневмонит, вызванный химическими веществами, газами, дымами и парами (J68.0).
8. Хронический бронхит и трахеобронхит:
— неуточненный (J42);
— слизисто-гнойный (J41.1);
— простой (J41.0).
Период протекания
Минимальный период протекания (дней):
14
Максимальный период протекания (дней):
21
Описание:
Симптомы (кашель, температура, бронхиальная обструкция), продолжающиеся более 3 недель, должны быть поводом для расширения обследования и консультации специалистов.
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
По этиологии
:
— вирусный;
— бактериальный ( в т.ч. микоплазменный);
— обусловленный воздействием химических факторов;
— обусловленный воздействием физических факторов.
Этиологические варианты острого бронхита, связанные с химическими и физическими воздействиями (например, токсический и ожоговый), редко наблюдаются изолированно, а, как правило, возникают как компонент системного поражения.
По механизму развития:
— первичный;
— вторичный (возникающий на фоне уже имеющейся патологии верхних и нижних дыхательных путей).
По вариантам течения:
— остротекущий;
— острый затяжной бронхит (длящийся более 3 недель);
— рецидивирующий бронхит (повторяющийся в течение года 3 и более раз);
— острый обструктивный бронхит.
Этиология и патогенез
Этиология
У взрослых 85-95% острых бронхитов вызывается вирусами.
По данным российских исследователей, у детей старше 4 лет вирусные бронхиты регистрируются примерно в 20% случаев, у детей от 14 дней до 4 лет — менее чем в 10% случаев.
Как правило, вирусные бронхиты ассоциированы с бактериями (чаще), с грибами (реже), простейшими. В качестве причины острого бронхита могут выступать разнообразные бактерии. При этом этиологическая структура острых внебольничных и внутрибольничных бактериальных бронхитов существенно различается.
Согласно результатам российских исследований по выявлению актуальных возбудителей острого бронхита у пациентов без сопутствующей легочной патологии, верифицировать возбудителя удалась только у 16-29% больных.
Существовавшая долгое время гипотеза об остром бактериальном бронхите, вызываемом, например, Streptococcus pneumoniae, Haemophilus influenzae, Staphylococcus aureus, Moraxella catarrhalis, грамотрицательными бактериями, по мнению российских педиатров не нашла подтверждения (за исключением больных, перенесших хирургические манипуляции).
Свидетельство участия в развитии заболевания Bordatella pertussis и B.parapertussis, Mycoplasma pneumoniae и Chlamydophila pneumoniae удалось получить в 5-10% случаев.
Однако, по мнению зарубежных авторов, роль хламидий и микоплазм как этиологического фактора в последнее время значительно выросла; микоплазменная и хламидийная этиология у детей может составлять от 25 до 40%, причем она наиболее высока в первый год жизни и после 10 лет.
Этиология острого бронхита в зависимости от возраста (Геппе Н.А., Сафронова А.Н., 2009):
— 0-3 месяца: цитомегаловирус, энтеровирус, вирусы герпеса;
— 0-6 месяцев: хламидии (Chl.trachomatis);
— от 6 месяцев до 3 лет: респираторно-синцитиальный вирус, вирус парагриппа 3-го типа;
— 6-17 лет: хламидии (Chl.pneumoniae), микоплазмы (M.pneumoniae).
Примечание. Во всех возрастных группах: аденовирус, риновирус, вирус гриппа (особенно в холодное время года).
Патогенез
Вирусы, проникая в эпителиальные клетки слизистой оболочки бронхов, приводят к их гибели. Инфекция распространяется и на более мелкие дыхательные пути (особенно характерно это для вирусов гриппа и респираторно-синцитиальных вирусов), способствуя развитию гиперреактивности бронхов. Вирусная инфекция сенсибилизирует дыхательный тракт, нарушает мукоцеллюлярный клиренс вплоть до полного прекращения и подавляет защитные механизмы в отношении бактериальной инфекции. После присоединения бактериальной инфекции увеличивается количество слизи, которая препятствует проникновению в респираторный тракт антибиотиков и затрудняет фагоцитоз. Под влиянием инфекционных агентов происходит выделение различных медиаторов воспаления.
Патологическая анатомия
Cлизистая оболочка бронхов при остром бронхите представляется набухшей и гиперемированной, на ее поверхности имеется
экссудат
, который в мелких бронхах и бронхиолах может выполнять весь просвет дыхательных трубочек. Экссудат слизистой бронха может быть серозным, слизистым, слизисто-гнойным или гнойным.
В отделяемом почти всегда (за исключением серозного экссудата) обнаруживаются эритроциты. При таких тяжелых формах, как грипп В, возможны кровоизлияния в слизистую оболочку бронхов, из-за чего экссудaт приобретает кровянистый оттенок. Почти постоянно в экссудате выявляются отдельные клетки цилиндрического эпителия слизистых оболочек. В легких случаях бронхита изменения ограничиваются лишь самой слизистой, в более тяжелых они захватывают все слои бронхиальной стенки. При проведении микроскопического исследования стенки воспаленного бронха наблюдается картина
гиперемии
и воспалительного отека слизистой оболочки и подслизистой ткани.
Даже при легких бронхитах присутствует инфильтрация лейкоцитами и лимфоцитами (позднее с примесью плазматических клеток). Она имеется в слизистой оболочке и подслизистой ткани, в других слоях стенки бронхов, захватывает перибронхиальную ткань в мелких бронхах.
В случае значительной клеточной инфильтрации утолщается стенка бронхов, инфильтрат и отек в ней разрыхляют эластичную ткань и гладкий мышечный слой, мышечные волокна подвергаются дегенеративному ожирению. Все это создает условия для расширения мелких интрапульмональных бронхов, образования
бронхоэктазов
(характерно для коревых и гриппозных бронхитов у детей).
В период острого бронхита воспалительный процесс нередко переходит на окружающую бронх соединительную ткань, захватывает нисходящие здесь лимфатические сосуды и по ним распространяется вдоль бронха. Воспалительные изменения с перибронхиальной соединительной ткани могут перейти на легочную ткань. Нередко встречается развитие бронхопневмонии, когда воспаление внутри бронхов идет вниз на конечные их разветвления и на легочную ткань. В случае закупорки просвета мелких бронхов секретом соответствующие им отделы легочной ткани спадаются и образуется
ателектаз
.
Основные морфологические виды острого воспаления бронхов:
— острый катаральный;
— катарально-гнойный;
— геморрагический;
— фибринозно-язвенный;
— суппуративный.
Для острого катарального бронхита характерны гиперемия и отек стенки бронха, увеличение числа бокаловидных клеток, гиперсекреция желез и разжижение слизи, накопление в просвете бронха небольшого количества лейкоцитов и десквамированного эпителия. Воспалительная инфильтрация умеренная и ограничена слизистой оболочкой, дефекты эпителиальной выстилки поверхностные и мелкие, быстро восстанавливаются.
При катарально-гнойном бронхите (гнойном катаре бронхов, гнойном бронхите) слизистая оболочка бронхов набухшая и имеет ярко-розовый или красный цвета. В просвете бронхов скапливается экссудaт, который содержит большое количество лейкоцитов; эпителий имеет более стойкие и глубокие поверхностные дефекты, возможно формирование
эрозий
. Имеются выраженные дегенеративные изменения реснитчатого эпителия. Воспалительный процесс — ограниченный или распространенный; захватывает большую часть бронхиального дерева вплоть до мельчайших бронхов. В случае тяжелого течения заболевания воспалительный процесс вместе со слизистой оболочкой охватывает и глубокие ткани стенки бронхов.
При геморрагическом бронхите в экссудате выявляется большое количество эритроцитов.
Острый фибринозный бронхит (крупозный бронхит, пластичный бронхит, бронхиальный круп) наблюдается при дифтерии, крупозной пневмонии и сопровождается выделением фибринозной пленки на поверхности воспаленной слизистой оболочки. В редких случаях встречается изолированное крупозное воспаление бронхов без фибринозного поражения гортани, трахеи или легочной ткани. Характер воспаления — крупозный, эпителиальный покров в крупных бронхах может быть сохранен (за исключением поверхностных рядов) и фибринозная пленка имеет вид трубки. В мелких она имеет вид сплошной цилиндрической массы и заполняет весь просвет бронхов. Острый фибринозный бронхит является достаточно редким заболеванием с неясными этиологией и патогенезом. В дальнейшем он обычно принимает рецидивирующий характер с интервалами обострения от нескольких месяцев до нескольких лет. Может вызывать небольшие легочные кровотечения (кровохарканье).
Мембранозный бронхит (вариант фибринозного бронхита с образованием большого количества пленок) развивается на фоне выраженных альтеративных изменений. Характерно фибринозное (крупозное или дифтеритическое) воспаление, которое проявляется наличием на поверхности слизистой оболочки беловато-серой фибринозной пленки, более или менее плотно спаянной с подлежащими тканями. После расплавления пленки ферментами нейтрофилов и ее отторжения обнажаются дефекты различной глубины — язвы, которые заживают, заполняясь грануляционной тканью с последующим ее рубцеванием.
Суппуративный бронхит (нагноение бронхов, септический бронхит) характеризуется гнойным расплавлением слизистой оболочки бронха и подлежащих тканей с образованием глубоких язвенных дефектов, деструкцией желез, мышц и хрящей. Грануляционная ткань, постепенно заполняющая язвы, склерозируется, что приводит к образованию грубых рубцов. Это происходит в основном при накоплении большого количества секрета в просветах бронхов в результате нарушения его эвакуации (например при обструкции) и его гнойного воспаления.
Варианты течения острого бронхита
Острый обструктивный бронхит (ООБ) инфекционного генеза может быть вызван разными респираторными вирусами, микоплазмами, хламидиями. У детей раннего возраста большинство обструктивных форм бронхитов обусловлены RS-вирусной и парагриппозной 3-го типа инфекциями; остальные вирусы (чаще цитомегаловирус и аденовирусы) вызывают не более 10-20% случаев.
Некоторые авторы считают одним из основных этиологических факторов острого обструктивного бронхита микоплазму (в особенности у детей старшего возраста). При рецидивирующем обструктивном бронхите роль M.pneumoniae возрастает (по данным Назаренко Н. М. и соавторов (2001), инфицирование этим возбудителем выявляется у 85% детей с рецидивирующим обструктивным бронхитом).
Комплекс механизмов обструкции бронхов у детей включает узость дыхательных путей, отечность слизистых оболочек и гиперсекрецию бронхиальных желез и, в меньшей степени, спазм гладкой мускулатуры бронхов. Затруднение выдоха при ООБ инфекционного генеза не является следствием аллергического воспаления. Оно обусловлено особенностями возрастной реактивности детей раннего возраста и биологическими особенностями инфекционного возбудителя.
Острый рецидивирующий бронхит (ОРБ) представляет собой острый бронхит, возникающий три и более раз в течение года. Пациенты с этим вариантом течения острого бронхита должны быть обследованы на предмет бронхиальной астмы,
ХОБЛ
и иммунодефицита. В примерно 50% случаев в дальнейшем данным пациентам устанавливается диагноз «бронхиальная астма».
Эпидемиология
Эпидемиология острого бронхита напрямую связана с эпидемиологией гриппа и других респираторных вирусных болезней. Обычно типичными пиками нарастания частоты возникновения этих заболеваний являются конец декабря и начало марта.
Данные по заболеваемости у взрослых весьма противоречивы. Заболеваемость бронхитами, по данным ряда авторов, колеблется от 15 до 50%. Этот процент существенно выше (до 50-90%) среди детей, часто болеющих острыми респираторными инфекциями, особенно в экологически неблагоприятных регионах, а также при пассивном курении.
Отдельные клинические формы
Острый обструктивный бронхит (ООБ) — клиническая форма острого бронхита, протекающая с выраженными признаками обструкции. Встречается, в основном, у детей первых 4 лет жизни. По данным разных авторов, примерно 20-25% бронхитов у детей протекают в виде ООБ. Этот показатель существенно выше, чем у взрослых. При этом обструктивные состояния на фоне респираторной вирусной инфекции регистрируются у 10-30% младенцев. Особенно велика частота ООБ, как проявления ОРВИ, у детей раннего возраста (преимущественно до 4-х лет).
Рецидивирующий острый бронхит имеет распространенность 16,4 на 1000 детей. Болеют дети дошкольного возраста. Среди часто болеющих детей (по обращаемости) рецидивирующий бронхит был установлен у 27% и рецидивирующий обструктивный — у 17,2%.
Факторы и группы риска
К развитию острого бронхита предрасполагают следующие факторы:
— климатические и погодные условия;
— неблагоприятные условия труда и проживания (переохлаждения, сырость, сквозняки) или наоборот чрезмерно сухой, горячий, загрязненный воздух;
— курение;
— алкоголизм;
— хроническая очаговая инфекция в назофарингеальной области;
— грипп и другие ОРВИ, острая пневмония в анамнезе;
— хроническая обструктивная болезнь легких (ХОБЛ);
— аллергические заболевания (бронхиальная астма, аллергический ринит, аллергический конъюктивит);
— нарушение носового дыхания;
— иммунодефицитные состояния;
— деформация грудной клетки;
—
рефлюкс-эзофагит
;
— пожилой или детский возраст;
— застойные изменения в легких при правожелудочковой недостаточности;
— генетическая (наследственная) предрасположенность к заболеваниям органов дыхания.
Клиническая картина
Cимптомы, течение
Бронхит инфекционной этиологии нередко начинается на фоне острого ринита или ларингита.
Симптомы:
— саднение за грудиной;
— сухой (реже влажный) кашель, с небольшим количеством мокроты (при бактериальной инфекции мокрота становится гнойной); иногда кашель бывает надсадным и мучительным;
— слабость, чувство разбитости;
— осиплость голоса, болезненность при глотании (редко);
— признаки острого ринита, ларингита, трахеита (в зависимости от возбудителя).
Физикальные признаки отсутствуют либо над легкими определяются жесткое дыхание и распространенные сухие хрипы. Температура тела — субфебрильная или нормальная.
При поражении бронхов среднего и мелкого калибров выдох может становиться удлиненым, хрипы — сухими и свистящими.
При появлении в бронхах секрета выслушиваются влажные мелкопузырчатые хрипы, которые, в отличие от пневмонии, менее звучные, не имеют четкой локализации и исчезают после покашливания.
В случае развития бронхоспазма присоединяются признаки бронхиальной обструкции:
— одышка при небольшой физической нагрузке;
— коробочный оттенок перкуторного звука;
— удлиненный выдох при
аускультации
;
— сухие высокотональные хрипы.
Среднетяжелое течение заболевания сопровождается значительно выраженным общим недомоганием, слабостью; характерны сильный сухой кашель с затруднением дыхания и одышкой; боль в нижних отделах грудной клетки и брюшной стенки, вызванная перенапряжением мышц при кашле. Постепенно кашель становится влажным с мокротой слизисто-гнойного или гнойного характера.
Над поверхностью легких выслушиваются жесткое дыхание, сухие и влажные мелкопузырчатые хрипы. В течение нескольких дней температура тела остается субфебрильной. Отсутствуют выраженные изменения состава периферической крови.
При преимущественном поражении бронхиол (см. «Острый бронхиолит» — J20) наблюдается, как правило, тяжелое течение болезни.
Острые симптомы заболевания становятся менее выраженнми к четвертому дню и при благоприятном исходе к седьмому дню полностью исчезают.
При остром бронхите с нарушением бронхиальной проходимости наблюдается тенденция к затяжному течению и переходу в хронический бронхит.
Отдельные клинические формы острого бронхита
Острый обструктивный бронхит
В начале болезни для клинической картины характерны симптомы респираторной вирусной инфекции: подъем температуры тела, катаральные изменения верхних дыхательных путей, нарушение общего состояния.
Выраженность и характер симптомов во многом варьируют в зависимости от возбудителя болезни.
Признаки экспираторного затруднения дыхания могут отмечаться в первый день заболевания или в процессе течения вирусной инфекции (на третий-пятый дни). Частота дыхания и продолжительность выдоха постепенно увеличиваются.
Дыхание становится шумным и свистящим. Это связано с тем, что по мере развития гиперсекреции, накопления секрета в просвете бронхов из-за одышки и лихорадки происходит изменение вязкостных свойств секрета — он «подсыхает». Это приводит к возникновению жужжащих (низких) и свистящих (высоких) сухих хрипов.
Поражение бронхов имеет распространенный характер и поэтому жесткое дыхание с сухими свистящими и жужжащими хрипами прослушивается одинаково над всей поверхностью грудной клетки. Хрипы могут быть слышны на расстоянии.
Начало заболевания такое же, как при ОРВИ. Позже развиваются экспираторная одышка с частотой дыхания 60-80 в минуту и кашель. При первом эпизоде данные симптомы отмечаются на 2-4-й день, при повторных — на 1-2-й день.
Для обструктивного бронхита типично преобладание симптоматики поражения крупных бронхов: свистящее дыхание, сухие, часто музыкальные хрипы. Для бронхиолита характерна более «влажная» картина: масса разлитых мелкопузырчатых хрипов.
Удлинение выдоха и свистящие звуки при значительном учащении дыхания могут ослабевать вплоть до полного исчезновения. В связи с этим при оценке обструкции следует ориентироваться на выраженность вздутия легких (перкуссия границ), частоту дыхания и степень втяжения «податливых» мест грудной клетки, а также на уровни Ро, и Рсо2.
Выраженная обструкция держится 1-4 дня (дольше при бронхиолите), полная нормализация состояния наступает через на 1-2 недели.
Рецидивирующий обструктивный бронхит (3 и более эпизодов острого обструктивного бронхита в течение года)
Обострение протекает с характерными для ОРВИ симптомами. Через 1-3 дня к данным симптомам присоединяется кашель (обычно сухой, более частый ночью). Кашель и хрипы (сухие или крупно- и среднепузырчатые) сохраняются дольше, чем при остром бронхите, иногда до 3-4 недель. Симптомы, их длительность и порядок появления имеют тенденцию повторяться при разных по этиологии ОРВИ. Выраженная обструкция не развивается, но часто выявляется скрытый бронхоспазм.
Диагностика
1. Диагноз «острый бронхит» выставляется клинически:
— при наличии тщательно собранного анамнеза, в том числе выявления курения, неблагоприятных факторов внешней среды и/или других предрасполагающих факторов;
— при наличии остро возникшего кашля, продолжающегося не более 3 недель, независимо от наличия мокроты;
— при отсутствии признаков пневмонии и хронических заболеваний легких (
ХОБЛ
, бронхиальной астмы), которые также могут быть причиной кашля;
— при отсутствии
рефлюкс-эзофагита
.
2. Проводятся физикальное обследование и аускультация.
3. При рентгенографии органов грудной клетки, как правило, выявляется усиление легочного рисунка и нечеткость корней легких. В случае присоединения бронхоспастического компонента появляются признаки «острого вздутия легких»: повышение прозрачности легочных полей, опущение купола диафрагмы.
Рентгенологическое исследование не показано если:
— острый кашель и выделение мокроты указывают на острый бронхит;
—
ЧСС
<100 уд./мин.;
— частота дыхания <24 вдохов/мин.;
— температура (оральная) <38о С (100,4 F).
4.
Спирометрия
не имеет решающего значения в диагностике острого бронхита, но может помочь в дифференциальной диагностике.
Лабораторная диагностика
1. Общий анализ крови. Изменения неспецифичны и зависят от типа возбудителя. В первые дни может наблюдаться лейкопения, для бактериального воспаления характерен нейтрофилез с умеренным сдвигом влево, незначительное повышение
СОЭ
.
2. Анализ мокроты: большое количество клеток слущенного эпителия, макрофаги, единичные эритроциты.
При присоединении бактериальной инфекции мокрота становится слизисто-гнойной, содержит большое количество нейтрофилов.
Рутинное, обязательное, плановое типирование возбудителя при неосложненном и нетяжелом течении острого бронхита не рекомендуется. Типирование возбудителя показано при затяжном течении острого бронхита. Применяется
ПЦР
, серологические (особенно в парных сыворотках крови, взятых с интервалом в 3 недели) методы исследования.
Дифференциальный диагноз
Наиболее важными в дифференциальной диагностике острого бронхита являются:
— пневмония;
— коклюш;
— бронхиальная астма;
— острый и хронический синуситы;
— милиарный туберкулез легких;
— инородное тело;
— эмфизема;
— синдром цилиарной дискинезии (например, синдром Картагенера );
— муковисцидоз.
Дифференциальная диагностика острого бронхита (WILLIAM J. HUESTON & ARCH G. MAINOUS III, 1998)
| Патологический процесс | Признаки и симптомы |
| Реактивные заболевания дыхательных путей | |
| Астма | Свидетельства обратимой обструкции дыхательных путей, даже при инфекции |
| Аллергический аспергиллез |
— Преходящие инфильтраты в легких — Эозинофилия в мокроте и в периферической крови |
| Профессиональные вредности | Симптомы выражены в течение рабочей недели, но имеют тенденцию к улучшению в выходные дни, праздники и каникулы |
| Хронический бронхит |
— Хронический ежедневный кашель с выделением мокроты в течение как минимум трех месяцев — Обычно встречается у курильщиков |
| Инфекция дыхательных путей | |
| Синусит |
— Заложенность и болезненность пазух — Выделения из носа |
| Простуда | Воспаление верхних дыхательных путей без бронхиальных хрипов |
| Пневмония | Характерные изменения на рентгенограмме грудной клетки |
| Другие причины | |
| Застойная сердечная недостаточность |
— Базилярные хрипы — Ортопноэ — Кардиомегалия — Свидетельство увеличения интерстициальной или альвеолярной жидкости на рентгенограмме грудной клетки — S 3 (ритм галопа) — Тахикардия |
| Рефлюкс-эзофагит | Симптомы ухудшаются в положении лежа Изжога |
| Бронхогенные опухоли |
— Конституционные признаки (потеря веса) — Кашель хронический, иногда с кровохарканьем |
| Синдромы аспирации |
— Обычно, связанны с конкретным событием, таким, например, как вдыхание дыма — Рвота — Снижение уровня сознания |
Дифференциальная диагностика между острым бронхитом и острой пневмонией
| Клинические признаки | Острый (простой) бронхит | Острая пневмония |
| Степень лихорадки | Ниже 38оС | Выше 38оС |
| Длительность лихорадки | Менее 3 дней | Более 3 дней |
| Характер кашля | Поверхностный, сухой, безболезненный | Глубокий, влажный, болезненный |
| Одышка | Нет | Есть |
| Цианоз | Нет | Есть |
| Участие вспомогательной мускулатуры в акте дыхания | Нет | Есть |
| Голосовое дрожание | Не изменено | Усилено |
| Укорочение перкуторного звука | Нет | Есть |
| Локальные мелкопузырчатые звучные хрипы | Нет | Есть |
| Крепитация | Нет | Есть |
| Бронхофония | Не изменена | Усилена |
Дифференциальная диагностика бронхообструктивного синдрома (БОС) аллергического и инфекционного генеза
(Ласица О.И., Ласица Т.С.)
|
Признаки |
Инфекция |
Аллергия |
| Эпидемиология | Контакт с больным ОРВИ | Контакт с бытовыми, пыльцевыми и другими аллергенами |
| Наследственность | Не отягощена | Наследственная предрасположенность к атопии |
| Клиника | Повышение температуры, интоксикация и другие признаки инфекционного процесса | Температура нормальная, интоксикация отсутствует |
| Стойкость клинических признаков БОС (кашель, тимпанит, сухие свистящие и разнокалиберные влажные хрипы) | Характерна цикличность патологического процесса | Типична лабильность клинических признаков в течение суток и в динамике наблюдения |
| Адаптация к бронхообструкции | Выражена дыхательная недостаточность | Достаточная адаптация к БОС |
| Длительность БОС | Чаще — 1-2 недели | Очень неопределенная, зависит от экспозиции и элиминации аллергена |
| Рецидивы | Редко, за исключением случаев персистенции вируса | Очень характерны |
| Иммунофлюоресцентное исследование носоглоточных смывов | Находят аллергены вирусов RS, парагриппа, аденовируса и др. | Чаще негативные |
| Рост титра антител к вирусам в реакциях РСК, РНГА | Характерен | Не характерен |
| Иммунологическое исследование | Может быть снижение клеточного иммунитета, повышение ЦИК | Повышение Ig E, может быть снижение Ig A, ЦИK чаще в норме |
| Эозинофилия | Не типична | Очень характерна |
| Кожные пробы с бытовыми и другими атопическими аллергенами | Негативны | Позитивны |
| Сенсибилизация к атопическим аллергенам в пробах in vitro | Отсутствует | Присутствует |
| Бронхиальная гиперчувствительность | Не типична | Типична |
| Инвазия глистами | Как в популяции | Бывает чаще |
Осложнения
Ателектазы
, дыхательная недостаточность.
Лечение
В период лихорадки показан постельный режим, обильное теплое питье (до 2,5 л в сутки), минеральная вода. Если лихорадка плохо переносится назначается прием
НПВС
или парацетамола.
При сухом надсадном кашле применяют противокашлевые средства. Более безопасным является назначение ненаркотических противокашлевых препаратов центрального (например, тусупрекс по 0,01-0,02 г 3-4 раза в сутки) и периферического (например, либексин по 0,1-0,2 г 3-4 раза в сутки) действия.
Эффективными средствами для улучшения отхождения мокроты выступают настой термопсиса (0,8 г на 200 мл по 1 столовой ложке 6-8 раз в сутки); мукалтин по 2-4 таблетки 3-4 раза в сутки; 3% раствор йодида калия (по 1 столовой ложке 6 раз в день).
При вязкой мокроте назначают муколитики — бромгексин (по 8 мг 3-4 раза в день в течение 7 дней), амброксол (по 30 мг 3 раза в сутки в течение 7 дней) и другие.
Осуществляются ингаляции с помощью парового или карманного ингалятора, длительность составляет 5 мин 3-4 раза в день в течение 3-5 дней. При снятии бронхоспазма применяются ингаляционные бета-адреномиметики (сальбутамол) или холиноблокаторы (атровент).
Не назначаются рутинно антигистаминные препараты.
Антибиотикотерапия острого бронхита показана при неэффективности симптоматической терапии в течение не менее 3-х дней, при среднетяжелом и тяжелом течении болезни (стойкая высокая лихорадка, отделение гнойной мокроты), а также у больных с сопутствующей хронической обструктивной болезнью легких. Предпочтение отдается пероральному пути приема антибиотиков (поскольку терапия острого бронхита проводится, как правило, на дому).
Обычно применяют аминопенициллины (ампициллин 0,5 г 4 раза в сутки, амоксициллин 0,25-0,5 г 3 раза в сутки) или макролиды (эритромицин 0,5 г 4 раза в сутки, сумамед 0,5 г 1 раз в сутки, рулид 150 мг 2 раза в сутки и другие).
В качестве антибиотиков второй линии используют доксициклин, цефалоспорины. Длительность терапии — 7-12 дней.
При нетипированном возбудителе предпочтение отдают антибиотикам активным в отношении грамположительной микрофлоры. Их назначают в дозах, аналогичных дозам при пневмониях.
С профилактической целью антибиотики при остром бронхите не назначают.
Противовирусная терапия: назначение интерферона и человеческого гамма-глобулина показано при доказанной вирусной этиологии.
Основные показания к выбору противокашлевых препаратов у детей
| Препараты (по механизму действия) | Основные показания к применению | Ограничения к назначению и противопоказания |
| Центрального действия (либексин, бронхолитин) | Сухой, навязчивый кашель, сопровождающийся болевым синдромом (сухой плеврит, коклюш и др.) | Продуктивный кашель. Ранний возраст ребенка. Продуктивный кашель у детей с поражением ЦНС. Инфекция нижних отделов дыхательных путей. Отек легких. Инородные тела. Аспирация |
| Увлажняющие | Непродуктивный характер кашля | Сухой плеврит. Инородные тела дыхательныфх путей. Аспирация жидкостей. Отек легких |
| Обволакивающие | Непродуктивный кашель при острой респираторной инфекции, ангине, обострении тонзиллита, фарингите и т.д. | Нет |
| Местноанестезирующие | Проведение медицинских манипуляций на дыхательных путях | Все другие ситуации |
| Отхаркивающие | Заболевания верхних отделов дыхательных путей. Инфекционно-воспалительные заболевания нижних отделов дыхательных путей у детей старше 3 лет, кашель, ассоциированный с бронхоспазмом (в сочетании с бронхолитиками и противовоспалительными препаратами) | Продуктивный кашель. Ранний возраст ребенка. Высокий риск развития аспирации любой этиологии. Отек легких |
| Муколитики | Кашель, обусловленный трудностью отхождения вязкой, густой мокроты из дыхательных путей | Бронхоспазм |
| Препараты на основе гвайфенезина (колдрекс-бронхо, туссин, робитуссин — микстура от кашля) | Кашель, обусловленный трудностью отхождения вязкой, густой мокроты из дыхательных путей | Возраст до 3 лет |
| Антигистаминные | Аллергический отек слизистой носо- и ротоглотки, бронхорея | Все другие ситуации |
| Комбинированные препараты (лорейн, гексапневмин) | Острая респираторная (респираторно-вирусная) инфекция с высокой температурой и кашлем, обусловленным раздражением слизистой верхних отделов дыхателшьных путей, выраженным ринитом и т.д. | Непродуктивный кашель при инфекционных и неинфекционных заболеваниях нижних отделов дыхательных путей. Бронхоспазм. Отек легких. Инородные тела. Аспирация |
| Комбинированные препараты (трисолван, солутан) | Бронхоспазм | Все другие ситуации |
Прогноз
При неосложненном остром бронхите прогноз благоприятный. В случае осложненного острого бронхита прогноз зависит от характера осложнения.
Рецидивирующий обструктивный бронхит (РОБ)
Термин рецидивирующего острого бронхита используется при диспансерном наблюдении больных до выяснения причины рецидивирования воспаления бронхов. Трансформация РОБ в бронхиальную астму у детей составляет от 2 до 5% (по некоторым данным до 10%). Фактором риска развития трансформации является скрытый бронхоспазм, выявляемый почти у половины детей с РОБ с помощью инструментальных методов диагностики.
Госпитализация
Показания к госпитализации при развитии бронхита у детей:
— дети первых месяцев жизни;
— затяжные бронхиты и осложненные формы;
— дети с тяжелыми сопутствующими заболеваниями в фазе декомпенсации;
— бронхиолиты, облитерирующие бронхиолиты;
— социальные показания.
Госпитализации подлежат взрослые пациенты с выраженной дыхательной недостаточностью на фоне обструкции, интоксикации.
Профилактика
1. Соблюдение правил личной гигиены (частое мытье рук, минимизация контактов глаза-руки, нос-руки, т.к. большинство вирусов передается именно таким путем).
2. Устранение возможного этиологического фактора острого бронхита (загазованность и запыленность рабочих помещений, переохлаждение, хроническая и очаговая инфекция в дыхательных путях, курение, злоупотребление алкоголем и прочее).
3. Повышение сопротивляемости организма к инфекции (закаливание, витаминизация пищи).
4. Ежегодная противогриппозная вакцинация.
Информация
Источники и литература
-
Joseph Coats, Lewis K. Sutherland A Manual Of Pathology, Longmans, Green, And Co., 1900
-
Российский терапевтический справочник /под редакцией акад.РАМН Чучалина А.Г., 2007
-
Справочник по пульмонологии/под ред. Чучалина А.Г., Ильковича М.М., М.: ГЭОТАР-Медиа, 2009
-
«Acute Bronchitis» William J. Hueston, Arch G. Mainous III, American Family Physician journal, 1998 Mar 15; 57(6):1270-1276
-
«Acute bronchitis» Graham Worrall, Canadian Family Physician journal, 2008 February; 54(2): 238–239
-
«Противокашлевая терапия: рациональный выбор»Самсыгина Г.А., журнал «В мире лекарств», №2, 1999
-
http://rsmu.ru/8633.html
- «Бронхиты и бронхиолиты. Острые обструктивные состояния дыхательных путей у детей» Научно-информационный материал, Российский национальный
исследовательский медицинский университет имени Н. И. Пирогова, 2011 —
- «Бронхиты и бронхиолиты. Острые обструктивные состояния дыхательных путей у детей» Научно-информационный материал, Российский национальный
-
http://guideline.gov
- «Management of uncomplicated acute bronchitis in adults», Southfield (MI): Michigan Quality Improvement Consortium, 2010 May —
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Бронхит
Бронхит — заболевание, при котором воспаляется слизистая оболочка бронхов. Проявляется сильным кашлем и болью в груди.
СОДЕРЖАНИЕ
Механизм развития бронхита
Что такое бронхит
Бронхи — ветвистые, похожие на крону дерева дыхательные пути, по которым воздух поступает в лёгкие.
Бронхи бывают крупными (такие образуют ствол бронхиального древа) и мелкими (как веточки). Маленькие бронхи ведут поток воздуха к альвеолам — похожей на гроздья винограда ткани лёгких, где происходит основной газообмен.
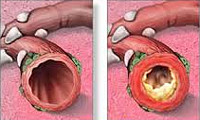
Воспаление слизистой оболочки или всей толщи стенки бронхов называется бронхитом. При этом заболевании бронхи отекают и выделяют много слизи — мокроты.
В некоторых случаях просвет бронхов может не только «забиться» мокротой, но и сузиться — так возникает обструкция. Из-за неё воздух не может свободно проходить по бронхам, и больному становится трудно дышать.
Больше всего бронхиту подвержены дети дошкольного возраста, так как они часто заражаются различными вирусными инфекциями. Основной пик заболеваемости бронхитом приходится на осенне-зимний период.
Виды бронхита
По течению бронхит делится на острый и хронический.
Об остром бронхите говорят, когда кашель длится не больше месяца.
Хроническим бронхитом называют затяжную форму заболевания. Обострение хронического бронхита может длиться от 1 до 3 месяцев и повторяться несколько раз в год.
Также бронхиты делятся по причине, локализации поражения бронхов, типу воспаления, осложнениям и наличию обструкции — сужения просвета дыхательных путей.
По причине:
- инфекционный — связан с проникновением бактерии или вируса;
- неинфекционный — связан с аллергическими, химическими или другими факторами.
По локализации:
- проксимальный — воспаление крупных бронхов;
- дистальный — воспаление мелких бронхов.
По типу воспаления:
- катаральный — мокрота прозрачная;
- гнойный — мутная зеленоватая и желтоватая мокрота с гноем;
- гнойно-некротический — мокрота с примесью крови, которая появляется при разрушении слизистой оболочки бронхов.
По наличию осложнений:
- осложнённый — с присоединением другой инфекции или патологии;
- неосложнённый — без факторов, отягчающих течение заболевания.
По нарушению проходимости бронхов:
- обструктивный — с сужением просвета бронхов;
- необструктивный — без сужения просвета бронхов.
Причины бронхита
Причины инфекционного бронхита
Чаще всего причиной бронхита становятся острые респираторные вирусные инфекции (ОРВИ). Они могут быть связаны с теми же вирусами, которые вызывают простуду и грипп.
Бактериальный бронхит встречается реже. Его могут вызвать стрептококки, пневмококки и стафилококки. В некоторых случаях бактериальный бронхит присоединяется к вирусной форме болезни в виде осложнения.
Инфекционные агенты — возбудители бронхита — передаются воздушно-капельным путём при тесном контакте с больными людьми. При кашле и чихании они распространяются аэрозольно — на расстояние до 3 метров. Кроме того, патогены могут оставаться на тканях, посуде, детских игрушках и других бытовых предметах, если с ними контактировал заражённый человек.
При чихании частички слюны и носовой слизи разлетаются на расстояние в 2–3 метра
Причины неинфекционного бронхита
Неинфекционный бронхит часто наблюдается у курильщиков и сотрудников производств, которые вдыхают различную пыль и пары, а также у аллергиков. Если устранить главный раздражитель бронхов, заболевание довольно быстро проходит.
Возможные причины неинфекционного бронхита:
- табачный дым — как при непосредственном, так и при пассивном курении;
- химические испарения — аммиак, хлор, пары лакокрасочных изделий и другие;
- производственная пыль — древесная, зерновая, текстильная;
- различные аллергены — пыльца, плесень, пылевой клещ, шерсть животных.
Механизм развития бронхита
Инфекционный бронхит начинает развиваться тогда, когда вирус или бактерия попадает на слизистую оболочку (эпителий) бронхов. Инфекционный агент внедряется в неё, размножается и повреждает клетки.
Иммунная система реагирует на вторжение, и в бронхи с током крови перемещаются иммунные клетки. Они уничтожают вирус вместе с клетками эпителия, которые были заражены, а также запускают воспалительный процесс. Воспаление приводит к отёку и заставляет слизистую оболочку выделять больше слизи для защиты — так появляется мокрота.
Неинфекционный бронхит возникает, когда в бронхи попадают частицы, раздражающие эпителий: дым, пыль, аллергены.
Причиной воспаления бронхов может быть раздражение слизистой оболочки различной пылью, химическое повреждение клеток эпителия или аллергическая реакция.
Симптомы бронхита
Главный симптом любого бронхита — кашель. Сначала он может быть сухим, но через несколько дней появляется мокрота, откашливание которой может сопровождаться болью в груди. При сужении (обструкции) дыхательных путей появляется одышка.
Обструкция — сужение просвета бронхов
Инфекционный бронхит часто сопровождается синдромом интоксикации. Он возникает, когда патогенные микроорганизмы начинают выделять в кровь продукты своей жизнедеятельности — токсины, на которые организм реагирует общим воспалением.
Основные симптомы интоксикации при бронхите:
- слабость,
- озноб,
- боль в мышцах и суставах,
- головная боль,
- повышенная температура (свыше 37–38 °С).
Лечение синдрома интоксикации — симптоматическое, его назначает врач.
Отличия бронхита и трахеита
Трахеит — воспаление слизистой оболочки трахеи. Это основной дыхательный путь, соединяющий нос, рот и лёгкие. Из трахеи в каждое лёгкое отходят бронхи. Так, если считать все бронхи кроной дерева, то трахея — его ствол.
Трахеит и бронхит практически идентичны по симптомам, а также часто сочетаются (трахеобронхит).
При трахеите боль от кашля возникает не по всей области груди, а ровно посередине — за грудиной. Сам кашель получается более сильным и «лающим», чем при бронхите.
Отличить трахеит от бронхита может врач с помощью фонендоскопа и после сбора анамнеза.
Отличия бронхита от пневмонии
В целом симптомы инфекционной пневмонии и бронхита схожи, но не одинаковы.
Начало пневмонии обычно внезапное, без предварительных признаков в виде боли в горле, насморка или кашля.
Также при воспалении лёгких появляются хрипы и одышка. Дыхание может быть болезненным и затруднённым, в некоторых случаях снижается уровень кислорода в крови.
Чтобы отличить воспаление лёгких от бронхита, врач может назначить рентген или КТ грудной клетки.
Отличия бронхита от коклюша
Коклюш — заболевание, которое вызывает бактерия Bordetella pertussis. От бронхита болезнь отличается навязчивым першением в горле и приступообразным кашлем, иногда — с последующей рвотой. Температура, как и при бронхите, повышается до 37–38 °C. Заболевание длится от 7 недель до 3 месяцев.
При подозрении на коклюш врач может назначить прицельные исследования.
145.0. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 6 дней

19.38. Соскоб (+450 ₽) 
Соскоб (+450 ₽) Кач. 2 дня

20.88. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 8 дней

50.83.1295. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

Осложнения бронхита
Пневмония
Без лечения острый инфекционный бронхит может перейти в пневмонию — воспаление лёгких, а если точнее — альвеол.
Альвеолы — основная ткань лёгких, в которой происходит газообмен: всасывание в кровь кислорода и выделение углекислого газа. Если альвеолы воспалены, их функции нарушаются.
Заболевание часто сопровождается высокой температурой (выше 38 °С), кашлем и снижением концентрации кислорода в крови. Пневмония опасна из-за тяжёлого течения и часто требует госпитализации.
Сепсис
В некоторых случаях, например при иммунодефиците или тяжёлом течении без лечения, инфекционный бронхит может привести к сепсису — заражению крови. При сепсисе патогены распространяются по всему организму и провоцируют воспаление в других органах.
Эмфизема
Хронический бронхит при длительном течении может привести к постоянной обструкции и изменению слизистой оболочки бронхов. Это, в свою очередь, может стать причиной эмфиземы — тяжёлого хронического заболевания, которое постепенно «растягивает» ткань лёгких. Альвеолы теряют свою эластичность и раздуваются, будто постоянно находятся в фазе вдоха, а затем начинают разрушаться.
Хроническая обструктивная болезнь лёгких
Сочетание хронического обструктивного бронхита и эмфиземы называют хронической обструктивной болезнью лёгких (ХОБЛ). Из-за неё человеку становится очень трудно дышать, и чаще всего состояние неуклонно прогрессирует.
Бронхиальная астма
Если бронхит хронический и он вызван аллергией, на его фоне может развиться бронхиальная астма.
При астме бронхи отекают из-за повышенной чувствительности к аллергену и их просвет сужается. Во время астматического приступа возникает спазм мышц дыхательных путей, просвет бронхов становится совсем маленьким и больной теряет способность свободно дышать — начинается удушье.
Диагностика бронхита
Диагноз ставит врач-терапевт или пульмонолог на основании осмотра, прослушивания лёгких фонендоскопом и жалоб пациента. Чтобы конкретизировать заболевание, врачу также важно знать, как давно возникли симптомы и как часто они появляются за год.
Также для уточнения диагноза могут потребоваться лабораторные исследования: клинический анализ крови, анализ мокроты для определения возбудителя, биохимия крови с маркерами воспаления, показателями печени и почек для оценки общего состояния, рентген грудной клетки.
3.9.1. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

1.50. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) Колич. 1 день

1.1. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

1.39. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) Колич. 1 день

16.4. 
1 день

Лечение бронхита
Лечение бронхита зависит от причины его возникновения, длительности и степени тяжести.
Лечение острого бронхита
Острый инфекционный бронхит в большинстве случаев можно лечить дома. Рекомендуется постельный режим, отдых, полноценное питание и обильное питьё.
Если мокрота слишком вязкая и плохо отходит, врач может прописать отхаркивающие средства. При выраженной интоксикации и лихорадке назначают противовоспалительные и жаропонижающие препараты.
При необходимости бактериальный бронхит лечат антибиотиками, вирусный — противовирусными лекарствами.
Антибиотики не убивают вирусы, но в некоторых случаях доктор может назначить их, чтобы предотвратить присоединение бактериальной инфекции.
В случае сужения просвета бронхов могут также назначить бронхорасширяющие ингаляторы.
При остром неинфекционном бронхите необходимо устранить причину его возникновения — это может быть курение, вредные испарения, контакт с пылью или химикатами.
Если причиной бронхита стала аллергическая реакция, рекомендованы антигистаминные препараты, регулярная влажная уборка и очистка воздуха в помещении.
Лечение хронического бронхита
При хроническом бронхите назначается поддерживающая терапия препаратами, которые расширяют просвет бронхов, снимают воспаление и отёк. Также важен отказ от вредных привычек, особенно от курения.
Своевременное лечение помогает облегчить симптомы и предотвратить или замедлить развитие болезни.
Прогноз при бронхите
Острый бронхит длится недолго — от 2 до 4 недель, если следовать назначениям доктора и принимать необходимые лекарства.
Хронический бронхит длится годами. При соблюдении рекомендаций врача ремиссия болезни может быть длительной, однако не исключены периодические обострения.
Полностью вылечить хронический бронхит нельзя.
Профилактика бронхита
Профилактика бронхита включает своевременное лечение ОРВИ, ОРЗ, гриппа и других респираторных заболеваний, чтобы не допустить их распространения на нижние дыхательные пути.
Также следует отказаться от курения (как активного, так и пассивного), защищать нос и рот при загрязнении воздуха, контакте с химикатами, зерновой, тканевой и другой пылью, проводить регулярную влажную уборку дома.
Частые вопросы
Перед лечением бронхита необходимо установить его причину: проконсультироваться у врача, пройти осмотр и сдать анализы.
Как правило, бронхит можно лечить дома. При инфекционной природе заболевания врач может назначать жаропонижающие, отхаркивающие средства, а также противовирусные препараты или антибиотики.
При неинфекционном бронхите важно установить и устранить его причину. Это может быть табачный дым, аллергены, пыль или химикаты.
Важно! Не следует принимать лекарства самостоятельно, без назначения врача. Неправильное лечение может не только усугубить болезнь, но и спровоцировать другие патологии, которые ухудшат состояние больного.
Основные симптомы бронхита включают кашель с мокротой, боль в грудной клетке, иногда одышку. При инфекционном бронхите также повышается температура, появляются головная боль, ломота в мышцах и суставах, озноб.
Трахеит — воспаление слизистой оболочки трахеи.
В отличие от бронхита, при трахеите боль от кашля возникает не по всей области груди, а ровно посередине — за грудиной.
Сам кашель получается более сильным и «лающим», чем кашель при бронхите.
Отличить трахеит от бронхита может врач с помощью фонендоскопа и после сбора анамнеза.
Заразен только инфекционный бронхит.
Вирусы и бактерии передаются воздушно-капельным путём от человека к человеку, а также могут оставаться на ткани, посуде и бытовых предметах, с которыми контактировал больной.
При кашле и чихании, если заражённый человек не прикрывает нос и рот, патогены распространяются аэрозольно на 2–3 метра вместе с частичками слюны и носовой слизи.
С острым инфекционным бронхитом можно гулять, если у больного нет высокой температуры. Однако следует избегать людных мест, чтобы никого не заразить и не заразиться каким-либо ещё патогеном.
Также не рекомендуется давать физическую нагрузку на организм: учащённое дыхание провоцирует приступы кашля.
В случае аллергического бронхита, вызванного пыльцой растений, от прогулок желательно отказаться до тех пор, пока период цветения не пройдёт.
Острый инфекционный бронхит проходит за 2–3 недели при соблюдении рекомендаций врача и приёме назначенных лекарств.
Неинфекционный бронхит может длиться до тех пор, пока его первопричина не будет устранена. К распространённым причинам неинфекционного бронхита относятся табачный дым, химические испарения, промышленная пыль и различные аллергены.
Хронический бронхит вылечить нельзя. Чаще всего больным требуется постоянная терапия. Ремиссия при хронической форме болезни может длиться месяцами, если следовать указаниями доктора, однако периодически всё равно будут возникать обострения.
Информацию проверил
врач-эксперт
Информацию проверил врач-эксперт
Денис Банный
Врач акушер-гинеколог
Оцените статью:
Полезная статья? Поделитесь в социальных сетях:
ВАЖНО
Информация из данного раздела не может служить достаточным основанием для постановки диагноза или назначения лечения. Решение об этом должен принимать врач на основании всех имеющихся у него данных.
Вам может быть интересно
Вам телеграм.
Telegram-канал,
которому, на наш взгляд,
можно доверять
Бронхит: причины появления, классификация, симптомы, диагностика и способы лечения.
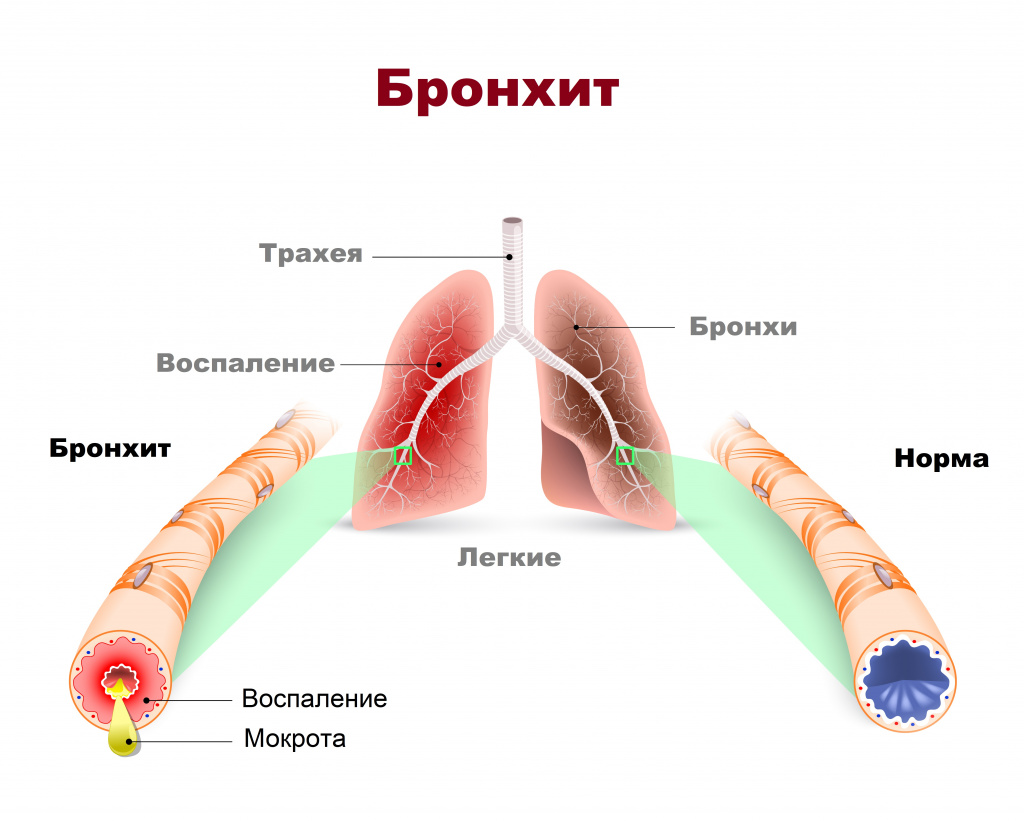
Определение
Бронхит – это воспаление слизистой оболочки бронхов. Основная жалоба больных бронхитом – кашель с мокротой, который может быть изнуряющим, доставлять немалый дискомфорт как днем, так и в ночное время.
Острый бронхит часто развивается после перенесенной простуды или других респираторных инфекций.
Хронический бронхит — более серьезное состояние, он представляет собой постоянное раздражение или воспаление слизистой оболочки бронхов и может приводить к серьезному нарушению функции дыхания.
Чаще всего бронхит имеет вирусную или бактериальную этиологию. Существуют факторы риска, наличие которых увеличивает вероятность заболеть бронхитом:
- Слабая иммунная система. В группу риска входят пожилые и люди с хроническими или острыми заболеваниями, а также младенцы и маленькие дети.
- Курение, в том числе пассивное.
- Работа с веществами, оказывающими раздражающее воздействие на ткань бронхов.
- Проживание или длительное пребывание на экологически неблагоприятной территории.
- Желудочный рефлюкс (то же самое, что и гастроэзофагеальный рефлюкс, или гастроэзофагеальная рефлюксная болезнь). Повторяющиеся приступы сильной изжоги могут раздражать слизистую дыхательных путей.
Классификация заболевания
Бронхит делится на два основных типа:
- острый, когда кашель длится не более 30 дней;
- хронический, когда кашель с выделением мокроты продолжается более 1-3 месяцев в году в течение двух лет и более.
Острый бронхит различается
По причине появления:
- острый инфекционный бронхит (вирусный, бактериальный, смешанный);
- острый неинфекционный бронхит, вызываемый химическими и физическими факторами.
По локализации воспаления:
- проксимальный – с поражением крупных бронхов;
- дистальный – с поражением мелких бронхов;
- острый бронхиолит — с воспалением самых мелких бронхов диаметром около 2 мм.
По характеру воспаления:
- катаральный – мокрота состоит из слизи, без примеси гноя;
- гнойный – мокрота зеленоватая (желто-зеленая, вязкая), с гноем;
- гнойно-некротический – в мокроте могут появляться прожилки крови (алого или бурого цвета) из-за некроза, то есть распада слизистой оболочки бронхов.
По клинической картине:
- обструктивный бронхит – характеризуется сужением просвета бронхов вследствие воспаления. Чаще возникает у детей, помимо кашля сопровождается одышкой (чувством нехватки воздуха, как правило, с учащением дыхания), затрудненным дыханием;
- необструктивный бронхит – протекает легче, основной симптом – кашель с мокротой.
Хронический бронхит разделяется
По характеру воспаления:
- катаральный;
- гнойный.
По фазе заболевания:
- обострение;
- ремиссия – ослабление или исчезновение симптомов заболевания.
Симптомы бронхита
Основным симптомом бронхита является кашель. В начале болезни он может быть сухим, надсадным, затем появляется мокрота. Важно обращать внимание на ее цвет — появление зеленоватой мокроты свидетельствует о присоединении бактериальной инфекции и осложнении процесса, который может привести к частичному разрушению ткани бронхов.
Громкие хрипы, которые могут быть слышны даже на расстоянии, характерны для обструктивного бронхита.
Температура тела, как правило, субфебрильная (не выше 37,5°С), однако при присоединении бактериальной инфекции может повышаться до 38°С.
К другим симптомам бронхита относят потливость, слабость и ломоту в теле, снижение аппетита, чувство стеснения и боль в грудной клетке, головные боли, заложенность носа.
Особую опасность бронхит представляет для детей дошкольного возраста. У них повышен риск возникновения обструктивного бронхита, когда бронхи сужаются очень сильно (спазмируются) и блокируются мокротой.
Ребенок не может откашляться и нормально дышать, такое состояние возникает внезапно, на фоне очередного приступа кашля. Для снятия спазма гладкой мускулатуры используют ингаляторы с бронхорасширяющими препаратами, которые назначает врач-педиатр.
Диагностика бронхита
Диагноз ставится на основании жалоб больного. Важное значение имеет история заболевания, давность появления симптомов и частота их повторения в течение года.
При осмотре врач проводит аускультацию легких — выслушивает легкие через фонендоскоп. Для постановки диагноза могут понадобиться следующие лабораторные и диагностические обследования:
- Клинический анализ крови с развернутой лейкоцитарной формулой.
Общий белок (в крови) (Protein total)
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок.
Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР.
Краткая характеристика определяемого вещества Общий бе�…
С-реактивный белок (СРБ, CRP)
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме.
Синонимы: Анализ крови на СРБ; С-реактивн�…
Креатинин (в крови) (Creatinine)
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat.
Краткая характеристика определя�…
Калий, натрий, хлор в сыворотке крови (К+, Potassium, Na+, Sodium, Сl-, Chloride, Serum)
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl.
Краткая характеристика определяемых �…
Кальций общий (Ca, Calcium total)
Общий кальций – это основной компонент костной ткани и важнейший биогенный элемент, обладающий важными структурными, метаболическими и регуляторными функция�…
ЭКГ без расшифровки
ЭКГ представляет собой исследование, в основе которого — регистрация биопотенциалов сердца. Применяется для диагностики функциональной активности миокарда.
К каким врачам обращаться
Лечением бронхита занимаются
врачи-терапевты
,
педиатры
и
пульмонологи
.
При подозрении на желудочный рефлюкс может потребоваться консультация
врача-гастроэнтеролога
; при присоединении кардиологических проблем у пожилых пациентов и пациентов с хроническим бронхитом —
врача-кардиолога
.
Лечение бронхита
Лечение бронхита начинается с ограничения нагрузок, больному рекомендован полупостельный режим.
Важно пить не менее 2–3 литров жидкости в сутки для уменьшения интоксикации и разжижения мокроты.
Необходимо следить за тем, чтобы воздух в помещении, где находится больной, был достаточно влажным. Дело в том, что сухой воздух высушивает слизистую оболочку дыхательных путей и, как следствие, – провоцирует приступы кашля.
Медикаментозная терапия включает курс антигистаминных препаратов для уменьшения отека слизистой, при влажном кашле назначают препараты, разжижающие мокроту и стимулирующие откашливание, при сухом кашле – препараты, оказывающие местноанестезирующее действие на кашлевые рецепторы. При выявлении обструктивного бронхита применяют ингаляционные бронхорасширяющие препараты. При тяжелой обструкции, особенно у больных хроническим бронхитом, могут понадобиться глюкокортикостероиды в виде ингаляций.
При выявлении бактериального инфекционного процесса врач назначит антибактериальную терапию, подобрав необходимый препарат, дозу и продолжительность лечения.
Необходимо помнить, что вирусные простудные инфекции не лечат антибиотиками. Признаками бактериальной инфекции, которые должен обязательно оценить врач, являются усиление одышки, появление зеленоватой мокроты, лихорадка более 3 дней.
После нормализации температуры тела врач может рекомендовать лечебный массаж, физиотерапию, лечебную физкультуру.
Осложнения
Осложнения дыхательной системы:
- Пневмония – воспаление ткани легких. Характеризуется повышением температуры тела, кашлем, болью в грудной клетке. Заболевание зачастую требует госпитализации.
- Бронхиолит – в основном возникает у маленьких детей на фоне вирусной инфекции. Характеризуется воспалением мелких бронхиол, дальних отделов бронхов. Симптомами являются нарастание одышки, затрудненное частое дыхание, хриплый кашель.
- Бронхоэктатическая болезнь – необратимое расширение просвета бронхов. В основном является осложнением рецидивирующего или хронического бронхита. Характеризуется кашлем с гнойным отделяемым.
Другие осложнения:
- Миокардит, перикардит и эндокардит – инфицирование оболочек сердечной мышцы. Общими симптомами для всех трех состояний будут лихорадка, повышенная слабость, одышка. Могут быть перебои в работе сердца и боль в грудине.
- Гломерулонефрит – инфекционное воспаление почечной ткани. Может проявляться лихорадкой, отеками, кровью в моче.
- Васкулиты – воспаление сосудов — как поверхностных, так глубоких. Кожная форма выражается мелкоточечной красной сыпью по всему телу, температурой, может присоединяться боль в суставах. При поражении сосудов внутренних органов клиническая картина зависит от места поражения.
Данные состояния требуют лечения в условиях стационара. Нелегочные осложнения возникают редко, при тяжелом течении бронхита, у ослабленных пациентов или у детей.
Своевременно начатое лечение бронхита и корректно подобранная терапия помогают снизить риск возникновения подобных осложнений.
Профилактика бронхита
С профилактической целью рекомендовано устранить все факторы, вызывающие раздражение слизистой оболочки бронхов.
В первую очередь речь идет о сигаретном дыме. Он опасен как для самого курильщика, так и для окружающих его людей.
Пыльные, плохо вентилируемые помещения, работа в холодных помещениях, пересушенный воздух – устранение этих факторов снижает риск развития бронхита.
При наличии в доме или на работе кондиционера необходимо следить за своевременной сменой фильтров.
При частых бронхитах, особенно у детей, врачи рекомендуют занятия плаванием.
Источники:
- Клинические рекомендации «Хронический бронхит». Взрослые. Разраб.: Российское респираторное общество – 2021.
- Зайцев А.А. Острый бронхит: клинические рекомендации. Медицинский совет. 2020;(17):27-32. doi: 10.21518/2079-701X-2020-17-27-32
- Клинические рекомендации «Бронхит». Дети. Разраб.: Союз педиатров России, Межрегиональная ассоциация по клинической микробиологии и антимикробной химиотерапии, Российское респираторное общество – 2021.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
2410
05 Марта
-
13068
01 Марта
-
13065
23 Февраля
Похожие статьи
Токсокароз
Токсокароз: причины появления, симптомы, диагностика и способы лечения.
Туляремия
Туляремия: причины появления, симптомы, диагностика и способы лечения.
Рак легкого
Рак легкого: причины появления, симптомы, диагностика и способы лечения.