From Wikipedia, the free encyclopedia
| Sciatic nerve | |
|---|---|
Right gluteal region, showing surface markings for arteries and sciatic nerve |
|
| Details | |
| Pronunciation | |
| From | Lumbar and sacral plexus (L4-S3) |
| To | Tibial and common fibular nerve |
| Innervates | Lateral rotator group (except piriformis and quadratus femoris) and the posterior compartment of thigh |
| Identifiers | |
| Latin | Nervus ischiadicus |
| MeSH | D012584 |
| TA98 | A14.2.07.046 |
| TA2 | 6569 |
| FMA | 19034 |
| Anatomical terms of neuroanatomy
[edit on Wikidata] |
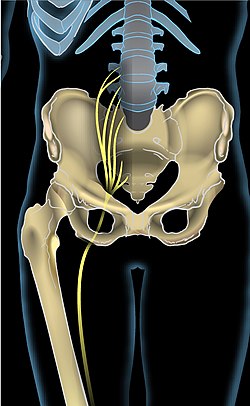
The sciatic nerve, also called the ischiadic nerve, is a large nerve in humans and other vertebrate animals which is the largest branch of the sacral plexus and runs alongside the hip joint and down the lower limb. It is the longest and widest single nerve in the human body, going from the top of the leg to the foot on the posterior aspect. The sciatic nerve has no cutaneous branches for the thigh. This nerve provides the connection to the nervous system for the skin of the lateral leg and the whole foot, the muscles of the back of the thigh, and those of the leg and foot. It is derived from spinal nerves L4 to S3. It contains fibers from both the anterior and posterior divisions of the lumbosacral plexus.
Structure[edit]
In humans, the sciatic nerve is formed from the L4 to S3 segments of the sacral plexus, a collection of nerve fibres that emerge from the sacral part of the spinal cord. The lumbosacral trunk from the L4 and L5 roots descends between the sacral promontory and ala and the S1 to S3 roots emerge from the ventral sacral foramina. These nerve roots unite to form a single nerve in front of the piriformis muscle. The nerve passes beneath piriformis and through the greater sciatic foramen, exiting the pelvis.[1]: 422–4 From here, it travels down the posterior thigh to the popliteal fossa. The nerve travels in the posterior compartment of the thigh behind (superficial to) the adductor magnus muscle, and is itself in front of (deep to) the long head of the biceps femoris muscle. At the popliteal fossa, the nerve divides into its two branches:[1]: 532
- The tibial nerve, which travels down the posterior compartment of the leg into the foot
- The common fibular nerve (also called the common peroneal nerve), which travels down the anterior and lateral compartments of the leg into the foot
The sciatic nerve is the largest nerve in the human body.[1]: 422–4 [2][3]
3D still showing Sciatica.
Development[edit]
|
|
This Section needs attention from an expert in Biology or Anatomy. The specific problem is: Adequate information with reliable citations is not available. WikiProject Biology or WikiProject Anatomy may be able to help recruit an expert. (February 2023) |
|
|
This section needs expansion. You can help by adding to it. (March 2014) |
Function[edit]
The sciatic nerve supplies sensation to the skin of the foot, as well as the entire lower leg (except for its inner side). Sensation to skin to the sole of the foot is provided by the tibial nerve, and the lower leg and upper surface of the foot via the common fibular nerve.[1]: 422–4
The sciatic nerve also innervates muscles. In particular:[1]: 422–4
- Via the tibial nerve, the muscles in the posterior compartment of the leg and sole of the foot (plantar aspect).[a]
- Via the common fibular nerve, the muscles in the anterior and lateral compartments of the leg.[b]
Clinical significance[edit]
Sciatica[edit]
Pain caused by a compression or irritation of the sciatic nerve by a problem in the lower back is called sciatica. Common causes of sciatica include the following lower back and hip conditions: spinal disc herniation, degenerative disc disease, lumbar spinal stenosis, spondylolisthesis, and piriformis syndrome.[4] Other acute causes of sciatica include coughing, muscular hypertension, and sneezing.[5]
Injury[edit]
Sciatic nerve injury occurs between 0.5% and 2.0% of the time during a hip replacement.[6] Sciatic nerve palsy is a complication of total hip arthroplasty with an incidence of 0.2% to 2.8% of the time, or with an incidence of 1.7% to 7.6% following revision.[7] Following the procedure, in rare cases, a screw, broken piece of trochanteric wire, fragment of methyl methacrylate bone cement, or of a Burch-Schneider antiprofusio cage can impinge on the nerve; this can cause sciatic nerve palsy which may resolve after the fragment is removed and the nerve freed. The nerve can be surrounded in oxidized regenerated cellulose to prevent further scarring. Sciatic nerve palsy can also result from severe spinal stenosis following the procedure, which can be addressed by spinal decompression surgery.[6][8] It is unclear if inversion therapy is able to decompress the sacral vertebrae; it may only work on the lumbar aspects of the sciatic nerves.
Sciatic nerve injury may also occur from improperly performed injections into the buttock, and may result in sensory loss.[9]: 66
Other disease[edit]
Bernese periacetabular osteotomy resulted in major nerve deficits in the sciatic or femoral nerves in 2.1% of 1760 patients, of whom approximately half experienced complete recovery within a mean of 5.5 months.[10]
Sciatic nerve exploration can be done by endoscopy in a minimally invasive procedure to assess lesions of the nerve.[11] Endoscopic treatment for sciatic nerve entrapment has been investigated in deep gluteal syndrome. Patients were treated with sciatic nerve decompression by resection of fibrovascular scar bands, piriformis tendon release, obturator internus, or quadratus femoris or by hamstring tendon scarring.[12]
Anesthetic[edit]
Signals from the sciatic nerve and its branches can be blocked, in order to interrupt transmission of pain signal from the innervation area, by performing a regional nerve blockade called a sciatic nerve block.
Society and culture[edit]
According to Jewish law, the sciatic nerve (Hebrew: Gid hanasheh) may not be eaten by Jews, to commemorate Jacob’s injury in his struggle with an angel.[13]
Additional images[edit]
-
Sciatic nerve.
-
Structures surrounding left hip-joint.
-
Nerves of the right lower extremity. Posterior view.
-
Sciatic nerve.
-
Sciatic nerve.
-
Sciatic nerve.
See also[edit]
- Lesser sciatic notch
- Greater sciatic notch
Notes[edit]
- ^ Namely the flexor hallicus longus, flexor digitorum longus, tibialis posterior and popliteus of the deep part of the compartment, and the gastrocnemius, soleus and plantaris of the superficial part of the compartment.
- ^ Namely the tibialis anterior, extensor hallucis longus, extensor digitorum longus, and fibularis tertius (peroneus tertius) of the anterior compartment, and the Fibularis longus and brevis of the lateral compartment.
References[edit]
This article incorporates text in the public domain from page 960 of the 20th edition of Gray’s Anatomy (1918)
- ^ a b c d e Drake, Richard L.; Vogl, Wayne; Tibbitts, Adam W.M. Mitchell; illustrations by Richard; Richardson, Paul (2005). Gray’s anatomy for students. Philadelphia: Elsevier/Churchill Livingstone. ISBN 978-0-8089-2306-0.
- ^ «What Is Sciatica?». WebMD. Medically Reviewed by Tyler Wheeler. Retrieved 12 May 2022.
{{cite web}}: CS1 maint: others (link) CS1 maint: url-status (link) - ^ Winn, Richard; Youmans, Julian (2017). Youmans & Winn neurological surgery. Elsevier. ISBN 9780323287821.
- ^ «Sciatica — Topic Overview». WebMD. 21 July 2010. Retrieved 23 April 2012.
- ^ «What is sciatica: What causes sciatica?». MedicalBug. 11 April 2012. Retrieved 23 April 2012.
- ^ a b Stiehl JB, Stewart WA (1998). «Late sciatic nerve entrapment following pelvic plate reconstruction in total hip arthroplasty». J Arthroplasty. 13 (5): 586–8. doi:10.1016/s0883-5403(98)90060-2. PMID 9726326.
- ^ Alessandro Bistolfi; et al. (2011). «Operative Management of Sciatic Nerve Palsy due to Impingement on the Metal Cage after Total Hip Revision: Case Report». Case Rep Med. 2011: 1–3. doi:10.1155/2011/830296. PMC 3163138. PMID 21876701.
- ^ Abitbol JJ, Gendron D, Laurin CA, Beaulieu MA (1990). «Gluteal nerve damage following total hip arthroplasty. A prospective analysis». J Arthroplasty. 5 (4): 319–22. doi:10.1016/s0883-5403(08)80090-3. PMID 2290087.is cited by Stiehl and Stewart for the 0.5-2.0% figure.
- ^ James, William D.; Berger, Timothy G.; et al. (2006). Andrews’ Diseases of the Skin: clinical Dermatology. Saunders Elsevier. ISBN 978-0-7216-2921-6.
- ^ Sierra RJ, Beaule P, Zaltz I, Millis MB, Clohisy JC, Trousdale RT (2012). «Prevention of nerve injury after periacetabular osteotomy». Clin. Orthop. Relat. Res. 470 (8): 2209–19. doi:10.1007/s11999-012-2409-1. PMC 3392380. PMID 22684336.
- ^ Mobbs RJ, Teo C (2004). «Endoscopic-assisted sciatic nerve exploration». Minim Invasive Neurosurg. 47 (3): 178–80. doi:10.1055/s-2004-818488. PMID 15343436.
- ^ Martin HD, Shears SA, Johnson JC, Smathers AM, Palmer IJ (2011). «The endoscopic treatment of sciatic nerve entrapment/deep gluteal syndrome». Arthroscopy. 27 (2): 172–81. doi:10.1016/j.arthro.2010.07.008. PMID 21071168.
- ^ Goldberger, Moshe. «1: Not to Eat the Gid HaNasheh». The First Prohibitions. Retrieved 10 March 2014.
External links[edit]
- Sciatic nerve at the Duke University Health System’s Orthopedics program
- MedlinePlus Image 19503
- pelvis at The Anatomy Lesson by Wesley Norman (Georgetown University) (pelvicnerves)
- glutealregion at The Anatomy Lesson by Wesley Norman (Georgetown University) (glutealner)
- Sciatica and the Sciatic Nerve
From Wikipedia, the free encyclopedia
| Sciatic nerve | |
|---|---|

Right gluteal region, showing surface markings for arteries and sciatic nerve |
|
| Details | |
| Pronunciation | |
| From | Lumbar and sacral plexus (L4-S3) |
| To | Tibial and common fibular nerve |
| Innervates | Lateral rotator group (except piriformis and quadratus femoris) and the posterior compartment of thigh |
| Identifiers | |
| Latin | Nervus ischiadicus |
| MeSH | D012584 |
| TA98 | A14.2.07.046 |
| TA2 | 6569 |
| FMA | 19034 |
| Anatomical terms of neuroanatomy
[edit on Wikidata] |
The sciatic nerve, also called the ischiadic nerve, is a large nerve in humans and other vertebrate animals which is the largest branch of the sacral plexus and runs alongside the hip joint and down the lower limb. It is the longest and widest single nerve in the human body, going from the top of the leg to the foot on the posterior aspect. The sciatic nerve has no cutaneous branches for the thigh. This nerve provides the connection to the nervous system for the skin of the lateral leg and the whole foot, the muscles of the back of the thigh, and those of the leg and foot. It is derived from spinal nerves L4 to S3. It contains fibers from both the anterior and posterior divisions of the lumbosacral plexus.
Structure[edit]
In humans, the sciatic nerve is formed from the L4 to S3 segments of the sacral plexus, a collection of nerve fibres that emerge from the sacral part of the spinal cord. The lumbosacral trunk from the L4 and L5 roots descends between the sacral promontory and ala and the S1 to S3 roots emerge from the ventral sacral foramina. These nerve roots unite to form a single nerve in front of the piriformis muscle. The nerve passes beneath piriformis and through the greater sciatic foramen, exiting the pelvis.[1]: 422–4 From here, it travels down the posterior thigh to the popliteal fossa. The nerve travels in the posterior compartment of the thigh behind (superficial to) the adductor magnus muscle, and is itself in front of (deep to) the long head of the biceps femoris muscle. At the popliteal fossa, the nerve divides into its two branches:[1]: 532
- The tibial nerve, which travels down the posterior compartment of the leg into the foot
- The common fibular nerve (also called the common peroneal nerve), which travels down the anterior and lateral compartments of the leg into the foot
The sciatic nerve is the largest nerve in the human body.[1]: 422–4 [2][3]
3D still showing Sciatica.
Development[edit]
|
|
This Section needs attention from an expert in Biology or Anatomy. The specific problem is: Adequate information with reliable citations is not available. WikiProject Biology or WikiProject Anatomy may be able to help recruit an expert. (February 2023) |
|
|
This section needs expansion. You can help by adding to it. (March 2014) |
Function[edit]
The sciatic nerve supplies sensation to the skin of the foot, as well as the entire lower leg (except for its inner side). Sensation to skin to the sole of the foot is provided by the tibial nerve, and the lower leg and upper surface of the foot via the common fibular nerve.[1]: 422–4
The sciatic nerve also innervates muscles. In particular:[1]: 422–4
- Via the tibial nerve, the muscles in the posterior compartment of the leg and sole of the foot (plantar aspect).[a]
- Via the common fibular nerve, the muscles in the anterior and lateral compartments of the leg.[b]
Clinical significance[edit]
Sciatica[edit]
Pain caused by a compression or irritation of the sciatic nerve by a problem in the lower back is called sciatica. Common causes of sciatica include the following lower back and hip conditions: spinal disc herniation, degenerative disc disease, lumbar spinal stenosis, spondylolisthesis, and piriformis syndrome.[4] Other acute causes of sciatica include coughing, muscular hypertension, and sneezing.[5]
Injury[edit]
Sciatic nerve injury occurs between 0.5% and 2.0% of the time during a hip replacement.[6] Sciatic nerve palsy is a complication of total hip arthroplasty with an incidence of 0.2% to 2.8% of the time, or with an incidence of 1.7% to 7.6% following revision.[7] Following the procedure, in rare cases, a screw, broken piece of trochanteric wire, fragment of methyl methacrylate bone cement, or of a Burch-Schneider antiprofusio cage can impinge on the nerve; this can cause sciatic nerve palsy which may resolve after the fragment is removed and the nerve freed. The nerve can be surrounded in oxidized regenerated cellulose to prevent further scarring. Sciatic nerve palsy can also result from severe spinal stenosis following the procedure, which can be addressed by spinal decompression surgery.[6][8] It is unclear if inversion therapy is able to decompress the sacral vertebrae; it may only work on the lumbar aspects of the sciatic nerves.
Sciatic nerve injury may also occur from improperly performed injections into the buttock, and may result in sensory loss.[9]: 66
Other disease[edit]
Bernese periacetabular osteotomy resulted in major nerve deficits in the sciatic or femoral nerves in 2.1% of 1760 patients, of whom approximately half experienced complete recovery within a mean of 5.5 months.[10]
Sciatic nerve exploration can be done by endoscopy in a minimally invasive procedure to assess lesions of the nerve.[11] Endoscopic treatment for sciatic nerve entrapment has been investigated in deep gluteal syndrome. Patients were treated with sciatic nerve decompression by resection of fibrovascular scar bands, piriformis tendon release, obturator internus, or quadratus femoris or by hamstring tendon scarring.[12]
Anesthetic[edit]
Signals from the sciatic nerve and its branches can be blocked, in order to interrupt transmission of pain signal from the innervation area, by performing a regional nerve blockade called a sciatic nerve block.
Society and culture[edit]
According to Jewish law, the sciatic nerve (Hebrew: Gid hanasheh) may not be eaten by Jews, to commemorate Jacob’s injury in his struggle with an angel.[13]
Additional images[edit]
-
Sciatic nerve.
-
Structures surrounding left hip-joint.
-
Nerves of the right lower extremity. Posterior view.
-
Sciatic nerve.
-
Sciatic nerve.
-
Sciatic nerve.
See also[edit]
- Lesser sciatic notch
- Greater sciatic notch
Notes[edit]
- ^ Namely the flexor hallicus longus, flexor digitorum longus, tibialis posterior and popliteus of the deep part of the compartment, and the gastrocnemius, soleus and plantaris of the superficial part of the compartment.
- ^ Namely the tibialis anterior, extensor hallucis longus, extensor digitorum longus, and fibularis tertius (peroneus tertius) of the anterior compartment, and the Fibularis longus and brevis of the lateral compartment.
References[edit]
This article incorporates text in the public domain from page 960 of the 20th edition of Gray’s Anatomy (1918)
- ^ a b c d e Drake, Richard L.; Vogl, Wayne; Tibbitts, Adam W.M. Mitchell; illustrations by Richard; Richardson, Paul (2005). Gray’s anatomy for students. Philadelphia: Elsevier/Churchill Livingstone. ISBN 978-0-8089-2306-0.
- ^ «What Is Sciatica?». WebMD. Medically Reviewed by Tyler Wheeler. Retrieved 12 May 2022.
{{cite web}}: CS1 maint: others (link) CS1 maint: url-status (link) - ^ Winn, Richard; Youmans, Julian (2017). Youmans & Winn neurological surgery. Elsevier. ISBN 9780323287821.
- ^ «Sciatica — Topic Overview». WebMD. 21 July 2010. Retrieved 23 April 2012.
- ^ «What is sciatica: What causes sciatica?». MedicalBug. 11 April 2012. Retrieved 23 April 2012.
- ^ a b Stiehl JB, Stewart WA (1998). «Late sciatic nerve entrapment following pelvic plate reconstruction in total hip arthroplasty». J Arthroplasty. 13 (5): 586–8. doi:10.1016/s0883-5403(98)90060-2. PMID 9726326.
- ^ Alessandro Bistolfi; et al. (2011). «Operative Management of Sciatic Nerve Palsy due to Impingement on the Metal Cage after Total Hip Revision: Case Report». Case Rep Med. 2011: 1–3. doi:10.1155/2011/830296. PMC 3163138. PMID 21876701.
- ^ Abitbol JJ, Gendron D, Laurin CA, Beaulieu MA (1990). «Gluteal nerve damage following total hip arthroplasty. A prospective analysis». J Arthroplasty. 5 (4): 319–22. doi:10.1016/s0883-5403(08)80090-3. PMID 2290087.is cited by Stiehl and Stewart for the 0.5-2.0% figure.
- ^ James, William D.; Berger, Timothy G.; et al. (2006). Andrews’ Diseases of the Skin: clinical Dermatology. Saunders Elsevier. ISBN 978-0-7216-2921-6.
- ^ Sierra RJ, Beaule P, Zaltz I, Millis MB, Clohisy JC, Trousdale RT (2012). «Prevention of nerve injury after periacetabular osteotomy». Clin. Orthop. Relat. Res. 470 (8): 2209–19. doi:10.1007/s11999-012-2409-1. PMC 3392380. PMID 22684336.
- ^ Mobbs RJ, Teo C (2004). «Endoscopic-assisted sciatic nerve exploration». Minim Invasive Neurosurg. 47 (3): 178–80. doi:10.1055/s-2004-818488. PMID 15343436.
- ^ Martin HD, Shears SA, Johnson JC, Smathers AM, Palmer IJ (2011). «The endoscopic treatment of sciatic nerve entrapment/deep gluteal syndrome». Arthroscopy. 27 (2): 172–81. doi:10.1016/j.arthro.2010.07.008. PMID 21071168.
- ^ Goldberger, Moshe. «1: Not to Eat the Gid HaNasheh». The First Prohibitions. Retrieved 10 March 2014.
External links[edit]
- Sciatic nerve at the Duke University Health System’s Orthopedics program
- MedlinePlus Image 19503
- pelvis at The Anatomy Lesson by Wesley Norman (Georgetown University) (pelvicnerves)
- glutealregion at The Anatomy Lesson by Wesley Norman (Georgetown University) (glutealner)
- Sciatica and the Sciatic Nerve
Большой нерв у людей и других животных
| Седалищный нерв | |
|---|---|
 Правая ягодичная область с видимой поверхностью маркировка артерий и седалищного нерва Правая ягодичная область с видимой поверхностью маркировка артерий и седалищного нерва |
|
| Подробности | |
| Произношение | |
| От | поясничного и крестцового сплетения (L4 -S3 ) |
| To | большеберцового и общего малоберцового нерв |
| иннервирует | боковую группу ротаторов (кроме piriformis и quadratus femoris ) и задний отдел бедра |
| Идентификаторы | |
| латинские | Nervus ischiadicus |
| MeSH | D012584 |
| TA98 | A14.2.07.046 |
| TA2 | 6569 |
| FMA | 19034 |
| Анатомические термины нейроанатомии [редактировать в Викиданных ] |
седалищный нерв, также называемый седалищный нерв, является большим нервом у людей и других позвоночных животных, который является самой большой ветвью крестцового сплетения и проходит вдоль тазобедренного сустава и вниз по нижней конечности. Это самый длинный и самый широкий нерв в теле человека, идущий от верхней части ноги к стопе на задней стороне. Седалищный нерв не имеет кожных ответвлений бедра. Этот нерв обеспечивает связь с нервной системой кожи боковой поверхности ноги и всей стопы, мышц задней поверхности бедра, а также мышц голени и стопы. Он происходит от спинномозговых нервов L4 до S3. Он содержит волокна как переднего, так и заднего отделов пояснично-крестцового сплетения.
Содержание
- 1 Структура
- 1.1 Развитие
- 2 Функция
- 3 Клиническая значимость
- 3.1 Ишиас
- 3.2 Травма
- 3.3 Другое заболевание
- 3.4 Анестетик
- 4 Общество и культура
- 5 Дополнительные изображения
- 6 См. Также
- 7 Примечания
- 8 Ссылки
- 9 Внешние ссылки
Структура
У людей седалищный нерв образован из сегментов L4-S3 крестцового сплетения, совокупности нервных волокон, выходящих из крестцовой части. спинного мозга. Пояснично-крестцовый ствол от корней L4 и L5 спускается между мысом крестца и крыльями, а корни S1 – S3 выходят из вентральных крестцовых отверстий. Эти нервные корешки объединяются в единый нерв перед грушевидной мышцей. Нерв проходит под piriformis и через большое седалищное отверстие, выходя из таза. Отсюда он спускается по задней поверхности бедра к подколенной ямке. Нерв проходит в заднем отделе бедра позади (поверхностно) большой приводящей мышцы, а сам находится впереди (глубоко до) длинной головки двуглавая мышца бедра. В подколенной ямке нерв разделяется на две ветви:
- большеберцовый нерв, который проходит по заднему отделу ноги в стопу
- общий малоберцовый нерв (также называемый общий малоберцовый нерв ), который проходит по переднему и боковому отделам ноги в стопа
седалищный нерв является самым большим нервом в организме человека.


развитие
Функция
Седалищный нерв обеспечивает чувствительность кожи стопы, а также всей голени (за исключением ее внутренней стороны). Ощущение кожи на подошве стопы обеспечивается большеберцовым нервом, а голень и верхняя поверхность стопы — через общий малоберцовый нерв.
Седалищный нерв также иннервирует мышцы. В частности:
- через большеберцовый нерв, мышцы заднего отдела голени и подошвы стопы (подошвенный аспект).
- через общий малоберцовый нерв, мышцы переднего и бокового отделов голени.
Клиническое значение
Ишиас
Боль, вызванная сдавлением или раздражением седалищного нерва проблемой в пояснице, называется ишиас. Распространенные причины ишиаса включают следующие состояния поясницы и бедра: грыжа межпозвоночного диска, остеохондроз, стеноз поясничного отдела позвоночника, спондилолистез, и синдром грушевидной мышцы. Другие острые причины ишиаса включают кашель, мышечную гипертензию и чихание.
Травма
Поражение седалищного нерва происходит между 0,5% и 2,0% случаев время во время замены бедра. Паралич седалищного нерва является осложнением тотального эндопротезирования тазобедренного сустава с частотой от 0,2% до 2,8% случаев или с частотой от 1,7% до 7,6% после ревизии. В редких случаях после процедуры винт, сломанный кусок вертельной проволоки, фрагмент костного цемента метилметакрилата или баллончик попадают в нерв; это может вызвать седалищный нерв паралич, который может разрешиться после удаления фрагмента и освобождения нерва. Нерв можно окружить окисленной регенерированной целлюлозой, чтобы предотвратить дальнейшее рубцевание. Паралич седалищного нерва также может быть результатом тяжелого стеноза позвоночника после процедуры, которую можно устранить с помощью спинальной декомпрессии хирургии. Неясно, может ли инверсионная терапия декомпрессировать крестцовые позвонки, она может воздействовать только на поясничные аспекты седалищных нервов.
Повреждение седалищного нерва может также произойти из-за неправильно выполненной инъекции в ягодицу и может привести к потере чувствительности.
Другое заболевание
Бернская периацетабулярная остеотомия привело к значительному нервному дефициту седалищного или бедренного нервов у 2,1% из 1760 пациентов, из которых примерно половина полностью выздоровела в течение 5,5 месяцев.
Исследование седалищного нерва может быть выполнено с помощью эндоскопии в минимально инвазивной процедуре для оценки поражения нерва. Эндоскопическое лечение ущемления седалищного нерва было исследовано при синдроме глубоких ягодичных мышц. Пациентов лечили декомпрессией седалищного нерва посредством резекции полос фиброваскулярных рубцов, грушевидной мышцы освобождения сухожилия, внутренней запирательной мышцы или квадратной мышцы бедра или подколенное сухожилие рубцевание сухожилия.
Анестетик
Сигналы от седалищного нерва и его ветвей могут быть заблокированы, чтобы прервать передачу болевого сигнала от области иннервации, выполняя блокаду регионарного нерва, которая называется блокадой седалищного нерва.
Общество и культура
Согласно еврейскому закону, седалищный нерв (Иврит : Гид ханашех ) нельзя есть, в память о боли Иакова в его борьбе с Ангелом.
Дополнительные изображения
Седалищный нерв.
Структуры, окружающие левый тазобедренный сустав.
Нервы правой нижней конечности. Задний вид.
седалищный нерв.
седалищный нерв.
седалищный нерв.
См. Также
- Малая седалищная выемка
- Большая седалищная выемка
Примечания
Ссылки
Эта статья включает текст из общественного достояния из стр. 960 20-го издания Анатомия Грея (1918)
Внешние ссылки
- Sciatic_nerve в системе здравоохранения Университета Дьюка Программа ортопедии
- MedlinePlus Image 19503
- таз на уроке анатомии Уэсли Нормана (Джорджтаунский университет) (нервы таза )
- ягодичная область на уроке анатомии Уэсли Норман (Джорджтаунский университет) (glutealner )
- Ишиас и седалищный нерв
- /
- /
-
Что такое седалищный нерв?
-
Причины защемления и воспаления седалищного нерва
-
Основные причины ишиаса
-
Факторы риска ишиаса
-
Симптомы ишиаса
-
Что делать при защемлении седалищного нерва?
-
Способы лечения защемления седалищного нерва
Защемление седалищного нерва, симптомы и лечение
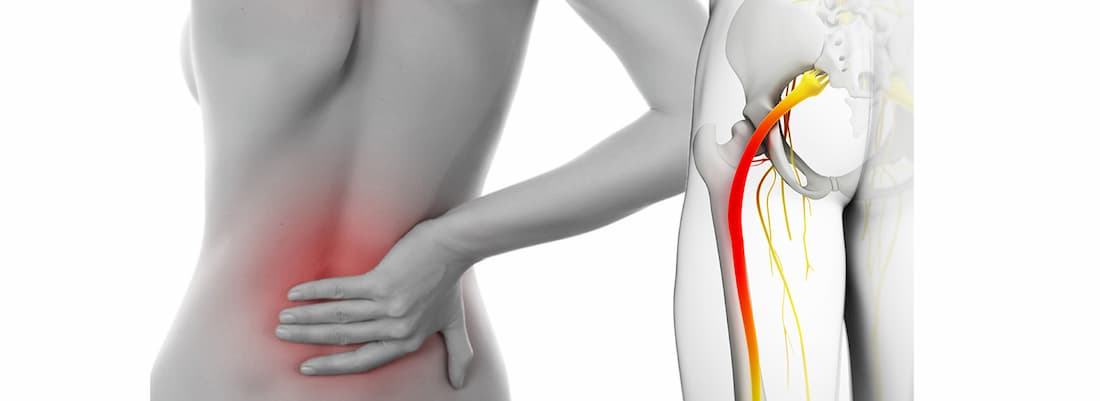
Одна из самых частых причин острой боли в спине и нижних конечностях – это защемление седалищного нерва. По разным источникам от 3 до 40% людей хотя бы раз в жизни сталкиваются с этой проблемой.
Чтобы визит к врачу стал продуктивнее, рассмотрим симптомы и лечение защемления седалищного нерва. Когда пациенты имеют представление о болезни, её причинах и способах лечения, то более четко и последовательно излагают жалобы. Соответственно, у врача больше времени остается на осмотр и на конкретные уточняющие вопросы.
-
Главный врач клиники Ткачева Епифанова
Врач-невролог, физиотерапевт,
рефлексотерапевт -
Одна из самых частых причин острой боли в спине и нижних конечностях – это защемление седалищного нерва. По разным источникам от 3 до 40% людей хотя бы раз в жизни сталкиваются с этой проблемой.
Чтобы визит к врачу стал продуктивнее, рассмотрим симптомы и лечение защемления седалищного нерва. Когда пациенты имеют представление о болезни, её причинах и способах лечения, то более четко и последовательно излагают жалобы. Соответственно, у врача больше времени остается на осмотр и на конкретные уточняющие вопросы.
Лучше записаться на консультацию специалиста и врач проконсультирует и расскажет о методе лечения. Прием может быть как очный, так и в онлайн формате
Мы не рекомендуем лечиться самостоятельно
Что такое седалищный нерв?
Позвоночник человека состоит из 33-34 позвонков, которые условно сгруппированы в пять отделов: шейный, грудной, поясничный, крестцовый и копчиковый. Внутри позвоночного столба расположен спинной мозг – орган центральной нервной системы. Между каждыми двумя соседними позвонками по бокам есть отверстия. Через них проходят нервные корешки, которые связывают спинной мозг со всеми остальными нервами организма.
Рис.1 Изображение седалищного нерва
Седалищный нерв образуется из двух поясничных и трех крестцовых спинномозговых нервов (LIV, LV, SI -SIII). Это самый крупный нерв в теле человека: его толщина сопоставима с указательным пальцем. И самый длинный: ветви седалищного нерва иннервируют мышцы ягодичной области и ноги, начиная от бедра и заканчивая пальцами на стопе. Благодаря этому нервному пучку мы можем двигать ногой, чувствовать куда наступаем, ощущать боль, если ударились коленкой или натерли мозоль. То есть вся информация о состоянии кожи, мышц, костей и суставов ноги передается в мозг по веточкам седалищного нерва, и движения обеспечиваются ими же.
В зависимости от уровня поражения нерва жалобы пациента отличаются. Задача врача – выяснить, по какой причине развилось защемление, чтобы устранить её, а не просто облегчить симптомы.
Причины защемления и воспаления седалищного нерва
В переводе с греческого ишиас — это воспаление седалищного нерва. Не любое сдавление нерва сопровождается воспалением. Но для простоты понимания ишиас и защемление седалищного нерва условно считают равнозначными терминами.
Ишиас – это не болезнь, а синдром. То есть группа симптомов, за которыми скрываются разные патологии.
Данная статья носит рекомендательный характер. Лечение назначает специалист после консультации.
Основные причины ишиаса
-
Грыжа межпозвоночного диска
Обнаруживается в 90% случаев защемления седалищного нерва. При этом обратное условие «есть грыжа, значит будет защемление» не верно. Грыжи бывают бессимптомными.
-
Возрастные изменения костной ткани и связок. Отверстия между позвонками уменьшаются в диаметре из-за костных наростов, и нервным корешкам становится тесно, они сдавливаются.
-
Опухоль
Сдавливает нерв своим объемом. Редкая, но опасная патология.
-
Спазм грушевидной мышцы
Седалищный нерв проходит внутри грушевидной мышцы, поэтому при её напряжении сдавливается.
-
Повреждение нерва при внутримышечных инъекциях
Уколы можно делать только в верхний наружный квадрант ягодицы, потому что ниже в глубине мышц проходит седалищный нерв. Медицинские работники об этом знают, а дилетанты – не факт.
-
Повреждение нерва при травмах
переломах в области тазобедренного сустава, при протезировании сустава
-
Инфекции (грипп, малярия и др.)
Воспаление происходит за счет общего воздействия инфекционных токсинов.
-
Беременность
Увеличенная матка во втором-третьем триместре давит на тазовые мышцы, вызывая их спазм. Перераспределение центра тяжести и смещение поясничных позвонков предрасполагает к ущемлениям на уровне нервных корешков. В области малого таза нерв придавливает растущая голова плода. Все эти причины сочетаются при беременности. Боли в пояснице беспокоят от 40 до 80% беременных. Но по результатам осмотра, только 5% из них имеют ишиас.
Факторы риска ишиаса
Факторы риска не гарантируют болезнь, но повышают вероятность. Есть факторы риска, на которые мы повлиять не можем, например, пол и возраст.
А есть те, которые можно изменить.
Например, бросить курить или начать делать растяжки по утрам.
Наши специалисты не рекомендуют проводить лечение в домашних условиях.
Факторы, повышающие риск ишиаса:
-
Возраст 45-64 лет. Хотя по наблюдениям врачей средний возраст молодеет, и уже в 30-40 ишиас тоже не редкость.
-
Мужской пол. По статистике мужчины болеют чаще женщин.
-
Чем больше лишних килограммов нагрузки на позвоночник, тем выше риск его деформации, появления грыж и сдавления нервов.
-
Курение, алкоголь. Токсины вызывают кислородное голодание нервной ткани, как следствие воспаление нерва.
-
Сахарный диабет. Избыток глюкозы также приводит к воспалению в нервных окончаниях.
-
Напряженная физическая нагрузка, частые наклоны, подъём тяжестей.
-
Вождение. Имеет значение продолжительность и уровень вибрации.
-
Сидячий образ жизни, длительное положение стоя.
Узнайте, как избавиться от боли без операции
Оставьте контакты, мы перезвоним вам и расскажем о методе лечения. Прием может быть как очный, так и в онлайн формат
-
Боль — защемление седалищного нерва
К какому врачу обратиться
Симптомы ишиаса
Лечением болей в спине занимается врач-невролог. Но если ситуация срочная, а специалист занят, то врач общей практики или терапевт тоже может принять больного и назначить обследование.
Для постановки диагноза врач подробно выясняет жалобы, собирает анамнез и проводит осмотр. Все три пункта позволяют определить симптомы, т.е. характерные признаки болезни.
Рис.2 Как выглядит защемление седалищного нерва
-
Боль в спине, пояснице или ягодичной области.
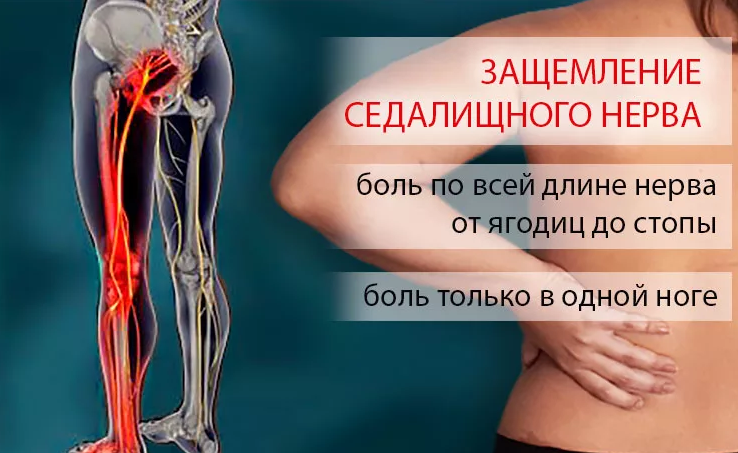
Пациенты описывают боль как острую, жгучую, стреляющую. Она возникает внезапно, распространяется в ногу ниже колена, вплоть до пальцев стопы. Поражение чаще всего одностороннее. Боль усиливается при долгом стоянии и смене положения тела, а также при чихании, кашле и смехе. Реже болевой синдром начинается постепенно с тянущих, ноющих болей, которые усиливаются при физической нагрузке.
-
Нарушение подвижности в суставе:
полностью разогнуть ногу невозможно, как будто её «заклинило». Бывает, что пациенты хромают.
-
Онемение, покалывание
неприятные ощущения в виде мурашек, холода или жара.
-
Изменение цвета кожи
по сравнению со здоровой ногой. Может быть бледность или наоборот, покраснение.
-
Повышение температуры тела
и общее недомогание, если причина ишиаса – инфекционное заболевание.
-
Симптом Ласега или симптом натяжения – специфичен для ишиаса.
Больной лежит на спине, а врач поднимает вверх его разогнутую в колене ногу. У здорового человека нога поднимается на 900. При защемлении седалищного нерва угол меньше, т.к. боль не позволяет двигаться выше.
Запишитесь на консультацию невролога
Если вы почувствовали онемение, покалывание или боли в спине, запишитесь на диагностику для того, чтобы предотвратить развитие болезни и дорогостоящее лечение
Что делать при защемлении седалищного нерва?
Если нерв ущемился внезапно и боль сильная, человек обратится за помощью как можно быстрее. Если же симптомы нарастают постепенно или болезненность не постоянная, то визит в клинику может долго откладываться на потом. При этом пациента всё равно волнует, как избавиться от боли в седалищном нерве в домашних условиях. Особенно, если ишиас возник у женщины во время беременности, когда способы лечения ограничены из-за потенциального риска для плода.
Самое простое, что можно сделать для облегчения боли – выбрать удобную позу. Здесь нет универсального решения. Каждый руководствуется личными ощущениями.
Как положение тела влияет на болевой синдром:
- Мышцы устают находиться в одной позе длительное время, и тогда возникает спазм. При спазме грушевидной мышцы защемляется седалищный нерв. Соответственно, то положение, которое стало причиной боли, надо сменить. Долго сидели – встаньте и пройдитесь, долго стояли – сядьте.
- Положение, выбранное для облегчения боли, тоже надо менять. Выберете два-три варианта, в которых боль минимальна, и чередуйте их.
- Если вы вынуждены долго стоять, переносите вес тела на одну, то на другую ногу. Так мышцы таза поочередно разгружаются. По возможности делайте шаги. В движении мышцы устают меньше.
- При долгой сидячей работе выбирайте моменты встать, пройтись, потянуться. Разминайтесь по пять минут через каждый час.
- Для облегчения боли в положении сидя выберете высокий стул, под спину положите подушку, чтобы спина была выпрямлена, а в коленях образовался прямой или тупой угол.
- Положение лежа и полулежа пациенты выбирают чаще всего. Используйте дополнительные подушки: под колени и поясницу, когда лежите на спине; между согнутых колен и под верхнюю руку, когда лежите на боку. Для таких случаев удобны «подушки для беременных». Они длинные, имеют форму буквы П или Г, то есть одновременно поддерживают поясницу, ноги и руки. При одностороннем ишиасе пациенты отмечают, что легче лежать на здоровом боку.
- Согревание и массаж совместно с расслабляющими позициями убирают напряжение мышц. В случае спазма грушевидной мышцы этого может быть достаточно для выздоровления.
Иногда защемление прекращается без медицинских вмешательств. Но если улучшение не наступает в течение одного-трех дней, без визита к врачу не обойтись. Чем быстрее будет проведено обследование, тем больше шансов на эффективное лечение.
Способы лечения защемления седалищного нерва
При лечении ишиаса врачи стараются начинать с консервативных методов, кроме случаев, когда операция – единственный способ. Обычно обострение ишиаса длится не больше шести недель. Если ожидаемого улучшения не наступило, то решают вопрос о хирургическом лечении.
-
Как вылечить защемление седалищного нерва консервативно:
Записаться на консультацию к врачу
Наши специалисты не рекомендуют проводить лечение в домашних условиях. Оставьте номер и мы свяжемся с вами
-
Использовать лекарства из группы нестероидных противовоспалительных средств (НПВС)
Конкретный препарат, дозировку и продолжительность приема подбирает врач после осмотра. Согласно исследованиям, у лекарств в таблетках такая же эффективность, как в уколах.
-
Этот способ наиболее безопасен для беременных. Упражнения должны быть направлены на растяжение мышц, окружающих седалищный нерв, в первую очередь грушевидной мышцы. Можно заниматься самостоятельно после инструктажа врача ЛФК.
-
Магнитотерапия, лазер, электротерапия. Широко используется в России и странах СНГ. За рубежом методы признаны не эффективными.
-
Плавание
Также помогает мягко снять нагрузку и растянуть мышцы.
-
Расслабляет, помогает снять боль.
-
Инъекции*
Эпидуральные инъекции кортикостероидов и местных анестетиков.
* Используется при хроническом ишиасе, когда боль беспокоит больше месяца. Лекарственное вещество вводится в спинномозговой канал – пространство между спинным мозгом и внутренней поверхностью позвоночника. Кортикостероиды – это препараты, снимающие воспаление. Иногда их вводят вместе с местным анестетиком – лекарственным веществом, снижающим чувствительность. Введения анестетика как самостоятельное лечение называется блокадой.
Такие уколы делают 1 раз в месяц, лечебный эффект длительный.
-
Как устранить причину защемления хирургическим путем:
-
Минимально-инвазивная операция
Малотравматичное вмешательство, в ходе которого устраняют факторы, непосредственно сдавливающие седалищный нерв. Например, рассекают межпозвоночные связки, сращивают соседние позвонки, удаляют межпозвоночные диски, заменяют их на искусственные. Уменьшить количество и площадь разрезов помогает использование эндоскопических инструментов.
-
Лазерная хирургия
Также является малотравматичной операцией. Позволяет удалить костные шпоры, т.е. разрастания костей, из-за которых сужается позвоночный канал и межпозвоночные отверстия. Лазером полностью или частично удаляют межпозвоночные диски (нуклеопластика).
-
Нейрохирургические операции с традиционным широким доступом
Через разрез на спине производится нужная операция: удаление и замена дисков (дискэктомия), рассечение связок, удаление остистых отростков и дужек позвонка (ламинэктомия), сращение позвонков (спондилодез).
Список источников:
- Баринов А.Н. Сегментарные механизмы формирования мышечного спазма, спастичности и хронизации боли// Врач. — 2012. — № 5. — С. 17-23.
- Баринов А.Н., Мурашко Н.К., Яворский В.В., Терентье-ва Н.В. Невропатическая боль при поражении периферической нервной системы: стратификация лечения // Медицинский совет. — 2013. — № 4. — С. 54-62.
- Anbumani TL, Thamarai Selvi A, Anthony Ammal S. Sciatic nerve and its variations: an anatomical study. Int J Anat Res. 2015;3(2):1121-7.
- Shastrakar R, Nakhate M, Sawant VG. Study of variation in the high division of sciatic nerve and its relationship with the Piriformis muscle. Med Res Chron. 2015;2(3):359-65.
- 24. Rickards L.D. The effectiveness of non-invasive treatments for active myofascial trigger point pain: A systematic review of the literature. Int J Osteopath Med. 2006;9(4):120–36. Doi: https://doi.org/10.1016/j.ijosm.2006.07.007.
Воспользуйтесь чатом на сайте, чтобы получить ответ в течение 5 минут. Выберите удобный для вас канал связи для общения с оператором.
Хотите, мы Вам перезвоним?
Мы не рекомендуем лечиться самостоятельно, если вы чувствуете боль в спине, пояснице, онемение или покалывание, лучше записаться на консультацию специалиста.
Нажимая на кнопку «Заказать звонок», я подтверждаю, что ознакомлен и согласен с условиями политики конфиденциальности и правилами обработки персональных данных
Хотите,
мы Вам перезвоним?
© 2022 Клиника Ткачева Епифанова
Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача. Медицинские организации действующие под единым брендом «Клиника Ткачева Епифанова» не несут ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте temed.ru
Защемление седалищного нерва: симптомы и лечение
Причины
Симптомы
Диагностика
Лечение
Профилактика
Защемление седалищного нерва происходит, когда на волокно начинают давить окружающие ткани – как следствие, пациент ощущает непрерывные боли. Это один из самых длинных и толстых нервов в организме человека, начинающийся от слияния корешков последних поясничных и первых крестцовых позвонков, далее он проходит в грушевидное отверстие в области таза и перемещается на заднюю часть ноги, иннервируя даже пальцы.
Причины защемления седалищного нерва
Заболевание может развиться из-за нескольких других патологий:
- протрузия или грыжи межпозвоночных дисков;
- переломы и смещения позвонков;
- сколиоз и другие нарушения осанки;
- остеохондроз поясницы;
- при беременности у женщин может возникнуть защемление седалищного нерва из-за сдавления маткой рядом находящихся органов и тканей;
- коксартроз – артроз тазобедренного сустава;
- мышечный спазм из-за травмы;
- чрезмерная нагрузка на мышечный каркас;
- заболевания гинекологических органов воспалительного характера;
- тяжелое течение вирусных или бактериальных инфекций;
- доброкачественные или злокачественные опухоли в области нервного волокна;
- переохлаждение.
На любом из перечисленных участков может возникать защемление седалищного нерва: в пояснице, в ягодице, в ноге.
Факторами риска, необязательно вызывающими эту патологию, но увеличивающими шанс ее развития, являются:
- избыточная масса тела;
- пожилой возраст;
- гиподинамия, сидячая работа;
- алиментарная или другая недостаточность витаминов, минералов и микроэлементов;
- хроническая интоксикация (лекарствами, алкоголем) или воспалительное заболевание;
- сахарный диабет;
- мужской пол – защемление седалищного нерва у мужчин проявляется чаще;
- опоясывающий герпес.
По этиологическому условию выделяют два вида защемления:
- первичное – в отсутствии патологий, связано с мышечным спазмом;
- вторичное – возникающее на фоне других заболеваний опорно-двигательного аппарата или инфекций.
Симптомы защемления седалищного нерва
Проявления различаются в зависимости от локализации и развившихся осложнений. Если нарушение произошло на уровне поясницы или сустава бедренной кости, то они будут следующими:
- ноющая боль начинается от позвоночника и распространяется ниже на ягодицу и ногу;
- усиливается при сведении ног и сидении;
- уменьшается амплитуда движений в тазобедренном суставе.
Признаки при защемлении седалищного нерва на уровне таза немного отличаются:
- боль сконцентрирована в области бедра;
- жжение в пораженном участке;
- онемение, снижение чувствительности, парестезии ниже нарушения;
- ощущение жара в пальцах.
Если вместе с нервом была задета также ближайшая артерия, то к остальным симптомам может добавиться перемежающаяся хромота:
- появление боли и покалывания во время ходьбы, заставляющих человека остановиться;
- дискомфорт проходит самостоятельно после отдыха.
Боли при защемлении седалищного нерва отдают по ходу всей ноги и являются неизменным спутником этой патологии. Они могут различаться по степени выраженности и локализации в зависимости от уровня нарушения, но всегда присутствуют, даже если сам нерв здоров.
Кроме того, заболевание может сопровождаться неспецифическими признаками:
- потливость;
- местная гипертермия и покраснение;
- слабость и апатия;
- общее повышение температуры.
Диагностика защемления седалищного нерва
На первичной консультации врач-невролог опросит пациента, выясняя наиболее острые жалобы, характер и длительность болей, соберет анамнез, обстоятельства получения нарушения, наличие хронических патологий, переломов, вывихов в прошлом. Специалист оценит рефлексы, ограничение в движении тазобедренного сустава, определит состояние позвоночника.
Патогномоничны поражению этого нерва несколько симптомов:
- Бонне – врач поднимает прямую больную ногу, вызывая усиление дискомфорта, а затем сгибает, уменьшая его;
- перекрестный – боль возникает в другой ноге при поднятии поврежденной.
Однако этого недостаточно; чтобы понять, что делать с защемлением седалищного нерва, нужно также выявить локализацию нарушения и степень осложнений. Для этого врач назначит несколько инструментальных и лабораторных исследований:
- рентген, КТ или МРТ поясничной и крестцовой области позвоночника для определения его патологий;
- УЗИ – позволяет оценить состояние мышц и мягких тканей;
- УЗДГ – дуплексное сканирование отбрасывает сосудистую этиологию нарушения или подтверждает наличие сосудистых осложнений или защемлений;
- общие анализы крови и мочи, биохимический при необходимости;
- исследования органов малого таза;
- обращение к гинекологу или урологу по показаниям.
Лечение защемления седалищного нерва
Терапия патологии обязательно должна быть комплексной, чтобы можно было добиться заметного эффекта.
В нее входят несколько элементов, один из них – медикаментозный:
- миорелаксанты – при первичной этиологии повреждения они снимают мышечный спазм и устраняют проблему;
- витамины группы В – улучшают проводимость по нервному волокну, снижая симптомы онемения и гиперчувствительности;
- анальгетики – снижают болевой синдром, обычно применяются местно на область повреждения;
- нестероидные противовоспалительные средства – уменьшают воспалительную реакцию, при защемлении седалищного нерва применяются мази, уколы и таблетки;
- гормональные препараты – снимают воспаление и боль при отсутствии эффекта от НПВС и обезболивающих.
Последние три группы можно использовать в качестве компонента блокады, вводя их непосредственно в нерв.
Одними лекарствами избавиться от заболевания невозможно, поэтому специалист дополнительно назначает немедикаментозные способы:
- физиотерапия (магнитотерапия, электрофорез, фонофорез, УВЧ) – улучшает трофику тканей и усиливает действие препаратов;
- рефлексоиглотерапия – длинные иглы помещают в области биологически активных точек, чтобы снять спазм мышц;
- мануальная терапия;
- массаж – профессионал снимает мышечные зажимы и уменьшит болевой синдром, однако неквалифицированный человек может сделать лишь хуже;
- лечебная физкультура – правильно выполненные упражнения и гимнастика весьма полезны при защемлении седалищного нерва, однако их технику должен контролировать специалист.
Хирургические методы лечения назначаются крайне редко. Их причиной обычно могут стать опухолевые образования, запущенные воспалительные заболевания малого таза и тяжелая степень остеохондроза.
Профилактика защемления седалищного нерва
Защемление – неприятная, болезненная патология, ее можно избежать, следуя перечисленным рекомендациям:
- снизить массу тела;
- не увлекаться ношением тяжестей;
- разминаться на сидячей работе, делать по утрам зарядку;
- регулярно заниматься физической нагрузкой (лучше всего плаванием);
- снизить количество стресса;
- соблюдать правильное питание;
- следить за осанкой;
- отказаться от вредных привычек (курение, алкоголь);
- вовремя лечить хронические и инфекционные заболевания;
- избегать травм и переохлаждения.
невролог, консультации онлайн
опыт работы 4 года
отзывы оставить отзыв
Клиника
м. Сухаревская
Записаться на прием
Отзывы
Гузель
12.10.2019 12:49:18
Глеб Владимирович — настоящий профессионал своего дела! Очень внимательно отнёсся к моей проблеме и подобрал идеальный курс лечения для меня. Спасибо большое за чуткое и внимательное отношение к пациентам! Вы для меня Врач с Большой Буквы!
Эльвира
25.01.2022 15:28:21
Врач доброжелательный , располагающий к себе. Все комментирует и обьясняет.
Услуги
- Название
- Прием, консультация врача-невролога первичный2300
- Прием, консультация врача-невролога повторный1900
Статьи о здоровье
Другие специалисты
СОДЕРЖАНИЕ
Защемление седалищного нерва – это специфический комплекс симптомов, связанных с его сдавлением на том или ином уровне. Заболевание сопровождается выраженным болевым синдромом, а в некоторых случаях легким нарушением функции тазовых органов.
Общая информация
Седалищный нерв является самым крупным в организме. Он образован ветвями спинномозговых корешков, выходящих из позвоночника на уровне 4-5 поясничного и 1-3 крестцовых позвонков. Нерв проходит через грушевидное отверстие в ягодичных мышцах и спускается по задней поверхности ягодицы и бедра до колена.
Чаще всего защемление происходит на уровне поясничного отдела позвоночника, особенно подверженному образованию грыж из-за высокой нагрузки при ходьбе и сидении. Чуть реже встречается сдавление в области грушевидного отверстия, развивающееся на фоне резкого мышечного спазма.
Записаться на прием
Причины
В список причин защемления седалищного нерва входит:
- остеохондроз поясничного и крестцового отдела позвоночника, протрузия и грыжа межпозвонковых дисков; в результате происходит сужение позвоночного канала и сдавление корешков, формирующих нерв;
- травмы позвоночника;
- нарушения осанки, сколиоз поясничного отдела позвоночника;
- заболевания тазобедренного сустава, особенно артроз;
- миофасциальный болевой синдром: резкий спазм мышцы, связанный с сильной болью, например, при ушибе или неудачной инъекции;
- длительная чрезмерная нагрузка на мышцы таза (например, нахождение в неудобной позе);
- воспалительные заболевания органов малого таза, сопровождающиеся рефлекторным спазмом мышечных волокон;
- переохлаждение;
- объемные образования в области седалищного нерва: доброкачественные и злокачественные опухоли, абсцессы;
- беременность: ущемление возникает на фоне давления увеличенной матки на расположенные рядом структуры.
Риск развития защемления существенно повышается:
- на фоне избыточной массы тела;
- при недостаточном поступлении минералов с пищей;
- при острых или хронических интоксикациях (соли тяжелых металлов, алкоголь, наркотики);
- при опоясывающем герпесе, который локализуется в области седалищного нерва.
Виды
В зависимости от происхождения, выделяют два вида защемления седалищного нерва:
- первичное: связано с пережатием нервного ствола спазмированной мышцей;
- вторичное: связано с патологией позвоночного столба, тазобедренных суставов, а также возникающее на фоне беременности, заболеваний органов малого таза.
Симптомы
Основным признаком защемления седалищного нерва является боль. Она начинается в области ягодиц и распространяется по задней поверхности бедра вплоть до колена и голеностопного сустава. В зависимости от места и степени защемления, ощущения могут быть резкими и внезапными или ноющими, не стихающими в течение длительного времени.
Если защемление произошло в области позвоночного столба или тазобедренного сустава, боль носит ноющий характер и усиливается при ходьбе, сидении на корточках, сведении ног вместе.
При защемлении в грушевидном отверстии, человек отмечает:
- тупые боли по всей поверхности бедра;
- ощущение зябкости или жжения кожи в пораженной области;
- снижение чувствительности по задней стороне бедра и в области ахиллова сухожилия;
- потливость ступней, ощущение жара в пальцах ног.
Если вместе с нервом пережимается одна из крупных артерий, проходящих в этой области, у пациента появляется симптом перемежающейся хромоты. При длительной ходьбе возникает боль в ноге, сопровождающаяся онемением пальцев и бледностью кожи в этой области. Ощущения проходят самостоятельно на фоне отдыха. Нередко развивается легкая дисфункция тазовых органов, в частности, пауза перед началом мочеиспускания.
Симптоматика усиливается при ходьбе, а также в сидячем положении.
Диагностика
Диагностика защемления седалищного нерва требует всестороннего обследования пациента. Врачу нужно определить не только факт сдавления нервных волокон, но и уровень, на котором оно произошло. Для этого используется:
- опрос пациента, в ходе которого он рассказывает о своих жалобах; особое внимание уделяется характеру боли, ее интенсивности, дополнительным ощущениям при приступе;
- сбор анамнеза: уточняется время начала заболевания, наличие хронических патологий, травм в прошлом и т.п.;
- осмотр: оценка качества рефлексов, состояния позвоночника, определение зон наибольшей болезненности и т.п.;
- рентген, КТ или МРТ поясничного и крестцового отдела позвоночника для выявления признаков остеохондроза, протрузий или грыж межпозвонковых дисков, сужения позвоночного катала;
- УЗИ области поражения, позволяющее увидеть мышечный спазм;
- дуплексное сканирование сосудов нижних конечностей (УЗДГ): позволяет оценить состояние артерий и вен, исключить сосудистую причину нарушений;
- общий анализ крови и мочи, биохимический анализ крови при необходимости.
Если поражение седалищного нерва возникло на фоне заболеваний органов малого таза, потребуется дополнительная консультация уролога или гинеколога, а также соответствующее обследование (УЗИ, анализы, мазки и т.п.).
Диагноз окончательно подтверждается при выявлении во время осмотра специфических симптомов, характерных для поражения седалищного нерва:
- симптом Бонне: доктор поднимает выпрямленную ногу лежащего на спине пациента вверх, что вызывает усиление болевых ощущений, затем сгибает ее в колене, в результате чего боль становится меньше;
- перекрестный синдром: при поднятии одной ноги вверх боль возникает и с другой стороны;
- уменьшение выраженности подошвенного, коленного и ахиллова рефлексов.
Записаться на прием
Лечение
Лечение защемления седалищного нерва требует комплексного подхода. Врачи использует сочетание медикаментозной терапии, физиотерапевтических процедур, массажа, лечебной физкультуры и т.п.
Медикаментозное лечение
В зависимости от выраженности симптомов врачи назначают препараты из следующих групп:
- анальгетики и нестероидные противовоспалительные средства (НПВС): препараты на основе кетанова, мелоксикама, диклофенака, нимесулида и т.п.; хорошо блокируют воспалительный процесс, а также снижают болевые ощущения; назначаются курсом в соответствии с показаниями; могут назначаться в таблетированной или инъекционной форме, а также в виде мазей или пластырей для местного применения;
- анестетики (новокаин, лидокаин): препараты, уменьшающие чувствительность болевых рецепторов; используются для местного лечения (аппликации, компрессы, пластыри), а также при проведении фонофореза или электрофореза;
- гормональные средства (дексаметазон, гидрокортизон, преднизолон): снимают воспаление и отек тканей, назначаются при неэффективности анальгетиков и НПВС; могут применяться в пролонгированной форме, позволяющей вводить препарат раз в 3-4 недели;
- миорелаксанты (мидокалм): препараты, снимающие мышечный спазм и снимающие таким образом компрессию нерва;
- витамины группы В (мильгамма, нейромультивит): способствуют улучшению нервной проводимости, используются для быстрого снятия онемения, гиперчувствительности и других патологических симптомов.
Исключительно хороший эффект при защемлении седалищного нерва дают блокады. При этом лекарственное вещество (НПВС, анестетик или гормональный препарат) вводится непосредственно в область спазмированной мышцы, что способствует быстрому прекращению боли и наступлению облегчения.
Немедикаментозное лечение
Немедикаментозные методы лечения включают:
- физиотерапию: магнитотерапию, лазерное воздействие, электро- или фонофорез, УВЧ-терапия и другие методики, способствующие снятию спазма, улучшению питания тканей, а также усиливающие действие противовоспалительных средств;
- массаж: лечебный массаж назначается после купирования основного болевого синдрома и уменьшает риск повторного защемления;
- рефлексотерапия: воздействие на биологически активные точки с помощью тонких игл или простого нажатия способствует снятию мышечных спазмов;
- лечебная физкультура: используется вне обострения, способствует укреплению мышечного каркаса, повышает устойчивость организма к физическим нагрузкам; эффективна лишь при ежедневных занятиях в течение длительного времени;
- мануальная терапия.
- кинезиотейпирование
Дополнительно может быть назначено санаторно-курортное лечение в сочетании с грязелечением и другими бальнеологическими процедурами.
Хирургическое лечение при защемлении седалищного нерва используется редко. Показаниями являются различные объемные процессы в пораженной области (опухоли, абсцессы), а также запущенные формы остеохондроза, не поддающиеся терапии консервативными методами.
Осложнения

Эксперт статьи
Важно помнить, что решение, как лечить защемление седалищного нерва в пояснице или в ягодичной области, принимает только врач. Самолечение может стать причиной еще более значительного ухудшения состояния, а также развития осложнений.
Наиболее вероятным последствием неправильного лечения является переход заболевания в хроническую форму. В этом случае человек вынужден годами жить с болевым синдромом различной интенсивности, что накладывает отпечаток на его физическое и психологическое состояние. При затяжной боли пациент может столкнуться:
- с неэффективностью обезболивающих препаратов;
- с полным или частичным параличом;
- с нарушением работы органов малого таза;
- с нарушениями менструального цикла и даже бесплодием;
- с запорами;
- с бессонницей и депрессией.
Попытки самостоятельно провести блокаду могут стать причиной повреждения нервных волокон иглой шприца, а также развития абсцесса.
Профилактика
Чтобы не допустить защемления седалищного нерва, врачи рекомендуют:
- нормализовать массу тела;
- избегать ношения тяжестей;
- не допускать переохлаждения;
- следить за осанкой;
- регулярно заниматься спортом на любительском уровне для укрепления мышц, особенно хороший эффект дает плавание;
- минимизировать стрессы;
- правильно и сбалансировано питаться без злоупотребления жирным, копченостями, острыми и консервированными блюдами.
При появлении дискомфорта и болей в пояснице или в любой другой области важно сразу же обратиться к врачу и пройти обследование. Остеохондроз и другие патологии намного лучше поддаются коррекции на ранней стадии развития.
Лечение в клинике «Энергия здоровья»
Если Вы столкнулись с защемлением седалищного нерва, врачи клиники «Энергия здоровья» придут Вам на помощь. Мы проведем комплексную диагностику в отделении неврологии для точного выявления причины патологии и предложим полноценное лечение. К Вашим услугам:
- современные медикаментозные схемы, учитывающие не только уровень боли и тип защемления, но и индивидуальные особенности организма;
- лекарственные блокады для быстрого снятия болевых ощущений;
- физиотерапия, ЛФК, мануальная терапия и массаж после купирования обострения.
Если потребуется, мы организуем для Вас санаторно-курортное лечение, которое позволит предупредить новые приступы боли. Регулярное наблюдение наших специалистов даст возможность держать все хронические заболевания под контролем.
Преимущества клиники
Клиники «Энергия здоровья» предлагают каждому пациенту высококачественное и доступное медицинское обслуживание, включающее в себя:
- программы комплексного обследования для выявления острых и хронических заболеваний;
- консультации специалистов широкого и узкого профиля;
- полный спектр лабораторной диагностики;
- современные методы инструментального и функционального обследования;
- все виды медикаментозного и немедикаментозного лечения;
- профилактические мероприятия для поддержания здоровья организма.
Защемление седалищного нерва может стать причиной сильной боли, мешающей нормально передвигаться и обслуживать себя. Не пытайтесь лечить его в домашних условиях, обратитесь за помощью в «Энергию здоровья».
Источники
- Баринов А.Н. Сегментарные механизмы формирования мышечного спазма, спастичности и хронизации боли// Врач. — 2012. — № 5. — С. 17-23.
- Shastrakar R, Nakhate M, Sawant VG. Study of variation in the high division of sciatic nerve and its relationship with the Piriformis muscle. Med Res Chron. 2015;2(3):359-65.
- Rickards L.D. The effectiveness of non-invasive treatments for active myofascial trigger point pain: A systematic review of the literature. Int J Osteopath Med. 2006;9(4):120–36. Doi: https://doi.org/10.1016/j.ijosm.2006.07.007.
Защемляется седалищный нерв по причине давления на него окружающими структурами. Это может быть грыжа поясничного отдела позвоночника, костные наросты на позвонках (остеофиты), смещение позвоночного тела (например, после травмы спины), опухолевидное новообразование, воспаленные мягкие ткани.
Определить причину компрессии седалищного нерва можно только по результатам инструментальной диагностики, которую назначает врач.

Врач-пульмонолог, аллерголог-иммунолог
Задать вопрос
Специализируется на диагностике и лечении заболеваний органов дыхания и аллергии, владеет методиками проведения исследования функции внешнего дыхания, аллергологического тестирования с аллергенами, аутогемотерапии, специфической и неспецифической иммунотерапии.
Содержание
- Причины обострения симптомов
- Клиническая картина
- Лечение медикаментами
- Нестероидные противовоспалительные средства
- Стероидные лекарства
- Средства-миорелаксанты
- Народные средства
- Лечебная физкультура
- Мануальная терапия
- Почему нельзя заниматься самолечением
- Седалищный нерв — успокоить боль
- Причины воспаления седалищного нерва
- Как спать при ишиасе седалищного нерва
- Необходимость Вольтарена
- Когда улучшится состояние?
- Защемление седалищного нерва
- Общая информация
- Причины
- Симптомы
- Диагностика
- Медикаментозное лечение
- Немедикаментозное лечение
- Причины возникновения ишиаса
- Как проявляется болезнь на ранних стадиях
- Диагностика и лечение ишиаса
Причины обострения симптомов
Все симптомы защемления седалищного нерва объединены в одно понятие «ишиас». Когда возникает характерная клиническая картина:
- при развитии заболевания опорно-двигательной системы (это может быть остеохондроз, межпозвоночная грыжа, подагра, осложнения посттравматического характера), когда нерв сдавливается окружающими воспаленными или другой этиологии тканями;
- при развитии инфекционного процесса в окружающих структурах, например, абсцесса, полость которого давит на нерв;
- при воспалении нерва в результате переохлаждения, длительного нахождения на ветру, при высокой физической активности.
Реже симптомы ишиаса проявляются вследствие сопутствующего урологического или гинекологического заболевания, тромбоза окружающих вен.
Так как защемление сопровождается выраженными симптомами, нужно своевременно позаботиться о профилактике компрессии: исключить общее и местное переохлаждение, больше двигаться, не злоупотреблять вредными привычками, соблюдать сбалансированный рацион.
При работе за компьютером, которая обязывает длительное время находиться в положении сидя, нужно время от времени делать перерывы, во время которых выполнять легкие упражнения.
Клиническая картина
Основной симптом компрессии седалищного нерва — боль, которая берет начало в поясничном отделе, отдает в ягодицу, на заднюю поверхность бедра, голень, стопу.
В некоторых случаях дискомфорт ощущается в одном месте ноги, например, только в ягодице или только в голени. Реже ишиас носит двусторонний характер, проявляясь в обеих конечностях.
В поясничном отделе может присутствовать:
- покалывание;
- жжение;
- прострелы;
- онемение;
- ползание мурашек.
Острая боль может быть настолько сильной, что человек оказывается не в состоянии нормально ходить, делать наклоны туловища, стоять. За счет ограничения подвижности конечности нарушается трудоспособность.
Не всегда дискомфорт имеет острый характер. Ишиас может протекать с ноющей, жгучей, тупой болью, но область ее присутствия остается той же (задняя поверхность ноги и ягодица).
У некоторых больных снижается чувствительность кожного покрова по ходу воспаленного и защемленного нерва. В результате конечность немеет, что влияет на подвижность отдела.
Лечение медикаментами
В домашних условиях можно попытаться облегчить состояние при боли, вызванной защемлением седалищного нерва, без медикаментов:
- занять ту позу, в которой дискомфорт будет иметь наименьшую выраженность (в большинстве случаев боль легче переносится в положении, лежа на спине, на здоровом боку с выпрямленной больной ногой);
- исключить физические нагрузки и ходьбу;
- сделать самомассаж: растирать, разминать болезненные участки, исключая резкие движения.
Нужно понимать, что такие лечебные меры не помогают устранить причину воспаления и защемления седалищного нерва. Поэтому, как только состояние улучшилось, нужно обратиться к врачу. Патологию лечит невролог.
При симптомах, присущих воспалительному процессу, запрещено проводить разогревающие процедуры и растирание больной зоны. В таком случае клиническая картина усиливается, а общее состояние ухудшается.
При компрессии седалищного нерва рекомендуется спать на боку, лучше — на средней жесткости или жестком матрасе. Принимать какие-либо медикаменты без предварительной консультации с врачом запрещено.
Нестероидные противовоспалительные средства
В первую очередь назначают противовоспалительное лечение с применением соответствующих средств. Таковые помогают снизить интенсивность воспаления, боли, отека нерва. Механизм действия противовоспалительных препаратов связан с подавлением выработки простагландинов — медиаторов воспалительной реакции.
Препараты из группы противовоспалительных средств отпускаются по рецепту и без него. Чаще назначают безрецептурные медикаменты, находящиеся в свободном доступе в аптеках. Лекарства выпускаются в форме таблеток, мазей, суппозиториев, инъекционного раствора для постановки уколов.
Наряду с нестероидными противовоспалительными медикаментами рекомендуется принимать пробиотики для нормализации кишечной микрофлоры.
Чаще назначают уколы при защемлении седалищного нерва. Ставят инъекции внутримышечно до 3 раз в день. Разовый объем препарата — 2 мл. В комплексе можно наносить мази с обезболивающим эффектом.
Один из препаратов, используемых в лечении защемления седалищного нерва, — Пироксикам. Выпускается препарат в форме раствора для инъекций, геля, крема, таблеток и суппозиториев.
Аналоги препарата — Мелоксикам, Мовалис, Амелотекс, которые считаются наиболее безопасными среди всех нестероидных противовоспалительных составов. Меньшей безопасностью обладают средства на основе нимесулида (Нимесил, Найс, Нимесулид), которые раздражающе воздействуют на слизистые желудочно-кишечного тракта.
Другие препараты, которыми лечат ишиас: Кетопрофен, Целебрекс, Ибупрофен.
Стероидные лекарства
Препараты из группы глюкокортикоидов используют, если нестероидные противовоспалительные средства не помогают купировать острую симптоматику. В данную группу входят препараты Кеналог, Гидрокортизон, Преднизолон, Дипроспан.
При введении гормонов инъекционно исключается раздражающее действие на слизистые оболочки пищеварительной системы.
Механизм действия глюкокортикоидов связан с подавлением воспалительной реакции, за счет чего снижается интенсивность клинических проявлений ишиаса: боли, отечности, нарушения подвижности ноги и др. Гормональные препараты чаще вводят инъекционно в область вокруг поврежденной ветви. Блокаду (так называется процедура) проводит только врач.
Инъекционное введение глюкокортикоидов путем блокады имеет преимущества перед пероральным приемом лекарств и местной обработкой кожного покрова. Раствор обходит желудочно-кишечный тракт, так как достигает необходимой области по кровотоку.
Средства-миорелаксанты
Устранить миотонический синдром, то есть спастическую боль в пораженном отделе помогают миорелаксанты. Наибольшей популярностью пользуются средства:
- Клоназепам в суточной дозировке 0,5 мг (лучше вводить лекарство перед сном);
- Толперизон в начальной суточной дозировке 150 мг, разделенные на 3 равных приема, с постепенным увеличением до 450 мг;
- Клонидин в суточной дозировке 0,1 мг;
- Карбидопа в суточной дозировке 12,5/50-25/100 мг.
Противопоказания к лечению миорелаксантами:
- недостаточность почек или печени в тяжелой форме;
- язвенная болезнь желудка и 12-перстной кишки;
- эпилепсия и риск возникновения приступа;
- болезнь Паркинсона;
- заболевания сосудов церебрального отдела;
- гиперчувствительность к компонентам лекарства.
Среди побочных реакций — головная боль и головокружение, снижение артериального давления, тошнота, судорожный синдром (редко). Если присутствуют противопоказания к приему таблеток и проведению инъекций, можно использовать мази, которые хоть и действуют медленнее, но более безопасные:
- Финалгон;
- Долгит;
- Кетонал;
- Фастум.
Препараты не относятся к миорелаксантам, но обладают схожим терапевтическим эффектом. Средства активизируют кровообращение, что способствует снятию мышечного спазма и боли.
Народные средства
Нетрадиционная медицина разрешена всем без исключения, даже женщинам в период беременности. Народные средства абсолютно безопасные, но менее эффективные, чем лекарственные препараты.
При защемлении седалищного нерва можно накладывать компресс на основе хрена:
- небольшой корень хрена хорошо вымыть, измельчить;
- добавить очищенный от кожуры и нарезанный клубень картофеля, смешать;
- можно добавить мед (1 ст.л.);
- заранее подготовить марлевый отрезок, выложить на него приготовленную смесь;
- перед прикладыванием компресса кожный покров рекомендуется смазать подсолнечным маслом;
- выдержать компресс на протяжении 2-3 часов, сверху укутав теплым шарфом.
Эффективен и компресс с маслом пихты:
- приобрести эссенцию можно в любой аптеке;
- смочить в ней отрезок марли;
- наложить на болезненный отдел, обмотать полиэтиленом и теплым шарфом;
- выдержать компресс на протяжении 1-2 ч.
Внутрь принимают отвары и настои на основе листьев рябины, календулы, желудника. Составы усиливают иммунную защиту организма и ускоряют выздоровление.
Лечебная физкультура
При защемлении и воспалении седалищного нерва рекомендуется делать упражнения из гимнастики Бубновского. На начальном этапе проводятся движения, позволяющие растянуть мышечно-связочные структуры, подготовив к основному комплексу:
- упражнение «кошка»: стать на четвереньки, плавно прогибать поясницу книзу, после выгибая вверх, округлив спину;
- в той же позе опускать ягодицы к пяткам, руки оставляя прямыми;
- в той же позе выпрямлять противоположную руку и ногу поочередно;
- ноги оставить в том же положении, локтями опереться об опору, удержавшись в таком положении в течение минуты;
При симптомах ишиаса запрещены резкие движения и рывки. Это не только ухудшит общее состояние, но и усугубит развитие воспалительного процесса. Любое действие должно быть плавным, размеренным. Если возникает боль во время гимнастики, лучше окончить выполнение.
Мануальная терапия
Дополняют лечебную гимнастику массажем. Во время сеанса можно использовать мази и кремы, обладающие разогревающим действием. Не менее эффективными окажутся эфирные масла. За счет таковых улучшается скольжение пальцев по телу, благодаря чему можно обработать глубинные слои и повысить эффективность процедуры.
Особенности массажа при защемлении седалищного нерва:
- в первую очередь нужно посетить врача, который исключит противопоказания к мануальной терапии;
Врач проводит растирание кожного покрова, разминание, поглаживание, сжимание, оказывает давление на болезненный отдел и воздействует вибрационными движениями.
При защемлении седалищного нерва назначают и точечный массаж. В таком случае воздействуют на акупунктурные точки на кожном покрове, которые в ответе за работу определенных органов и систем.
Почему нельзя заниматься самолечением
Защемление и воспалительный процесс в седалищном нерве может стать причиной негативных последствий, среди которых — хронизация боли, нарушение работы органов таза, обострение других заболеваний, полное обездвиживание ноги. При своевременном обращении к врачу прогноз — благоприятный, а риск осложнений сведен к минимуму.
Седалищный нерв — успокоить боль
Седалищный нерв — самое толстое образование из нервных волокон, переходящее практически через все тело, в том числе крестцовое сплетение. Если образуется воспалительный процесс одного из его участков, требуется быстро начать лечение, так как появляется сильный болевой синдром.
Причины воспаления седалищного нерва
Седалищный нерв проходит практически через все тело. Он имеет сложную структуру, отвечает за функциональность внутренних и наружных органов. Благодаря ему осуществляется деятельность опорно-двигательного аппарата. Выделяют следующие причины, приводящие к воспалительному процессу:
- защемление из-за смещения костно-мышечных структур;
- инфекции бактериальной, грибковой, вирусной природы;
- повреждение из-за ударов, ушибов, операционного вмешательства с осложнениями;
- аутоиммунные заболевания, из-за которых активность защитных клеток направлена против собственных тканей организма;
- неврологические расстройства;
- нарушение проведения импульса от периферической нервной ткани в ЦНС;
- дегенеративные заболевания нервной ткани;
- воспалительные заболевания опорно-двигательного аппарата с повреждением нервных сплетений.
Терапию подбирают в зависимости от причины состояния. Требуется комплексное лечение. Ни один препарат самостоятельно не устраняет воспалительные процессы седалищного нерва.
Для подтверждения диагноза используют лабораторное и инструментальное обследование, сбор анамнеза, общий осмотр.
Воспаление седалищного нерва может перейти в хроническую стадию. Особенно при отсутствии устранения причины заболевания. После завершения терапии требуется повторно обратиться к неврологу.
Как спать при ишиасе седалищного нерва
Во время патологии формируются сильные боли, особенно при движениях или сдавлении. Поэтому пациенту становится неудобно спать, он постоянно просыпается из-за появления болевого синдрома. Врачи рекомендуют лекарственную терапию перед сном, чтобы выспаться в период обострения болезни:
- уколы Кеторолака не более 1 мл в течение 3 дней;
- употребление Омепразола по 1 таблетке в сутки, чтобы уменьшить нагрузку на желудок.
Если обострение продолжительное, каждый день пить или колоть лекарство не рекомендуется. Чтобы спать при ишиасе седалищного нерва — нужно принять удобную позу во сне, лежать можно только на боку. Используют ортопедический матрас, чтобы уменьшить нагрузку на опорно-двигательный аппарат. Упражнения выполняют в кровати:
- из положения лежа на боку верхнюю ногу сгибают в колене, корпус поворачивают в другую сторону (поочередно в обе стороны);
- из положения лежа на спине сгибают ноги в коленях, подтягивают к груди;
- ноги свешены с кровати, поочередно подтягивают груди сначала левую, потом правую конечность.
Упражнения делают перед сном. Их можно выполнить, если пациент ночью почувствовал болевой синдром. Они снимают напряжение, уменьшают нагрузку на нерв.
Необходимость Вольтарена
Вольтарен — мазь для наружного применения. В ее основе лежит НПВС диклофенак натрия. Его концентрация небольшая, поэтому средство влияет мягко. Также Вольтарен производится в таблетках, но они показаны к применению при более тяжелых патологиях.
Риск побочных эффектов возрастает, если использовать форму таблеток. При нанесении мази возможны лишь местные или системные аллергические реакции. Поэтому требуется правильно подобрать форму выпуска лекарства в зависимости от самочувствия, наличия болевого синдрома. Противопоказания к применению:
- индивидуальная непереносимость;
- аспириновая триада;
При воспалении седалищного нерва препарат устраняет воспалительные процессы, боль, жар. Действие наступает быстро, если употреблять форму таблеток. Мази помогут только в том случае, если поражение нервной ткани незначительное. Вольтарен способен лишь частично ослабить воспалительные реакции и боль, поэтому требуется комплексная терапия с другими лекарственными средствами.
Когда улучшится состояние?
Патологии седалищного нерва тяжело переносится всеми пациентами. Чтобы устранить первопричину, предварительно проводят диагностику у невролога. Выявив повреждающий фактор, можно понять, какие именно препараты применяют, чтобы они улучшили самочувствие, устранили болезнь.
Обычно улучшения появляются при терапии в течение 5-14 дней. Но может потребоваться более продолжительный курс применения. В процессе лечения и после его завершения повторно сдают анализы.
Если врач советует, лучше своевременно начать комплексную терапию, чтобы действие на организм было максимальным.
То есть одновременно применяют 2 лекарства, например, Дексаметазон для снятия воспаления и устранения аутоиммунной реакции, сочетают с местными раздражающими средствами. Эффект разовьется поверхностно и на клеточном уровне.
Если в период лечения количество форменных элементов крови нестабильно, возникают аллергические реакции, другие побочные эффекты, терапию немедленно прекращают. Повторно записываются на прием к врачу. Он должен назначить аналог с более щадящим действием, но идентичным влиянием.
Защемление седалищного нерва
Защемление седалищного нерва – это специфический комплекс симптомов, связанных с его сдавлением на том или ином уровне. Заболевание сопровождается выраженным болевым синдромом, а в некоторых случаях легким нарушением функции тазовых органов.
Общая информация
Седалищный нерв является самым крупным в организме. Он образован ветвями спинномозговых корешков, выходящих из позвоночника на уровне 4-5 поясничного и 1-3 крестцовых позвонков. Нерв проходит через грушевидное отверстие в ягодичных мышцах и спускается по задней поверхности ягодицы и бедра до колена.
Чаще всего защемление происходит на уровне поясничного отдела позвоночника, особенно подверженному образованию грыж из-за высокой нагрузки при ходьбе и сидении. Чуть реже встречается сдавление в области грушевидного отверстия, развивающееся на фоне резкого мышечного спазма.
Причины
В список причин защемления седалищного нерва входит:
- остеохондроз поясничного и крестцового отдела позвоночника, протрузия и грыжа межпозвонковых дисков; в результате происходит сужение позвоночного канала и сдавление корешков, формирующих нерв;
- травмы позвоночника;
- нарушения осанки, сколиоз поясничного отдела позвоночника;
- заболевания тазобедренного сустава, особенно артроз;
- миофасциальный болевой синдром: резкий спазм мышцы, связанный с сильной болью, например, при ушибе или неудачной инъекции;
- длительная чрезмерная нагрузка на мышцы таза (например, нахождение в неудобной позе);
- воспалительные заболевания органов малого таза, сопровождающиеся рефлекторным спазмом мышечных волокон;
- переохлаждение;
- объемные образования в области седалищного нерва: доброкачественные и злокачественные опухоли, абсцессы;
- беременность: ущемление возникает на фоне давления увеличенной матки на расположенные рядом структуры.
Риск развития защемления существенно повышается:
- на фоне избыточной массы тела;
- при недостаточном поступлении минералов с пищей;
- при острых или хронических интоксикациях (соли тяжелых металлов, алкоголь, наркотики);
- при опоясывающем герпесе, который локализуется в области седалищного нерва.
В зависимости от происхождения, выделяют два вида защемления седалищного нерва:
- первичное: связано с пережатием нервного ствола спазмированной мышцей;
- вторичное: связано с патологией позвоночного столба, тазобедренных суставов, а также возникающее на фоне беременности, заболеваний органов малого таза.
Симптомы
Основным признаком защемления седалищного нерва является боль. Она начинается в области ягодиц и распространяется по задней поверхности бедра вплоть до колена и голеностопного сустава. В зависимости от места и степени защемления, ощущения могут быть резкими и внезапными или ноющими, не стихающими в течение длительного времени.
Если защемление произошло в области позвоночного столба или тазобедренного сустава, боль носит ноющий характер и усиливается при ходьбе, сидении на корточках, сведении ног вместе.
При защемлении в грушевидном отверстии, человек отмечает:
- тупые боли по всей поверхности бедра;
- ощущение зябкости или жжения кожи в пораженной области;
- снижение чувствительности по задней стороне бедра и в области ахиллова сухожилия;
- потливость ступней, ощущение жара в пальцах ног.
Если вместе с нервом пережимается одна из крупных артерий, проходящих в этой области, у пациента появляется симптом перемежающейся хромоты. При длительной ходьбе возникает боль в ноге, сопровождающаяся онемением пальцев и бледностью кожи в этой области. Ощущения проходят самостоятельно на фоне отдыха. Нередко развивается легкая дисфункция тазовых органов, в частности, пауза перед началом мочеиспускания.
Симптоматика усиливается при ходьбе, а также в сидячем положении.
Диагностика
Диагностика защемления седалищного нерва требует всестороннего обследования пациента. Врачу нужно определить не только факт сдавления нервных волокон, но и уровень, на котором оно произошло. Для этого используется:
- опрос пациента, в ходе которого он рассказывает о своих жалобах; особое внимание уделяется характеру боли, ее интенсивности, дополнительным ощущениям при приступе;
- сбор анамнеза: уточняется время начала заболевания, наличие хронических патологий, травм в прошлом и т.п.;
- осмотр: оценка качества рефлексов, состояния позвоночника, определение зон наибольшей болезненности и т.п.;
- рентген, КТ или МРТ поясничного и крестцового отдела позвоночника для выявления признаков остеохондроза, протрузий или грыж межпозвонковых дисков, сужения позвоночного катала;
- УЗИ области поражения, позволяющее увидеть мышечный спазм;
- дуплексное сканирование сосудов нижних конечностей (УЗДГ): позволяет оценить состояние артерий и вен, исключить сосудистую причину нарушений;
- общий анализ крови и мочи, биохимический анализ крови при необходимости.
Если поражение седалищного нерва возникло на фоне заболеваний органов малого таза, потребуется дополнительная консультация уролога или гинеколога, а также соответствующее обследование (УЗИ, анализы, мазки и т.п.).
Диагноз окончательно подтверждается при выявлении во время осмотра специфических симптомов, характерных для поражения седалищного нерва:
- симптом Бонне: доктор поднимает выпрямленную ногу лежащего на спине пациента вверх, что вызывает усиление болевых ощущений, затем сгибает ее в колене, в результате чего боль становится меньше;
- перекрестный синдром: при поднятии одной ноги вверх боль возникает и с другой стороны;
- уменьшение выраженности подошвенного, коленного и ахиллова рефлексов.
Медикаментозное лечение
В зависимости от выраженности симптомов врачи назначают препараты из следующих групп:
- анальгетики и нестероидные противовоспалительные средства (НПВС): препараты на основе кетанова, мелоксикама, диклофенака, нимесулида и т.п.; хорошо блокируют воспалительный процесс, а также снижают болевые ощущения; назначаются курсом в соответствии с показаниями; могут назначаться в таблетированной или инъекционной форме, а также в виде мазей или пластырей для местного применения;
- анестетики (новокаин, лидокаин): препараты, уменьшающие чувствительность болевых рецепторов; используются для местного лечения (аппликации, компрессы, пластыри), а также при проведении фонофореза или электрофореза;
- гормональные средства (дексаметазон, гидрокортизон, преднизолон): снимают воспаление и отек тканей, назначаются при неэффективности анальгетиков и НПВС; могут применяться в пролонгированной форме, позволяющей вводить препарат раз в 3-4 недели;
- миорелаксанты (мидокалм): препараты, снимающие мышечный спазм и снимающие таким образом компрессию нерва;
- витамины группы В (мильгамма, нейромультивит): способствуют улучшению нервной проводимости, используются для быстрого снятия онемения, гиперчувствительности и других патологических симптомов.
Исключительно хороший эффект при защемлении седалищного нерва дают блокады. При этом лекарственное вещество (НПВС, анестетик или гормональный препарат) вводится непосредственно в область спазмированной мышцы, что способствует быстрому прекращению боли и наступлению облегчения.
Немедикаментозное лечение
Немедикаментозные методы лечения включают:
- физиотерапию: магнитотерапию, лазерное воздействие, электро- или фонофорез, УВЧ-терапия и другие методики, способствующие снятию спазма, улучшению питания тканей, а также усиливающие действие противовоспалительных средств;
- массаж: лечебный массаж назначается после купирования основного болевого синдрома и уменьшает риск повторного защемления;
- рефлексотерапия: воздействие на биологически активные точки с помощью тонких игл или простого нажатия способствует снятию мышечных спазмов;
- лечебная физкультура: используется вне обострения, способствует укреплению мышечного каркаса, повышает устойчивость организма к физическим нагрузкам; эффективна лишь при ежедневных занятиях в течение длительного времени;
- мануальная терапия.
- кинезиотейпирование
Дополнительно может быть назначено санаторно-курортное лечение в сочетании с грязелечением и другими бальнеологическими процедурами.
Хирургическое лечение при защемлении седалищного нерва используется редко. Показаниями являются различные объемные процессы в пораженной области (опухоли, абсцессы), а также запущенные формы остеохондроза, не поддающиеся терапии консервативными методами.
Причины возникновения ишиаса
Очень часто причиной появления ишиаса, или невралгии седалищного нерва является межпозвоночная грыжа, которая сдавливает седалищный нерв и вызывает его воспаление. Часто болезненные ощущения возникают после подъема тяжестей или после длительной физической нагрузки.
Кроме этого воспаление седалищного нерва могут вызывать и другие факторы. Это может быть опухоль, инфекция, вызванная переохлаждением, негативное воздействие прилегающей кости или мышцы, внутреннее кровотечение, травма и ряд других факторов, которые необходимо учитывать в каждом конкретном случае невралгии седалищного нерва.
Как проявляется болезнь на ранних стадиях
Чаще всего ишиас сопровождают характерные острые боли в ягодичной мышце, болевые ощущения в задней части бедра и голени, которые болезненно отдаются в нижней конечности. У больных наблюдается пониженный тонус у ягодичных и икроножных мышц. Кроме болей может также наблюдаться мышечная слабость.
Характер болей может быть разным. Они могут быть стреляющими, тянущими, жгучими, ноющими, колющими. Боль проявляется приступами, чередуясь с временным ослаблением или полным прекращением.
Диагностика и лечение ишиаса
Врач может диагностировать невралгию седалищного нерва только в ходе осмотра пациента и изучения его истории болезни. Для диагностики специалисты используют специальные приемы обследования и характерную симптоматику. Иногда приходится использовать магнитно-резонансную томографию, рентгеноскопию и электромиографию, позволяющие установить причины ишиаса.
Спецификой этого заболевания является то, что оно может повторяться в течение всей жизни. Поэтому при его лечении необходимо правильно определить тип физических нагрузок, которые могут приводить к рецидиву. Также больной должен избегать физических перегрузок и переохлаждений, которые могут вызвать повторное воспаление седалищного нерва и болевые ощущения.
Часто больные стараются снять болевые ощущения при помощи обезболивающих средств и противовоспалительных мазей. На время это может давать положительные эффекты. Однако причины болезни при таком лечении не устраняются. Это особенно опасно, если воспаление седалищного нерва наступает вследствие межпозвонковой грыжи. В этом случае осложнения могут иметь очень плачевный характер и привести к инвалидности пациента.
Поэтому при появлении первых характерных симптомов необходимо обращаться к квалифицированному специалисту, который сможет точно диагностировать причину воспаления седалищного нерва и назначит лечение, которое ее устранит.
Очень часто для устранения болевого эффекта требуется восстановить нормальное положение межпозвоночных дисков и освободить зажатый нерв. Это позволит устранить мышечные спазмы, сопровождающие заболевание, и улучшить снабжение кровью нервных окончаний. Только после этого лечение воспаленного нерва может дать положительные результаты и вернуть былую двигательную подвижность человеку.
При постановке диагноза и назначении лечения врач в индивидуальном порядке подбирает наиболее подходящие для пациента средства терапевтического характера, включающие в себя мануальную терапию, физиотерапевтические процедуры, массаж и другие средства медикаментозного характера.































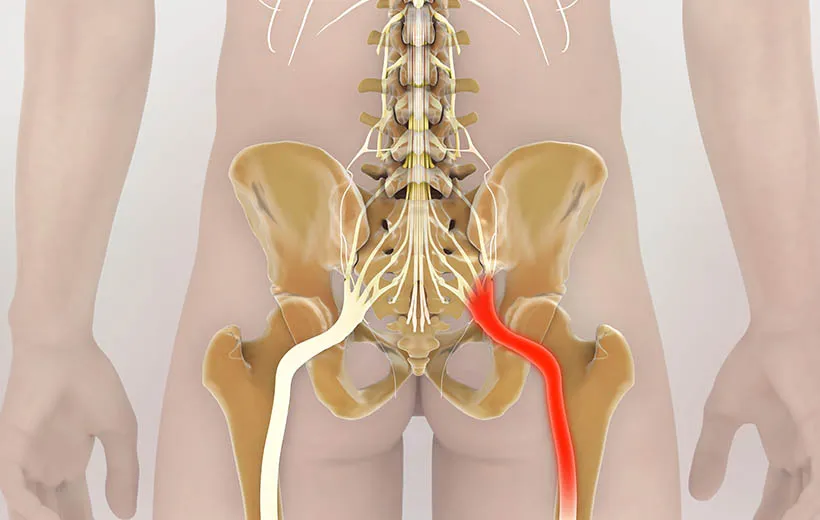
.jpg)






















