Конъюнктивит
Версия: Клинические протоколы МЗ РК — 2014 (Казахстан)
Категории МКБ:
Конъюнктивит (H10), Конъюнктивит при болезнях, классифицированных в других рубриках (H13.2*), Острый конъюнктивит при болезнях, классифицированных в других рубриках (H13.1*)
Разделы медицины:
Офтальмология
Общая информация
Краткое описание
Утверждено на
Экспертной комиссии по вопросам развития здравоохранения
Министерства здравоохранения Республики Казахстан
протокол №10 от «04» июля 2014 года
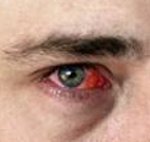
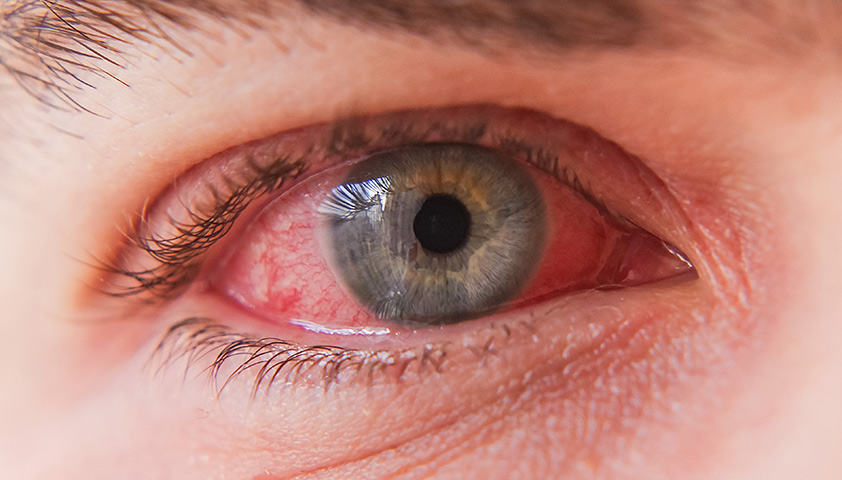
Конъюнктивит – воспалительная реакция конъюнктивы на различные воздействия, характеризующаяся гиперемией, отеком и зудом век; иногда осложняется поражением роговицы с нарушением зрения.
Конъюнктивиты составляют около 30% всей глазной патологии, причем конъюнктивиты бактериальной природы наиболее часто встречаются у детей. (Федоров, Ярцева, Исманкулов./“Глазные болезни”/Москва/2005).
———————————————————
* ИНФОРМАЦИЯ ПАРТНЕРОВ «МЕДЭЛЕМЕНТ»
Раствор увлажняющий офтальмологический Артелак ® Всплеск для интенсивного и длительного увлажнения передней поверхности глаза (роговицы и конъюнктивы)
— Препарат применяется при выраженной «сухости глаз», вызванной образом жизни и воздействием факторов окружающей среды, таких как длительная работа за компьютером и, как следствие, редкое моргание, пребывание в помещении с кондиционированным воздухом, сигаретный дым, сильный ветер.
— Препарат применяется при выраженной «сухости глаз», вызванной системными заболеваниями, оперативными вмешательствами на глазу или приемом некоторых лекарственных препаратов, таких как противозачаточные средства, антигистаминные препараты, бета-блокаторы, спазмолитики, диуретики.
— Для устранения дискомфорта при ношении жестких и мягких контактных линз.
———————————————————
I. ВВОДНАЯ ЧАСТЬ
Название протокола — Конъюнктивит
Код протокола:
Н10 — Конъюнктивит
H 13.1 – Острый конъюнктивит при болезнях, классифицированных в других рубриках
Н 13.2 — Конъюнктивит при болезнях, классифицированных в других рубриках
Сокращения, используемые в протоколе: нет.
Дата разработки протокола: 2014 год.
Категория пациентов: взрослые, дети.
Пользователи протокола: врачи – офтальмологи, ВОП, терапевты, педиатры, фельдшера.
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
Клиническая классификация
По длительности течения:
— Острый (продолжительностью менее 4 недель)
— Хронический (свыше 4 недель)
По этиологическому фактору:
— Бактериальный
— Вирусный
— Аллергический
— Аутоиммунный
— Хламидийный
— Вызванный воздействием химического или механического раздражителя.
(Федоров, Ярцева, Исманкулов./“Глазные болезни”/Москва/2005).
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные диагностические обследования:
• сбор анамнестических данных,
• объективные исследования (биомикроскопия),
• оценка остроты зрения,
• физикальное обследование.
Дополнительные диагностические мероприятия:
• окрашивание флюросцеином,
• микроскопическое исследование мазка,
• посев отделяемого с конъюнктивы.
Минимальный перечень обследований необходимый при направлении на плановую госпитализацию: плановая госпитализация не показана.
Основные диагностические обследования проводимые на стационарном уровне:
• сбор анамнестических данных,
• объективные исследования (биомикроскопия),
• оценка остроты зрения,
• физикальное обследование,
• микроскопическое исследование мазка,
• посев отделяемого с конъюнктивы.
Дополнительные диагностические обследования проводимые на стационарном уровне:
• исследование слезопродукции,
• окрашивание флюросцеином.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
• сбор анамнестических данных,
• физикальное обследование.
Диагностические критерии
Жалобы и анамнез. Заболевание возникает остро, сопровождается выраженными субъективными ощущениями: “склеивание” век, резь в глазах, зуд (обычно связан с аллергическими реакциями), обильное слизисто – гнойное отделяемое из конъюнктивальной полости, иногда светобоязнь.
Объективно: блефароспазм, отек, утолщение, гиперемия конъюнктивы век и глазного яблока.
| Диагностический признак | Бактериальный конъюнктивит | Вирусный конъюнктивит | Аллергический конъюнктивит |
| Отделяемое и содержащие в нем клетки | Гнойное, нейтрофилы | Слизистое, водянистое, мононуклеарные клетки | Слизисто – вязкое, тягучее, эозинофилы |
| Отек век | Умеренный | Нет | Выраженный блефароспазм |
| Симптомы | Жжение | Зуд, жжение, боль | Зуд |
| Односторонний/ двусторонний процесс | Односторонний | Односторонний | Двухсторонний |
| Гиперемия конъюнктивы | Умеренная | Выраженная | Умеренная |
| Лимфоузлы | Не увеличиваются | Увеличение околоушных л/у | Не увеличиваются |
Лабораторные исследования
При микроскопическом исследовании мазка выявление возбудителя. Обнаружение роста патологических культур в посеве из конъюнктивальной полости.
Инструментальные исследования
Биомикроскопия – гиперемия, рыхлость конъюнктивы. Увеличения фолликул, образование эксудативных пленок.
Показания для консультации специалистов:
Аллерголог – для уточнения этиологии конъюнктивита (аллергический).
Комбустиолог – при конъюнктивитах вызванных химическими ожогами.
Фтизиатр – для уточнения этиологии конъюнктивита.
Венеролог – при обнаружении конъюнктивита гонококковой этиологии.
Дифференциальный диагноз
| Нозология | Симптомы, не характерные для конъюнктивита |
| Сухой кератоконъюнктивит | Снижение слезопродукции, чувство инородного тела, перикорнеальная инъекция конъюнктивы, роговичный синдром, точечные эрозии на роговице при окрашивании флюоресцеином. |
| Блефарит | Отек век, отделяемого нет, воспаление интрамаргинального края век, при надавливании на края век, отделяемое из протоков мейбомиевых желез. |
| Иридоциклит | Цилиарные боли при пальпации, застойная инъекция конъюнктивы, сужение зрачка, реакция на свет ригидная (возможны передние и задние синехии), отек и преципитаты роговицы. |
| Острый приступ глаукомы | Выраженная застойная инъекция конъюнктивы, боли тупого характера, иррадиирущие в затылочную область, повышение внутриглазного давления, отек роговицы, расширение зрачка, отсутствие реакции на свет. |
Лечение
Цели лечения:
• элиминация возбудителя и купирование воспаления конъюнктивы.
Немедикаментозное лечение:
• Категорически запрещено накладывать повязку в связи с риском развития кератита.
• Недопущение контакта с проточной водой в связи с риском инфицирования.
Медикаментозное лечение
С целью механического удаления отделяемого из конъюнктивальной полости ее промывают растворами антисептиков: 1% раствор повидона-йодида или перманганата калия.
Антибактериальная терапия проводится при наличии гнойного отделяемого на 3-7 дней. В конъюнктивальный мешок закапывают растворы антимикробных ЛС в течении первых нескольких дней каждые 2-4 часа, по мере стихания воспалительного процесса, частота закапывании уменьшается до 3-6 раз в сутки. Курс лечения 7-10 дней.
Антибактериальная терапия: хлорамфеникол 0,25% глазные капли – принят как антибиотик первой линии (детям от 1 года до 8 лет – по 1 капле в каждый глаз 3-4 раза в день, детям старше 8 лет и взрослым — по 1-2 капле в каждый глаз 3-4 раза в день. Курс лечения 5-7 дней.), Офлоксацин 0,3% глазные капли (Взрослым и детям: по 1-2 капли в конъюнктивальный мешок 3-4 раза в сутки. Курс лечения 12-14 дней).
Сульфацетамид натрия глазные капли, (закапывают в конъюнктивальный мешок: взрослым по 1-2 капли 30% раствора 2-3 раза в день; детям: от 1 года по 1-2 капли 20% раствора 2-3 раза в день, новорожденным по 2 капли раствора непосредственно после рождения и по 2 капли через 2 ч. Курс лечения 5-7 дней и зависит от тяжести заболевания), неомицин 0,5% глазные капли (Взрослым: по 1-2 капли в конъюнктивальный мешок через каждые 1-2 часа в течение 1 дня, с постепенным снижением дозы до 1-2 капель 3-4 раза в день. Продолжительность лечения не более 7 дней. Детям с 6 лет: по 1-2 капли в конъюнктивальный мешок через 3 часа в течение 2-3 дней, с постепенным снижением дозы до 1-2 капель 2-3 раза в день. Продолжительность лечения не более 7 дней).
При аллергическом конъюнктивите — антигистаминный препарат: олопатадин 0,1% глазные капли (Взрослым: по 1-2 капли в конъюнктивальный мешок 3-4 раза в день. Продолжительность лечения до10 дней. Детям с 1 года: по 1капле в конъюнктивальный мешок 3 раза в день. Продолжительность лечения до10 дней). Натрия кромогликат 2%, капли глазные (Взрослым: по 1-2 капли в конъюнктивальный мешок 3-4 раза в день. Продолжительность лечения до10 дней. Детям с 4 лет: по 1-2 капли в конъюнктивальный мешок 3-4 раза в день. Продолжительность лечения до10 дней).
При вирусном процессе – противовирусная терапия интерферон – альфа, капли глазные (Взрослым и детям: по 2-3 капли в конъюнктивальный мешок 3-10 раз в день. По мере стихания воспалительного процесса число закапываний уменьшают до 6-5-4-3 раз в день. Курс лечения 12-14 дней).
Медикаментозное лечение оказываемое на амбулаторном уровне
Перечень основных лекарственных средств:
• Хлорамфеникол 0,25% глазные капли
• Сульфацетамид натрия 30% глазные капли (у детей сульфацетамид натрия 20% глазные капли).
• Натрия кромогликат 2%, глазные капли
• Неомицин0,5% глазные капли
• Офлоксацин 0,3% глазные капли
• Олопатадин 0,1% глазные капли
Перечень дополнительных лекарственных средств:
• Диклофенак 0,1% глазные капли
• Тобрамицин 0,3% глазные капли
• Интерферон – альфа глазные капли
• Повидон-Йодид 1% глазные капли
Медикаментозное лечение оказываемое на этапе скорой неотложной помощи:
• Хлорамфеникол 0,25% глазные капли
• Сульфацетамид натрия 30% глазные капли (у детей сульфацетамид натрия 20% глазные капли).
• Натрия кромогликат 2%, глазные капли
Другие виды лечения — не показаны.
Хирургическое вмешательство — не показано.
Профилактические мероприятия: первичная профилактика направлена на предупреждение развития конъюнктивита и включает соблюдение личной
гигиены, избегание контакта с инфекционным агентом или аллергеном, своевременную санацию очагов инфекции, исключение самолечения и строгое соблюдение назначений врача.
Пациента с острым конъюнктивитом необходимо наблюдать до выздоровления, с хроническим конъюнктивитом, на амбулаторном уровне, необходимо систематически посещать окулиста (ежеквартально).
Критерии эффективности лечения:
Отсутствие осложнении и распространения процесса.
Препараты (действующие вещества), применяющиеся при лечении
| Диклофенак (Diclofenac) |
| Интерферон альфа (Interferon alfa) |
| Кромоглициевая кислота (Cromoglicic acid) |
| Неомицин (Neomycin) |
| Олопатадин (Olopatadine) |
| Офлоксацин (Ofloxacin) |
| Повидон — йод (Povidone — iodine) |
| Сульфацетамид (Sulfacetamide) |
| Тобрамицин (Tobramycin) |
| Хлорамфеникол (Chloramphenicol) |
Госпитализация
Показания для госпитализации
Неэффективность терапии в случаях неясной этиологии, при развитии тяжелых осложнений (язва роговицы) экстренная госпитализация.
Информация
Источники и литература
-
Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2014
- 1) Mahvan T.D., Hornecker J.R., Buckley W.A., Clark S.The Role of Besifloxacin in the Treatment of Bacterial Conjunctivitis/Ann Pharmacother. 2014 Feb
2) AmericanAcademyofOphtalmology.Guideline.ConjunctivitisPPP — 2013
3) Clinical Knowledge Summaries. ProdigyGuidance.Conjunctivitis – infective.2004. National Institute for Health and Care Excellence.
4) ProdigyKnowledge. ProdigyGuidance.Conjunctivitis – allergic.2004
5) InternationalCouncilofOphtalmology. Guideline.Conjunctivitis. 2010.
6) Sheikh A., Hurvitz B., Antibiotics versus placebo for acute bacterial conjunctivitis.CochraneDatabaseSystRev. 2012;9:CD001211
7) Доказательная медицина. Ежегодный справочник. 2003 – Часть 7. 2314-2321.
Федоров С.Н., Ярцева Н.С., Исманкулов А.О. Глазные болезни: Учебник для студентов медицинских вузов. – 2-е изд. – М.: 2005.– 440 с.
- 1) Mahvan T.D., Hornecker J.R., Buckley W.A., Clark S.The Role of Besifloxacin in the Treatment of Bacterial Conjunctivitis/Ann Pharmacother. 2014 Feb
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола:
1) Оразбеков Л.Н. – заведующий первым отделением КазНИИ глазных болезней, к.м.н. (Алматы)
2) Ерболулы М.Е. – врач офтальмолог первого отделения КазНИИ глазных болезней (Алматы)
3) Бахытбек Р.Б. — врач офтальмолог стационара КазНИИ глазных болезней (Алматы)
4) Макалкина Л.Г. – и.о. зав. кафедры клинической фармакологии и фармакотерапии АО «Медицинский университет Астана» к.м.н., PhD
Конфликт интересов: отсутствует.
Рецензент:
Долматова И.А. — зав.,курсом офтальмологии Казахско – Российского Медицинского Университета, д.м.н.
Условия пересмотра протокола: пересмотр протокола через 3 года и/или при появлении новых методов диагностики/ лечения с более высоким уровнем доказательности.
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Конъюнктивит
Конъюнктивит – полиэтиологическое воспалительное поражение конъюнктивы – слизистой оболочки, покрывающей внутреннюю поверхность век и склеру. Различные формы конъюнктивита протекают с гиперемией и отеком переходных складок и век, слизистым или гнойным отделяемым из глаз, слезотечением, жжением и зудом в глазах и т. д. Диагностика конъюнктивита проводится офтальмологом и включает: наружный осмотр, биомикроскопию, проведение инстилляционной пробы с флюоресцеином, бактериологическое исследование мазка с конъюнктивы, цитологическое, иммунофлюоресцентное, иммуноферментное исследование соскоба с конъюнктивы, дополнительные консультации (инфекциониста, дерматовенеролога, ЛОР, фтизиатра, аллерголога) по показаниям. Лечение конъюнктивита преимущественно местное медикаментозное с применением глазных капель и мазей, промыванием конъюнктивального мешка, субконъюнктивальными инъекциями.
Общие сведения
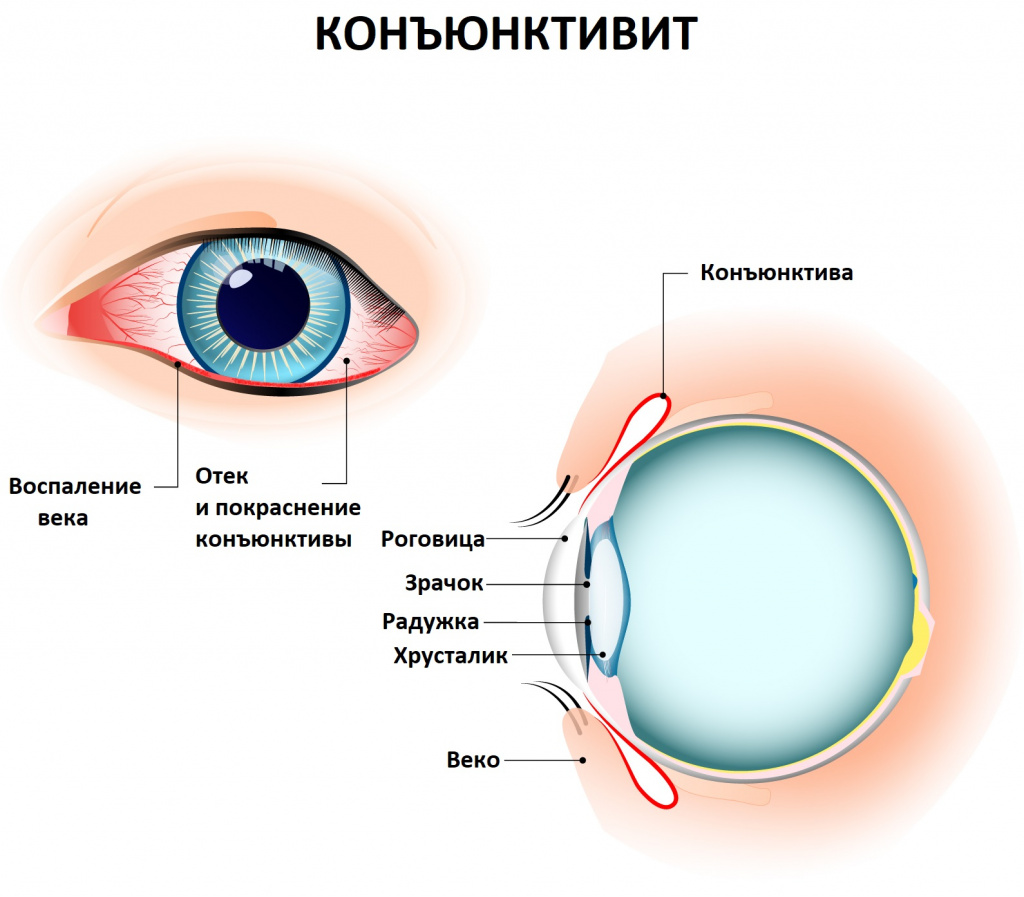
Конъюктивиты являются наиболее распространенными заболеваниями глаз — они составляют около 30% от всей глазной патологии. Частота воспалительного поражения конъюнктивы связана с ее высокой реактивностью на различного рода экзогенные и эндогенные факторы, а также доступностью конъюнктивальной полости неблагоприятным внешним воздействиям. Термином «конъюнктивиты» в офтальмологии объединяют этиологически разнородные заболевания, протекающие с воспалительными изменениями слизистой глаз. Течение конъюнктивита может осложняться блефаритом, кератитом, синдромом сухого глаза, энтропионом, рубцеванием век и роговицы, перфорацией роговицы, гипопионом, снижением остроты зрения и др.
Конъюнктива выполняет защитную функцию и в силу своего анатомического положения постоянно контактирует с множеством внешних раздражителей – частицами пыли, воздухом, микробными агентами, химическим и температурными воздействиями, ярким светом и т. д. В норме конъюнктива имеет гладкую, влажную поверхность, розовый цвет; она прозрачна, сквозь нее просвечивают сосуды и мейбомиевы железы; конъюнктивальный секрет напоминает слезу. При конъюнктивите слизистая приобретает мутность, шероховатость, на ней могут образовываться рубцы.
Конъюнктивит
Классификация
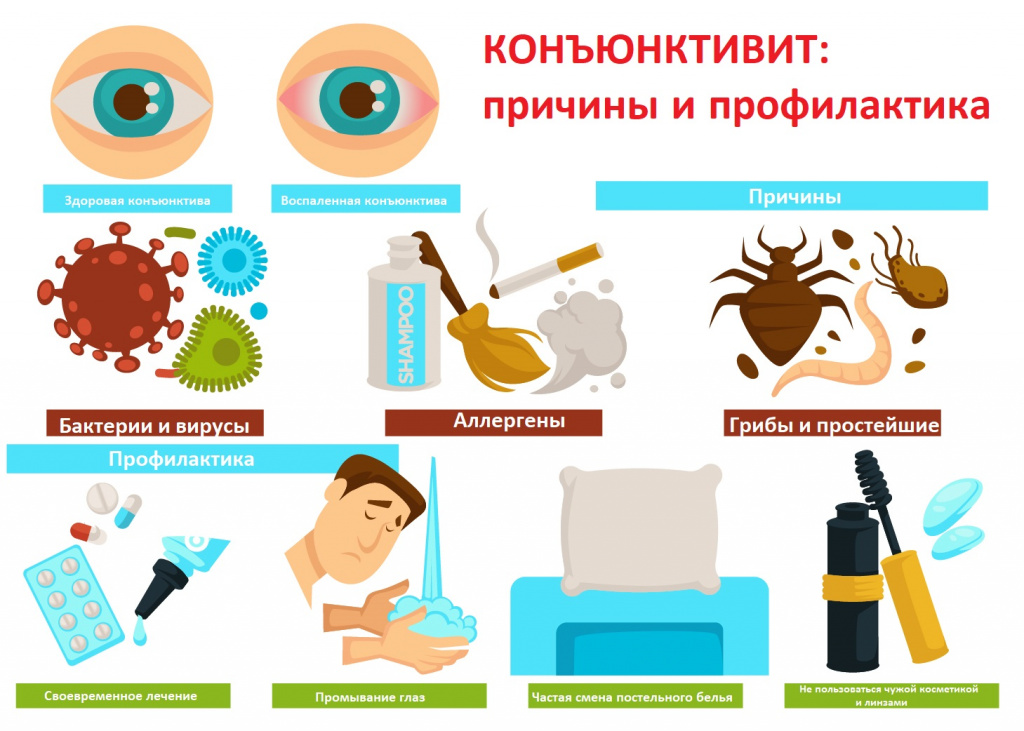
Все конъюнктивиты делятся на экзогенные и эндогенные. Эндогенные поражения конъюнктивы являются вторичными, возникающими на фоне других заболеваний (натуральной и ветряной оспы, краснухи, кори, геморрагической лихорадки, туберкулеза и т. д.). Экзогенные конъюнктивиты возникают как самостоятельная патология при непосредственном контакте конъюнктивы с этиологическим агентом.
В зависимости от течения различают хронические, подострые и острые конъюнктивиты. По клинической форме конъюнктивиты могут быть катаральными, гнойными, фибринозными (пленчатыми), фолликулярными.
По причине воспаления выделяют:
- конъюнктивиты бактериальной этиологии (пневмококковый, дифтерийный, диплобациллярный, гонококковый (гонобленнорея) и др.)
- конъюнктивиты хламидийной этиологии (паратрахома, трахома)
- конъюнктивиты вирусной этиологии (аденовирусный, герпетический, при вирусных инфекциях, контагиозном моллюске и пр.)
- конъюнктивиты грибковой этиологии (при актиномикозе, споротрихозе, риноспородиозе, кокцидиозе, аспергиллезе, кандидозе и др.)
- конъюнктивиты аллергической и аутоиммунной этиологии (при поллинозе, весеннем катаре, пузырчатке конъюнктивы, атопической экземе, демодекозе, подагре, саркоидозе, псориазе, синдроме Рейтера)
- конъюнктивиты травматической этиологии (термические, химические)
- метастатические конъюнктивиты при общих заболеваниях.
Причины
- Бактериальные конъюнктивиты, как правило, возникают при инфицировании контактно-бытовым путем. При этом на слизистой начинают размножаться бактерии, которые в норме малочисленны или вовсе не входят в состав нормальной конъюнктивальной микрофлоры. Выделяемые бактериями токсины вызывают выраженную воспалительную реакцию. Наиболее часто возбудителями бактериального конъюнктивита выступают стафилококки, пневмококки, стрептококки, синегнойная палочка, кишечная палочка, клебсиелла, протей, микобактерии туберкулеза. В ряде случаев возможно инфицирование глаз возбудителями гонореи, сифилиса, дифтерии.
- Вирусные конъюнктивиты могут передаваться контактно-бытовым или воздушно-капельным способом и являются острозаразными заболеваниями. Острая фарингоконъюнктивальная лихорадка вызывается аденовирусами 3, 4, 7 типов; эпидемические кератоконъюнктивиты — аденовирусами 8 и 19 типов. Вирусные конъюнктивиты могут быть этиологически связаны с вирусами простого герпеса, опоясывающего герпеса, ветряной оспы, кори, энтеровирусами и др.
- Вирусные и бактериальные конъюнктивиты у детей часто сопутствуют заболеваниям носоглотки, отитам, синуситам. У взрослых конъюнктивиты могут развиваться на фоне хронического блефарита, дакриоцистита, синдрома сухого глаза.
- Развитие хламидийного конъюнктивита новорожденных связано с инфицированием ребенка в процессе прохождении через родовые пути матери. У сексуально активных женщин и мужчин хламидийное поражение глаз часто сочетается с заболеваниями мочеполовой системы (у мужчин – с уретритом, простатитом, эпидидимитом, у женщин — с цервицитом, вагинитом).
- Грибковые конъюнктивиты могут вызываться актиномицетами, плесневыми, дрожжеподобными и другими видами грибков.
- Аллергические конъюнктивиты обусловлены гиперчувствительностью организма к какому-либо антигену и в большинстве случаев служат локальным проявлением системной аллергической реакции. Причинами аллергических проявлений могут выступать лекарственные препараты, алиментарные (пищевые) факторы, гельминты, бытовая химия, пыльца растений, клещ демодекс и пр.
- Неинфекционные конъюнктивиты могут возникать при раздражении глаз химическими и физическими факторами, дымом (в т. ч. табачным), пылью, ультрафиолетом; нарушениях обмена веществ, авитаминозах, аметропии (дальнозоркости, близорукости) и т. д.
Симптомы конъюнктивита
Специфические проявления конъюнктивита зависят от этиологической формы заболевания. Тем не менее, течение конъюнктивитов различного генеза характеризуется рядом общих признаков. К ним относятся: отечность и гиперемия слизистой век и переходных складок; выделение слизистого или гнойного секрета из глаз; зуд, жжение, слезотечение; ощущение «песка» или инородного тела в глазу; светобоязнь, блефароспазм. Часто основным симптомом конъюнктивита служит невозможность разомкнуть веки по утрам ввиду их склеивания подсохшим отделяемым. При развитии аденовирусного или язвенного кератита возможно снижение остроты зрения. При конъюнктивитах, как правило, поражаются оба глаза: иногда воспаление возникает в них поочередно и протекает с разной степенью выраженности.
Острый конъюнктивит манифестирует внезапно с боли и рези в глазах. На фоне гиперемии конъюнктивы нередко отмечаются геморрагии. Выражены конъюнктивальная инъекция глазных яблок, отек слизистой; из глаз выделяется обильный слизистый, слизисто-гнойный или гнойный секрет. При остром конъюнктивите часто нарушается общее самочувствие: появляется недомогание, головная боль, повышается температура тела. Острый конъюнктивит может продолжаться от одной до двух-трех недель.
Подострый конъюнктивит характеризуется менее выраженной симптоматикой, чем острая форма заболевания. Развитие хронического конъюнктивита происходит постепенно, а течение носит упорный и длительный характер. Отмечаются дискомфорт и ощущения инородного тела в глазах, быстрая утомляемость глаз, умеренная гиперемия и рыхлость конъюнктивы, которая приобретает бархатистый вид. На фоне хронического конъюнктивита нередко развивается кератит.
Специфическим проявлением конъюнктивита бактериальной этиологии служит гнойное непрозрачное вязкое отделяемое желтоватого или зеленоватого цвета. Отмечается болевой синдром, сухость глаз и кожных покровов окологлазничной области.
Вирусные конъюнктивиты часто протекают на фоне инфекций верхних дыхательных путей и сопровождаются умеренным слезотечением, светобоязнью и блефароспазмом, скудным слизистым отделяемым, подчелюстным или околоушным лимфаденитом. При некоторых видах вирусных поражений глаз на слизистой глаз образуются фолликулы (фолликулярный конъюнктивит) или псевдомембраны (пленчатый конъюнктивит).
Аллергические конъюнктивиты, как правило, протекают с сильным зудом, болью в глазах, слезотечением, отеком век, иногда – аллергическим ринитом и кашлем, атопической экземой.
Особенности клиники грибковых конъюнктивитов определяются видом грибка. При актиномикозе развивается катаральный или гнойный конъюнктивит; при бластомикозе – пленчатый с сероватыми или желтоватыми легко снимающимися пленками. Для кандидамикоза характерно образование узелков, состоящих из скопления эпителиоидных и лимфоидных клеток; аспергиллез протекает с гиперемией конъюнктивы и поражением роговицы.
При конъюнктивитах, вызванных токсическими воздействиями химических веществ, возникают сильные боли при перемещении взгляда, моргании, попытке открыть или закрыть глаза.
Диагностика
Диагностика конъюнктивита проводится офтальмологом на основании жалоб и клинических проявлений. Для выяснения этиологии конъюнктивита важны данные анамнеза: контакт с больными, аллергенами, имеющиеся заболевания, связь со сменой сезона, воздействие солнечного света и др. Наружный осмотр выявляет гиперемию и отек конъюнктивы, инъекцию глазного яблока, наличие отделяемого.
Для установления этиологии конъюнктивита проводятся лабораторные анализы: цитологическое исследование соскоба или мазка-отпечатка, бактериологическое исследование мазка с конъюнктивы, определение титра антител (IgA и IgG) к предполагаемому возбудителю в слезной жидкости или сыворотке крови, исследование на демодекс. При аллергическом конъюнктивите прибегают к проведению кожно-аллергических, назальной, конъюнктивальной, подъязычной проб.
При выявлении конъюнктивитов специфической этиологии может потребоваться консультация инфекциониста, венеролога, фтизиатра; при аллергической форме заболевания – аллерголога; при вирусной – отоларинголога. Из специальных офтальмологических методов обследования при конъюнктивите используется биомикроскопия глаза, флюоресцеиновая инстилляционная проба и др.
Дифференциальная диагностика конъюнктивита проводится с эписклеритом и склеритом, кератитом, увеитами (иритом, иридоциклитом, хориоидитом), острым приступом глаукомы, инородным телом глаза, каналикулярной обструкцией при дакриоцистите.
Лечение конъюнктивита
Схема терапии конъюнктивита назначается врачом-офтальмологом с учетом возбудителя, остроты процесса, имеющихся осложнений. Топическое лечение конъюнктивита требует частого промывания конъюнктивальной полости лекарственными растворами, инстилляции лекарственных средств, закладывания глазных мазей, выполнения субконъюнктивальных инъекций.
При конъюнктивите воспрещается накладывать на глаза повязки, поскольку они ухудшают эвакуацию отделяемого и могут способствовать развитию кератита. Для исключения аутоинфицирования рекомендуется чаще мыть руки, пользоваться одноразовыми полотенцами и салфетками, отдельными пипетками и глазными палочками для каждого глаза.
Перед введением лекарственных средств в конъюнктивальную полость проводится местная анестезия глазного яблока р-рами новокаина (лидокаина, тримекаина), затем – туалет ресничных краев век, конъюнктивы и глазного яблока антисептиками (р-ром фурацилина, марганцово-кислого калия). До получения сведений об этиологии конъюнктивита в глаза инстиллируют глазные капли 30% р-ра сульфацетамида, на ночь закладывают глазную мазь.
При выявлении бактериальной этиологии конъюнктивита местно применяют гентамицина сульфат в виде капель и глазной мази, эритромициновую глазную мазь. Для лечения вирусных конъюнктивитов используют вирусостатические и вирусоцидные средства: трифлуридин, идоксуридин, лейкоцитарный интерферон в виде инстилляций и ацикловир – местно, в виде мази, и перорально. Для профилактики присоединения бактериальной инфекции могут назначаться противомикробные препараты.
При выявлении хламидийного конъюнктивита, кроме местного лечения, показан системный прием доксициклина, тетрациклина или эритромицина. Терапия аллергических конъюнктивитов включает назначение сосудосуживающих и антигистаминных капель, кортикостероидов, слезозаменителей, прием десенсибилизирующих препаратов. При конъюнктивитах грибковой этиологии назначаются антимикотические мази и инстилляции (леворин, нистатин, амфотерицин В и др.).
Профилактика
Своевременная и адекватная терапия конъюнктивита позволяет добиться выздоровления без последствий для зрительной функции. В случае вторичного поражения роговицы зрение может снижаться. Основная профилактика конъюнктивитов – выполнение санитарно-гигиенических требований в лечебных и образовательных учреждениях, соблюдение норм личной гигиены, своевременная изоляция больных с вирусными поражениями, проведение противоэпидемических мероприятий.
Предупреждение возникновения хламидийных и гонококковых конъюнктивитов у новорожденных предусматривает лечение хламидийной инфекции и гонореи у беременных. При склонности к аллергическим конъюнктивитам необходима превентивная местная и общая десенсибилизирующая терапия накануне предполагаемого обострения.
Конъюнктивит — лечение в Москве
Конъюнктивит
Конъюнктивит — одно из наиболее распространённых воспалительных заболеваний глаз. Как правило, он неопасен и редко перерастает во что-то серьёзное. Но не лечить конъюнктивит нельзя, так риск развития осложнений сильно увеличивается.
СОДЕРЖАНИЕ
Конъюнктивит: определение болезни
Классификация конъюнктивита
Диагностика конъюнктивита
Прогноз и профилактика конъюнктивита
Конъюнктивит: определение болезни
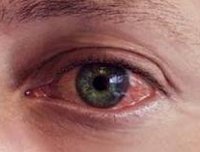
Конъюнктивит — это воспаление слизистой оболочки, которая покрывает глаз (конъюнктивы).
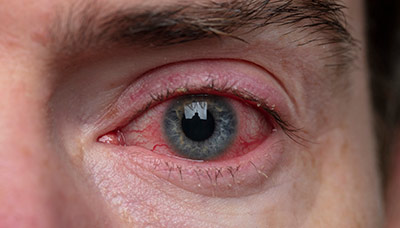
В норме конъюнктива прозрачная, поэтому её не видно. При конъюнктивите мельчайшие кровеносные сосуды в ней воспаляются. Из-за этого глаз выглядит красным и отёкшим.
Воспалённая слизистая оболочка при конъюнктивите (слева) и здоровая прозрачная конъюнктива (справа)
Чаще всего конъюнктива воспаляется из-за вирусной или бактериальной инфекции. Вирусный конъюнктивит легко передаётся от человека к человеку, особенно если они проживают вместе или пользуются общим полотенцем, спят на одной подушке.
Кроме того, в виде конъюнктивита может проявляться аллергия, например на пыльцу растений. Реже конъюнктива раздражается в результате механического повреждения глаз: дымом, химикатами, контактными линзами или пылью.
Определить причину воспаления и назначить подходящее лечение может только врач.
Код МКБ
В Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10) конъюнктивит обозначается кодом Н10.
В зависимости от формы болезни выделяют восемь подгрупп.
Подгруппы конъюнктивита по МКБ-10:
- H10.0 — «Слизисто-гнойный конъюнктивит»;
- H10.1 — «Острый атопический конъюнктивит»;
- H10.2 — «Другие острые конъюнктивиты»;
- H10.3 — «Острый конъюнктивит неуточнённый»;
- H10.4 — «Хронический конъюнктивит»;
- H10.5 — «Блефароконъюнктивит»;
- H10.8 — «Другие конъюнктивиты»;
- H10.9 — «Конъюнктивит неуточнённый.
Распространённость
В России воспалительные заболевания глаз ежегодно диагностируют примерно у 18 миллионов человек, при этом 12 миллионов случаев воспаления приходится на конъюнктивит.
Болеют все, независимо от пола и возраста, включая новорождённых, которые переносят конъюнктивит крайне тяжело.
Причины конъюнктивита
Причины конъюнктивита могут быть инфекционными и неинфекционными. Инфекционный конъюнктивит вызывают бактерии, вирусы и грибки, неинфекционный — аллергены, химические раздражители и инородные тела.
Распространённые вирусы — возбудители конъюнктивита:
- аденовирусы,
- вирус Коксаки,
- энтеровирусы,
- вирус Эпштейна — Барр,
- вирус краснухи,
- вирус кори,
- вирус простого герпеса,
- вирус варицелла-зостер.
Как правило, вирусный конъюнктивит проходит самостоятельно в течение 1–2 недель даже без специального лечения.
80% случаев конъюнктивита спровоцированы аденовирусами
Бактериальный конъюнктивит встречается реже вирусного. Такое воспаление тоже может пройти самостоятельно, но в этом случае человек будет долго мучиться от боли и дискомфорта в глазах. Быстро справится с бактерией и облегчить неприятные симптомы помогает антибактериальное лечение.
Распространённые бактерии — возбудители конъюнктивита:
- золотистый стафилококк,
- пневмококк,
- гемофильная палочка,
- моракселла.
Чаще всего бактериальный конъюнктивит вызывает золотистый стафилококк
Реже причиной конъюнктивита становятся хламидии и гонококки. Обычно вызываемые ими хламидиоз и гонорея поражают половые органы, но могут распространиться и на глаза.
Грибки — возбудители конъюнктивита:
- аспергиллы,
- кандиды,
- актиномицеты.
Аспергиллёз вызывают плесневые грибы рода Aspergillus
У людей, страдающих аллергией, часто развивается аллергический конъюнктивит. Он отличается от других форм болезни сильным зудом.
Другие распространённые причины конъюнктивита:
- химические вещества, например хлорированная вода в бассейне;
- инородные тела (пылинка или ресница могут привести к покраснению и воспалению глаза, даже если их удалось быстро убрать);
- контактные линзы — при несоблюдении правил ношения линз конъюнктива может воспалиться;
- синдром сухого глаза — заболевание, возникающее из-за нарушения выработки слёзной жидкости, которая защищает и увлажняет глаза;
- розацеа — хроническое заболевание кожи, при котором сосуды на лице расширяются, кожа краснеет, на ней появляются высыпания, похожие на угри. Воспаление постепенно может перейти на глаза.
При синдроме сухого глаза человек постоянно ощущает «песок в глазах».
Факторы риска развития конъюнктивита
Наиболее распространённые факторы риска, которые могут способствовать развитию воспаления в глазах, — ослабленная иммунная система, пренебрежение правилами личной гигиены, операции на глазах.
Факторы риска конъюнктивита:
- иммунодефицитные состояния (хронические инфекционные заболевания верхних дыхательных путей, ВИЧ-инфекция, осложнения химиотерапии);
- несоблюдение правил личной гигиены (использование общих полотенец для лица и рук, кистей для макияжа);
- ношение контактных линз;
- использование косметики и уходовых средств с отдушками и красителями;
- заболевания и травмы глаз;
- недавняя операция на глазах, например лазерная коррекция зрения.
Классификация конъюнктивита
В зависимости от причины, спровоцировавшей воспаление, конъюнктивит делят на несколько типов: вирусный, бактериальный, аллергический и другие.
Типы конъюнктивита:
- вирусный (герпетический, аденовирусный и пр.);
- бактериальный (стафилококковый, гонококковый, пневмококковый, хламидийный);
- аллергический;
- химический;
- грибковый (аспергиллёз, кандидоз, актиномикоз);
- аутоиммунный (синдром сухого глаза, розацеа).
По течению различают острый (до 2 недель) и хронический (дольше месяца) конъюнктивит.
Развитие конъюнктивита
Конъюнктива выполняет защитную, увлажняющую и барьерную функцию. В норме она заселена микрофлорой, в состав которой входят комменсальные (полезные) и условно-патогенные (вредные при определённых условиях) микроорганизмы. Они находятся в балансе и защищают глаза от попадания чужеродных бактерий, вирусов, грибков.
Если местный иммунитет снижается (например, на фоне простудных или других заболеваний, стресса, травм), равновесие может нарушиться: число условно-патогенных микроорганизмов увеличивается или в глаз попадают чужеродные патогены. Развивается воспаление, которое внешне проявляется отёком и покраснением глаза. Так происходит из-за того, что мельчайшие кровеносные сосуды в конъюнктиве воспаляются.
Чаще всего конъюнктивит развивается из-за попадания в глаз чужеродных вирусов или бактерий. При этом вирусная инфекция легко передаётся от человека к человеку, особенно если они живут вместе или пользуются общими полотенцами.
Кроме того, в виде конъюнктивита может проявляться аллергия, например на пыльцу растений. Реже конъюнктива раздражается в результате механического повреждения глаз: дымом, химикатами, контактными линзами или пылью.
Стадии развития конъюнктивита
Независимо от причины конъюнктивита заболевание проходит несколько последовательных стадий.
Стадии развития острого конъюнктивита:
- В ответ на внешние или внутренние раздражители конъюнктива отекает, также может воспалиться нижнее или верхнее веко.
- Через 12–24 часа в глазу начинает скапливаться отделяемое. В зависимости от причины конъюнктивита оно может быть водянистым, слизистым или гнойным.
- Если лечение подобрано правильно или иммунитету удалось самостоятельно справиться с раздражителем, отёк спадает, объём отделяемого постепенно уменьшается.
Без лечения воспаление может распространиться на более глубокие слои глаза, например на роговицу, и привести к появлению на ней язв, ухудшению зрения.
Симптомы конъюнктивита
Симптомы конъюнктивита могут появиться сначала на одном глазу и постепенно перейти на другой, а могут затронуть сразу оба глаза.
Характерные симптомы конъюнктивита:
- покраснение и воспаление глаз;
- гной, из-за которого слипаются ресницы (особенно при пробуждении);
- зуд и жжение;
- слезоточивость;
- опухшие веки;
- затуманенное зрение;
- ощущение песка в глазах;
- светобоязнь.
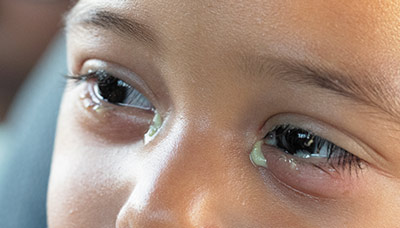
Характерный симптом бактериального конъюнктивита — гнойное отделяемое в глазах
Симптомы конъюнктивита варьируются в зависимости от типа болезни. Так, при бактериальном конъюнктивите в глазах появляется гнойное отделяемое, а при вирусном — прозрачное и водянистое.
Инфекционный конъюнктивит очень заразен для окружающих.
Для аллергического конъюнктивита более характерна слезоточивость и покраснение глаз, а не гной.
При аллергии глаза чешутся и краснеют
При аллергическом конъюнктивите глаза обычно сильно чешутся, но выделений из них нет. Иногда может быть повышенная слезоточивость.
При химическом конъюнктивите глаза опухают, слезятся, а в уголках появляются сгустки слизи. Тяжесть симптомов зависит от типа химического вещества.
При травматическом конъюнктивите в глазу может появиться кровоподтёк, боль ощущается при движении глаза или века
Симптомы конъюнктивита
|
Тип конъюнктивита |
Симптомы |
|
Бактериальный |
Начинается остро, в глазах появляется обильное гнойное отделяемое, которое по утрам засыхает на ресницах |
|
Вирусный |
Начинается остро, в глазах появляется обильное прозрачное и водянистое отделяемое. Могут быть симптомы простуды: кашель, насморк |
|
Аллергический |
Глаза краснеют, сильно чешутся, но выделений из них нет. Иногда может быть повышенная слезоточивость |
|
Химический |
Глаза опухают, слезятся, а в уголках появляются сгустки слизи |
|
Грибковый |
Глаза краснеют, в них появляются серые или желтоватые плёнки. Могут воспалиться лимфоузлы на шее |
|
Аутоиммунный |
Глаза краснеют, сохнут, в них как будто ощущается песок. Кожа вокруг глаз может шелушиться |
Осложнения конъюнктивита
Без лечения конъюнктивит может привести к поражению глубинных слоёв глаза и нарушению зрения.
Распространённые осложнения конъюнктивита:
- кератит — воспаление роговицы;
- иридоциклит — воспаление сосудистой оболочки и сетчатки;
- блефарит — воспаление век;
- рубцовые изменения и воспаление сосудистой оболочки глаза.
Кератит — это серьёзное повреждение роговицы глаза, при котором теряется её прозрачность и снижается острота зрения. Если кератит вовремя не вылечить, то высок риск развития эндофтальмита — воспаления внутренних оболочек глаза.
Другое опасное осложнение конъюнктивита — глаукома, при которой значительно повышается внутриглазное давление, нервные волокна сетчатки гибнут, человек может полностью потерять зрение.
Диагностика конъюнктивита
Если у человека краснеют и слезятся глаза, появилась боль или светобоязнь, есть ощущение инородного предмета в глазу, а при пробуждении веки слипаются от гнойного отделяемого, нужно как можно скорее обратиться к врачу-офтальмологу — профильному специалисту, который занимается лечением заболеваний глаз.
Немедленно вызвать скорую следует, если конъюнктивит развился у новорождённого или появились другие симптомы:
- нестерпимая боль в глазу;
- проблемы со зрением — картинка двоится, мутнеет, темнеет.
К какому врачу обращаться при подозрении на конъюнктивит
Как правило, люди сначала обращаются к врачу-терапевту или сразу идут за консультацией к профильному специалисту — врачу-офтальмологу. Лечением детей с конъюнктивитом занимается врач-педиатр.
На консультации специалист проведёт опрос и осмотр и, возможно, назначит инструментальные и лабораторные исследования.
Осмотр
При подозрении на конъюнктивит врач уточнит, что предшествовало появлению симптомов. К возможным причинам болезни относятся вирусные, бактериальные или грибковые инфекции, сезонная аллергия, ношение контактных линз.
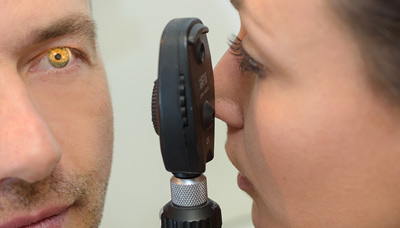
Во время осмотра врач оценит состояние слизистой оболочки глаза, проведёт осмотр роговицы через щелевую лампу или с помощью офтальмоскопа, при подозрении на глаукому — измерит внутриглазное давление.
Офтальмоскоп — прибор, позволяющий оценить состояние сетчатки и глазного дна
Лабораторные методы исследования
Обычно врач может поставить диагноз «конъюнктивит» по результатам осмотра. В некоторых случаях он может направить человека на анализ крови на антитела к аденовирусу, взять образец отделяемого из глаза для ПЦР-исследования, посева для выявления бактерий и определения их чувствительности к антибиотикам.
20.125. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) П/колич. 8 дней

19.69.2. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 1 день

19.14.1. Соскоб (+450 ₽) 
Соскоб (+450 ₽) Кач. 1 день

120.6.01.07.01.3. 
5 дней

120.6.01.06.01.3. 
5 дней

При подозрении на аллергический конъюнктивит врач может назначить анализ на содержание эозинофилов — основных маркеров аллергии в отделяемом со слизистой оболочки глаза. Чтобы определить аллерген, используют панели аллергенов.
16.17. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 2 дня

41.513. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) Колич. 4 дня

Лечение конъюнктивита
Лечение конъюнктивита зависит от типа болезни.
Бактериальный конъюнктивит лечат с помощью антибиотиков, которые закапывают в глаз или закладывают за веко в виде капель или мази. В тяжёлых случаях врач может дополнительно назначить антибактериальные препараты внутрь.
При правильно подобранном лечении бактериальный конъюнктивит проходит за 3–4 дня, но продолжать курс лечения необходимо ровно столько, сколько рекомендовал врач (даже после того как симптомы исчезли).
Вирусный конъюнктивит, как правило, проходит самостоятельно и не требует специального лечения. Симптомы при этом могут беспокоить человека от 1 до 2 недель. Чтобы облегчить проявления болезни, назначают симптоматические средства, например капли против зуда.
Способы облегчить симптомы вирусного конъюнктивита:
- ватный диск, смоченный в кипячёной воде, — протирают глаза, чтобы облегчить отхождение корочек с ресниц и век. На каждый глаз нужен новый ватный диск;
- холодные компрессы на глаза, которые помогают успокоить раздражение;
- капли «искусственная слеза», которые увлажняют глаза и избавляют от сухости надолго.
Чтобы уменьшить отёк и размягчить корочки, можно использовать компрессы из пакетиков с чаем или ромашкой
Чтобы не распространять инфекционный конъюнктивит, нужно чаще стирать наволочки и полотенца при температуре выше 70 °C и не делиться ими с окружающими.
Во время лечения конъюнктивита следует отказаться от контактных линз
Аллергический конъюнктивит лечат с помощью антигистаминных средств и стероидных капель для глаз. Но главное — исключить или минимизировать контакт с аллергеном, например переселить кота к родственникам, ежедневно проводить влажную уборку в квартире. Кроме того, нужно стараться не тереть глаза и чаще мыть руки.
Химический конъюнктивит, как правило, проходит после того, как прекращается контакт с раздражителем. В качестве лечения используют промывание глаз чистой водой. Тяжёлые химические повреждения, особенно ожоги конъюнктивы, лечат в стационаре.
Чего не стоит делать при конъюнктивите:
- чесать и тереть веки: от этого раздражение только усиливается;
- наносить на глаза и область вокруг них макияж;
- делиться своими каплями для глаз, косметикой или контактными линзами;
- закапывать в глаза капли, содержащие стероидные гормоны;
- использовать глазные капли дольше 5 дней (если только врач не рекомендовал продлить лечение) — бесконтрольное применение капель может усугубить симптомы.
Прогноз и профилактика конъюнктивита
Как правило, конъюнктивит легко поддаётся лечению, прогноз благоприятный. Без лечения воспаление может распространиться вглубь глаза и привести к нарушению зрения вплоть до его потери.
Способы профилактики конъюнктивита:
- регулярное мытьё рук;
- использование индивидуальных полотенец, наволочек, кистей для макияжа;
- соблюдение правил ухода за контактными линзами (мыть руки перед тем, как прикасаться к линзам; всегда выливать раствор, в котором они находились; надевать линзы до нанесения макияжа и снимать до того, как смыть косметику; снимать линзы перед душем и бассейном);
- использование туши для ресниц, теней для век и другой косметики до окончания срока годности;
- отказ от курения (не только активного, но и пассивного);
- использование увлажнителей воздуха;
- периодический отдых от компьютера и гаджетов.
Источники
- Конъюнктивит : клинические рекомендации / Общероссийская общественная организация «Ассоциация врачей-офтальмологов», Общероссийская общественная организация «Общество офтальмологов России». 2021.
- Приложение к приказу Министерства здравоохранения и социального развития Российской Федерации от 13 октября 2006 года № 704 «Стандарт медицинской помощи больным конъюнктивитом».
Частые вопросы
Лечение конъюнктивита зависит от типа болезни. Так, бактериальный конъюнктивит лечат с помощью антибиотиков, которые закапывают в глаза или закладывают за веко в виде капель или мази. Вирусный конъюнктивит обычно проходит самостоятельно и не требует специального лечения. Аллергический конъюнктивит лечат с помощью антигистаминных средств и капель, содержащих стероидные гормоны, для снижения воспаления.
Конъюнктивит у всех проходит по-разному. Время выздоровления зависит от типа заболевания, особенностей организма и состояния иммунной системы.
Чтобы облегчить симптомы конъюнктивита, следует протирать глаза смоченными в кипячёной воде ватными дисками, прикладывать холодные компрессы, использовать капли «искусственная слеза». Чтобы вылечить конъюнктивит, следует пройти полный курс лечения, прописанный врачом, и не прекращать терапию, как только симптомы пройдут.
Информацию проверил
врач-эксперт
Информацию проверил врач-эксперт
Екатерина Кашух
Врач-гастроэнтеролог, кандидат медицинских наук
Оцените статью:
Полезная статья? Поделитесь в социальных сетях:
ВАЖНО
Информация из данного раздела не может служить достаточным основанием для постановки диагноза или назначения лечения. Решение об этом должен принимать врач на основании всех имеющихся у него данных.
Вам может быть интересно
Вам телеграм.
Telegram-канал,
которому, на наш взгляд,
можно доверять
Конъюнктивит: причины появления, классификация, симптомы, диагностика и способы лечения.
Определение
Конъюнктивит – воспалительное заболевание наружной слизистой оболочки глазного яблока и внутренней поверхности век различной природы.
Конъюнктивиты занимают третье место по встречаемости в глазных болезнях, причем у детей инфекция чаще носит бактериальный характер.
По определению, используемому российскими офтальмологами, конъюнктивит – это раздражение конъюнктивы глаза в ответ на воздействие различных факторов, проявляющееся покраснением (гиперемией), отеком и зудом век, нередко осложняющееся нарушением зрения из-за распространения патологического процесса на роговицу – наружную оболочку глаза (с развитием кератоконъюнктивита).
К причинам появления конъюнктивита относят несоблюдение правил личной гигиены (инфекции попадают на слизистую глаза через грязные руки), снижение местного и общего иммунитета, наличие аллергических заболеваний, а также использование линз, неправильный уход за ними и эксплуатация поврежденных или просроченных линз.
По длительности течения выделяют:
- Острый – симптомы заболевания беспокоят менее 4 недель.
- Хронический – заболевание длится более месяца.
По причине, вызвавшей конъюнктивит:
- Вирусный (основные причины – аденовирус, вирус герпеса человека, энтеровирус, вирус контагиозного моллюска и т.д.).
- Бактериальный. Обычно бактериальные формы конъюнктивита развиваются в результате присоединения вторичной инфекции к уже текущему вирусному конъюнктивиту. У детей диагностируются чаще, чем у взрослых. К бактериям, вызывающим развитие этой патологии, относятся золотистый стафилококк, гемофильная палочка, гонококк, стрептококк.
- Аллергический. Аллергический конъюнктивит может быть как самостоятельным заболеванием, так и наблюдаться совместно с другими аллергическими проявлениями (например, при поллинозе). Выделяют следующие виды аллергического конъюнктивита – сезонный (например, при цветении сорных трав и деревьев), круглогодичный (если аллерген постоянно циркулирует в воздухе – перхоть животных, пылевые клещи), контактный (например, аллергическая реакция на декоративную косметику).
- Физический (вследствие физического или химического воздействия). При воздействии на слизистую оболочку глаза химического (некачественной косметики, средств бытовой химии и т.д.) или физического агента (света чрезмерной интенсивности, радиации, механического воздействия на слизистую глаза) развивается неспецифическое воспаление.
- Аутоиммунный (уретроокулосиновиальный синдром, например, при мочеполовой или кишечной инфекции).
Симптомы конъюнктивита
Независимо от причины, конъюнктивит всегда начинается остро.
Возникновение светобоязни чаще всего свидетельствует о вовлечении в процесс роговицы, что чревато значительным снижением зрения при отсутствии правильного лечения.
Вирусные конъюнктивиты
- Герпетический конъюнктивит проявляется поражением сначала одного глаза, затем инфекция может перейти на второй. Развитие заболевания вялое, симптомы неярко выражены. Характерно появление отечности и красноты века, могут быть типичные герпетические пузырьки с прозрачным содержимым, при присоединении вторичной инфекции появляется слизисто-гнойное отделяемое.
- Аденовирусная инфекция (фарингоконъюнктивальная лихорадка) – остро протекающее заболевание, сопровождающееся насморком, лихорадкой, болью в горле с возможным увеличением шейных лимфоузлов. Поражение глаз, как правило, ступенчатое – сначала поражается один глаз, а через 72 часа – второй.
- При конъюнктивите, вызванном вирусом контагиозного моллюска, беспокоят выделение слизи из глаза, формирование узелков с вогнутым центром на веках.
- Для вирусных конъюнктивитов также характерно быстрое распространение в скученных коллективах (в детских садах, школах).
Бактериальные конъюнктивиты
Отличительным симптомом является трудность размыкания век после сна из-за обильного гнойного отделяемого, на ранних стадиях болезни – появление белых нитей при открывании глаз.
Для бактериальных конъюнктивитов характерно резкое покраснение конъюнктивы глаза, жжение в глазу, чувство инородного тела (песка), появление патологического отделяемого (гноя).
У новорожденных детей гонококковый конъюнктивит может развиться из-за инфицирования во время родов. Чаще проявляется на 2–5-й день жизни. Аналогичная картина и при инфицировании ребенка хламидиями.
Аллергический конъюнктивит
Развитие симптомов болезни наступает сразу после контакта с аллергеном или по истечении непродолжительного времени (до 48 часов). Наблюдается обильное слезотечение. Со временем выделяемое загустевает, при присоединении вторичной инфекции мутнеет, становится гнойным. Больной жалуется на зуд, жжение в глазах, покраснение век (поражение чаще симметричное (сразу оба глаза)). Вскоре к этим симптомам может присоединиться насморк (это связано с отеком носослезного канала), светобоязнь (при вовлечении в процесс роговицы), снижение остроты зрения.
По течению заболевания выделяют острый аллергический конъюнктивит (если контакт с аллергеном однократный или очень редкий, такое заболевание быстро проходит, в легких случаях достаточно просто прекратить контакт с аллергеном) и хронический (в этом случае контакт регулярный, симптомы имеют волнообразный характер и мало выражены, — чаще при аллергии на клещей домашней пыли).
Физический конъюнктивит
Симптомы данного заболевания развиваются сразу после воздействия раздражающего агента: жжение, дискомфорт, зуд, ощущение инородного тела в глазу, слезотечение, покраснение век и глазного яблока.
Уретроокулосиновиальный синдром
Уретроокулосиновиальный синдром (ранее носивший название синдрома Рейтера) развивается в ответ на проникновение в организм инфекций, передающихся половым путем (в частности, хламидий), аутоиммунного воспаления, когда собственные клетки синовиальной оболочки сустава, слизистой оболочки глаза и уретры воспринимаются организмом как чужеродные. Помимо глазных симптомов конъюнктивита пациента беспокоит боль и отечность крупных суставов. Конъюнктивит при этом чаще носит гнойный характер. Возможно развитие иридоциклита – воспаления средней (сосудистой) оболочки глаза, в том числе радужки, при этом возникает боль в глазном яблоке и его гиперемия (покраснение), помутнение роговицы, характерны слезотечение, светобоязнь.
Диагностика конъюнктивита
Диагностика заболевания строится, прежде всего, на осмотре пораженного глаза, сборе анамнестических данных для выявления фактора, вызвавшего развитие конъюнктивита. Обязательной частью диагностических мероприятий является проверка остроты зрения. При необходимости проводится забор соскобов слизистой конъюнктивы (в частности, для выявления ДНК микроорганизмов), посев патологического отделяемого из глаза, в том числе на расширенный спектр антибиотиков и для выявления контагиозного моллюска. Часто требуются консультации смежных специалистов (например, отоларинголога, аллерголога, ревматолога,
педиатра
).
При подозрении на аллергическую природу конъюнктивита осуществляется следующая диагностика для подтверждения диагноза: определение уровня эозинофилов в общем анализе крови, уровня иммуноглобулина Е и концентрации эозинофильного катионного белка. Для удобства выявления аллергенов разработаны панели с наборами самых распространенных аллергенов – домашней пыли, пищевых продуктов, пыльцы растений.
Смесь аллергенов деревьев: ольха, лещина обыкновенная, ива, берёза, дуб, IgE (TP9; Tree Panel 9: Alder, Birch, Hazelnut, Oak, Willow, IgE)
Определение суммарных специфических IgE к аллергенам деревьев.
Ольха — дерево из семейства берёзовых. Естественный ареал охватывает области холодного и �…
К каким врачам обращаться
При любом поражении глаз следует обратиться за помощью к офтальмологу. Врач проведет необходимые диагностические мероприятия и назначит оптимальную терапию. При наличии показаний офтальмолог направит пациента на консультацию к другим специалистам: например, при выявлении конъюнктивита гонокковой или хламидийной природы необходима консультация венеролога, при подозрении на развитие уретроокулосиновиального синдрома требуется осмотр ревматологом.
Лечение конъюнктивита
При использовании контактных линз и возникновении симптомов конъюнктивита рекомендуется временно (до полного выздоровления) отказаться от них в пользу очков.
Эта мера упрощает терапию и способствует продуктивному лечению.
В случае вирусного конъюнктивита назначаются антисептические растворы для закапывания и промывания глаз в целях профилактики присоединения вторичной инфекции, противовирусные препараты, симптоматическое лечение – жаропонижающие при лихорадке, сосудосуживающие капли в нос — при насморке.
При бактериальном конъюнктивите применяют глазные капли или мази с антибиотиками. Выбор лекарственного препарата осуществляет только специалист с учетом выявленного при посевах возбудителя инфекции. Также в комплексе рекомендуются антисептические растворы и мази.
В случае механической травмы или химического повреждения глаза следует немедленно прекратить контакт с раздражителем и обратиться за помощью. При попадании инородного тела в глаз необходимо как можно раньше извлечь его в условиях больницы. Лечение в данном случае симптоматическое: противовоспалительные лекарственные средства, ангиопротекторы, при повреждении роговицы назначают препараты для улучшения ее питания, а также антисептики для уменьшения риска присоединения инфекции.
Протоколы лечения аллергического конъюнктивита во всем мире включают в себя применение антигистаминных препаратов. В среднетяжелых и тяжелых случаях назначают терапию гормонами.
Лечение гормональными препаратами любого вида конъюнктивита, кроме аллергического, чревато серьезными осложнениями и угрозой для зрения. Поэтому для выбора правильной тактики лечения, оптимального подбора препаратов, профилактики и своевременной диагностики осложнений необходимо обратиться к врачу.
Осложнения
Самым частым осложнением конъюнктивита является развитие бактериальных заболеваний глаз. При патологии конъюнктивы также возможно вовлечение в процесс роговицы, что сопряжено с высоким риском необратимого снижения зрения или слепоты.
Профилактика конъюнктивита
Соблюдение личной гигиены, уход и правильное использование контактных линз – залог здоровья глаз. Линзы – предмет строго индивидуального использования. При нарушении их целостности (появлении трещин, неровностей, помутнений, царапин) – немедленно заменить новыми.
Хранить линзы нужно в специальных герметичных контейнерах, заполненных антисептиком или раствором хлорида натрия. Надевать линзы следует только чистыми руками.
При подозрении на любую патологию глаз необходимо отказаться от линз. Это касается и людей, склонных к сезонным проявлениям аллергии — перед контактом с заранее известным аллергеном следует воздержаться от использования линз.
Источники:
- Российская ассоциация аллергологов и клинических иммунологов. Аллергология. Федеральные клинические рекомендации / Под ред. Р.М. Хаитова, Н.И. Ильиной. М.: «Фармарус Принт Медиа», 2014. 126 с.
- Клинические рекомендации «Конъюнктивит». Разраб.: Ассоциация врачей-офтальмологов, Общество офтальмологов России. – 2021.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
2412
05 Марта
-
13069
01 Марта
-
13067
23 Февраля
Похожие статьи
Ангина
Ангина: причины появления, симптомы, диагностика и способы лечения.
Энцефалиты
Энцефалит – это группа заболеваний, для которых характерно воспаление вещества головного мозга.
Стригущий лишай
Стригущий лишай: причины появления, симптомы, диагностика и способы лечения.
Саркома
Саркома: причины появления, симптомы, диагностика и способы лечения.
Увеит
Увеит: причины появления, симптомы, диагностика и способы лечения.
| Conjunctivitis | |
|---|---|
| Other names | Pink eye |
 |
|
| An eye with viral conjunctivitis | |
| Specialty | Ophthalmology, optometry |
| Symptoms | Reddish eye, scratchiness[1] |
| Duration | Viral conjunctivitis: up to two weeks[2] |
| Causes | Viral, bacterial, allergies[3] |
| Diagnostic method | Based on symptoms, microbial culture[1] |
| Prevention | Handwashing[1] |
| Treatment | Based on underlying cause[3] |
| Frequency | 3–6 million per year (US)[1][3] |
Conjunctivitis, also known as pink eye,[4] is inflammation of the outermost layer of the white part of the eye and the inner surface of the eyelid.[5] It makes the eye appear pink or reddish.[1] Pain, burning, scratchiness, or itchiness may occur.[1] The affected eye may have increased tears or be «stuck shut» in the morning.[1] Swelling of the white part of the eye may also occur.[1] Itching is more common in cases due to allergies.[3] Conjunctivitis can affect one or both eyes.[1]
The most common infectious causes are viral followed by bacterial.[3] The viral infection may occur along with other symptoms of a common cold.[1] Both viral and bacterial cases are easily spread between people.[1] Allergies to pollen or animal hair are also a common cause.[3] Diagnosis is often based on signs and symptoms.[1] Occasionally, a sample of the discharge is sent for culture.[1]
Prevention is partly by handwashing.[1] Treatment depends on the underlying cause.[1] In the majority of viral cases, there is no specific treatment.[3] Most cases due to a bacterial infection also resolve without treatment; however, antibiotics can shorten the illness.[1][3] People who wear contact lenses and those whose infection is caused by gonorrhea or chlamydia should be treated.[3] Allergic cases can be treated with antihistamines or mast cell inhibitor drops.[3]
About 3 to 6 million people get acute conjunctivitis each year in the United States.[1][3] In adults, viral causes are more common, while in children, bacterial causes are more common.[3] Typically, people get better in one or two weeks.[1][3] If visual loss, significant pain, sensitivity to light or signs of herpes occur, or if symptoms do not improve after a week, further diagnosis and treatment may be required.[3] Conjunctivitis in a newborn, known as neonatal conjunctivitis, may also require specific treatment.[1]
Signs and symptoms[edit]
Red eye, swelling of the conjunctiva, and watering of the eyes are symptoms common to all forms of conjunctivitis. However, the pupils should be normally reactive, and the visual acuity normal.[citation needed]
Conjunctivitis is identified by inflammation of the conjunctiva, manifested by irritation and redness. Examination using a slit lamp (biomicroscope) may improve diagnostic accuracy. Examination of the palpebral conjunctiva, that overlying the inner aspects of the eyelids, is usually more diagnostic than examination of the bulbal conjunctiva, that overlying the sclera.[citation needed]
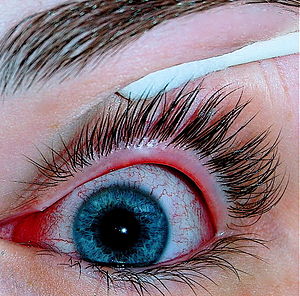
Viral[edit]
Between 65% and 90% of cases of viral conjunctivitis are caused by adenoviruses.[6]
Viral conjunctivitis is often associated with an infection of the upper respiratory tract, a common cold, or a sore throat. Its symptoms include excessive watering and itching. The infection usually begins in one eye but may spread easily to the other eye.[citation needed]
Viral conjunctivitis manifests as a fine, diffuse pinkness of the conjunctiva which may be mistaken for iritis, but corroborative signs on microscopy, particularly numerous lymphoid follicles on the tarsal conjunctiva, and sometimes a punctate keratitis are seen.[citation needed]
Allergic[edit]
Allergic conjunctivitis is inflammation of the conjunctiva due to allergy.[7] The specific allergens may differ among patients. Symptoms result from the release of histamine and other active substances by mast cells, and consist of redness (mainly due to vasodilation of the peripheral small blood vessels), swelling of the conjunctiva, itching, and increased production of tears.[citation needed]
Bacterial[edit]
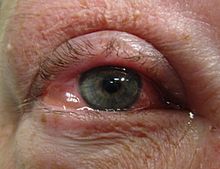
An eye with bacterial conjunctivitis
Bacterial conjunctivitis causes the rapid onset of conjunctival redness, swelling of the eyelid, and a sticky discharge. Typically, symptoms develop first in one eye, but may spread to the other eye within 2–5 days. Conjunctivitis due to common pus-producing bacteria causes marked grittiness or irritation and a stringy, opaque, greyish or yellowish discharge that may cause the lids to stick together, especially after sleep. Severe crusting of the infected eye and the surrounding skin may also occur. The gritty or scratchy feeling is sometimes localized enough that patients may insist that they have a foreign body in the eye.[citation needed]
Common bacteria responsible for nonacute bacterial conjunctivitis are Staphylococcus, Streptococcus,[8] and Haemophilus species. Less commonly, Chlamydia spp. may be the cause.[9]
Typical membranous conjunctivitis
Bacteria such as Chlamydia trachomatis or Moraxella spp. can cause a nonexudative but persistent conjunctivitis without much redness. Bacterial conjunctivitis may cause the production of membranes or pseudomembranes that cover the conjunctiva. Pseudomembranes consist of a combination of inflammatory cells and exudates and adhere loosely to the conjunctiva, while true membranes are more tightly adherent and cannot be easily peeled away. Cases of bacterial conjunctivitis that involve the production of membranes or pseudomembranes are associated with Neisseria gonorrhoeae, β-hemolytic streptococci, and Corynebacterium diphtheriae. C. diphtheriae causes membrane formation in conjunctiva of unimmunized children.[10]
Chemical[edit]
Chemical eye injury may result when an acidic or alkaline substance gets in the eye.[11] Alkali burns are typically worse than acidic burns.[12] Mild burns produce conjunctivitis, while more severe burns may cause the cornea to turn white.[12] Litmus paper may be used to test for chemical causes.[11] When a chemical cause has been confirmed, the eye or eyes should be flushed until the pH is in the range 6–8.[12] Anaesthetic eye drops can be used to decrease the pain.[12]
Irritant or toxic conjunctivitis is primarily marked by redness. If due to a chemical splash, it is often present in only the lower conjunctival sac. With some chemicals, above all with caustic alkalis such as sodium hydroxide, necrosis of the conjunctiva marked by a deceptively white eye due to vascular closure may occur, followed by sloughing off of the dead epithelium. A slit lamp examination is likely to show evidence of anterior uveitis.[citation needed]
Other[edit]
An eye with chlamydial conjunctivitis
Inclusion conjunctivitis of the newborn is a conjunctivitis that may be caused by the bacterium Chlamydia trachomatis, and may lead to acute, purulent conjunctivitis.[13] However, it is usually self-healing.[13]
Causes[edit]
Infective conjunctivitis is most commonly caused by a virus.[3] Bacterial infections, allergies, other irritants, and dryness are also common causes. Both bacterial and viral infections are contagious, passing from person to person or spread through contaminated objects or water. Contact with contaminated fingers is a common cause of conjunctivitis. Bacteria may also reach the conjunctiva from the edges of the eyelids and the surrounding skin, from the nasopharynx, from infected eye drops or contact lenses, from the genitals or the bloodstream.[14] Infection by human adenovirus accounts for 65% to 90% of cases of viral conjunctivitis.[15]
Viral[edit]
Adenoviruses are the most common cause of viral conjunctivitis (adenoviral keratoconjunctivitis).[16] Herpetic keratoconjunctivitis, caused by herpes simplex viruses, can be serious and requires treatment with aciclovir. Acute hemorrhagic conjunctivitis is a highly contagious disease caused by one of two enteroviruses, enterovirus 70 and coxsackievirus A24. These were first identified in an outbreak in Ghana in 1969, and have spread worldwide since then, causing several epidemics.[17]
Bacterial[edit]
The most common causes of acute bacterial conjunctivitis are Staphylococcus aureus, Streptococcus pneumoniae, and Haemophilus influenzae.[16][18] Though very rare, hyperacute cases are usually caused by Neisseria gonorrhoeae or Neisseria meningitidis. Chronic cases of bacterial conjunctivitis are those lasting longer than 3 weeks, and are typically caused by S. aureus, Moraxella lacunata, or Gram-negative enteric flora.[citation needed]
Allergic[edit]
Conjunctivitis may also be caused by allergens such as pollen, perfumes, cosmetics, smoke,[19][unreliable medical source?] dust mites, Balsam of Peru,[20] or eye drops.[21] The most frequent cause of conjunctivitis is allergic conjunctivitis and it affects 15% to 40% of the population.[22] Allergic conjunctivitis accounts for 15% of eye related primary care consultations; most including seasonal exposures in the spring and summer or perpetual conditions.[23]
Other[edit]
- Computer vision syndrome
- Dry eye syndrome
- Reactive arthritis: Conjunctivitis is part of the triad of reactive arthritis, which is thought to be caused by autoimmune cross-reactivity following certain bacterial infections. Reactive arthritis is highly associated with HLA-B27. Conjunctivitis is associated with the autoimmune disease relapsing polychondritis.[24][25]
Diagnosis[edit]
The procedure of conjunctival swabs.
Cultures are not often taken or needed as most cases resolve either with time or typical antibiotics. If bacterial conjunctivitis is suspected, but no response to topical antibiotics is seen, swabs for bacterial culture should be taken and tested. Viral culture may be appropriate in epidemic case clusters.[citation needed]
A patch test is used to identify the causative allergen in allergic conjunctivitis.[26]
Although conjunctival scrapes for cytology can be useful in detecting chlamydial and fungal infections, allergy, and dysplasia, they are rarely done because of the cost and the general dearth of laboratory staff experienced in handling ocular specimens. Conjunctival incisional biopsy is occasionally done when granulomatous diseases (e.g., sarcoidosis) or dysplasia are suspected.[citation needed]
Classification[edit]
Conjunctivitis may be classified either by cause or by extent of the inflamed area.[citation needed]
Causes[edit]
- Allergy
- Bacteria
- Viruses
- Chemicals
- Autoimmune
Neonatal conjunctivitis is often grouped separately from bacterial conjunctivitis because it is caused by different bacteria than the more common cases of bacterial conjunctivitis.[citation needed]
By extent of involvement[edit]
Blepharoconjunctivitis is the dual combination of conjunctivitis with blepharitis (inflammation of the eyelids).[citation needed]
Keratoconjunctivitis is the combination of conjunctivitis and keratitis (corneal inflammation).[citation needed]
Blepharokeratoconjunctivitis is the combination of conjunctivitis with blepharitis and keratitis. It is clinically defined by changes of the lid margin, meibomian gland dysfunction, redness of the eye, conjunctival chemosis and inflammation of the cornea.[27]
Differential diagnosis[edit]
Some more serious conditions can present with a red eye, such as infectious keratitis, angle-closure glaucoma, or iritis. These conditions require the urgent attention of an ophthalmologist. Signs of such conditions include decreased vision, significantly increased sensitivity to light, inability to keep the eye open, a pupil that does not respond to light, or a severe headache with nausea.[28] Fluctuating blurring is common, due to tearing and mucoid discharge. Mild photophobia is common. However, if any of these symptoms is prominent, considering other diseases such as glaucoma, uveitis, keratitis, and even meningitis or carotico-cavernous fistula is important.[citation needed]
A more comprehensive differential diagnosis for the red or painful eye includes:[28]
- Corneal abrasion
- Subconjunctival hemorrhage
- Pinguecula
- Blepharitis
- Dacryocystitis
- Keratoconjunctivitis sicca (dry eye)
- Keratitis
- Herpes simplex
- Herpes zoster
- Episcleritis — an inflammatory condition that produces a similar appearance to conjunctivitis, but without discharge or tearing
- Uveitis
- Acute angle-closure glaucoma
- Endophthalmitis
- Orbital cellulitis
Prevention[edit]
The most effective prevention is good hygiene, especially avoiding rubbing the eyes with infected hands. Vaccination against adenovirus, Haemophilus influenzae, pneumococcus, and Neisseria meningitidis is also effective.[29]
Povidone-iodine eye solution has been found to prevent neonatal conjunctivitis.[30] It is becoming more commonly used globally because of its low cost.[30]
Management[edit]
Conjunctivitis resolves in 65% of cases without treatment, within 2–5 days. The prescription of antibiotics is not necessary in most cases.[31]
Viral[edit]
Viral conjunctivitis usually resolves on its own and does not require any specific treatment.[3] Antihistamines (e.g., diphenhydramine) or mast cell stabilizers (e.g., cromolyn) may be used to help with the symptoms.[3] Povidone-iodine has been suggested as a treatment, but as of 2008, evidence to support it was poor.[32]
Allergic[edit]
For allergic conjunctivitis, cool water poured over the face with the head inclined downward constricts capillaries, and artificial tears sometimes relieve discomfort in mild cases. In more severe cases, nonsteroidal anti-inflammatory medications and antihistamines may be prescribed. Persistent allergic conjunctivitis may also require topical steroid drops.[citation needed]
Bacterial[edit]
Bacterial conjunctivitis usually resolves without treatment.[3] Topical antibiotics may be needed only if no improvement is observed after 3 days.[33] No serious effects were noted either with or without treatment.[34] Because antibiotics do speed healing in bacterial conjunctivitis, their use may be considered.[34] Antibiotics are also recommended for those who wear contact lenses, are immunocompromised, have disease which is thought to be due to chlamydia or gonorrhea, have a fair bit of pain, or have copious discharge.[3] Gonorrheal or chlamydial infections require both oral and topical antibiotics.[3]
The choice of antibiotic varies based on the strain or suspected strain of bacteria causing the infection. Fluoroquinolones, sodium sulfacetamide, or trimethoprim/polymyxin may be used, typically for 7–10 days.[16] Cases of meningococcal conjunctivitis can also be treated with systemic penicillin, as long as the strain is sensitive to penicillin.[citation needed]
When investigated as a treatment, povidone-iodine ophthalmic solution has also been observed to have some effectiveness against bacterial and chlamydial conjunctivitis, with a possible role suggested in locations where topical antibiotics are unavailable or costly.[35]
Chemical[edit]
Conjunctivitis due to chemicals is treated via irrigation with Ringer’s lactate or saline solution. Chemical injuries, particularly alkali burns, are medical emergencies, as they can lead to severe scarring and intraocular damage. People with chemically induced conjunctivitis should not touch their eyes to avoid spreading the chemical.[citation needed]
Epidemiology[edit]
Conjunctivitis is the most common eye disease.[36] Rates of disease is related to the underlying cause which varies by the age as well as the time of year. Acute conjunctivitis is most frequently found in infants, school-age children and the elderly.[14] The most common cause of infectious conjunctivitis is viral conjunctivitis.[22]
It is estimated that acute conjunctivitis affects 6 million people annually in the United States.[3]
Some seasonal trends have been observed for the occurrence of different forms of conjunctivitis. In the northern hemisphere, the occurrence of bacterial conjunctivitis peaks from December to April, viral conjunctivitis peaks in the summer months and allergic conjunctivitis is more prevalent throughout the spring and summer.[14]
History[edit]
An adenovirus was first isolated by Rowe et al. in 1953. Two years later, Jawetz et al. published on epidemic keratoconjunctivitis.[37]: 437 «Madras eye» is a colloquial term that has been used in India for the disease.
Society and culture[edit]
Conjunctivitis imposes economic and social burdens. The cost of treating bacterial conjunctivitis in the United States was estimated to be $377 million to $857 million per year.[3] Approximately 1% of all primary care office visits in the United States are related to conjunctivitis. Approximately 70% of all people with acute conjunctivitis present to primary care and urgent care.[3]
See also[edit]
- Conjunctival suffusion
- Ophthalmia
References[edit]
- ^ a b c d e f g h i j k l m n o p q r s «Facts About Pink Eye». National Eye Institute. November 2015. Archived from the original on 9 March 2016. Retrieved 8 March 2016.
- ^ Long SS, Prober CG, Fischer M (2017). Principles and Practice of Pediatric Infectious Diseases E-Book. Elsevier Health Sciences. p. 502. ISBN 9780323461320.
- ^ a b c d e f g h i j k l m n o p q r s t u v w Azari AA, Barney NP (October 2013). «Conjunctivitis: a systematic review of diagnosis and treatment». JAMA. 310 (16): 1721–9. doi:10.1001/jama.2013.280318. PMC 4049531. PMID 24150468.
- ^ «What is Viral Conjunctivitis a.k.a. Sore Eyes? | National Institutes of Health».
- ^ Richards A, Guzman-Cottrill JA (May 2010). «Conjunctivitis». Pediatrics in Review. 31 (5): 196–208. doi:10.1542/pir.31-5-196. PMID 20435711.
- ^ Azari, A. A.; Barney, N. P. (2013). «Conjunctivitis: a systematic review of diagnosis and treatment». JAMA. 310 (16): 1721–1730. doi:10.1001/jama.2013.280318. PMC 4049531. PMID 24150468.
- ^ Bielory L, Friedlaender MH (February 2008). «Allergic conjunctivitis». Immunology and Allergy Clinics of North America. 28 (1): 43–58, vi. doi:10.1016/j.iac.2007.12.005. PMID 18282545. S2CID 34371872.
- ^ «Pink Eye (Conjunctivitis)». MedicineNet. Archived from the original on 22 June 2013.
- ^ «Acute Bacterial Conjunctivitis – Eye Disorders». Merck Manuals Professional Edition. Archived from the original on 28 December 2016. Retrieved 31 December 2016.
- ^ Hamborsky J, Kroger A, Wolfe C, eds. (2015). Epidemiology and Prevention of Vaccine-Preventable Diseases. U.S. Dept. of Health & Human Services, Centers for Disease Control and Prevention. p. 112. ISBN 978-0990449119.
- ^ a b Zentani A, Burslem J (December 2009). «Towards evidence based emergency medicine: best BETs from the Manchester Royal Infirmary. BET 4: use of litmus paper in chemical eye injury». Emergency Medicine Journal. 26 (12): 887. doi:10.1136/emj.2009.086124. PMID 19934140. S2CID 38124735.
- ^ a b c d Hodge C, Lawless M (July 2008). «Ocular emergencies». Australian Family Physician. 37 (7): 506–9. PMID 18592066.
- ^ a b Fisher B, Harvey RP, Champe PC (2007). Lippincott’s Illustrated Reviews: Microbiology (Lippincott’s Illustrated Reviews Series). Hagerstown MD: Lippincott Williams & Wilkins. ISBN 978-0-7817-8215-9.
- ^ a b c Høvding G (February 2008). «Acute bacterial conjunctivitis». Acta Ophthalmologica. 86 (1): 5–17. doi:10.1111/j.1600-0420.2007.01006.x. PMID 17970823. S2CID 20629824.
- ^ Singh MP, Ram J, Kumar A, Rungta T, Gupta A, Khurana J, Ratho RK (2018). «Molecular epidemiology of circulating human adenovirus types in acute conjunctivitis cases in Chandigarh, North India». Indian Journal of Medical Microbiology. 36 (1): 113–115. doi:10.4103/ijmm.ijmm_17_258. PMID 29735838.
- ^ a b c Yanoff M, Duker JS (2008). Ophthalmology (3rd ed.). Edinburgh: Mosby. pp. 227–236. ISBN 978-0-323-05751-6.
- ^ Lévêque N, Huguet P, Norder H, Chomel JJ (April 2010). «[Enteroviruses responsible for acute hemorrhagic conjunctivitis]». Médecine et Maladies Infectieuses (in French). 40 (4): 212–8. doi:10.1016/j.medmal.2009.09.006. PMID 19836177.
- ^ CDC (2 October 2017). «Protect Yourself From Pink Eye». Centers for Disease Control and Prevention. Retrieved 7 December 2018.
- ^ «Allergic Conjunctivitis». familydoctor.org. Archived from the original on 6 September 2015. Retrieved 18 September 2015.
- ^ Brooks P (25 October 2012). The Daily Telegraph: Complete Guide to Allergies. ISBN 9781472103949. Retrieved 15 April 2014.
- ^ «What Is Allergic Conjunctivitis? What Causes Allergic Conjunctivitis?». medicalnewstoday.com. Archived from the original on 16 March 2010. Retrieved 6 April 2010.
- ^ a b Mourad MS, Rihan RA (April 2018). «Prevalence of Different Eye Diseases excluding Refractive Errors Presented at the Outpatient Clinic in Beheira Eye Hospital». The Egyptian Journal of Hospital Medicine. 71 (2): 2484–2489. doi:10.12816/0045645. S2CID 80882721.
- ^ Perkin MR, Bader T, Rudnicka AR, Strachan DP, Owen CG (24 November 2015). «Inter-Relationship between Rhinitis and Conjunctivitis in Allergic Rhinoconjunctivitis and Associated Risk Factors in Rural UK Children». PLOS ONE. 10 (11): e0143651. Bibcode:2015PLoSO..1043651P. doi:10.1371/journal.pone.0143651. PMC 4658044. PMID 26600465.
- ^ Puéchal X, Terrier B, Mouthon L, Costedoat-Chalumeau N, Guillevin L, Le Jeunne C (March 2014). «Relapsing polychondritis». Joint, Bone, Spine. 81 (2): 118–24. doi:10.1016/j.jbspin.2014.01.001. PMID 24556284.
- ^ Cantarini L, Vitale A, Brizi MG, Caso F, Frediani B, Punzi L, et al. (2014). «Diagnosis and classification of relapsing polychondritis». Journal of Autoimmunity. 48–49: 53–9. doi:10.1016/j.jaut.2014.01.026. PMID 24461536.
- ^ Mannis MJ, Macsai MS, Huntley AC (1996). Eye and skin disease. Lippincott-Raven. ISBN 9780781702690. Archived from the original on 5 July 2014. Retrieved 23 April 2014.
- ^ O’Gallagher M, Banteka M, Bunce C, Larkin F, Tuft S, Dahlmann-Noor A (May 2016). «Systemic treatment for blepharokeratoconjunctivitis in children». The Cochrane Database of Systematic Reviews. 2016 (5): CD011750. doi:10.1002/14651858.CD011750.pub2. PMC 9257284. PMID 27236587.
- ^ a b Longo DL (2012). «Disorders of the Eye(Horton JC)». Harrison’s Principles of Internal Medicine. McGra-Hill.
- ^ «Protect Yourself From Pink Eye». Centers for Disease Control and Prevention. 2 October 2017. Retrieved 18 October 2017.
- ^ a b Isenberg SJ (2003). «The ocular application of povidone-iodine». Community Eye Health. 16 (46): 30–1. PMC 1705857. PMID 17491857.
- ^ Rose P (August 2007). «Management strategies for acute infective conjunctivitis in primary care: a systematic review». Expert Opinion on Pharmacotherapy. 8 (12): 1903–21. doi:10.1517/14656566.8.12.1903. PMID 17696792. S2CID 45899988.
- ^ Bartlett JD, Jaanus SD (2008). Clinical Ocular Pharmacology. Elsevier Health Sciences. pp. 454–. ISBN 978-0-7506-7576-5. Archived from the original on 3 December 2016.
- ^ Visscher KL, Hutnik CM, Thomas M (November 2009). «Evidence-based treatment of acute infective conjunctivitis: Breaking the cycle of antibiotic prescribing». Canadian Family Physician. 55 (11): 1071–5. PMC 2776793. PMID 19910590.
- ^ a b Sheikh A, Hurwitz B, van Schayck CP, McLean S, Nurmatov U (September 2012). «Antibiotics versus placebo for acute bacterial conjunctivitis». The Cochrane Database of Systematic Reviews. 9 (9): CD001211. doi:10.1002/14651858.CD001211.pub3. PMID 22972049.
- ^ Isenberg SJ, Apt L, Valenton M, Del Signore M, Cubillan L, Labrador MA, et al. (November 2002). «A controlled trial of povidone-iodine to treat infectious conjunctivitis in children». American Journal of Ophthalmology. 134 (5): 681–8. doi:10.1016/S0002-9394(02)01701-4. PMID 12429243.
- ^ Smeltzer SC (2010). Brunner & Suddarth’s textbook of medical-surgical nursing (12th ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 1787. ISBN 9780781785891. Archived from the original on 15 August 2016.
- ^ Jhanji V, Chan TC, Li EY, Agarwal K, Vajpayee RB (September–October 2015). «Adenoviral keratoconjunctivitis». Survey of Ophthalmology. 60 (5): 435–43. doi:10.1016/j.survophthal.2015.04.001. PMID 26077630.
External links[edit]
- Conjunctivitis at Curlie
- «Pink Eye». MedlinePlus. U.S. National Library of Medicine.
| Conjunctivitis | |
|---|---|
| Other names | Pink eye |
 |
|
| An eye with viral conjunctivitis | |
| Specialty | Ophthalmology, optometry |
| Symptoms | Reddish eye, scratchiness[1] |
| Duration | Viral conjunctivitis: up to two weeks[2] |
| Causes | Viral, bacterial, allergies[3] |
| Diagnostic method | Based on symptoms, microbial culture[1] |
| Prevention | Handwashing[1] |
| Treatment | Based on underlying cause[3] |
| Frequency | 3–6 million per year (US)[1][3] |
Conjunctivitis, also known as pink eye,[4] is inflammation of the outermost layer of the white part of the eye and the inner surface of the eyelid.[5] It makes the eye appear pink or reddish.[1] Pain, burning, scratchiness, or itchiness may occur.[1] The affected eye may have increased tears or be «stuck shut» in the morning.[1] Swelling of the white part of the eye may also occur.[1] Itching is more common in cases due to allergies.[3] Conjunctivitis can affect one or both eyes.[1]
The most common infectious causes are viral followed by bacterial.[3] The viral infection may occur along with other symptoms of a common cold.[1] Both viral and bacterial cases are easily spread between people.[1] Allergies to pollen or animal hair are also a common cause.[3] Diagnosis is often based on signs and symptoms.[1] Occasionally, a sample of the discharge is sent for culture.[1]
Prevention is partly by handwashing.[1] Treatment depends on the underlying cause.[1] In the majority of viral cases, there is no specific treatment.[3] Most cases due to a bacterial infection also resolve without treatment; however, antibiotics can shorten the illness.[1][3] People who wear contact lenses and those whose infection is caused by gonorrhea or chlamydia should be treated.[3] Allergic cases can be treated with antihistamines or mast cell inhibitor drops.[3]
About 3 to 6 million people get acute conjunctivitis each year in the United States.[1][3] In adults, viral causes are more common, while in children, bacterial causes are more common.[3] Typically, people get better in one or two weeks.[1][3] If visual loss, significant pain, sensitivity to light or signs of herpes occur, or if symptoms do not improve after a week, further diagnosis and treatment may be required.[3] Conjunctivitis in a newborn, known as neonatal conjunctivitis, may also require specific treatment.[1]
Signs and symptoms[edit]
Red eye, swelling of the conjunctiva, and watering of the eyes are symptoms common to all forms of conjunctivitis. However, the pupils should be normally reactive, and the visual acuity normal.[citation needed]
Conjunctivitis is identified by inflammation of the conjunctiva, manifested by irritation and redness. Examination using a slit lamp (biomicroscope) may improve diagnostic accuracy. Examination of the palpebral conjunctiva, that overlying the inner aspects of the eyelids, is usually more diagnostic than examination of the bulbal conjunctiva, that overlying the sclera.[citation needed]
Viral[edit]
Between 65% and 90% of cases of viral conjunctivitis are caused by adenoviruses.[6]
Viral conjunctivitis is often associated with an infection of the upper respiratory tract, a common cold, or a sore throat. Its symptoms include excessive watering and itching. The infection usually begins in one eye but may spread easily to the other eye.[citation needed]
Viral conjunctivitis manifests as a fine, diffuse pinkness of the conjunctiva which may be mistaken for iritis, but corroborative signs on microscopy, particularly numerous lymphoid follicles on the tarsal conjunctiva, and sometimes a punctate keratitis are seen.[citation needed]
Allergic[edit]
Allergic conjunctivitis is inflammation of the conjunctiva due to allergy.[7] The specific allergens may differ among patients. Symptoms result from the release of histamine and other active substances by mast cells, and consist of redness (mainly due to vasodilation of the peripheral small blood vessels), swelling of the conjunctiva, itching, and increased production of tears.[citation needed]
Bacterial[edit]
An eye with bacterial conjunctivitis
Bacterial conjunctivitis causes the rapid onset of conjunctival redness, swelling of the eyelid, and a sticky discharge. Typically, symptoms develop first in one eye, but may spread to the other eye within 2–5 days. Conjunctivitis due to common pus-producing bacteria causes marked grittiness or irritation and a stringy, opaque, greyish or yellowish discharge that may cause the lids to stick together, especially after sleep. Severe crusting of the infected eye and the surrounding skin may also occur. The gritty or scratchy feeling is sometimes localized enough that patients may insist that they have a foreign body in the eye.[citation needed]
Common bacteria responsible for nonacute bacterial conjunctivitis are Staphylococcus, Streptococcus,[8] and Haemophilus species. Less commonly, Chlamydia spp. may be the cause.[9]
Typical membranous conjunctivitis
Bacteria such as Chlamydia trachomatis or Moraxella spp. can cause a nonexudative but persistent conjunctivitis without much redness. Bacterial conjunctivitis may cause the production of membranes or pseudomembranes that cover the conjunctiva. Pseudomembranes consist of a combination of inflammatory cells and exudates and adhere loosely to the conjunctiva, while true membranes are more tightly adherent and cannot be easily peeled away. Cases of bacterial conjunctivitis that involve the production of membranes or pseudomembranes are associated with Neisseria gonorrhoeae, β-hemolytic streptococci, and Corynebacterium diphtheriae. C. diphtheriae causes membrane formation in conjunctiva of unimmunized children.[10]
Chemical[edit]
Chemical eye injury may result when an acidic or alkaline substance gets in the eye.[11] Alkali burns are typically worse than acidic burns.[12] Mild burns produce conjunctivitis, while more severe burns may cause the cornea to turn white.[12] Litmus paper may be used to test for chemical causes.[11] When a chemical cause has been confirmed, the eye or eyes should be flushed until the pH is in the range 6–8.[12] Anaesthetic eye drops can be used to decrease the pain.[12]
Irritant or toxic conjunctivitis is primarily marked by redness. If due to a chemical splash, it is often present in only the lower conjunctival sac. With some chemicals, above all with caustic alkalis such as sodium hydroxide, necrosis of the conjunctiva marked by a deceptively white eye due to vascular closure may occur, followed by sloughing off of the dead epithelium. A slit lamp examination is likely to show evidence of anterior uveitis.[citation needed]
Other[edit]
An eye with chlamydial conjunctivitis
Inclusion conjunctivitis of the newborn is a conjunctivitis that may be caused by the bacterium Chlamydia trachomatis, and may lead to acute, purulent conjunctivitis.[13] However, it is usually self-healing.[13]
Causes[edit]
Infective conjunctivitis is most commonly caused by a virus.[3] Bacterial infections, allergies, other irritants, and dryness are also common causes. Both bacterial and viral infections are contagious, passing from person to person or spread through contaminated objects or water. Contact with contaminated fingers is a common cause of conjunctivitis. Bacteria may also reach the conjunctiva from the edges of the eyelids and the surrounding skin, from the nasopharynx, from infected eye drops or contact lenses, from the genitals or the bloodstream.[14] Infection by human adenovirus accounts for 65% to 90% of cases of viral conjunctivitis.[15]
Viral[edit]
Adenoviruses are the most common cause of viral conjunctivitis (adenoviral keratoconjunctivitis).[16] Herpetic keratoconjunctivitis, caused by herpes simplex viruses, can be serious and requires treatment with aciclovir. Acute hemorrhagic conjunctivitis is a highly contagious disease caused by one of two enteroviruses, enterovirus 70 and coxsackievirus A24. These were first identified in an outbreak in Ghana in 1969, and have spread worldwide since then, causing several epidemics.[17]
Bacterial[edit]
The most common causes of acute bacterial conjunctivitis are Staphylococcus aureus, Streptococcus pneumoniae, and Haemophilus influenzae.[16][18] Though very rare, hyperacute cases are usually caused by Neisseria gonorrhoeae or Neisseria meningitidis. Chronic cases of bacterial conjunctivitis are those lasting longer than 3 weeks, and are typically caused by S. aureus, Moraxella lacunata, or Gram-negative enteric flora.[citation needed]
Allergic[edit]
Conjunctivitis may also be caused by allergens such as pollen, perfumes, cosmetics, smoke,[19][unreliable medical source?] dust mites, Balsam of Peru,[20] or eye drops.[21] The most frequent cause of conjunctivitis is allergic conjunctivitis and it affects 15% to 40% of the population.[22] Allergic conjunctivitis accounts for 15% of eye related primary care consultations; most including seasonal exposures in the spring and summer or perpetual conditions.[23]
Other[edit]
- Computer vision syndrome
- Dry eye syndrome
- Reactive arthritis: Conjunctivitis is part of the triad of reactive arthritis, which is thought to be caused by autoimmune cross-reactivity following certain bacterial infections. Reactive arthritis is highly associated with HLA-B27. Conjunctivitis is associated with the autoimmune disease relapsing polychondritis.[24][25]
Diagnosis[edit]
The procedure of conjunctival swabs.
Cultures are not often taken or needed as most cases resolve either with time or typical antibiotics. If bacterial conjunctivitis is suspected, but no response to topical antibiotics is seen, swabs for bacterial culture should be taken and tested. Viral culture may be appropriate in epidemic case clusters.[citation needed]
A patch test is used to identify the causative allergen in allergic conjunctivitis.[26]
Although conjunctival scrapes for cytology can be useful in detecting chlamydial and fungal infections, allergy, and dysplasia, they are rarely done because of the cost and the general dearth of laboratory staff experienced in handling ocular specimens. Conjunctival incisional biopsy is occasionally done when granulomatous diseases (e.g., sarcoidosis) or dysplasia are suspected.[citation needed]
Classification[edit]
Conjunctivitis may be classified either by cause or by extent of the inflamed area.[citation needed]
Causes[edit]
- Allergy
- Bacteria
- Viruses
- Chemicals
- Autoimmune
Neonatal conjunctivitis is often grouped separately from bacterial conjunctivitis because it is caused by different bacteria than the more common cases of bacterial conjunctivitis.[citation needed]
By extent of involvement[edit]
Blepharoconjunctivitis is the dual combination of conjunctivitis with blepharitis (inflammation of the eyelids).[citation needed]
Keratoconjunctivitis is the combination of conjunctivitis and keratitis (corneal inflammation).[citation needed]
Blepharokeratoconjunctivitis is the combination of conjunctivitis with blepharitis and keratitis. It is clinically defined by changes of the lid margin, meibomian gland dysfunction, redness of the eye, conjunctival chemosis and inflammation of the cornea.[27]
Differential diagnosis[edit]
Some more serious conditions can present with a red eye, such as infectious keratitis, angle-closure glaucoma, or iritis. These conditions require the urgent attention of an ophthalmologist. Signs of such conditions include decreased vision, significantly increased sensitivity to light, inability to keep the eye open, a pupil that does not respond to light, or a severe headache with nausea.[28] Fluctuating blurring is common, due to tearing and mucoid discharge. Mild photophobia is common. However, if any of these symptoms is prominent, considering other diseases such as glaucoma, uveitis, keratitis, and even meningitis or carotico-cavernous fistula is important.[citation needed]
A more comprehensive differential diagnosis for the red or painful eye includes:[28]
- Corneal abrasion
- Subconjunctival hemorrhage
- Pinguecula
- Blepharitis
- Dacryocystitis
- Keratoconjunctivitis sicca (dry eye)
- Keratitis
- Herpes simplex
- Herpes zoster
- Episcleritis — an inflammatory condition that produces a similar appearance to conjunctivitis, but without discharge or tearing
- Uveitis
- Acute angle-closure glaucoma
- Endophthalmitis
- Orbital cellulitis
Prevention[edit]
The most effective prevention is good hygiene, especially avoiding rubbing the eyes with infected hands. Vaccination against adenovirus, Haemophilus influenzae, pneumococcus, and Neisseria meningitidis is also effective.[29]
Povidone-iodine eye solution has been found to prevent neonatal conjunctivitis.[30] It is becoming more commonly used globally because of its low cost.[30]
Management[edit]
Conjunctivitis resolves in 65% of cases without treatment, within 2–5 days. The prescription of antibiotics is not necessary in most cases.[31]
Viral[edit]
Viral conjunctivitis usually resolves on its own and does not require any specific treatment.[3] Antihistamines (e.g., diphenhydramine) or mast cell stabilizers (e.g., cromolyn) may be used to help with the symptoms.[3] Povidone-iodine has been suggested as a treatment, but as of 2008, evidence to support it was poor.[32]
Allergic[edit]
For allergic conjunctivitis, cool water poured over the face with the head inclined downward constricts capillaries, and artificial tears sometimes relieve discomfort in mild cases. In more severe cases, nonsteroidal anti-inflammatory medications and antihistamines may be prescribed. Persistent allergic conjunctivitis may also require topical steroid drops.[citation needed]
Bacterial[edit]
Bacterial conjunctivitis usually resolves without treatment.[3] Topical antibiotics may be needed only if no improvement is observed after 3 days.[33] No serious effects were noted either with or without treatment.[34] Because antibiotics do speed healing in bacterial conjunctivitis, their use may be considered.[34] Antibiotics are also recommended for those who wear contact lenses, are immunocompromised, have disease which is thought to be due to chlamydia or gonorrhea, have a fair bit of pain, or have copious discharge.[3] Gonorrheal or chlamydial infections require both oral and topical antibiotics.[3]
The choice of antibiotic varies based on the strain or suspected strain of bacteria causing the infection. Fluoroquinolones, sodium sulfacetamide, or trimethoprim/polymyxin may be used, typically for 7–10 days.[16] Cases of meningococcal conjunctivitis can also be treated with systemic penicillin, as long as the strain is sensitive to penicillin.[citation needed]
When investigated as a treatment, povidone-iodine ophthalmic solution has also been observed to have some effectiveness against bacterial and chlamydial conjunctivitis, with a possible role suggested in locations where topical antibiotics are unavailable or costly.[35]
Chemical[edit]
Conjunctivitis due to chemicals is treated via irrigation with Ringer’s lactate or saline solution. Chemical injuries, particularly alkali burns, are medical emergencies, as they can lead to severe scarring and intraocular damage. People with chemically induced conjunctivitis should not touch their eyes to avoid spreading the chemical.[citation needed]
Epidemiology[edit]
Conjunctivitis is the most common eye disease.[36] Rates of disease is related to the underlying cause which varies by the age as well as the time of year. Acute conjunctivitis is most frequently found in infants, school-age children and the elderly.[14] The most common cause of infectious conjunctivitis is viral conjunctivitis.[22]
It is estimated that acute conjunctivitis affects 6 million people annually in the United States.[3]
Some seasonal trends have been observed for the occurrence of different forms of conjunctivitis. In the northern hemisphere, the occurrence of bacterial conjunctivitis peaks from December to April, viral conjunctivitis peaks in the summer months and allergic conjunctivitis is more prevalent throughout the spring and summer.[14]
History[edit]
An adenovirus was first isolated by Rowe et al. in 1953. Two years later, Jawetz et al. published on epidemic keratoconjunctivitis.[37]: 437 «Madras eye» is a colloquial term that has been used in India for the disease.
Society and culture[edit]
Conjunctivitis imposes economic and social burdens. The cost of treating bacterial conjunctivitis in the United States was estimated to be $377 million to $857 million per year.[3] Approximately 1% of all primary care office visits in the United States are related to conjunctivitis. Approximately 70% of all people with acute conjunctivitis present to primary care and urgent care.[3]
See also[edit]
- Conjunctival suffusion
- Ophthalmia
References[edit]
- ^ a b c d e f g h i j k l m n o p q r s «Facts About Pink Eye». National Eye Institute. November 2015. Archived from the original on 9 March 2016. Retrieved 8 March 2016.
- ^ Long SS, Prober CG, Fischer M (2017). Principles and Practice of Pediatric Infectious Diseases E-Book. Elsevier Health Sciences. p. 502. ISBN 9780323461320.
- ^ a b c d e f g h i j k l m n o p q r s t u v w Azari AA, Barney NP (October 2013). «Conjunctivitis: a systematic review of diagnosis and treatment». JAMA. 310 (16): 1721–9. doi:10.1001/jama.2013.280318. PMC 4049531. PMID 24150468.
- ^ «What is Viral Conjunctivitis a.k.a. Sore Eyes? | National Institutes of Health».
- ^ Richards A, Guzman-Cottrill JA (May 2010). «Conjunctivitis». Pediatrics in Review. 31 (5): 196–208. doi:10.1542/pir.31-5-196. PMID 20435711.
- ^ Azari, A. A.; Barney, N. P. (2013). «Conjunctivitis: a systematic review of diagnosis and treatment». JAMA. 310 (16): 1721–1730. doi:10.1001/jama.2013.280318. PMC 4049531. PMID 24150468.
- ^ Bielory L, Friedlaender MH (February 2008). «Allergic conjunctivitis». Immunology and Allergy Clinics of North America. 28 (1): 43–58, vi. doi:10.1016/j.iac.2007.12.005. PMID 18282545. S2CID 34371872.
- ^ «Pink Eye (Conjunctivitis)». MedicineNet. Archived from the original on 22 June 2013.
- ^ «Acute Bacterial Conjunctivitis – Eye Disorders». Merck Manuals Professional Edition. Archived from the original on 28 December 2016. Retrieved 31 December 2016.
- ^ Hamborsky J, Kroger A, Wolfe C, eds. (2015). Epidemiology and Prevention of Vaccine-Preventable Diseases. U.S. Dept. of Health & Human Services, Centers for Disease Control and Prevention. p. 112. ISBN 978-0990449119.
- ^ a b Zentani A, Burslem J (December 2009). «Towards evidence based emergency medicine: best BETs from the Manchester Royal Infirmary. BET 4: use of litmus paper in chemical eye injury». Emergency Medicine Journal. 26 (12): 887. doi:10.1136/emj.2009.086124. PMID 19934140. S2CID 38124735.
- ^ a b c d Hodge C, Lawless M (July 2008). «Ocular emergencies». Australian Family Physician. 37 (7): 506–9. PMID 18592066.
- ^ a b Fisher B, Harvey RP, Champe PC (2007). Lippincott’s Illustrated Reviews: Microbiology (Lippincott’s Illustrated Reviews Series). Hagerstown MD: Lippincott Williams & Wilkins. ISBN 978-0-7817-8215-9.
- ^ a b c Høvding G (February 2008). «Acute bacterial conjunctivitis». Acta Ophthalmologica. 86 (1): 5–17. doi:10.1111/j.1600-0420.2007.01006.x. PMID 17970823. S2CID 20629824.
- ^ Singh MP, Ram J, Kumar A, Rungta T, Gupta A, Khurana J, Ratho RK (2018). «Molecular epidemiology of circulating human adenovirus types in acute conjunctivitis cases in Chandigarh, North India». Indian Journal of Medical Microbiology. 36 (1): 113–115. doi:10.4103/ijmm.ijmm_17_258. PMID 29735838.
- ^ a b c Yanoff M, Duker JS (2008). Ophthalmology (3rd ed.). Edinburgh: Mosby. pp. 227–236. ISBN 978-0-323-05751-6.
- ^ Lévêque N, Huguet P, Norder H, Chomel JJ (April 2010). «[Enteroviruses responsible for acute hemorrhagic conjunctivitis]». Médecine et Maladies Infectieuses (in French). 40 (4): 212–8. doi:10.1016/j.medmal.2009.09.006. PMID 19836177.
- ^ CDC (2 October 2017). «Protect Yourself From Pink Eye». Centers for Disease Control and Prevention. Retrieved 7 December 2018.
- ^ «Allergic Conjunctivitis». familydoctor.org. Archived from the original on 6 September 2015. Retrieved 18 September 2015.
- ^ Brooks P (25 October 2012). The Daily Telegraph: Complete Guide to Allergies. ISBN 9781472103949. Retrieved 15 April 2014.
- ^ «What Is Allergic Conjunctivitis? What Causes Allergic Conjunctivitis?». medicalnewstoday.com. Archived from the original on 16 March 2010. Retrieved 6 April 2010.
- ^ a b Mourad MS, Rihan RA (April 2018). «Prevalence of Different Eye Diseases excluding Refractive Errors Presented at the Outpatient Clinic in Beheira Eye Hospital». The Egyptian Journal of Hospital Medicine. 71 (2): 2484–2489. doi:10.12816/0045645. S2CID 80882721.
- ^ Perkin MR, Bader T, Rudnicka AR, Strachan DP, Owen CG (24 November 2015). «Inter-Relationship between Rhinitis and Conjunctivitis in Allergic Rhinoconjunctivitis and Associated Risk Factors in Rural UK Children». PLOS ONE. 10 (11): e0143651. Bibcode:2015PLoSO..1043651P. doi:10.1371/journal.pone.0143651. PMC 4658044. PMID 26600465.
- ^ Puéchal X, Terrier B, Mouthon L, Costedoat-Chalumeau N, Guillevin L, Le Jeunne C (March 2014). «Relapsing polychondritis». Joint, Bone, Spine. 81 (2): 118–24. doi:10.1016/j.jbspin.2014.01.001. PMID 24556284.
- ^ Cantarini L, Vitale A, Brizi MG, Caso F, Frediani B, Punzi L, et al. (2014). «Diagnosis and classification of relapsing polychondritis». Journal of Autoimmunity. 48–49: 53–9. doi:10.1016/j.jaut.2014.01.026. PMID 24461536.
- ^ Mannis MJ, Macsai MS, Huntley AC (1996). Eye and skin disease. Lippincott-Raven. ISBN 9780781702690. Archived from the original on 5 July 2014. Retrieved 23 April 2014.
- ^ O’Gallagher M, Banteka M, Bunce C, Larkin F, Tuft S, Dahlmann-Noor A (May 2016). «Systemic treatment for blepharokeratoconjunctivitis in children». The Cochrane Database of Systematic Reviews. 2016 (5): CD011750. doi:10.1002/14651858.CD011750.pub2. PMC 9257284. PMID 27236587.
- ^ a b Longo DL (2012). «Disorders of the Eye(Horton JC)». Harrison’s Principles of Internal Medicine. McGra-Hill.
- ^ «Protect Yourself From Pink Eye». Centers for Disease Control and Prevention. 2 October 2017. Retrieved 18 October 2017.
- ^ a b Isenberg SJ (2003). «The ocular application of povidone-iodine». Community Eye Health. 16 (46): 30–1. PMC 1705857. PMID 17491857.
- ^ Rose P (August 2007). «Management strategies for acute infective conjunctivitis in primary care: a systematic review». Expert Opinion on Pharmacotherapy. 8 (12): 1903–21. doi:10.1517/14656566.8.12.1903. PMID 17696792. S2CID 45899988.
- ^ Bartlett JD, Jaanus SD (2008). Clinical Ocular Pharmacology. Elsevier Health Sciences. pp. 454–. ISBN 978-0-7506-7576-5. Archived from the original on 3 December 2016.
- ^ Visscher KL, Hutnik CM, Thomas M (November 2009). «Evidence-based treatment of acute infective conjunctivitis: Breaking the cycle of antibiotic prescribing». Canadian Family Physician. 55 (11): 1071–5. PMC 2776793. PMID 19910590.
- ^ a b Sheikh A, Hurwitz B, van Schayck CP, McLean S, Nurmatov U (September 2012). «Antibiotics versus placebo for acute bacterial conjunctivitis». The Cochrane Database of Systematic Reviews. 9 (9): CD001211. doi:10.1002/14651858.CD001211.pub3. PMID 22972049.
- ^ Isenberg SJ, Apt L, Valenton M, Del Signore M, Cubillan L, Labrador MA, et al. (November 2002). «A controlled trial of povidone-iodine to treat infectious conjunctivitis in children». American Journal of Ophthalmology. 134 (5): 681–8. doi:10.1016/S0002-9394(02)01701-4. PMID 12429243.
- ^ Smeltzer SC (2010). Brunner & Suddarth’s textbook of medical-surgical nursing (12th ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 1787. ISBN 9780781785891. Archived from the original on 15 August 2016.
- ^ Jhanji V, Chan TC, Li EY, Agarwal K, Vajpayee RB (September–October 2015). «Adenoviral keratoconjunctivitis». Survey of Ophthalmology. 60 (5): 435–43. doi:10.1016/j.survophthal.2015.04.001. PMID 26077630.
External links[edit]
- Conjunctivitis at Curlie
- «Pink Eye». MedlinePlus. U.S. National Library of Medicine.
Конъюнктивит – это воспаление конъюнктивы. Конъюнктивой называется слизистая оболочка глаза – тонкая прозрачная ткань, покрывающая спереди глазное яблоко, а также внутреннюю сторону век. Конъюнктивит довольно распространён и встречается как у взрослых, так и у детей.
Конъюнктивит может быть лишь одним из многих симптомов (например, если причина – вирусная инфекция или аллергическая реакция), а может являться самостоятельным заболеванием.
Есть вопросы?
Оставьте телефон –
и мы Вам перезвоним
Причины конъюнктивита
В большинстве случаев конъюнктивит имеет инфекционное происхождение. Инфекция может попасть в глаза, например, если их тереть грязными руками. Заражение также возможно при купании в загрязненном водоеме. Можно заразиться, используя тушь, которой пользовался больной человек. В некоторых случаях конъюнктивит имеет эндогенную природу, т.е. инфекция попадает в конъюнктиву с током крови из какого-то уже существующего в организме очага воспаления.
Чаще всего конъюнктивит вызывают бактерии (стрептококки, стафилококки, пневмококки и др.) или вирусы (аденовирус, герпес). Вирусный конъюнктивит нередко является симптомом таких вирусных заболеваний как ОРВИ, корь, ветряная оспа. Поскольку респираторные заболевания (простуды) типичны для холодного времени года, на этот период приходится и учащение проявлений вирусного конъюнктивита.
Также часто встречается аллергический конъюнктивит. Конъюнктивит – распространённый симптом при поллинозе (аллергии на пыльцу цветущих растений). Также причиной подобной аллергической реакции может быть косметика, пыль, домашние питомцы (аллергия возникает на шерсть и перхоть животных, перья птиц и т.п.), бытовая химия.
Другие возможные причины конъюнктивита:
- продолжительное воздействие дыма, пыли, химических раздражителей;
- ультрафиолетовое излучение. Симптомы конъюнктивита могут наблюдаться при «снежной слепоте». Чистый снег имеет высокую отражающую способность, в результате глаз получает повышенную дозу ультрафиолета. При небрежном отношении к защите глаз (отсутствии светозащитных очков) возможен ожог конъюнктивы. «Снежная слепота» встречается у горнолыжников, альпинистов, полярников, любителей зимней рыбной ловли;
- переутомление и переохлаждение глаз;
- авитаминоз, нарушение обмена веществ;
- повышенная чувствительность к некоторым лекарственным препаратам.
Симптомы конъюнктивита
При инфекционном конъюнктивите сначала поражается один глаз, воспаление на втором глазу обычно начинается позднее, поскольку инфекция туда переносится из уже воспалившегося глаза. При аллергическом конъюнктивите воспалительный процесс начинается на обоих глазах одновременно.
Основные симптомы острого конъюнктивита:
Слезотечение
Глаз начинает слезиться. Наблюдается обильное слезотечение.
Резь в глазу
Глаз, на котором развилось воспаление, постоянно хочется тереть. Часто возникает чувство «песка в глазу»: кажется, что в глаз попал песок, хочется прочистить глаза, чтобы убрать это неприятное ощущение.
Гнойные выделения
При бактериальном характере инфекции типичны гнойные выделения из глаза. Часто такие выделения, скопившись за ночь, мешают свободному движению век. Проснувшись, человек не может легко открыть больной глаз.
Симптомы хронического конъюнктивита
При хроническом конъюнктивите, вызываемом хроническими заболеваниями носа или слезных путей, нарушениями обмена веществ, авитаминозом или длительным воздействием внешних раздражителей, симптомы проявляются менее остро. Могут наблюдаться зуд или жжение в глазу, ощущение «песка за веками», светобоязнь, усталость глаз.
Методы лечения конъюнктивита
При правильном лечении конъюнктивит не составляет опасности и проходит за несколько недель. Курс лечения зависит от причины заболевания.
Врачи-офтальмологи «Семейного доктора» имеют большой опыт диагностики и лечения конъюнктивита. Семейная ориентация наших поликлиник позволяет оказать качественную врачебную помощь даже самым маленьким пациентам. Этот аспект немаловажен при лечении конъюнктивита, поскольку им часто болеют дети (ведь детям свойственно тереть глазки, а руки при этом могут быть грязными).
Лечение аллергического конъюнктивита
При аллергическом характере конъюнктивита важно выявить аллерген, который вызвал заболевание. В дальнейшем будет необходимо, по возможности, исключить контакт с данным аллергеном.
Курс лечение аллергического конъюнктивита включает в себя применение антигистаминных препаратов. Возможно также назначение глазных капель, содержащих кортикостероидные гормоны.
Лечение бактериального конъюнктивита
В случае бактериального конъюнктивита для ускорения процесса выздоровления используются капли для глаз или глазные мази с антибиотиками.
Лечение вирусного конъюнктивита
При вирусном конъюнктивите обычно назначаются препараты с интерфероном.
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Похожие заболевания
Все заболевания


 Федоров С.Н., Ярцева Н.С., Исманкулов А.О. Глазные болезни: Учебник для студентов медицинских вузов. – 2-е изд. – М.: 2005.– 440 с.
Федоров С.Н., Ярцева Н.С., Исманкулов А.О. Глазные болезни: Учебник для студентов медицинских вузов. – 2-е изд. – М.: 2005.– 440 с.