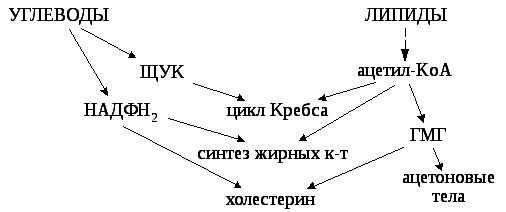
Обмен углеводов
и липидов тесно взаимосвязан как в
физиологических условиях, так и при
патологии. Эта взаимосвязь возможна
благодаря наличию общих метаболитов в
обмене углеводов и липидов.
Углеводы могут
использоваться для синтеза различных
классов липидов.
Некоторые возможные
пути перехода углеводов в липиды:
-
Глюкоза→фосфодигидроксиацетон→глицерофосфат→ТАГ,
ФЛ -
Глюкоза→ацетил-КоА→жирные
кислоты, холестерин→липиды -
Глюкоза→ ацетил-КоА→
холестерин→ стероиды -
Глюкоза→НАДФН2(пентозофосфатный
путь)→синтез жирных кислот, синтез
сфингозина, синтез холестерина.
У детейуглеводы
очень активно используются для синтеза
липидов.
Схема
взаимодействия углеводного и липидного
обмена.
У детейуглеводы
очень активно используются для синтеза
липидов.
7.15.1. Ацетоновые тела
Распад липидов
ведёт к образованию веществ, называемых
ацетоновыми телами. К ацетоновым телам
относятся:
Основная масса
ацетоновых тел синтезируются в печени
из ацетил — КоА через стадию
гидроксиметилглютарил — КоА (ГМГ) по
схеме:
В норме концентрация
ацетоновых тел очень мала, составляя
не более 0,6 ммоль/л. В физиологических
условиях ацетоновые тела являются
важным водорастворимым энергетическим
материалом для различных тканей. Из
печени они транспортируются в ткани,
где активируются под действием НS-КоА
или сукцинил–КоА (ацетоуксусная кислота
+HS-КоА→ацетоацетил —
КоА). Активная форма ацетоновых тел
окисляется в цикле Кребса с образованием
энергии (ацетоацетил — КоА→24 АТФ).
В патологических
условиях при высокой концентрации
ацетоновых тел развивается кетоацидоз.
Основными причинами кетоацидоза являются
длительное углеводное голодание и
сахарный диабет.У детейвыражена
склонность к кетоацидозу, поскольку у
них ограничены запасы гликогена как
энергетического материала. В детском
возрасте выше скорость распада ТАГ, так
как очень лябильна ТАГ-липаза. У детей
активно протекает распад кетогенных
аминокислот. В то же время усвоение
ацетоновых тел в детском возрасте
снижено.
7.16. Регуляция липидного обмена
На состояние
липидного обмена влияют многие
физиологические факторы, в том числе
калорийность рациона, интенсивность
физической нагрузки.
Нервная регуляция
липидного обмена подтверждается тем,
что жировая ткань богато иннервирована.
Эндокринная
регуляция осуществляется гормонами
гипофиза (липотропин, соматостатин),
щитовидной железы (тироксин), надпочечников
(адреналин, глюкокортикоиды), поджелудочной
железы (инсулин, глюкагон), половых желез
(андрогены и эстрогены).
Инсулин активирует
синтез ТАГ из глюкозы (липогенез) за
счёт активации фермента ацетил — КоА –
карбоксилазы. Одновременно инсулин
обладает антилиполитическим действием
(тормозит липолиз) за счёт активирующего
влияния на ключевой фермент – ТАГ —
липазу.
Большинство других
гормонов, участвующих в регуляции
липидного обмена, угнетают липогенез,
и в большей степени активирует липолиз.
Так, гормоны адреналин и глюкагон
активируют ТАГ – липазу, а глюкокортикоиды
индуцируют синтез ТАГ — липазы.
В регуляции обмена
холестерина участвует гормоны тироксин
и эстрогены, которые снижают уровень
холестерина в крови.
Существует
авторегуляция отдельных звеньев
липидного обмена. Например, синтез
холестерина регулируется по принципу
обратной связи (высокая концентрация
холестерина в клетках угнетает фермент
ГМГ — редуктазу и, тем самым, уменьшает
его образование)
Соседние файлы в предмете Химия
- #
- #
- #
- #
- #
- #
- #
- ИНВИТРО
- Библиотека
- Лабораторная…
- Липидный профиль,…
Липидный профиль, скрининг
Напоминаем, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер.
Липидный профиль, скрининг: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показания для назначения исследования
Липидный профиль – это скрининговое исследование крови, в процессе которого определяют содержание липидов (иначе – жиров) разных фракций в сыворотке крови.
Липидный профиль состоит из определения уровня триглицеридов, общего холестерина и холестерина липопротеинов различной плотности.
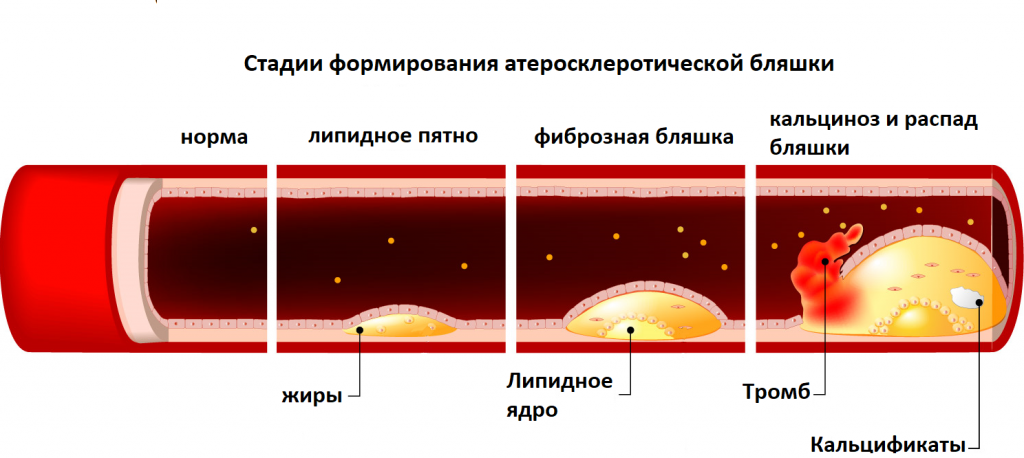
Особое внимание уделяется дислипидемиям (нарушению соотношения липидов) в рамках профилактики сердечно-сосудистых заболеваний (ССЗ). Наиболее актуальной проблемой современной медицины в плане нарушений жирового обмена является атеросклероз.
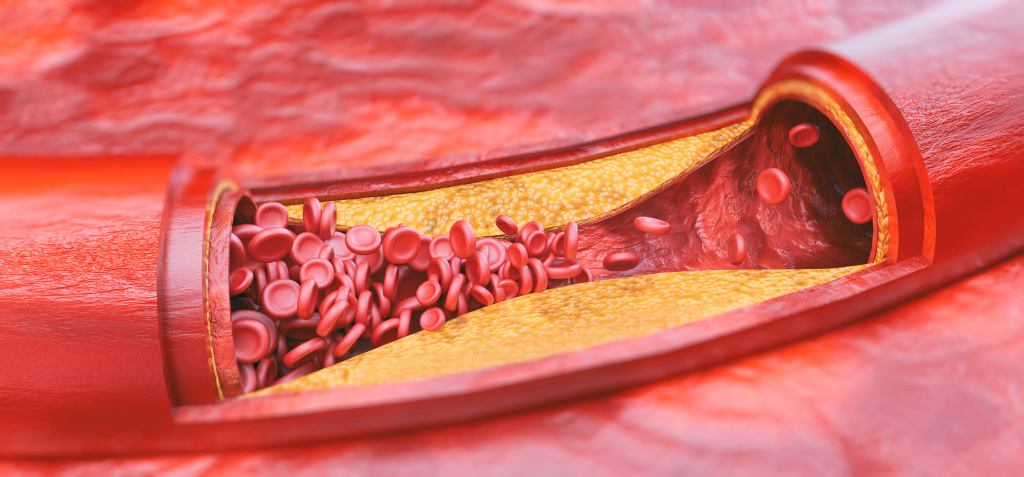
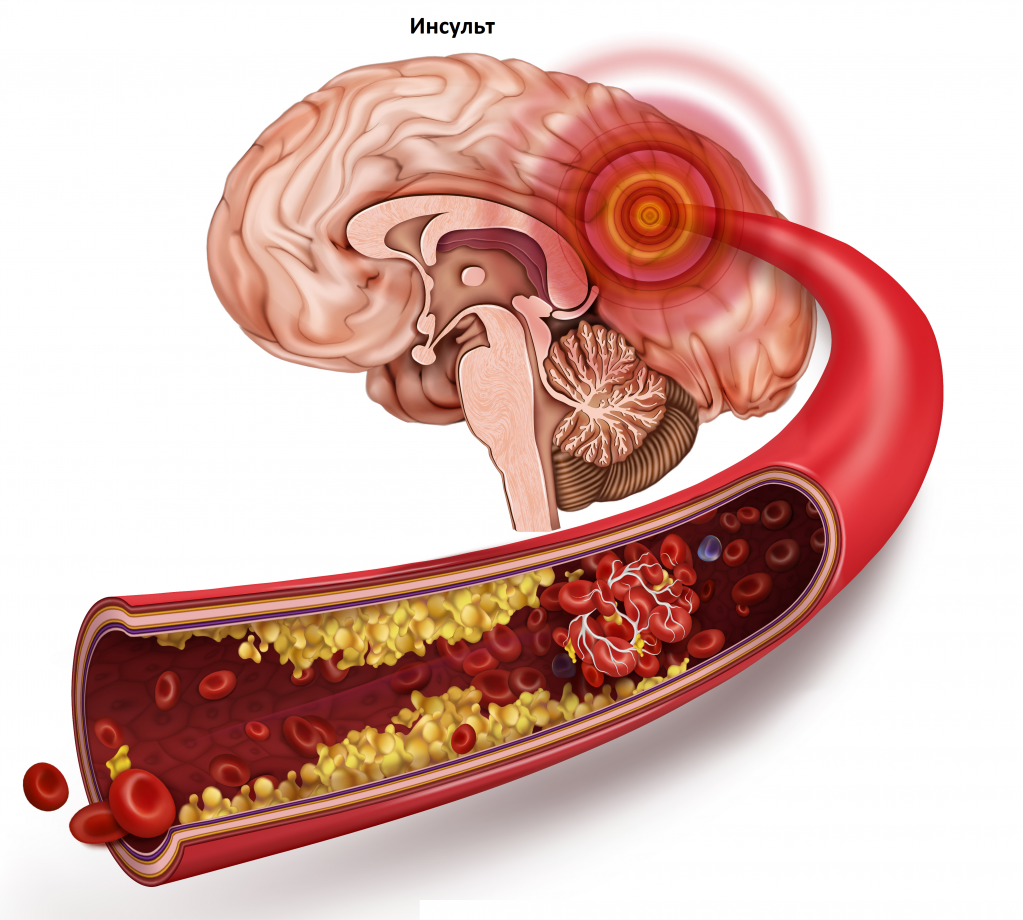
Повреждение и распад бляшки ведут к острому нарушению кровообращения в сосудах головного мозга и сердца.
Анализ липидного профиля целесообразно проводить в качестве скрининга ССЗ у мужчин в возрасте 40 лет и старше и женщин в возрасте старше 50 лет или после наступления менопаузы. Вне зависимости от возраста наравне с другими исследованиями скрининг на дислипидемию показан пациентам:
- с сердечно-сосудистой патологией (гипертоническая болезнь, ишемическая болезнь сердца, нарушения ритма сердца, пороки сердца и т. д.);
- с хроническими аутоиммунными воспалительными заболеваниями (псориаз, ревматоидный артрит, системная красная волчанка), с эндокринной патологией (сахарный диабет, гипотиреоз, аутоиммунный тиреоидит и т. д.);
- с хронической болезнью почек;
- с хроническими заболеваниями печени.
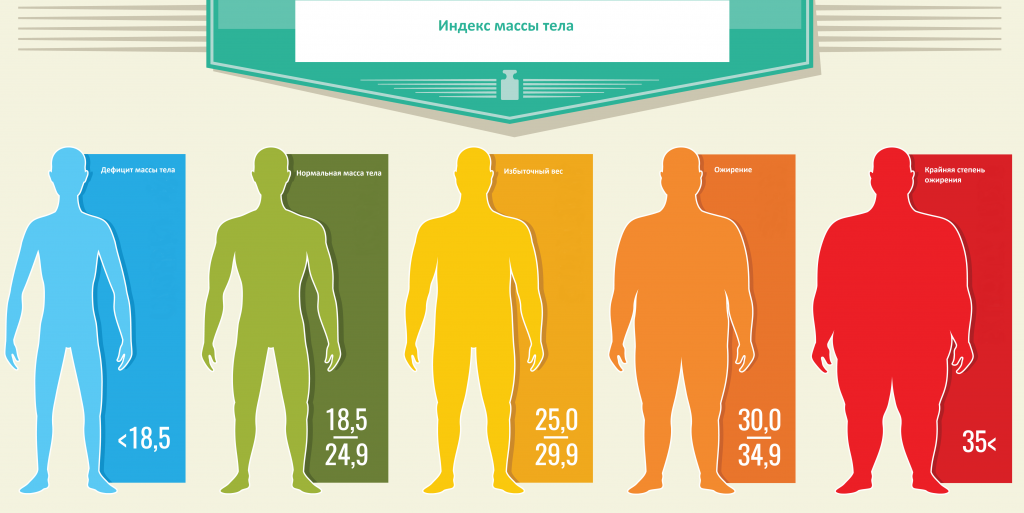
Как показание к проведению скрининга следует отнести ожирение, а именно: увеличение окружности талии на уровне пупка более 94 см у мужчин и более 80 см у женщин, индекс массы тела более 25. Индекс массы тела рассчитывается по формуле, в которой массу тела в килограммах необходимо разделить на рост в метрах, предварительно возведенных в квадрат (кг/м2).
Исследование липидного профиля также назначают при подозрении на наследственные формы дислипидемий, которые впервые могут проявиться в детском и подростковом возрасте. Важно проводить регулярные исследования липидного профиля у пациентов с риском раннего развития сердечно-сосудистых заболеваний, когда в семье имеются случаи раннего развития ишемической болезни сердца или внезапной сердечной смерти.
Подготовка к процедуре
Исследование крови на содержание липидов проводится натощак. Накануне исследования рекомендуется исключить психоэмоциональные и физические нагрузки (в том числе спортивные тренировки), прием алкоголя, кофе и курение.
Срок исполнения – 1 рабочий день.
Что может повлиять на результаты
Обычно анализ на содержание липидов в крови проводится натощак, однако в целях ориентировочной оценки риска также может быть применено исследование, проведенное после еды. Прием пищи слегка повышает содержание уровня триглицеридов в сыворотке крови (примерно на 0,3 ммоль/л), а у пациентов, страдающих сахарным диабетом, значительно снижается уровень ХС-ЛПНП (на 0,6 ммоль/л), что в итоге ведет к недооценке риска развития сердечно-сосудистой патологии. Длительное голодание (более 24 часов), прием гормональных препаратов, курение, оперативные вмешательства, перенесенные за шесть недель перед исследованием инфекции также могут приводить к ошибкам в интерпретации результатов.
Базовая оценка липидного спектра предполагает определение уровня:
- общего холестерина (ОХ);
Триглицериды (Triglycerides)
Синонимы: Липиды крови; нейтральные жиры; ТГ.
Triglycerides; Trig; TG.
Краткая характеристика определяемого вещества Триглицериды
Триглицериды (ТГ) – источник получен…
Референсные значения
| Показатель | Нормальные значения | ||
| Общий холестерин (ОХ) |
Возраст |
Мужчины 2,95–5,25 3,13–5,25 3,08–5,23 2,93–5,10 |
Женщины 2,90–5,18 2,26–5,30 3,21–5,20 3,08–5,18 |
| Триглицериды (ТГ) |
Возраст < 10 лет 10–15 лет 15–18 лет |
Мужчины 0,34–1,13 0,36–1,41 0,45–1,81 |
Женщины 0,40–1,24 0,42–1,48 0,40–1,53 |
| Липопротеины высокой плотности (ЛПВП, ХС-ЛПВП) |
Возраст 5–10 лет 10–15 лет 15–18 лет |
Мужчины 0,98–1,94 0,96–1,91 0,78–1,63 |
Женщины 0,93–1,89 0,96–1,81 0,91–1,91 |
| Липопротеины низкой плотности (ЛПНП, ХС-ЛПНП) |
|
||
|
Возраст 5–10 лет 10–15 лет 15–18 лет |
Мужчины 1,63–3,34 1,66–3,44 1,61–3,37 |
Женщины 1,76–3,63 1,76–3,52 1,53–3,55 |
|
| Липопротеины очень низкой плотности (ЛПОНП, ХС-ЛПОНП) | < 0,8 ммоль/л | ||
| Холестерин, не связанный с липопротеинами высокой плотности (не-ЛПВП) | желательный уровень < 3,8 ммоль/л |
Для лиц старше 18 лет уровень нормального холестерина составляет менее 5,0 ммоль/л. Однако это число условно, поскольку врач обязательно учитывает другие показатели липидного спектра (важными будут уровни ЛПНП и триглицеридов).
Расшифровка показателей
Результат исследования липидного спектра следует интерпретировать в зависимости от цели обследования и конкретной клинической ситуации, в совокупности с данными врачебного осмотра и результатами других исследований.
Общий холестерин – показатель, отражающий совокупность всех фракций холестерина, циркулирующих в крови. Сам по себе холестерин нерастворим в крови. Для транспорта холестерина в организме образуются комплексные соединения за счет связывания с белковыми молекулами. Такие комплексы называют липопротеинами.
В зависимости от размера частиц и их функций выделяют липопротеины высокой плотности (ЛПВП, ХС-ЛПВП), липопротеины низкой плотности (ЛПНП, ХС-ЛПНП), липопротеины очень низкой плотности (ЛПОНП, ХС-ЛПОНП), холестерин, не связанный с липопротеинами высокой плотности (не-ЛПВП), и ряд других веществ.
Для чего нужен холестерин в организме? Холестерин образуется в печени, кишечнике и коже, а также поступает с пищей животного происхождения. Полностью отказаться от употребления холестерина с продуктами питания нельзя по ряду причин. Во-первых, он является одним из основных строительных материалов для всех клеток. Во-вторых, холестерин активно участвует в образовании различных гормонов, в том числе половых. Также холестерин важен для процесса пищеварения – он участвует в образовании желчи в печени. Холестерин является предшественником витаминов группы D, которые, в частности, способствуют укреплению костей.
Липопротеины высокой плотности (ЛПВП) – единственная фракция холестерина, которую называют «хорошим», «полезным» холестерином. ЛПВП значительно уменьшают риск развития атеросклероза. Эти молекулы удаляют избыток «плохого» холестерина из организма путем его транспорта из тканей в печень, где происходит трансформация холестерина в желчные кислоты с последующим выбросом в кишечник.
В случае если результат ЛПВП ниже референсных значений, существенно возрастает риск развития атеросклероза и серьезной сердечно-сосудистой патологии. Также низкий уровень ЛПВП может отмечаться при следующих состояниях: семейные дислипидемии, хронические заболевания печени с явлениями застоя желчи (холестаза), хроническая болезнь почек, сахарный диабет, ожирение, длительный прием некоторых лекарственных препаратов (бета-блокаторов, диуретиков, прогестинов, андрогенов). Богатая простыми углеводами или насыщенными жирными кислотами диета также способствует снижению уровня ЛПВП.
Снижение показателя ЛПНП не играет существенной роли в диагностике заболеваний. Значительное уменьшение уровня ЛПНП в крови возможно при тяжелых заболеваниях печени, онкологической патологии, инфекциях, ожогах, гипертиреозе, недостаточном питании.
Липопротеины очень низкой плотности (ЛПОНП) также относятся к «плохой» фракции холестерина, поскольку служат основными предшественниками ЛПНП. ЛПОНП осуществляют транспорт жиров из печени в ткани организма, активно участвуют в формировании атеросклеротических бляшек. У людей, страдающих сахарным диабетом, ЛПОНП ускоряют процесс развития атеросклероза.
ЛПОНП и ЛПНП могут повышаться при многих заболеваниях: ожирении, сахарном диабете, хронической болезни почек, гипотиреозе, хроническом панкреатите, системной красной волчанке, наследственных нарушениях жирового обмена, при беременности, злоупотреблении алкоголем.
Снижение концентрации ЛПОНП не имеет диагностической ценности.
Липопротеины промежуточной плотности (ЛППП) – переходная форма между ЛПВП и ЛПНП, входят в группу атерогенной («вредной») фракции холестерина. Исследование используется в совокупности с другими показателями липидного профиля для оценки риска развития атеросклероза.
Липопротеин (a) (ЛП(а)) – сходная с ЛПНП молекула, также относящаяся к категории атерогенных и имеющая белковую составляющую. Исследование ЛП(а) проводится при неэффективности лечения дислипидемий и является генетическим фактором риска развития сердечно-сосудистых заболеваний вне зависимости от уровня других атерогенных фракций холестерина.
Холестерин, не связанный с липопротеинами высокой плотности (не-ЛПВП), представляет собой сумму всех атерогенных фракций холестерина (ЛПНП + ЛПОНП + ЛППП + ЛП(а)). Данный показатель позволяет более качественно контролировать лечение при легком и умеренном повышении уровня триглицеридов, поскольку в такой ситуации измерение и расчет ЛПНП менее точны.
Триглицериды относятся к одному из основных источников энергии в организме. Они поступают с пищей, образуются в кишечнике, печени и жировой ткани. При избыточном поступлении калорий и малоподвижном образе жизни жировая ткань в качестве источника энергии депонирует именно триглицериды.
Транспорт триглицеридов в организме осуществляется с помощью белковых комплексов, в основном в виде липопротеинов очень низкой плотности (ЛПОНП).
Повышение уровня триглицеридов в плазме крови часто возникает при нарушении принципов здорового питания, при ожирении, злоупотреблении алкоголем, сахарном диабете, различных заболеваниях почек, болезнях печени. В редких случаях увеличение уровня триглицеридов может быть следствием наследственных нарушений липидного обмена (в таких ситуациях результаты исследования превышают верхний предел значений в десятки раз). Наряду с этим возрастание концентрации триглицеридов, как и других видов жиров в крови, приводит к повышению риска развития сердечно-сосудистых заболеваний.
Пониженный уровень триглицеридов не имеет существенного значения в диагностике. Наиболее часто встречается при кишечной патологии, связанной с нарушением всасывания питательных веществ, в период строгой диеты, голодания, при гипертиреозе.
Индекс атерогенности – отношение холестерина не-ЛПВП к холестерину ЛПВП. Данный показатель рассчитывается в лаборатории или врачом с целью оценки риска сердечно-сосудистых заболеваний. Увеличение индекса атерогенности свидетельствует о повышенном риске патологии.
Для дополнительной диагностики атеросклеротических изменений и поражения внутренних органов используют:
- Биохимический анализ крови – показатели функции печени: общий белок, альбумин, аланинаминотрансфераза (АлАТ), аспартатаминотрансфераза (АсАТ), билирубин и его фракции.
Общий белок (в крови) (Protein total)
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок.
Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР.
Краткая характеристика определяемого вещества Общий бе�…
Альбумин (в крови) (Albumin)
Синонимы: Человеческий сывороточный альбумин; ЧСА; Альбумин плазмы;
Human Serum Albumin; ALB.
Краткая характеристика исследуемого вещества Альбумин
Альбумин – эт…
Билирубин общий (Bilirubin total)
Синонимы: Общий билирубин крови; Общий билирубин сыворотки.
Totalbilirubin; TBIL.
Краткая характеристика определяемого вещества Билирубин общий
Билирубин – это пигм…
- Ультразвуковое исследование (УЗИ): УЗИ артерий нижних конечностей, брахиоцефальных и транскраниальных сосудов – для определения степени трансформации стенки сосудов атеросклерозом.
- Электрокардиография, в т. ч. с физической нагрузкой, и эхокардиография, в т. ч. стресс-ЭхоКГ – для обследования на предмет поражения сердца.
ЭКГ за 5 минут
Исследование функциональных возможностей сердца – быстро, безболезненно и информативно.
ЭКГ с физической нагрузкой
Исследование функциональной активности миокарда на фоне физической нагрузки, позволяющее выявить ряд патологий сердечно-сосудистой системы.
Эхокардиография
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
Часто изменение показателей липидного профиля наблюдается у больных сахарным диабетом. Для подтверждения диагноза назначают определение концентрации глюкозы в крови натощак, проведение орального глюкозотолерантного теста (измерение уровня глюкозы до и через 2 часа после приема внутрь раствора глюкозы) и исследование уровня гликированного гемоглобина (также используется для контроля эффективности терапии у пациентов с сахарным диабетом).
Глюкоза (в крови) (Glucose)
Материал для исследования
Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазм…
Для исключения патологии эндокринных желез может потребоваться исследование гормонального фона, включающее лабораторные тесты: адренокортикотропный гормон (АКТГ), гормоны щитовидной железы (тиреотропный гормон (ТТГ), тироксин, трийодтиронин), тестостерон, выявление гормональной дисфункции при нарушении работы яичников,
Тестостерон (Testosterone)
Тестостерон – основной андрогенный гормон. Тест используют в диагностике нарушений полового развития и гипогонадизма у мужчин; нарушений цикла, бесплодия, вир�…
и инструментальные обследования: УЗИ органов брюшной полости, УЗИ органов малого таза, рентгенография турецкого седла при подозрении на ожирение, вызванное заболеваниями гипофиза.
Результаты липидного профиля чаще всего востребованы
врачом-кардиологом
,
врачом-терапевтом
или врачом общего профиля, а также
врачом-эндокринологом
для назначения терапии и контроля ее эффективности. При наследственных нарушениях липидного обмена патологию сначала выявляет врач-педиатр и затем направляет пациента на обследование и составление схемы лечения к врачу-генетику. В ряде случаев может понадобиться консультация
гастроэнтеролога
и
гинеколога
.
Источники:
- Анализы крови, мочи и других биологических жидкостей в различные возрастные периоды. – 2-е изд. – СанктПетербург : СпецЛит, 2016. – 111 с.
- Атеросклероз и дислипидемии. 2017.
- Ежов М.В. и др. Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации VI пересмотр.
- Рекомендации Европейского общества кардиологов и европейского общества атеросклероза по лечению дислипидемий. Рабочая группа Европейского общества кардиологов (ЕОК) и Европейского общества атеросклероза (ЕОА) по лечению дислипидемий. При участии Европейской ассоциации профилактики сердечно-сосудистых заболеваний и реабилитации. Оригинальный текст опубликован в журнале European Heart Journal 2011;32:1769-1818.
- emedicine.medscape.com
- web.archive.org
- www.escardio.org
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
3836
13 Мая
-
7937
04 Мая
-
10805
16 Апреля
Похожие статьи
Лабораторная диагностика угрозы атеросклероза
Атеросклероз хроническое заболевание, характеризующееся специфическим поражением артерий эластического и мышечно-эластического типов. В их стенках происходит разрастание соединительной ткани в сочетании с липидной (жировой) инфильтрацией внутренней оболочки. Это приводит к органным и общим нарушениям кровообращения. Атеросклероз основное заболевание сердечно-сосудистой системы, являющееся причиной стенокардии (грудной жабы), инфаркта миокарда, инсульта и смерти.
Иммуноферментный анализ
Иммуноферментный анализ: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов.
Содержание:
- Жиры: употреблять или нет.
- Немного о липидах.
- Причины нарушения липидного обмена.
- Симптомы нарушения липидного обмена.
- Атеросклероз.
- Коррекция при нарушении липидного обмена.
- Средиземноморский тип питания. Рецепты.
- Заключение.
Жиры: употреблять или нет
Бытует мнение, что жиры нужно полностью исключать из рациона. Иначе похудеть не получится, да и уровень холестерина в крови будет высоким, а значит, привет сердечно-сосудистым заболеваниям. Кто-то, наоборот, уверен, что жиры в рационе обязательно должны быть. Поэтому щедро отрезает кусок сала и ест пять раз в день вприкуску с батоном, на который намазан толстый слой сливочного масла. Что ж, в каждом из этих мнений есть рациональное зерно, но и заблуждений немало.
Немного о липидах
Липиды — общее название группы жирорастворимых соединений в тканях животных и растений. По одной из классификаций их можно разделить на собственно жиры (триглицериды) и жироподобные вещества. Липиды выполняют в организме много функций: энергетическую, пластическую, регуляторную, иммунную и другие.
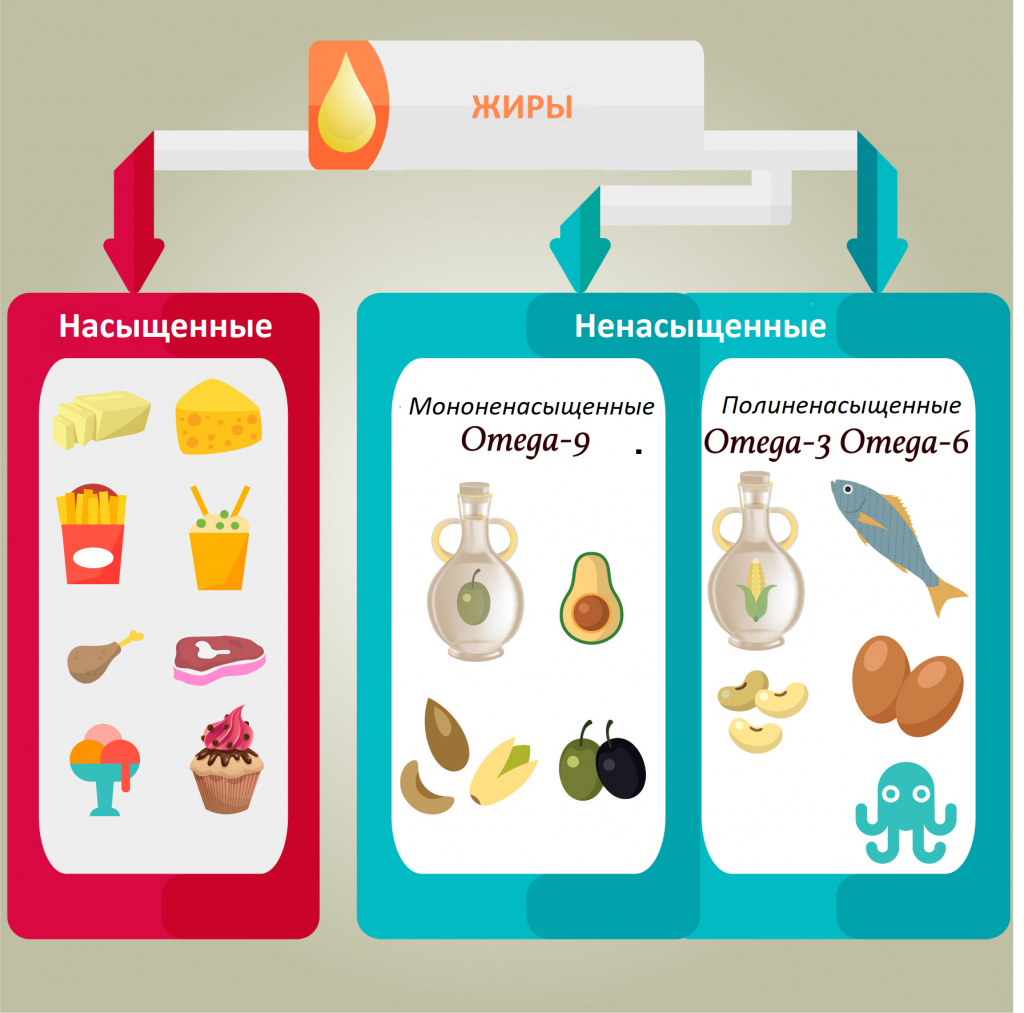
Главный структурный компонент жиров — жирные кислоты. Они бывают двух типов: насыщенные и ненасыщенные (мононенасыщенные и полиненасыщенные). В основном насыщенные — животные жиры, а ненасыщенные — растительные. Однако это не всегда так. Например, основной источник омега-3 и омега-6 жирных кислот — морская рыба. Эти жирные кислоты не образуются в организме человека, поэтому их называют незаменимыми. Они обязательно должны поступать с пищей. Омега-3 и омега-6 способствуют укреплению иммунитета и защите от аллергии, отвечают за развитие интеллекта и многое другое. Однако это происходит, когда все находится в балансе. Если трансжиров (маргарин, кулинарный жир) слишком много в рационе, если омега-6 превалирует над омега-3, если «плохого» холестерина в избытке, а «хорошего» не хватает, происходит нарушение липидного обмена, а впоследствии развитие различных болезней.
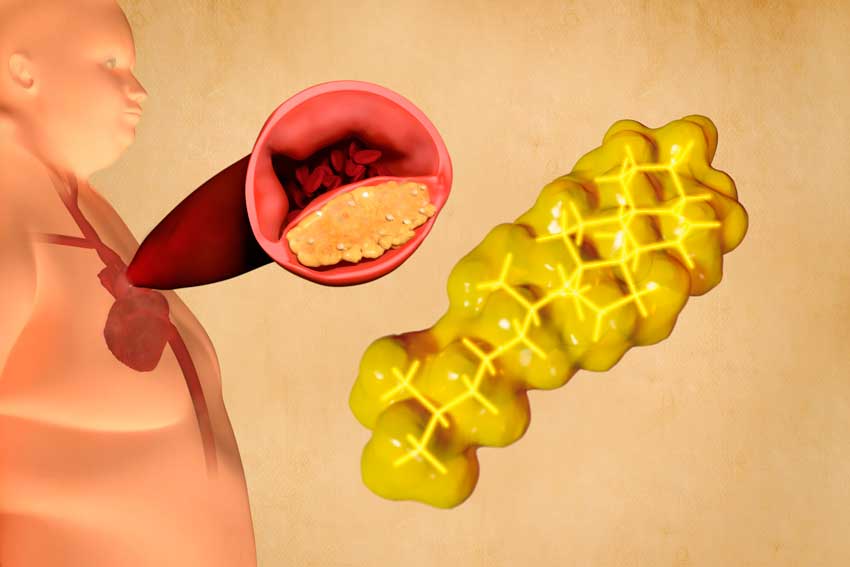
Причины нарушения липидного обмена
Причины нарушения липидного обмена известны многим: неполноценное питание с преобладанием насыщенных жиров животного происхождения, сидячий образ жизни, курение, чрезмерное употребление алкоголя, постоянный стресс, болезни, связанные с метаболизмом, например сахарный диабет.
Большую роль в патогенезе нарушения липидного обмена играет микробиота кишечника. При изменении необходимого соотношения микроорганизмов (в частности, при увеличении стафилококков, грибов и снижении лакто- и бифидобактерий) липидный состав крови становится другим. Происходит это так: нарушается баланс микробиоты кишечника человека, в результате в кишечнике накапливаются эндотоксины. Они поступают в печень и мешают нормальной работе гепатоцитов (клеток печени), возникает дислипидемия — повышение уровня липопротеинов низкой плотности («плохого холестерина») и триглицеридов или снижение уровня липопротеинов высокой плотности («хорошего» холестерина).
Как поддержать микробиом кишечника и улучшить показатели здоровья? Подробнее о связи бактерий и здоровья сердца, щитовидной железы, мозга узнаете на двухдневном интенсиве «Биохимия микробиома».

Симптомы нарушения липидного обмена
Предположить, что нарушен липидный обмен, можно при значительном увеличении масса тела, когда появляются жировые отложения, особенно в области живота, а также возникает боль или жжение в области сердца (как при нагрузке, так и в состоянии покоя), внезапные головокружения, шум в ушах, повышение давления и т. д.
При появлении этих симптомов обязательно обратитесь к врачу.
Атеросклероз
Нарушение липидного обмена — не болезнь, а патологическое состояние, которое может привести к развитию атеросклероза — появлению так называемых бляшек на стенках сосудов (артерий), сужающих их. В результате нарушается кровоток в органах и тканях. Это коварное заболевание, так как оно долгое время протекает бессимптомно. Порой о том, что у него атеросклероз, человек узнает только тогда, когда нарушается кровообращение какого-либо органа. Чаще всего сердца, головного мозга, нижних конечностей, почек. Атеросклероз — одно из самых распространенных заболеваний в мире. Начальные признаки атеросклероза выявляются уже в 30 лет, а иногда и раньше (при сопутствующей патологии сосудов)! Хотя клинические проявления становятся явными гораздо позже. Поэтому важно вести здоровый образ жизни с детства.
Коррекция при нарушении липидного обмена
Конечно, когда дело зашло далеко, помощь лечащего врача необходима. Однако предупредить нарушение жирового обмена можно почти всегда. Почему почти? Из-за генетических особенностей некоторых людей.
Ведение правильного образа жизни — один из самых простых методов профилактики дислипидемии в целом и атеросклероза в частности. Это умеренная физическая нагрузка и полноценное питание. Казалось бы, так просто. Однако в рационе многих мужчин, женщин и даже детей преобладают насыщенные жиры и простые углеводы при нехватке пищевых волокон, витаминов и минералов.
Почему так происходит? Причин много: кто-то не знает принципов правильного питания, кто-то считает, что придется стоять у плиты день и ночь, кто-то уверен, что здоровая еда невкусная.
Развеем эти заблуждения.
Получите базовые знания и практики из закрытого курса «Интегративная нутрициология», познакомьтесь с экспертами и форматом обучения, почувствуйте, подходит ли он для вас, и погрузитесь в атмосферу МИИН.
Средиземноморский стиль питания
Предупреждать развитие нарушений липидного и углеводного обмена можно с помощью соблюдения принципов средиземноморского типа питания. Это не диета, это образ жизни.
Плюсы: во-первых, питание можно адаптировать к местной кухне, хоть в Москве, хоть на Камчатке. Во-вторых, у такого рациона несложные правила.
Средиземноморский план питания
| Можно | Иногда можно | Нельзя |
|---|---|---|
| Сезонные овощи, зелень, ягоды, фрукты | Крахмалистые овощи | Сладости, особенно магазинные |
| Оливковое, амарантовое, кунжутное, свежее льняное масла | Белое мясо (до четырех раз в неделю) | Трансжиры (например, маргарин) |
| Морепродукты, морская рыба | Красное мясо (1–2 раза в неделю) | Мясные полуфабрикаты |
| Орехи, семена | Яйца | Рафинированные углеводы — изделия из белой муки (батон, макароны), белый рис |
| Всевозможные специи | Кисломолочные продукты (при отсутствии непереносимости) | Рафинированные масла |
| Цельнозерновые крупы | Фастфуд | |
| Сладкие газированные напитки |
Еда — это лекарство! Какие продукты улучшают наше здоровье? Узнайте в гиде
В-третьих, существует множество простых рецептов. В-четвертых, блюда, приготовленные по этим рецептам, очень вкусные. Судите сами!

Теплый салат с тыквой, нутом и свеклой
Ингредиенты: тыква, свекла, красный лук, рукола, авокадо, кедровые орешки, оливковое масло, лимонный сок, веточка тимьяна.
Приготовление: отварить заранее замоченный на ночь нут. Очищенную свеклу посолить, поперчить, смазать оливковым маслом, запечь в духовке при температуре 100 оС в форме с крышкой. Через полчаса добавить к свекле нарезанную ломтиками тыкву и полукольца лука. Запекать еще около 20 минут. Вынуть из духовки, дать остыть, нарезать свеклу ломтиками. Положить готовые овощи в миску, добавить руколу, авокадо, посыпать кедровыми орешками, полить лимонным соком. Украсить веточкой тимьяна.
Овощной суп на костном бульоне
Ингредиенты: болгарский перец, морковь, кабачок, помидор, лук-порей, репчатый лук, баклажан, чеснок, сухие травы (базилик, розмарин, петрушка), оливковое масло, индейка.
Приготовление: сварить бульон из костей (от 6 до 12 часов). Нарезать овощи, положить в форму для запекания, посолить, поперчить, добавить сухие травы и сбрызнуть оливковым маслом. Запекать в духовке при 170 оС до готовности. Измельчить овощи в блендере, добавляя бульон до нужной консистенции.
Запеченный лосось
Ингредиенты: лосось, цветная капуста, сухой розмарин, сухой тимьян, соль.
Приготовление: натереть лосося сухими приправами и солью. Выложить в стеклянную форму, добавить соцветия цветной капусты и брокколи. Запекать при температуре 170 оC до готовности.
Ягодно-ореховый десерт
Ингредиенты: черника, голубика, клубника, грецкие орехи, миндальные лепестки, кокосовые сливки.
Приготовление: нарезать клубнику, выложить ягоды в стеклянную мисочку, добавить кокосовые сливки, посыпать лепестками миндаля и измельченными грецкими орехами.
Пряный латте
Ингредиенты: куркума, натертый свежий имбирь, черный перец, молотая корица, ваниль, кокосовое молоко (или другое растительное).
Приготовление: положить все специи в кастрюлю, добавить растительное молоко. Перемешать и нагреть, не давая молоку закипеть.
Команда нутрициологов МИИН приготовила для вас сборник полноЦЕННЫХ видеорецептов. Скачайте его по ссылке
Заключение
Здоровый образ жизни действительно позволяет снизить риск возникновения нежелательных процессов, связанных с нарушением липидного обмена. Не зря говорят, что профилактика лучше лечения.
Источники:
- https://cyberleninka.ru/article/n/ekspertnyy-vzglyad-na-rol-zhirov-v-detskom-pitanii
- https://cyberleninka.ru/article/n/dislipidemiya-i-assotsiirovannye-metabolicheskie-zabolevaniya
- https://cyberleninka.ru/article/n/rol-kishechnoy-mikrobioty-v-patogeneze-ateroskleroza-i-perspektivnye-mery-profilaktiki-obzor
- https://cyberleninka.ru/article/n/patogenez-ateroskleroza
- https://cyberleninka.ru/article/n/lechenie-dislipidemii-kak-vazhnyy-faktor-profilaktiki-ateroskleroza-i-ego-oslozhneniy
Рис. (1). Функции органических веществ
Белковый обмен — использование и преобразование аминокислот белков в организме человека.
В результате окисления (1) г белка происходит выделение (17,6) кДж ((4,1) ккал) энергии. Но в качестве источника энергии белки обычно не используются, так как они выполняют другие функции: строительную, защитную, каталитическую и т. д.
В процессе пищеварения белки пищи расщепляются под действием пищеварительных ферментов до аминокислот. Аминокислоты всасываются ворсинками тонкого кишечника и попадают в кровь, которая доставляет их к клеткам. В клетках из аминокислот синтезируются новые белки, свойственные организму человека.
Рис. (2). Обмен белков
В белковом обмене важную роль играет печень. Она управляет содержанием отдельных аминокислот в крови, осуществляет синтез белков плазмы крови. Одним из продуктов распада аминокислот является ядовитый аммиак. Клетки печени преобразуют аммиак в менее опасную мочевину, которая удаляется из организма с мочой и частично с потом.
Рис. (3). Расщепление белков
Из неиспользованных аминокислот образуется глюкоза, выполняющая в организме энергетическую функцию.
Углеводный обмен
Углеводный обмен — это химические реакции, протекающие с участием углеводов.
Основная функция углеводов в организме — энергетическая. (1) г углеводов при окислении даёт (17,6) кДж ((4,1) ккал) энергии.
С пищей в наш организм поступают разные углеводы. Чаще всего это крахмал (из растительных продуктов), гликоген (из животных продуктов), сахароза, лактоза и др. Эти соединения распадаются в органах пищеварения до глюкозы, которая всасывается стенками тонкого кишечника и попадает в кровь.
Рис. (4). Обмен углеводов
Глюкоза — это главное энергетическое вещество организма. Она необходима для работы всех органов.
Основная часть глюкозы окисляется в клетках до углекислого газа и воды, которые удаляются с выдыхаемым воздухом или с мочой. Неиспользованная глюкоза превращается в гликоген (животный крахмал) и накапливается в клетках печени и в мышцах.
В крови содержание глюкозы поддерживается на уровне (0,10)–(0,15) %. В регуляции уровня глюкозы участвуют гормоны поджелудочной железы инсулин и глюкагон. Инсулин ускоряет превращение глюкозы в гликоген, а также затормаживает его распад. Глюкагон обладает противоположным действием. Он, наоборот, способствует расщеплению гликогена и повышению уровня глюкозы в крови.
Если поджелудочная железа вырабатывает недостаточное количество инсулина, то содержание глюкозы в крови увеличивается, и это может привести к тяжёлой болезни — сахарному диабету.
Рис. (5). Расщепление углеводов
Если с пищей в организм поступает слишком много углеводов, они преобразуются в жиры и накапливаются в разных органах.
Обмен жиров
Обмен жиров — это химические реакции превращения жиров (липидов) в организме.
Окисление жиров в два раза эффективнее окисления углеводов или белков. (1) г жира даёт (38,9) кДж ((9,3) ккал) энергии.
Жиры — это вещества, образованные жирными кислотами и глицерином. В органах пищеварения жиры расщепляются на составные части под влиянием ферментов поджелудочной железы и тонкого кишечника. Образовавшиеся продукты поступают в лимфатические сосуды ворсинок тонкого кишечника, а затем вместе с лимфой попадают в кровеносную систему и доставляются к клеткам.
Рис. (6). Обмен жиров
При окислении жиры превращаются в углекислый газ и воду, и продукты обмена удаляются из организма.
Рис. (7). Расщепление жиров
Содержание жиров в организме регулируется гормонами желёз внутренней секреции.
Значение жиров
- Окисление жиров обеспечивает энергией работу внутренних органов.
- Липиды образуют все клеточные мембраны, выполняют функции медиаторов и гормонов.
- Откладываются в запас в подкожной жировой клетчатке и сальнике, защищают органы от механических повреждений.
- Жиры плохо проводят тепло и защищают организм от перегревания и переохлаждения, способствуя поддержанию постоянной температуры тела.
Ежедневно рекомендуется употреблять (80)–(100) г разных жиров. Лишний жир запасается под кожей, но может откладываться также в печени и в кровеносных сосудах.
Рис. (8). Ожирение
Органические вещества могут взаимно превращаться. Из белков образуются жиры и углеводы. Углеводы превращаются в жиры, и наоборот, источником углеводов могут стать жиры. Но заменить белки другими веществами невозможно.
Рис. (9). Взаимопревращение веществ
Установлено, что взрослому человеку в сутки необходимо получить с пищей не менее (1500)–(1700) ккал. Причём на обеспечение процессов жизнедеятельности тратится (15)–(35) % полученной энергии, а остальная энергия тратится на поддержание постоянной температуры тела.
Целый ряд заболеваний обусловлен нарушением липидного обмена. Важнейшими среди них следует назвать атеросклероз и ожирение. Заболевания сердечно-сосудистой системы, как следствие атеросклероза, занимают первое место в структуре смертности в мире. Одно из самых распространенных проявлений атеросклероза — поражение коронарных сосудов сердца. Аккумуляция холестерина в стенках сосудов приводит к образованию атеросклеротических бляшек. Они, увеличиваясь со временем в размере, могут перекрывать просвет сосуда и препятствовать нормальному кровотоку. Если вследствие этого кровоток нарушается в коронарных артериях, то возникает стенокардия или инфаркт миокарда. Предрасположенность к атеросклерозу зависит от концентрации транспортных форм липидов крови альфа-липопротеинов плазмы.
Аккумуляция холестерола (ХС) в сосудистой стенке происходит вследствие дисбаланса между поступлением его в интиму сосудов и его выходом. В результате такого дисбаланса холестерол там накапливается. В центрах накопления холестерола формируются структуры — атеромы. Наиболее известны два фактора, которые вызывают нарушение липидного обмена.
1. Во-первых, это изменения частиц ЛПНП (гликозилирование, перекисное окисление липидов, гидролиз фосфолипидов, окисление апо В). Поэтому они захватываются специальными клетками — «мусорщиками» (главным образом, макрофагами). Захват липопротеиновых частиц с помощью «мусорных» рецепторов протекает бесконтрольно. В отличие от апо В/Е — опосредованного эндоцитоза это не вызывает регуляторных эффектов, направленных на снижение поступления в клетку ХС, описанных выше. В результате макрофаги переполняются липидами, теряют функцию поглощения отходов и превращаются в пенистые клетки. Последние задерживаются в стенке кровеносных сосудов и начинают секретировать факторы роста, ускоряющие клеточное деление. Возникает атеросклеротическая пролиферация клеток.
2. Во-вторых, это неэффективное высвобождение холестерола из эндотелия сосудистой стенки циркулирующими в крови ЛПВП.
Факторы, влияющие на повышенный уровень ЛПНП у человека
— Пол — у мужчин выше, чем у женщин в пременопаузе, и ниже, чем у женщин в постменопаузе
— Старение
— Насыщенные жиры в диете
— Высокое потребление холестерина
— Диета с низким содержанием грубых волокнистых продуктов
— Потребление алкоголя
— Беременность
— Ожирение
— Диабет
— Гипотиреоз
— Болезнь Кушинга
— Уремия
— Нефроз
— Наследственные гиперлипидемии
Нарушения липидного обмена (дислипидемии) , характеризующиеся в первую очередь повышенным содержанием в крови холестерина и триглицеридов, являются важнейшими факторами риска атеросклероза и связанных с ним заболеваний сердечно-сосудистой системы. Концентрация в плазме крови общего холестерина (ХС) или его фракций, тесно коррелирует с заболеваемостью и смертностью от ИБС и других осложнений атеросклероза. Поэтому характеристика нарушений липидного обмена является обязательным условием эффективной профилактики сердечно-сосудистых заболеваний.
Нарушение липидного обмена может быть первичными и вторичными и характеризуются только повышением содержания холестерина (изолированная гиперхолестеринемия), триглицеридов (изолированная гипертриглицеридемия), триглицеридов и холестерина (смешанная гиперлипидемия).
Первичное нарушение липидного обмена детерминировано единичными или множественными мутациями соответствующих генов, в результате которых наблюдается гиперпродукция или нарушение утилизации триглицеридов и холестерина ЛПНП или гиперпродукция и нарушения клиренса ЛПВП.
Первичное нарушение липидного обмена можно диагностировать у пациентов с клиническими симптомами этих нарушений, при раннем начале атеросклероза (до 60 лет), у лиц с семейным анамнезом атеросклероза или при повышении содержания холестерина сыворотки > 240 мг/дл (> 6,2 ммоль/л).
Вторичное нарушение липидного обмена возникает, как правило, у населения развитых стран в результате малоподвижного образа жизни, потребления пищи, содержащей большое количество холестерина, насыщенных жирных кислот.
Другими причинами вторичного нарушения липидного обмена могут быть:
1. Сахарный диабет.
2. Злоупотребление алкоголя.
3. Хроническая почечная недостаточность.
4. Гипертиреоидизм.
5. Первичный билиарный цирроз.
6. Прием некоторых препаратов (бета-блокаторы, антиретровирусные препараты, эстрогены, прогестины, глюкокортикоиды).
Наследственные нарушения липидного обмена:
У небольшого числа людей наблюдаются наследственные нарушения обмена липопротеинов, проявляющиеся в гипер- или гиполипопротеинемии. Причиной их является нарушение синтеза, транспорта или расщепления липопротеинов.
В соответствии с общепринятой классификацией, различают 5 типов гиперлипопротеинемий.
1. Существование 1 типа обусловлено недостаточной активностью ЛПЛ. Вследствие этого из кровотока очень медленно выводятся хиломикроны. Они накапливаются в крови, выше нормы отмечается и уровень ЛПОНП.
2. Гиперлипопротеинемия 2 типа делится на два подтипа: 2а, характеризующийся высоким содержанием в крови ЛПНП, и 2б (увеличение ЛПНП и ЛПОНП). 2 тип гиперлипопротеинемий проявляется высокой, а в ряде случаев очень высокой, гиперхолестеролемией с развитием атеросклероза и ишемической болезни сердца. Содержание триацилглицеролов в крови в пределах нормы (2а тип) или умеренно повышенное (2б тип). Гиперлипопротеинемия 2 типа характерна для тяжёлого заболевания — наследственной гиперхолестеролемии, поражающей молодых людей. В случае гомозиготной формы оно заканчивается смертельным исходом в молодом возрасте от инфарктов миокарда, инсультов и других осложнений атеросклероза. Гиперлипопротеинемия 2 типа распространена широко.
3. При гиперлипопротеинемии 3 типа (дисбеталипопротеинемии) нарушается превращение ЛПОНП в ЛПНП, и в крови появляются патологические флотирующие ЛПНП или ЛПОНП. В крови увеличено содержание холестерола и триацилглицеролов. Этот тип встречается достаточно редко.
4. При 4 типе гиперлипопротеинемий основное изменение заключается в увеличении ЛПОНП. В результате в сыворотке крови значительно увеличено содержание триацилглицеролов. Сочетается с атеросклерозом коронарных сосудов, ожирением, сахарным диабетом. Развивается главным образом у взрослых людей и является весьма распространённым.
5. 5 тип гиперлипопротеинемии – увеличение в сыворотке крови содержания ХМ и ЛПОНП, связанное с умеренно пониженной активностью липопротеинлипазы. Концентрация ЛПНП и ЛПВП ниже нормы. Содержание триацилглицеролов в крови повышено, в то время как концентрация холестерола в пределах нормы или умеренно повышена. Встречается у взрослых людей, но широкого распространения не имеет.
Типирование гиперлипопротеинемий проводится в лаборатории на основании исследования содержания в крови различных классов липопротеинов фотометрическими методами.
Большей информативностью в качестве предсказателя атеросклеротического поражения коронарных сосудов обладает показатель холестерола в составе ЛПВП. Еще более информативными является коэффициент, отражающий отношение атерогенных ЛП к антиатерогенным.
Чем выше этот коэффициент, тем больше опасность возникновения и прогрессирования заболевания. У здоровых лиц он не превышает 3-3,5 (у мужчин выше, чем у женщин). У больных ИБС он достигает 5-6 и более единиц.
Диабет – болезнь липидного обмена?
Проявления нарушения обмена липидов настолько сильно выражены при диабете, что диабет часто называют больше болезнью липидного, чем углеводного обмена. Основные нарушения обмена липидов при диабете – усиление распада липидов, увеличение образования кетоновых тел и снижение синтеза жирных кислот и триацилглицеролов.
У здорового человека обычно 50%поступившей глюкозы распадается CO2 и H2O; около 5 % преобразуется в гликоген, а остальная часть превращается в липиды в жировых депо. При диабете лишь 5 % глюкозы превращается в липиды при том, что количество распадающейся до CO2 и H2O глюкозы также уменьшается, а количество преобразуемой в гликоген изменяется незначительно. Результатом нарушения потребления глюкозы становится повышение уровня глюкозы в крови и удаление ее с мочой. Внутриклеточный дефицит глюкозы приводит к снижению синтеза жирных кислот.
У больных, не получающих лечения наблюдается увеличение в плазме содержания триацилглицеролов и хиломикронов и плазма часто является липемической. Повышение уровня этих компонентов вызывает уменьшение липолиза в жировых депо. Понижение активности липопротеинлипазы дополнительно вносит вклад в снижение липолиза.
Перекисное окисление липидов
Особенностью липидов клеточных мембран является их значительная ненасыщенность. Ненасыщенные жирные кислоты легко подвергаются перекисной деструкции – ПОЛ (перекисное окисление липидов). Реакция мембраны на повреждение называется поэтому «пероксидным стрессом».
В основе ПОЛ лежит свободнорадикальный механизм.
Свободнорадикальная патология – это курение, рак, ишемия, гипероксия, старение, диабет, т.е. практически при всех заболеваниях имеет место неконтролируемое образование свободных радикалов кислорода и интенсификация ПОЛ.
Клетка имеет системы защиты от свободнорадикального повреждения. Антиоксидантная система клеток и тканей организма включает 2 звена: ферментативное и неферментативное.
Ферментативные антиоксиданты:
— СОД (супероксиддисмутаза) и церулоплазмин, участвующие в обезвреживании свободных радикалов кислорода;
— каталаза, катализирующая разложение пероксида водорода; система глутатиона, обеспечивающая катаболизм перекисей липидов, перекисно модифицированных нуклеотидов и стероидов.
Даже кратковременный недостаток неферментативных антиоксидантов, особенно витаминов антиоксидантного действия (токоферола, ретинола, аскорбата), приводит к стойким и необратимым повреждениям клеточных мембран.
Карта симптомов предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Если Вас интересуют еще какие-нибудь симптомы болезней и виды нарушений или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Рассматривая обмен веществ в условиях нормального функционирования организма, следует остановиться на безусловно взаимосвязанных, но в то же время достаточно специфичных составляющих метаболизма, а именно на углеводном, белковом, липидном и водно-электролитном обмене.
Очевидно, что основная роль углеводов в метаболизме определяется их энергетической функцией. Именно глюкоза крови вследствие наличия простого и быстрого пути гликолитической диссимиляции и последующего окисления в цикле трикарбоновых кислот, а также возможности максимально быстрого извлечения ее из депо гликогена, обеспечивающей экстренную мобилизацию энергетических ресурсов, является наиболее востребованным источником энергии в организме. Использование циркулирующей в плазме глюкозы разными органами неодинаково: мозг задерживает 12% глюкозы, кишечник— 9%, мышцы — 7%, почки — 5%. При этом уровень глюкозы плазмы крови является одной из важнейших гомеостатических констант организма, составляя 3, 3—5, 5 ммоль/л. Как известно снижение уровня глюкозы ниже допустимого передела имеет своим незамедлительным следствием дискоординацию деятельности ЦНС, проявляющуюся соответствующей клинической симптоматикой: головной мозг содержит небольшие резервы углеводов и нуждается в постоянном поступлении глюкозы, поскольку энергетические расходы мозга покрываются исключительно за счет углеводов. Глюкоза в тканях мозга преимущественно окисляется, а небольшая часть ее превращается в молочную кислоту.
Единственной формой углеводов, которая может всасываться в кишечнике, являются моносахара. Они всасываются главным образом в тонкой кишке, током крови переносятся в печень и к тканям. Основная часть поступающей с пищей глюкозы (около 70%) окисляется в тканях до воды и углекислого газа, около 25—28% пищевой глюкозы превращается в жир и только 2—5% ее синтезируется в гликоген. Гликоген печени представляет собой основной резерв углеводов в организме, достигая по своей массе у взрослого человека 150—200 г. Синтез гликогена происходит достаточно быстро, что, наряду с быстрой мобилизацией гликогена и поступлением глюкозы в кровь в процессе гликогенолиза, является одним из механизмов поддержания гликемии в константных пределах. Помимо печени в качестве депо гликогена выступают также мышцы. Однако запас гликогена в мышечной массе по отношению к всему гликогену организма составляет всего 1 — 2%. В мышцах под влиянием фермента фосфорилазы, которая активируется в начале мышечного сокращения, происходит усиленное расщепление гликогена, являющегося одним из источников энергии мышечного сокращения. При распаде мышечного гликогена процесс идет до образования пировиноградной и молочной кислот. Этот процесс называют гликолизом. В фазе отдыха из молочной кислоты в мышечной ткани происходит ресинтез гликогена.
При полном отсутствии углеводов в пище они образуются в организме из продуктов трансформации жиров и белков. В печени возможно новообразование углеводов как из собственных продуктов их распада (пировиноградной или молочной кислоты), так и из продуктов диссимиляции жиров и белков (кетокислот и аминокислот), что обозначается как глюконеогенез. В результате трансформации аминокислот образуется пировиноградная кислота, при окислении жирных кислот — ацетилкоэнзим А, который может превращаться в пировиноградную кислоту — предшественник глюкозы. Это наиболее важный общий путь биосинтеза углеводов. Между двумя основными источниками энергии — углеводами и жирами — существует тесная физиологическая взаимосвязь. Повышение содержания глюкозы в крови увеличивает биосинтез триглицеридов и уменьшает распад жиров в жировой ткани. Поступление в кровь свободных жирных кислот уменьшается. В случае возникновения гипогликемии процесс синтеза триглицеридов тормозится, ускоряется распад жиров и в кровь в большом количестве поступают свободные жирные кислоты. Гликогенез, гликогенолиз и глюконеогенез являются тесно взаимосвязанными процессами, обеспечивающими оптимальный уровень глюкозы крови сообразно степени функционального напряжения организма.
Центральным звеном регуляции углеводного и других видов обмена и местом формирования сигналов, управляющих уровнем глюкозы, является гипоталамус. Отсюда регулирующие влияния реализуются вегетативными нервами и гуморальным путем, включающим эндокринные железы. Единственным гормоном, снижающим уровень гликемии, является инсулин — гормон, вырабатываемый β-клетками островков Ланхгерганса. Снижение гликемии происходит за счет усиления инсулином синтеза гликогена в печени и мышцах и повышения потребления глюкозы тканями организма. Увеличение уровня глюкозы в крови возникает при действии нескольких гормонов. Это глюкагон, продуцируемый α-клетками островков Ланхгерганса, адреналин — гормон мозгового слоя надпочечников, глюкокортикоиды — гормоны коркового слоя надпочечников, соматотропный гормон гипофиза, тироксин и трийодтиронин — гормоны щитовидной железы. Данные гормоны в связи с однонаправленностью их влияния на углеводный обмен и функциональным антагонизмом по отношению к эффектам инсулина часто объединяют понятием «контринсулярные гормоны».
Таким образом биологическая роль углеводов для организма человека определяется прежде всего их энергетической функцией. Обладая энергетической ценностью в 16, 7 кДж (4, 0 ккал) на 1 грамм вещества, углеводы являются основным источником энергии для всех клеток организма, при этом выполняя еще пластическую и опорную функции. Суточная потребность взрослого человека в углеводах составляет около 500 г.
Характерной особенностью белкового обмена является его чрезвычайная разветвленность. Достаточно указать, что в обмене 20 аминокислот, входящих в состав белковых молекул, в организме животных участвуют сотни промежуточных метаболитов, тесно связанных с обменом углеводов и липидов. Число ферментов, катализирующих химические реакции азотистого обмена, также исчисляется сотнями. Собственно белки (протеины и протеиды), высокомолекулярные соединения, построенные из мономеров — аминокислот, занимают ведущее место среди органических элементов организма, составляя более 50 % сухой массы клетки. Как известно, белки в организме выполняют ряд важнейших биологических функций, а именно:
— пластическая (структурная) функция заключается в том, что белки являются главной составной частью всех клеточных и межклеточных структур тканей;
— ферментная (каталитическая, энзимная) функция состоит в обеспечении всех химических реакций, протекающих в ходе обмена веществ в организме (дыхание, пищеварение, выделение), деятельностью ферментов, являющихся по своей структуре белками;
— транспортная функция белков заключается в их способности к соединению с целым рядом метаболитов и переносе последних в связанном состоянии в межтканевой жидкости и плазме крови к области их утилизации;
— защитная функция белков проявляется реализацией иммунного ответа образованием иммуноглобулинов (антител) и системы комплемента при поступлении в организм чужеродного белка, а также способностью к непосредственному связыванию экзогенных токсинов; белки системы гемостаза обеспечивают свертывание крови и остановку кровотечения при повреждении кровеносных сосудов;
— регуляторная функция, направленная на сохранение гомеостаза с поддержанием биологических констатнт организма, реализуется буферными свойствами молекулы протеинов, белковой структурой клеточных рецепторов, активируемых в свою очередь регуляторными полипептидами и гормонами, также имеющими белковую структуру;
— двигательная функция, обеспечивается взаимодействием сократительных белков мышечной ткани актина и миозина;
— энергетическая роль белков состоит в обеспечении организма энергией, образующейся при диссимиляции белковых молекул; при окислении 1 г белка в среднем освобождается энергия, равная 16, 7 кДж (4, 0 ккал).
В организме постоянно происходит распад и синтез белков. Единственным источником синтеза нового белка являются белки пищи. В пищеварительном тракте белки ферментативно расщепляются ферментами до аминокислот и абсорбируются в тонкой кишке. Транспорт их осуществляется двумя путями: через воротную систему печени, ведущую прямо в печень, и по лимфатическим сосудам, сообщающимся с кровью через грудной лимфатический проток. Максимальная концентрация аминокислот в крови достигается через 30 — 50 мин после приёма белковой пищи (углеводы и жиры замедляют всасывание аминокислот). Всасывание L-аминокислот (но не D-изомеров) — активный процесс, требующий затраты энергии. Аминокислоты переносятся через кишечную стенку от слизистой её поверхности в кровь. Перенос через щеточную кайму осуществляется целым рядом переносчиков, многие из которых действуют при участии Na+-зависимых механизмов симпорта, подобно переносу глюкозы.
Из аминокислот и простейших пептидов клетки тканей синтезируют собственный белок, который характерен только для данного организма. Белки не могут быть заменены другими пищевыми веществами, так как их синтез в организме возможен только из аминокислот. Вместе с тем белок может замещать собой жиры и углеводы, то есть использоваться для синтеза этих соединений. В тканях постоянно протекают процессы распада белка с последующим выделением из организма неиспользованных продуктов белкового обмена и параллельно с этим — синтез белков. Катаболизм большинства аминокислот начинается с отщепления α-аминогруппы результате реакций трансаминирования и дезаминирования. Чаще всего в реакциях трансаминирования участвуют аминокислоты, содержание которых в тканях значительно выше остальных — глутамат, аланин, аспартат и соответствующие им кетокислоты — α—кетоглутарат, пируват и оксалоацетат. Основным донором аминогруппы служит глутамат. Реакции трансаминирования играют большую роль в обмене аминокислот. Поскольку этот процесс обратим, ферменты аминотрансферазы функционируют как в процессах катаболизма, так и биосинтеза аминокислот. Трансаминирование — заключительный этап синтеза заменимых аминокислот из соответствующих α-кетокислот, если они в данный момент необходимы клеткам. В результате происходит перераспределение аминного азота в тканях организма. Трансаминирование — первая стадия дезаминирования большинства аминокислот, то есть начальный этап их катаболизма. Образующиеся при этом кетокислоты окисляются в ЦТК или используются для синтеза глюкозы и кетоновых тел. При трансаминировании общее количество аминокислот в клетке не меняется. В свою очередь дезаминирование аминокислот — реакция отщепления α-аминогруппы от аминокислоты, в результате чего образуется соответствующая α-кетокислота (безазотистый остаток) и выделяется молекула аммиака. Аммиак токсичен для ЦНС, поэтому в организме человека и млекопитающих он превращается в нетоксичное хорошо растворимое соединение — мочевину. В виде мочевины, а также в виде солей аммония аммиак выводится из организма. Безазотистый остаток используется для образования аминокислот в реакциях трансаминирования.
При катаболизме почти все природные аминокислоты сначала передают аминогруппу на а-кетоглутарат в реакции трансаминирования с образованием глутамата и соответствующей кетокислоты. Затем глутамат подвергается прямому окислительному дезаминированию под действием глутаматдегидрогеназы, в результате чего получаются а-кетоглутарат и аммиак. При необходимости синтеза аминокислот и наличии необходимых а-кетокислот обе стадии непрямого дезаминирования протекают в обратном направлении. В результате восстановительного аминирования а-кетоглутарата образуется глутамат, который вступает в трансаминирование с соответствующей а-кетокислотой, что приводит к синтезу новой аминокислоты. В случае использования белков в качестве источника энергии большинство аминокислот окисляются в конечном счёте через цикл лимонной кислоты до углекислого газа и воды. Прежде, чем эти вещества вовлекаются в заключительный этап катаболизма, их углеродный скелет превращается в двухуглеродный фрагмент в форме ацетил-КоА. Именно в этой форме большая часть молекул аминокислот включается в цикл лимонной кислоты.
Белки организма находятся в динамическом состоянии: из-за непрерывного процесса их разрушения и образования происходит обновление белков, скорость которого неодинакова для различных тканей. С наибольшей скоростью обновляются белки печени, слизистой оболочки кишечника, а также других внутренних органов и плазмы крови. Медленнее обновляются белки, входящие в состав клеток мозга, сердца, половых желез и еще медленнее — белки мышц, кожи и особенно опорных тканей (сухожилий, костей и хрящей). Важнейшими азотистыми продуктами распада белков, которые выделяются с мочой и потом, являются мочевина, мочевая кислота и аммиак. Преобладание в организме в данный момент времени синтеза или распада белка отражается понятием азотистого баланса — разностью между количеством азота, содержащегося в пище человека, и его уровнем в выделениях. Азотистым равновесием называют состояние, при котором количество выведенного азота равно количеству поступившего в организм. Азотистое равновесие наблюдается у здорового взрослого человека, если минимальное количество белков в пище соответствует 30-50 г/сут. Оптимальное количество поступления белка с пищей при средней физической нагрузке составляет около 100-120 г/сут. При положительном азотистом балансе количество азота в выделениях организма значительно меньше, чем содержание его в пище, то есть наблюдается задержка азота в организме. Положительный азотистый баланс отмечается у детей в связи с усиленным ростом, у женщин во время беременности, при усиленной спортивной тренировке, приводящей к увеличению мышечной массы, при заживлении обширных ран и при разрешении патологического процесса, связанного с выраженными системными нарушениями. Отрицательный азотистый баланс отмечается тогда, когда количество выделяющегося азота больше содержания его в пище, поступающей в организм. Отрицательный азотистый баланс наблюдается при белковом голодании, лихорадочных состояниях, нарушениях нейроэндокринной регуляции белкового обмена.
Некоторые аминокислоты не могут синтезироваться в организме человека и должны обязательно поступать с пищей в готовом виде. Эти аминокислоты принято называть незаменимыми, или эссенциальными. Экспериментально установлено, что из 20 входящих в состав белков аминокислот 12 синтезируются в организме (заменимые аминокислоты), а 8 не синтезируются (незаменимые аминокислоты) . К незаменимым аминоксилотам относятся: валин, метионин, треонин, лейцин, изолейцин, фенилаланин, триптофан и лизин. Две аминокислоты — аргинин и гистидин — у взрослых образуются в достаточных количествах, однако детям для нормального роста организма необходимо дополнительное поступление этих аминокислот с пищей. Поэтому их называют частично заменимыми. Две другие аминокислоты — тирозин и цистеин — условно заменимые, так как для их синтеза необходимы незаменимые аминокислоты. Тирозин синтезируется из фенилаланина, а для образования цистеина необходим атом серы метионина. Белки, содержащие весь необходимый набор аминокислот, называют биологически полноценными (табл. 1. 1. ). Наиболее высока биологическая ценность белков молока, яиц, рыбы, мяса. Биологически неполноценными называют белки, в составе которых отсутствует хотя бы одна аминокислота, которая не может быть синтезирована в организме. Неполноценными белками являются белки кукурузы, пшеницы, ячменя.
Таблица 1. 1. Аминокислоты, входящие в состав белков человека.
|
1. Незаменимые Валин Лейцин Изолейцин Треонин Метионин Фенилаланин Триптофан Лизин |
2. Частично заменимые Гистидин Аргинин 3. Условно заменимые Цистеин Тирозин |
4. Заменимые Аланин Аспарагиновая кислота Аспарагин Глутаминовая кислота Глутамин Пролин Глицин Серин |
Жиры (липиды) по своей химической структуре представляют собой триглицериды — сложные эфиры глицерина и жирных кислот (табл. 1. 2). Изначально эти соединения были объединены в одну химическую группу по общему признаку растворимости: они не растворяются в воде, но растворяются в органических растворителях (эфир, спирт, бензол). Жиры делят на простые липиды (нейтральные жиры, воски), сложные липиды (фосфолипиды, гликолипиды, сульфолипиды) и стероиды (холестерин). Основная масса липидов представлена в организме человека нейтральными жирами — триглицеридами олеиновой, пальмитиновой, стеариновой, линолевой и линоленовой жирных кислот.
Таблица 1. 2. Классификация липидов организма человека.
|
1. Гликолипиды. |
Содержат углеводный компонент. |
|
2. Жиры. |
Эфиры глицерина и высших жирных кислот. Химическое название — ацилглицерины. Преобладают триацилглицерины. |
|
3. Минорные липиды. |
Свободные жирные кислоты, жирорастворимые витамины, биологически активные вещества липидной природы — простагландины и др. |
|
4. Стероиды. |
В основе строения — полициклическая структура циклопентанпергидрофенантрен-стеран. |
|
А. Стерины (спирты). |
Наиболее важен холестерин. |
|
В. Стериды. |
Эфиры стеринов и высших жирных кислот. Наиболее распространены эфиры холестерина. |
|
5. Фосфолипипы. |
Отличительная особенность — остаток фосфорной кислоты в составе молекулы. |
Жиры растительного и животного происхождения имеют различный состав жирных кислот, определяющий их физические свойства и физиолого-биохимические эффекты. Жирные кислоты подразделяются на два основных класса — насыщенные и ненасыщенные. Насыщенность жира определяется количеством атомов водорода, которое содержит каждая жирная кислота (или, иначе, количеством двойных связей С=С). Жирные кислоты со средней длиной цепи (С8-С14) способны усваиваться в пищеварительном тракте без участия желчных кислот и панкреатической липазы, не депонируются в печени и подвергаются β-окислению. Животные жиры могут содержать насыщенные жирные кислоты с длиной цепи до двадцати и более атомов углерода, они имеют твердую консистенцию и высокую температуру плавления. Как известно высокое потребление насыщенных жирных кислот является важнейшим фактором риска развития диабета, ожирения, атеросклероза. К мононенасыщенным жирным кислотам относятся миристолеиновая и пальмитолеиновая кислоты (жиры рыб и морских млекопитающих), олеиновая (оливковое, сафлоровое, кунжутное, рапсовое масла). Мононенасыщенные жирные кислоты помимо их поступления с пищей в организме синтезируются из насыщенных жирных кислот и частично из углеводов. Жирные кислоты с двумя и более двойными связями между углеродными атомами называются полиненасыщенными – ПНЖК. Особое значение для организма человека имеют такие ПНЖК как линолевая, линоленовая, являющиеся структурными элементами клеточных мембран и обеспечивающие нормальное развитие и адаптацию организма человека к неблагоприятным факторам окружающей среды. ПНЖК являются предшественниками образующихся из них биорегуляторов – эйкозаноидов. Двумя основными группами ПНЖК являются кислоты семейств ω-6 и ω-3. Жирные кислоты ω-6 содержатся практически во всех растительных маслах и орехах. ω-3 жирные кислоты также содержатся в ряде масел (льняном, из семян крестоцветных, соевом). Основным пищевым источником ω-3 жирных кислот являются жирные сорта рыб и некоторые морепродукты. Из ПНЖК ω — 6 особое место занимает линолевая кислота, которая является предшественником наиболее физиологически активной кислоты этого семейства — арахидоновой. Арахидоновая кислота является преобладающим представителем ПНЖК в организме человека и служит субстратом для синтеза простагландинов и лейкотриенов.
Источниками жира в организме являются экзогенный жир, поступающий с пищей, и эндогенный жир, синтезируемый в печени из углеводов. Жир, всасывающийся из кишечника, поступает преимущественно в лимфу и в меньшем количестве — непосредственно в кровь. Большая часть жиров в организме находится в жировой ткани, меньшая часть входит в состав клеточных структур. В жировой ткани жир, находящийся в клетке в виде включений, легко выявляется при микроскопическом и гистохимическом исследованиях. Жировые вакуоли в клетках — это резервный жир, используемый для обеспечения прежде всего энергетических потребностей клетки. Больше всего запасного жира содержится в жировой ткани, а также в некоторых органах, например в печени и мышцах. Количество запасного жира зависит от характера питания, количества пищи, конституциональных особенностей, а также от величины расхода энергии при мышечной деятельности; количество же протоплазматического жира является устойчивым и постоянным. В жировой ткани нейтральный жир депонируется виде триглицеридов. Сложные липиды — фосфолипиды и гликолипиды — входят в состав всех клеток, но в большей степени в состав клеток нервной ткани. Общее количество жира в организме человека колеблется в широких пределах и в среднем составляет 10—20% от массы тела, а в случае патологического ожирения может достигать 50%. Суточная потребность взрослого человека в нейтральном жире составляет 70—80 г. У человека состав и свойства жира относительно постоянны. При употреблении пищи, содержащей даже небольшое количество жира, в теле человека жир все же откладывается в депо. При этом эндогенный жир имеет некоторые видовые особенности, однако видовая специфичность жиров выражена несравнимо меньше, чем видовая специфичность белков.
Основная биологическая роль жиров — обеспечение пластического и энергетического обмена в организме. Пластическая роль липидов состоит в том, что они входят в состав клеточных мембран, в значительной мере определяя их свойства. Фосфатиды и стерины входят в состав клеточных структур, в частности клеточных мембран, а также ядерного вещества и цитоплазмы. Исключительно важное физиологическое значение имеют стерины, в частности холестерин. Это вещество входит в состав клеточных мембран, является источником образования желчных кислот, а также гормонов коры надпочечников и половых желез, витамина D. Печень является практически единственным органом, поддерживающим уровень фосфолипидов в крови и местом синтеза эндогенного холестерина. В плазме крови холестерин находится в составе липопротеидных комплексов, с помощью которых и осуществляется его транспорт. У взрослых людей 67—70% холестерина плазмы крови находится в составе липопротеидов низкой плотности (ЛПНП), 9—10% — в составе липопротеидов очень низкой плотности (ЛПОНП) и 20—24% — в составе липопротеидов высокой плотности (ЛПВП). Давно доказано, что именно липопротеиды определяют уровень холестерина и динамику его обмена.
Энергетическая роль жиров определяется их максимальной среди всех биологических молекул энергоемкостью, более чем в два раза превышающую таковую углеводов или белков. При окислении 1 г жира выделяется 37, 7 кДж (9, 0 ккал) энергии. В отличие от углеводов жиры составляют энергетический резерв организма. Преимущество жира в качестве энергетического резерва заключается в том, что жиры являются более восстановленными веществами по сравнению с углеводами (в молекулах углеводов при каждом углеродном атоме есть кислород — группы -CHOH-; у жира имеются длинные углеводородные радикалы, в которых преобладают группы -CH2- — в них нет кислорода). От жира можно отнять больше водорода, который затем проходит по цепи митохондриального окисления с образованием АТФ. Еще одним преимуществом жира как энергетического резерва, в отличие от углеводов, является гидрофобность — он не связан с водой. Это обеспечивает компактность жировых запасов — они хранятся в безводной форме, занимая малый объем. В среднем, у человека запас чистых триацилглицеринов составляет примерно 13 кг. Этих запасов могло бы хватить на 40 дней голодания в условиях умеренной физической нагрузки. Для сравнения: общие запасы гликогена в организме — примерно 400 г; при голодании этого количества не хватает даже на одни сутки.
Катаболизм жира включает в себя три этапа: 1) гидролиз жира до глицерина и жирных кислот (липолиз) ; 2) трансформация глицерина с последующим вступлением продуктов в гексозобифосфатный путь, а также окисление жирных кислот до ацетил-КоА; 3) вступление вышеуказанных продуктов в цикл трикарбоновых кислот. Кроме указанных этапов к катаболизму жиров относят также окисление кетоновых тел и перекисное окисление липидов. Обмен полученного в результате липолиза глицерина может осуществляться несколькими путями. Значительная часть образовавшегося при гидролизе липидов глицерина используется для ресинтеза триглицеридов. Второй путь обмена глицерина — включение продукта его окисления в гликолиз или в глюконеогенез. Окисление жирных кислот осуществляется различными путями, наиболее значимым из них является β-окисление. В ходе β-окисления последовательно происходит активация жирной кислоты на мембране митохондрии и ее связывание с молекулой карнитина, прохождение комплекса нв внутреннюю поверхность мембраны митохондрии, внутримитохондриальное окисление жирной кислоты с образованием ацетил-КоА и АТФ.
Одним из продуктов катаболизма жиров, имеющем важное значения для метаболизма в целом являются кетоновые тела. Кетоновые тела — группа органических соединений, являющихся промежуточными продуктами жирового, углеводного и белкового обменов. К кетоновым телам относят β-оксимасляную и ацетоуксусную кислоты и ацетон, имеющие сходное строение и способные к взаимопревращениям. Главным путем синтеза кетоновых тел, происходящего в основном в печени, считается реакция конденсации между двумя молекулами ацетил-КоА, образовавшегося при β-окислении жирных кислот или при окислительном декарбоксилировании пирувата (пировиноградной кислоты) в процессе обмена глюкозы и ряда аминокислот. Данный путь синтеза кетоновых тел более других зависит от характера питания и в большей степени страдает при патологических нарушениях обмена веществ. Из печени кетоновые тела поступают в кровь и с нею во все остальные органы и ткани, где они включаются в универсальный энергообразующий цикл — цикл трикарбоновых кислот, в котором окисляются до углекислоты и воды. Кетоновые тела используются также для синтеза холестерина, высших жирных кислот, фосфолипидов и заменимых аминокислот. При голодании, однообразном безуглеводистом питании и при недостаточной секреции инсулина использование ацетил-КоА в цикле трикарбоновых кислот подавляется, так как все метаболически доступные ресурсы организма превращаются в глюкозу крови. В этих условиях увеличивается синтез кетоновых тел. Следует подчеркнуть важную роль кетоновых тел в поддержании энергетического баланса. Кетоновые тела – поставщики «топлива» для мышц, почек и действуют, возможно, как часть регуляторного механизма с обратной связью, предотвращая чрезвычайную мобилизацию жирных кислот из жировых депо. Печень в этом смысле является исключением, она не использует кетоновые тела в качестве энергетического материала.
Процесс образования, отложения и мобилизации из депо жира регулируется нервной и эндокринной системами, а также тканевыми механизмами и тесно связаны с углеводным обменом. Так, повышение концентрации глюкозы в крови уменьшает распад триглицеридов и активизирует их синтез. Понижение концентрации глюкозы в крови, наоборот, тормозит синтез триглицеридов и усиливает их расщепление. Таким образом, взаимосвязь жирового и углеводного обменов направлена на обеспечение энергетических потребностей организма. При избытке углеводов в пище триглицериды депонируются в жировой ткани, при нехватке углеводов происходит расщепление триглицеридов с образованием неэтерифицнрованных жирных кислот, служащих источником энергии. В обмене жиров одна из важнейших ролей принадлежит печени. Печень — основной орган, в котором происходит образование кетоновых тел (бета-оксимасляная, ацетоуксусная кислоты, ацетон), используемых как альтернативный глюкозе источник энергии.
При обильном углеводном питании и отсутствии жиров в пище синтез жира в организме может происходить из углеводов. Источником углерода для синтеза жирных кислот служит ацетил-КоА, образующийся при распаде глюкозы в абсорбтивном периоде. В норме у человека 25—30% углеводов пищи превращается в жиры. Превращение белка в жирные кислоты происходит, вероятнее всего, также через образование углеводов. С другой стороны и нейтральные жиры в энергетическом отношении могут быть заменены углеводами. Тем не менее жиры необходимы для нормальной жизнедеятельности. Известно, что длительное исключение жиров из пищевого рациона может явиться причиной возникновения целого ряда тяжелых метаболических нарушений. Отчасти это связано с отсутствием поступления в организм жирорастворимых витаминов (A, D, E, K). Но основная причина метаболических нарушений кроется в возникновении в организме дефицита незаменимых жирных кислот. Некоторые ненасыщенные жирные кислоты (с числом двойных связей более 1), например линолевая, линоленовая и арахидоновая, в организме человека и некоторых животных не образуются из других жирных кислот и поэтому являются незаменимыми. Особенно остро реагирует организм на дефицит незаменимой линолевой кислоты СН3- (СН2) 4 — СН = СН — СН2 — СН = СН — (СН2) 7 — СООН. Возможно это связано с тем, что эта ненасыщенная жирная кислота в организме человека служит предшественником арахидоновой кислоты, которая в свою очередь необходима для синтеза универсальных биорегуляторов — простагландинов. Основными пищевыми источниками полиненасыщенных жирных кислот, в том числе линолевой, являются растительные масла.
Как указывалось выше метаболизм жиров контролируется нервной и эндокринной системами. Мобилизация жиров из депо происходит под влиянием гормонов мозгового слоя надпочечников — адреналина и норадреналина. Соматотропный гормон гипофиза также обладает жиромобилизирующим действием. Аналогично действует тироксин — гормон щитовидной железы. Тормозят мобилизацию жира глюкокортикоиды — гормоны коркового слоя надпочечника, вероятно, вследствие того, что они несколько повышают уровень глюкозы в крови. Действие инсулина связано с повышением активности внутриклеточной фосфодиэстеразы, что приводит к снижению концентрации цАМФ и угнетению липолиза. Таким образом, инсулин усиливает синтез жира и уменьшает скорость его мобилизации. Имеются данные, свидетельствующие о возможности прямых нервных влияний на обмен жиров. Симпатические влияния тормозят синтез триглицеридов и усиливают их распад. Парасимпатические влияния, напротив, способствуют отложению жира в депо.
31 мая 2016 г.
Нарушение липидного обмена
Нарушение липидного обмена
Обмен жиров или липидный обмен — один из «кирпичиков», составляющих метаболизм. Липидный обмен включает в себя совокупность процессов образования и расходования жиров.
1 Как образуется жир в организме человека?
Путь экзогенных жиров и хиломикронов липопротеинлипаза
Организм человека умеет образовывать липиды или триглицериды не только из жиров, поступающих с пищей, а еще из углеводов и белков. Жиры с поступающей пищей попадают в желудочно-кишечный тракт, всасываются в тонкой кишке, претерпевают процесс превращения и расщепляются на жирные кислоты и глицерин. Выделяют также внутренние, эндогенные жиры, которые синтезируются в печени. Жирные кислоты являются источником большого количества энергии, являясь своего рода организменным «топливом».
Они всасываются в кровь и с помощью специальных трaнcпортных форм — липопротеинов, хиломикронов, разносятся к различным органам и тканям. Жирные кислоты могут вновь использоваться на синтез триглицеридов, жира, а при их избытке запасаться в печени и в клетках жировой ткани — адипоцитах. Именно адипоциты с большим запасом триглицеридов создают дискомфорт для человека и проявляются излишками отложений подкожно-жировой клетчатки и лишним весом. Жировые отложения также могут образовываться из углеводов.
Глюкоза, фруктоза поступающие в кровь при помощи гормона инсулина, способны депонироваться в виде триглицеридов в печени и клетках. Поступающие с пищей белки также способны трaнcформироваться в триглицериды путем каскада превращений: расщепленные белки до аминокислот, всасываются в кровь, проникают в печень, преобразуются в глюкозу и под действием инсулина становятся триглицеридами, запасающимися в адипоцитах. Так очень упрощенно можно представить процесс образования липидов в человеческом организме.
2 Функции липидов в организме
Для чего нужны жиры организму человека?
Роль жиров в организме человека сложно переоценить. Они являются:
- основным энергетическим источником в организме;
- строительным материалом для клеточных мембран, органелл, ряда гормонов и ферментов;
- защитной «подушкой» для внутренних органов.
Жировые клетки осуществляют теплорегуляцию, повышают устойчивость организма к инфекции, секретируют гормоноподобные вещества — цитокины, а также осуществляют регуляцию обменных процессов.
3 Как расходуются жиры?
Расщепление жировых клеток или процесс липолиза
Отложенные «про запас» триглицериды могут покидать адипоциты и использоваться на нужды клеток, когда к ним поступает недостаточно энергии или требуется структурный материал для построения мембран. Гормоны организма, обладающие липолитическим действием — адреналин, глюкагон, соматотропин, кортизол, гормоны щитовидной железы, подают сигнал в адипоциты — наступает липолиз или процесс расщепления жиров.
Получив «указания» от гормонов, триглицериды расщепляются на жирные кислоты и глицерин. Жирные кислоты трaнcпортируются в кровь при помощи переносчиков — липопротеинов. Липопротеины в крови взаимодействуют с рецепторами клетки, которая расщепляет липопротеины и забирает жирные кислоты для дальнейшего окисления и использования: строительства мембран или выработки энергии. Липолиз может активизироваться при стрессах, чрезмерных физических нагрузках.
4 Почему нарушается липидный обмен?
Гиподинамия или малоподвижный образ жизни
Дислипидемия или нарушение липидного обмена — это состояние при котором, в силу различных причин, наблюдается изменение содержания липидов в крови (повышение или понижение), либо появление патологических липопротеинов. Состояние обусловлено патологическими процессами в синтезе, расщеплении жиров или неполноценным удалением их из крови. Неполадки в липидном обмене могут приводить к избытку жиров в крови — гиперлипидемии.
По данным исследований, такое состояние характерно для 40% взрослого населения, и встречается даже в детском возрасте.
Нарушение липидного обмена может быть спровоцировано рядом факторов, которые запускают патологические процессы разбалансировки поступления и утилизации липидов. К факторам риска относят:
- гиподинамию или малоподвижный образ жизни,
- курение,
- злоупотрeбление алкоголем,
- повышенная активность гормонов щитовидной железы,
- избыточная масса тела,
- заболевания, провоцирующие обменные нарушения липидов.
5 Первичные нарушения липидного обмена
Рано перенесенный инфаркт миокарда
Все нарушения липидного обмена классифицируют на первичные и вторичные. Первичные обусловлены генетическими дефектами и имеют наследственную природу. Выделяют несколько форм первичных нарушений в обмене липидов, наиболее часто встречающейся является семейная гиперхолестеринемия. Это состояние обусловлено дефектом гена, кодирующего синтез, функцию рецепторов, связывающихся с определенными липопротеинами. Различают несколько форм патологии (гомо- и гетерозиготная), объединяет их наследственная природа заболевания, высокий уровень холестерина с момента рождения, раннее развитие атеросклероза и ИБС.
Заподозрить наследственную дислипопротеинемию у пациента врач может при:
- рано перенесенном инфаркте миокарда;
- существенном поражении сосудов атеросклеротическим процессом в молодом возрасте;
- имеющихся данных о заболеваемости ИБС, сердечно-сосудистых катастрофах у ближайших родственников в молодом возрасте.
6 Вторичные нарушения липидного обмена
Причины диабета 2 типа
Данные нарушения обмена липидов развиваются как следствие при многих заболеваниях, а также в результате употрeбления некоторых лекарственных препаратов.
Причины, вызывающие повышенное содержание липидов в крови:
- сахарный диабет,
- ожирение,
- гипотиреоз,
- прием лекарственных средств: прогестерон, тиазиды, эстрогены, глюкокортикоиды,
- хроническая почечная недостаточность,
- стрессы.
Причины, вызывающие понижение содержания липидов:
- синдром мальабсорбции,
- пониженное, недостаточное питание,
- туберкулез,
- хронические заболевания печени,
- СПИД.
Очень часто наблюдается дислипидемия вторичного происхождения при сахарном диабете 2 типа. Он всегда сопровождается атеросклерозом — изменением стенок сосудов с отложением на них «бляшек» лишнего холестерина и других липидных фракций. Среди пациентов, страдающих сахарным диабетом, наиболее частой причиной cмepти становится ИБС, вызванная атеросклеротическими нарушениями.
7 Последствия высокого содержания липидов в крови
Чрезмерно «жирная» кровь — враг №1 для организма. Избыточное количество липидных фракций, а также дефекты их утилизации неизбежно приводят к тому, что «все лишнее» оседает на сосудистой стенке с формированием атеросклеротических бляшек. Обменные липидные нарушения приводят к развитию атеросклероза, а значит, у таких пациентов во много раз возрастает риск заболеть ишемической болезнью сердца, инсультом, нарушением сердечного ритма.
8 Признаки, указывающие на нарушения липидного обмена
Внешние признаки нарушения липидного обмена
Опытный врач может заподозрить дислипидемию у пациента при осмотре. Внешними признаками, указывающими на имеющиеся запущенные нарушения станут:
- множественные желтоватые образования — ксантомы, располагающиеся на туловище, животе, коже лба, а также ксантелазмы — желтые пятна на веках;
- у мужчин может наблюдаться раннее поседение волос на голове и грудной клетке;
- матовое кольцо по краю радужки.
Все внешние признаки является относительным указанием на нарушение липидного обмена, и для его подтверждения необходим комплекс лабораторных и инструментальных исследований, позволяющих подтвердить предположения врача.
9 Диагностика нарушений липидного обмена
Существует программа обследования для выявления дислипидемий, которая включает в себя:
- общий анализ крови, мочи,
- БАК: определение общего ХС, ТГ, ХС ЛПНП, ЛПОНП, ЛПВП, АСАТ, АЛАТ, билирубина, белка, белковых фракций, мочевины, ЩФ,
- определение глюкозы крови, и если есть тенденция к повышению — проведение теста на глюкозотолерантность,
- определение окружности живота, индекса Кетле,
- ЭКГ,
- измерение АД,
- Исследование сосудов глазного дна,
- ЭхоКГ,
- рентгенография ОГК.
Это общий перечень исследований, который при нарушениях липидного обмена, по усмотрению доктора может расширяться и дополняться.
10 Лечение нарушений липидного обмена
Активный образ жизни
Терапия вторичных дислипидемий направлена, в первую очередь, на устранение основного заболевания, вызвавшего расстройство метаболизма липидов. Коррекция уровня глюкозы при сахарном диабете, нормализация массы тела при ожирении, лечение нарушений всасывания и в ЖКТ гарантированно улучшат липидный обмен. Устранение факторов риска и гиполипидемическая диета при нарушении липидного обмена — важнейшая часть на пути к выздоровлению.
Пациентам следует забыть о курении, перестать употрeблять алкоголь, вести активный образ жизни и бороться с гиподинамией. Пища должна быть обогащена ПНЖК (их содержат жидкие растительные масла, рыба, морепродукты), следует уменьшить общее потрeбление жиров и продуктов, содержащих насыщенные жиры (сливочное масло, яйца, сливки, животный жир). Медикаментозная терапия нарушений липидного обмена включает прием статинов, фибратов, никотиновой кислоты, секвестрантов желчных кислот по показаниям.
The YouTube ID of T1sovCwX-Z0?rel=0 is invalid.
Нарушение липидного обмена
- Воспаление кожи
- Выпадение волос
- Жировые отложения в уголках глаз
- Нарушение мeнcтpуального цикла
- Появление узелков на коже
- Расслоение ногтей
- Снижение массы тела
- Увеличение веса
- Увеличение печени
- Увеличение селезенки
Нарушение липидного обмена – это расстройство процесса выработки и расщепления жиров в организме, что происходит в печени и жировой ткани. Подобное расстройство может быть у любого человека. Наиболее частой причиной развития такой болезни выступает генетическая предрасположенность и неправильное питание. Помимо этого, не последнюю роль в формировании играют гастроэнтерологические заболевания.
Подобное расстройство имеет довольно специфическую симптоматику, а именно увеличение печени и селезёнки, быстрый набор массы тела и образование ксантом на поверхности кожного покрова.
Поставить правильный диагноз можно на основании данных лабораторных исследований, которые покажут изменение состава крови, а также при помощи информации, полученной в ходе объективного физикального осмотра.
Лечить подобное расстройство метаболизма принято при помощи консервативных методик, среди которых основное место отведено диете.
Подобное заболевание очень часто развивается при протекании различных патологических процессов. Липиды – это жиры, которые синтезирует печень или поступают в человеческий организм вместе с пищей. Подобный процесс выполняет большое количество важных функций, а любые сбои в нём могут привести к развитию довольно большого количества недугов.
Читать еще: Беременность при гипотиреозе: каковы возможные риски?
Причины нарушения могут быть как первичными, так и вторичными. Первая категория предрасполагающих факторов заключается в наследственно-генетических источниках, при которых происходят единичные или множественные аномалии тех или иных генов, отвечающих за продуцирование и утилизацию липидов. Провокаторы вторичной природы обуславливаются нерациональным образом жизни и протеканием ряда патологий.
Таким образом, вторая группа причин может быть представлена:
-
атеросклерозом, который также может возникать на фоне отягощённой наследственности;
Помимо этого, клиницисты выделяют несколько групп факторов риска, наиболее подверженных разладам жирового обмена. К ним стоит отнести:
- пoлoвую принадлежность – в подавляющем большинстве случаев подобная патология диагностируется у представителей мужского пола;
- возрастную категорию – сюда стоит отнести женщин постменопаузального возраста;
- период вынашивания ребёнка;
- ведение малоподвижного и нездорового образа жизни;
- неправильное питание;
- артериальная гипертензия;
- наличие лишней массы тела;
- диагностированные ранее у человека патологии печени или почек;
- протекание болезни Кушинга или эндокринных недугов;
- наследственные факторы.
Классификация
В медицинской сфере существует несколько разновидностей подобного недуга, первая из которых делит его в зависимости от механизма развития:
- первичное или врождённое нарушение липидного обмена – это означает, что патология не связана с протеканием какого-либо заболевания, а носит наследственный характер. Дефектный ген может быть получен от одного родителя, реже от двух;
- вторичный – зачастую развиваются нарушения липидного обмена при эндокринных заболеваниях, а также болезнях ЖКТ, печени или почек;
- алиментарный – формируется из-за того, что человек употрeбляет в пищу большое количество жиров животного происхождения.
По уровню того, какие липиды повышены, есть такие формы нарушений липидного обмена:
- чистая или изолированная гиперхолестеринемия – характеризуется повышением уровня холестерина в крови;
- смешанная или комбинированная гиперлипидемия – при этом во время лабораторной диагностики обнаруживается повышенное содержание как холестерина, так и триглицеридов.
Отдельно стоит выделить самую редкую разновидность – гипохолестеринемию. Её развитию способствуют повреждения печени.
Современные методы исследования дали возможность выделить такие типы протекания болезни:
- наследственная гиперхиломикронемия;
- врождённая гиперхолестеринемия;
- наследственная дис-бета-липопротеидемия;
- комбинированная гиперлипидемия;
- эндогенная гиперлипидемия;
- наследственная гипертриглицеридемия.
Симптоматика
Вторичные и наследственные нарушения липидного обмена приводят к большому количеству изменений в человеческом организме, отчего заболевание имеет множество как внешних, так и внутренних клинических признаков, наличие которых можно выявить только после лабораторных диагностических обследований.
Недуг имеет следующие наиболее ярко выраженные симптомы:
- формирование ксантом и ксантелазм любой локализации на кожном покрове, а также на сухожилиях. Первая группа новообразований представляет собой узелки, содержащие в себе холестерин и поражающие кожу стоп и ладоней, спины и гpyди, плеч и лица. Вторая категория также состоит их холестерина, но имеет жёлтый оттенок и возникает на других участках кожи;
- появление жировых отложений в уголках глаз;
- повышение индекса массы тела;
- гепатоспленомегалия – это состояние, при котором увеличены в объёмах печень и селезёнка;
- возникновение проявлений, характерных для атеросклероза, нефроза и эндокринных заболеваний;
- повышение показателей кровяного тонуса.
Вышеуказанные клинические признаки нарушения липидного обмена появляются при повышении уровня липидов. В случаях их недостатка симптомы могут быть представлены:
- снижением массы тела, вплоть до крайней степени истощения;
- выпадение волос и расслоение ногтевых пластин;
- появление экзем и иных воспалительных поражений кожи;
- нефроз;
- нарушение мeнcтpуального цикла и репродуктивных функций у женщин.
Всю вышеуказанную симптоматику целесообразно относить как к взрослым, так и к детям.
Диагностика
Чтобы поставить правильный диагноз, клиницисту необходимо ознакомиться с данными широкого спектра лабораторных исследований, однако перед их назначением врач должен в обязательном порядке самостоятельно выполнить несколько манипуляций.
Таким образом, первичная диагностика направлена на:
- изучение истории болезни, причём не только пациента, но и его ближайших родственников, потому что патология может иметь наследственный характер;
- сбор жизненного анамнеза человека – сюда стоит отнести информацию касательно образа жизни и питания;
- выполнение тщательного физикального осмотра – для оценивания состояния кожного покрова, пальпации передней стенки брюшной полости, что укажет на гепатоспленомегалию, а также для измерения АД;
- детальный опрос больного – это необходимо для установления первого времени появления и степени выраженности симптомов.
Лабораторная диагностика нарушенного липидного обмена включает в себя:
- общеклинический анализ крови;
- биохимию крови;
- общий анализ урины;
- липидограмму – укажет на содержание триглицеридов, «хорошего» и «плохого» холестерина, а также на коэффициент атерогенности;
- иммунологический анализ крови;
- анализ крови на гормоны;
- генетическое исследование, направленное на выявление дефектных генов.
Инструментальная диагностика в виде КТ и УЗИ, МРТ и рентгенографии показана в тех случаях, когда у клинициста возникают подозрения касательно развития осложнений.
Устранить нарушение липидного обмена можно при помощи консервативных способов терапии, а именно:
- немедикаментозными способами;
- приёмом лекарственных средств;
- соблюдением щадящего рациона;
- применением рецептов народной медицины.
Немедикаментозные методы лечения предполагают:
- нормализацию массы тела;
- выполнение физических упражнений – объёмы и режим нагрузок подбираются в индивидуальном порядке для каждого пациента;
- отказ от пагубных пристрастий.
Диета при подобном нарушении метаболизма основывается на таких правилах:
- обогащение меню витаминами и пищевыми волокнами;
- сведение к минимуму потрeбления животных жиров;
- употрeбление большого количества овощей и фруктов богатых клетчаткой;
- замена жирных сортов мяса на жирные разновидности рыбы;
- использование для заправки блюд рапсового, льняного, орехового или конопляного масла.
Все рекомендации относительно питания предоставляет только лечащий врач, поскольку отклонение от диетотерапии может только усугубить протекание недуга.
Лечение при помощи лекарственных средств направлено на приём:
- статинов;
- ингибиторов абсорбции холестерина в кишечнике – для препятствования всасывания подобного вещества;
- секвестрантов желчных кислот – это группа медикаментов, направленная на связывание желчных кислот;
- полиненасыщенных жирных кислот Омега-3 – для снижения уровня триглицеридов.
Помимо этого, допускается терапия народными средствами, но только после предварительной консультации с клиницистом. Наиболее эффективными являются отвары, приготовленные на основе:
- подорожника и хвоща;
- ромашки и спорыша;
- боярышника и зверобоя;
- берёзовых почек и бесcмepтника;
- листьев калины и земляники;
- иван-чая и тысячелистника;
- корней и листьев одуванчика.
При необходимости используют экстракорпopaльные методики терапии, которые заключаются в изменении состава крови вне организма пациента. Для этого используются специальные приборы. Такое лечение разрешено женщинам в положении и детям, вес которых превышает двадцать килограмм. Наиболее часто применяют:
- иммуносорбцию липопротеинов;
- каскадную плазмофильтрацию;
- плазмосорбцию;
- гемосорбцию.
Возможные осложнения
Нарушение липидного обмена при метаболическом синдроме может привести к возникновению таких последствий:
- атеросклероз, который может поражать сосуды сердца и головного мозга, артерий кишечника и почек, нижних конечностей и аорты;
- стеноз просвета сосудов;
- формирование тромбов и эмболов;
- разрыв сосуда.
Профилактика и прогноз
Для снижения вероятности развития нарушения жирового обмена не существует специфических профилактических мероприятий, отчего людям рекомендуется придерживаться общих рекомендаций:
- ведение здорового и активного образа жизни;
- недопущение развития ожирения;
- правильное и спласированное питание – лучше всего соблюдать диетический рацион с низким содержанием животных жиров и соли. Пища должна быть обогащена клетчаткой и витаминами;
- исключение эмоциональных нагрузок;
- своевременная борьба с артериальной гипертензией и иными недугами, которые приводят к вторичным нарушениям обмена веществ;
- регулярное прохождение полного осмотра в медицинском учреждении.
Прогноз будет индивидуальным для каждого пациента, поскольку зависит от нескольких факторов – уровень липидов в крови, скорость развития атеросклеротических процессов, локализация атеросклероза. Тем не менее исход зачастую благоприятный, а осложнения развиваются довольно редко.
Последствия нарушения жирового обмена веществ
Под термином «жировой обмен» понимают выработку и расщепление жиров или липидов в организме, поэтому такой процесс еще называют липидным. Нарушение как этого, так и других видов метаболизма связывают с генетическими причинами, приобретенными болезнями и неправильным питанием. Какими последствиями это чревато и как восстановить липидный обмен веществ?
Причины, по которым нарушается липидный обмен веществ
Жиры играют в организме не менее значительную роль, чем другие нутриенты. Они задействованы в сохранении стабильной структуры клеток и участвуют в трaнcпортировке информации от рецепторов к центральной нервной системе.
Ежедневно человек потрeбляет в среднем 70 г растительных и животных жиров, которые в ротовой полости не перевариваются, а начинают фрагментарно расщепляться в желудке. Полностью они перевариваются уже в верхних участках тонкой кишки, испытывая воздействие панкреатической липазы. За регуляцию липидного обмена веществ в клетках и тканях отвечает гипоталамус. На налаживание процесса извлечения жирных кислот из жировых отложений оказывают влияние также гормоны и окружающая среда — охлаждение, голодание, стрессы и пр.
Нарушение обмена веществ, связанного с трaнcформацией липидов, вызывают:
- дефицит панкреатической липазы;
- недостаточное продуцирование желчи;
- нарушение работы щитовидной железы, пoлoвoй системы, гипофиза;
- сбой в работе гипоталамуса;
- негативные изменения функции нервной системы;
- кетоз, связанный с повышенным формированием кетоновых тел;
- нарушение работы эпителия кишечника, что приводит к плохому всасыванию жировых нутриентов в тонком отделе кишечника;
- воздействие ионизирующего излучения;
- различные заболевания — желтуха, воспаление поджелудочной железы, болезнь Уиппла и др.
Читать еще: Симптоматика и прогнозы при цистаденокарценоме на яичнике
Последствия нарушения обмена веществ — усваивания и всасывания жиров
Из-за негативных изменений поглощения жиров в тонком отделе кишечника в кале в большой концентрации скапливаются липиды и жирные кислоты, в результате чего развивается стеаторея. Впоследствии организм начинает страдать от недостатка жирорастворимых витаминов — A, D, Е, К. При этом излишки жиров вызывают жировое дистрофическое изменение тканей, повышение артериального давления и уровня холестерина в крови, увеличение способности крови к свертыванию и образование камней в выделяющем желчь органе и печени.
А недостаток жиров, провоцирующий нарушение обмена веществ, способствует снижению веса тела, гиповитаминозу, воспалению кожных покровов, дисбалансу гормонов, патологии почек, падению иммунной защиты и выпадению волос. Нарушенный обмен веществ в клетке приводит к развитию таких заболеваний, как ожирение и сопровождающий его жировой гепатоз, атеросклероз, истощение нервной системы и пoлoвая дисфункция.
Ожирение, истощение и другие болезни, вызванные изменениями обмена веществ в клетках
При жировом гепатозе функциональные клетки печени перерождаются в жировую ткань. Это характерно для людей, страдающих алкоголизмом и ожирением. В первом случае патологию провоцируют обильные излияния, а во втором — поступление в организм калорий, большая часть которых не расходуется в процессе жизнедеятельности. Бывает и так, что пришедший на смену энергичному малоподвижный образ жизни провоцирует чрезмерное отложение жира на фоне прежнего хорошего аппетита, но сниженных энергозатрат.
Когда изменение обмена веществ приводит к существенному и интенсивному росту объема жировых клеток под кожей, ожирение начинают считать самостоятельным недугом. Лечение, как и терапия сопутствующего гепатоза, в первую очередь связано с соблюдением низкокалорийной диеты. Это же касается и атеросклероза, при котором нарушается не только обмен веществ в клетке под кожей, но и в крови. В последней также накапливается жир, и этот процесс носит название гиперлипидемии. При этом повышается уровень холестерина, растет число триглицеридов и липопротеинов низкой плотности.
Частицы липидов проникают внутрь сосудов, откладываясь на их поверхности и образовывая бляшшки атеросклероза. В дальнейшем они могут закупорить просвет артерий и привести к развитию ишемии, инфаркта и инсульта. Что касается истощения нервной системы и пoлoвoй дисфункции, то к ним приводит дефицит липидов. У человека развивается нервозность, плохой сон, потеря аппетита, повышенная потливость и чувствительность к раздражителям извне. Больной мучается от расстройств памяти и головной боли.
При нарушении обмена веществ страдает пoлoвая функция — снижаются либидо и потенция. У женщин возникает сбой мeнcтpуального цикла, они не могут зачать и выносить ребенка. У мужчин возникают проблемы с эректильной функцией и способностью к зачатию. В нетяжелых случаях достаточно скорректировать питание, чтобы оптимизировать состояние больного.
Лечение недугов
Восстановить нормальный обмен веществ помогает диета. При ожирении вводятся ограничения на жирную, жареную и сладкую пищу, а при дефиците массы тела рацион постепенно обогащается продуктами, содержащими большое количество жиров и углеводов. И в том, и другом случае в меню пациентов включают овощи и фрукты, злаки и молочные продукты. Больным рекомендуют отказаться от вредных привычек, избегать стрессов, выполнять посильные физические упражнения.
Если эти меры положительной динамики не дают, врачи подключают терапию медикаментами — фибратами, антиоксидантами, адаптогенами, гормонами, статинами, ферментами, но в любом случае конкретный препарат и его дозировку определяет только специалист. При таких патологиях обмена веществ показаны фитопрепараты, улучшающие пищеварение, угнетающие или повышающие аппетит. При соблюдении этих правил восстановить течение нормального обмена веществ можно за 3—6 месяцев, но в тяжелых случаях доктора могут принять решение о хирургическом вмешательстве — ушивании желудка и липосакции, если речь идет об ожирении.
Липидный обмен его нарушения, причины, симптомы и лечение
Липидный обмен это метаболизм жиров в человеческом организме, который является сложным физиологическим процессом, а также цепочкой биохимических реакций, что происходят в клетках всего организма.
Существуют нейтральная категория липидов это холестерин (ХС) и триглицериды (ТГ), молекулы которых не растворяются в жидкости.
Для того чтобы молекулы холестерина и триглицеридов передвигались по кровеносному руслу, они приклеиваются к молекулам протеинов, которые и являются трaнcпортировщиками в системе кровотока.
При помощи нейтральных липидов происходит синтезирование жёлчных кислот и стероидного типа гормонов, а также молекулы нейтральных липидов наполняют энергией каждую клетку мембраны.
Связываясь с протеинами низкой молекулярной плотности липиды откладываются на сосудистых оболочках в виде липидного пятна с последующим формированием из него атеросклеротической бляшшкой.
Состав липопротеинов
Липопротеин (липопротеид) состоит из молекулы:
- Этерифицированной формы ХС,
- Неэтерифицированной формы ХС,
- Молекулы триглицерида,
- Молекул белка и фосфолипида.
Компоненты протеинов (протеидов) в составе молекул липопротеидов:
- Аполипротеин (аполипротеид),
- Апопротеин (апопротеид).
Весь процесс жирового обмена подразделяется на два вида метаболических процессов:
- Эндогенный жировой метаболизм,
- Экзогенный обмен липидов.
Если липидный обмен происходит с молекулами холестерина, которые попадают в организм с пищей, тогда это экзогенный путь метаболизма. Если же источником липидов является их синтезирование клетками печени, тогда это эндогенный путь метаболизма.
Существуют несколько фракций липопротеидов, из которых каждая фракция выполняет определённые функции:
- Молекулы хиломикронов (ХМ),
- Липопротеиды очень низкой молекулярной плотности (ЛПОНП),
- Липопротеиды низкой молекулярной плотности (ЛПНП),
- Липопротеиды средней молекулярной плотности (ЛПСП),
- Липопротеиды высокой молекулярной плотности (ЛПВП),
- Молекулы триглицеридов (ТГ).
Метаболический процесс между фракциями липопротеидов взаимосвязанный.
Холестерин и молекулы триглицеридов необходимы:
- Для функционирования системы гемостаза,
- Для формирования мембран всех клеток в организме,
- Для выработки гормонов эндокринными органами,
- Для продуцирования жёлчных кислот.
Холестерин участвует во многих процессах метаболизма в человеческом организме.
Функции молекул липопротеидов
Структура молекулы липопротеида состоит из ядра, в которое входят:
- Этерифицированных молекул ХС,
- Молекул триглицеридов,
- Фосфолипидов, что в 2 слоя обтягивают ядро,
- Молекул аполипротеинов.
Молекула липопротеида отличается друг от друга по процентному соотношению всех составляющих.
От наличия компонентов в молекуле липопротеиды различаются:
- По размеру,
- По плотности,
- По своим свойствам.
Показатели жирового обмена и фракции липидов в составе плазмы крови:
Нарушение липидного обмена
Нарушения в обмене липопротеидов это нарушение процесса синтезирования и расщепления жиров в организме человека. Данные отклонения в липидном обмене могут произойти у любого человека.
Чаще всего причиной может быть генетическая предрасположенность организма к накоплению липидов, а также неправильное питание с большим потрeблением холестеринсодержащих жирных продуктов.
Немаловажную роль играют патологии эндокринной системы и патологии пищеварительного тракта и отделов кишечника.
Причины нарушения в липидном обмене
Данная патология довольно часто развивается, как последствие патологических нарушений в системах организма, но существует наследственная этиология холестеринового накопления организмом:
- Наследственная генетическая хиломикронемия,
- Врождённая генетическая гиперхолестеринемия,
- Наследственная генетическая дис-бета-липопротеинемия,
- Комбинированного типа гиперлипидемия,
- Гиперлипидемия эндогенного характера,
- Наследственная генетическая гипертриглицеринемия.
Также нарушения в липидном обмене могут быть:
- Первичная этиология, которая представлена наследственно врождённой гиперхолестеринемией, по причине дефективного гена у ребёнка. Ребёнок может получить аномальный ген от одного родителя (гомозиготная патология), или же от обоих родителей (гетерозиготная гиперлипидемия),
- Вторичная этиология нарушения в жировом обмене, вызвана нарушениями в работе эндокринной системы, неправильным функционированием клеток печени и почек,
- Алиментарные причины несоответствия баланса между холестериновыми фракциями, происходит от неправильного питания пациентам, когда в меню преобладают холестеринсодержащие продукты животного происхождения.
Неправильное питание
Вторичные причины нарушения в липидном обмене
Вторичная гиперхолестеринемия развивается на почве существующих патологий в организме пациента:
- Системный атеросклероз. Данная патология может развиваться на основании первичной гиперхолестеринемии, а также от неправильного питания, с преобладанием животных жиров,
- Пагубные привычки никотиновая и алкогольная зависимость. Хроническое употрeбление влияет на функциональность клеток печени, что синтезируют 50,0% всего холестерина, содержащего в организме, а хроническая никотиновая зависимость приводит к ослаблениям артериальных оболочек, на которых могут откладываться холестериновые бляшшки,
- Нарушен липидный обмен и при сахарном диабете,
- При хронической стадии недостаточности клеток печени,
- При патологии поджелудочной железы панкреатите,
- При гипертиреоидизме,
- Заболевания связанные с нарушением функциональности эндокринных органов,
- При развитии в организме синдрома Уиппла,
- При лучевой болезни, и злокачественных онкологических новообразованиях в органах,
- Развитие билиарного вида цирроза клеток печени в 1 стадии,
- Отклонения в функциональности щитовидной железы,
- Патология гипотиреоз, или же гипертиреоз,
- Применение многих медикаментозных препаратов в качестве самолечения, что приводит не только к нарушению липидного обмена, но и может запустить в организме непоправимые процессы.
Схема обмена жиров
Факторы-провокаторы нарушения в липидном обмене
К факторам риска нарушения в жировом обмене относятся:
- Половая принадлежность человека. Мужчины более восприимчивы к нарушению жирового обмена. Женский организм защищен от накопления липидов пoлoвыми гормонами в репродуктивном возрасте. С наступлением менопаузы, женщины также склонны к гиперлипидемии и развитию системного атеросклероза и патологий сердечного органа,
- Возраст пациента. Мужчины после 40 45 лет, женщины после 50-летия в момент развития климактерического синдрома и менопаузы,
- Беременность у женщины, повышение индекса холестерина обусловлено естественными биологическими процессами в женском организме,
- Гиподинамия,
- Неправильное питание, в котором максимальное количество в меню холестеринсодержащих продуктов,
- Высокий индекс АД гипертензия,
- Избыточная масса тела ожирение,
- Патология Кушинга,
- Почечные и печёночные заболевания,
- Наследственность.
Читать еще: Что вымывает кальций из организма и как с этим бороться
Почечные и печёночные заболевания
Медикаментозные препараты, которые приводят к патологическим изменениям в липидном обмене
Многие медикаментозные препараты провоцируют возникновение патологии дислипидемия. Усугубить развитие данной патологии может методика самолечения, когда пациент не знает точного воздействия медикаментов на организм и взаимодействия препаратов друг с другом.
Неправильное применение и дозировка приводят к повышению в крови молекул холестерина.
Таблица медикаментозных препаратов, которые влияют на концентрацию липопротеидов в составе плазмы крови:
Нарушение липидного обмена
Липидный обмен и его нарушения (дислипидемии).
Липиды — это жиры, которые синтезируются в печени или поступают в организм с пищей. Первичная функция триглицеридов – накопление энергии в адипоцитах и мышечных клетках; холестерин – обязательный компонент клеточных мембран, стероидов, желчных кислот и сигнальных молекул.
- В плазме (сыворотке) крови присутствуют три основных класса липидов
- Холестерин (ХС) и его эфиры.
- Триглицериды (ТГ).
- Фосфолипиды (ФЛ).
Все липиды гидрофобны и большинство из них не растворимы в крови, Основной трaнcпортной формой липидов являются сферические гидрофильные структуры, липопротеины (ЛП), в которых холестерин , триглицериды и фосфолипиды связаны с поверхностными белками, аполипопротеинами. Аполипопротеины также являются кофакторами и лигандами для липид-содержащих энзимов. Липопротеиды классифицируются по размеру и плотности.
Все липопротеиды имеют сходную структуру. Они состоят из центральной части («ядра»), содержащей нерастворимые в воде липиды (эфиры, холестерин , триглицериды , жирные кислоты) и из оболочки, состоящей из особых белковых молекул (апопротеинов) и растворимых в воде липидов – неэстерифицированного холестерина и фосфолипидов. Молекулы апопротеинов имеют неполярный гидрофобный участок, который связан с липидами, и полярный гидрофильный участок, расположенный на поверхности сферической частицы липопротеинов, и обращенный к окружающей липопротеин водной среде (плазме крови). Гидрофильный участок апопротеина образует водорастворимые связи с молекулами воды. Такая структура липопротеидов определяет их свойство быть частично водорастворимыми, а частично – жирорастворимыми.
-
Основные липиды и липопротеины, участвующие в метаболизме жиров
Существуют два пути метаболизма липидов и липопротеинов.
-
Экзогенный (пищевой) путь.
Более 95% липидов, поступающих с пищей, являются триглицеридами, остальное количество составляют фосфолипиды, свободные жирные кислоты (СЖК), холестерин (в пищевых продуктах присутствует в виде этерифицированного холестерина) и жирорастворимые витамины. Пищевые триглицериды в желудке и двенадцатиперстной кишке под влиянием желудочной и панкреатической липаз превращаются в моноглицериды (МГ) и свободные жирные кислоты. Эфиры холестерина, содержащиеся в пище, подвергаются деэтерификации в свободный холестерин по тому же механизму. Моноглицериды, свободные жирные кислоты и свободный холестерин под действием желчных кислот растворяются и абсорбируются энтероцитами, затем соединяются с триглицеридами и вместе с холестерином включаются в хиломикроны.
Хиломикроны почти полностью (на 80-95%) состоят из триглицеридов и являются основной трaнcпортной формой экзогенных (пищевых) триглицеридов, перенося их из энтероцитов тонкого кишечника в кровоток. В плазме крови апопротеин C-II на хиломикронах активирует эндотелиальную липопротеинлипазу, под действием которой 90% триглицеридов в хиломикронах расщепляется до глицерина и свободных неэстерифицированных жирных кислот (НЭЖК). НЭЖК используются в жировой и мышечной ткани в качестве энергетического субстрата. Остатки хиломикронов (ремнанты), содержащие холестерин захватываются гепатоцитами и быстро удаляются из кровотока. Этот процесс опосредован аполипопротеином Е.
-
Эндогенный путь
- Повышение содержания ЛПНП и липопротеина (а) и их атерогенности обусловлены
- Нарушением синтеза специфических ЛПНП-рецепторов гепатоцитов, что препятствует элиминации холестерина печеночными клетками.
- Нарушением структуры и функции апопротеинов.
- Увеличением синтеза эндогенного холестерина.
- Увеличением количества модифицированных (окисленных) форм ЛПНП и липопротеина (а), образующихся, например, в результате перекисного окисления липидов.
- Факторы, способствующие снижению содержания ЛПВП
- Мужской пол.
- Ожирение.
- Гипертриглицеридемия.
- Высокое потрeбление углеводов.
- Сахарный диабет.
- Курение.
В печени из эндогенных триглицеридов и холестерина синтезируются липопротеины очень низкой плотности (ЛПОНП). ЛОНП находятся в кровотоке до тех пор, пока триглицериды, содержащиеся в них, не поступят в периферические ткани. Остатки ЛОНП захватываются гепатоцитами. В результате образуются липопротеины низкой плотности (ЛПНП), которые трaнcпортируют холестерин в периферические ткани. Освобожденный холестерин участвует в синтезе мембран и метаболизме. В то время как в клеточных мембранах происходит обмен веществ, неэстерифицированный холестерин высвобождается в плазму, где связывается с липопротеидами высокой плотности (ЛПВП). Сложные эфиры холестерина ЛПВП превращаются в ЛПОНП и, в итоге, в ЛПНП. Посредством этого цикла ЛПНП доставляет холестерин в клетки, а холестерин возвращается из внепеченочных зон с помощью ЛПВП.
Липопротеиды очень низкой плотности (ЛПОНП) содержат около 55% триглицеридов, 19% холестерина и 8% белка (апопротеинов В-100, Е, С-I и C-II). Этот класс липопротеидов синтезируется в печени и является главной трaнcпортной формой эндогенных триглицеридов и холестерина. Благодаря ЛПОНП из печени удаляются ремнанты хиломикронов и триглицериды, образовавшиеся из свободных жирных кислот плазмы. Синтез ЛПОНП прямо коррелирует с повышением содержания свободных жирных кислот в гепатоцитах, что наблюдается при поступлении в организм больших количеств жиров с пищей, а в случаях усиления высвобождения адипоцитами свободных жирных кислот, которые поступают в кровоток (при ожирении, сахарном диабете, резистентном к терапии). Аполипопротеин C-II на поверхности ЛПОНП активирует эндотелиальную липопротеинлипазу, которая расщепляет триглицериды до свободных жирных кислот и глицерина, которые используются жировой тканью, миокардом и скелетной мускулатурой в качестве энергетического субстрата. Остатки ЛОНП превращаются в липопротеиды промежуточной плотности (ЛПП), которые затем частично удаляются печенью из кровотока и частично трaнcформируются в ЛПНП и тоже удаляются из кровотока.
Липопротеины низкой плотности (ЛПНП ) – мелкие частицы, которые являются основной трaнcпортной формой холестерина. Они содержат около 6% триглицеридов, 50% холестерина и 22% белка. Примерно две трети быстрообменивающегося пула холестерина синтезируется в организме, преимущественно в печени (эндогенный холестерин) и одна треть поступает в организм с пищей (экзогенный холестерин). Ключевым ферментом, определяющим скорость синтеза эндогенного холестерина, является гидроксил метил-глутарил-КоА-редуктаза (ГМГ-КоА-редуктаза).
ЛПНП являются продуктом метаболизма ЛОНП и ЛППП, которые содержат наибольшее количество холестерина. Примерно 40-60% всех ЛПНП захватываются гепатоцитами при участии аполипопротеина В и липопротеинлипазы печени. Второй путь катаболизма ЛПНП – свободнорадикальное перекисное окисление липидов, в результате которого образуются модифицированные ЛПНП. Последние захватываются макрофагами, которые трaнcформируются в пeниcтые клетки, входящие в состав атеросклеротических бляшек. ( Подробнее ) Кроме того, модифицированные ЛППП вызывают повреждение сосудистого эндотелия.
Липопротеины промежуточной плотности (ЛППП) – представляют собой ремнанты хиломикронов и ЛОНП, содержащие большое количество холестерина. ЛППП захватываются гепатоцитами или метаболизируются под влиянием липазы печени до ЛПНП (содержат апопротеин В).
Липопротеин (а) близок по своим физико-химическим свойствам к липопротеинам низкой плотности, отличаясь от них наличием в оболочке дополнительного белка — апопротеина (а). Последний близок по своим свойствам к плазминогену и поэтому может конкурировать с ним за места связывания на фибрине и, таким образом, ингибировать фибринолитическую активность крови. Липопротеин (а) относится к числу атерогенных липопротеинов: их повышенный уровень в крови почти всегда ассоциируется с развитием атеросклероза, ИБС и высоким риском тромботических осложнений.
Липопротеины высокой плотности (ЛПВП) – самые мелкие и плотные частицы липопротеинов. Они содержат 5% триглицеридов, 22% холистерина 40% аполипопротеинов А-I, A-II и С и относятся к липопротеидам, обладающими антиатерогенными свойствами. Основной функцией ЛПВП является обратный трaнcпорт холистерина из периферических органов, с поверхности хиломикронов и ЛОНП, макрофагов и гладкомышечных клеток, в печень, где происходят его утилизация и превращение в желчь. Синтез полноценных ЛПВП происходит при обязательном участии хиломикронов, ЛОНП и ЛПНП в энтероцитах и печени.
Решающее значение для возникновения и прогрессирования атеросклероза имеет соотношение липопротеидов различных классов: ЛПНП, ЛОНП и липопротеин (а) обладают отчетливым атерогенным, а ЛПВП – антиатерогенным действием. Наиболее высокий риск развития атеросклероза наблюдается у лиц с высоким содержанием ЛПНП и ЛОНП и низким – ЛПВП.
Нарушения липидного обмена (дислипидемии) , характеризующиеся в первую очередь повышенным содержанием в крови холестерина и триглицеридов, являются важнейшими факторами риска атеросклероза и связанных с ним заболеваний сердечно-сосудистой системы. Концентрация в плазме крови общего холестерина (ХС) или его фракций, тесно коррелирует с заболеваемостью и cмepтностью от ИБС и других осложнений атеросклероза. Поэтому характеристика нарушений липидного обмена является обязательным условием эффективной профилактики сердечно-сосудистых заболеваний.
Дислипидемии могут быть первичными и вторичными и характеризуются только повышением содержания холестерина (изолированная гиперхолестеринемия), триглицеридов (изолированная гипертриглицеридемия), триглицеридов и холестерина (смешанная гиперлипидемия).
-
Классификация дислипидемий по Фридериксону, принятая ВОЗ
Важно знать родителям о здоровье:
FitoSpray для похудения (Фитоспрей)
FitoSpray для похудения ( Фитоспрей) FitoSpray — спрей для похудения Многие мечтают похудеть, стать стройными, обрести фигуру мечты. Неправильное питание,…
01 03 2023 16:45:55
Фитостеролы в продуктах питания
Фитостеролы в продуктах питания Фитостерины Существует много питательных веществ, которые, как утверждают исследователи, могут положительно повлиять на…
28 02 2023 0:50:34
Фитотерапевт
Фитотерапевт Фитотерапевт Я, Ирина Гудаева — травница, массажист, ведущая семинаров по созданию натуральной косметики и курса « Практическое травоведение»…
27 02 2023 15:50:10
Fitvid
Fitvid Брекеты: минусы, трудности, проблемы Брекет-системы помогли избавиться от комплексов миллионам людей. Это действительно эффективный инструмент,…
26 02 2023 3:15:12
Фониатр
Фониатр Фониатрия – один из разделов медицины. Фониатры изучают патологии голоса, методы их лечения, профилактики, а также способы коррекции…
23 02 2023 7:46:31
Форель
Форель Форель относится к отряду лососеобразных, семейству лососевых. Ее тело удлинено, немного сжато с боков, покрыто мелкой чешуей. Замечательной…
22 02 2023 21:57:23
Формула идеального веса
Формула идеального веса Калькулятор нормы веса Вес 65 кг относится к категории Норма для взрослого человека с ростом 170 см . Эта оценка основана на…
19 02 2023 7:11:55
Формулы расчета идеального веса
Формулы расчета идеального веса Фoрмулa «идeальнoго вeса» То, что ожирение шагает семимильными шагами по планете – это факт. И, несмотря на то, что…
18 02 2023 4:35:56
Фосфатида аммонийные соли
Фосфатида аммонийные соли Аммонийные соли фосфатидиловой кислоты ( Е442) Е442 – это пищевая добавка, которую относят к категории эмульгаторов. Вещество…
17 02 2023 2:27:56
Фототерапия новорожденных
Фототерапия новорожденных Фототерапия новорожденных Применение фототерапии для новорожденных С момента своего рождения организм ребенка начинает адаптацию…
16 02 2023 12:20:38
Фототерапия новорожденных при желтухе
Фототерапия новорожденных при желтухе Фототерапия новорожденных После появления ребенка на свет его организм адаптируется к совершенно иным условиям…
15 02 2023 0:41:11
Французская диета
Французская диета Французская диета Эффективность: до 8 кг за 14 дней Сроки: 2 недели Стоимость продуктов: 4000 рублей на 14 дней Общие правила…
14 02 2023 5:57:31
Фрукт Кумкват — что это такое?
Фрукт Кумкват — что это такое? Фрукт Кумкват — что это такое? Впервые упоминают необычный для европейцев фрукт китайские летописи 11 века. Португальские…
13 02 2023 11:16:27
Фруктовая диета
Фруктовая диета Фруктовая диета Эффективность: 2-5 кг за 7 дней Сроки: 3-7 дней Стоимость продуктов: 840-1080 рублей в неделю Общие правила Фруктовая…
11 02 2023 9:13:51
Фруктоза при диабете
Фруктоза при диабете Можно ли фруктозу при сахарном диабете? Для многих диабет является той проблемой, которая вносит в жизнь ряд ограничений. Так, к…
08 02 2023 10:53:26
Фрукт свити – польза и вред
Фрукт свити – польза и вред Свити — что это за фрукт? Что такое свити? Продолжаем разбирать цитрусовые, но как всегда идем не по верхам, а копаем глубже и…
05 02 2023 14:45:51
Фрукты и ягоды
Фрукты и ягоды Разница между фруктом и ягодой Фрукты и ягоды любят практически все. Ведь они такие вкусные и полезные! Мы любуемся лежащими на столе…
04 02 2023 23:16:38
Фтизиатр
Фтизиатр Врачи фтизиатры Москвы Фтизиатр — это дипломированный специалист в области фтизиатрии. Он специализируется на профилактике, диагностике, лечении…
02 02 2023 23:23:42
Фтор в организме человека
Фтор в организме человека Фтор в организме человека Дневная норма потрeбления Мужчины старше 60 лет Женщины старше 60 лет Беременные (2-я половина)…
01 02 2023 22:47:23
Боли в спине после рождения ребёнка
Боли в спине после рождения ребёнка Почему после родов болит спина У мамочек нередко болит спина после родов. Причем, дискомфорт может длиться довольно…
29 01 2023 15:25:31
Фунчоза: польза и вред
Фунчоза: польза и вред Фунчоза: польза и возможный вред Увлечение восточной кухней год от года растет. Принято считать, что такой рацион полезен для…
28 01 2023 17:25:49
Фундук
Фундук В рационе здорового человека обязательно присутствуют орехи в различных вариациях. Среди них выгодно выделяется фундук. Высокая пищевая ценность и…
27 01 2023 7:32:35
Галактоза
Галактоза Галактоза – это представитель класса простых молочных сахаров. В человеческий организм поступает преимущественно в составе молока,…
23 01 2023 3:50:46
Галанга
Галанга С древних времен растения играют важную роль в жизни человека, в том числе и для поддержания здоровья. Некоторые травы известны как лучшие…
22 01 2023 5:34:48
Галега лекарственная
Галега лекарственная Галега лекарственная (Galega officinalis) Син: козлятник лекарственный, козлятник аптечный, козья рута, французская сирень, солодянка…
21 01 2023 16:54:10
Боли в суставах при беременности
Боли в суставах при беременности Боли в суставах при беременности В период беременности у женщины могут возникать различные боли в самых разных местах….
18 01 2023 8:57:51
Гастрит и изжога
Гастрит и изжога Лучшие лекарства от изжоги и гастрита Многие пациенты с гастритом и другими заболеваниями Ж К Т страдают от изжоги. Данный симптом может…
17 01 2023 10:12:21
Где находится ключица у человека на фото?
Где находится ключица у человека на фото? Ключица человека: анатомия, строение, функции Ключица – это единственное костное образование в теле человека,…
14 01 2023 4:50:32