Безусловно, анализ крови играет значительную роль в диагностике заболеваний. Знание участия лейкоцитов разного вида в жизни организма позволяет вовремя выявить отклонения и заподозрить патологию.
Палочкоядерные нейтрофилы входят в большую группу гранулоцитов и являются предшественниками или более молодыми (их еще называют «юными») клетками сегментоядерного типа. Они отличаются от своих последователей неразделенным на части ядром продолговатого или закрученного строения.
Доктора их называют «палочками», а если сердятся — «палками». С показателем знакомы врачи всех специальностей.
Функция «палочек»
Поскольку у палочкоядерных нейтрофилов недостаточно приспособлений для атаки на чужеродные антигены, то их дело дорастать до зрелых рабочих форм с сегментированным ядром и наличием мощного набора ферментов внутри, способного растворить бактерии и грибы.
«Палочки» не могут проходить сквозь стенку сосуда, не передвигаются к месту поражения. Они «живут» только в кровяном русле. Синтезируются в костном мозге, печени и селезенке.
Способы подсчета количества
Палочкоядерные нейтрофилы, как и все клетки крови, подсчитываются в готовом мазке после окрашивания. Они реагируют и на кислую реакцию красок, и на щелочную. Поэтому и названы нейтрофилами.
Проводится общий подсчет клеток каждого вида, содержащихся в единице объема. Для «палочек» нормально абсолютное количество от 1,8 до 6,5 х 109/в литре крови.
Более важным показателем считается процент палочкоядерных форм в общем количестве лейкоцитов. Подробный расчет всех видов представляет собой лейкоцитарную формулу.
Справа конечные клетки: все в «веснушках», значит, «гранулоциты», в среднем ряду предпоследний — палочкоядерный нейтрофил
Нормы
Норма юных нейтрофилов отличается только в первые две недели после рождения детей. Новорожденный избавляется от клеток крови матери и начинает вырабатывать собственные. В этот период наблюдается нарушение соотношения между палочкоядерными и сегментоядерными нейтрофилами: уровень «сегментов» составляет — 50 – 70%, а «палочек» — от 3 до 12%.
Подобный «перекос» быстро нормализуется и всю дальнейшую жизнь у ребенка и во взрослом состоянии их будет в нормальных условиях от 1 до 6 %.
Уровень не зависит от возраста взрослого человека, одинаков у мужчин и женщин.
Изменения количества
Изменение количества палочкоядерных нейтрофилов зависит от общих колебаний лейкоцитов и гранулоцитов. Все пять разновидностей связывает функция обеспечения иммунитета, защиты организма от вредного воздействия.
Необходимость в повышенном уровне защитной реакции и начало борьбы с инфекционными агентами вызывает адекватную реакцию, сопровождается ростом выработки «палочек» и созреванием их в сегментоядерные готовые клетки. «Сегменты» погибают через несколько дней, на их место из палочкоядерных форм приходят новые клетки.
Общее снижение нейтрофилов отражается и на уменьшении «палочек» до полного исчезновения в крови. Нейтропения (низкий) уровень нейтрофилов или увеличение их при нейтрофилезе всегда сказываются на клетках-предшественниках.
Когда палочкоядерные нейтрофилы отсутствуют
Основные причины нейтропении связаны с подавлением (перерасходом) продукции клеток лейкоцитарного ряда. Это наступает при тяжелой патологии:
- бактериальных инфекциях (тиф и паратифы, хронический бруцеллез, туляремия);
- вирусной инфекции, приводящей к преимущественному синтезу моноцитов и лимфоцитов и подавлению нейтрофилов (краснуха, дифтерия, скарлатина, грипп, корь у ребенка, вирусный гепатит);
- токсическом действии медикаментов на процессы синтеза клеток крови (сульфаниламиды, анальгетики, интерферон, лекарства иммунодепрессорного ряда);
- анемии апластической и связанной с дефицитом фолиевой кислоты и витамина В12;
- воздействии радиации, лучевой и химиотерапии при опухолях, лейкозах.
Во всех случаях понижение количества нейтрофилов и отсутствие их палочкоядерных форм указывает на подавление иммунитета, общее ослабление организма.
Почему повышаются палочкоядерные нейтрофилы
На фоне общих причин для повышения уровня сегментоядерных нейтрофилов при бактериальных и грибковых заболеваниях (ревматизм, инфекционные артриты, мочеполовые воспалительные заболевания), тяжелых интоксикациях, болезнях крови в диагностике обращается особое внимание на роль «палочек».
Физическая активность, беременность и родовая деятельность могут вызвать временное повышение нейтрофилов, но при этом уровень палочкоядерных форм остается в нормальных пределах.
Палочкоядерные нейтрофилы повышены при:
- септических состояниях;
- тяжелых ангинах;
- гнойных заболеваниях кожи и подкожной клетчатки (абсцессы, флегмоны);
- болезнях кроветворения.
Рост уровня выше 6% называется сдвигом формулы влево (в сторону более молодых форм).
При подобных гнойных пробках на миндалинах число «палочек» значительно увеличивается
Редкие случаи роста палочкоядерных нейтрофилов
К редким причинам относят обнаружение симптома при:
- остром инфаркте миокарда;
- кожных заболеваниях;
- инсульте;
- трофических язвах;
- злокачественных опухолях.
Диагностическое значение
При наблюдении пациента врач придает особое значение увеличению «палочек» при лечении антибиотиками, в послеоперационном периоде, при воспалительных заболеваниях.
Показатель указывает на существование гнойной инфекции, возможное нагноение раны, отсутствие чувствительности к антибиотикотерапии.
Частый пример – повышенные нейтрофилы на фоне сильного кашля при гриппе. Это говорит о присоединении бактериальной инфекции. Врач может назначать антимикробные средства.
«Палочки» в анализе являются одним из маркеров ухудшения состояния пациента, прекращения консервативной терапии и подготовки к операции. Если определяется % выше нормы в период выздоровления после инфекционного заболевания, можно думать об осложнениях или, наоборот, оценивать положительный процесс восстановления иммунитета.
Поэтому не следует пренебрегать контрольным исследованием крови, когда самочувствие улучшилось.
Хотелось бы акцентировать внимание на том, что ни один врач не поставит диагноз и не сделает общего заключения о состоянии больного только глядя на анализ крови. Не нужно доверять подобным «консультантам». Трактовка анализа невозможна без учета всех клинических признаков и личного осмотра пациента.
Нейтрофилы
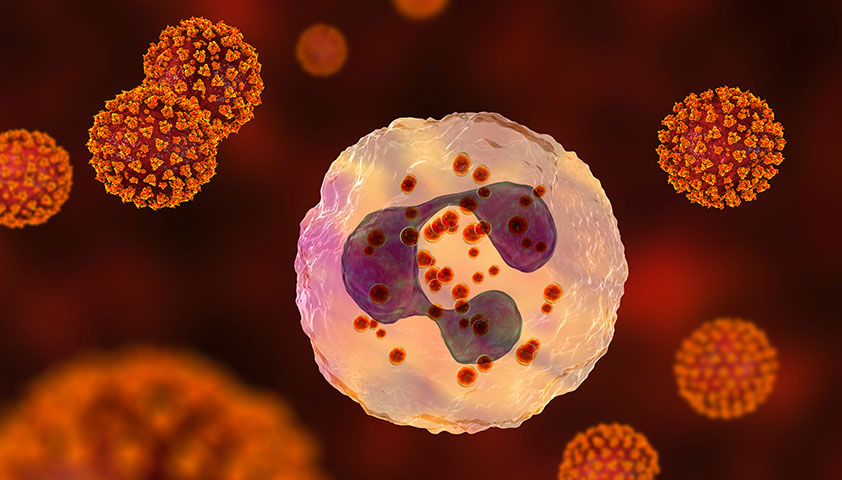
Нейтрофилы — вид лейкоцитов, защитных клеток иммунной системы, которые борются с патогенными микроорганизмами: бактериями, грибками, простейшими.
СОДЕРЖАНИЕ
Нейтрофилы — что это за клетки
Норма содержания нейтрофилов в крови
Причины повышения уровня нейтрофилов в крови
Причины понижения уровня нейтрофилов в крови
Нейтрофилы — что это за клетки
Нейтрофилы — самый многочисленный вид лейкоцитов (40–70% от общего количества белых клеток крови). Они умеют распознавать чужеродные агенты, захватывать и поглощать их — этот процесс называется фагоцитоз.
Нейтрофилы проходят несколько стадий созревания.
- В костном мозге образуются миелоциты — некрупные клетки, содержащие большое количество гранул с биологически активными веществами.
- В ходе созревания миелоциты трансформируются в метамиелоциты, но всё ещё остаются в костном мозге. Обнаружение метамиелоцитов в крови может говорить о патологии, в том числе о миелоидной лейкемии — злокачественном заболевании крови.
- Метамиелоциты развиваются в палочкоядерные нейтрофилы — молодые клетки, у которых ядро похоже на палочку и пока не разделено на сегменты, как у «взрослых» нейтрофилов.
- Зрелые нейтрофилы — сегментоядерные (с ядром, разделённым на сегменты). Они проводят в кровотоке всего пару часов, затем покидают его и распределяются по тканям.
В норме в крови не обнаруживаются миелоциты и метамиелоциты, а доля палочкоядерных нейтрофилов не превышает 5%. Но если в организме развивается инфекция, то иммунная система бросает в бой все свои силы, в том числе и несозревшие нейтрофилы. Врачи называют такое состояние палочкоядерным сдвигом, или сдвигом лейкоцитарной формулы влево.
Палочкоядерный сдвиг наблюдается при инфекционных заболеваниях, вызванных вирусами и бактериями, аутоиммунных заболеваниях, инфарктах, инсультах, некоторых злокачественных новообразованиях.
Обратная ситуация — сдвиг лейкоцитарной формулы вправо — наблюдается, если количество зрелых нейтрофилов выше нормы. Такое распределение характерно для лучевой болезни, дефицита витамина В и некоторых заболеваний печени и почек.
Норма содержания нейтрофилов в крови
Уровень нейтрофилов в крови зависит от возраста пациента.
У взрослых содержание зрелых сегментоядерных нейтрофилов в норме составляет от 47 до 72% от общего количества лейкоцитов.
У новорождённых и детей в возрасте до 1 года содержание сегментоядерных нейтрофилов — до 40–50%. Это связано с тем, что иммунная система ребёнка только формируется и вырабатывает недостаточно клеток. С возрастом показатель увеличивается: у детей от 1 года до 12 лет нормальный показатель — 23–57%, затем он приближается к взрослым значениям.
| Возраст и пол пациента | Нейтрофилы сегментоядерные, % |
|---|---|
| Новорождённые, 0–13 дней | 17–39 |
| Дети, 14 дней — 1 год | 30–50 |
| Дети, 1 год | 23–43 |
| Дети, 2 года | 28–48 |
| Дети, 3 года | 32–54 |
| Дети, 4 года | 34–54 |
| Дети, 5 лет | 35–55 |
| Дети, 6 лет | 38–58 |
| Дети, 7 лет | 39–57 |
| Дети, 8 лет | 41–59 |
| Дети, 9 лет | 43–59 |
| Дети, 10 лет | 43–59 |
| Дети, 11 лет | 45–57 |
| Мальчики, 12 лет | 44–60 |
| Мальчики, 13 лет | 45–59 |
| Мальчики, 14 лет | 46–60 |
| Мальчики, 15 лет | 45–61 |
| Девочки, 12 лет | 44–60 |
| Девочки, 13 лет | 45–59 |
| Девочки, 14 лет | 46–60 |
| Девочки, 15 лет | 45–61 |
| Взрослые, мужчины и женщины старше 16 лет | 47–72 |
В бланке анализа указывают не только процентное содержание нейтрофилов, но и абсолютное количество этих клеток в 10^9 / л.
| Возраст и пол пациента | Нейтрофилы сегментоядерные, × 10^9 / л |
|---|---|
| Дети, до 1 года | 1–8,5 |
| Дети, 1 год | 1,5–8,5 |
| Дети, 2–3 года | 1,5–8,5 |
| Дети, 4–5 лет | 1,5–8 |
| Дети, 6–9 лет | 1,8–8 |
| Дети, 10–11 лет | 1,8–7,7 |
| Девочки, 12–17 лет | 1,8–7,7 |
| Женщины, 18–20 лет | 1,8–7,7 |
| Женщины, от 21 года и старше | 1,6–7,9 |
| Мальчики, 12–17 лет | 1,8–7,7 |
| Мужчины, 18–20 лет | 1,8–7,7 |
| Мужчины, от 21 года и старше | 1,6–7,9 |
Причины повышения уровня нейтрофилов в крови
Повышение уровня нейтрофилов в крови называется нейтрофилия, нейтрофилёз или нейтрофильный лейкоцитоз. Такое состояние фиксируют, если абсолютное содержание нейтрофилов в 1 мкл крови превышает 6 500 клеток, а у детей младше 6 лет — 4 500 клеток.
У нейтрофилии нет специфических признаков, симптомы зависят от основной патологии.
Физиологические причины нейтрофилии
Уровень нейтрофилов может быть повышен на фоне стрессов, интенсивной физической нагрузки, переохлаждения или перегрева — в том числе после приёма пищи.
Также незначительная нейтрофилия в норме встречается у беременных и новорождённых.
Уровень нейтрофилов может повыситься во время интенсивной тренировки. Такое состояние не считается патологией
Патологические причины
Патологических причин нейтрофилии довольно много.
Инфекции
Чаще всего уровень нейтрофилов повышается на фоне инфекций. Это объясняется тем, что нейтрофилы борются с патогенами — направляются к очагу поражения, захватывают и уничтожают врагов. Чем выраженнее инфекция, тем активнее будут с ней сражаться нейтрофилы и тем больше этих клеток будет вырабатывать иммунная система.
У взрослых встречаются пневмония, синусит, пиелонефрит, брюшной тиф, бактериальный эндокардит (воспаление внутренней оболочки сердца), менингококковый менингит (воспаление оболочек головного и спинного мозга), сепсис. У детей чаще развиваются скарлатина, стрептококковая ангина, дифтерия.
173.0. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 2 дня

19.52.2. Соскоб (+450 ₽) 
Соскоб (+450 ₽) Кач. 2 дня

120.2. Соскоб (+450 ₽) 
Соскоб (+450 ₽) 4 дня

141.0. Взятие (2 вида, +450 ₽) 
Взятие (2 вида, +450 ₽) Колич. 2 дня

Острые патологии брюшной полости
Повышение уровня нейтрофилов могут взывать острый холецистит (воспаление жёлчного пузыря), острый панкреатит (воспаление поджелудочной железы), прободение язвы желудка или двенадцатиперстной кишки, аппендицит.
27.55. Взятие (2 вида, +220 ₽) 
Взятие (2 вида, +220 ₽) 1 день

Инфаркты
Инфаркты лёгких, кишечника, миокарда тоже могут приводить к нейтрофилии. В этом случае выработка нейтрофилов стимулируется продуктами распада тканей.
Заражение глистами
При заражении паразитами костный мозг вырабатывает больше нейтрофилов и эозинофилов (другой вид лейкоцитов, призванный бороться с патогенными микроорганизмами). Выявить заражение помогут лабораторные анализы.
21.5. 
1 день

20.6. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 5 дней

21.14. 
1 день

20.1. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) П/колич. 3 дня

21.7. 
Кач. 1 день

Заражение глистами — одна из причин высокого уровня нейтрофилов
Хронические ревматологические заболевания
Ревматоидный артрит (аутоиммунное воспаление суставов), болезнь Бехтерева (воспаление крестцово-подвздошных суставов), болезнь Крона (хроническое воспаление кишечника), красная волчанка, неспецифический язвенный колит. Есть версия, что цитокины (белковые молекулы), которые образуются в процессе воспаления, стимулируют выработку нейтрофилов.
26.13. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) Колич. 2 дня

Онкологические заболевания
Рак яичников, кишечника, молочной железы, а также злокачественные заболевания крови и костного мозга — миелолейкоз, лимфосаркома, острый лейкоз могут вызывать нейтрофилию. Считается, что некоторые опухолевые клетки производят вещества, которые заставляют костный мозг активнее синтезировать нейтрофилы.
8.6. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) Колич. 1 день

8.7. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

8.19. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

GNP019 Взятие (2 вида, +580 ₽) 
Взятие (2 вида, +580 ₽) 3 дня

Интоксикация тяжёлыми металлами
Отравление ртутью и свинцом — токсичными металлами, которые используются в промышленности и на химических производствах, может приводить к росту числа нейтрофилов в крови.
1.89.2. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) Колич. 5 дней

1.90.2. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) Колич. 5 дней

Причины понижения уровня нейтрофилов в крови
Понижение уровня нейтрофилов в крови называется нейтропения.
При нейтропении абсолютное содержание нейтрофилов в 1 мкл крови меньше 1 500 клеток.
По происхождению нейтропении бывают:
- наследственные — связаны с врождённым дефектом образования нейтрофилов в костном мозге;
- приобретённые — развиваются на фоне различных приобретённых заболеваний.
Распространённые причины нейтропении
Вирусные и бактериальные инфекции
Сыпной тиф (острое инфекционное заболевание), сепсис, грипп, инфекционный мононуклеоз (вирусное заболевание,при котором поражаются печень, селезёнка и лимфатические узлы), вирусный гепатит могут сопровождаться снижением уровня нейтрофилов. Нейтрофилы не успевают в достаточном количестве синтезироваться в костном мозге, а также слишком активно разрушаются токсинами, которые выделяют бактерии.
19.3. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) Кач. 3 дня

19.128. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) Колич. 10 дней

19.1. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) Кач. 3 дня

19.44. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 3 дня

28.344. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 3 дня

Аутоиммунные заболевания
При таких болезнях, как ревматоидный артрит, коллагенозы, воспалительные заболевания кишечника, вырабатываются антитела, которые разрушают лейкоциты, в том числе нейтрофилы.
27.69. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 2 дня

Наследственные болезни
Нейтропению вызывают заболевания, связанные с мутациями в генах, которые кодируют нормальное созревание нейтрофилов: циклическая нейтропения (изменение скорости выработки нейтрофилов костным мозгом), болезнь Костманна (тяжёлая врождённая нейтропения).
Заболевания крови
Болезни, на фоне которых клетки костного мозга замещаются злокачественными или нефункциональными фиброзными: лейкоз, аутоиммунная гемолитическая анемия, также приводят к снижению уровня нейтрофилов.
Приём лекарств
Приём нестероидных противовоспалительных средств, антибиотиков из группы пенициллинов и цефалоспоринов, противоопухолевых средств, нейролептиков, сахароснижающих и противотуберкулёзных лекарств может приводить к нейтропении.
Лучевая болезнь, при которой функция костного мозга угнетается, также может сопровождаться нейтропенией.
Анализ на нейтрофилы
Диагностика нейтрофилии (повышенного уровня нейтрофилов) и нейтропении (наоборот, пониженного уровня) может включать целый ряд исследований.
Общий анализ крови с лейкоцитарной формулой помогает оценить общее состояние здоровья, выявить воспаления, интоксикации, дифференцировать бактериальные и вирусные инфекции, помочь в диагностике заболеваний кроветворных органов, аллергических реакций, аутоиммунных болезней, онкологических заболеваний, а также проконтролировать их лечение.
3.4. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

Если есть подозрение на воспалительные процессы, врач может назначить пациенту анализы на СОЭ (скорость оседания эритроцитов) и С-реактивный белок — маркер воспаления.
3.3.1. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) Колич. 1 день

1.50. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) Колич. 1 день

Оценить силу иммунного ответа на бактериальную инфекцию можно с помощью анализа на фагоцитарную активность лейкоцитов.
Фагоцитоз — способность нейтрофилов захватывать и уничтожать патогены. Показатель фагоцитарной активности повышается на фоне острых инфекционных заболеваний. При снижении иммунитета из-за хронических заболеваний, ВИЧ-инфекции и других патологических состояний фагоцитарная активность лейкоцитов уменьшается.
17.6. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

Показания к анализу
Подозрение на инфекцию
Основное показание для исследования уровня нейтрофилов в крови — подозрение на инфекционный процесс. Анализ уровня всех видов лейкоцитов, в том числе нейтрофилов, позволяет понять, насколько хорошо организм сопротивляется инфекции.
При вирусных и бактериальных инфекциях, а также глистных инвазиях концентрация нейтрофилов повышается. Однако на фоне сниженного иммунитета или длительных тяжёлых инфекций костный мозг уже не может вырабатывать нейтрофилы в нужном количестве и их концентрация в крови снижается.
Ежегодный профилактический скрининг
Также анализ на нейтрофилы может быть назначен детям и взрослым в рамках ежегодного профилактического осмотра. Это один из способов обнаружить скрытые заболевания, которые пока не проявляют себя симптомами.
Подготовка к анализу
Специально готовиться к анализу не нужно. Достаточно соблюдать простые правила:
- сдавать кровь утром;
- за 24 часа до теста отказаться от алкоголя, интенсивных физических нагрузок, приёма лекарств (по согласованию с лечащим врачом);
- за 8 часов до анализа не есть и пить только негазированную воду;
- за 1–2 часа до исследования не курить.
Лучше прийти в лабораторное отделение заранее — за 15 минут до взятия крови, чтобы немного отдохнуть, отдышаться и успокоиться.
Источники
- Хили П. М., Джекобсон Э. Дж. Дифференциальный диагноз внутренних болезней: алгоритмический подход. 2014.
- Абдулкадыров К. М. Гематология. Новейший справочник. 2004.
- Николаева О. В., Кучерявченко М. А., Шутова Н. А. и др. Патофизиология системы крови. Часть II. Нарушения в системе лейкоцитов. 2016.
- Синдромная диагностика и базисная фармакология заболеваний внутренних органов, в 2 томах. Том 2 / под ред. Г. Б. Федосеева, Ю. Д. Игнатова. 2004.
Информацию проверил
врач-эксперт
Информацию проверил врач-эксперт
Денис Банный
Врач акушер-гинеколог
Оцените статью:
Полезная статья? Поделитесь в социальных сетях:
ВАЖНО
Информация из данного раздела не может служить достаточным основанием для постановки диагноза или назначения лечения. Решение об этом должен принимать врач на основании всех имеющихся у него данных.
Вам может быть интересно
Вам телеграм.
Telegram-канал,
которому, на наш взгляд,
можно доверять
Важно помнить!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Другие названия: лейкограмма, формула крови, Leukocyte differential count, WBC differential.
Код услуги для заказа 4036 Мануальный подсчет лейкоцитарной формулы в медицинской лаборатории Синэво.
Общая информация
Лейкоциты (белые кровяные тельца) — это форменные элементы крови, основной функцией которых является защита организма от чужеродных агентов (токсинов, вирусов, бактерий, отмирающих клеток собственного организма и др.).
Лейкоцитарная формула – процентное соотношение различных видов лейкоцитов в сыворотке крови. Мануальный подсчет – это подсчёт клеток в окрашенном мазке крови под микроскопом. Лейкоциты делятся на 5 типов: нейтрофилы, лимфоциты, моноциты, эозинофилы, базофилы. Они отличаются по внешнему виду и выполняемым функциям.
Важно! Существует такое понятие, как сдвиг лейкоцитарной формулы влево и вправо. Сдвиг лейкоцитарной формулы влево – это когда в ответ на инфекцию сильно увеличивается продукция нейтрофилов, и в кровь выходят их незрелые палочкоядерные формы («палочки»). Сдвиг лейкоцитарной формулы вправо – увеличение количества зрелых сегментоядерных нейтрофилов с измененным строением ядер, что встречается при мегалобластных анемиях, заболеваниях печени и почек.
Показания к назначению исследования:
- плановое профилактическое обследование;
- обследование перед госпитализацией и оперативным вмешательством;
- диагностика инфекционных, воспалительных и гематологических заболеваний;
- мониторинг эффективности проводимой терапии или течения заболевания;
- аллергические реакции;
- опухоли.
Метод: ручной
Единицы измерения: %
Материал для исследования: венозная (капиллярная) кровь
Рекомендации по подготовке к анализу:
- сдавать натощак, после сна;
- за 8-12 часов до анализа прекратить прием пищи;
- пить можно только чистую негазированную воду;
- не курить перед анализом в течение 2 часов;
- не употреблять в течение 2 дней острую, жирную, жареную пищу и алкоголь;
- исключить физические и эмоциональные нагрузки за 1 день до анализа;
- не сдавать анализ после рентгенографии, физиотерапевтических процедур и инструментальных исследований.
Интерпретация результатов:
Результат лабораторных исследований не является достаточным основанием для постановки диагноза. Интерпретация результатов и постановка диагноза осуществляется только лечащим врачом.
Нейтрофилы (NEUT), Neutrophils
Нейтрофилы — наиболее многочисленная разновидность лейкоцитов, составляют 50-75% от общего количества белых клеток. При развитии инфекционного или воспалительного процесса внутри нейтрофилов активируются особые вещества, необходимые для разрушения возбудителя или собственных пораженных клеток. Нейтрофилы активно движутся к месту инфекции и выполняют свою защитную функцию.
Выделяют сегментоядерные (зрелые) нейтрофилы и небольшое количество (1-5% от общего количества) палочкоядерных (более молодых) нейтрофилов.
Расшифровка у детей и взрослых
Референтные значения (норма)
Дети
0-2 недели: 30-50;
2 недели-1 год: 16-45;
1-2 года: 20-48;
6-7 лет: 35-58;
8-9 лет: 40-60;
9-11лет: 40-60;
12-15 лет: 40-60;
16-18 лет: 40-71.
Взрослые: 40-72.
Возможные причины повышения уровня нейтрофилов:
- острые локализованные бактериальные инфекции (абсцессы, остеомиелит, острый аппендицит, отит, пневмония, острый пиелонефрит, сальпингит, менингиты (гнойные и туберкулёзный, др.), ангина, острый холецистит, тромбофлебит и др.);
- острые генерализованные бактериальные инфекции (сепсис, перитонит, эмпиема плевры, скарлатина, холера и др.);
- воспаление или некроз ткани: инфаркт миокарда, обширные ожоги, гангрена, быстро развивающаяся злокачественная опухоль с распадом, узелковый полиартериит, острая ревматическая лихорадка;
- интоксикации экзогенные: свинец, змеиный яд, вакцины, бактериальные токсины;
- интоксикации эндогенные: уремия, диабетический ацидоз, подагра, эклампсия, синдром Кушинга;
- миелопролиферативные заболевания (хронический миелолейкоз, эритремия);
- острые геморрагии.
Возможные причины понижения уровня нейтрофилов:
- бактериальные инфекции (тиф, паратиф, туляремия, бруцеллёз, подострый бактериальный эндокардит);
- вирусные инфекции (инфекционный гепатит, грипп, корь, краснуха);
- миелотоксические влияния и супрессия гранулоцитопоэза:
- ионизирующее излучение;
- химические агенты (бензол, анилин и др.);
- дефицит витамина В12 и фолиевой кислоты;
- острый лейкоз;
- апластическая анемия;
- иммунный агранулоцитоз:
- гаптеновый (гиперчувствительность к медикаментам);
- аутоиммунный (СКВ, РА, хронический лимфолейкоз);
- изоиммунный (у новорождённых, посттрансфузионный);
- перераспределение и секвестрация нейтрофилов в органах:
- анафилактический шок;
- спленомегалия различного происхождения;
- наследственные формы нейтропении (циклическая нейтропения, семейная доброкачественная нейтропения и др.).
Вещества и препараты, влияющие на повышение уровня нейтрофилов: стероиды, препараты дигиталиса
Вещества и препараты, влияющие на понижение уровня нейтрофилов: пенициллин, антитиреоидные препараты, карбамазепин, вальпроевая кислота, мышьяк, ртуть, индометацин, ибупрофен, ацетилсалициловая кислота, барбитураты, диазепам, галоперидол, каптоприл, пропранолол, гидралазин, метилдопа, диазоксид, нифедипин, нитрофурантоин, гризеофульвин, метронидазол, рифампицин, изониазид, стрептомицин, сульфаниламиды, имипенем, противомалярийные препараты, противовирусные препараты, антидиабетические препараты, диуретики, противоопухолевые препараты (цитостатики, иммуносупрессанты).
Лимфоциты (LYMPH), lymphocytes
Лимфоциты — это важнейшие клеточные элементы иммунной системы. Они выполняют различные функции: распознают возбудителей болезни, изменения и уничтожения клеток собственного организма, а также дают гуморальный ответ в виде синтеза антител – специальных защитных белков. Лимфоциты участвуют в формировании иммунологической памяти – способности организма к ускоренному и усиленному иммунному ответу при повторной встрече с чужеродным агентом.
Референтные значения (норма)
Дети
0-2 недели: 22-55;
2 недели-1 год: 25-70;
1-2 года: 30-65;
2-5 лет: 30-60;
6-7 лет: 30-50;
8-9 лет: 30-50;
9-11лет: 30-46;
12-15 лет: 20-50;
16-18 лет: 20-50.
Взрослые: 20-40.
Возможные причины повышения уровня лимфоцитов:
- вирусные инфекции (инфекционный мононуклеоз, цитомегаловирус, краснуха, ветряная оспа);
- токсоплазмоз;
- некоторые бактериальные инфекции (туберкулёз, коклюш);
- онкологические заболевания костного мозга (хронический лимфолейкоз) и лимфоузлов (неходжкинская лимфома);
- острый вирусный гепатит;
- макроглобулинемия Вальденстрема;
- травматические повреждения тканей;
- злокачественные опухоли (особенно карцинома бронхов);
- уремия;
- эклампсия;
- заболевания щитовидной железы;
- острое кровотечение;
- постспленэктомия.
Возможные причины понижения уровня лимфоцитов:
- тяжёлые вирусные заболевания (грипп);
- острые бактериальные инфекции;
- системная красная волчанка;
- некоторые врожденные заболевания новорождённых (синдром Ди Джорджа);
- гиперспленомегалия;
- интоксикация тяжелыми металлами, при ионизирующем излучении;
- заболевания костного мозга — первичные и вторичные (гранулемы, метастазы);
- мегалобластная, апластическая анемия;
- миелодиспластические синдромы;
- наследственные заболевания (анемия Фанкони, наследственный дискератоз);
- почечная недостаточность;
- недостаточность кровообращения;
- вторичный иммунодефицит;
- ВИЧ/СПИД;
- злокачественные новообразования.
Вещества и препараты, влияющие на повышение уровня лимфоцитов:
аминосалициловая кислота, цефтазидим, дексаметазон, галоперидол, леводопа, офлоксацин, тиоурацил, спиронолактон, вальпроевая кислота.
Вещества и препараты, влияющие на понижение уровня лимфоцитов: аспарагиназа, бензодиазепины, цефтриаксон, циклоспорин, фолиевая кислота, фуросемид, ибупрофен, левофлоксацин, литий, офлоксацин, глюкокортикоиды.
Моноциты (MONO), Monocytes.
Моноциты — это самые крупные клетки, циркулирующие в крови, мигрируя в очаг воспаления они поглощают микробы, погибшие лейкоциты, а также поврежденные клетки воспаленной ткани, очищая этим очаг воспаления и подготавливая его для восстановления. За эту функцию моноциты называют «дворниками организма». Также моноциты синтезируют большое количество биологически активных веществ, необходимых для жизненно важных процессов в организме.
Референтные значения
Дети
0-2 недели: 2-10;
2 недели-1 год: 5-20;
1года -18 лет: 2-10.
Взрослые: 2-10.
Возможные причины повышения уровня моноцитов:
- подострый бактериальный эндокардит, период выздоровления после острых инфекций, вирусные (мононуклеоз), грибковые, риккетсиозы и протозойные инфекции (малярия, лейшманиоз);
- туберкулёз, особенно активный, сифилис, бруцеллёз, саркоидоз, язвенный колит;
- острый монобластный и миеломоноцитарный лейкозы, хронический моноцитарный, миеломоноцитарный и миелолейкоз, лимфогранулематоз;
- системная красная волчанка, ревматоидный артрит, узелковый полиартериит.
Вещества и препараты, влияющие на повышение уровня моноцитов: ампициллин, гриеофульвин, галоперидол, пеницилламин, преднизолон.
Эозинофилы, эозинофильные гранулоциты (ЕОS), Eosinophils
Это клетки, которые захватывают чужеродный материал, слишком крупный для нейтрофилов. Эозинофилы присутствуют в очагах воспаления, вызванных аллергическими заболеваниями, например, при бронхиальной астме. Высвобождение биологически активных веществ из эозинофила — составная часть механизма развития аллергических реакций. Так же их выработка увеличивается при заражении гельминтами.
Референтные значения (норма)
Дети
0-12 лет: 0-7;
12-18 лет: 0-6.
Взрослые: 0-6.
Возможные причины повышения уровня эозинофилов:
- аллергические заболевания (бронхиальная астма, сенная лихорадка, аллергический дерматит, лекарственная аллергия);
- инвазии паразитов (аскаридоз, токсокароз, трихинеллез, эхинококкоз, шистосомоз, филяриоз, стронгилоидоз, описторхоз, лямблиоз, анкилостомидоз);
- гемобластозы (острый лейкоз, хронический миелолейкоз, эритремия, лимфомы, лимфогранулематоз), другие опухоли, особенно с метастазами или некрозом;
- иммунодефициты (синдром Вискотта-Олдрича);
- болезни соединительной ткани (узелковый полиартериит, ревматоидный артрит);
- эозинофильный эзофагит, эозинофильный гастроэнтерит, эозинофильный колит (связан с аллергией на коровье молоко, хотя может возникнуть у детей, которых кормили соевыми детскими смесями или грудью);
- инфекционные заболевания на стадии выздоровления при других инфекциях;
- наследственная эозинофилия;
- неаллергический эозинофильный ринит.
Возможные причины понижения уровня эозинофилов:
- начальная фаза инфекционно-токсического процесса;
- тяжёлое состояние у пациентов в послеоперационном периоде.
Вещества и препараты, влияющие на повышение уровня эозинофилов: аллопуринол, аминосалициловая кислота, амоксициллин, амфотерицин В, ампициллин, каптоприл, цефотаксим, цефтазидим, цефтриаксон, доксициклин, эналаприл, гентамицин, галоперидол, вакцина от гепатита А, офлоксацин, пеницилламин, ранитидин, рифампицин, спиронолактон, стрептомицин.
Вещества и препараты, влияющие на понижение уровня эозинофилов: амитриптилин, аспирин, каптоприл, кортикотропин, индометацин, рифампицин, сульфаметоксазол.
Базофилы (базофильные гранулоциты, «тучные клетки», BASO), Basophils
Главная функция базофилов — участие в аллергических реакциях немедленного типа. Основной компонент этих клеток – белок гистамин, который запускает аллергические процессы.
Референтные значения (норма)
у взрослых и детей: 0-1,0
Возможные причины повышения уровня базофилов:
- аллергические заболевания (аллергический ринит, назальные полипы, хронический синусит, бронхиальная астма, атопический дерматит, лекарственная аллергия);
- мегакариобластная лейкемия при синдроме Дауна (трисомия 21);
- хронический миелолейкоз и другие хронические миелопролиферативные синдромы (истинная полицитемия, миелоидная метаплазия с миелофиброзом);
- системный мастоцитоз, пигментная крапивница (педиатрическая форма ограниченной мастоцитарной пролиферации, с кожной локализацией);
- базофильная лейкемия;
- болезнь Ходжкина;
- хроническая гемолитическая анемия, постспленэктомия;
- последствия ионизирующего облучения;
- инфекции различной этиологии (туберкулез, ветряная оспа, грипп);
- гипотиреоз.
Возможные причины понижения уровня базофилов:
- острая фаза инфекционных заболеваний;
- реакция на стресс (беременность, инфаркт миокарда);
- результат длительного лечения стероидами, химиотерапии, облучения;
- врожденное отсутствие базофилов;
- острая ревматическая лихорадка у детей;
- гипертиреоз;
- крапивница;
- бронхиальная астма;
- анафилактический шок;
- системный мастоцитоз, пигментная крапивница, мастоцитарная лейкемия;
- макроглобулинемия, лимфомы с медуллярной инвазией;
- кортикосупраренальная недостаточность;
- хронические заболевания печени и почек;
- остеопороз.
Дополнительные субпопуляции клеток
Атипичные мононуклеары – клетки лимфоидной природы, возникающие в ответ на вирусные инфекции, чаще всего на инфицирование вирусом Эпштейна-Барр (инфекционный мононуклеоз), но могут обнаруживаться и при других вирусных заболеваниях.
Плазматические клетки – антителообразующие клетки лимфоидной природы. Обычно находятся в лимфатических узлах и селезенке. Могут появляться в кровотоке при инфекционных заболеваниях. Присутствие 1-2% плазматических клеток можно считать вариантом нормы. Присутствие большого количества плазматических клеток (более 10%) характерно для ряда онкогематологических заболеваний.
Палочкоядерные нейтрофилы – «молодые» нейтрофилы с несегментированным ядром. В норме их количество составляет 1-6% от общего количества лейкоцитов. Повышенное содержание палочкоядерных нейтрофилов обычно свидетельствует о наличии инфекционного или воспалительного процесса.
Юные миелоциты – незрелые клетки гранулоцитарного ряда, предшественники палочкоядерных нейтрофилов. Их присутствие также может свидетельствовать о наличии инфекционного или воспалительного процесса. Могут появляться при приеме некоторых лекарственных препаратов. В небольшом количестве в норме могут присутствовать у беременных женщин и новорожденных детей.
Миелобласты, промиелоциты и миелоциты — клетки-предшественники взрослых нейтрофилов. Могут появляться в мазке крови в исключительных случаях, например, при тяжелых инфекционных заболеваниях, а также при хроническом миелолейкозе (злокачественном заболевании кроветворной системы).
Где сдать мануальный подсчет лейкоцитарной формулы
Сдать анализ крови на мануальный подсчет лейкоцитарной формулы можно в любом пункте Синэво в Минске, Гомеле, Барановичах, Борисове, Бобруйске, Бресте, Гродно, Витебске, Могилеве, Жлобине, Заславле, Кобрине, Молодечно, Мозыре, Новогрудке, Новополоцке, Новой Боровой (Копище), Орше, Пинске, Полоцке, Речице, Солигорске, Светлогорске, Слуцке, Сморгони.
Нейтрофилы — наиболее распространенная разновидность лейкоцитов, белых кровяных телец. На их долю приходится до 70% всех защитных клеток человеческого организма. Принято считать, что каждый вид лейкоцитов: базофилы, эозинофилы, лимфоциты, нейтрофилы, моноциты отвечают за разрешение определенной угрозы. Это так, но лишь отчасти. Подобное разграничение имеет условный характер. На самом же деле в иммунном ответе участвуют все лейкоциты, но в разной мере.
- Что такое нейтрофилы
- Когда нужно исследовать показатели нейтрофилов
- Нормы нейтрофилов
- Причины повышения показателей
- Причины понижения показателя
- К какому врачу нужно обращаться
Что такое нейтрофилы
Нейтрофилы — клетки иммунитета, разновидность лейкоцитов. Они представлены двумя видами структур:
- Палочкоядерными нейтрофилами. Это незрелая форма, которая не может в полной мере выполнять возложенные на нее функции. Палочкоядерные клетки составляют не более 1-5% от общей массы нейтрофилов.
- Сегментоядерными клетками. Это зрелые, функционально состоятельные лейкоциты.
Нейтрофилы отвечают за первичный ответ, выработку базового иммунитета в короткие сроки. Выступают первой линией обороны. Срок жизни таких клеток сравнительно мал и варьируется от 5 часов у неактивированного нейтрофила до 5 суток при участии в непосредственном иммунном ответе.
Когда нужно исследовать показатели нейтрофилов
Нейтрофилы изучают в рамках рутинного клинического анализа крови. Развернутая лейкоцитарная формула включает в себя показатели как палочкоядерных, так и сегментоядерных клеток.
Среди показаний к исследованию:
- Вероятные острые инфекционно-воспалительные процессы. Нейтрофилы одними из первых реагируют на септические поражения организма, вирусные, бактериальные и иные заболевания.
- Предположение об аутоиммунных заболеваниях. Нейтрофилы неспецифичны, но исследуются наравне с прочими уровнями иммунных клеток и биохимическими показателями крови.
- Исследование качества проводимого лечения. Как по поводу острых заболеваний, так и для контроля эффективности терапии хронических болезней воспалительного характера.
- Скрининг при раковых состояниях, а также после лечения по поводу злокачественной онкологии.
- Контроль течения и динамики иммунодефицита, ВИЧ-инфекции. Показатели нейтрофилов и прочих лейкоцитов выступают важным маркером оценки СПИДа, его стабилизации или даже обратного развития на фоне качественного лечения.
Временные отклонения в лабораторных показателях не дают стопроцентной, однозначной информации. На уровнях сказываются и случайные факторы. Потому врачи предпочитают назначать анализ несколько раз, чтобы исключить все возможные ошибки и погрешности.
Нормы нейтрофилов
Нормы нейтрофилов оценивают, исходя из возраста, состояния здоровья, иммунного статуса пациента. Расчеты проводятся в разных единицах измерения: абсолютном формате, процентах, кл/мкл. Чаще всего оценивают пропорциональное отношение.
У детей показатели нейтрофилов будут такими:
| Возраст | Уровень в % |
| до 2-х недель | 30-50 |
| До 1 года | 15-45 |
| 1-2 года | 20-48 |
| 2-6 лет | 35-58 |
| 6-9 лет | 40-60 |
| 9-12 лет | 40-60 |
| 12-15 лет | 40-60 |
| 15-18 лет | 40-71 |
У взрослых показатели отличаются. Для здорового человека старшей возрастной группы норма нейтрофилов варьируется от 47 до 72%. Пол на уровне лейкоцитов не сказывается.
При беременности верхняя граница может увеличиться до 78%. В особенности на первом этапе вынашивания плода и в финале гестации, на третьем триместре. Падение уровня не характерно, и чаще всего говорит о патологических состояниях.
Причины повышения показателей
Рост уровня нейтрофилов или нейтрофилез — результат влияния естественных или патологических причин. В первом случае лабораторная находка ложная. Рост количества лейкоцитов происходит не за счет дополнительной выработки клеток, а по причине перераспределения белых телец в кровеносном русле.
Псевдонейтрофилез развивается после приема пищи, интенсивной физической нагрузки или при вынашивании плода. Сказываются нервно-психические нагрузки. Также повышенные показатели нейтрофилов типичны для новорожденных в первые 2 недели жизни, до первичной адаптации организма к автономной жизни вне утробы матери.
Истинный нейтрофилез — состояние всегда патологическое. Рост показателя может быть результатом целого ряда расстройств.
Виновники отклонения:
- Педиатрические инфекции: скарлатина, ветряная оспа и иные.
- Острые и подострые инфекционные процессы: бактериальные, вирусные или грибковые.
- Хронические инфекции. Для латентных заболеваний типично минимальное периодическое повышение показателей.
- Хирургические патологии: аппендицит, нарушения целостности внутренних органов, острые гнойно-септические воспаления. В подобных случаях уровни нейтрофилов могут зашкаливать. Но при оценке тяжести состояния отталкиваться только от степени повышения показателя нельзя, это обманчивые данные.
- Некроз тканей: цирроз, гангрена, панкреатит с отмиранием тканей органа и аналогичные опасные состояния.
- Аутоиммунные патологии: ревматизм, ревматоидный артрит, васкулит и еще десятки вариантов.
- Злокачественные опухоли. Нейтрофилы не всегда реагируют на рак. Наиболее часто показатель растет при неоплазиях кишечника, яичников, молочных желез и легких. Изменения лабораторной картины происходят постепенно, по мере прогрессирования патологического процесса.
- Злокачественные заболевания крови: неходжкинские и ходжкинские лимфомы, лейкозы. Для оценки тяжести состояния врачи оценивают общую лейкоцитарную формулу. На фоне таких сложных заболеваний меняются уровни не только нейтрофилов, но и остальных белых телец.
На долю этих групп причин приходится до 95% всех клинических случаев. Но есть и менее распространенные факторы развития нейтрофилеза: гормональные отклонения, острые интоксикации организма, анемии, некоторые варианты медикаментозной терапии.
При проведении диагностики врач исключает естественные факторы и погрешности, и только потом берется за полноценную диагностику, поиск патологической причины отклонения.
Причины понижения показателя
Падение уровня нейтрофилов или нейтропения встречается реже. В числе причин подобного состояния:
- Тяжелые аутоиммунные заболевания.
- Острые выраженные инфекции.
- Запущенные или агрессивно текущие воспалительные заболевания внутренних органов.
Во всех трех случаях непосредственной причиной снижения показателя становится истощение первичного звена иммунной системы. Клетки гибнут быстрее, чем организм может их синтезировать и восполнить недостаток. Пытаясь компенсировать дефицит, костный мозг выпускает незрелые формы клеток в кровеносное русло. Значительно повышается уровень палочкоядерных нейтрофилов.
Другие причины нейтропении:
- Острые лейкозы.
- Лучевая болезнь.
- Наследственные особенности организма.
- Прием некоторых препаратов: сахароснижающих, противовоспалительных, антиаритмических и ряда других.
- Химио- и лучевая терапия по причине угнетения работы костного мозга.
Точную информацию можно получить только после тщательной диагностики.
К какому врачу нужно обращаться
При развитии нейтрофилеза или нейтропении нужна помощь терапевта. После первичного обследования требуется подробная оценка клинической ситуации под контролем профильного специалиста: гематолога, онколога, ревматолога и пр.
Зачем нужна лейкоцитарная формула крови?
Лейкоцитарная формула представляет собой процентное соотношение лейкоцитов в сыворотке крови (эозинофилов, нейтрофилов, лимфоцитов, базофилов, моноцитов). Этот анализ позволяет определить текущее состояние иммунной системы, выявить воспалительные процессы в организме пациента и определить этиологию аллергии.
Известно, что лейкоциты защищают организм человека от опасных микроорганизмов. Одна из главных задач лейкоцитов — разрушение инородных частиц. Если в организме пациента происходит воспалительный процесс, он сразу же отражается на формуле лейкоцитов.
При изменении показателей лейкоцитов в крови необходимо определить, в какую сторону происходит отклонение. Данное исследование поможет быстрее найти проблему и поставить диагноз. Однако следует принять во внимание, что изменения в показателях крови без углубленной диагностики не являются характерным и конечным признаком для постановки диагноза.
Когда назначают анализ?
Клинический анализ крови с лейкоцитарной формулой показан пациентам с различными патологиями. Он позволяет оценить состояние здоровья человека при комплексной и своевременной диагностике заболеваний, в том числе протекающих в скрытой форме.
Показаниями к клиническому анализу крови с лейкоцитарной формулой являются:
- диспансеризация или плановое медицинское обследование;
- подготовка к хирургическому лечению;
- инфекция или подозрение на инфекцию;
- подозрение на воспаление или паразитарную инвазию в организме пациента;
- аллергические реакции;
- назначение определенных лекарств;
- мониторинг эффективности лечения.
Перед сдачей капиллярной крови рекомендуется не употреблять алкоголь в течение дня, не есть в течение 2–3 часов, не курить в течение 30 минут и избегать стрессов и чрезмерных физических нагрузок.
Что такое лейкоциты?
Лейкоциты — это клетки, которые в очень больших количествах содержатся в крови и почти во всех тканях. Их основная функция — защитная и иммунная. Однако они не смогли бы в полной мере выполнять эти функции, если бы не были разделены на несколько разновидностей внутри своей группы, каждая из которых играет свою особую роль.
Основных разновидностей лейкоцитов в крови пять. Они определяются в анализах в виде лейкоцитарной формулы, поэтому уровень лейкоцитов в крови оценивается не только в целом. Всегда подсчитывается еще и содержание этих клеток. К ним относятся:
- нейтрофилы;
- лимфоциты;
- моноциты;
- эозинофилы;
- базофилы.
У них разные функции, но они работают вместе, влияют друг на друга, передают информацию между собой и другое. Высокие или низкие лейкоциты в крови, принадлежащие к определенному типу, указывают на различные заболевания, поэтому определение их количества очень важно в медицинской практике.
Норма у беременных женщин
|
Триместр |
Количество белых кровяных |
|---|---|
|
первый |
4–9 |
|
второй |
4–10 |
|
третий |
14–12 |
Норма у женщин
|
Возраст |
Количество лейкоцитов (*109) |
|---|---|
|
до 16 лет |
4,5–12,5 |
|
до 20 лет |
4,2–10,5 |
|
от 21 года |
4–9,0 |
Норма у мужчин
|
Возраст мужчины |
Количество лейкоцитов (*109) |
|---|---|
|
12–18 лет |
3,5–8 |
|
18–25 лет |
4–9 |
|
25–40 лет |
4–8 |
|
Старше 40 лет |
3–9 |
Норма у детей
|
Возраст |
Количество лейкоцитов (*109) |
|---|---|
|
новорожденный |
10–30 |
|
с пятого дня жизни |
9–15 |
|
с десятого дня жизни до месяца |
8,5–14 |
|
от месяца до года |
8–12 |
|
от года до пяти лет |
7–11 |
|
от 5 до 15 лет |
6–10 |
|
старше 15 лет |
5–9 |
Лейкоцитарная формула:
|
Показатель |
× 10х9/л |
соотношение, % |
|
|---|---|---|---|
|
Нейтрофилы |
сегментоядерные |
2,1–5,4 |
43–71 |
|
палочкоядерные |
0,4–0,3 |
1–5 |
|
|
Базофилы |
до 0,063 |
до 1 |
|
|
Эозинофилы |
0,02–0,3 |
0,5–5 |
|
|
Лимфоциты |
1,1–3,1 |
17–38 |
|
|
Моноциты |
0,08–0,5 |
3–12 |
Нейтрофилы
Нейтрофилы происходят из красного костного мозга, они образуются из одной стволовой клетки, которая является предком всех форменных элементов крови. Однако стволовые клетки не сразу превращаются в нейтрофилы. Между этими двумя формами есть несколько стадий, несколько промежуточных форм.
Всего существует 6 разновидностей нейтрофилов:
- миелобласты;
- промиелоциты;
- миелоциты;
- метамиелоциты;
- палочкоядерные нейтрофилы;
- сегментоядерные нейтрофилы.
Больше всего в крови последних. Они присутствуют в количестве 40–75 % от общего количества лейкоцитов. Значительно меньше количество палочковидных нейтрофилов, их может быть 1–6 %. Число молодых клеток не достигает 1 %.
Лимфоциты
Норма лимфоцитов составляет 20–40 % всех присутствующих в ней лейкоцитов. Большинство из них образуется в красном костном мозге. Некоторые лимфоциты рождаются в других органах иммунной системы, таких как тимус. В этом случае они происходят из лимфоидной ткани.
Моноциты
Моноциты — это клетки иммунной системы, которые одними из первых реагируют на проникновение агрессоров в организм. Если силы местного иммунитета не смогли сдержать атаку бактерий, грибков или вирусов, то именно моноциты первыми бросаются защищать здоровье.
Моноциты образуются в красном костном мозге и выделяются в кровь. Там они начинают активно функционировать, но это длится недолго, всего 2-3 дня. Затем, используя свою способность двигаться, они выходят за пределы сосудов через специальные небольшие поры между клетками и проникают в ткани. Там моноциты немного меняют свою структуру и превращаются в макрофаги — более эффективные фагоциты.
Эозинофилы
Эозинофилы — это небольшое количество лейкоцитов, которые содержатся в крови и тканях человека. Они являются незаменимым элементом, обуславливающим иммунитет.
Как и другие лейкоциты, они образуются из костного мозга, и их прародителем является одна стволовая клетка. Норма составляет 1–4 %.
В общей сложности эозинофилы живут около 12 дней, но не проводят все это время в кровотоке. После 3-4 дней созревания они попадают в кровоток и остаются там всего 6–12 часов. Затем они переходят в ткани и накапливаются в особенно больших количествах в легких, под слизистой оболочкой пищеварительного тракта, в коже.
Когда количество эозинофилов увеличивается, это состояние называется эозинофилия, а обратное изменение — эозинопения. Как правило, яркие сдвиги являются симптомами заболеваний, но некоторые физиологические колебания их количества возможны в пределах нормы. Например, увеличение и уменьшение эозинофилов может наблюдаться в зависимости от времени суток, ночью их обычно больше всего в крови.
Базофилы
Базофилы — это гранулоциты, которые распределяются в периферической крови. Они вырабатываются в костном мозге и высвобождаются в сыворотку крови, после чего оседают в тканях. Жизненный цикл базофила составляет около 7–12 дней. В норме относительное количество базофилов в крови не должно превышать 1 %.
Лейкоцитарная формула крови: расшифровка результатов
Повышение показателей
Повышение нейтрофилов в крови происходит во время инфекционных заболеваний и во время некоторых специфических состояний пациента. Например, при острых инфекционных заболеваниях, кандидозах, ревматизме, опухолевых процессах, отравлении свинцом или ртутью, во время сахарного диабета. Также на увеличение числа нейтрофилов могут влиять состояния, не связанные с заболеваниями, например: сильные физические нагрузки, стрессовые ситуации, перегрев или переохлаждение.
Увеличение количества лимфоцитов говорит о наличии инфекционного заболевания, патологии крови, отравлении свинцом или мышьяком. Некоторые лекарственные средства могу влиять на увеличение лимфоцитов.
Перенесенное инфекционное заболевание влияет на повышение моноцитов. Моноциты увеличиваются при аутоиммунных заболеваниях, при наличии онкологических заболеваний, во время отравления углеродом и фосфором.
Увеличение эозинофилов происходит в ответ на аллергические реакции, при приеме некоторых антибиотиков, лекарственных средств от туберкулеза и судорожных состояний. Также изменять показатели могут паразитарные инфекции, заболевания кожи и органов дыхания, острое течение инфекционного заболевания.
Базофилы в крови повышаются во время гриппа, ветряной оспы, при туберкулезе, при аллергических реакциях, язвенном колите из-за повышенной чувствительности к любой пище, а также увеличение может указывать на наличие раковых опухолей в организме.
Снижение показателей
При уменьшении числа нейтрофилов врач может предположить наличие у пациента инфекционного заболевания, повышенной чувствительности к лекарственным средствам, анемии и анафилактического шока.
Лимфоциты снижаются в условиях иммунодефицита, острых воспалительных процессов в организме, почечной недостаточности и системной красной волчанки.
Снижение моноцитов происходит во время онкогематологических заболеваний, гнойных инфекций и апластической анемии, применения определенных препаратов и в состоянии сильного шока.
На снижение эозинофилов влияет тяжелая гнойная инфекция и отравление тяжелыми металлами.
Беременность, сильный стресс и период овуляции могут быть естественной причиной снижения базофилов. Патологические причины включают инфекционные заболевания и синдром Кушинга.
Что значит сдвиг лейкоцитарной формулы влево и вправо?
Нейтрофилы формируют антибактериальную и противогрибковую защиту организма, и когда определенный микроб попадает в организм, количество нейтрофилов увеличивается. В этом случае изменяется не только их общее количество, но и количество отдельных форм этих клеток.
Цепочка нейтрофилов, расположенных по созреванию:
Юные — палочкоядерные — сегментоядерные.
Сдвиг формулы влево — это увеличение количества молодых клеток, а сдвиг вправо — это увеличение количества старых клеток.
Причины сдвига лейкоцитарной формулы
В медицинской практике чаще случается сдвиг влево. На это влияет наличие в организме острой бактериальной или грибковой инфекции. Костный мозг мобилизуется для защиты организма и начинает интенсивно вырабатывать нейтрофилы. Они начинают борьбу с инфекцией и погибают в процессе. На смену зрелым клеткам вырабатываются молодые. В определенный момент количество молодых клеток превышает число зрелых.
Повышение сегментоядерных нейтрофилов приводит к смещению лейкоцитарной формулы вправо. Это происходит не только на фоне увеличения, но еще чаще при уменьшении количества лейкоцитов. Этому способствуют длительные хронические инфекции, при которых запасы костного мозга истощаются и молодые формы клеток перестают формироваться. Отравление, облучение, химиотерапия и лучевая терапия, при которых также подавляется костный мозг, могут привести к правильному сдвигу.
Для предотвращения изменения числа лейкоцитов и изменений в лейкоцитарной формуле необходимо следить за своим здоровьем. Для поддержания работы иммунитета стоит заниматься спортом, соблюдать режим труда и отдыха, правильно питаться и избегать стрессовых ситуаций. Также не стоит забывать о прохождении планового осмотра у терапевта.
Лейкоцитарная формула, микроскопия лейкоцитов, пять фракций лейкоцитов, дифференцировка лейкоцитов — в назначениях врача можно встретить много названий одного и того же. Где ее найти и как расшифровать?
Что такое лейкоциты?
Лейкоциты (белые клетки крови) — это большая группа клеток крови. Их основная цель — защита организма от инфекций. Все лейкоциты — это часть иммунитета, они участвуют в аллергических, аутоиммунных, опухолевых процессах. Каждый тип лейкоцитов выполняет свою роль и важен для организма.
Общий анализ крови без лейкоцитарной формулы говорит только об общем содержании лейкоцитов и не позволяет выявить за счет какого типа лейкоцитов идет повышение (лейкоцитоз) или снижение (лейкопения) белых клеток крови. Лейкоцитарная формула определяет пять типов лейкоцитов и оценивается в развернутом общем анализе крови. Чтобы расшифровать лейкоцитарную формулу нужно оценить содержание каждого типа лейкоцитов и их соотношение между собой.
Лейкоцитарную формулу подсчитывает автоматический анализатор крови. Принимая содержание всех лейкоцитов за 100%, он выдает процент (%) содержания каждого типа белых клеток крови. Также автоматически измеряет их содержание в объеме крови (на литр). Иногда требуется “ручной подсчет” и визуальная оценка мазка крови под микроскопом. Например, когда лейкоцитарная формула изменена, есть странные или незрелые клетки, есть признаки анемии или снижения тромбоцитов в общем анализе крови. В этом случае можно увидеть только процентное соотношение лейкоцитарной формулы.
Гранулоциты — ударные силы
Самая большая часть лейкоцитов представлена клетками гранулоцитами. Свое название они получили из-за наличия включений (гранул). Гранулы содержат химические иммунные вещества. В лейкоцитарной формуле можно увидеть три вида гранулоцитов: нейтрофилы, эозинофилы, базофилы. Они различаются особенностями строения ядра и окраски гранул разными красителями. Гранулоциты важны в развитии воспаления и иммунной защите организма. Они способны к поглощению и перевариванию белков и химических веществ. Все гранулоциты созревают в костном мозге, сохраняя там запас зрелых клеток на 3-4 дня. В крови гранулоциты циркулируют не больше 6 часов, уходя в ткани, где и выполняют свою функцию.
Нейтрофилы составляют наибольшее количество циркулирующих в крови лейкоцитов. Ежедневно в кровоток поступает 1010 нейтрофилов. Нейтрофилез (увеличение количества нейтрофилов в крови) — показатель бактериальной инфекции. Чем тяжелее инфекция, тем больше нейтрофилов выходит на борьбу. Из-за их низкой продолжительности жизни (около 4-х дней) в кровь начинают поступать более юные, еще не созревшие формы клеток (палочкоядерные, метамиелоциты и другие). Врачи называют это “сдвигом лейкоцитарной формулы влево”. Когда нейтрофилов в крови очень мало (нейтропения), организм не защищен от инфекций.
Эозинофилы в крови составляют не более 5% от общего количества лейкоцитов. Их концентрация колеблется в течение суток из-за воздействия гормонов надпочечников. Утром она максимальная. Накапливаются они в подслизистом слое желудочно-кишечного тракта. Эозинофилия (повышение эозинофлов в крови) возникает при паразитарных инфекциях, аллергических и аутоиммунных процессах.
Базофилы составляют наименьшее количество лейкоцитов в крови (менее 1%) и участвуют в аллергических реакциях, выделяя гистамин. Это вещество виновно в спазме бронхов, зуде, отеке, покраснении. В зависимости от того, куда базофилы попали, будут проявления аллергических реакций: приступ бронхиальной астмы, сыпь на коже, крапивница, отек Квинке (отек гортани).
Моноциты — тканевые охотники
Второе звено лейкоцитов — моноциты. В костном мозге, образовавшись за 5 дней, они не формируют запас. В крови моноциты составляют около 10% массы лейкоцитов, быстро уходя в ткани. Тканевые макрофаги, а именно так уже будут называться моноциты, преимущественно содержатся в печени, селезенке, легких. Их продолжительность жизни очень большая (60 дней). Они главные охотники иммунной системы, т.к. поглощают и перерабатывают тысячи чужеродных белков, делая из них доступные иммунным клеткам антигены.
Моноцитоз (повышение моноцитов в крови) связан с хроническими инфекциями, а также с инфекциями, возбудители которых прячутся в клетках организма (вирусы, хламидии, микоплазмы).
Лимфоциты — надежные защитники
Переработанные моноцитами-макрофагами и другими иммунными клетками антигены привлекают лимфоциты. Лимфоциты обеспечивают приобретенный иммунитет, производя антитела и клетки-памяти для защиты от повторной инфекции.
Лимфоциты образуются в костном мозге, циркулируют как в крови, так и в лимфатической системе. Важными органами созревания клеток являются тимус (вилочковая железа) и лимфоузлы. Лимфоциты выполняют разную иммунную работу, представляя вторую по численности группу лейкоцитов. Есть особенное исследование крови (иммунофенотипирование) позволяющее определить разные виды лимфоцитов. Это бывает важно при заболеваниях иммунной системы, ВИЧ-инфекции и др.
В лейкоцитарной формуле важны как повышение лимфоцитов (лимфоцитоз) — больше характерен для вирусных инфекций, так и лимфопения (снижение их количества). Нехватка лимфоцитов снижает защитные силы организма и наблюдается при иммунодефицитах (в том числе ВИЧ-инфекции).
В лаборатории Lab4U можно сдать со скидкой 50%:
- Общий анализ крови с лейкоцитарной формулой (автоматический подсчет)
- Общий анализ крови с микроскопией (подсчет лейкоцитарной формулы вручную)











