Сказать, что лучше ректороманоскопия (сокращенно РРС) или колоноскопия, невозможно. Оба метода высокоинформативны, но назначаются по различным показаниям. В то же время, они имеют много сходных моментов: в подготовке, в проведении и диагностике.
Врач должен объяснить пациенту, в чем разница между ректороманоскопией и колоноскопией. Он же определяет, какой способ назначить.
Что такое ректороманоскопия и колоноскопия
Колоноскопией в обиходе называют диагностику прямой кишки с помощью гибкой трубки-зонда. На деле это общее понятие нескольких методов исследований, которые отличаются между собой:
- ректосигмоколоноскопия – обследование всего кишечника, исключая тонкий;
- ректороманоскопия или ректоскопия – это исследование прямой кишки на глубину 30 см;
- ректосигмоскопия – осмотр прямой и сигмовидной кишки.
Так как привычнее под колоноскопией понимать способ визуальной диагностики с возможностью забора биопсийного материала и малых оперативных вмешательств, в дальнейшем термин будет использоваться в этом значении.
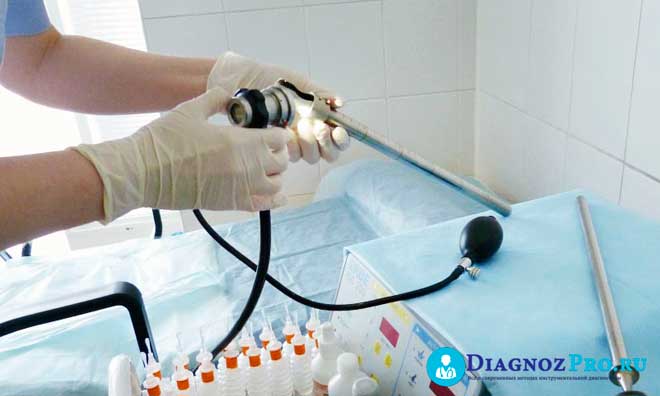
Основное отличие колоноскопии и РРС – глубина обследования. При помощи ректороманоскопии возможно обследовать лишь 25 – 30 см прямой кишки. Оборудование представляет собой длинную полую трубку, которую врач вводит в анус пациента и осматривает его стенки. При этом невозможно провести лечебные манипуляции.
Ректороманоскопия позволяет получить информацию о:
- состоянии слизистой прямой кишки;
- наличии патологий: изъязвлений, эрозий, участков кровотечения;
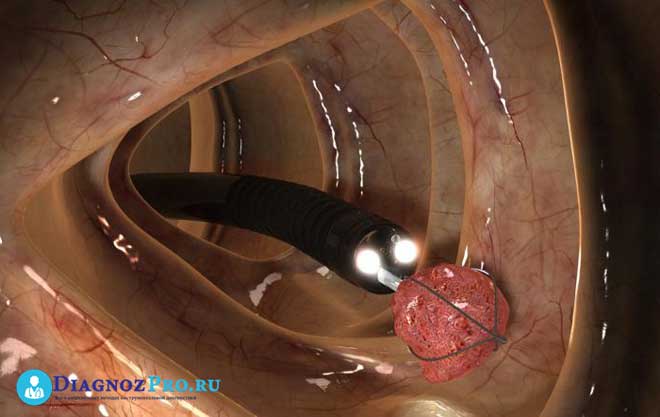
- присутствии полипов, кист, опухолей;
- язвенном колите или болезни Крона.
Колоноскоп – это длинная гибкая трубка (до 165 см). Его отличительные особенности – наличие камеры, системы подачи воздуха, щипцов для забора биопсийного материала, удаления новообразований и коагуляции (прижигания).
Колоноскопия отличается от РРС преимущественно глубиной обследования, так как с помощью колоноскопа осматривают все отделы толстого и часть тонкого кишечника. Параллельно можно выполнить малоинвазивные оперативные вмешательства.
Различия в подготовке к проведению
Определить, что лучше — ректороманоскопия или колоноскопия — невозможно. Диагностические способы используются с различными целями. Пациенты часто предпочитают РРС, так как к ней проще подготовиться. Необходимо только:
- исключить тяжелую пищу накануне исследования;
- поужинать не позже 6 вечера, перед процедурой не кушать;
- сделать очищающую клизму.
Подготовка к другому обследованию более сложная. Она включает:
- ограничения в рационе за 3 – 4 дня до манипуляции – диета должна быть особенной, состоять только из легкоусвояемых полужидких продуктов, которые не вызывают газообразования;
- очистительные мероприятия – принимают сильнодействующие слабительные препараты («Фортранс» и аналоги), чтобы вывести каловые массы из кишечника;
- разгрузочный день накануне мероприятия – ранний легкий ужин из жидких блюд, отказ от завтрака и любых напитков в день процедуры.
Ректороманоскопия и колоноскопия требует почти одинаковой подготовки. Поэтому этот критерий не является ключевым при выборе диагностического метода.
Чем отличается ход манипуляций
| Особенности проведения | Ректороманоскопия | Колоноскопия |
| Позиция пациента во время обследования | Коленно-локтевая. | На левом боку. |
| Необходимость в анестезии | Не требует обезболивания. | По показаниям или по желанию пациента делают общий наркоз или седацию. |
| Время проведения | 10 – 15 минут. | От 30 минут до полутора часов, в зависимости от необходимости в дополнительных манипуляциях. |
| Ход процедуры | Нет. | Есть. |
| Возможность оперативного вмешательства | Врач расширяет анальное отверстие анаскопом, вводит ректороманоскоп, осматривает прямую и сигмовидную кишку. | Анальный проход смазывают анестетиком, вводят гибкий эндоскоп внутрь и продвигают его дальше. На сгибах медсестра давит на живот больного, а чтобы расширить сомкнутые стенки, доктор подает воздух. |
Как проходит осмотр Визуально, без дополнительной аппаратуры. Видеокамера отправляет изображение на монитор.
Показания и противопоказания в обоих методах исследования
Ректороманоскопия и колоноскопия имеют свои показания и ограничения. Первый метод щадящий, поэтому может заменять более сложное исследование.
РРС проводят при:
- кровотечениях из прямой кишки;
- частых диареях или запорах невыявленной этиологии;
- необоснованной потере веса;
- болях в области ануса или внизу живота;
- наличии патологических примесей в кале – гное, крови;
- подозрении на онкологию, простатит, геморрой.
Выделяют следующие противопоказания к ректороманоскопии:
- перитонит;
- обильные кровотечения;
- сужение просвета стенок кишечника;
- трещины и воспаления в анальной зоне;
- сердечная и легочная недостаточность;
- патологии кишечника в острой стадии.
Важно! Все противопоказания к ректороманоскопии относительные. Процедуру проводят после их устранения. Если здоровье больного находится под угрозой, врач назначает экстренное исследование, несмотря на возможные осложнения.
Колоноскопию назначают при:
- доброкачественных или злокачественных новообразованиях в кишечнике;
- болезни Крона;
- полипозе;
- колите;
- проблемах с дефекацией любого характера;
- снижении гемоглобина и свертываемости крови невыясненного характера;
- любых болезненных ощущениях внизу живота.
Запрещено проводить обследование, если у пациента диагностированы:
- острые инфекционные заболевания;
- пониженная свертываемость крови;
- перитонит;
- заболевания сердечно-сосудистой и дыхательной систем в острой стадии;
- почечная и печеночная недостаточность;
- перфорация стенок кишечника;
- пупочные грыжи;
- ослабленное или шоковое состояние организма;
- беременность.
Дополнительная информация! Менструация не является запретом к проведению эндоскопических обследований. Однако во время месячных процедуру предпочитают отложить по эстетическим соображениям и из-за болезненности.
В чем разница ректороманоскопии и колоноскопии
Колоноскопия или ректороманоскопия назначаются по разным показаниям. Пациент не может выбирать, какую манипуляцию провести. Только врач определяет целесообразность применения каждой процедуры.
Так как ректороманоскопия менее дискомфортна и безболезненна, проктолог может вначале назначить ее, чтобы выявить заболевания в нижних отделах кишечника. Если исследование не даст результата, проведут колоноскопию.
Ключевые отличия колоноскопии и ректороманоскопии заключаются в:
- Исследуемых участках. Во время проведения РРС обследуют нижние отделы кишечника на глубину до 35 см. С помощью колоноскопии выявляют отклонения от нормального состояния всего толстого, прямого, сигмовидного и части тонкого кишечника.
- Возможности дополнительных манипуляций. Основной момент, в чем заключается разница между способами. Ректоскопия обычно включает только осмотр, лишь иногда удаляют полипы при помощи электропетли. Колоноскоп же оборудован инструментарием для прижигания кровоточащих участков, взятия тканей на гистологию, экстракцию новообразований.
- Болезненности. Ректороманоскопия сопровождается незначительным дискомфортом, колоноскопия – сильными неприятными ощущениями. Последняя часто проводится под наркозом или седацией.
- Способом осмотра. При РРС эндоскопист осматривает стенки визуально, без применения видеоприборов. При другом методе изображение передается на экран через микрокамеру, можно делать видеозапись процесса или снимки.
- Трудностью подготовки. Здесь есть некая схожесть. В обоих случаях надо очистить кишечник. Однако для ректоскопии достаточно, чтобы каловые массы отсутствовали только в нижних отделах, а при колоноскопии кишка должна быть чистой по всей длине.
- Временем проведения. РРС занимает до 15 минут, колоноскопия – от получаса до полутора часов.
- Стоимостью. Цена на ректоскопию стартует от 1 000 рублей в московских клиниках. За колоноскопию придется заплатить от 4 500 рублей без учета анестезии.
Несмотря на то, что колоноскопия более информативнее, нельзя утверждать, что она превосходит ректороманоскопию. У диагностических способов разные показания для проведения. Так, если проблема локализируется в нижнем отделе толстого кишечника, предпочитают более комфортную и дешевую РРС. Только если патология находится выше или необходимо провести незначительные хирургические вмешательства, назначают колоноскопию. А когда обе процедуры противопоказаны, приходится прибегать к использованию других методов – виртуальной эндоскопии, компьютерной томографии или магниторезонансной терапии.
From Wikipedia, the free encyclopedia
| Sigmoidoscopy | |
|---|---|
 |
|
| ICD-10-PCS | 0DBN8ZX (with biopsy) |
| MeSH | D012812 |
| OPS-301 code | 1-651 |
| MedlinePlus | 003885 |
|
[edit on Wikidata] |
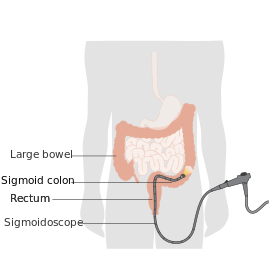
Sigmoidoscopy (from the Greek term for letter «s/ς» + «eidos» + «scopy»: namely, to look inside an «s»/»ς»-like object) is the minimally invasive medical examination of the large intestine from the rectum through to the nearest part of the colon, the sigmoid colon. There are two types of sigmoidoscopy: flexible sigmoidoscopy, which uses a flexible endoscope, and rigid sigmoidoscopy, which uses a rigid device. Flexible sigmoidoscopy is generally the preferred procedure. A sigmoidoscopy is similar to, but not the same as, a colonoscopy. A sigmoidoscopy only examines up to the sigmoid, the most distal part of the colon, while colonoscopy examines the whole large bowel.
Flexible sigmoidoscopy[edit]
Flexible sigmoidoscopy enables the physician to look at the inside of the large intestine from the rectum to the left side of the colon, called the sigmoid. Physicians may use the procedure to find the cause of diarrhea, abdominal pain, or constipation. They also use it to look for benign and malignant polyps, as well as early signs of cancer in the descending colon and rectum.[1] With flexible sigmoidoscopy, the physician can see intestinal bleeding, inflammation, abnormal growths, and ulcers in the descending colon and rectum. Flexible sigmoidoscopy is not sufficient to detect polyps or cancer in the ascending or transverse colon (two-thirds of the colon). However, although in absolute terms only a relatively small section of the large intestine can be examined using sigmoidoscopy, the sites which can be observed represent areas which are most frequently affected by diseases such as colorectal cancer, for example the rectum.
For the procedure, the patient must lie on their side on the examining table. The physician inserts a short, flexible, lit tube into the rectum and slowly guides it into the colon. The tube is called a sigmoidoscope. The scope transmits an image of the inside of the rectum and colon, so the physician can carefully examine the lining of these organs. The scope also blows air into these organs, which inflates them in order to help the physician see better.
If anything unusual is in the rectum or colon, like a polyp or inflamed tissue, the physician can remove a piece of it using instruments inserted into the scope. The physician will send that piece of tissue (biopsy) to the lab for testing.
Bleeding and puncture of the colon are possible complications of sigmoidoscopy. However, such complications are uncommon.
Flexible sigmoidoscopy takes 10 to 20 minutes. During the procedure, the patient might feel pressure and slight cramping in the lower abdomen, but the patient will feel better afterward when the air leaves the colon.
Preparation[edit]
The colon and rectum must be completely empty for flexible sigmoidoscopy to be thorough and safe, thus the patient must drink only clear liquids for 12 to 24 hours beforehand. This includes bouillon or broth, gelatin, strained fruit juice, water, plain coffee, plain tea, or diet soft drinks.
The night before or right before the procedure, the patient receives a laxative (e.g. macrogol, lactulose etc.) and/or an enema, which is a liquid solution that washes out the intestines.
No sedation is required during this procedure as long as the examination does not exceed the level of the splenic flexure.
Rigid sigmoidoscopy[edit]
Rigid sigmoidoscopy may be useful in ano-rectal diseases such as bleeding per rectum or inflammatory rectal disease, particularly in the general practice and pediatrics.
For performing the examination, the patient must lie on the left side, in the so-called Sims’ position. The bowels are previously emptied with a suppository, and a digital rectal examination is first performed. The sigmoidoscope is lubricated and inserted with obturator in general direction of the navel. The direction is then changed and the obturator is removed so that the physician may penetrate further with direct vision. A bellows is used to insufflate air to distend the rectum. Lateral movements of the sigmoidoscope’s tip negotiate the Houston valve and the recto-sigmoid junction.
Benefits[edit]
Several studies have shown the potential benefits of sigmoidoscopy in detecting colorectal cancer.
In a 2009 Norwegian study, results were somewhat inconclusive at seven years.[2]
We found a trend towards reduced mortality from colorectal cancer for both total colorectal cancer mortality (27% reduction) and rectosigmoidal cancer mortality (37%), but this was not statistically significant in intention to screen analysis. Corresponding reductions in mortality among attenders (that is, the people actually screened, instead of just the ones in the group to be screened—this data set may include selection bias) were 59% and 76%, both statistically significant compared with the control group[.][2]
The study saw no detectable difference in all-cause mortality.
A 2010 British study[3] showed sigmoidoscopy reduced «overall colorectal cancer incidence and mortality by 31 percent», and «incidence of cancer in just the lower part of the colon (or distal colon) was reduced by approximately 50 percent for those who underwent screening compared with those in the control group.»[4]
Overall colon-cancer mortality was reduced by 43% (thus preventing one cancer per 200 screenings, and one cancer death per 500 screenings). The study also showed that the effect was persistent—a single sigmoidoscopy reduced cancer rates for the length of the 11-year study.
Risks[edit]
Although generally considered quite safe, sigmoidoscopy does carry the very rare possibility of tearing of the intestinal wall by the instrument, which could require immediate surgery to repair the tear; in addition, removal of a polyp may sometimes lead to localized bleeding which is resistant to cauterization by the instrument and must be stopped by surgical intervention.[5]
See also[edit]
- Colonoscopy
Notes[edit]
- ^ Zuber, T. J. (2001). «Flexible Sigmoidoscopy». American Family Physician. 63 (7): 1375–80, 1383–8. PMID 11310651. Retrieved 2020-07-28.
- ^ a b Hoff, G.; Grotmol, T.; Skovlund, E.; Bretthauer, M.; Norwegian Colorectal Cancer Prevention Study Group (2009). «Risk of colorectal cancer seven years after flexible sigmoidoscopy screening: Randomised controlled trial». BMJ. 338: b1846. doi:10.1136/bmj.b1846. PMC 2688666. PMID 19483252.
- ^ Atkin, WS; Edwards, R; Kralj-Hans, I; Wooldrage, K; Hart, AR; Northover, JM; Parkin, DM; Wardle, J; et al. (2010). «Once-only flexible sigmoidoscopy screening in prevention of colorectal cancer: A multicentre randomised controlled trial». The Lancet. 375 (9726): 1624–33. doi:10.1016/S0140-6736(10)60551-X. PMID 20430429. S2CID 15194212.
- ^ NCI summary Archived 2011-06-07 at the Wayback Machine (accessed June 1, 2011)
- ^ Adebogun, Akeem O.; Berg, Christine D.; Laiyemo, Adeyinka O. (August 2012). «Concerns and challenges in flexible sigmoidoscopy screening». Colorectal Cancer. 1 (4): 309–319. doi:10.2217/crc.12.33. ISSN 1758-194X. PMC 4108216. PMID 25067924.
References[edit]
- Flexible Sigmoidoscopy. National Digestive Diseases Information Clearinghouse. National Institute for Digestive and Kidney Diseases. Public domain text used as source for this article.
- Rigid Sigmoidoscopy. The Wales Day Centre.
External links[edit]
- Sigmoidoscopy Patient Experiences
- Flexible Sigmoidoscopy — NIH
From Wikipedia, the free encyclopedia
| Sigmoidoscopy | |
|---|---|
 |
|
| ICD-10-PCS | 0DBN8ZX (with biopsy) |
| MeSH | D012812 |
| OPS-301 code | 1-651 |
| MedlinePlus | 003885 |
|
[edit on Wikidata] |
Sigmoidoscopy (from the Greek term for letter «s/ς» + «eidos» + «scopy»: namely, to look inside an «s»/»ς»-like object) is the minimally invasive medical examination of the large intestine from the rectum through to the nearest part of the colon, the sigmoid colon. There are two types of sigmoidoscopy: flexible sigmoidoscopy, which uses a flexible endoscope, and rigid sigmoidoscopy, which uses a rigid device. Flexible sigmoidoscopy is generally the preferred procedure. A sigmoidoscopy is similar to, but not the same as, a colonoscopy. A sigmoidoscopy only examines up to the sigmoid, the most distal part of the colon, while colonoscopy examines the whole large bowel.
Flexible sigmoidoscopy[edit]
Flexible sigmoidoscopy enables the physician to look at the inside of the large intestine from the rectum to the left side of the colon, called the sigmoid. Physicians may use the procedure to find the cause of diarrhea, abdominal pain, or constipation. They also use it to look for benign and malignant polyps, as well as early signs of cancer in the descending colon and rectum.[1] With flexible sigmoidoscopy, the physician can see intestinal bleeding, inflammation, abnormal growths, and ulcers in the descending colon and rectum. Flexible sigmoidoscopy is not sufficient to detect polyps or cancer in the ascending or transverse colon (two-thirds of the colon). However, although in absolute terms only a relatively small section of the large intestine can be examined using sigmoidoscopy, the sites which can be observed represent areas which are most frequently affected by diseases such as colorectal cancer, for example the rectum.
For the procedure, the patient must lie on their side on the examining table. The physician inserts a short, flexible, lit tube into the rectum and slowly guides it into the colon. The tube is called a sigmoidoscope. The scope transmits an image of the inside of the rectum and colon, so the physician can carefully examine the lining of these organs. The scope also blows air into these organs, which inflates them in order to help the physician see better.
If anything unusual is in the rectum or colon, like a polyp or inflamed tissue, the physician can remove a piece of it using instruments inserted into the scope. The physician will send that piece of tissue (biopsy) to the lab for testing.
Bleeding and puncture of the colon are possible complications of sigmoidoscopy. However, such complications are uncommon.
Flexible sigmoidoscopy takes 10 to 20 minutes. During the procedure, the patient might feel pressure and slight cramping in the lower abdomen, but the patient will feel better afterward when the air leaves the colon.
Preparation[edit]
The colon and rectum must be completely empty for flexible sigmoidoscopy to be thorough and safe, thus the patient must drink only clear liquids for 12 to 24 hours beforehand. This includes bouillon or broth, gelatin, strained fruit juice, water, plain coffee, plain tea, or diet soft drinks.
The night before or right before the procedure, the patient receives a laxative (e.g. macrogol, lactulose etc.) and/or an enema, which is a liquid solution that washes out the intestines.
No sedation is required during this procedure as long as the examination does not exceed the level of the splenic flexure.
Rigid sigmoidoscopy[edit]
Rigid sigmoidoscopy may be useful in ano-rectal diseases such as bleeding per rectum or inflammatory rectal disease, particularly in the general practice and pediatrics.
For performing the examination, the patient must lie on the left side, in the so-called Sims’ position. The bowels are previously emptied with a suppository, and a digital rectal examination is first performed. The sigmoidoscope is lubricated and inserted with obturator in general direction of the navel. The direction is then changed and the obturator is removed so that the physician may penetrate further with direct vision. A bellows is used to insufflate air to distend the rectum. Lateral movements of the sigmoidoscope’s tip negotiate the Houston valve and the recto-sigmoid junction.
Benefits[edit]
Several studies have shown the potential benefits of sigmoidoscopy in detecting colorectal cancer.
In a 2009 Norwegian study, results were somewhat inconclusive at seven years.[2]
We found a trend towards reduced mortality from colorectal cancer for both total colorectal cancer mortality (27% reduction) and rectosigmoidal cancer mortality (37%), but this was not statistically significant in intention to screen analysis. Corresponding reductions in mortality among attenders (that is, the people actually screened, instead of just the ones in the group to be screened—this data set may include selection bias) were 59% and 76%, both statistically significant compared with the control group[.][2]
The study saw no detectable difference in all-cause mortality.
A 2010 British study[3] showed sigmoidoscopy reduced «overall colorectal cancer incidence and mortality by 31 percent», and «incidence of cancer in just the lower part of the colon (or distal colon) was reduced by approximately 50 percent for those who underwent screening compared with those in the control group.»[4]
Overall colon-cancer mortality was reduced by 43% (thus preventing one cancer per 200 screenings, and one cancer death per 500 screenings). The study also showed that the effect was persistent—a single sigmoidoscopy reduced cancer rates for the length of the 11-year study.
Risks[edit]
Although generally considered quite safe, sigmoidoscopy does carry the very rare possibility of tearing of the intestinal wall by the instrument, which could require immediate surgery to repair the tear; in addition, removal of a polyp may sometimes lead to localized bleeding which is resistant to cauterization by the instrument and must be stopped by surgical intervention.[5]
See also[edit]
- Colonoscopy
Notes[edit]
- ^ Zuber, T. J. (2001). «Flexible Sigmoidoscopy». American Family Physician. 63 (7): 1375–80, 1383–8. PMID 11310651. Retrieved 2020-07-28.
- ^ a b Hoff, G.; Grotmol, T.; Skovlund, E.; Bretthauer, M.; Norwegian Colorectal Cancer Prevention Study Group (2009). «Risk of colorectal cancer seven years after flexible sigmoidoscopy screening: Randomised controlled trial». BMJ. 338: b1846. doi:10.1136/bmj.b1846. PMC 2688666. PMID 19483252.
- ^ Atkin, WS; Edwards, R; Kralj-Hans, I; Wooldrage, K; Hart, AR; Northover, JM; Parkin, DM; Wardle, J; et al. (2010). «Once-only flexible sigmoidoscopy screening in prevention of colorectal cancer: A multicentre randomised controlled trial». The Lancet. 375 (9726): 1624–33. doi:10.1016/S0140-6736(10)60551-X. PMID 20430429. S2CID 15194212.
- ^ NCI summary Archived 2011-06-07 at the Wayback Machine (accessed June 1, 2011)
- ^ Adebogun, Akeem O.; Berg, Christine D.; Laiyemo, Adeyinka O. (August 2012). «Concerns and challenges in flexible sigmoidoscopy screening». Colorectal Cancer. 1 (4): 309–319. doi:10.2217/crc.12.33. ISSN 1758-194X. PMC 4108216. PMID 25067924.
References[edit]
- Flexible Sigmoidoscopy. National Digestive Diseases Information Clearinghouse. National Institute for Digestive and Kidney Diseases. Public domain text used as source for this article.
- Rigid Sigmoidoscopy. The Wales Day Centre.
External links[edit]
- Sigmoidoscopy Patient Experiences
- Flexible Sigmoidoscopy — NIH
Что такое ректороманоскопия (RRS, Ректосигмоскопия)?
Ректороманоскопия (RRS) — процедура позволяющая доктору осмотреть слизистую оболочку прямой кишки и часть толстого кишечника при помощи гибкой и тонкой трубки, продвигаемой через анальное отверстие (как правило, на расстояние до 20-30см). Так же данная процедура может называться ректоскопией, РРС или ректосигмоскопией.
Что происходит во время RRS?
В подавляющем большинстве случаев RRS хорошо переносится пациентами. Больные иногда ощущают давление, вздутие или тяжесть в животе во время проведения процедуры. Пациент будет находиться в положении лежа на спине или на боку, пока доктор будет продвигать эндоскоп по прямой кишке, во время извлечения инструмента доктор внимательно осматривает слизистую оболочку кишечника.
Что если во время RRS нашли какое то отклонение от нормы?
Если доктор увидел зону, которая нуждается в более детальной оценке, он может взять биопсию (образец ткани) для дальнейшего анализа. Взятие биопсии не вызывает каких либо болевых ощущений или дискомфорта. Биопсии берутся для подтверждения различных диагнозов, и совсем не обязательно, что доктор берет образец ткани для диагностики злокачественного заболевания.
Если доктор находит полип, он так же может взять из него биопсию. Полипы – выросты на слизистой оболочке толстой кишки различных типов и размеров, часто бывают причиной крови в стуле. Полипы известные как “гиперпластические” как правило, не требуют удаления, но доброкачественные полипы известные как “аденомы” имеют незначительный риск канцерогенеза. Вероятнее всего при выявлении мелких аденом или больших полипов доктор может посоветовать Вам выполнить колоноскопию (осмотр всего толстого кишечника).
Что происходит после RRS?
Доктор расскажет Вам о результатах проведенного исследования. После процедуры пациенты могут ощущать незначительное вздутие или тяжесть в животе из-за остатков воздуха, нагнетаемого в толстый кишечник при выполнении процедуры. Эти симптомы исчезают после того как выпускаются газы. После процедуры можно кушать и возобновить свою повседневную активность, если во время процедуры больному не давались релаксанты или седативные препараты.
Какая подготовка необходима для выполнения RRS?
Для уточнения способа подготовки, пожалуйста, свяжитесь со специалистом. Как правило, подготовка состоит из диеты, очистительных клизм или приема слабительных препаратов. Кишечник должен быть полностью очищен для проведения наиболее точного и полноценного исследования, поэтому рекомендуется внимательно выполнять указания врача.
Важное напоминание: Предшествующая информация предназначена только для ознакомительных целей и не в качестве основы для диагностики или лечения. В каждом конкретном случае необходима консультация специалиста.
По всем интересующим вопросам можно получить консультацию по телефонам отделения: +7(499)248-03-15 и +7(499)248-46-16
Единый контактный центр: +7(499)450-88-89

Какие органы исследуются во время ректороманоскопии
Все отделы кишечника расположены в брюшной полости. При жизни общая длина кишечника человека составляет 4 метра, после смерти – 6-8 метров. Форма, размеры и расположение этого органа меняется в течение всей жизни человека, увеличиваются его длина и диаметр просвета.
Содержание:
- Какие органы исследуются во время ректороманоскопии
- Что представляет собой ректороманоскопия
- Кому нельзя назначать процедуру
- Подготовка пациента к исследованию
- Как проводится ректороманоскопия
- Результаты обследования
Анатомически весь кишечник делится на две части: тонкий и толстый. Тонкий кишечник представлен тремя подотделами: двенадцатиперстной, тощей и подвздошной кишками. В этом отделе пищеварительного тракта происходит значительная часть процесса переваривания пищи.
Своё название этот отдел кишечника получил не случайно – во-первых, он имеет более тонкие и менее прочные стенки, чем толстая кишка, во-вторых, диаметр его просвета также меньше, чем просвет толстого отдела кишечника.
Толстый кишечник является отделом, заканчивающим пищеварительный тракт. В нем, большей частью, осуществляется всасывание воды и формирование из оставшегося после переваривания комка каловых масс. Название этого отдела пищеварительного тракта говорит само за себя: его стенки имеют большую толщину, чем стенки тонкого кишечника, вследствие более толстого слоя мышечной и соединительной ткани, а диаметр полости шире диаметра просвета тонкой кишки.

Важнейшими функциями этих внутренних органов являются:
- переваривание пищи: расщепление её, в том числе, путем гидролиза с использованием ферментов поджелудочной железы, всасывание из пищевого комка большинства питательных веществ;
- перемешивание и перемещение кишечного содержимого;
- всасывание воды из кишечного содержимого;
- выведение сформировавшихся каловых масс из организма;
- участие в процессе обмена веществ;
- синтез различных видов гормонов: секретина, панкреозимина, мотилина, нейротензина и других;
- выработка иммуноглобулинов и Т-лимфоцитов – клеток, имеющих важное значение для иммунных процессов.
При проведении ректоскопии обследуются прямая кишка, а также дистальный отдел сигмовидной кишки. Сигмовидная кишка расположена между ободочной и прямой. Анатомически она начинается на уровне верхней апертуры малого таза, далее располагается поперечно направо перед крестцом, изгибается влево и продолжается вниз, где переходит в прямую кишку. Сигмовидной она названа за свою S-образную форму.
В области малого таза находится прямая кишка, в которой накапливаются каловые массы. Она действительно имеет прямую форму, без изгибов и поворотов. Та часть прямой кишки, которая находится непосредственно близко к анальному отверстию, называется заднепроходным каналом. Она имеет более узкий диаметр. Над ней расположена ампулярная часть прямой кишки. Дистальная часть сигмовидной кишки находится над ампулой прямой кишки.
Что представляет собой ректороманоскопия
Ректоскопия – методика эндоскопического исследования нижних отделов кишечника с помощью специального аппарата – ректороманоскопа. Этот тип эндоскопа имеет вид полой трубки, оснащенной устройством подачи воздуха и осветительным прибором. В комплекте к ректороманоскопу обычно идут несколько тубусов различных размеров. Для осмотра слизистых стенок кишечника, к прибору предлагается специализированная оптика. Процедура может проводиться устройством с жёсткой или гибкой трубкой.

Кроме осмотра, эндоскоп такого типа позволяет доктору осуществить некоторые медицинские манипуляции и малоинвазивные хирургические вмешательства:
- взять образцы тканей для биопсии;
- удалить полипы;
- прижечь новообразования;
- удалить инородные предметы;
- произвести коагуляцию сосудов при кровотечениях.
Показаниями к ректороманоскопии являются:
- болезненные ощущения в аноректальной области;
- нарушения стула: запоры, чередующиеся с диареей;
- проблемы с процессом дефекации;
- признаки геморроя, кровотечения из кишечника;
- нетипичные выделения из заднего прохода (в виде гноя, слизи);
- подозрение на наличие новообразований;
- ощущение инородного тела;
- воспалительные заболевания кишечника, хронический геморрой;
- проведение профилактических мероприятий для пациентов старше 40 лет;
- уточнение первичного диагноза, выявление оснований для оперативного вмешательства, контроль эффективности проведенного лечения.
Кому нельзя назначать процедуру
Перед тем, как направить пациента на ректоскопию, лечащий врач (терапевт, онколог, проктолог) должен выяснить у него наличие противопоказаний, при необходимости – направить пациента на прием к коллегам-медикам других направлений, или на сдачу уточняющих анализов.

- наличие кровотечения из прямой кишки;
- острая анальная трещина;
- общее тяжелое состояние, например, если больной подключен к аппаратам поддержания жизнедеятельности;
- сужение диаметра просвета кишки;
- острый воспалительный процесс в брюшной полости, перитонит;
- легочная и сердечная недостаточность;
- острый парапроктит: гнойное воспаление тканей вокруг прямой кишки;
- некоторые психические расстройства.
В таких случаях проведение эндоскопического осмотра следует отложить до момента окончания курса консервативной терапии, направленной на улучшение состояния больного.
Подготовка пациента к исследованию
Специфичность процедуры объясняет наличие специальных требований к подготовке. Пациент за двое суток до назначенной даты начинает выполнять все правила, предписанные доктором. Вся суть подготовки сводится к тому, чтобы очистить исследуемый кишечник от каловых масс, так как они мешают осмотру. Для этого обследуемому предписывается специальная бесшлаковая диета. Все потребляемые продукты должны быть легкоусвояемыми и не содержать грубых пищевых волокон. За 2-3 дня до даты процедуры нужно исключить из меню:
- картофель, макаронные изделия и перловую крупу;
- жирные сорта рыбы и мяса;
- бобовые;
- чёрный хлеб, сдобные кондитерские изделия;
- шоколад;
- орехи;
- приправы, пряности, специи;
- кофе, крепкий чай, алкоголь, газированные напитки, квас, концентрированные соки;
- цельномолочные продукты.

Примерная диета перед ректороманоскопией выглядит так: за два-три дня до процедуры разрешается на завтрак употребить гречневую или овсяную кашу на воде, тост из белого хлеба с нежирным сыром, стакан чая. За час-полтора до обеда пациент выпивает стакан нежирного кефира. В обед можно приготовить некрепкий бульон из нежирного мяса, несколько фрикаделек из телятины или индюшатины, либо запечь нежирную рыбу, и съесть её с маленькой порцией отварного риса, запив всё стаканом осветлённого яблочного сока. В качестве полдника разрешается нежирная творожная запеканка или стакан нежирного йогурта. Ужин должен быть очень легким – например, манная каша на воде или несколько штук галетного печенья со стаканом ряженки.
В день непосредственно перед ректороманоскопией необходима подготовка кишечника максимально лёгкой едой: на завтрак предлагается 1 яйцо всмятку, тост из белого хлеба с нежирным сыром, стакан чая, в обед можно съесть порцию слабого мясного бульона и несколько штук галетного печенья, запив всё компотом или чаем. Ужинать в этот день уже нельзя. До наступления ночи нужно готовиться к очистке кишечника от каловых масс.
Существует два способа очистки:
- механический;
- медикаментозный.
Для первого можно воспользоваться кружкой Эсмарха. Промывание следует провести накануне вечером, и утром сразу перед процедурой. За два часа до постановки клизмы следует принять 150 миллилитров сернокислой магнезии или несколько ложек касторового масла.
Во время процедуры человек лежит на левом боку с согнутыми в коленях ногами. Для процесса понадобится полтора литра кипяченой чистой воды комнатной температуры. Кружку подвешивают на некоторой высоте, выпускают из шланга воздух, наконечник вводится в заднепроходное отверстие. Напор воды регулируется специальным краном на шланге. Чтобы не допустить попадания воздуха, в кружке Эсмарха должно остаться немного воды. Весь введённый объем жидкости нужно удерживать 7-10 минут.
При успешной подготовке, после промывания выходит прозрачная жидкость. Метод запрещён при геморрое, язвах и трещинах.

- Фортранс;
- Флит-фосфо-соду;
- Лавакол;
- Микролакс;
- Дюфалак.
До того, как принимать любое из средств, необходимо посоветоваться с врачом, который будет проводить обследование, так как у препаратов есть особенности применения и противопоказания.
Как проводится ректороманоскопия
Прежде чем приступить к обследованию кишечника, врач проводит опрос больного, и обязательный пальцевый осмотр прямой кишки. Пациенту объясняют технику проведения процедуры, предупреждают о возможном появлении позывов к опорожнению кишечника, а также различных дискомфортных ощущений. Неприятные проявления появляются из-за подачи воздуха в кишку. Могут появиться и спастические сокращения. Всё, что требуется от обследуемого в эти моменты – медленно и глубоко дышать, сосредоточиться именно на дыхании. Обо всём этом доктор рассказывает перед началом осмотра.
Пациент раздевается ниже пояса и занимает соответствующую позу на столе для обследования – коленно-локтевую, или лежа на левом боку с ногами, согнутыми в коленях. Медики говорят о том, что первый вариант более предпочтителен, так как в этом случае эндоскоп легче проходит из прямой кишки в сигмовидную.
Тубус аппарата смазывается вазелином, после чего доктор вводит его в задний проход на 4-5 сантиметров вглубь. После этого обследуемому нужно напрячься, как при дефекации – в этот момент диагност вводит тубус еще глубже. Обтуратор, закрывающий дистальный конец тубуса, снимают, в прибор вставляют специальную оптику. С её помощью врач проводит визуальный осмотр слизистых, понемногу продвигая тубус вперёд или назад, а также аккуратно наклоняя его так, чтобы не травмировать стенки кишки. При этом происходит постепенная подкачка воздуха в кишку через тубус – это позволяет расправить складки кишки.
Если очистка кишечника проведена недостаточно тщательно, и обзору мешают остатки кишечного содержимого, аппарат вынимают, лишнее удаляют стерильным тампоном, после чего процедура начинается сначала. Если же в кишке присутствуют кровь, гной, слизь, их выкачивают специальным электроотсосом. Удаление полипов врач осуществляет, введя в кишку через тубус прибора специальную коагуляционную петлю. Ею срезается новообразование, после чего его извлекают из кишечника и отправляют на гистологическое исследование. Такие манипуляции могут осуществляться с обезболиванием. Пациенту проводят местную анестезию, после чего приступают к удалению образования.
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
После завершения визуального обследования и всех инвазивных процедур, аппарат медленно извлекается из кишки.
Процедура осмотра у детей и беременных женщин
Требования по подготовке ребёнка к ректороманоскопии идентичны с алгоритмом подготовки взрослых. Диагностический осмотр прямой и сигмовидной кишки для детей младшего школьного возраста проводится под общим наркозом. Ректороманоскопы, предназначенные для маленьких пациентов, имеют меньший размер. При сужении заднего прохода, перитоните и воспалительных изменениях в области заднего прохода, процедура не назначается.
Ректороманоскопия у беременных разрешена только в период первого триместра, если её проведение одобрено гинекологом, эндоскопистом и гастроэнтерологом. Совместно эти специалисты решают, превышает ли польза осмотра для матери уровень потенциальной угрозы для плода, и насколько целесообразно её проведение в конкретном случае.
Результаты обследования
Что показывает ректоскопия? Какие патологии можно выявить во время её проведения? После осмотра доктор-эндоскопист приступает к составлению заключения. В процессе процедуры врач может диагностировать аденому простаты у мужчин, эндометриоз прямой кишки у женщин, язвенный колит, внутренний или наружный геморрой, трещины прямой кишки, острый или хронический парапроктит, наличие полипов или злокачественных опухолей, разрастание анального сосочка, анальные свищи или анально-прямокишечный абсцесс. Все обнаруженные патологии он отражает в заключении.
В нормальном состоянии слизистая сигмовидной кишки имеет светло-розовый или оранжевый окрас, в ней присутствуют ямки и полукруглые складки. Оболочка прямой кишки более выраженного красного цвета, так как в ней развита сеть кровеносных сосудов. Между прямой кишкой и анальным каналом слизистая окрашена в багровый цвет. Нижняя часть анального канала в норме серо-коричневого цвета.
Результаты исследования, оформленные в виде медицинского заключения диагноста, пациент передаёт своему лечащему врачу, который направил его на ректоскопию.
Процедура ректороманоскопии, наряду с колоноскопией, аноскопией, ирригоскопией, фиброколоноскопией, представляет собой метод обследования состояния различных частей кишечника. В процессе её проведения, доктор имеет возможность визуально оценить состояние слизистых тканей прямой кишки и дистального отдела сигмовидной. Обе эти кишки относятся к толстому кишечнику, отвечают за всасывание воды и формирование каловых масс. Ректороманоскопия позволяет обнаружить трещины, полипы, опухоли, кровотечения, геморрой и иные патологические состояния этих отделов кишечника, а также сразу провести малоинвазивные хирургические манипуляции для их лечения.
- Источники
- Федоров В. Д., Дульцев Ю. В. – Проктология. – М.: Медицина, 2007, 384 с.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Извозчикова Нина Владиславовна
Специальность: инфекционист, гастроэнтеролог, пульмонолог.
Общий стаж: 35 лет.
Образование: 1975-1982, 1ММИ, сан-гиг, высшая квалификация, врач-инфекционист.
Редактор статьи:
Момот Валентина Яковлевна
Ректороманоскопия – диагностический метод, о котором большинство из нас не слышали. Между тем, этот способ исследования широко используют для диагностики заболеваний мочеполовой сферы, прямой и сигмовидной кишки. Чаще всего диагностическую процедуру назначает врач-проктолог.
Вместе с нашими экспертами мы выяснили, как проводится ректороманоскопия и кому ее назначают. А также узнали о нюансах подготовки к ректороманоскопии – диете, препаратах и очистительных процедурах.
Что такое ректороманоскопия
Ректороманоскопия – это исследование прямой и сигмовидной кишки. Процедуру выполняют с помощью специального аппарата – ректоскопа1. Это трубка или тубус диаметром 1,8–2 см и длиной примерно 35 см с подсветкой, камерой, увеличительной линзой и системой подачи воздуха1. Тубусы делают из разных материалов, но в настоящее время обычно используют одноразовые пластиковые.
Ректоскоп вводят в анальное отверстие пациента, чтобы исследовать состояние слизистой оболочки кишки на глубину приблизительно 30 см. Во время обследования изображение с камеры передается на монитор, оборудование также позволяет увеличить картинку и сделать запись.
Ректороманоскопию можно совместить с другими диагностическими и лечебными манипуляциями. Во время процедуры можно извлечь инородное тело, прижечь кровоточащий сосуд, удалить полип и взять ткани на биопсию. В этом случае используют ректоскоп с операционным оборудованием.
Показания к ректороманоскопии
С помощью эндоскопического обследования прямой и сигмовидной кишки выявляют воспалительные процессы, аномалии развития, инородные тела, травмы, геморроидальные узлы, доброкачественные и злокачественные новообразования2. Процедуру назначают пациентам, у которых диагностировали или подозревают наличие таких заболеваний как:
- аденома простаты;
- внутренний геморрой;
- полипы прямой и сигмовидной кишки;
- язвенный колит;
- анальные трещины, свищи и абсцессы;
- злокачественные опухоли прямой и сигмовидной кишки.
Как правило, эти патологии сопровождаются характерными симптомами: болями при дефекации, кровотечением из прямой кишки, хроническими запорами. Но бывает и так, что заболевание протекает бессимптомно. В этом случае врач может назначить профилактический осмотр, если пациент входит в группу риска (возраст старше 45-ти лет, онкологические заболевания прямой и сигмовидной кишки у ближайших родственников).
Ректороманоскопию часто проводят перед хирургическим вмешательством. Например, у пациентов с диагнозом «рак прямой кишки» с помощью исследования определяют локализацию опухоли, чтобы подобрать оптимальную тактику операции.
Противопоказания к ректороманоскопии
Все противопоказания к ректороманоскопии относительные, т. е процедуру можно провести, если состояние человека улучшится. Эндоскопическое обследование прямой и сигмовидной кишки противопоказано пациентам с острой сердечной и дыхательной недостаточностью, массированным кишечным кровотечением, сразу после инсульта и черепно-мозговой травмы. Исследование не проводят при стенозирующих опухолях анального канала, сужении просвета прямой кишки, тромбозе геморроидальных узлов.
Подготовка к ректороманоскопии
Эндоскопическое исследование можно проводить только в том случае, если в кишечнике отсутствует пища, газы и каловые массы2,3. Поэтому при подготовке к ректороманоскопии соблюдают диету, принимают слабительные препараты и делают очистительные процедуры1,2.
Диета с меню
Во время подготовки к ректороманоскопии переходят на низкошлаковое диетическое питание1,2. За 2–3 дня до процедуры нужно отказаться от продуктов, которые вызывают газообразование. Это бобовые, ржаной хлеб, свежие фрукты, капуста, свекла, зелень, алкоголь, квас, соки и газированные напитки1,2.
На диете перед ректороманоскопией можно питаться:
- диетическим мясом;
- кисломолочными продуктами;
- кашами кроме перловой, овсяной и пшенной;
- некрепкими бульонами.
Накануне обследования не ужинают, разрешается только чай. В день процедуры от еды нужно отказаться.
Препараты
Препараты для очищения кишечника используют как альтернативу клизме. Для подготовки к ректороманоскопии используют специализированные лекарственные средства, такие как Мовипреп, Пикопреп, Фосфофлит. Форлакс1,2. Наиболее эффективными считаются препараты на основе макрогола – вещества, которое удерживает воду в просвете кишечника и тем самым усиливает осмотическое давление и перистальтику. К препаратам из этой группы относится Фортранс и Мовипреп.
Клизма
Для очищения кишечника можно использовать готовые микроклизмы, например, Микролакс и Энема-Клин1,2. Это солевые растворы для ректального введения, которые оказывают слабительное действие1,2. Микроклизмы ставят за несколько часов до процедуры.
Можно воспользоваться классическим методом – поставить клизму с помощью кружки Эсмарха2,3. В этом случае в прямую кишку вводится 1,5 литра воды температурой около 36˚С2,3. Очищение проводят до тех пор, пока промывные воды не станут чистыми. Процедуру выполняют накануне исследования и еще раз на следующий день, не позднее, чем за 4 часа до процедуры2,3.
Где проводят ректороманоскопию
Эндоскопическое исследование проводится амбулаторно и в стационаре. Ректороманоскопию делают в государственных поликлиниках и больницах, частных клиниках и диагностических центрах.
Как проводится ректороманоскопия
Перед процедурой пациент снимает всю одежду с нижней части тела, надевает одноразовое нижнее белье и становится на специальную кушетку в коленно-грудном положении или ложится на бок. Затем врач выполняет наружный осмотр и пальпирование анального канала, чтобы выявить экземы, наружные геморроидальные узлы, полипы, выпадение прямой кишки. После этого в анальное отверстие вводится тубус, который предварительно смазали вазелиновым маслом или специальным гелем. Прибор вводят постепенно вращательными движениями, вплоть до дистального отдела сигмовидной кишки (на глубину примерно 30 см от заднего прохода).
Во время обследования через тубус нагнетают воздух, чтобы складки слизистой оболочки расправились и стали видны все исследуемые участки. После выполнения всех манипуляций ректороманоскоп осторожно извлекают. В среднем процедура занимает от 10 до 30 минут в зависимости от анатомии кишечника и сложности диагностики.
Сколько стоит ректороманоскопия
Стоимость процедуры зависит от региона, клиники, используемого оборудования и объема медицинских и диагностических манипуляций. Обычная диагностическая ректороманоскопия стоит дешевле, чем лечебная или с биопсией. В Москве цены на ректороманоскопию начинаются от 1800 рублей, средняя стоимость процедуры составляет около 3000 рублей.
Популярные вопросы и ответы
Ректороманоскопию могут назначить людям разного возраста в рамках профилактического осмотра и при подозрении на конкретное заболевание прямой и сигмовидной кишки. Поэтому не лишним будет узнать, насколько болезненна эта процедура и какие осложнения может вызвать. На вопросы читателей отвечают наши эксперты: хирург, колопроктолог Татьяна Гаврилова и к.м.н, врач-хирург высшей категории Максуд Магомедов.
Чем ректороманоскопия отличается от колоноскопии?
Колоноскопия также относится к эндоскопическим методам исследования, но позволяет осмотреть весь толстый кишечник, а ректороманоскопия – только его часть. Отличаются и аппараты для осмотра. Для колоноскопии используют колоноскоп – длинный зонд с камерой. В отличие от ректороманоскопии колоноскопию делают под наркозом – пациента погружают в медикаментозный сон на 10–15 минут. При ректороманоскопии обезболивание выполняют только в том случае, если используется операционный прибор.
Будет ли больно во время ректороманоскопии?
По отзывам пациентов ректороманоскопия – безболезненная, хотя и не слишком эстетичная процедура. Неприятные ощущения могут возникнуть, когда через прибор в кишечник накачивается воздух. Все остальные манипуляции не вызывают дискомфорта. Во многих отзывах о ректороманоскопии говорится, что ожидание процедуры вызвало больше негативных эмоций, чем само обследование.
Что нужно делать после ректороманоскопии?
После обследования пациенты ведут обычный образ жизни. Соблюдать диету и принимать какие-либо лекарственные препараты не нужно.
Какие могут возникнуть осложнения?
Вероятность осложнений во время и после процедуры минимальная. Теоретически возможно повреждение стенки прямой кишки, но такое бывает в исключительных случаях. Признак травмирования слизистой – выделение крови из анального отверстия. В этом случае нужно немедленно обратиться к врачу.
Ректороманоскопия считается безопасным методом исследования и подходит даже детям грудного возраста. Во время обследования отсутствует лучевая нагрузка на организм, поэтому процедуру можно повторять столько раз, сколько нужно для диагностики и контроля терапии.
Источники:
- Ректороманография. Стандартизация процедуры. Рекомендации. ЦКБ №6 г. Екатеринбурга https://endoexpert.ru/vse-dlya-raboty/sop-rektoromanografiya/
- Подготовка к эндоскопическому обследованию кишечника. https://medexpert.website/download/podgotovka2.pdf
- Журнал «Актуальные вопросы эндоскопии». Методические рекомендации по подготовке пациентов к эндоскопическим обследованиям. https://clck.ru/ajsmW
Ректоскопия (ректороманоскопия)
Записаться на консультацию проктолога в СПб
Как подготовиться к консультации проктолога
Если попробовать составить ТОП-10 причин, по которым потенциальные пациенты не торопятся в кабинет проктолога, необходимость пройти ректоскопию в нем однозначно будет, не в первой тройке, конечно, но и не на последнем месте, где-то между страхом перед геморроидэктомией и колоноскопией, и нежеланием проходить заморочную подготовку к осмотру. На очной консультации, когда после предварительной беседы приглашаешь человека на осмотр, многие пациенты задают стандартный вопрос «а вы будете меня смотреть этой страшной железной трубкой?». На страницах нашего сайта мы стараемся максимально подготовить потенциальных пациентов к встрече с нашими докторами. Превратить консультацию проктолога в одно сплошное удовольствие, к сожалению, нереально, но при этом многие страхи пациентов абсолютно несостоятельны, о чем мы и пытаемся поведать в каждой нашей статье, в частности «Консультация проктолога» и «Аноскопия». В продолжение темы, на этой странице представлена полная и объективная информация о ректоскопии, являющейся необязательной, но нередкой частью осмотра проктолога.
Что такое ректоскопия (ректороманоскопия)?
Ректоскопия (ректороманоскпия) — это метод эндоскопического (визуального) осмотра прямой кишки, длина которой около 16 см. Соответственно, по стандарту, при проведении этого исследования нужно осмотреть не менее 16 сантиметров пищеварительной трубки. При отсутствии болевого синдрома, анатомических особенностей кишки, препятствующих осмотру, и достаточной подготовке, оборудование позволяет осмотреть до 30 см, т.е. не только прямую кишку, но и конечную часть сигмовидной кишки.
Как проводится ректоскопия (ректороманоскопия)?


В нашем врачебном офисе перед осмотром пациент переодевается в одноразовые эндоскопические шорты, проходит к смотровому креслу, на котором встает в коленно-локтевое положение. Далее доктор вводит смазанный вазелином ректоскоп в задний проход и под контролем зрения проводит его на максимальную глубину. В процессе исследования кишка с помощью «груши» (см.фото) немного раздувается воздухом, чтобы лучше контролировать просвет кишки. Все эти манипуляции, конечно, вызывают умеренный дискомфорт, и моральный, и физический, но сильных болей в процессе проведения ректоскопии пациент не испытывает. Кабинет проктолога — не отдел гестапо (многие пациенты думают о нас именно так 
Вся процедура занимает не более 3-5 минут. Из дополнительных процедур, которые могут потребоваться в процессе проведения ректоскопии, стоит упомянуть биопсию, т.е. забор участка ткани для дальнейшего морфологического исследования, и электроэксцизию (удаление) небольших полипов толстой кишки. Обе процедуры немного удлиняют время проведения осмотра, но также очень малоболезненны.
Показания к ректоскопии (ректороманоскопии)
Для диагностики всех «малых» проктологических недугов (геморрой, анальные трещины, свищи прямой кишки, кондиломы анального канала и т.д.) вполне достаточно аноскопии. Для комплексного обследования всей толстой кишки применяется колоноскопия. Дискуссия о том, зачем при этом нужна ректоскопия, возникает и в процессе общения с пациентами, и даже в медицинском сообществе.
Причины широкой практики применения ректоскопии находятся в экономической и (в каком-то смысле) психологической плоскостях. Про экономику: колоноскоп и сигмоскоп (последний наиболее близок по возможностям к ректоскопу) — намного более сложные и дорогие эндоскопические приборы, причем требующие намного более сложной, долгой и дорогой стерилизации. Поэтому иметь пяток таких приборов для того, чтобы в процессе консультации «по-быстрому» осмотреть всех нуждающихся, просто экономически нецелесообразно. Кроме того, эти исследования могут проводить только сертифицированные доктора-эндоскописты, хирурги такой возможности не имеют.
Про психологию: да, конечно, колоноскопия полностью перекрывает все диагностические возможности ректоскопии, но при этом является более заморочной, более болезненной и требующей намного более тщательной и утомительной подготовки процедурой, на которую пациенты соглашаются очень неохотно. Когда есть повод осмотреть кишку поглубже, на колоноскопию человека нужно направить к эндоскописту, и хотя все пациенты при этом согласно кивают, имитируя бурный энтузиазм, практика показывает, что реально до конца этот путь проходят менее 50%. Ректоскопию же можно провести сразу, что существенно снижает количество отказников — глядя в глаза доктору, который только что битый час втирал тебе, как и почему так важно пройти обследование, «соскочить» намного сложней. Да, конечно, ректоскопия позволяет осмотреть только прямую кишку, но каждый специалист со стажем может привести как минимум десяток-другой примеров, когда такая ранняя диагностика однозначно спасла пациенту жизнь, позволив начать лечение прямокишечной опухоли в максимально ранней стадии.
В нашем врачебном офисе мы настойчиво предлагаем пройти ректоскопию всем пациентам старше 40 лет независимо от жалоб (онкопрофилактика). Пациентам помоложе это исследование предлагается только при наличии определенных симптомов: кровотечениях, слизи либо гное в стуле, затрудненной дефекации и т.д.
Противопоказания к ректоскопии (ректороманоскопии)
Основным поводом к временному отказу от проведения ректоскопии является только сильный болевой синдром. В таком случае можно либо назначить лечение и перенести процедуру на повторный прием, либо провести ее с местным обезболиванием, в качестве которого чаще всего используются гели с лидокаином (например, «Катеджель»). Наличие рубцовой стриктуры (сужения) анального канала также является противопоказанием к исследованию, потому что провести его бывает просто физически невозможно.
Подготовка к ректоскопии (ректороманоскопии)
С появлением готовых микроклизм для самоподготовки, этот процесс стал существенно проще и абсолютно стандартным для всех проводимых колопроктологом манипуляций, за исключением колоноскопии. Подробней с этим вопросом можно ознакомиться на странице «Подготовка к осмотру».
Осложнения после проведения ректоскопии (ректороманоскопии)
Если в статье об аноскопии мы писали о том, что осложнения полностью исключены, то с ректоскопией все немного менее радужно. Аппарат жесткий, вводится достаточно глубоко, поворачивается для прохождения физиологических изгибов, поэтому есть шанс повредить стенку кишки, вплоть до полного ее разрыва. Но встречается это осложнение крайне редко: за всю свою клиническую практику я лично видел только один такой случай (спешу отметить, что ректоскопия проводилась не в нашем учреждении). Если проводить исследование осторожно, в постоянном контакте с пациентом и ориентируясь на его ощущения, вероятность повреждения стенки кишки практически нулевая.
Таким образом, характеризуя ректоскопию, можно вспомнить бородатый советский анекдот: «ну ужас, но не ужас-ужас». Это немного унизительная для человека, но быстрая и малоболезненная процедура с достаточно простой и быстрой подготовкой. В заключении стоит, наверное, упомянуть еще одну пациентскую фобию — достаточно ли хорошо такие аппараты обрабатываются? В описании и на фотографиях речь шла о многоразовых ректоскопах, поскольку одноразовые тубусы в последние годы очень существенно подорожали, и стоимость их доходит до 75% от среднерыночной стоимости самой процедуры. Обрабатываются они, естественно, хорошо (методом химической дезинфекции), но тем, кого этот вопрос все-таки напрягает, в нашем офисе предлагается исследование одноразовым ректоскопом фирмы SapiMed, правда придется дополнительно оплатить стоимость аппарата.
С уважением, Анатолий Иванович Недозимованый, доцент курса колопроктологии ПСПбГМУ имени И.П.Павлова.